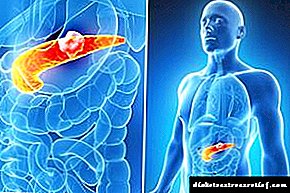
Hiperglicemia: que é, tipos, patoxénese e tratamento da síndrome
En violación do metabolismo dos carbohidratos, a hiperglicemia pode desenvolverse (a concentración de glicosa no sangue é superior a
5,5 mmol / L) e hipoglucemia (menos de 3,3 mmol / L).
O nivel de glicosa no sangue depende do tipo de mostra (sangue integral, venoso ou capilar, plasma) e do modo de mostraxe (nun estómago baleiro - o nivel de glicosa pola mañá despois de polo menos 8 horas de xaxún, 2 horas despois da proba de tolerancia á glicosa).
A patoxénese da hipoglucemia está asociada a:
- inxestión insuficiente de glicosa no sangue,
-eliminación de glicosa do sangue acelerada
-combinación destes factores.
Distingue entre hipoglucemia fisiolóxica e patolóxica.
Hipoglucemia fisiolóxica. Detéctase con esforzo físico grave e prolongado, o estrés mental prolongado, nas mulleres durante a lactación, desenvólvese despois dunha hiperglicemia alimentaria debido á liberación compensatoria de insulina no sangue.
Hipoglucemia patolóxica (hiperinsulinismo). Ocorre en pacientes con diabetes mellitus en conexión cunha sobredose de insulina durante o tratamento. Causas: adenoma de células illotas do páncreas (insuloma), síndrome de Zollinger-Ellison (adenoma pancreático ou carcinoma, que se desenvolve a partir de células α dos illotes de Langerhans responsables da secreción de glucagón e gastrina).
Hipoglucemia patolóxica (sen hiperinsulinismo). Está revelado: con patoloxía renal acompañada dunha diminución do limiar da glicosa, o que leva a unha perda de glicosa nos ouriños, absorción deteriorada de carbohidratos, enfermidades hepáticas acompañadas de inhibición da síntese de glicóxeno e gluconeoxénese (hepatite aguda e crónica), insuficiencia suprarrenal (deficiencia de glucocorticoides), hipoavitaminose B1, galactosemia e con formas hepáticas de glicoxose, fame ou desnutrición (hipoglucemia alimentaria), insuficiencia de mecanismos de regulación do metabolismo dos carbohidratos nos recentemente nados.
A hiperglucemia é máis común. Distingue os tipos de hiperglicemia.
Hiperglicemia fisiolóxica. Trátase de condicións rápidamente reversibles. A normalización da glicosa no sangue prodúcese sen accións correctoras externas. Estes inclúen:
1. Hiperglicemia alimentaria. Debido á inxestión de alimentos que conteñen hidratos de carbono. A concentración de glicosa no sangue aumenta debido á súa rápida absorción do intestino. A activación da secreción hormonal polas células β dos illotes do páncreas de Langerhans comeza reflexivamente despois de que o alimento entre na cavidade oral e alcance o máximo cando o alimento avance no duodeno e no intestino delgado. Os picos nas concentracións de insulina e glicosa no sangue coinciden no tempo. Así, a insulina non só asegura a dispoñibilidade de hidratos de carbono para as células do corpo, senón que limita o aumento da concentración de glicosa no sangue, evitando a súa perda na urina.
2. Hiperglicemia neuroxénica. Desenvólvese en resposta ao estrés emocional e é causado pola liberación de catecolaminas no sangue, que se forman na medula suprarrenal e dan conta dos seus efectos hiperglicémicos. A glicosa liberada entra rápidamente no torrente sanguíneo, provocando hiperglicemia.
Hiperglicemia patolóxica. Razóns:
1) trastornos neuroendocrinos - unha violación da relación de hormonas de hipoxia- e acción hiperglicémica (con enfermidades da glándula pituitaria, tumores da córtex suprarrenal, con insuficiente produción de insulina, glucagonoma),
2) lesións orgánicas do sistema nervioso central, accidente cerebrovascular,
3) alteración da función hepática na cirrosis,
4) condicións convulsivas cando se produce a rotura do glicóxeno muscular e a formación de lactato, a partir da cal se sintetiza a glicosa no fígado,
5) o efecto das substancias estupefacientes (morfina, éter), excitante do sistema nervioso simpático, contribuíndo ao desenvolvemento da hiperglicemia.
Que é a hiperglucemia: patoxénese, síntomas, posibles complicacións e tácticas de tratamento
Os médicos con hiperglicemia indican unha condición na que un exame de sangue mostra un alto nivel de glicosa. O azucre sobe por varias razóns. Isto non significa necesariamente diabetes.
Que constitúe hiperglucemia, que tipos pasan, que complicacións ten, como é diagnosticada e tratada - o artigo contará sobre todo isto.
Que é isto
A hiperglicemia caracterízase por unha concentración de azucre no plasma por encima do límite superior do normal.
Debido á deficiencia de insulina, as células comezan a sufrir fame, perden a capacidade de absorber ácidos graxos, glicosa e oxidarse por completo. Como resultado, a acetona comeza a formarse e acumularse. Isto provoca unha violación dos procesos metabólicos e un mal funcionamento no traballo de moitos órganos e sistemas.
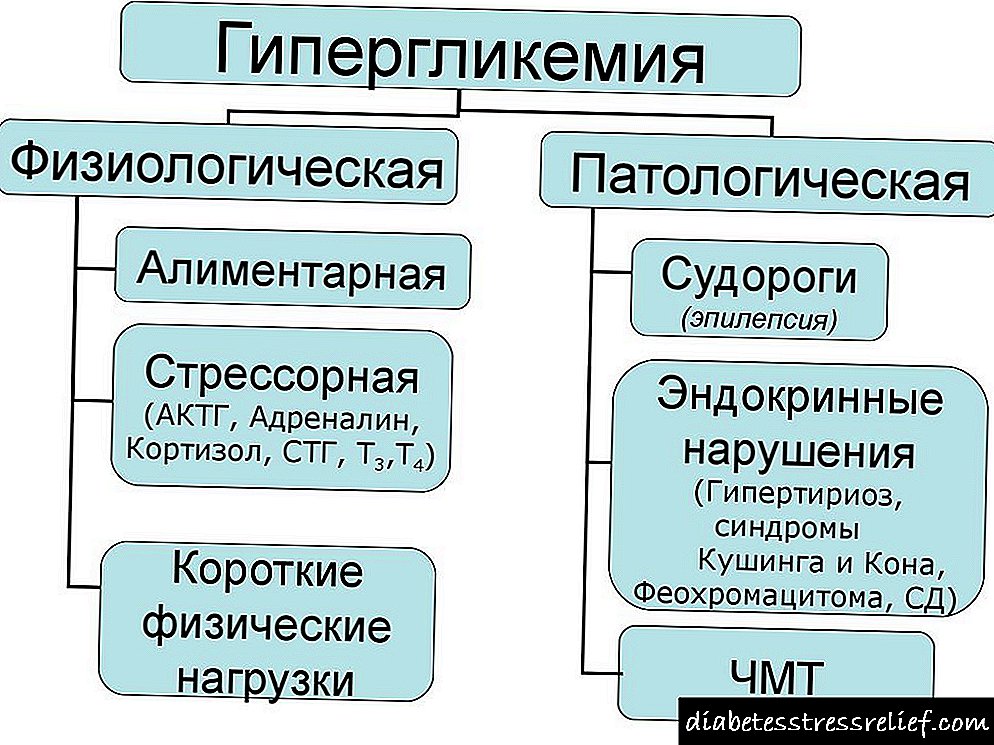
Existen estes estadios do curso da hiperglicemia:
- moderado
- precoces
- comatose.
As principais características da hiperglicemia:
A hiperglucemia é máis común na diabetes. Pero pódese observar con outras patoloxías. Ás veces o azucre sobe nunha persoa sa.
O exceso de glicosa afecta negativamente ao funcionamento de órganos e sistemas. Polo tanto, periodicamente debe dar sangue para a súa análise.
Clasificación
Dependendo da gravidade dos síntomas, a hiperglicemia ocorre:
- luz. Os niveis de glicosa en xaxún oscilan entre os 6 e os 10 mmol / L,
- gravidade moderada (o valor oscila entre 10 a 16 mmol / l),
- pesado (o contador de glicosa no sangue é superior a 16 mmol / l). Se o valor é superior a 16,5 mmol / L, existe o risco de coma ou estado predominante.
En pacientes diagnosticados de diabetes, a hiperglicemia clasifícase en dous tipos:
- flaco. Se o paciente non comeu durante aproximadamente 8 horas, o nivel de glicosa no plasma aumenta ata 7,2 mmol / l ou máis,
- posprandial. Ocorre despois de comer. O azucre supera os 10 mmol / L.
Tamén se distingue hiperglicemia:
- patolóxico. Ocorre con trastornos endocrinos. Característico para diabéticos,
- fisiolóxico. É transitoria. É consecuencia dun exceso de tensión física, tomando un exceso de hidratos de carbono facilmente digeribles, emocións fortes, estrés
- mixto.
En función das causas, distínguese hiperglucemia:
- crónica. Aparece baixo a influencia de factores hereditarios. A síndrome de hiperglicemia ocorre ás veces nun contexto de enfermidades pancreáticas adquiridas. Típico para diabéticos tipo 1,
- estresante. Maniféstase como unha reacción ante un choque de natureza psicoemocional. No contexto de situacións estresantes no corpo humano, estimúlase a síntese de hormonas que inhiben o proceso de glicoxénese. Tamén neste momento amplifícanse os procesos de gluconeoxénese e glicoxenólise. Este desequilibrio dos niveis hormonais leva a un aumento do azucre no plasma,
- alimentarias. Observado despois de comer. Non pertence a condicións patolóxicas. Prodúcese ao tomar unha cantidade excesiva de produtos que conteñen hidratos de carbono dixestibles. Esta forma de tratamento non require tratamento. Despois dalgún tempo, os indicadores diminúen de forma independente á normalidade,
- hormonal. Ocorre cun desequilibrio hormonal fronte aos antecedentes de enfermidades endocrinas. As catecolaminas e os glucocorticoides aumentan a glicosa no sangue.
A hiperglucemia de orixe central desenvólvese debido á desnutrición das células dos centros hipotalámicos.
A mala circulación sanguínea provoca a liberación de STH-RF, aumento da gliconeoxénese.
A patoxénese da hiperglicemia por danos infecciosos tóxicos ou traumáticos no sistema nervioso central é similar. O aparello de insulina responde a un alto nivel de azucre liberando unha gran cantidade de hormona.Con atrofia do aparello insular, a glicosa mantense nun alto nivel. Para reducilo, tes que introducir medicamentos especiais.
Con hiperglucemia, existe o risco de glucosuria. Normalmente isto sucede cando o indicador de glicosa supera o limiar de azucre dos riles - 170-180 mg.
Recompensas dispoñibles (Todo gratis!)
- Efectivo Paypal (Ata $ 1000)
- Transferencia Western Union (Ata $ 1000)
- Tarxetas regalo BestBuy (ata $ 1000)
- Tarxetas de regalo Newegg (ata 1000 $)
- Tarxetas de regalo Ebay (Ata $ 1000)
- Tarxetas de regalo de Amazon (ata 1000 dólares)
- Samsung Galaxy S10
- Apple iPhone XS Max
- E moitos agasallos máis
Todo o que tes que facer é facer clic no botón de abaixo (CONSEGUIR RECOMENDAS) e completar calquera oferta enumerada, máis tarde poderás escoller a túa recompensa (cantidade limitada!):
A hiperglucemia é unha condición na que o nivel de glicosa contido no sangue será superior ao indicador estándar. Se o aumento é significativo, créase un alto risco de coma (hiperglicémico ou hiperosmolar), o que pode levar a discapacidade e, en formas máis graves de patoloxía, incluso a morte. No artigo, consideraremos que facer se se revelan hiperglucemia, patoxénese, tipos e síntomas principais da patoloxía.
Causas de hiperglucemia temporal e prolongada
O estado hiperglicémico pode durar moito tempo ou ser un fenómeno a curto prazo.
A continuación móstranse as razóns para o aumento temporal de glicosa no plasma:
- estres frecuentes
- inxestión excesiva de carbohidratos,
- embarazo
- dor severa na que a tiroxina e a adrenalina aumentan no sangue,
- deficiencia de vitaminas C e B1,
- envelenamento con óxidos de carbohidratos,
- hemorragia intensa
- diabetes esteroide
- hiperplasia da cortiza suprarrenal,
- tomando certos grupos de drogas. Por exemplo, os antidepresivos, os diuréticos, os bloqueadores beta, a fentamidina e a niacina aumentan o azucre,
- enfermidades infecciosas
- actividade física desequilibrada.
A hiperglucemia a longo prazo débese a unha violación do metabolismo dos carbohidratos e un mal funcionamento dos órganos endócrinos.
A continuación móstranse as causas máis comúns de hiperglicemia:
- co primeiro tipo de diabetes, a síntese de insulina redúcese moito debido á destrución de células pancreáticas, procesos inflamatorios no órgano. Cando o 75% das células que producen a hormona son destruídas, ocorre hiperglucemia,
- na segunda forma de diabetes, a sensibilidade da insulina ás células do corpo está prexudicada. A hormona non se absorbe aínda que teña unha produción suficiente. Polo tanto, a glicosa no sangue aumenta.
Coñecendo as causas da hiperglicemia, evitando os factores que o provocan, hai unha posibilidade de reducir a probabilidade de aumento de azucre.
Cando a glicosa está por encima do normal, unha persoa nota a aparición dos seguintes síntomas:
- boca seca
- intensa sede inquebrantable
- visión borrosa
- fatiga,
- micción frecuente (principalmente pola noite),
- aumento do volume de orina,
- perda de peso rápida
- feridas non curativas
- a aparición de tordo,
- frecuentes recaídas de infección.
Para a cetoacidosis, que se observa na diabetes, son características as seguintes:
- o cheiro a froita da boca
- dor no abdome,
- deshidratación
- confusión e perda de conciencia
- hiperventilación dos pulmóns
- náuseas
- somnolencia
- vómitos
Se aparecen os signos descritos anteriormente, é necesario comprobar o azucre no sangue e tomar as medidas oportunas.
Clasificación principal
Se se diagnostica hiperglucemia, que debo facer? Inicialmente, é necesario establecer o tipo de patoloxía identificada para evitar un ataque. A enfermidade pode ocorrer de varias formas, diferindo no mecanismo de formación e no tipo de efecto exercido sobre a persoa. As persoas con diabetes mellitus (DM) enfróntanse con máis frecuencia cunha forma posprandial.
O diagnóstico de "hipoglucemia" faise a partir da seguinte clasificación de tipos:
- Crónica Desenvólvese no fondo de patoloxías pancreáticas.
- Emocional Provócase despois de experiencias prolongadas e situacións estresantes.
- Alimentaria. Ocorre inmediatamente despois de comer.
- Hormonal As funcións do fondo hormonal do corpo provocano.
Considere cada vista con máis detalle.
Complicacións
É importante saber! Co paso do tempo, os problemas con niveis de azucre poden levar a unha serie de enfermidades, como problemas de visión, pel e pelo, úlceras, gangrena e incluso tumores cancerosos. A xente ensinoulle experiencia amarga para normalizar os niveis de azucre ...
Se o glicóxeno non se volve á normalidade, prodúcense complicacións graves:
A cetoacidosis na diabetes tipo 2 é rara. É máis característico dos diabéticos tipo 1. Nesta condición aumenta a acidez do sangue. Se non prestas primeiros auxilios a unha persoa, caerá en coma e morrerá.
Diagnósticos
Antes de tratar a hiperglicemia, debes determinar o nivel de azucre e a causa do seu aumento. Para este propósito, prescríbese un exame de laboratorio. Para detectar a concentración de azucre, faise unha análise bioquímica do plasma. Unha mostra de sangue tómase un estómago baleiro pola mañá.
Se o resultado da proba é próximo a 126 mg / dl, isto indica diabete.
Para aclarar o diagnóstico, realice un estudo patomorfolóxico. Mostra se a disfunción do páncreas está asociada a malignidade.
Non rexeites un exame completo. É importante identificar a causa do mal estado. Entón o tratamento será máis eficaz.
Se o nivel de glicosa aumenta lixeiramente, repítese unha proba de carga de carbohidratos. Para iso, beben un vaso de auga doce e despois dun par de horas doan sangue para a bioquímica.
Para eliminar o factor de estrés, preséntase un segundo diagnóstico de laboratorio despois dunha semana. Tamén se recomenda pasar unha proba xeral de ouriños e unha proba de hemoglobina glicosilada.
A hiperglucemia leve non é necesaria para tratar a medicación. O nivel de glicosa normalízase cambiando o estilo de vida, a dieta.
Tamén é útil realizar regularmente exercicios físicos que correspondan á condición e idade da persoa. Se se diagnostica diabetes, será necesaria unha inxección de insulina.
Hoxe en día, os endocrinólogos están utilizando activamente tales medicamentos para tratar a hiperglicemia:
- Victoza. Controla o apetito e reduce a posibilidade de alimentarse excesivamente,
- Siofor. Reduce a concentración de glicosa no plasma,
- Glucófago. Actúa como Siofor,
- Aktos. Aumenta a sensibilidade das células do corpo humano á insulina.
O réxime de tratamento, a dose do endocrinólogo selecciona individualmente para cada paciente. Durante a terapia, é importante controlar a nutrición. En persoas con diabetes que usan axentes hipoglucémicos, a hipoglucemia é posible con comidas inadecuadas.
Se a causa da hiperglicemia é a pancreatite aguda ou outra enfermidade, é necesario tratar a patoloxía subxacente.
En Internet hai moitos métodos de medicina tradicional que poden superar a hiperglicemia. Os aceites esenciais contidos en certas plantas axudan a reducir a concentración de azucre no sangue e estabilizar o estado do paciente.
Estas propiedades destacan especialmente no enebro, eucalipto e xeranio. Útil é o té de follas de bidueiro, arándanos, unha decocción de rizomas de burdock, follas de faba.
Todas as formulacións populares deben ser acordadas cun médico. Se non, existe o risco de empeorar a afección.
Prevención
Para evitar o desenvolvemento de hiperglicemia, deberían adoptarse medidas preventivas. É útil realizar unha actividade física moderada diariamente. É necesario tratar puntualmente todas as enfermidades. Isto é aplicable a unha persoa que non ten diabetes.
En presenza de trastornos endocrinos, pódese evitar o salto do azucre controlando os niveis de glicosa e visitas periódicas ao médico.
Un compoñente importante da prevención é a alimentación adecuada. A dieta é seleccionada individualmente polo médico para cada paciente.
Existen regras xerais que poden reducir o risco de desenvolver hiperglicemia:
- non alimentar excesivamente. Unha gran cantidade de alimentos incluso saudables pon unha presión sobre o páncreas,
- comer a unha hora determinada,
- comer fraccionalmente en pequenas porcións,
- supervisar o consumo de calorías das comidas,
- para minimizar a cantidade de carbohidratos facilmente digeribles na dieta,
- toma complexos vitamínicos.
Se cumpre estas regras, non haberá problemas co azucre elevado.
No embarazo e nos recentemente nados
Durante o embarazo prodúcense cambios graves no corpo. Ás veces a diabetes gestacional desenvólvese. Isto explícase por un aumento do nivel de hormonas que actúan como antagonistas da insulina.
A hipovitaminose, unha dieta desequilibrada, o estrés, a perda de sangue importante, a medicación continua pode causar trastornos no metabolismo dos carbohidratos.
É importante evitar o estrés durante o embarazo
O grupo de risco inclúe mulleres no posto:
- con embarazo múltiple
- sobrepeso
- que daba a luz a nenos que pesaban máis de 4 quilogramos,
- que teñen patoloxías do páncreas.
A hiperglucemia afecta non só á condición da muller embarazada, senón tamén á saúde do neno.
Para un recentemente nado, a continuación móstrase unha lista de consecuencias:
Nun recién nacido con alto nivel de azucre estable, pódense observar anomalías no desenvolvemento, fallos no traballo de varios órganos e sistemas.
A causa da hiperglicemia nos bebés pode ser unha infección, tomando certos medicamentos, varias patoloxías.
Para previr a hiperglicemia nunha muller embarazada e un recentemente nado, é importante vixiar a nutrición, o nivel de azucre, o peso. As nais expectantes necesitan someterse a exames programados oportunamente.
Vídeos relacionados
Sobre os síntomas e posibles consecuencias da hiperglicemia no vídeo:
Así, obsérvase hiperglucemia ante o fondo de alimentación excesiva, patoloxías do páncreas e outros órganos. Se os niveis de glicosa non se normalizan, poden producirse complicacións graves. Polo tanto, cando aparezan síntomas característicos, debes contactar inmediatamente cun médico.
Prescribirá un exame e seleccionará un réxime de tratamento eficaz. As mulleres embarazadas deben ter especial coidado con si mesmas. Despois de todo, a hiperglucemia afecta non só a condición da futura nai, senón tamén a saúde e o desenvolvemento do neno.
Síndrome de hiperglicemia
A síndrome de hiperglicemia é un aumento do azucre no sangue. Esta patoloxía pode ocorrer en persoas con enfermidades do sistema endócrino, a maioría das veces con persoas con diabetes. Esta síndrome pode desenvolverse tanto ao longo de moitos anos como en poucos minutos.
Tradicionalmente distínguense tres tipos de hiperglicemia segundo a súa gravidade: leve, moderada e grave. As especies difiren segundo o nivel de glicosa no sangue. Para as persoas con diabetes, o síndrome ten as súas propias formas:
- hiperglucemia en xaxún (ocorre se unha persoa en risco non comeu máis de oito horas),
- hiperglucemia da tarde (cando a cantidade de glicosa aumenta despois de comer).
Ademais, esta patoloxía divídese en temporais e persistentes. Lea a continuación sobre as causas da hiperglucemia persistente, pero os seguintes factores poden causar un tempo:
- estrés prolongado
- inxestión elevada de carbohidratos
- perda de sangue pesada
- falta de vitaminas C ou B1,
- embarazo
Para eliminar a hiperglicemia temporal, basta con eliminar a súa fonte e consultar a un especialista sobre outras accións para que a situación non se descargue e non se converta en crónica.
Para evitar que o carácter temporal da síndrome se converta nunha patoloxía persistente, é importante coñecer as súas causas.
Hiperglicemia: causas
A razón desta desviación son os baixos niveis de insulina. Esta hormona é producida polo páncreas, e o corpo precisa del para procesar a glicosa. Na maioría das veces, a deficiencia de insulina maniféstase precisamente en pacientes con diabetes mellitus (primeiro o seu nivel baixa e logo o corpo deixa de recoñecer as células de insulina, incluso co seu nivel suficiente).
Así, a hiperglicemia maniféstase se unha persoa que padece diabete perdeu unha medicación ou inxección de insulina ou viola unha dieta especial.
A síndrome tamén ocorre en aqueles que son propensos a bulimia nervosa - unha condición na que unha persoa consume máis alimentos do que o seu corpo precisa.Como se mencionou anteriormente, un aumento da inxestión de hidratos de carbono leva a unha desviación temporal da norma, pero a bulimia nervosa é unha enfermidade a longo prazo, e a hiperglicemia ten tempo suficiente para facerse crónica.
A hiperglucemia tamén pode ser causada por infeccións que provocan que o sistema endócrino produza hormonas protectoras, que á súa vez inhiben a produción de insulina.
A patoloxía tamén pode desenvolverse como un efecto secundario de calquera fármaco.
Para recoñecer esta desviación no tempo, é importante saber como se manifesta, porque un forte aumento dos niveis de azucre pode levar a coma.
- boca seca prolongada e sede severa (debido á alta concentración de glicosa, o líquido é eliminado dos tecidos, isto ocorre máis frecuentemente nas membranas mucosas, de aí a boca seca),
- micción frecuente (asociada con insuficiencia renal),
- debilidade (debido a grandes volumes de fluído, o metabolismo das células diminúe, respectivamente, a produción de enerxía redúcese),
- perda de peso (de novo, debido á perda de fluído, o peso corporal tamén diminúe),
- fatiga e debilidade,
- discapacidade visual
- afección irritada
- palidez
Para persoas que están predispostas a hiperglucemia por un ou outro motivo, hai varias medidas preventivas para previr as exacerbacións:
- é necesario observar a dieta prescrita polo médico e realizar as cargas axeitadas,
- é indesexable saltarse a inxestión de medicamentos para a redución de azucre e inxeccións de insulina,
- Os niveis de azucre no sangue mídense regularmente e ao mesmo tempo,
- é necesario informar ao médico sobre todos os saltos no nivel de glicosa no sangue,
- Por si acaso, intenta ter sempre medicamentos para o azucre
Como se mencionou anteriormente, a hiperglicemia maniféstase especialmente a miúdo en persoas con diabetes.
Dado que, segundo as estatísticas, hai un 8% de tales persoas entre toda a poboación, a información sobre as accións inmediatas nas primeiras manifestacións de hiperglicemia non será superfluo para ninguén: en primeiro lugar, debes medir o nivel de azucre nos crocs, se está elevado, faga unha inxección de insulina e repita estes pasos. cada dúas horas ata que baixa o nivel de azucre. Se non hai mellora, debes consultar inmediatamente a un médico.
É necesario beber o maior número de líquido posible, a auga mineral alcalina é a máis adecuada, se se observa unha pel seca anormal, pode limpala cunha toalla húmida.
Debe entender que, aínda que a hiperglicemia non é crónica para vostede e é causada por unha única vez, o mellor é consultar a un médico e facer as probas necesarias para evitar complicacións e o desenvolvemento da diabetes.
Este artigo foi visto 340 veces
Hiperglicemia: síntomas e tratamento
 Categoría: Sistema Endocrino Vistas: 28524
Categoría: Sistema Endocrino Vistas: 28524
A hiperglucemia é unha condición patolóxica que progresa debido ao aumento da concentración de glicosa no torrente sanguíneo fronte aos antecedentes de enfermidades do sistema endocrino, incluída a diabetes mellitus. Os niveis normais de azucre no sangue son de 3,3 a 5,5 mmol / L. Con glicemia, os indicadores aumentan a 6-7 mmol / L. O código para ICD-10 é R73.9.
Esta condición é moi perigosa, porque sen a prestación de primeiros auxilios oportunos, prodúcese un coma. Cando aparecen os primeiros síntomas que indican unha enfermidade, é necesario chamar inmediatamente a un equipo de ambulancia.
O motivo principal para o desenvolvemento da hiperglicemia é a baixa concentración da hormona insulina no corpo humano (o principal obxectivo desta hormona é reducir o nivel de azucre no torrente sanguíneo). É de destacar que a hiperglicemia é prolongada e a curto prazo.
Causas da hiperglicemia temporal:
- envelenar o corpo con óxidos de carbono,
- consumo excesivo de hidratos de carbono con alimentos,
- síndrome de dor grave, que se acompaña dun aumento da secreción de adrenalina e tiroxina,
- ter un fillo,
- estrés
- hemorragia intensa
- diabetes esteroide ou hiperplasia suprarrenal,
- hipovitaminose das vitaminas B1 e C.
A principal razón da longa forma da enfermidade é un fracaso da regulación neuro-endocrina no metabolismo dos carbohidratos.
As principais causas da hiperglicemia
Crónica
Esta forma avanza contra a diabetes. A diminución da secreción de insulina é o motivo principal desta enfermidade. Isto é facilitado polo dano ás células do páncreas, así como por factores hereditarios.
A forma crónica é de dous tipos:
- hiperglicemia postprandial. A concentración de azucre aumenta despois de comer comida,
- flaco. Desenvólvese se unha persoa non consume ningún alimento durante 8 horas.
- fácil. Os niveis de azucre oscilan entre 6,7 e 8,2 mmol / L,
- a media é de 8,3 a 11 mmol / l,
- pesado: indicadores por encima de 11,1 mmol / l.
Alimentaria
A forma alimentaria considérase un estado fisiolóxico que progresa despois de que unha persoa come moitos hidratos de carbono. A concentración de glicosa aumenta dentro dunha hora despois de comer. Non hai necesidade de corrixir a hiperglicemia alimentaria, xa que o nivel de azucre volve de xeito independente aos niveis normais.
Simptomatoloxía
É importante identificar pronto un forte aumento do nivel de glicosa no torrente sanguíneo para poder proporcionar ao paciente os primeiros auxilios e evitar a progresión de complicacións perigosas. Para iso, debes coñecer os principais síntomas da hiperglicemia:
- irritabilidade grave, aínda que non estea motivado por nada,
- intensa sede
- adormecemento dos beizos
- calafríos graves
- aumento do apetito (síntoma característico),
- sudoración excesiva
- dor de cabeza grave
- diminución do alcance de atención,
- un síntoma característico dunha enfermidade é a aparición dun cheiro a acetona na boca do paciente,
- fatiga,
- micción frecuente,
- pel seca.
Hiperglicemia en nenos
A hiperglicemia nos nenos caracterízase por un aumento da concentración de azucre no torrente sanguíneo ata os 6,5 mmol / L. É de notar que teñen esta condición nalgúns casos poden darse sen un só síntoma.
A hiperglucemia é a miúdo diagnosticada en recentemente nados. Ata agora, os clínicos non poden dicir con certeza o que fai que se desenvolva esta condición.
O azucre aumenta máis a miúdo en nenos que pesan menos de 1,5 kg ou sufriron sepsis, encefalite, meninxite e outras enfermidades perigosas.
Se esta condición patolóxica non se diagnostica en tempo e se non se axuda ao neno, entón a función das células do cerebro queda perturbada, o que, á súa vez, leva á aparición de hemorragias e inchazo.
Hiperglicemia
Axuda en caso de ataque de hiperglicemia:
- É importante neutralizar o aumento da acidez no estómago. Para este fin, o paciente debe comer máis verduras e froitas, así como beber auga mineral con sodio,
- limpar a pel cunha toalla húmida. O corpo está deshidratado e, deste xeito, compensa o fluído perdido,
- Lavado gástrico con solución de refresco - axuda a eliminar a acetona do corpo.
O tratamento da hiperglicemia debe realizarse de inmediato, como se manifestan os primeiros síntomas. A axuda é administrar insulina para baixar o nivel de azucre.
Tamén debe realizar unha terapia de desintoxicación e deshidratación con solucións estériles. Durante o tratamento da hiperglicemia, tamén é necesario seguir unha dieta, durmir e descansar.
A axuda puntual axudará non só a normalizar o estado do paciente, senón tamén a evitar complicacións perigosas.
Enfermidades con síntomas similares:
Cetoacidosis (síntomas correspondentes: 6 de cada 12)
A cetoacidosis é unha complicada perigosa da diabetes mellitus, que, sen un tratamento adecuado e oportuno, pode levar a coma diabético ou incluso a morte.
A condición comeza a progresar se o corpo humano non pode usar completamente a glicosa como fonte de enerxía, xa que carece da hormona insulina.
Neste caso, o mecanismo compensatorio está activado e o corpo comeza a usar as graxas entrantes como fonte de enerxía.
... diabetes insipidus (síntomas correspondentes: 5 de cada 12)
A diabetes insipidus é unha síndrome causada pola falta de vasopresina no corpo, que tamén se define como hormona antidiurética. Mentres tanto, a diabetes insipidus, cuxos síntomas son unha violación do metabolismo da auga e que se manifesta como sede constante cun aumento da poliuria simultánea (aumento da formación de ouriños).
... Premenopausa (síntomas correspondentes: 5 de cada 12)
A premenopausa é un período especial na vida dunha muller, cuxo termo é individual para cada representante feminina. Este é un tipo de brecha entre un ciclo menstrual debilitado e difuso e a última menstruación que se produce durante a menopausa.
... Diabetes en homes (síntomas coincidentes: 5 de cada 12)
A diabetes mellitus nos homes é unha enfermidade do sistema endócrino, no contexto da cal existe unha violación do intercambio de fluídos e carbohidratos no corpo humano. Isto leva a unha disfunción do páncreas, que é a responsable da produción dunha importante hormona: a insulina, como resultado do cal o azucre non se converte en glicosa e se acumula no sangue.
... Diabetes mellitus en nenos (síntomas correspondentes: 5 de cada 12)
A diabetes mellitus nos nenos é un trastorno metabólico, incluído hidratos de carbono, baseado na disfunción do páncreas. Este órgano interno é o responsable da produción de insulina, que na diabetes pode ser excesivamente pequena ou pode observarse unha inmunidade completa. A taxa de incidencia é de 1 neno por cada 500 nenos e, entre os recentemente nados, de 1 bebé a 400 mil.
Hiperglicemia postprandial, alimentaria, fisiolóxica
A hiperglicemia é unha manifestación clínica dun trastorno no metabolismo dos carbohidratos que se desenvolve cun aumento significativo da glicosa no sangue. A taxa de azucre no sangue en xaxún é de 3,3 a 5, 5 mmol / L.
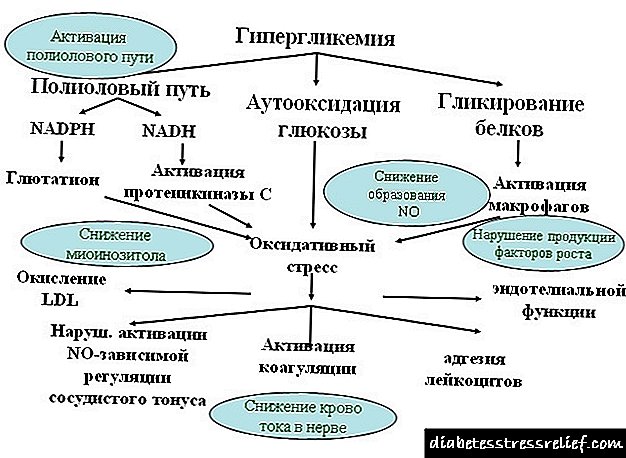
A patoxénese da hiperglicemia é relativamente sinxela - isto non existe un desaxuste entre o nivel de inxestión de glicosa e a utilización. Un proceso de reciclaxe insuficiente resulta dun aumento da inxestión ou diminución do uso de azucre no corpo.
Desenvólvese en ausencia de insulina ou cunha maior síntese de hormonas causantes desta patoloxía. Teoricamente, un aumento do azucre no sangue pode ser tanto fisiolóxico como patolóxico.
As violacións deste tipo divídense en varios tipos de hiperglicemia:
- Desenvolverse no proceso de deterioración do funcionamento do páncreas, responsable da produción de insulina. Así se desenvolve a hiperglucemia crónica: se o páncreas é perturbado ou reducido, o proceso de ruptura da glicosa - glicólise, redúcese drasticamente e leva á acumulación de azucre no sangue. Tal patoloxía crónica desenvólvese na diabetes mellitus, así como durante as enfermidades inflamatorias do páncreas: pancreatite aguda (o fenómeno da hiperglicemia só durante unha exacerbación da enfermidade), etc.
- Outros tipos: - hiperglicemia alimentaria asociada á inxesta de alimentos, - hiperglicemia de orixe central, - emocional ou estresante - en desenvolvemento durante un período de forte estrés psicoemocional, - en desenvolvemento durante o período de exposición a reactivos tóxicos e mecánicos no sistema nervioso central. Lesións mecánicas do cranio e do cerebro, tumores do cerebro e medular, condicións de embriaguez, inflamación das membranas do cerebro, anestesia, etc., - hormonal - hiperglicemia, cuxa etioloxía é desequilibrio hormonal - hiperglicemia hepática.
Fisiolóxico e alimentario
A hiperglucemia fisiolóxica inclúe patoxénese alimenticia e neuroxénica. Co tipo fisiolóxico, os procesos de retorno non precisan intervencións correctivas, xa que o nivel de glicosa normalízase de forma independente.
A hiperglucemia alimentaria (fisiolóxica) desenvólvese durante unha comida rica en hidratos de carbono, esta é unha condición fisiolóxica normal.
Pódese observar un aumento dos niveis de glicosa ao final da primeira hora despois de comer, despois dunha hora os valores diminúen e acadan os valores normais.
O factor que proporciona unha rápida redución do azucre elevado no sangue baséase no uso de insulina, unha hormona producida polos illotes dos Langerhans do páncreas.
A produción desta hormona realízase de xeito reflexivo durante unha comida e chega a un cumio cando un termo alimentario entra no inicio do intestino delgado, onde se produce a absorción activa. A insulina participa no transporte activo de moléculas de glicosa ás células do corpo.
A insulina equilibra a cantidade de azucre no sangue e, debido á súa rápida produción, prevén a hiperglicemia e a glicosuria. Isto distingue a hiperglucemia fisiolóxica doutras especies, por exemplo, de hormonais, emocionais, estresantes, posprandiais, transitorias, crónicas e hepáticas.
Un proceso fisiolóxico normal pode converterse rapidamente nun patolóxico se abusas dos alimentos con proteínas e carbohidratos dixestibles. De feito, un aumento significativo do azucre no sangue inclúe un mecanismo compensatorio: a glicoxenólise e, polo tanto, ocorre hiperglucemia.
Emocional (estresante)
A hiperglucemia emocional ou estresante caracterízase por un mecanismo patoxenético neuroxénico. Na maioría das veces, a causa pode ser reaccións estresantes, axitación neuropsíquica, causalxia, etc. Con estrés severo debido á activación dos sistemas simpáticos e tiroide, iníciase a patoloxía do estrés.
A produción activa de hormonas: catecolaminas, glucocorticoides, triiodo e tetraiodoraninas - leva á parada da glicoxénese e ao aumento da gliconeoxénese e da glicoxenólise. A acción das catecolaminas no sangue leva á activación da adenilato ciclase, o que estimula a concentración de adenosimonofosfato cíclico no citoplasma das células do músculo esquelético e do fígado.
A AMP cíclica actúa sobre a proteína quinase, que desempeña un papel importante na glicoxenólise. Esta proteína quinase determina a velocidade de descomposición do glicóxeno nos hepatocitos e os miocitos. Debido á glicosa liberada, detéctase unha hiperglucemia emocional ou estresante.
Todo o proceso ten lugar segundo regras fisiolóxicas para a mobilización acelerada de hidratos de carbono, que están en reserva e no futuro serven de fonte de enerxía no proceso de actividade física ou mental reforzada.
Hormonal
Un aumento do nivel de certas hormonas nalgunhas enfermidades afecta á concentración de azucre no torrente sanguíneo. Hormonas que aumentan os niveis de glicosa:
- glucocorticoides,
- glucagón,
- catecolaminas
- hormonas tiroideas
Simptomatoloxía
É importante identificar pronto un forte aumento do nivel de glicosa no torrente sanguíneo para poder proporcionar ao paciente os primeiros auxilios e evitar a progresión de complicacións perigosas. Para iso, debes coñecer os principais síntomas da hiperglicemia:
- irritabilidade grave, aínda que non estea motivado por nada,
- intensa sede
- adormecemento dos beizos
- calafríos graves
- aumento do apetito (síntoma característico),
- sudoración excesiva
- dor de cabeza grave
- diminución do alcance de atención,
- un síntoma característico dunha enfermidade é a aparición dun cheiro a acetona na boca do paciente,
- fatiga,
- micción frecuente,
- pel seca.
Hiperglicemia en nenos
A hiperglicemia nos nenos caracterízase por un aumento da concentración de azucre no torrente sanguíneo ata os 6,5 mmol / L. É de notar que teñen esta condición nalgúns casos poden darse sen un só síntoma.
A hiperglucemia é a miúdo diagnosticada en recentemente nados. Ata agora, os clínicos non poden dicir con certeza o que fai que se desenvolva esta condición.
O azucre aumenta máis a miúdo en nenos que pesan menos de 1,5 kg ou sufriron sepsis, encefalite, meninxite e outras enfermidades perigosas.
Se esta condición patolóxica non se diagnostica en tempo e se non se axuda ao neno, entón a función das células do cerebro queda perturbada, o que, á súa vez, leva á aparición de hemorragias e inchazo.
Hiperglicemia
Axuda en caso de ataque de hiperglicemia:
- É importante neutralizar o aumento da acidez no estómago. Para este fin, o paciente debe comer máis verduras e froitas, así como beber auga mineral con sodio,
- limpar a pel cunha toalla húmida. O corpo está deshidratado e, deste xeito, compensa o fluído perdido,
- Lavado gástrico con solución de refresco - axuda a eliminar a acetona do corpo.
O tratamento da hiperglicemia debe realizarse de inmediato, como se manifestan os primeiros síntomas. A axuda é administrar insulina para baixar o nivel de azucre.
Tamén debe realizar unha terapia de desintoxicación e deshidratación con solucións estériles. Durante o tratamento da hiperglicemia, tamén é necesario seguir unha dieta, durmir e descansar.
A axuda puntual axudará non só a normalizar o estado do paciente, senón tamén a evitar complicacións perigosas.
Enfermidades con síntomas similares:
Cetoacidosis (síntomas correspondentes: 6 de cada 12)
A cetoacidosis é unha complicada perigosa da diabetes mellitus, que, sen un tratamento adecuado e oportuno, pode levar a coma diabético ou incluso a morte.
A condición comeza a progresar se o corpo humano non pode usar completamente a glicosa como fonte de enerxía, xa que carece da hormona insulina.
Neste caso, o mecanismo compensatorio está activado e o corpo comeza a usar as graxas entrantes como fonte de enerxía.
... diabetes insipidus (síntomas correspondentes: 5 de cada 12)
A diabetes insipidus é unha síndrome causada pola falta de vasopresina no corpo, que tamén se define como hormona antidiurética. Mentres tanto, a diabetes insipidus, cuxos síntomas son unha violación do metabolismo da auga e que se manifesta como sede constante cun aumento da poliuria simultánea (aumento da formación de ouriños).
... Premenopausa (síntomas correspondentes: 5 de cada 12)
A premenopausa é un período especial na vida dunha muller, cuxo termo é individual para cada representante feminina. Este é un tipo de brecha entre un ciclo menstrual debilitado e difuso e a última menstruación que se produce durante a menopausa.
... Diabetes en homes (síntomas coincidentes: 5 de cada 12)
A diabetes mellitus nos homes é unha enfermidade do sistema endócrino, no contexto da cal existe unha violación do intercambio de fluídos e carbohidratos no corpo humano. Isto leva a unha disfunción do páncreas, que é a responsable da produción dunha importante hormona: a insulina, como resultado do cal o azucre non se converte en glicosa e se acumula no sangue.
... Diabetes mellitus en nenos (síntomas correspondentes: 5 de cada 12)
A diabetes mellitus nos nenos é un trastorno metabólico, incluído hidratos de carbono, baseado na disfunción do páncreas. Este órgano interno é o responsable da produción de insulina, que na diabetes pode ser excesivamente pequena ou pode observarse unha inmunidade completa. A taxa de incidencia é de 1 neno por cada 500 nenos e, entre os recentemente nados, de 1 bebé a 400 mil.
Hiperglicemia postprandial, alimentaria, fisiolóxica
A hiperglicemia é unha manifestación clínica dun trastorno no metabolismo dos carbohidratos que se desenvolve cun aumento significativo da glicosa no sangue. A taxa de azucre no sangue en xaxún é de 3,3 a 5, 5 mmol / L.
A patoxénese da hiperglicemia é relativamente sinxela - isto non existe un desaxuste entre o nivel de inxestión de glicosa e a utilización. Un proceso de reciclaxe insuficiente resulta dun aumento da inxestión ou diminución do uso de azucre no corpo.
Desenvólvese en ausencia de insulina ou cunha maior síntese de hormonas causantes desta patoloxía. Teoricamente, un aumento do azucre no sangue pode ser tanto fisiolóxico como patolóxico.
As violacións deste tipo divídense en varios tipos de hiperglicemia:
- Desenvolverse no proceso de deterioración do funcionamento do páncreas, responsable da produción de insulina. Así se desenvolve a hiperglucemia crónica: se o páncreas é perturbado ou reducido, o proceso de ruptura da glicosa - glicólise, redúcese drasticamente e leva á acumulación de azucre no sangue. Tal patoloxía crónica desenvólvese na diabetes mellitus, así como durante as enfermidades inflamatorias do páncreas: pancreatite aguda (o fenómeno da hiperglicemia só durante unha exacerbación da enfermidade), etc.
- Outros tipos: - hiperglicemia alimentaria asociada á inxesta de alimentos, - hiperglicemia de orixe central, - emocional ou estresante - en desenvolvemento durante un período de forte estrés psicoemocional, - en desenvolvemento durante o período de exposición a reactivos tóxicos e mecánicos no sistema nervioso central. Lesións mecánicas do cranio e do cerebro, tumores do cerebro e medular, condicións de embriaguez, inflamación das membranas do cerebro, anestesia, etc., - hormonal - hiperglicemia, cuxa etioloxía é desequilibrio hormonal - hiperglicemia hepática.
Fisiolóxico e alimentario
A hiperglucemia fisiolóxica inclúe patoxénese alimenticia e neuroxénica. Co tipo fisiolóxico, os procesos de retorno non precisan intervencións correctivas, xa que o nivel de glicosa normalízase de forma independente.
A hiperglucemia alimentaria (fisiolóxica) desenvólvese durante unha comida rica en hidratos de carbono, esta é unha condición fisiolóxica normal.
Pódese observar un aumento dos niveis de glicosa ao final da primeira hora despois de comer, despois dunha hora os valores diminúen e acadan os valores normais.
O factor que proporciona unha rápida redución do azucre elevado no sangue baséase no uso de insulina, unha hormona producida polos illotes dos Langerhans do páncreas.
A produción desta hormona realízase de xeito reflexivo durante unha comida e chega a un cumio cando un termo alimentario entra no inicio do intestino delgado, onde se produce a absorción activa. A insulina participa no transporte activo de moléculas de glicosa ás células do corpo.
A insulina equilibra a cantidade de azucre no sangue e, debido á súa rápida produción, prevén a hiperglicemia e a glicosuria. Isto distingue a hiperglucemia fisiolóxica doutras especies, por exemplo, de hormonais, emocionais, estresantes, posprandiais, transitorias, crónicas e hepáticas.
Un proceso fisiolóxico normal pode converterse rapidamente nun patolóxico se abusas dos alimentos con proteínas e carbohidratos dixestibles. De feito, un aumento significativo do azucre no sangue inclúe un mecanismo compensatorio: a glicoxenólise e, polo tanto, ocorre hiperglucemia.
Postprandial
A hiperglicemia postprandial nótase se, despois dunha comida estándar, a concentración de azucre no sangue supera os 10 mmol / L. Pódese evitar a rápida absorción de glicosa no intestino ea súa entrada no torrente sanguíneo tomando o medicamento - acarbosa.
Non obstante, o principal aspecto no tratamento do aumento posprandial de azucre no sangue é facer dieta cunha diminución da cantidade de poli- e oligosacáridos facilmente digeribles.
A hiperglicemia transitoria, así como a hiperglicemia posprandial, ocorre canto antes despois de comer unha comida rica en hidratos de carbono ou inmediatamente despois dun forte estrés psicolóxico, é dicir, excitación do sistema nervioso autónomo.
O aumento da concentración de azucre é rápido, pero a normalización nótase nun curto período de tempo. As patoloxías postprandiais e transitorias difiren doutras especies precisamente nesta taxa de extinción.
Emocional (estresante)
A hiperglucemia emocional ou estresante caracterízase por un mecanismo patoxenético neuroxénico. Na maioría das veces, a causa pode ser reaccións estresantes, axitación neuropsíquica, causalxia, etc. Con estrés severo debido á activación dos sistemas simpáticos e tiroide, iníciase a patoloxía do estrés.
A produción activa de hormonas: catecolaminas, glucocorticoides, triiodo e tetraiodoraninas - leva á parada da glicoxénese e ao aumento da gliconeoxénese e da glicoxenólise. A acción das catecolaminas no sangue leva á activación da adenilato ciclase, o que estimula a concentración de adenosimonofosfato cíclico no citoplasma das células do músculo esquelético e do fígado.
A AMP cíclica actúa sobre a proteína quinase, que desempeña un papel importante na glicoxenólise. Esta proteína quinase determina a velocidade de descomposición do glicóxeno nos hepatocitos e os miocitos. Debido á glicosa liberada, detéctase unha hiperglucemia emocional ou estresante.
Todo o proceso ten lugar segundo regras fisiolóxicas para a mobilización acelerada de hidratos de carbono, que están en reserva e no futuro serven de fonte de enerxía no proceso de actividade física ou mental reforzada.
Hormonal
A hiperglucemia hormonal desenvólvese cunha produción excesiva de hormonas que aumentan o nivel de azucre no soro sanguíneo. As hormonas que provocan un aumento da glicosa no sangue e os principios do seu efecto son os seguintes:
1) con hiperplasia das células dos illotes de Langerhans, estimúlase a síntese de glucágono, que estimula a gluconeoxénese e a glicogolólise nas células do fígado,
2) os glucocorticoides teñen un efecto similar en presenza de tumores,
3) o feocromocitoma da parte do cerebro das glándulas suprarrenais proporciona a síntese dunha cantidade maior de catecolaminas, que á súa vez estimulan a glicogenólise,
4) A hormona do crecemento en altas concentracións detén a glicólise nun número de tecidos do corpo,
5) As hormonas tiroideas aceleran a glicoxenólise e a gluconeoxénese e inhiben o proceso inverso. O proceso desenvólvese cando a produción de insulina é insuficiente ou os seus efectos son debilitados, así como cun aumento da síntese de hormonas que provocan un aumento da glicosa.
Síntomas de hiperglicemia, tratamento, descrición

Hiperglicemia significa un síntoma de varias enfermidades do sistema endócrino, que se expresa por un contido aumentado ou excesivo de glicosa no soro sanguíneo en comparación coa norma. Este tipo de síntomas é característico da diabetes mellitus e outras enfermidades endócrinas.
A norma de contido en azucre (glicosa) considérase un nivel de 3,3 - 3,5 mmol / L. Se este indicador supera o nivel de 6-7 mol / l, entón hai indicacións para o diagnóstico de hiperglicemia.
Os niveis de azucre excesivos de 16,5 mmol / L e por riba indican o desenvolvemento dunha coma.
Tres niveis de hiperglicemia están determinados polo nivel de glicosa no soro sanguíneo.
- Un síntoma leve é determinado cun aumento do azucre a 6 - 10 mmol / L.
- A severidade moderada é diagnosticada cun contido en glicosa de 10 a 16 mmol / L.
- Unha expresión grave dun síntoma son os niveis de azucre por encima de 16 mmol / L
Para os pacientes con diabetes hai dous tipos de manifestacións dun aumento do azucre en soro.
Se o paciente non comeu aproximadamente 8 horas e o seu nivel de glicosa aumenta por encima dos 7,2 mmol / l, entón falan de hiperglucemia en xaxún.
A hiperglucemia postprandial determínase cando, despois de comer, o nivel de azucre supera os 10 mmol / L.
Se o indicador do nivel de glicosa, a falta dun diagnóstico de diabetes mellitus, aumenta despois dos alimentos abundantes a 10 mmol / l, é probable que unha persoa forme diabetes de segunda variedade.
Dado que as consecuencias da hiperglicemia exprésanse en múltiples trastornos no corpo, os pacientes diagnosticados de diabetes necesitan un control constante dos niveis de glicosa no sangue.
As consecuencias da hiperglicemia poden manifestarse por unha violación do sistema nervioso, os vasos sanguíneos e outras patoloxías. Estes inclúen complicacións graves como cetoacidosis e coma.
O mecanismo de desenvolvemento da hiperglicemia e as súas causas
O motivo principal para o desenvolvemento do síntoma é unha diminución da produción da hormona insulina, que reduce a concentración de azucre no sangue.
O mecanismo de desenvolvemento da hiperglicemia é a formación insuficiente dunha das hormonas máis importantes polo páncreas, que afecta ao metabolismo dos carbohidratos e regula os niveis de glicosa no sangue.
O páncreas entra no sistema endocrino humano e repón o gasto enerxético da cantidade necesaria de glicosa para todos os tecidos e órganos.
Pero para o transporte e control da glicosa é necesaria a insulina hormonal, sen a cal o contido en azucre non está regulado e, como consecuencia, prodúcese a fame celular e o seu exceso no sangue.
Polo tanto, adoitan falar de conflitos a nivel celular co mecanismo de desenvolvemento da hiperglicemia.
Distingue entre hiperglicemia longa e temporal.
A hiperglicemia temporal pode ocorrer cando na dieta se usan alimentos altos en calorías cun alto contido en carbohidratos.
Un aumento temporal do azucre no sangue pode provocar a liberación de adrenalina e tiroxina no torrente sanguíneo como resultado da dor.
A miúdo, a hiperglucemia ocorre nun contexto de situacións estresantes, embarazo, hiperplasia da córtex suprarrenal, baixos niveis de vitaminas B1 e C no corpo, con intoxicación por óxidos de carbono, como resultado do sangrado. A miúdo provocan hiperglucemia e algúns medicamentos: fentamidina, bloqueadores β, corticosteroides, prisma de anido e algúns outros medicamentos.
A hiperglucemia prolongada desenvólvese en violación da regulación do metabolismo dos carbohidratos de carácter neuro-endocrino.
Hiperglicemia de estrés
A hiperglucemia adoita acompañar a persoas que sufriron un estrés agudo en forma de colocación nerviosa, infarto de miocardio ou accidente cerebrovascular.
Ademais, a hiperglucemia a miúdo desenvólvese incluso na ausencia de antecedentes de diabetes.
As observacións médicas vinculan o aumento da mortalidade de pacientes con ataque cardíaco e ictus co desenvolvemento de hiperglicemia de estrés, i.e. cun aumento do azucre no sangue.
O mecanismo de aumento dos niveis de glicosa durante o estrés é desencadeado por hormonas endóxenas da contrainsulina - glucocorticoides, catecolaminas e outros. Neste sentido, non sempre se pode falar do desenvolvemento da diabetes coa manifestación de síntomas dunha hiperglicemia estresante.
Cal é a razón dun exceso de azucre no sangue?
A patoxénese da hiperglicemia é a produción insuficiente de insulina polas células do páncreas.
p, blockquote 5,0,0,0,0 ->

p, blockquote 6.0,0,0,0,0 ->
Sen insulina, a glicosa, que é inxerida con alimentos, non é absorbida polas células.
p, blockquote 7,0,0,0,0 ->
Un trastorno metabólico pode producirse non só por falta de insulina, senón tamén por violación da sensibilidade celular á insulina.
p, blockquote 8,0,0,0,0 ->
Entón chega o estado de fame enerxética das células, que vai acompañado dun exceso de glicosa no sangue.
p, blockquote 9,0,0,0,0 ->
Neste caso, pode producirse unha resposta do corpo á fame celular: o fígado comezará a procesar o glicóxeno en glicosa e lanzalo ao sangue, o que en realidade non resolve o problema, senón que o agrava.
p, blockquote 10,0,0,0,0 ->

p, blockquote 11,0,0,0,0 ->
Hiperglicemia: patoxénese

Esta patoloxía está determinada por varios factores. Pero o máis importante é o mecanismo de hiperglicemia na diabetes mellitus, porque é ela a que se considera a principal.
As causas adicionais de hiperglicemia son:
- Diabetes xestacional.
- Formacións ou tumores oncolóxicos na glándula tiroides. Para un diagnóstico de cancro de tiroide, consulte o artigo.
- Tratamento a longo prazo con certos medicamentos.
- Aumento da produción de hormonas tiroideas (hipertiroidismo).
- Procesos inflamatorios no páncreas.
- Avarías nerviosas, experiencias emocionais.
- Oncoloxía.
- Síndrome de Cushing
Na diabetes tipo 1, a administración de insulina non se leva a cabo, só queda tomar medicamentos anti-diabéticos. Se o paciente ten diabetes tipo 2, é necesaria insulina.

Hiperglicemia en recentemente nados
É moi común, o resultado da análise (mmol / l):
- O xaxún: non máis que 6,5.
- Despois de comer - 9.
A patoloxía obsérvase máis a miúdo en bebés prematuros nacidos cun peso de ata 1,5 kg. Os nenos poden considerarse un grupo de risco se as nais sufriron sepsis, meningite, encefilitis durante a xestación.
O principal perigo da afección xurdida e non tratada é a deshidratación rápida do corpo, o benestar prexudicado, a perda de peso. Como resultado, xorden outras patoloxías do sistema endocrino.
Síntomas de hiperglicemia
Debido a que as consecuencias da hiperglicemia son pouco amables, é importante tomar medidas para reducir o azucre no sangue nos primeiros signos característicos da súa manifestación.
Os síntomas importantes e característicos son a súbita sede, o aumento do apetito e a fame incansable, a micción frecuente, a diminución da visión: un velo e voa diante dos ollos.
Os pacientes con aumento de niveis de azucre experimentan unha constante sensación de fatiga, dor de cabeza, distracción e irritabilidade.
Os síntomas pronunciados inclúen sudoración excesiva, calafríos, adormecemento dos beizos e pel seca.
Os niveis altos de azucre caracterízanse polo cheiro a acetona da boca.
Moi raramente, a hiperglicemia é asintomática.
Corrección de hiperglicemia
Dado que os niveis elevados de azucre no sangue están moi estendidos na actualidade, tanto un síntoma da diabetes como un signo doutras enfermidades, é preciso responder e corrixir a hiperglicemia con rapidez.
Cun forte aumento do nivel de azucre e a manifestación dos signos anteriores, é necesario darlle ao mineral auga alcalina con calcio ou sodio. A auga clorada está completamente excluída.
Pode beber ao paciente un vaso de auga con 1-2 culleres de té de refresco ou limpar os intestinos coa mesma composición. Para eliminar a acetona, lave o estómago cunha solución da mesma concentración.
As frotas húmidas da pel axudarán, a limpar intensamente a zona dos pulsos, a testa, o pescozo, debaixo dos xeonllos.
Se é posible, é preciso identificar o nivel de glicosa e se está por riba dos 14 mol / l, é preciso urxente ingresar insulina. As inxeccións de insulina fanse para normalizar os niveis de azucre.
Despois dunha corrección urxente da hiperglicemia, é necesario consultar un endocrinólogo para un diagnóstico detallado e un tratamento adicional.
Na maioría dos casos, as inxeccións de insulina úsanse no tratamento da hiperglicemia. Ademais, inclúense as medidas necesarias para o tratamento da enfermidade subxacente, realízase a desintegración e a igualación do equilibrio ácido-base.
Se un paciente experimenta un aumento constante do azucre no sangue durante tres días, estase a elaborar un plan individual de tratamento e consellos para axustar a nutrición, o traballo e o descanso.
Condicións hiperglicémicas, os seus tipos e mecanismos de desenvolvemento
 ⇐ Páxina anterior 2 de 19 Seguinte ⇒
⇐ Páxina anterior 2 de 19 Seguinte ⇒
A glicosa é a principal fonte de enerxía no corpo.O nivel de glicosa determínase en sangue venoso ou capilar. Na análise de sangue capilar, o nivel normal de glicosa é 3,3 - 5,5 mmol / L, sangue venoso 4,1 - 5,9 mmol / L.
A insulina é a única hormona Acción antidiabetogénica, é dicir acción hipoglucémica (reduce a glicosa). A biosíntese de insulina realízase en células β de illotes páncreas pancreáticos. A glicosa é o principal regulador da secreción de insulina polas células β.
Hiperglicemia: azucre alto no sangue máis de 6 mmol / l. Con glicemia superior a 10 mmol / l, aparece glicosuria.
1. Alimentario: 1-1,5 horas despois de tomar unha gran cantidade de hidratos de carbono.
2. Neuroxénico - excitación emocional (paso rápido).
a) con insuficiencia absoluta ou relativa do aparello illote do páncreas:
- absoluto - debido á diminución da produción de insulina
- relativo - debido á diminución do número de receptores de insulina nas células
b) para enfermidades da glándula pituitaria (aumento da STH e ACTH)
c) un tumor da medula suprarrenal (feocromocitoma) - unha carreira de adrenalina
d) niveis de sangue excesivos de glucagón, tiroides, glucocorticoides, somotropina e corticotropina.
Os glicocotricoides están implicados no mecanismo de hiperglicemia na diabetes mellitus e na enfermidade de Itsenko-Cushing.
4. Excretor: se a glicosa é superior a 8 mmol / l, aparece na orina:
- con insuficiente función pancreática
- con unha deficiencia de encimas de fosforilación e desfosforilación nos riles
- con enfermidades infecciosas e nerviosas.
5. Irritación do tubérculo gris do hipotálamo, núcleo de lentellas e estriado dos núcleos basais do cerebro grande.
6. Por dor, durante ataques de epilepsia.
O desacelerado da reacción da hexokinase, o aumento da gliconeoxénese e o aumento da actividade da glicosa-6-fosfatase son as principais causas hiperglucemia diabética.
- pel seca e mucosas
A hiperglucemia a curto prazo é un valor adaptativo.
Perda permanente de hidratos de carbono e un efecto nocivo.
Violacións do uso de glicosa exóxena por células de tecido dependentes da insulina
-activación de fontes endóxenas de glicosa aumentando o número e a actividade das hormonas diabéticas: aumento da glicoxenólise debido á acción do glucagón e da adrenalina, activación da gluconeoxénese debido aos glucocorticoides.
Condicións hipoglicémicas, os seus tipos e mecanismos de desenvolvemento.
Hipoglicemia - diminución da glicosa no sangue inferior a 3,5 mmol / l:
1. Alimentario (3-5 horas despois de consumir gran cantidade de hidratos de carbono, insulina).
2. Duro traballo físico.
3. En mulleres enfermeiras.
4. Neuroxénicos (con excitación - hiperinsulinemia).
5. Para enfermidades:
a) acompañado dun aumento da función pancreática (insuloma, adenoma, cancro),
b) unha sobredose de insulina no tratamento da diabetes,
c) danos no fígado,
d) unha diminución do incremento de hormonas contrainsulares: glucagón, cortisona, adrenalina, hormona de crecemento (hipofunción da córtex suprarrenal, pituitaria anterior, glándula tiroides),
e) danos no tracto gastrointestinal,
6. Con tumores do hipotálamo, pituitaria hipofisaria, enfermidade de Addison.
Síndrome hipoglicémico (glicosa no sangue inferior a 3,3 mmol / l):
- ansiedade a curto prazo, agresividade
- sudoración, tremores, calambres
- perda de coñecemento (coma hipoglucémico, glicosa en sangue inferior a 2,5 mmol / l)
- aumento da respiración e frecuencia cardíaca
- os globos oculares están tensos
- micción involuntaria e intestinos.
- iv 60-80 ml de 40% de glicosa
- té doce cando regresa a conciencia
Cunha diminución da glicosa no sangue por baixo de 2,5 mmol / L, pode producirse coma hipoglucémico.
Diabetes mellitus: clasificación, etioloxía, patoxénese.
Diabetes mellitus. - unha enfermidade causada por deficiencia de insulina absoluta ou relativa.
I. Diabetes tipo 1 ou Diabetes xuvenísporén, persoas de calquera idade poden enfermarse (destrución de células β, o que leva ao desenvolvemento dunha deficiencia absoluta de insulina durante toda a vida)
Autoinmune, incluído LADA,
II. Diabetes tipo 2 (defecto na secreción de insulina no fondo da resistencia á insulina)
Diabetes xestacional - unha condición patolóxica caracterizada pola hiperglicemia que se produce durante o embarazo nalgunhas mulleres e que normalmente desaparece espontaneamente despois do parto.
Curso leve
A forma leve (grao I) da enfermidade caracterízase por un baixo nivel de glicemia, que non supera os 8 mmol / l no estómago baleiro, cando non hai grandes flutuacións no contido de azucre no sangue durante o día, insignificantes glicosuria diarias (desde restos a 20 g / l). A compensación mantense mediante terapia dietética. Cunha forma leve de diabetes, pódese diagnosticar a angioeuropatía das etapas preclínicas e funcionais nun paciente con diabetes mellitus.
Gravedade moderada
Con severidade moderada (grao II) da diabetes, a glicemia en xaxún aumenta, por regra xeral, ata os 14 mmol / l, as fluctuacións glicémicas ao longo do día, a glicosuria diaria normalmente non supera os 40 g / l, a cetose ou a cetoacidosis desenvólvense ocasionalmente.
A compensación da diabetes conséguese mediante a dieta e a administración de axentes orais que reducen o azucre ou a administración de insulina (no caso de resistencia secundaria á sulfamida) nunha dose que non exceda os 40 OD por día.
Nestes pacientes pódense detectar angioneuropatías diabéticas de varias localizacións e etapas funcionais.
Curso severo
A forma de diabetes grave (de grao III) caracterízase por altos niveis de glicemia (nun estómago baleiro superior a 14 mmol / l), fluctuacións significativas no azucre no sangue ao longo do día, unha elevada glucosuria (máis de 40-50 g / l). Os pacientes necesitan unha insulina constante a unha dose de 60 OD ou máis, teñen diversas angioneuropatías diabéticas.
Na patoxénese da diabetes mellitus, distínguense dous enlaces principais:
1. Produción insuficiente de insulina polas células endocrinas do páncreas,
2. violación da interacción da insulina coas células dos tecidos do corpo (resistencia á insulina) como resultado dun cambio na estrutura ou unha diminución do número de receptores específicos para a insulina, un cambio na estrutura da insulina en si ou unha violación dos mecanismos intracelulares de transmisión do sinal dos receptores aos orgánulos celulares.
Hai unha predisposición hereditaria á diabetes. Se un dos pais está enfermo, a probabilidade de herdar a diabetes tipo 1 é do 10% e a diabetes tipo 2 é do 80%.
A patoxénese das manifestacións clínicas e de laboratorio da diabetes mellitus insulina-dependente (IDD).
Diabetes mellitus insulinodependentes (tipo 1) . A EDI dependendo do mecanismo de desenvolvemento pódese dividir en: autoinmune, inducida polo virus e progreso lento.
Etioloxía da EDI: Non hai predisposición hereditaria á EDI, xa que a probabilidade de transmitir un xen defectuoso de pais a un fillo é bastante pequena (menos do 4%). Suxírese que EDI é un trastorno autoinmune asociado a certos antíxenos de histocompatibilidade HLA situados no brazo curto do sexto cromosoma. Factores etiolóxicos externos que provocan a IDD son infeccións virais: virus Coxsackie, rubéola, citomegalovirus, toxinas exóxenas, proteínas do leite.
O mecanismo patoxenético do desenvolvemento da diabetes tipo 1 baséase na insuficiencia da produción de insulina por células endocrinas (células β das illas pancreáticas de Langerhans).
A diabetes tipo 1 representa o 5-10% de todos os casos de diabetes, a miúdo desenvólvese na infancia ou na adolescencia. Este tipo de diabetes caracterízase por unha manifestación precoz de síntomas, que progresan rapidamente co paso do tempo.
O único tratamento é as inxeccións de insulina ao longo da vida,
A hiperglicemia provoca aparición de glucosuria. Sinais de azucre elevado no sangue (hiperglicemia): poliuria, polidipsia, perda de peso con aumento do apetito, boca seca, debilidade
· Microangiopatías (retinopatía diabética, neuropatía, nefropatía),
Macroangiopatías (aterosclerose das arterias coronarias, aorta, vasos transxénicos, extremidades inferiores), síndrome do pé diabético
Patoloxía concomitante: furunculose, colpite, vaginite, infección do tracto urinario, etc.
EDI (xuvenil) - os síntomas ocorren antes dos 30 anos, a incidencia máxima é de 5-11 anos, caracterizada por insulinopenia e tendencia á ketonemia. Segundo os mecanismos do seu desenvolvemento, distínguense dúas formas: autoinmunes e inducidas por virus.
1.Diabetes autoinmunes caracterizada pola presenza de signos de dano inmune ao páncreas. No 90% dos pacientes con diabetes, atopouse a presenza de anticorpos autoinmunes contra antíxenos da membrana citoplasmática dos illotes.
Os anticorpos determínanse incluso antes do desenvolvemento de signos clínicos da diabetes e mantéñense nun alto nivel durante varios anos despois do inicio da diabetes; pode haber anticorpos para células doutros órganos endocrinos.
Debido á infiltración linfocítica e ao ataque de células por clones citotóxicos autoinmunes de linfocitos T (CD8 +) e células auxiliares T (CD4 +), prodúcese citólise de células β de illotes de Langerhans.
Un mecanismo adicional de dano de tecido pancreático en DM é a apoptose das células β inducida polo óxido nítrico, que se forma nas células β propias cando están inmunitadas e os macrófagos que compoñen o aparello illote (aproximadamente 10 macrófagos por illote). Os síntomas clínicos da diabetes aparecen ao destruír o 75-85% das células dos illotes.
2. Diabetes inducida polo virus . Non todas as infeccións virais son capaces de inducir o desenvolvemento de diabetes mellitus, polo que o virus debe poder infectar directamente as células incretorias do páncreas.
Entre estes virus inclúense o virus da rubéola, o virus Coxsackie, a varicela, o citomegalovirus, o virus da gripe, a papeira, a hepatite. No último caso, os anticorpos que normalmente o corpo "arroxa" para destruír virus non se detén na meta e comezan a atacar ás súas propias células.
Por diabetes inducida por virus só é característica unha formación a curto prazo de anticorpos contra os antíxenos das illas do páncreas, que, por regra xeral, desaparecen nun ano.
Este tipo de diabetes non se combina con lesións autoinmunes doutros órganos endócrinos, desenvólvese a unha idade máis temprana que a autoinmune. Unha característica destes pacientes é a tendencia aumentada a formar anticorpos contra a insulina exóxena.
A patoxénese das manifestacións clínicas e de laboratorio da diabetes mellitus independente da nisulina (NIDDM).
Diabetes mellorais non dependentes da insulina (IND), senil
Factores de risco
— idade manifestación de diabetes con máis frecuencia en individuos maiores de 30-50 anos
- factor hereditario. IND é varias veces máis común en familiares de pacientes con diabetes. Se ambos pais están enfermos de diabetes, o risco de desenvolver diabete para os seus fillos ao longo da vida é do 100%, se un dos pais está enfermo - 50%, no caso de diabete nun irmán ou irmá - 25%.
- obesidade, (ata un 85-90%) os pacientes son obesos
- inactividade física
Patoxénese de IND (tipo 2).
Na fase inicial do NIDDM, o nivel de insulina no sangue normalmente é normal ou elevado, o que reflicte o fenómeno resistencia á insulina.
Na diabetes mellitus tipo 2, o efecto da glicosa é prexudicado con respecto á estimulación da secreción de insulina, a secreción pulsatoria de insulina é prexudicada, falta un pico temperán na secreción de insulina (prandial). A concentración de insulina despois de comer en pacientes con IND aumenta lentamente, alcanzando un valor máximo en 30-45 minutos despois de comer (ver fig. 5). Dado que os pacientes teñen unha resposta temperá reducida na secreción de insulina á glicosa, pero a resposta a outras substancias que tamén estimulan a produción de insulina, como a arginina, non está prexudicada, isto implica unha violación de receptores específicos de glicosa nas células ou unha violación dos transportadores de glutina GLUT-2.
Con un defecto xeneticamente determinado na secreción de insulina por illas pancreáticas e resistencia á insulina do tecido periférico, fórmase un círculo vicioso: canto máis forte sexa a resistencia á insulina, máis insulina é producida polas illas para superalo e maior é a concentración de insulina no sangue, menor será a sensibilidade a ela. tecidos.
A nivel de tecidos periféricos:
preceptor:
síntese de insulina anormal
alta actividade insulinasa
-unha violación da conversión de proinsulina en insulina
receptor:
mutación do xene receptor de insulina (defecto da subunidade β do receptor)
- limitación do número de receptores en células dependentes da insulina, por exemplo na obesidade
-redución da afinidade dos receptores (sensibilidade)
—A hiperglicemia prolongada leva á desensibilización das células β, que se manifesta por un deterioro na súa actividade secretora.
postreceptor:
Violación da transmisión do sinal e a fosforilación
Violación da transmisión do sinal debido a un defecto ou deficiencia de transportadores de glicosa (GLUT 4, 6)
A nivel do páncreas:
—transporte de glicosa deteriorado debido á diminución do número ou defecto de moléculas de GLUT 2, que é o único transportador de glicosa nas células β.
Manifestacións clínicas e de laboratorio de diabetes mellitus:
Hiperglicemia - a concentración de glicosa no sangue é superior a 6 mmol / l, con IND, o nivel de glicosa no sangue pode chegar a cifras astronómicas de 55,5 mmol / l.
A hiperglicemia é consecuencia de:
Violacións do uso de glicosa exóxena por células de tecido dependentes da insulina
-activación de fontes endóxenas de glicosa aumentando o número e a actividade das hormonas diabéticas: aumento da glicoxenólise debido á acción do glucagón e da adrenalina, activación da gluconeoxénese debido aos glucocorticoides.
Cun aumento do azucre no sangue de máis de 10 mmol / l (barreira renal para a glicosa) aparece glucosuria.
Polidipsia éconsecuencia da hiperglicemia. A glicosa é unha sustancia osmóticamente activa que provoca o desenvolvemento da deshidratación celular e a sede.
Poliuria(ata 10 litros de urina por día) é consecuencia dun aumento da concentración de glicosa e polidipsia osmóticamente activa (aumento da necesidade de beber) .A poliuria conduce a unha perda de electrolitos (de electrolitemia)Na, Ca, Cl, K, Mg, aumentar a viscosidade do sangue, trastornos hemodinámicos.
Polifia - aumento do apetito debido aos procesos catabólicos (fenómenos de proteólise e lipólise).
Perda de peso (típico para IDDM) - desenvólvese por proteólise e lipólise.
Hiperazotemia - durante a descomposición de aminoácidos fórmanse amoníaco, urea e outros produtos metabólicos nitroxenados.
Ketonemia(presenza de corpos cetonas no sangue)e cetonuria(presenza de corpos cetónicos na urina)–normalmente hai unha manifestación de ED. Corpos cetónicos: acetona, ácido acetoacético, ácido β-hidroxibutírico. A principal causa da cetose é o aumento da descomposición de graxa, o aumento da formación de acetil CoA e a súa oxidación insuficiente no ciclo de Krebs.
Violación de CBS -A acidosis metabólica debida á acumulación de produtos ácidos (corpos cetonas, FFA, ácido láctico, H +) pode producir o desenvolvemento de coma.
Glicosilaciónhemoglobina, proteínas da membrana celular e orgánulos celulares leva á perda da súa función. En pacientes con diabetes en estado de hiperglicemia, o contido de hemoglobina glicosilada - HbAlc - aumenta 2-3 veces dentro de 2-3 semanas. Debido á glicosilación da hemoglobina, fórmase unha forma hemica de hipoxia.
A hemoglobina glicosilada presenta unha actividade biolóxica diversa: aumenta a permeabilidade das células endoteliais, únese a receptores de macrófagos, células endoteliais e mesangiais, activa os macrófagos para segregar citocinas, inhibe a formación de NO e inhibe a vasodilatación, aumenta a oxidación de LDL.
Os principais síntomas da hiperglicemia
Na medicina, hai tres signos principais dunha clínica de hiperglicemia:
p, blockquote 12,0,0,0,0 ->
- micción frecuente,
- sede, incluso despois de beber bastante auga,
- perda de peso sen razón aparente.
Ademais dos principais síntomas da enfermidade, pódense distinguir varios máis:
p, bloquear 13,0,0,0,0 ->
- curación lenta dos cortes na pel,
- pel seca, coceira,
- fatiga sen motivo
- visión errada ou miopía, sensación de velo diante dos ollos,
- candidiasis tratable ou inflamación crónica do oído,
- respiracións profundas e ruidosas, arritmia.
 Un síntoma importante dunha enfermidade e a súa complicación é a ketonuria, durante a cal se detecta acetona ou cetoacidosis na urina, o que conduce a unha crise diabética e coma.
Un síntoma importante dunha enfermidade e a súa complicación é a ketonuria, durante a cal se detecta acetona ou cetoacidosis na urina, o que conduce a unha crise diabética e coma.
p, blockquote 14,0,0,0,0 ->
O mecanismo destas complicacións é o seguinte:
p, bloqueo 15,0,0,0,0 ->
- Dado que a glicosa non entra nas células, a súa cantidade no sangue aumenta.
- O fígado comeza a descompoñer glicóxeno en glicosa para alimentalo con células, pero tampouco entra nas células dos tecidos do corpo.
- Ao mesmo tempo, as células para a produción de enerxía comezan a descompoñer graxas, que cando decaen producen corpos cetonas, é dicir, acetona.
- A acetona en gran cantidade pasa polos riles e perturba o seu traballo.
Existe un estado de insuficiencia renal, en formas graves das cales pode haber necesidade de hemodiálise.
p, blockquote 16,0,0,0,0 ->

p, blockquote 17,0,0,0,0,0 ->
Causas da hiperglicemia
Os factores que supoñen un risco de desenvolver hiperglicemia pódense dividir en varios grupos:
p, blockquote 31,0,0,0,0 ->
- dependente da insulina
- fisiolóxico
- non diabéticos
- hormonal.
A condición dun exceso de azucre no sangue pode ser causada non só polo desenvolvemento da diabetes, senón tamén pola perda do páncreas das súas funcións para proporcionar ao corpo a cantidade adecuada de hormonas, así como outras razóns.
p, blockquote 32,0,0,0,0 ->

p, blockquote 33,0,0,0,0 ->
Causas diabéticas
A hiperglucemia crónica desenvólvese en diabetes mellitus do primeiro e segundo tipo.
p, blockquote 34,0,0,0,0 ->
Dado que os indicadores de glicosa elevada na diabetes son permanentes, a hiperglicemia chámase crónica.
p, blockquote 35,0,0,0,0 ->

p, blockquote 36,0,0,0,0 ->
A patoloxía desenvólvese debido á produción insuficiente de insulina por células formadoras de hormonas do páncreas.
p, blockquote 37,0,0,0,0 ->
Polo tanto, a glicosa acumúlase no sangue sen entrar nas células do esqueleto e outros sistemas corporais. Os síntomas neste caso son persistentes e prolongados.
p, blockquote 38,0,0,0,0 ->
Síndrome de hiperglucemia crónica na diabetes
A síndrome de hiperglucemia crónica é causada non só pola deficiencia de insulina. Tamén inclúe algunhas nefropatías e anxiopatías.
p, blockquote 39,0,0,0,0 ->
As seguintes enfermidades son unha manifestación do complexo dos síntomas:
p, blockquote 40,0,0,0,0 ->
- cancro de páncreas
- pancreatite de diversa gravidade,
- enfermidades causadas por axentes infecciosos
- trastornos xenéticos e varios síndromes.
A síndrome de hiperglicemia tamén pode incluír varios trastornos inmunitarios, incluídas as alerxias. En deficiencia de insulina crónica, pode producirse arteriosclerose cerebral debido á alteración da función hepática.
p, blockquote 41,0,0,0,0 ->

p, blockquote 42,0,0,0,0 ->
Hiperglicemia fisiolóxica
A hiperglucemia fisiolóxica nas súas manifestacións divídese en tres tipos:
p, blockquote 43,0,0,0,0 ->
- Hiperglucemia postprandial, durante a cal se produce un aumento temporal do azucre no sangue debido á alimentación excesiva e ao consumo simultáneo dun gran número de calorías.
- A hiperglucemia transitoria está determinada por unha recolección de sangue incorrecta durante a análise.
O suxeito pode violar as normas para a entrega de soro para o azucre comendo algo antes da análise ou estar nervioso.
p, blockquote 44,0,0,0,0 ->
Neste caso, o resultado mostrará un exceso excesivo da taxa de xexún que xa non ten o paciente.
p, blockquote 45,0,0,0,0 ->
- A hiperglucemia estresante ou o estrés emocional prodúcese despois dunha forte experiencia ou como resultado dun estrés prolongado.
A concentración de glicosa alcanza o seu auxe cunha diminución posterior.
p, blockquote 46,0,0,0,0 ->
Isto ocorre debido á liberación de hormonas do estrés: cortisol e adrenalina, que afectan á conversión do glicóxeno en glicosa. Así, a cantidade de azucre no sangue aumenta drasticamente.
p, blockquote 47,1,0,0,0 ->
- A hiperglucemia aguda pode ser provocada por unha sobreabundancia da actividade física, xa que o traballo muscular pode provocar unha forte fame de células, o que provocará a liberación de glicosa no sangue das tendas de glicóxeno no fígado.
A miúdo hai unha hiperglicemia dunha etioloxía non especificada, cando non se poden determinar as causas dun aumento do azucre no sangue.

p, blockquote 49,0,0,0,0 ->
Factores non diabéticos
O mecanismo de aumento do azucre no sangue pode desencadearse por un proceso ou infección inflamatoria.
p, blockquote 54,0,0,0,0 ->
Distínguense as seguintes causas de hiperglicemia non diabéticas:
p, blockquote 55,0,0,0,0 ->
- infarto de miocardio ou ictus,
- diversas patoloxías do sistema xenitourinario que afectan á perda de glicosa na urina,
- a aparición dunha queimadura,
- insuficiencia suprarrenal,
- oncoloxía pancreática, pancreatite aguda e crónica
- insuficiencia metabólica en recentemente nados
- hipertiroidismo, acromegalia e outras enfermidades endócrinas,
- enfermidades hepáticas, nas que hai unha diminución na produción de glicóxeno e na gluconeoxénese, deficiencia de vitamina B1, hepatite crónica e cirrosis hepática,
- anomalías xenéticas hereditarias.
Superar a norma de concentración de glicosa no sangue que se produce despois de varias lesións, golpes, ataques cardíacos chámase hiperglicemia reactiva, o que, segundo as estatísticas, indica un aumento do risco de morte nas persoas que sobreviviron a este ataque.
p, blockquote 56,0,0,0,0 ->

p, blockquote 57,0,0,0,0 ->
Tratamento da síndrome de hiperglucemia
Dado que a síndrome de hiperglicemia ten moitas causas, o seu tratamento basarase nun diagnóstico preciso e na eliminación non só do efecto, senón tamén de factores causais.
p, blockquote 64,0,0,0,0 ->
Primeiro de todo, os médicos prestan moita atención á eliminación de infeccións e procesos inflamatorios e tamén prescriben unha dieta especial cunha reducida inxestión de hidratos de carbono.
p, blockquote 65,0,0,0,0 ->
Para persoas con diabetes, prescríbese inmediatamente a terapia de substitución de insulina.
p, blockquote 66,0,0,0,0 ->
Cun aumento crónico do azucre no sangue, a administración de reguladores prandiais orais, repaglinida e nateglinida, demostrou ser positiva.
p, blockquote 67,0,0,0,0 ->
As substancias activas derivadas de aminoácidos están implicadas na restauración da resposta de insulina á inxestión de alimentos.
p, blockquote 68,0,0,0,0 ->
A flexibilidade de tomar a droga, que está directamente relacionada coa cantidade de alimentos consumidos, non viola a calidade de vida das persoas con hiperglucemia.
p, blockquote 69,0,0,0,0 ->
A hiperglicemia a longo prazo debe ser constantemente controlada non só polo endocrinólogo, senón tamén por outros especialistas:
p, bloqueo 70,0,0,1,0 ->
- cardiólogo
- neurólogo
- oftalmólogo
- urólogo
Así, a posibilidade de complicacións con outros órganos queda baixo a supervisión de especialistas. Para iso, recoméndase someterse a un exame profesional unha vez cada seis meses, ou segundo sexa necesario.
p, blockquote 71.0,0,0,0 ->

p, blockquote 72.0,0,0,0 ->
Primeiros auxilios
En caso de hiperglucemia aguda ou crise hiperglucémica, a vítima pode necesitar primeiros auxilios rápidos:
p, blockquote 73.0,0,0,0 ->
- Para comezar, se é posible, cómpre medir o azucre no sangue cun glucómetro, que non leva moito tempo. Se se confirma a sospeita dun forte salto na glicosa, deberán tomarse as medidas seguintes:
- Chamar a unha ambulancia, xa que só unha intervención médica dun profesional pode axudar a previr consecuencias graves.
- Dálle unha bebida abundante á vítima para eliminar do corpo substancias nocivas. Na primeira media hora, este debería ter como mínimo un litro de auga pura e, a continuación, dar medio litro de auga cada hora.
- Se o paciente perdeu a consciencia, debes poñelo do seu lado para que non se afogue coa súa propia lingua.
Se unha persoa sabe que ten diabete e usa os medicamentos necesarios, en particular a insulina, entón se lle debe facer unha inxección, pero só se o nivel de glicosa supera os 15 mmol / l, xa que o uso intempestivo dunha preparación de insulina pode provocar unha forte caída do azucre, que tamén é perigoso para unha persoa. .
p, blockquote 74,0,0,0,0 ->

p, blockquote 75,0,0,0,0 ->
Dieta para hiperglucemia
Cun diagnóstico de hiperglicemia, ao paciente prescríbelle unha dieta especial, á que debe respectar constantemente.
p, blockquote 76,0,0,0,0 ->
Non está permitido comer alimentos que conteñan hidratos de carbono simples e complexos. Estes son, en primeiro lugar, os seguintes produtos:
p, blockquote 77,0,0,0,0 ->
- doces, bolos,
- cocción
- pasta
- froitas doces
- patacas
- fig.
A hiperglicemia afecta a certos comportamentos alimentarios dunha persoa que padece esta enfermidade.
p, blockquote 78,0,0,0,0 ->
Conforme ás seguintes regras, pode manter un equilibrio de azucre no sangue:
p, blockquote 79,0,0,0,0 ->
- reduce o tempo entre comidas, a miúdo en porcións pequenas,
- reducir os alimentos fritos e as picantes,
- inclúe na dieta unha gran cantidade de verduras frescas e froitas non azucradas,
- comer moita proteína - carne branca, ovos,
- inclúe produtos lácteos fermentados na dieta,
- de doces, só podes usar froitos secos ou doces especiais,
- beber máis auga.
Estas simples regras faranche sentir moito mellor e reducirán a probabilidade de complicacións.
p, blockquote 80,0,0,0,0 ->

p, blockquote 81.0,0,0,0 ->
Tratamento con remedios populares
Un método alternativo para manter a glicosa no sangue é a herba. As plantas son seleccionadas entre varios alcaloides:
p, blockquote 82.0,0,0,0 ->
- dente de león
- elecampane
- follas de cabra.
Os alcaloides teñen a capacidade, como a insulina, de axudar a glicosa a través das membranas celulares, normalizando o metabolismo.
p, bloqueo 83,0,0,0,0 ->
Unha excelente receita para o tratamento das fabas: tomar cincuenta fabas novas en dous litros de auga fervendo. Cocer as fabas durante aproximadamente tres horas nun baño de vapor. Colar o caldo e beber este remedio 4 veces ao día antes das comidas en medio vaso. O curso de admisión é como mínimo un trimestre anual.
p, blockquote 84,0,0,0,0 ->

p, blockquote 85,0,0,0,0 ->
Un dos métodos populares eficaces é o uso da alcachofa de Xerusalén como medicina. Para iso, deixe ferver durante un cuarto de hora e tome un caldo arrefriado antes das comidas durante media hora.
p, blockquote 86,0,0,0,0 ->
Non son menos eficaces as decoccións e infusións das seguintes plantas:
p, blockquote 87,0,0,0,0 ->
- follas de arándano
- inflorescencias lilas,
- loureiro
- follas e raíces de rahún,
- avena ao vapor
- ginseng vermello.
Ademais da función de substitución de insulina, tamén teñen a capacidade de fortalecer o sistema inmunitario e axudar o fígado a facer fronte ao procesamento de substancias nocivas.
p, blockquote 88,0,0,0,0 ->
As follas de arándano tamén teñen un efecto diurético e prevén complicacións nos riles.
p, blockquote 89,0,0,0,0 ->
A folla de loureiro axuda a previr a lixiviación de substancias beneficiosas do corpo, e tamén serve como unha excelente prevención da gota.
p, bloqueo 90,0,0,0,0 ->
p, blockquote 91.0,0,0,0 ->