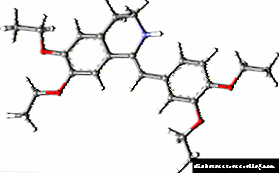
Insulina glargina
A nutrición dietética, a actividade física e o cumprimento doutras recomendacións dos médicos non sempre dan o resultado esperado. Polo tanto, os diabéticos son frecuentemente prescritos medicamentos para a substitución da insulina. Unha delas é Insulina Glargin. Este é un análogo da hormona natural producida polo corpo humano. Cales son as características do uso da medicación?

Forma e composición de liberación
O medicamento está dispoñible en forma de solución para a administración subcutánea (sc): un líquido claro e incoloro (3 ml cada un en cartuchos transparentes de vidro sen cor, 1 ou 5 cartuchos en envases de ampolla, 1 paquete en un paquete de cartón, 10 ml en vidro transparente botellas sen cor, nunha caixa de cartón 1 botella e instrucións para o uso de Insulin glargin).
1 ml de solución contén:
- substancia activa: insulina glargina - 100 pezas (unidade de acción), que equivale a 3,64 mg,
- compoñentes auxiliares: cloruro de cinc, metacresol, glicerol, hidróxido sódico, ácido clorhídrico, auga para a inxección.
Farmacodinámica
A insulina glargina é un medicamento hipoglucémico, un análogo da insulina de longa acción.
A sustancia activa do fármaco é a insulina glargina, un análogo da insulina humana obtida por recombinación de cepas de ADN (ácido desoxiribonucleico) das bacterias K12 da especie Escherichia coli.
A insulina glargina caracterízase por unha baixa solubilidade nun ambiente neutral. A completa solubilidade da sustancia activa na composición do fármaco conséguese debido ao contido de ácido clorhídrico e hidróxido de sodio. A súa cantidade proporciona á solución unha reacción ácida: o pH (acidez) 4, que despois da introdución do medicamento na graxa subcutánea é neutralizado. Como resultado, fórmanse microprecipitados, a partir dos cales hai unha liberación constante de pequenas cantidades de insulina glargina, o que proporciona ao medicamento unha acción prolongada e un perfil suave e previsible da curva de concentración-tempo.
A cinética da unión da insulina glargina e dos seus metabolitos activos M1 e M2 a receptores específicos de insulina é próxima á da insulina humana, o que determina a capacidade da insulina glargina de ter un efecto biolóxico similar á insulina endóxena.
A principal acción da insulina glargina é a regulación do metabolismo da glicosa. Ao inhibir a síntese de glicosa no fígado e estimular a absorción de glicosa por tecido adiposo, músculo esquelético e outros tecidos periféricos, axuda a reducir a concentración de glicosa no sangue. Suprime a lipólise nos adipocitos e atrasa a proteólise, ao tempo que aumenta a formación de proteínas.
A acción prolongada da insulina glargina débese a unha taxa reducida da súa absorción. A duración media da insulina glargina despois da administración subcutánea é de 24 horas, o máximo é de 29 horas. O efecto do medicamento prodúcese aproximadamente 1 hora despois da administración. Hai que ter en conta que o período de acción da insulina glargina en diferentes pacientes ou nun paciente pode variar de xeito significativo.
Confirmouse a eficacia do fármaco en nenos con diabetes mellitus tipo 1 maiores de 2 anos. Cando se usa insulina glargina, hai unha menor incidencia de manifestacións clínicas de hipoglucemia durante o día e a noite en nenos de 2-6 anos en comparación coa insulina-isofano.
Os resultados dun estudo de 5 anos indican que en pacientes con diabetes mellitus tipo 2, o uso de insulina glargina ou insulina-isófano ten o mesmo efecto na progresión da retinopatía diabética.
En comparación coa insulina humana, a afinidade da insulina glargina para o receptor IGF-1 (factor de crecemento 1 como a insulina) é de aproximadamente 5-8 veces maior e os metabolitos activos M1 e M2 son lixeiramente menos.
En pacientes con diabetes mellitus tipo 1, a concentración total de insulina glargina e os seus metabolitos é significativamente inferior ao nivel requirido para a unión do máximo máximo aos receptores IGF-1, seguido da activación da vía proliferativa mitogénica, que se desencadea a través de receptores IGF-1. En contraste coas concentracións fisiolóxicas do IGF-1 endóxeno, a concentración terapéutica de insulina obtida co tratamento con insulina glargina é significativamente inferior á concentración farmacolóxica suficiente para activar a vía proliferativa mitogénica.
Os resultados dun estudo clínico indican que cando se usa insulina glargina en pacientes con alto risco de desenvolver enfermidades cardiovasculares e tolerancia á glucosa deteriorada, glicemia de xaxún prexudicada ou diabetes tipo 2 precoz, a probabilidade de desenvolver complicacións cardiovasculares ou mortalidade cardiovascular é comparable. coa da terapia hipoglucémica estándar. Non se atoparon diferenzas nas taxas de ningún compoñente que constitúe os puntos finais, o indicador combinado de resultados microvasculares e a mortalidade por todas as causas.
Farmacocinética
En comparación coa insulina isófana, despois da administración subcutánea de insulina glargina, obsérvase unha absorción máis lenta e longa, e non hai pico de concentración.
No contexto dunha única administración diaria subcutánea de Insulina glargina, alcánzase a concentración de equilibrio da substancia activa no sangue ao cabo de 2 a 4 días.
Vida media (T1/2a) insulina glargina despois da administración intravenosa é comparable á T1/2 insulina humana.
Cando o medicamento foi inxectado no abdome, coxa ou ombreiro, non se atoparon diferenzas significativas nas concentracións séricas de insulina.
A insulina glargina caracterízase por unha menor variabilidade do perfil farmacocinético nun mesmo paciente ou en diferentes pacientes en comparación coa insulina humana de duración media.
Despois de que a insulina glargina se introduza na graxa subcutánea, a escisión parcial da cadea β (cadea beta) do extremo carboxilo (C-terminus) prodúcese coa formación de dous metabolitos activos: M1 (21 A -Gly-insulina) e M2 (21 A - Gly-des-30 B-Thr-insulina). O metabolito M1 circula predominantemente no plasma sanguíneo, a súa exposición sistémica aumenta ao aumentar a dose do medicamento. A acción da insulina glargina realízase principalmente debido á exposición sistémica do metabolito M1. Na gran maioría dos casos, a circulación sistémica non pode detectarse insulina glargina e metabolito M2. En raros casos de detección de insulina glargina e metabolito M2 no sangue, a concentración de cada un deles non dependía da dose administrada do medicamento.
Non se estableceu o efecto da idade e xénero do paciente na farmacocinética da insulina glargina.
A análise dos resultados dos ensaios clínicos por subgrupos mostrou a ausencia de diferenzas na seguridade e eficacia da insulina glargina para os fumadores en comparación coa poboación xeral.
En pacientes con obesidade, a seguridade e a eficacia do medicamento non están prexudicadas.
A farmacocinética da insulina glargina en nenos de 2 a 6 anos con diabetes tipo 1 é similar á dos adultos.
Con un grave grao de insuficiencia hepática, a biotransformación da insulina ralentízase debido á diminución da capacidade do fígado de gluconeoxénese.
Contraindicacións
- idade ata 2 anos
- hipersensibilidade aos compoñentes da droga.
Con precaución, a insulina glargina debe usarse en pacientes con retinopatía proliferativa, estenosis grave das arterias coronarias ou vasos cerebrais, durante o embarazo e a lactación.
Insulina en glulina, instrucións de uso: método e dosificación
A insulina glargina non se debe administrar por vía intravenosa (iv).
A solución está destinada á administración de sc na graxa subcutánea do abdome, coxas ou ombreiros. Os sitios de inxección deben alternarse nunha das áreas recomendadas.
Non é necesario resuspensión do medicamento antes do uso.
Se é necesario, pódese eliminar do cartucho insulina glargina nunha xeringa estéril adecuada para a insulina e pódese administrar a dose desexada.
Os cartuchos pódense usar con xeringas de pluma.
Non se debe mesturar a droga con outras insulinas.
A dose, o tempo de administración do medicamento hipoglucémico e o valor obxectivo da concentración de glicosa no sangue son determinados e axustados individualmente polo médico.
Débese considerar o efecto dos cambios na condición do paciente, incluída a actividade física, no grao de absorción, inicio e duración da acción do medicamento.
A insulina glargina debe administrarse s / c 1 vez ao día sempre á mesma hora, conveniente para o paciente.
Todos os pacientes con diabetes deben ter un control regular das concentracións de glicosa no sangue.
En pacientes con diabetes mellitus tipo 2, a insulina glargina pode usarse como monoterapia e en combinación con outros axentes hipoglucémicos.
A corrección da dose de insulina debe realizarse con precaución e baixo supervisión médica. Pode ser necesario un cambio de dose se o peso corporal do paciente se reduce ou aumenta, o tempo de administración do medicamento, o seu estilo de vida e outras condicións aumentan a predisposición ao desenvolvemento de hiperglucemia ou hipoglicemia.
A insulina glargina non é o fármaco escollido para a cetoacidosis diabética, cuxo tratamento implica a introdución de insulina de acción curta.
Se o réxime de tratamento inclúe inxeccións de insulina basal e prandial, entón a dose de insulina glargina, que satisfaga a necesidade de insulina basal, debería estar dentro do 40-60% da dose diaria de insulina.
En pacientes con diabetes tipo 2 que están sometidos a terapia con formas orais de axentes hipoglucémicos, o tratamento combinado debe iniciarse cunha dose de insulina 10 UI 1 vez ao día, con posterior corrección individual do réxime de tratamento.
Se o réxime de tratamento anterior incluía insulina de duración media ou de longa duración, ao transferir o paciente ao uso de insulina glargina, pode ser necesario cambiar a dose e hora de administración de insulina de acción curta (ou o seu análogo) durante o día ou axustar a dose de axentes hipoglucémicos orais.
Ao transferir a un paciente da administración dunha forma de dosificación de insulina glargina, que contén 300 UI en 1 ml, á administración de Insulina glargina, a dose inicial do medicamento debería ser o 80% da dose do medicamento anterior, cuxo uso se suspende, e tamén se administra unha vez ao día. Isto reducirá o risco de hipoglucemia.
Ao pasar da administración de insulina-isófano 1 vez ao día, a dose inicial de insulina glargina normalmente non se modifica e adminístrase 1 vez ao día.
Ao pasar da administración de insulina-isofano dúas veces ao día a unha única administración de insulina glargina á hora de durmir, recoméndase que a dose diaria inicial do medicamento se reduza un 20% da dose diaria anterior de insulina-isofano. A continuación móstrase a súa corrección dependendo da reacción individual.
Despois da terapia inicial con insulina humana, a insulina glargina debe iniciarse só baixo unha estreita supervisión médica, incluíndo o control da concentración de glicosa no sangue. Durante as primeiras semanas, se é necesario, axústase o réxime de dosificación. Isto é especialmente certo para os pacientes con anticorpos contra a insulina humana que necesitan recibir altas doses de insulina humana. O seu uso de insulina glargina, un análogo da insulina humana, pode provocar unha mellora significativa na resposta á insulina.
Cun aumento da sensibilidade dos tecidos á insulina debido a un mellor control metabólico, é posible unha corrección do réxime de dosificación.
En pacientes con diabetes mellitus nos anciáns, recoméndase empregar doses iniciais e de mantemento moderadas de insulina glargina e aumentalas lentamente. Cómpre ter en conta que na vellez é difícil o recoñecemento de hipoglucemia en desenvolvemento.
Indicacións e forma de liberación
O principal ingrediente activo da droga é a insulina sintética Glargin. Obténo modificando o ADN das bacterias Escherichia coli (cepa K12). A indicación para o seu uso é a diabetes mellitus dependente da insulina en nenos maiores de 6 anos, adolescentes e adultos.
Cando se usa correctamente, o medicamento proporciona:
- normalización dos procesos metabólicos: produción de glicosa e metabolismo de carbohidratos,
- estimulación de receptores de insulina localizados no tecido muscular e graxa subcutánea,
- absorción de azucre no músculo esquelético, tecido muscular e graxa subcutánea,
- activación da síntese da proteína que falta,
- diminución da produción de exceso de azucre no fígado.
A forma do medicamento é unha solución. O glargin véndese en cartuchos de 3 ml ou en frascos de 10 ml.
Acción farmacolóxica
A acción principal da insulina Glargin, do mesmo xeito que outras insulinas, é a regulación do metabolismo da glicosa. O medicamento reduce a glicosa no sangue ao estimular a absorción de glicosa por tecidos periféricos (especialmente o músculo esquelético e o tecido adiposo), ademais de inhibir a formación de glicosa no fígado. A insulina Glargin inhibe a lipólise do adipocito, inhibe a proteólise e aumenta a síntese de proteínas.
A insulina glargina obtense introducindo dúas modificacións na estrutura da insulina humana nativa: substituíndo a asparagina nativa pola aminoácida glicina na posición A21 da cadea A e engadindo dúas moléculas de arginina ao extremo NH2 da cadea B.
A insulina Glargin é unha solución clara a un pH ácido (pH 4) e ten baixa solubilidade na auga a un pH neutro. Despois da administración subcutánea, a solución ácida entra nunha reacción de neutralización coa formación de microprecipitados, a partir dos cales se liberan lentamente pequenas cantidades de insulina Glargin, proporcionando un perfil relativamente liso (sen picos evidentes) da curva de concentración-tempo durante 24 horas. A longa duración de acción da insulina Glargin débese á redución da súa absorción, que está asociada a unha baixa taxa de liberación. Así, o fármaco é capaz de manter os niveis de insulina basal en pacientes con diabetes con administración subcutánea unha vez ao día. Segundo estudos clínicos e farmacolóxicos estranxeiros, a insulina Glargin é practicamente comparable na actividade biolóxica coa insulina humana.
Instrucións de uso
A dosificación do fármaco está seleccionada individualmente para cada paciente. A solución adminístrase subcutaneamente 1 vez ao día. É recomendable facelo ao mesmo tempo. As áreas de inxección son o tecido adiposo subcutáneo da coxa, abdome ou ombreiro. En cada inxección, débese cambiar o lugar da inxección.
Na diabetes tipo 1, a insulina Glargin prescríbese como principal. Para a enfermidade de tipo 2, úsase como monoterapia ou en combinación con outros axentes hipoglucémicos.
Ás veces, aos pacientes móstrase unha transición de insulina de acción media ou longa a Glargin. Neste caso, terá que cambiar o tratamento concomitante ou axustar a dose diaria de insulina básica.
Ao pasar da insulina Isofan a unha única inxección de Glargin, cómpre reducir a dose diaria de insulina basal (por 1/3 nas primeiras semanas de terapia). Isto axuda a reducir o risco de desenvolver hipoglucemia nocturna. A redución da dosificación nun tempo determinado é compensada polo aumento da cantidade de insulina de acción curta.
Efectos secundarios
O glargin é un medicamento sistémico que afecta a procesos metabólicos e azucre no sangue.Cun sistema inmune débil, un uso inadecuado e algunhas características do corpo, un medicamento pode causar efectos non desexados.
A lipodistrofia é unha complicación acompañada da destrución da membrana graxa nos sitios de inxección da hormona. Neste caso, a absorción e a absorción da droga son perturbadas. Para evitar esta reacción, debes alternar constantemente a área de administración de insulina.
A hipoglicemia é unha condición patolóxica na que a concentración de glicosa no sangue diminúe drasticamente (menos de 3,3 mmol / l). Desenvólvese nos casos en que se administra unha dose excesiva de insulina ao paciente. Os ataques repetidos afectan ao sistema nervioso central. Unha persoa quéixase de nubes e confusións, problemas de concentración. En casos complexos, hai unha perda completa de conciencia. Con hipoglucemia moderada, tremendo de mans, sensación de fame constante, bateo cardíaco rápido e irritabilidade. Algúns pacientes teñen sudoración severa.
Manifestacións alérxicas. Estas son reaccións principalmente locais: dor no lugar da inxección, urticaria, vermelhidão e picazón, varias erupcións cutáneas. Con hipersensibilidade á hormona, broncospasmo, desenvólvense reaccións xeneralizadas da pel (a maior parte da cuberta do corpo está afectada), hipertensión arterial, angioedema e choque. A resposta inmune xorde ao instante.
Non se descartan os efectos secundarios do lado do aparello visual. Coa regulación da glicosa no sangue, os tecidos están baixo presión e vólvense tensos. A refracción na lente do ollo tamén cambia, o que provoca trastornos visuais. Co tempo, desaparecen sen interferencias externas.
A retinopatía diabética é unha complicación vascular da diabetes. Acompañado de danos na retina. Debido a unha forte caída de azucre no sangue, o curso da enfermidade pode empeorar. Hai retinopatía proliferativa, que se caracteriza por hemorraxia vítrea e proliferación de vasos de nova formación que cubren a mácula. Se non se trata, aumenta o risco de perda completa da visión.
Primeiros auxilios por sobredosis
Unha gota de azucre no sangue prodúcese cando se administran doses demasiado grandes de Glargin. Para axudar ao paciente, déixate comer un produto que conteña hidratos de carbono dixeribles (por exemplo, un produto de repostería).
Tamén se recomenda introducir glucacón intramuscular ou na graxa subcutánea. Non son menos eficaces as inxeccións intravenosas dunha solución de dextrosa.
Hai que reducir a actividade física. O médico debe axustar o réxime do medicamento e da dieta.
Interacción farmacolóxica
Glargin é incompatible coas solucións farmacéuticas. Está estrictamente prohibido mesturalo con outras drogas ou crialas.
Moitos medicamentos afectan o metabolismo da glicosa. Neste sentido, cómpre cambiar a dose de insulina basal. Estes inclúen pentoxifilina, inhibidores da MAO, formulacións hipoglicémicas orais, salicilatos, inhibidores da ACE, fluoxetina, disopiramida, propoxifeno, fibratos, medicamentos sulfonamida.
Os medios que reducen o efecto hipoglicémico da insulina inclúen somatotropina, diuréticos, danazol, estróxenos, epinefrina, isoniazid, inhibidores de proteasas, glucocorticoides, olanzapina, diazoxido, hormonas tiroideas, glucagón, salbutamol, clozapina, terbutageno, g.
As sales de litio, beta-bloqueantes, alcol, clonidina poden potenciar ou debilitar o efecto hipoglucémico da insulina.
Embarazo e lactación
As mulleres que reciben un fillo son prescritas só despois da consulta co médico que asiste. É recomendable o uso do medicamento se o beneficio potencial para a muller embarazada supera o risco do feto. Se a nai expectante padece diabetes gestacional, requírese un control regular dos procesos metabólicos.
No 2º e 3º trimestre do embarazo aumenta a necesidade dunha hormona. Despois do parto - cae drasticamente. O axuste da dose debe realizarse un especialista. Durante a lactación materna, tamén é necesario seleccionar e controlar a dose.
En calquera etapa do embarazo, é importante considerar coidadosamente o nivel de glicosa no sangue.
Precaucións de seguridade
O glargin, sendo un medicamento de longa acción, non se usa para a cetoacidosis diabética.
Con hipoglucemia, o paciente ten síntomas que indican unha forte diminución da glicosa no sangue incluso antes de que isto suceda. Non obstante, nalgúns pacientes, pode que non aparezan en absoluto ou sexan menos pronunciados. O grupo de risco inclúe:
- persoas que toman outros medicamentos
- persoas maiores
- pacientes con azucre no sangue normal
- pacientes con diabetes prolongada e neuropatía,
- persoas con trastornos mentais,
- persoas cun desenvolvemento lento e gradual da hipoglucemia.
Se non se detectan esas condicións en tempo e forma, tomarán unha forma severa. O paciente enfróntase a perda de coñecemento e, nalgúns casos, incluso a morte.
Aspart (NovoRapid Penfill). Simula a resposta á insulina á inxestión de alimentos. Actúa a curto prazo e o suficientemente débil. Isto facilita o control do azucre no sangue.
Humalogo (Lizpro). A composición do medicamento duplica insulina natural. As substancias activas son rápidamente absorbidas no torrente sanguíneo. Se introduce Humalog na mesma dosificación e nun tempo estritamente establecido, absorberase 2 veces máis rápido. Despois de 2 horas, os indicadores volven á normalidade. Válido ata 12 horas.
Glulisina (Apidra): un análogo de insulina co menor período de acción. Pola actividade metabólica non difire do traballo da hormona natural, e polas propiedades farmacolóxicas - de Humalog.
Grazas a numerosas investigacións e desenvolvemento, hai moitos fármacos eficaces para a diabetes. Unha delas é Insulina Glargin. Úsase como ferramenta independente en monoterapia. Ás veces a súa substancia activa está incluída noutros medicamentos, por exemplo, Solostar ou Lantus. Este último contén arredor do 80% de insulina, Solostar - 70%.
Farmacoloxía
Únese a receptores específicos de insulina (os parámetros de unión están próximos aos da insulina humana), media un efecto biolóxico similar á insulina endóxena. Regula o metabolismo da glicosa. A insulina e os seus análogos reducen a glicosa ao estimular a absorción de glicosa por tecidos periféricos (especialmente o músculo esquelético e o tecido adiposo), ademais de inhibir a formación de glicosa no fígado (gluconeoxénese). A insulina inhibe a lipólise e proteólise do adipocito, aumentando a síntese de proteínas.
Despois da introdución na graxa subcutánea, a solución ácida neutralízase coa formación de microprecipitados, a partir dos cales se liberan constantemente pequenas cantidades de insulina glargina, proporcionando un perfil previsible, liso (sen picos) da curva de concentración-tempo, así como unha duración de acción máis longa.
Despois da administración de sc, o inicio da acción prodúcese, en media, despois de 1 hora.A duración media da acción é de 24 horas, o máximo é de 29 horas.Con unha única administración durante o día, a concentración media de insulina glargina no sangue chega en 2-4 días. despois da primeira dose.
Un estudo comparativo das concentracións de insulina glargina e insulina-isofano no soro sanguíneo en persoas sanas e pacientes con diabetes mellitus despois da administración de drogas sc revelou unha absorción máis lenta e significativamente máis longa, así como a ausencia dunha concentración máxima na insulina glargina en comparación coa insulina-isofan. .
Na graxa subcutánea humana, a insulina glargina é cortada parcialmente do extremo carboxilo da cadea B para formar metabolitos activos: M1 (21 A -Gly-insulina) e M2 (21 A -Gly-des-30 B-Thr-insulina). No plasma están presentes tanto insulina glargina como os seus produtos de escisión.
Carcinogenicidade, mutaxenicidade, efectos sobre a fertilidade
Estudos de dous anos sobre a carcinogenicidade da insulina glargina realizáronse en ratos e ratos cando se usaron en doses de ata 0,455 mg / kg (aproximadamente 5 e 10 veces máis altas que as doses para humanos con administración de s / c). Os datos obtidos non nos permitiron sacar conclusións finais sobre ratos femininos, debido á elevada mortalidade en todos os grupos, independentemente da dose. Detectáronse histiocitomas por inxección en ratas masculinas (estadísticamente significativas) e en ratos masculinos (estatisticamente insignificantes) usando un disolvente ácido. Non se detectaron estes tumores en animais femininos mediante control de sal ou disolvente insulina noutros disolventes. Descoñécese a importancia desta observación en humanos.
Non se detectou mutagenicidade da insulina glargina en varias probas (proba de Ames, proba con hipoxantina-guanina fosforibosiltransferase de células de mamífero), en probas de aberracións cromosómicas (citogenética in vitro en celas V79, in vivo no hámster chinés).
Nun estudo de fertilidade, así como en estudos pre e postnais en ratas masculinas e femininas a s / c doses de insulina aproximadamente 7 veces a dose inicial recomendada para administración de s / c en humanos, a toxicidade materna causada pola hipoglucemia dependente da dose, incluíndo varias casos mortais.
Embarazo e lactación
Efectos teratóxenos. Realizáronse estudos de reprodución e teratoxenicidade en ratas e coellos do Himalaia con administración sc de insulina (insulina glargina e insulina humana normal). A insulina administrouse ás ratas femininas antes do apareamento, durante o apareamento e durante todo o embarazo a doses de ata 0,36 mg / kg / día (aproximadamente 7 veces superior á dose inicial recomendada para administración de s / c en humanos). Nos coellos, a insulina administrouse durante a organoxénese a doses de 0,072 mg / kg / día (aproximadamente 2 veces superior á dose inicial recomendada para administración de s / c en humanos). Os efectos da insulina glargina e da insulina convencional nestes animais xeralmente non foron diferentes. Non houbo unha fertilidade prexudicada e un desenvolvemento embrionario precoz.
Para pacientes con diabetes mellitus anterior ou xestacional, é importante manter unha adecuada regulación dos procesos metabólicos durante todo o embarazo. A necesidade de insulina pode diminuír no primeiro trimestre do embarazo e aumentar durante o segundo e terceiro trimestre. Inmediatamente despois do parto, a necesidade de insulina diminúe rapidamente (o risco de hipoglucemia aumenta). Nestas condicións, é fundamental un control minucioso da glicosa no sangue.
Use con precaución durante o embarazo (non se realizaron estudos clínicos estrictamente controlados en mulleres embarazadas).
Categoría de acción fetal da FDA - C.
Use con precaución durante a lactación materna (non se sabe se a insulina glargina se excreta no leite materno das mulleres). En mulleres lactantes, pode ser necesaria a dosificación de insulina e axustes na dieta.
Efectos secundarios da sustancia insulina glargina
Hipoglicemia - a consecuencia indesexable máis común da insulinoterapia pode producirse se a dose de insulina é demasiado alta comparada coa necesidade desta. Os ataques de hipoglucemia grave, especialmente recorrentes, poden provocar danos no sistema nervioso. Os episodios de hipoglucemia prolongada e grave poden ameazar a vida dos pacientes. Os síntomas da contrarregulación adrenérxica (activación do sistema simpatoadrenal en resposta á hipoglucemia) normalmente preceden trastornos neuropsiquiátricos asociados á hipoglucemia (consciencia crepuscular ou a súa perda, síndrome convulsiva): fame, irritabilidade, suor fría, taquicardia (máis rápido é o desenvolvemento da hipoglucemia e canto máis significativa sexa, máis pronunciados son os síntomas da contraregulación adrenérxica).
Eventos adversos desde os ollos. Cambios significativos na regulación da glicosa no sangue poden provocar alteracións visuais temporais debido a cambios no turgor do tecido e índice de refracción da lente do ollo. A normalización a longo prazo da glicosa no sangue reduce o risco de progresión da retinopatía diabética. A terapia con insulina, acompañada de fortes fluctuaciones na glicosa no sangue, pode levar ao empeoramento temporal do curso da retinopatía diabética. En pacientes con retinopatía proliferativa, especialmente aqueles que non reciben tratamento con fotocoagulación, os episodios de hipoglucemia grave poden levar ao desenvolvemento de perda de visión transitoria.
Lipodistrofia. Do mesmo xeito que con calquera outro tratamento coa insulina, pode producirse lipodistrofia e retraso local na absorción / absorción da insulina no lugar da inxección. En ensaios clínicos durante insulinoterapia con insulina glargine lipodistrofia foi observada no 1-2% dos pacientes, mentres que a lipoatrofia xeralmente non caracterizaba. Un cambio constante de sitios de inxección dentro das áreas do corpo recomendadas para a administración de insulina sc pode axudar a reducir a gravidade desta reacción ou evitar o seu desenvolvemento.
Reaccións locais na área de administración e reaccións alérxicas. Durante ensaios clínicos durante a terapia con insulina, observáronse reaccións de glargina no lugar da inxección no 3-4% dos pacientes. Tales reaccións inclúen vermelhidão, dor, picazón, urticaria, inchazo ou inflamación. A maioría das reaccións menores no lugar da administración de insulina xeralmente resólvense nun período de tempo desde uns días ata varias semanas. Son raras as reaccións alérxicas de hipersensibilidade de tipo inmediato á insulina. Tales reaccións á insulina (incluída a insulina glargina) ou excipientes poden manifestarse como reaccións xeneralizadas da pel, angioedema, broncoespasmo, hipotensión arterial ou choque, e poden representar así unha ameaza para a vida do paciente.
Outras reaccións. O uso de insulina pode provocar a formación de anticorpos contra ela. Durante os ensaios clínicos en grupos de pacientes tratados con insulina-isofano e insulina glargina, a formación de anticorpos que reaccionan cruzadamente coa insulina humana foi observada coa mesma frecuencia. En poucos casos, a presenza de tales anticorpos contra a insulina pode requirir un axuste de dosificación para eliminar a tendencia a desenvolver hipoxeclicemia ou hiperglicemia. Raramente, a insulina pode provocar un atraso na excreción de sodio e na formación de edema, especialmente se a insulinoterapia intensiva leva a unha mellora da regulación anteriormente insuficiente dos procesos metabólicos.
Interacción
Incompatible farmacéuticamente coas solucións doutras drogas. A insulina glargina non debe mesturarse con outras preparacións de insulina ou diluír (cando se mestura ou dilúese, o seu perfil de acción pode cambiar co paso do tempo, ademais, a mestura con outras insulinas pode provocar precipitación). Algúns medicamentos afectan o metabolismo da glicosa, o que pode requirir un axuste da dose de insulina glargina. Os medicamentos que poden aumentar o efecto hipoglucémico da insulina e aumentar a predisposición ao desenvolvemento da hipoglucemia inclúen axentes hipoglucemicos orais, inhibidores da ACE, disopiramidas, fibratos, fluoxetina, inhibidores de MAO, pentoxifilina, propoxifeno, salicilatos e antimicrobios de sulfonamida.Os medicamentos que poden debilitar o efecto hipoglucémico da insulina inclúen glucocorticoides, danazol, diazoxido, diuréticos, glucagón, isoniazido, estróxenos, proxestóxenos, somatotropina, simpatomiméticos como epinefrina, salbutamol, terbutalina e hormonas tiroideas, inhibidores da proteasa. clozapina.
Os beta-bloqueantes, clonidina, sales de litio, alcohol - poden potenciar e debilitar o efecto hipoglucémico da insulina. A pentamidina pode causar hipoglucemia, que ás veces é substituída por hiperglicemia. Baixo a influencia de fármacos simpatolíticos como beta-bloqueantes, clonidina, guanfacina e reserpina, os signos de contraregulación adrenérxica poden estar reducidos ou ausentes.
Información xeral
 Este medicamento pertence ao grupo da insulina. O seu nome comercial é Lantus. Un axente úsase para tratar a diabetes mellitus insulina dependente. Está dispoñible como inxección. O líquido non ten cor e é case transparente.
Este medicamento pertence ao grupo da insulina. O seu nome comercial é Lantus. Un axente úsase para tratar a diabetes mellitus insulina dependente. Está dispoñible como inxección. O líquido non ten cor e é case transparente.
A insulina Glargin é un análogo da insulina humana producida por medios químicos. Diferentes no funcionamento longo. O medicamento axuda a reducir a cantidade de glicosa no sangue do paciente.
O principal compoñente da composición é a insulina Glargin.
Ademais diso, a solución inclúe:
- glicerol
- cloruro de cinc
- metacresol
- ácido clorhídrico,
- hidróxido de sodio
- auga.
A medicina pódese usar só co permiso dun especialista e na dosificación prescrita por el, a fin de evitar complicacións.
Propiedades farmacolóxicas
 O principal efecto desta droga é unha diminución da glicosa. Isto ocorre pola formación dun enlace entre ela e os receptores de insulina. Un principio de acción moi similar caracterízase pola insulina humana.
O principal efecto desta droga é unha diminución da glicosa. Isto ocorre pola formación dun enlace entre ela e os receptores de insulina. Un principio de acción moi similar caracterízase pola insulina humana.
O metabolismo da glicosa é reforzado pola influencia da droga, xa que os tecidos periféricos comezan a consumilo de xeito máis activo.
Ademais, Glargin inhibe a produción de glicosa no fígado. Baixo a súa influencia, o proceso de produción de proteínas acelérase. Pola contra, o proceso de lipólise diminúe.
Despois da penetración da solución farmacéutica no corpo, neutralízase, fórmanse microprecipitar. A substancia activa está concentrada neles, que se libera gradualmente. Isto contribúe á duración do medicamento e á súa suavidade, sen cambios drásticos.
A acción de Glargin comeza unha hora despois da inxección. Persiste durante aproximadamente un día.
Indicacións, método de uso, dose
 Para un tratamento eficaz, débense seguir as instrucións para o uso do produto. As normas de admisión son normalmente explicadas polo médico asistente.
Para un tratamento eficaz, débense seguir as instrucións para o uso do produto. As normas de admisión son normalmente explicadas polo médico asistente.
A insulina Glargin prescríbese só se hai algún motivo. O seu uso é necesario para diabete tipo dependente da insulina. Isto significa que esta enfermidade é o motivo do seu nomeamento.
Non obstante, este medicamento non se recomenda a todos - un especialista debe estudar a imaxe clínica da enfermidade en cada caso.
O seu uso está permitido en diabete tanto do primeiro coma do segundo. No primeiro tipo de enfermidade, o medicamento úsase como principal medicamento. Noutro caso, Glargin pode prescribirse tanto en forma de monoterapia como en combinación con outros fármacos.
A dosificación calcúlase sempre de xeito individual. Isto afecta ao peso do paciente, á súa idade, pero o aspecto máis importante son as características da enfermidade. Durante o tratamento, realízase periodicamente unha proba de sangue para comprender o funcionamento da droga e para reducir ou aumentar a dose no tempo.
O medicamento úsase en forma de inxeccións, que se deben facer de forma subcutánea. A frecuencia das inxeccións é unha vez ao día. Segundo as instrucións, suponse que as fai aproximadamente ao mesmo tempo - isto asegura a eficacia e a ausencia de reaccións adversas. As inxeccións colócanse no ombreiro, a coxa ou no tecido graxo subcutáneo do abdome. Para evitar reaccións adversas, póñase alternativas de administración.
Vídeo tutorial de xeringa-pluma sobre administración de insulina:
Efectos secundarios e sobredose
Mesmo ao prescribir a droga por un médico, non pode estar seguro de que o seu uso se fará sen dificultades. A pesar de seguir as instrucións, as drogas ás veces teñen un efecto imprevisible, que está asociado ás características individuais do corpo. Polo tanto, prodúcense efectos secundarios.
Cando se usa a droga, poden aparecer dificultades como:
- Hipoglicemia.
 Este fenómeno prodúcese cun exceso de insulina no corpo. Normalmente o seu aspecto está asociado a unha dose mal seleccionada do medicamento, pero ás veces as razóns son reaccións do corpo. Tal violación é moi perigosa, xa que afecta ao funcionamento do sistema nervioso. Con hipoglucemia grave e falta de axuda, o paciente pode morrer. Esta desviación caracterízase por síntomas como a perda de consciencia, palpitacións cardíacas, calambres, mareos.
Este fenómeno prodúcese cun exceso de insulina no corpo. Normalmente o seu aspecto está asociado a unha dose mal seleccionada do medicamento, pero ás veces as razóns son reaccións do corpo. Tal violación é moi perigosa, xa que afecta ao funcionamento do sistema nervioso. Con hipoglucemia grave e falta de axuda, o paciente pode morrer. Esta desviación caracterízase por síntomas como a perda de consciencia, palpitacións cardíacas, calambres, mareos. - Discapacidade visual. Con terapia con insulina, ás veces obsérvanse subidas bruscas na cantidade de glicosa, o que pode levar a retinopatía. A visión do paciente pode verse prexudicada, incluída a cegueira.
- Lipodistrofia. As chamadas violacións no proceso de asimilación dunha sustancia medicinal. Esta patoloxía pode evitarse coa axuda dun cambio constante de sitios de inxección.
- Alerxia. Se se realizaron as probas necesarias para a sensibilidade ao fármaco antes de usar Glargin, tales reaccións ocorren raramente e non difiren en severidade. As manifestacións máis características neste caso: erupcións cutáneas, enrojecemento da pel e picazón no lugar da inxección.
Se atopas tales características, independentemente da súa intensidade, necesitas consultar a un médico. Nalgúns casos, pode desfacerse deles cambiando a dose do medicamento. E ás veces é necesario un cambio rápido de drogas.
O cumprimento da prescrición dun médico prevén os efectos negativos asociados a unha sobredose. Pero ás veces isto non axuda. En caso de sobredose, normalmente ocorre hipoglucemia. A súa eliminación depende da gravidade do síntoma. Ás veces, parar o ataque é posible mediante o uso de hidratos de carbono dixestibles. Cun ataque severo é necesaria a axuda dun médico.
Composición e principio de acción
O principal ingrediente activo da droga é a insulina Glargin. Este é un compoñente sintético obtido polo método de modificación. No proceso da súa creación substitúense 3 elementos importantes. O aminoácido Asparagina é substituído pola Glicina na cadea A e dúas Argininas están unidas á cadea B. O resultado desta recombinación é unha solución para inxección de alta calidade, que ten un efecto beneficioso durante polo menos 24 horas.
A sustancia activa, complementada con compoñentes auxiliares, ten un efecto beneficioso sobre o corpo do paciente. Co uso adecuado de insulina Glargin:
- Afecta aos receptores de insulina situados na graxa subcutánea e no tecido muscular. Grazas a isto estimúlase un efecto similar ao da insulina natural.
- normaliza os procesos metabólicos: metabolismo de carbohidratos e produción de glicosa.
- Estimula a captación de glicosa mediante graxa subcutánea, tecido muscular e músculo esquelético.
- Reduce a produción de exceso de glicosa no fígado.
- Estimula a síntese da proteína que falta.
O medicamento entra nas estanterías da farmacia en forma de solución: en botellas de 10 ml ou cartuchos de 3 ml. Ten efecto unha hora despois da administración.
A duración máxima da acción é de 29 horas.
Carcinogenicidade e efecto sobre a capacidade de concibir un neno
Antes de poñerse á venda, o medicamento probouse sobre a carcinoxenidade - a capacidade de certas substancias para aumentar a probabilidade de tumores malignos e outras mutacións. Administrouse unha maior dose de insulina a ratos e ratos. Isto levou a:
- Alta mortalidade en cada grupo de animais en proba,
- Tumores malignos nas femias (no campo das inxeccións),
- A ausencia de tumores ao disolverse en disolventes non ácidos.
 As probas revelaron unha alta toxicidade causada pola dependencia da insulina.
As probas revelaron unha alta toxicidade causada pola dependencia da insulina.
A capacidade de soportar e dar a luz a un feto saudou.
Sobredose
Síntomas hipoglucemia grave e ás veces prolongada, ameazando a vida do paciente.
Tratamento: os episodios de hipoglucemia moderada son normalmente detidos pola inxestión de hidratos de carbono facilmente digeribles. Pode ser necesario cambiar o réxime de dosificación do medicamento, dieta ou actividade física. Os episodios de hipoglucemia grave, acompañados de coma, convulsións ou trastornos neurolóxicos, requiren administración intravenosa ou subcutánea de glucagón, así como administración intravenosa dunha solución concentrada de dextrosa. Pode ser necesaria a inxestión de hidratos de carbono a longo prazo e a supervisión especializada a hipoglucemia pode reaparecer despois dunha mellora clínica visible.
Dosificación e administración
O medicamento Glargin contén insulina glargina - un análogo de longa acción da insulina humana. O medicamento debe administrarse 1 vez ao día sempre á mesma hora.
A dose de Glargin e a hora do día para a súa administración selecciónanse individualmente. En pacientes con diabetes tipo 2, Glargin pode usarse tanto en forma de monoterapia como en combinación con outros axentes hipoglucémicos. A actividade deste medicamento exprésase en unidades (UNIDADES). Estas unidades aplícanse exclusivamente a Glargin: non é o mesmo que as unidades utilizadas para expresar a actividade doutros análogos da insulina.
Pacientes maiores (maiores de 65 anos)
En pacientes anciáns, a función renal deteriorada pode levar a unha diminución gradual dos requirimentos de insulina.
Pacientes con insuficiencia renal
En pacientes con insuficiencia renal, pódese reducir a necesidade de insulina debido á diminución do metabolismo da insulina.
Glargin debe administrarse subcutaneamente sempre á mesma hora 1 vez ao día. A temperatura da insulina inxectada debe corresponder á temperatura ambiente.
Non hai diferenzas clínicas nos niveis de insulina sérica e glicosa despois da administración de Glargine na graxa subcutánea do abdome, ombreiro ou coxa. Dentro da mesma área de administración de fármacos, é necesario cambiar cada vez o lugar da inxección.
Ao introducir, siga as instrucións:
1. A solución de insulina en glargina debe ser clara e incolora. Non use a solución se parece turbia, espesada, lixeiramente coloreada ou ten partículas sólidas visibles.
2. Cando use un cartucho de insulina, siga as instrucións de uso coa tecnoloxía Beijing Gangan adecuada. Co LTD., China.
3. Antes da administración subcutánea, tratar o lugar da inxección cun antiséptico. O medicamento adóitase administrar de forma subcutánea no abdome, no ombreiro ou na coxa. Con cada inxección, é necesario alternar o sitio da inxección.
4. Forme un dobre de pel cos dedos, insira a agulla no lugar da inxección e despregue os dedos. Pulse lentamente sobre o pistón da xeringa durante todo o tempo de administración do medicamento. Poucos segundos despois da administración de insulina, elimine a agulla e presione durante uns segundos o lugar da inxección. Non frote o lugar da inxección para evitar danos na graxa subcutánea ou fugas do medicamento.
Pasando do tratamento con outros fármacos hipoglucémicos a Glargin
Ao substituír os réximes de tratamento por outras insulinas por un réxime de tratamento con insulina Glargin, pode ser necesario axustar a dose diaria de Glargin e tamén pode ser necesario axustar as doses de antidiabéticos concomitantes (insulina de acción rápida, análogo de insulina de acción curta, medicamentos antidiabéticos orais).
Ao transferir aos pacientes do modo de administración de insulina humana de duración media de acción dúas veces ao día ao réxime de administración de insulina Glargin unha vez ao día na primeira semana de tratamento, a dose inicial de insulina Glargin debe reducirse nun 20-30% en comparación coa dose diaria total de insulina humana de duración media. En caso de control ineficaz da glicosa, a dose debe axustarse de acordo coas recomendacións do médico.
En pacientes que reciben altas doses de insulina humana de duración media, debido á presenza de anticorpos contra a insulina humana cando son transferidos a Glargin, é posible unha mellora da resposta.
Durante a transición e nas primeiras semanas de terapia, é necesario controlar o nivel de glicosa no sangue e axustar coidadosamente o réxime de dosificación.
No caso dunha mellora da regulación do metabolismo e do aumento da sensibilidade á insulina, pode ser necesaria unha maior corrección do réxime de dosificación. O axuste da dose tamén pode ser requirido, por exemplo, ao cambiar o peso corporal, o estilo de vida, a hora do día para a administración de fármacos ou outras circunstancias que contribúan a unha maior predisposición ao desenvolvemento de hipo ou hiperglicemia.
Efecto secundario
Hipoglucemia: A hipoglicemia pode ser provocada pola introdución dun tipo incorrecto de insulina, unha dose demasiado alta de insulina e / ou unha dieta inxustificada xunto co exercicio.
Lipodistrofia: Se non cambia a área de administración de insulina, pode producirse atrofia de graxa subcutánea ou hiperplasia lipídica.
Reaccións alérxicas: Coa insulina terapéutica, poden producirse reaccións alérxicas locais na área da inxección, como vermelhidão, dor, picazón, colmeas, inchazo e inflamación. Estas reaccións son sempre insignificantes e desaparecen normalmente coa continuación da terapia. Raramente se desenvolven reaccións alérxicas sistémicas. Co seu desenvolvemento, pode producirse unha ameaza para a vida do paciente.
Eventos adversos dos órganos da visión: Un cambio significativo na regulación da glicosa no sangue pode provocar alteracións visuais temporais.
Mellorar o control da glicosa no sangue cun aumento da insulina terapia pode provocar un deterioro temporal no curso da retinopatía diabética. Co desenvolvemento da hipoglucemia, pode producirse unha perda brusca de visión a curto prazo en pacientes con retinopatía proliferativa (especialmente en pacientes que non reciben tratamento de coagulación por láser). A normalización a longo prazo dos niveis de glicosa no sangue reduce o risco de desenvolver retinopatía diabética.
Outras reaccións: Cando se usa insulina, pódese observar a formación de anticorpos contra ela. No tratamento de insulina de duración media e insulina Glargin, observouse coa mesma frecuencia a formación de anticorpos que interaccionan con insulina humana e insulina Glargin. En poucas ocasións, a aparición de anticorpos contra a insulina pode precisar axustar a dose de insulina para manter o nivel requirido de glicosa no sangue.
En casos raros, a insulina, especialmente con aumento da insulina, pode causar retención de sodio e a formación de edema.
Características da aplicación
Uso en nenos
A seguridade e eficacia da insulina Glargin en nenos con diabetes deberían avaliarse en función da súa aplicación práctica.
Uso na terceira idade
A necesidade de insulina en pacientes anciáns con diabetes pode reducirse en presenza de insuficiencia renal.
Recepción durante o embarazo e a lactación
Ás mulleres que teñen un fillo, a droga prescríbese só despois da consulta previa. O medicamento prescríbese nos casos en que o beneficio potencial para a nai é superior ao risco para o feto. Se unha muller embarazada ten diabetes gestacional, recoméndase controlar constantemente os procesos metabólicos.
No 2º e 3º trimestre do embarazo aumenta a necesidade de insulina. Despois do parto, a necesidade da droga cae drasticamente.
En calquera mes do embarazo, ten que ter coidado co azucre no sangue e supervisar constantemente o seu nivel.
Compatibilidade con outras drogas
Un número de drogas afecta negativamente ao metabolismo dos carbohidratos. Nestes casos, cómpre cambiar a dose de insulina. Entre os medicamentos que reducen drasticamente o azucre inclúense:
- Inhibidores da ACE e da MAO,
- Disopiramidas
- Salicilatos e sulfanuros contra microbios,
- Fluoxetina,
- Varios fibratos.


Algúns medicamentos poden reducir o efecto hipoglicémico da hormona: glucocorticosteroides, diuréticos, danazol, glucagón, isoniazid, diazoxido, estróxenos, xestaxenos, etc. Para unha lista completa de medicamentos incompatibles, consulte as instrucións do envase.
Hipoglicemia
Esta é unha condición patolóxica na que o nivel de azucre no sangue é moi reducido (menos de 3,3 mmol / l). Ocorre nos casos en que se administrou unha dose excesiva de insulina ao paciente, superando enormemente as súas necesidades. Se a hipoglucemia é grave e se produce co paso do tempo, ameaza a vida dunha persoa. Os ataques repetidos afectan o sistema nervioso. A conciencia dunha persoa está turbia e confusa, e é difícil para o paciente concentrarse.

En casos avanzados, unha persoa perde a conciencia por completo. Con hipoglucemia moderada, as mans dunha persoa tremen, quere constantemente comer, irritada facilmente e sofre un latido cardíaco rápido. Algúns pacientes aumentaron a suor.
Reaccións alérxicas
Trátase principalmente de reaccións locais: urticaria, erupcións cutáneas, vermelhidão e picazón, dor no lugar da inxección. A hipersensibilidade á insulina desenvólvese: reaccións xeneralizadas da pel (case toda a pel está afectada), broncospasmo, angioedema, choque ou hipertensión arterial. Tales reaccións desenvólvense ao instante e representan unha ameaza para a vida do paciente.
En poucos casos, a introdución da hormona dá reaccións adicionais: retención de sodio, formación de edema e formación de resposta inmune á administración de insulina. Nestes casos, a dose do medicamento debe axustarse.
Nos cales aumenta a probabilidade de hipoglucemia
Se segues o esquema prescrito, monitor constantemente os niveis de azucre no sangue e come ben, minimízase a probabilidade de hipoglucemia. Se hai factores adicionais, cambie a dose.
As razóns que conducen a unha diminución da glicosa inclúen:
- Hipersensibilidade á insulina,
- Cambio da zona na que se introduce a droga,
- Enfermidades asociadas con feces deterioradas (diarrea) e vómitos, que complican o curso da diabetes,
- Actividade física inusual para o corpo do paciente,
- Abuso de alcol
- Violación da dieta e uso de alimentos prohibidos,
- Funcionamento da tiroides
- Tratamento conxunto con fármacos incompatibles.
 Con enfermidades e infeccións concomitantes, o control da glicosa debe ser máis minucioso.
Con enfermidades e infeccións concomitantes, o control da glicosa debe ser máis minucioso.
Dar sangue e urina regularmente para facer unha proba xeral. Se é necesario, axuste a dose de insulina (especialmente para a diabetes tipo 1).
Insulina Glargin: instrucións de uso
 O produto inxecta coidadosamente no corpo na rexión abdominal, coxas e ombreiros. O análogo hormonal úsase 1 vez ao día nunha hora determinada. Alternar sitios de inxección para evitar selos e outras consecuencias desagradables. Está estrictamente prohibido inxectar a droga nunha vea.
O produto inxecta coidadosamente no corpo na rexión abdominal, coxas e ombreiros. O análogo hormonal úsase 1 vez ao día nunha hora determinada. Alternar sitios de inxección para evitar selos e outras consecuencias desagradables. Está estrictamente prohibido inxectar a droga nunha vea.
Nome comercial, custo, condicións de almacenamento
A droga está dispoñible cos seguintes nomes comerciais:
- Lantus - 3700 rublos,
- Lantus SoloStar - 3500 rublos,
- Insulina Glargin - 3535 rublos.
Almacena nun frigorífico a unha temperatura de 2 a 8 graos. Despois de abrir, gardar nun lugar escuro e fóra do alcance dos nenos, a unha temperatura de ata 25 graos (non no frigorífico).
Insulina Glargin: análogos
Se o prezo da Insulina glargina non lle convén ou se se producen moitos efectos indesexables ao tomar, substitúe o medicamento por un dos análogos a continuación:
- Humalog (Lizpro) é un medicamento que en estrutura se asemella á insulina natural. Humalog é absorbido rapidamente no torrente sanguíneo. Se administras o medicamento só á hora prescrita do día e na mesma dosificación, Humalog absorberase dúas veces máis rápido e alcanzará os niveis desexados en 2 horas. A ferramenta ten unha validez de ata 12 horas. O custo de Humalog é de 1600 rublos.
- O Aspart (Novorapid Penfill) é un medicamento que imita a resposta á insulina á inxesta de alimentos. Actúa bastante debilmente e a curto prazo, o que facilita controlar o nivel de glicosa no sangue. O custo do produto é de 1.800 rublos.
- A glulisina (Apidra) é o fármaco máis breve de análogo da insulina. Por propiedades farmacolóxicas non difire de Humalog e por actividade metabólica - da insulina natural producida polo corpo humano. Custo - 1908 rublos.



Ao elixir o medicamento adecuado, céntrese no tipo de diabetes, enfermidades concomitantes e características individuais do corpo.

 Este fenómeno prodúcese cun exceso de insulina no corpo. Normalmente o seu aspecto está asociado a unha dose mal seleccionada do medicamento, pero ás veces as razóns son reaccións do corpo. Tal violación é moi perigosa, xa que afecta ao funcionamento do sistema nervioso. Con hipoglucemia grave e falta de axuda, o paciente pode morrer. Esta desviación caracterízase por síntomas como a perda de consciencia, palpitacións cardíacas, calambres, mareos.
Este fenómeno prodúcese cun exceso de insulina no corpo. Normalmente o seu aspecto está asociado a unha dose mal seleccionada do medicamento, pero ás veces as razóns son reaccións do corpo. Tal violación é moi perigosa, xa que afecta ao funcionamento do sistema nervioso. Con hipoglucemia grave e falta de axuda, o paciente pode morrer. Esta desviación caracterízase por síntomas como a perda de consciencia, palpitacións cardíacas, calambres, mareos.