Insulinas de ultrasonido: introdución e acción, nomes e análogos
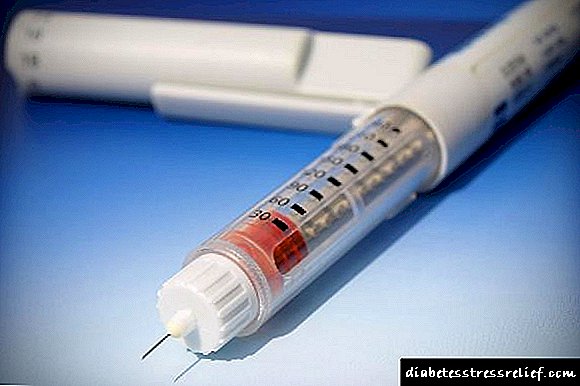
Insulina aspart (Insulin aspart, novorapín penfill) é un análogo recombinante (deseñado xeneticamente) da insulina humana, no que a prolina é substituída por aspartato, e polo tanto o medicamento ten un efecto máis rápido. Despois da inxección subcutánea, o efecto da droga comeza en 10-20 minutos, o efecto máximo en 1-2 horas, a duración da acción é de 3-4 horas. Prodúcese en cartuchos de 3 ml cun contido de 100 pezas en 1 ml. Entrar baixo a pel na parede abdominal, na coxa, no ombreiro (o sitio da inxección cambia) inmediatamente antes de comer.
Insulina Lyspro (Insulina lispro, humalog) é unha preparación de insulina humana coa posición oposta da lisina e da prolina na posición 28-29 da cadea β. Ten unha acción rápida e curta. A droga é administrada baixo a pel inmediatamente antes dunha comida. O efecto desenvólvese despois de 15 minutos, a acción máxima despois de 0,5-2 horas, a duración da acción - 3-4 horas. A insulina Lyspro está dispoñible en frascos e cartuchos para plumas de xiringa.
Duración media Insulina
Insulina insulina (biosintética humana) - Insulina-isófano (biosintético humano) - unha suspensión de insulina con protamina. Sinónimos: Insran NPH, Insuman GT basal, Protafan NM, Protafan NM penfill, Humulin NPH. Protafan NM prodúcese en botellas de 10 ml cun contido de 40 ou 100 pezas en 1 ml e en cartuchos de 1,5 e 3 ml cun contido de 100 pezas en 1 ml.
Cinc de insulina (biosíntese humano) suspensión combinada - Suspensión composta insulina-cinc (biosintética humana) - suspensión de insulina con cinc. Sinónimos: Monotard NM, Humulin L. Producido en botellas de 10 ml cun contido de 40 ou 100 pezas en 1 ml.
Estes medicamentos adminístranse só baixo a pel. A acción comeza en 1-2 horas, o pico de acción en 6-12 horas, a duración da acción é de 18-20 horas.
Insulina Isulina (Semi-sintética humana) - Insulina-isófano (semisintético humano). Sinónimos: Brinsulmidi ChSP, Pensulin ChS. Suspensión combinada insulina-cinc (semisintética humana) - Suspensión composta insulina-cinc (semisintética humana). Sinónimos: Brinsulmidi H, Insulidd L.
Insulina Isofan (monocomponente de porco) - Insulina-isófano (monocomponente de porco). Sinónimos: Pesulin SS, Protafan MS.
Suspensión combinada de insulina de cinc (monocomponente porcino) - Suspensión composta de insululinzinc (monocomponente de porco). Sinónimos: Brinsulmidi IK, Insulin Long SMK. ''
Estes medicamentos son similares en propiedades e úsanse coas correspondentes preparacións de insulina recombinante.
Non atopaches o que buscabas? Usa a busca:
Caracterización de insulina de acción ultra rápida
 A insulina ultra rápida pode caracterizarse polos seguintes síntomas. A introdución do medicamento no corpo do paciente realízase en forma de inxección subcutánea no abdome. Este camiño é o máis curto para a entrega de medicamentos ao paciente.
A insulina ultra rápida pode caracterizarse polos seguintes síntomas. A introdución do medicamento no corpo do paciente realízase en forma de inxección subcutánea no abdome. Este camiño é o máis curto para a entrega de medicamentos ao paciente.
A insulina ultra-rápida debe inxectarse no corpo inmediatamente antes de comer. O intervalo máximo entre unha inxección e unha comida non debe superar os 30 minutos.
A insulina por ultrasonido é administrada só dependendo da comida. Despois da súa introdución, a comida é necesaria. En caso de saltarse o consumo de alimentos co medicamento introducido no corpo do paciente, pode producirse unha hipoglucemia, o que supón unha forte diminución da cantidade de azucre no plasma sanguíneo.
A primeira síntese de insulina por medios artificiais levouse a cabo en 1921. Co desenvolvemento da industria farmacéutica obtivéronse varios tipos de medicamentos, cuxa base é a insulina.
A insulina ultrarapida úsase para suavizar as flutuacións máximas na concentración de glucosa no plasma despois de comer.
O cálculo da cantidade de insulina empregada é realizado exclusivamente polo endocrinólogo asistente. De acordo coas características individuais do corpo do paciente. Por que se xustifica o uso dunha droga de acción rápida?
O tipo de insulina de acción rápida no corpo humano está deseñado para simular a síntese da súa propia insulina cando entra no corpo alimentos ricos en carbohidratos rápidos.
O uso de fármacos de insulina con acción ultrahort
 As instrucións xerais para o uso de preparados de insulina ultra-rápidos implican a administración dun produto médico nun determinado momento antes de comezar a comida. De acordo coas instrucións de uso, o intervalo entre a inxección e o uso dos alimentos debe ser pequeno.
As instrucións xerais para o uso de preparados de insulina ultra-rápidos implican a administración dun produto médico nun determinado momento antes de comezar a comida. De acordo coas instrucións de uso, o intervalo entre a inxección e o uso dos alimentos debe ser pequeno.
O intervalo de tempo entre unha inxección e unha comida depende en gran medida das características individuais do corpo. O endocrinólogo asistente leva a cabo o momento do uso dun medicamento que contén insulina antes das comidas.
Ao calcular o réxime de dosificación dun fármaco, deben terse en conta todas as características fisiolóxicas dunha persoa con diabetes mellitus tipo 1.
Cando se empreguen preparados de ultrashort, as instrucións de uso e as recomendacións recibidas do endocrinólogo deben ser estrictamente respectadas. Un punto moi importante é a coincidencia dos picos de acción do medicamento usado para inxección e inxestión de alimentos.
A coincidencia dos picos da acción do fármaco no corpo co pico da penetración da glicosa no plasma sanguíneo permite evitar o estado do corpo, que está preto da hiperglicemia. O incumprimento das recomendacións cando se toma o medicamento de acción de ultrashort pode provocar o desenvolvemento de hipoglucemia no corpo. Esta situación prodúcese despois da introdución da droga sen comer alimentos. A dose do medicamento calcúlase de xeito que a glicosa que entra no corpo se poida utilizar de inmediato.
Cando se usa insulina ultra rápida, é importante seguir a regra: o alimento debe tomarse no volume para o que está deseñada a dose do medicamento.
No caso de que a cantidade de alimento sexa insuficiente no corpo do paciente, pode producirse un estado de hipoglucemia e, en caso contrario, pode desenvolverse un estado de hiperglicemia. Estas opcións para o desenvolvemento da enfermidade están cheas de graves consecuencias para o corpo do paciente.
O uso de insulina ultra rápida prescríbese só naqueles casos en que o crecemento de glicosa no corpo só se observa no momento de comer.
Durante este período, tomar este tipo de medicamentos permítelle aproveitar ben o exceso de glicosa no corpo.
Réxime de insulina ultra rápida
Cando se use este tipo de dispositivo médico, deben seguirse algúns requisitos e instrucións, que son os seguintes:
- A inxección do medicamento debe facerse só antes da comida principal, independentemente do tipo de insulina de acción rápida empregada.
- Para a inxección, use só unha xeringa especial de insulina.
- A zona de inxección preferida é o abdome.
- Antes da inxección, non se debe masificar o sitio da inxección, isto asegura un bo fluxo do medicamento ao sangue.
- O cálculo da dose empregada no proceso de tratamento do medicamento debe realizarse individualmente. O médico debe instruír ao paciente sobre a cantidade de medicamentos necesarios para a inxección.
 No proceso de usar este tipo de medicamentos, débese ter en conta o factor que o cálculo da dose e o tempo en que se inxecta insulina no corpo, os fondos deberían ser regulares e o lugar da administración de medicamentos debería cambiar.
No proceso de usar este tipo de medicamentos, débese ter en conta o factor que o cálculo da dose e o tempo en que se inxecta insulina no corpo, os fondos deberían ser regulares e o lugar da administración de medicamentos debería cambiar.
Cando se usa un medicamento, as regras para almacenar o medicamento deben ser ben observadas. Isto é necesario para que o medicamento que conteña insulina non cambie as súas propiedades e a dose para a súa administración no corpo sexa calculada correctamente.
A acción da insulina ultra rápida comeza máis cedo que o corpo ten tempo para absorber as proteínas e procesala en glicosa. Con unha alimentación adecuada, non se require o uso de insulina de acción ultracurta. Este medicamento debe tomarse só naqueles casos en que sexa necesario normalizar con urxencia a concentración de glicosa no plasma sanguíneo dunha persoa con diabetes.
O contido en glucosa plasmática aumentado a longo prazo leva a consecuencias negativas, un forte aumento do azucre no sangue ten un efecto negativo no organismo, co fin de evitar tal desenvolvemento de eventos, úsanse medicamentos que conteñen insulina ultra-rápida.
Debido á curta duración da acción, este medicamento normaliza moi rapidamente o nivel de azucres no corpo, achegándoo ao nivel fisiolóxico normal.
Se unha persoa con diabetes mellora cumpre todos os requisitos para a implementación da nutrición dietética, a insulina ultra-rápida practicamente non é necesaria para el, só se usa nos casos de aumento de emerxencia no nivel de azucre no corpo para volver a normalidade.
Características distintivas do medicamento hormonal mellorado
A insulina de acción rápida de acción curta é unha hormona innovadora usada para sintetizar a insulina natural e regular o azucre no sangue. A súa acción caracterízase por unha alta taxa de absorción, que normaliza rapidamente o nivel de glicosa no sangue e prevén ataques de hiperglicemia.

A insulina de acción rápida é un análogo modificado da hormona insulina producida polo corpo humano. Despois da administración, o fármaco comeza a ter efectos despois de cinco a dez minutos, alcanzando a concentración máis alta no sangue despois de tres a cinco horas.
A diferenza das hormonas de acción curta, a inxección dun medicamento mellorado non levará á hipoglucemia se se come algúns doces despois da administración. A insulina por ultrasonido é adecuada para persoas que están activas, sen levar un estilo de vida medido.
Características e características do uso de hormonas innovadoras:
- introdúcese no corpo inmediatamente antes de comer,
- a inxección realízase subcutaneamente no abdome, pero o sitio da inxección debe cambiarse periodicamente,
- a cantidade tomada despois da inxección de alimentos debería corresponder á dose do medicamento.
Cando usa insulina ultrahort
Inicialmente, a hormona ultra rápida prescribíase aos pacientes como medio de asistencia instantánea con saltos repentinos na concentración de glicosa no sangue. O incumprimento dunha dieta baixa en carbohidratos fixo que o uso de insulina ultra-curta para diabéticos sexa razoablemente necesario. Recentemente, a súa popularidade aumentou notablemente, porque o medicamento permite reducir rapidamente os niveis de glicosa, sen obrigar a unha persoa a agardar corenta minutos despois da inxección antes da comida, do mesmo xeito que coa introdución da hormona curta habitual.
Os medicamentos ultra-rápidos avanzados deberían usarse nos casos en que as insulinas curtas non dan o efecto suficiente. Son axeitados en casos de emerxencia, por exemplo, no caso dunha avaría do paciente na dieta para evitar situacións difíciles.

O aumento hormonal da mañá na maioría das persoas con diabetes pasa violentamente e leva o nome de "Síndrome de Morning Dawn". Incluso cunha dieta e sen recidivas nocturnas en pacientes de tipo 1 e 2, a concentración de azucre no sangue pode aumentar drasticamente. A única inxección de insulina ultrahort durante a mañá é a hiperglucemia.
Un grao leve de hipoglucemia ocorre inmediatamente despois da inxección, pero esta é considerada a norma. Exprésase nun forte aumento do apetito, leve mareo, leve irritabilidade e un aumento da sensación de ansiedade.
Unha persoa con graves disturbios metabólicos pode axudar a este tipo de insulina nun curto período de tempo. Situacións similares ocorren con feridas e enfermidades infecciosas. A medición da concentración de glicosa mediante un glucómetro e un tratamento médico por inxección de insulina ultra-rápida evitarán consecuencias graves.
A insulina de acción ultra-curta non é necesario empregar cunha dieta completa para diabéticos e manter un estilo de vida racional. É necesario reducir instantaneamente a glicosa no sangue para evitar complicacións graves.
Innovación en diabetes: basta beber todos os días.
Preparados de insulina ultra-rápidos
Os medicamentos hormonais de ultrasonido adminístranse de forma subcutánea e úsanse no tratamento da diabetes tipo 1 e tipo 2. As empresas farmacéuticas ofrecen as seguintes insulinas ultrahort:

NovoRapid e Humalog teñen unha posibilidade adicional de administración intravenosa, mentres que Apidra só se administra de forma subcutánea. Moitas veces, os medicamentos están dispoñibles baixo a forma de produtos que se asemellan a unha pluma de tinta nunha pluma de xiringa. Unha agulla delgada e un deseño especial permiten aos pacientes facer inxeccións en calquera momento e en calquera momento. As persoas con pouca visión apreciarán os dispositivos convenientes: o control da dose é determinado cun clic.
Como calcular a dosificación de insulina ultra rápida
A acción da insulina ultra rápida comeza máis cedo que a ruptura e a asimilación de proteínas que se converten en glicosa ocorre no corpo humano. Ao calcular, débese ter en conta as características individuais do organismo, a situación da persoa nunha situación particular e o lugar da inxección. Tamén se ten en conta a capacidade do páncreas para producir a súa propia insulina.
A acción de hormonas de calquera tipo depende non só da área de contacto co produto, senón tamén da temperatura ambiente.
Poñendo unha inxección no abdome do paciente completamente - o 90% sentirá a acción da hormona do páncreas. Se a inxección se introduce no brazo ou na perna, a absorción de insulina por parte do corpo será menor nun 20%.
Un páncreas sa produce tanta insulina que por cada quilo de peso hai media unidade. É dicir, se unha persoa pesa oitenta quilogramos, o seu sistema endócrino debería producir corenta unidades da súa propia insulina.

Cun cese completo do páncreas, o paciente debería recibir corenta unidades de insulina artificial. Pero o sistema endócrino pode funcionar a metade ou calquera outra porcentaxe. Só un endocrinólogo pode determinar isto e calcular a dose de hormona tomada.
A actividade do paciente xoga un papel importante no cálculo: fai deporte ou leva unha vida medida e tranquila. As pequenas cargas non son motivo para aumentar a dose de insulina.
A necesidade de insulina ultrahort tamén varía co tempo do día. Pola mañá, o corpo necesita unha gran dose de fármaco hormonal. É dicir, no almorzo é necesario obter o dobre de XE comido (unidades de pan). Á hora do xantar e á noite, a cantidade de insulina debe ser unha vez e media máis de XE.
O cálculo da dose de inxección de insulina ultrahort realízase tendo en conta a súa poderosa eficacia. Entón, Humalog é dúas veces e media máis forte que un fármaco de acción curta, e o poder de NovoRapid é unha e media veces superior ao poder da droga hormonal habitual. O mesmo vale para a insulina innovadora - Apidra.
Ofrecemos un desconto aos lectores do noso sitio.
Ao inxectar Humalog, paga a pena tomar catro veces menos que 1 UNIDADE dun remedio similar, e NovoRapida ou Apidra - dous terzos da dose enteira. O médico debe calcular a dosificación de insulina de acción ultra-rápida.
Pros e contras de insulina ultra rápida
A forma ultracurta da hormona insulina ten as súas vantaxes e desvantaxes. Entre as vantaxes do seu uso, cabe destacar as seguintes:
- o menor tempo antes do pico da sustancia activa,
- elimina practicamente o risco de efectos secundarios,
- non é necesario axustarse ao marco de tempo realizando unha inxección a certas horas e agardar a súa acción para continuar ao xantar ou á cea.
As desvantaxes da insulina ultrahort son:
- na rápida caducidade da acción dunha sustancia medicinal sobre o corpo, debido á cal o nivel hormonal baixa drasticamente,
- as fortes fluctuaciones no glucómetro non permiten que o paciente calcule correctamente a cantidade de alimentos,
- despois do final do efecto do medicamento, o nivel de azucre no sangue baixa máis baixo que cando se usa a insulina curta habitual.
Para que a acción da insulina ultrahort sexa máis longa, paga a pena aumentar a súa dose, pero só despois de consultar co seu médico. É inútil e extremadamente perigoso administrar máis de vinte unidades dun medicamento hormonal á vez. Hai un risco de hipoglucemia.

A inxestión de alimentos ricos en carbohidratos por parte de persoas con diabetes é o motivo principal para o uso de insulina de acción ultra-curta.
A inxección instantánea axuda a tratar rapidamente o páncreas coa falta de produción da súa propia insulina. Isto aforrará a unha persoa de graves consecuencias e complicacións despois de romper unha dieta diabética.

A diabetes sempre leva a complicacións mortais. O exceso de azucre no sangue é extremadamente perigoso.
Aronova S.M. deu explicacións sobre o tratamento da diabetes. Ler completo
Características distintivas da insulina ultrahort
Grazas á insulina de acción prolongada, é posible manter constantemente un fondo de insulina positivo, o que é necesario para o funcionamento normal do corpo. A insulina curta pode provocar unha liberación única de substancias activas.
Os médicos prescriben insulina de acción ultra-curta aos pacientes. A súa principal vantaxe é que debe administrarse inmediatamente antes de comer comida. É moi conveniente para aqueles que viven un estilo de vida activo.
É necesario administrar o medicamento despois do feito. Ademais, despois da introdución, basta con comer algúns doces.
Principio de funcionamento
A insulina por ultrasóns é a máis rápida na súa acción. Inmediatamente despois da administración, fai que o páncreas produza insulina, que se unirá e regulará a concentración de glicosa no sangue. Ao mesmo tempo, debe administrarse despois de comer. Se segues todas as regras de uso, non necesitarás usar outro tipo de insulina.
A insulina de acción ultra curta adoita usarse para normalizar rapidamente os niveis de glicosa no sangue. Coa súa axuda, restablece a súa saúde en poucos minutos.
Unha das vantaxes máis importantes deste medicamento é que raramente causa efectos secundarios e tamén reduce significativamente a probabilidade de efectos secundarios. A insulina por ultrasóns obtivo a maior popularidade entre as persoas que precisan terapia rápida con raio.
Este tipo de medicamentos prescríbense ás persoas que non obteñen o efecto suficiente do uso de insulina de acción curta. Ademais, prescríbese a quen cumpra todas as recomendacións do médico asistente. Ás veces experimentan cambios bruscos nos niveis de glicosa no sangue, que deben ser parados canto antes.
Teña presente que a insulina de acción ultracurta é a máis poderosa, xa que contén dúas veces máis compoñentes activos.
As desvantaxes de usar preparados de insulina ultra-rápidos
 A insulina ultrarapida ten un tempo moi breve de actividade máxima e o seu nivel no sangue do paciente diminúe moi rapidamente. Dado que o pico de acción da droga é moi acentuado, o cálculo da dose de fármaco para o seu uso ten as súas dificultades. Todas as características do uso de tal insulina están indicadas nas instrucións de uso que se acompañan.
A insulina ultrarapida ten un tempo moi breve de actividade máxima e o seu nivel no sangue do paciente diminúe moi rapidamente. Dado que o pico de acción da droga é moi acentuado, o cálculo da dose de fármaco para o seu uso ten as súas dificultades. Todas as características do uso de tal insulina están indicadas nas instrucións de uso que se acompañan.
A práctica de usar este tipo de medicamentos demostra que o efecto da insulina no corpo dun paciente con diabetes mellitus é algo inestable e significativamente máis forte en contraste con outros tipos de medicamentos que conteñen insulina usados para tratar a diabetes.
O uso da droga só se require en situacións pouco comúns. Un exemplo de tales situacións pode ser unha viaxe a un restaurante ou viaxes aéreas.
Ao calcular a dose de insulina ultra rápida, a maioría dos pacientes trasladan toda a responsabilidade ao médico que o atende. Pero, para devolver a vida á normalidade, o paciente ten que ser máis responsable da aplicación das recomendacións.
Non é difícil calcular a dose necesaria de insulina de acción ultra rápida. Para este propósito, é necesario un control constante dos niveis de azucre no sangue. É necesario determinar o tempo do inicio do salto da glicosa en sangue - este momento é o momento da introdución da droga de acción ultra rápida.
Realizar un cálculo independente da cantidade do medicamento usado precisa coidados especiais. Co cálculo adecuado, o tratamento da diabetes é eficaz e non produce complicacións. O vídeo neste artigo sobre como as carreiras fala sobre insulina ultrahort.
Nomes de drogas
A insulina por ultrasóns está a ser cada vez máis popular cada día. Entre os análogos, é o máis novo, estanse a realizar investigacións constantemente sobre nós. Na maioría das veces, os expertos prescriben o uso de Humulin, Insuman Rapid, Homoral, Actrapid.
 Na súa acción, son completamente análogos á hormona natural. A súa única diferenza é que se poden usar tanto no primeiro coma no segundo tipo de diabetes. Tamén se poden levar durante o embarazo a pacientes despois da cirurxía e con cetoocitose.
Na súa acción, son completamente análogos á hormona natural. A súa única diferenza é que se poden usar tanto no primeiro coma no segundo tipo de diabetes. Tamén se poden levar durante o embarazo a pacientes despois da cirurxía e con cetoocitose.
O máis popular entre todas as insulinas de acción curta é Humalog. Raramente causa efectos secundarios, estableceuse como unha ferramenta extremadamente eficaz.
Pouca menos frecuentemente, os pacientes reciben Novorapid e Apidra. Son unha solución de liproinsulina ou insulina da glulisina. Todos eles son similares en acción aos orgánicos. Inmediatamente despois da administración, baixan o nivel de glicosa no sangue, melloran o benestar dunha persoa.
Vantaxes e desvantaxes
A insulina de acción curta actívase moito máis lentamente, mentres está máis presente no corpo. Co tipo ultra-curto deste medicamento, é máis doado determinar cantos alimentos necesitas comer.
Ademais, con insulina ultra-curta, non precisa determinar exactamente cando quere comer. É suficiente ingresar o medicamento directamente ou polo menos 10 minutos antes dun lanche. Isto é moi conveniente para persoas que non poden ter un horario estable. Tamén se usa en situacións de emerxencia cando é necesario minimizar a probabilidade de coma diabético.
Como calcular a dose?
A dose exacta da cantidade requirida de insulina ultrahort depende das características do corpo e do curso da enfermidade.
O especialista necesita determinar cantas hormonas por 1 kg de masa prodúcense ao día. O número resultante divídese en dous, tras o que se determina a dose. Por exemplo: unha persoa que padece diabete pesa 70 kg. Entón, ten que usar 35 U de insulina de acción ultra-curta para que o seu corpo funcione normalmente.
Se o páncreas é capaz de funcionar de xeito independente, polo menos, a mestura de insulina de acción curta é mesturada con unha proporción de 50 a 50 ou 40 a 60 - o especialista determina a cantidade exacta. Teña presente que terá que someterse a exames regulares para axustar constantemente a terapia.
Lembre que ao longo do día, a necesidade dunha persoa para a insulina cambia. Por exemplo, no almorzo consómese dúas veces máis que as unidades de pan. Pola tarde, este coeficiente diminúe a 1,5, e á noite - a 1,25.
Non esquezas axustar constantemente o réxime de tratamento se fas exercicio ou levades un estilo de vida activo. Se tes pequenas cargas, non ten sentido cambiar a dosificación. Se o azucre está nun nivel normal, engádense 2-4 unidades de pan á dosificación prescrita.
Fai todo o posible para evitar o desenvolvemento de lipodistrofia. Ocorre nun contexto de procesos inmunitarios prexudicados, debido ao cal o tecido graxo subcutáneo é destruído. Debido a isto, no corpo humano aparecen áreas atrofiadas. Isto débese a unha violación da compensación da diabetes.
Tamén pode ocorrer edema de insulina, que é unha complicación rara da diabetes.
Nutrición para o diabete tipo 2: receitas de menús diabéticos

Durante moitos anos loitando sen éxito con DIABETES?
Xefe do Instituto: “Sorprenderás o fácil que é curar a diabetes tomándoa todos os días.
Ademais de tratar a enfermidade subxacente, a diabetes mellitus tipo 2, para os pacientes é moi importante protexer os pequenos e grandes buques que a enfermidade pode afectar.
Isto ameaza complicacións crónicas bastante graves: enfermidades do sistema cardiovascular, ollos, riles e outros órganos. Só baixo unha condición é posible facer fronte a esta tarefa - é necesario normalizar o metabolismo de graxas e carbohidratos, é dicir, a nutrición en diabetes debe satisfacer todas as necesidades do paciente.
Por iso, sen dieta, o tratamento de calidade para a diabetes tipo 2 é simplemente impensable. Ademais, non depende de que o paciente tome medicamentos para reducir o azucre ou sen eles, para os diabéticos tal dieta é obrigatoria.
Os principios básicos da dieta
A miúdo, a diabetes tipo 2 vai acompañada de obesidade, polo que os primeiros pasos deberían ser axustar a dieta, e unha nutrición adecuada para a diabetes ten en conta todo isto.
Deberían estar dirixidos a reducir o exceso de peso, especialmente para a obesidade do tipo abdominal.
 Tal paciente debe perder peso polo menos en 6 kg, e idealmente nun 10% do peso corporal total e nunca máis volver ao peso anterior, así funciona a dieta e os seus principios básicos.
Tal paciente debe perder peso polo menos en 6 kg, e idealmente nun 10% do peso corporal total e nunca máis volver ao peso anterior, así funciona a dieta e os seus principios básicos.
Se o peso corporal do paciente non supera as normas aceptables, o valor enerxético do alimento consumido por el debe cumprir as normas fisiolóxicas nutricionais, que teñan en conta a idade, o xénero e a actividade física do paciente.
Coa composición cuantitativa das graxas, hai que ter especial coidado e os produtos para a diabetes tipo 2 deben ter en conta isto.
Con diabetes tipo 2, como xa sabes, hai unha alta probabilidade de desenvolvemento:
- aterosclerose de vasos grandes e pequenos,
- enfermidades coronarias
- enfermidades cerebrovasculares (destruíndo os vasos do cerebro).
É por iso que a dieta para a diabetes debe ter un foco antiatherosclerótico.
É necesario limitar bruscamente o uso de graxas, porque son ricas en colesterol e ácidos graxos saturados. Como demostraron estudos dos últimos anos, tal nutrición na diabetes mellora reduce a sensibilidade das células á insulina.
A cantidade de graxa é aceptable nos alimentos e non conduce á obesidade
Unha persoa sa que non ten un exceso de peso e o suficientemente activo durante todo o día pode permitirse usar 1 gramo de graxa por quilo de peso corporal con diferentes alimentos. Para calcular o peso ideal, cómpre restar 100 centímetros da súa altura en centímetros.
Se a altura do paciente é de 170 cm, entón o seu peso ideal debe ser de 70 quilogramos, e suxeita a unha boa actividade física, esta persoa pode comer ata 70 gramos de graxa ao día.
- para a preparación dun prato frito é suficiente 1 cda. culleres de sopa de aceite vexetal, que contén 15 gr. graxa
- en 50 gr. os bombóns son de 15-18 gr. graxa
- 1 cunca de crema azedo 20% - 40 gr. graxa.
Se a obesidade xa está presente, entón a cantidade de graxa consumida por 1 kg. o peso corporal debe ser reducido.
Incluso beneficiará unha abstinencia tan leve pero regular. Ademais, con pequenas restricións diarias, o efecto será máis persistente que a perda de peso súbita mediante recomendacións de moda; a nutrición para a diabetes debe ser racional.
Para facilitar a conservación de rexistros, pode empregar a táboa de produtos que contén unha gran cantidade de graxa.
Que alimentos deben excluírse da súa dieta
Moita graxa contén:
- en maionesa e crema azedo
- en embutidos e embutidos
- en cordeiro e carne de porco,
- en queixos de graxa graxa, case todos son queixos amarelos,
- en produtos lácteos graxos.
Pero non menos importante é o método de procesamento culinario dos produtos, a dieta sempre destaca isto. É necesario eliminar a graxa e a graxa da carne, a pel debe eliminarse das carcasas de aves, se é posible, excluír os alimentos fritos, substituíndoos por cocido ao vapor, cocido ao vapor, cocido no seu propio zume.
Recoméndase que os alimentos que conteñan unha gran cantidade de graxas trans sexan excluídos da dieta. Estudos médicos recentes demostraron que un exceso de graxas trans no corpo perturba o funcionamento normal do sistema inmune, e isto leva a un aumento rápido de peso e ao desenvolvemento de cancro.
Os produtos que deben ser excluídos da súa dieta, que conteñen un gran número de graxas trans inclúen:
- margarina
- substitutos de manteiga de baixa calidade,
- graxa vexetal e produtos petrolíferos - propagacións,
- substitutos de manteiga de cacao - graxas de repostería,
- calquera comida rápida (hamburguesa, hot dog, patacas fritas, etc.),
- palomitas de maíz
 É moi importante que os alimentos vexetais (froitas e verduras) estean presentes en cantidades suficientes na dieta. Os científicos descubriron que se unha porción de alimentos en 2/3 consiste en alimentos vexetais e o resto é proteína (peixe ou carne), o risco de desenvolver cancro redúcese significativamente, e a dieta debe ter isto en conta.
É moi importante que os alimentos vexetais (froitas e verduras) estean presentes en cantidades suficientes na dieta. Os científicos descubriron que se unha porción de alimentos en 2/3 consiste en alimentos vexetais e o resto é proteína (peixe ou carne), o risco de desenvolver cancro redúcese significativamente, e a dieta debe ter isto en conta.
Para os pacientes con diabetes, é moi útil usar produtos con frutosa na dieta, incluíndo doces.
Non obstante, o consumo regular de fructosa pode levar á obesidade. Isto sucede porque o corpo perde a súa resistencia á leptina, unha hormona que regula o apetito.
Este feito, combinado cunha dieta alta en calorías, pode causar obesidade. Polo tanto, os produtos con frutosa non son recomendables para pacientes con sobrepeso.
Carbohidratos de alta calidade
Dado que os carbohidratos son considerados o único recurso que pode aumentar o azucre no sangue, a súa cantidade na dieta (a falta de obesidade no paciente) debería ser suficiente, a dieta ten en conta este punto.
A dieta moderna para a diabetes tipo 2, que inclúe a corrección dietética, refuta as recomendacións ocorridas no pasado: os médicos, sen excepción, aconsellaron a todos os diabéticos tipo 2 que consumisen o mínimo de carbohidratos posible. Resulta que a composición cualitativa dos carbohidratos é de gran importancia.
Azucre e produtos que conteñen este elemento, a dieta de diabéticos elimina completamente:
Toda esta diabetes só se pode minimizar, pero estes produtos pódense substituír por aqueles que teñen unha gran cantidade de fibra dietética e un baixo índice glicémico. Estes inclúen a maioría de froitas, verduras, bagas, legumes, noces, algúns cereais, asados de produtos integrais e outros produtos.
A pirámide da nutrición e dieta para a diabetes
 Que debe comer unha persoa para manter o seu corpo?
Que debe comer unha persoa para manter o seu corpo?
A pirámide da nutrición dá unha resposta a esta pregunta, que é igualmente aceptable tanto para persoas saudables como para pacientes con diabetes tipo 2.
Esta pirámide explica claramente cantas porcións se poden comer de cada grupo de alimentos.
Na súa parte superior hai produtos que se poden consumir, pero raramente:
- Alcohol, graxas, aceites vexetais, doces.
- Lácteos líquidos, leite, polo, carne, peixe, noces, ovos, legumes. Todo isto é posible en 2-3 porcións.
- Froitas - 2-4 porcións, verduras - 3-5 porcións.
- Na base da pirámide hai pan e cereais, pódense consumir 6-11 porcións.
Segundo a enerxía contida nas porcións e a súa composición nutricional, estas (dentro do mesmo grupo) son intercambiables e similares. Por iso, recibiron o nome de "substitutos alimentarios".
Por exemplo, 30 g de azucre conteñen 115 kcal. O mesmo contido exacto en calorías, pero máis carbohidratos máis saudables pódense obter comendo uns 35 g de pasta ou 50 g de pan de centeo. Cada persoa que dominou o principio da pirámide pode construír a súa propia dieta.
Características da nutrición de acordo coa terapia
O paciente debe ser alimentado regularmente, polo menos 5-6 veces ao día, pero as racións deben ser pequenas. Despois de encher o prato con comida, debes deixar só a metade e poñer o resto cara atrás ou deixar máis tarde.
Hai que prestar moita atención ao controlar a cantidade de graxa e azucre no sangue. O paciente debe ter coñecementos completos para recoñecer e evitar o desenvolvemento da hipoglucemia no tempo, por exemplo, cando bebe alcohol ou durante o esforzo físico.
Se un paciente con diabetes tipo 2 está en terapia intensiva con insulina, debe cumprir as mesmas condicións nutricionais que a diabetes tipo 1:
- modo estrito
- a distribución de hidratos de carbono por recepción,
- contando "unidades de pan".
No tratamento de drogas hipoglucémicas
 Aínda que a hipoglucemia ocorre moito menos frecuentemente con tal tratamento que con inxeccións de insulina, convén ter en conta a interacción dos fármacos que reducen o azucre cos alimentos.
Aínda que a hipoglucemia ocorre moito menos frecuentemente con tal tratamento que con inxeccións de insulina, convén ter en conta a interacción dos fármacos que reducen o azucre cos alimentos.
E necesitas construír a túa dieta baseada no sistema de pirámide alimentaria.
Os medicamentos que reducen o azucre, debido ao uso dos cales pode producirse unha hipoglicemia con alta probabilidade, inclúen principalmente glinidas e preparados de sulfonilurea:
- Repaglinida
- nateglinida
- glimepirida
- gliclazida
- glibenclamida.
O principal mecanismo de acción destes fármacos é a estimulación das células beta á produción de insulina. Canto maior sexa a dose e máis forte a droga, máis forte será a estimulación e, polo tanto, maior será a liberación de insulina no sangue.
Polo tanto, se ao paciente se lle prescriben estes fondos, debe comer regularmente. Se non, grandes cantidades de insulina poden baixar moito o azucre no sangue.
Métodos de procesamento de produtos para pacientes con diabetes
Para diabéticos, é preferible:
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
- Cociñar en caldo vexetal, na auga, noutros líquidos.
- Squash, úsase para procesar produtos que teñen unha textura suculenta delicada: verduras, peixes, coitelo.
- Cociñar ao vapor.
- Cociñar seguido da cocción no forno.
- Extinguindo, pero úsase con moita menos frecuencia.
Non é desexable cociñar aos ollos. Para poder ter en conta a cantidade de hidratos de carbono que se come, recoméndase empregar escalas domésticas, pratos de medición e táboas de composición de alimentos. Exponse unha mesa como un exemplo.
Táboa de grupos de carbohidratos
| Primeiro grupo | Produtos case sen carbohidratos | Peixe, carne, graxas, ovos, tomates, repolo, espinacas, leitugas, pepinos. |
| Segundo grupo | Alimentos pobres en carbohidratos (ata o 10%) | Mazás, legumes, cenorias, remolacha, produtos lácteos. |
| Terceiro grupo | Comidas ricas en carbohidratos | Froitos secos, plátanos, uvas, patacas, pasta, fariña, cereais, pan, repostería, azucre. |
Non se recomenda para a diabetes
Pastelería e pastelería, sopas de leite con fideos, arroz, sêmola, caldos fortes graxos, peixes graxos, conservas, a maioría de salchichas, carnes afumadas, carne graxa e aves de cor, nata.
Cuevas doces, queixos salados, caviar, aceite en conserva, peixe salgado, así como:
Pasta, sêmola, arroz.
Todas as graxas de cociña e animais.
Salsas salgadas e picantes.
Verduras en conserva e salgadas.
Pratos doces: limonada con azucre, zumes doces, xeados, doces, marmelada, azucre.
Froitos doces: datas, figos, plátanos, pasas, uvas.
Recomendado para a diabetes
Produtos de fariña e pan: trigo de 2 graos, salvado, centeo (uns 300 g por día).
Ao reducir a cantidade de pan, produtos fariños sen azucre e non comestibles.
 Verduras: okroshka de carne e verduras, sopa de remolacha, borsch, sopa de repolo.
Verduras: okroshka de carne e verduras, sopa de remolacha, borsch, sopa de repolo.
Debil baixo contido de graxa: peixe, carne, cogomelos, vexetais, pataca con albóndegas, cereais (avea, cebada de perlas, millo, cebada, trigo mouro). As sopas de borsch e sorrel para obesidade e diabetes son simplemente insubstituíbeis.
As cascas de avea e de trigo mouro son moi útiles, conteñen un gran número de fibras naturais dietéticas; ademais, son mínimamente convertidas en graxas.
Produtos cárnicos
Ternera afiada, tenreira magra, cordeiro magro e carne de porco, coello.
Turquía, galiñas guisadas, fervidas ou fritas despois da cocción, en anacos ou picadas.
En número limitado de fígado, lingua fervida, salchicha dietética.
Só as súas variedades non graxas en forma cocida, fervida, raramente fritida: pescada prata, bacallau azafrán, perca, breixo, bacallau, lousa. Conservas de peixe en tomate ou o seu propio zume.
Ovos, cereais, graxas
As xemas deben limitarse, permítense 1-1,5 ovos por día, cocidos suaves.
Pódense consumir cereais dentro do rango normal de hidratos de carbono, recoméndase:
Desde graxas para cociñar + ata pratos (polo menos 40 gramos ao día):
- aceites vexetais: xirasol, oliva, millo.
- manteiga derretida sen sal.
Os vexetais como as patacas, os chícharos, a remolacha e a cenoria deben consumirse con hidratos de carbono.
Recoméndase verduras ao forno, guisadas, fervidas, cruas, ás veces fritas cun baixo contido en carbohidratos:
 Como produto baixo en carbohidratos pódese distinguir a leituga. En xeral, unha dieta baixa en carbohidratos para diabéticos é unha excelente opción dietética.
Como produto baixo en carbohidratos pódese distinguir a leituga. En xeral, unha dieta baixa en carbohidratos para diabéticos é unha excelente opción dietética.
Ademais, é rico en vitaminas e sales minerais, por exemplo, o ácido nicotínico, que se considera un activador da insulina.
As sales de cinc na ensalada tamén son moi útiles para o funcionamento normal do páncreas.
- Queixo sen calidade.
- Xelea de pouca graxa.
- Ensalada de marisco.
- Peixe xelado.
- Empapado de arenque.
- Caviar vexetal (berinjela, cabaza).
- Ensalada de verduras frescas.
- Vinagreta.
Salsas e especias
- en decoccións vexetais,
- caldos débiles de carne, cogomelos e peixes,
As especias e as especias pódense consumir en cantidades limitadas:
- mostaza, pementa, rapeiro,
- perexil, eneldo,
- marjoram, cravo, canela.
- Café con leite, té.
- Zumes vexetais.
- Zumes de froitas e froitas non ácidas.
- Débese consumir unha decocción de cadros de rosa durante todo o ano.
Como tomar Metformin para perder peso en diabetes
A metformina é un medicamento de primeira liña para o tratamento da diabetes dependente da insulina. É capaz de tratar trastornos metabólicos e resolver o problema do exceso de peso coa ineficacia da terapia dietética e o exercicio. O mecanismo de acción baséase en aumentar a sensibilidade dos tecidos á insulina, debido ao cal o nivel de glicemia está normalizado.
Forma de liberación, composición e embalaxe
Prodúcese en forma de comprimidos biconvexos recubertos cun revestimento soluble en película. Dispoñibles dosagens de 500, 850 e 1000 mg.
 O paquete é un paquete blister de 30, 60 ou 120 comprimidos. Estas placas respectivamente sitúanse 1-3 pezas nunha caixa de cartón con instrucións médicas para o seu uso.
O paquete é un paquete blister de 30, 60 ou 120 comprimidos. Estas placas respectivamente sitúanse 1-3 pezas nunha caixa de cartón con instrucións médicas para o seu uso.
O principal ingrediente activo é o clorhidrato de metformina. Pertence á clase de biguanidas da 3ª xeración. Entre os compoñentes auxiliares están presentes: povidona, amidón de millo, crospovidona, estearato de magnesio, talco. A composición da cuncha é ácido metacrílico e copolímero de metilcetilato, macrogol, dióxido de titanio, talco.
Fabricantes de INN
O INN (nome internacional non propietario) do medicamento é o clorhidrato de metformina. Nas farmacias véndese baixo varias marcas comerciais.
O medicamento orixinal baseado na metformina é Glucophage, que é producido en Francia pola empresa MERCK SANTE. Ademais, prodúcense moitos xenéricos, que difiren en calidade e custo. Os análogos máis populares inclúen Siofor (Alemaña), Formmetin e Gliformin (Rusia), Bagomet (Arxentina), Formin pliva (Croacia).
O prezo da metformina, segundo a dosificación, o fabricante e o número de comprimidos, oscila entre os 80 e os 290 rublos.
Acción farmacolóxica
A metformina ten unha propiedade que reduce o azucre debido á súa capacidade de inhibir a gluconeoxénese. Non estimula o páncreas, polo tanto, non afecta negativamente á condición e funcionamento do órgano.
A eficiencia está determinada polas seguintes accións:
- reduce os niveis de azucre basais mediante a regulación do metabolismo do glicóxeno (glicogolólise),
- inhibe a formación de glicosa (gluconeoxénese) a partir de produtos do metabolismo de proteínas e graxas,
- ralentiza a absorción de glicosa nos intestinos,
- aumenta a sensibilidade dos receptores de insulina, reducindo así a resistencia á insulina,
- aumenta a taxa de conversión de glicosa en lactato no tracto dixestivo,
- reduce a cantidade de LDL (lipoproteínas de baixa densidade) de triglicéridos e colesterol total no sangue, aumenta os niveis de HDL e HDL (lipoproteínas de alta e moi alta densidade),
- promove o fluxo de glicosa nos músculos,
- mellora as propiedades fibrinolíticas do sangue.
Farmacocinética
A metformina se adsorbe rapidamente no tracto gastrointestinal, a biodisponibilidade é aproximadamente do 50%. A concentración máxima no sangue prodúcese 1-3 horas despois de tomar a pílula. Se un medicamento baseado nel é capaz de retardar a liberación da sustancia activa, obsérvase a concentración máxima despois das 4-8 horas. A metformina únese débilmente ás proteínas plasmáticas, polo que se detectan concentracións estables no sangue só despois de 1-2 días de terapia.
O uso do medicamento simultaneamente cos alimentos reduce a súa capacidade para ser absorbido no tracto dixestivo. A metformina acumúlase nas paredes do intestino e no estómago, no fígado e nas glándulas salivares. A vida media é de 6,2 horas. A metformina non se metaboliza no corpo. É excretado polos riles sen cambios por secreción tubular. Con funcionamento deteriorado destes órganos, a excreción da droga cambia, acumúlase no corpo.
A metformina ten un amplo espectro de acción. O obxectivo principal é a diabetes mellitus tipo 2 en pacientes con baixa eficacia da terapia dietética, con sobrepeso. Aplicable:
- en adultos, como monoterapia ou xunto con outros medicamentos hipoglicémicos orais ou con insulina,
- en nenos maiores de 10 anos como método independente de tratamento, así como en paralelo coa insulina.
Ademais da diabetes de tipo 2, prescríbese para:
- obesidade secundaria por resistencia á insulina,
- alivio da síndrome metabólica,
- ovario poliquístico,
- prevención da diabetes en pacientes con risco,
- corrección de figura dos culturistas.
Contraindicacións
A metformina considérase unha das máis seguras entre as drogas hipoglucémicas. Pero, como calquera medicamento, ten contra-indicacións para o seu uso:
- insuficiencia renal ou hepática,
- cetoacidosis diabética, precoma, coma,
- condicións graves do corpo: deshidratación, febre, choque, sepsis, procesos infecciosos,
- embarazo e lactación
- intervencións cirúrxicas graves, feridas ou queimaduras extensivas,
- alcoholismo
- acidosis láctica,
- hipersensibilidade ao medicamento ou compoñentes.
ATENCIÓN! Con precaución, a metformina prescríbese a nenos menores de 10 anos, persoas maiores (baixo metabolismo) e pacientes que traballan duros (risco de acidosis láctica).
O réxime estándar de tratamento comeza con 500-1000 mg / día. (1-2 comprimidos). En paralelo, recoméndase a corrección da actividade física e da dieta. Se despois de 1-2 semanas non se observan dinámicas positivas, a dose cambia. O máximo permitido é de 2000 mg / día.Para pacientes maiores - 1000 mg / día.
É necesario tomar a pílula con comida ou inmediatamente despois, cun vaso de auga. Se non se segue a recomendación, a eficacia do medicamento redúcese significativamente.
A duración da terapia é determinada polo médico. Non podes cancelar ti mesmo.
Efectos secundarios
Como calquera fármaco sintético, a metformina causa unha serie de efectos indesexables. Case sempre se desenvolven ao comezo do tratamento e pasan por conta propia. Os eventos adversos máis comúns son:
- do tracto gastrointestinal: náuseas, vómitos, dor abdominal, trastornos das feces,
- por parte do metabolismo das substancias: acidosis láctica (o medicamento é cancelado), hipoglucemia, con tratamento prolongado - hipovitaminose B12,
- da hemopoiese: anemia megaloblástica,
- reaccións alérxicas: eritema, picazón e erupcións cutáneas.
As funcións do tracto dixestivo obsérvanse a miúdo. Causan ao bloquear a absorción de glicosa, o que provoca procesos de fermentación coa liberación de gases. Pouco a pouco, o corpo adáptase, os fenómenos desaparecen. Coa natureza pronunciada de efectos e molestias indesexables, tómase un tratamento sintomático.
Sobredose
Os casos de superar a dose terapéutica máxima adoitan levar a un funcionamento deteriorado de sistemas ou órganos. Pode aparecer náuseas, vómitos, diarrea, hipoxecemia ou hiperglucemia. Os resultados mortais neste caso non son comúns.
Unha complicación bastante formidable é a acidosis láctica. Esta é unha síndrome metabólica que se desenvolve como resultado da acumulación de metformina. Ocorre con diabetes mellorable incontrolada, cetoacidosis, dieta deficiente, aumento da actividade física ou calquera condicións hipóxicas. Os signos de acidosis láctica son:
- molestias no estómago
- vómitos
- somnolencia ou insomnio,
- dor muscular
- apatía
- diminución do ton muscular e alteración da habilidade motora.
ATENCIÓN! Se hai sospeita de acidosis láctica, a metformina debe ser interrompida e o paciente será hospitalizado de urxencia para a terapia por infusión.
Interacción farmacolóxica
Ao realizar estudos de radiografías con axentes de contraste que conteñen iodo, os pacientes teñen un risco de acidosis láctica, especialmente coa función renal alterada. Para evitar esta complicación, o uso de metformina está detido 2 días antes do estudo e retomouse ao mesmo tempo despois.
A co-administración de danazol ou clorpromazina con metformina pode levar a condicións hiperglicémicas.
O uso de antipsicóticos require axuste de dose de metformina e control da glicosa.
A administración simultánea de metformina con preparados de sulfonilurea, AINEs, insulina, inhibidores da ACE, beta-bloqueantes pode levar ao desenvolvemento de hipoglucemia.
A taxa de excreción de metformina reduce significativamente a cimetidina, o que pode causar acidosis láctica.
Compatibilidade con alcohol
O uso de bebidas e drogas que conteñan alcol durante o período de terapia con metformina aumenta significativamente o risco de acidosis láctica, especialmente cunha dieta baixa en carbohidratos ou unha función renal deteriorada. Esta combinación de substancias non é recomendable. Nun artigo separado, examinamos en detalle a compatibilidade de metformina e alcol.
Instrucións especiais
Mentres toma o medicamento, é necesario un control da función renal. Varias veces ao ano, examina a concentración de lactato no sangue, así como en caso de dor nos músculos. Unha vez cada 6 meses, monitorea a creatinina no plasma.
A combinación de preparados de metformina e sulfonilurea é aceptable, pero baixo un control glicémico estrito.
AXUDA! O uso de metformina como monoterapia non reduce a concentración de atención e non é unha contraindicación para conducir un coche ou traballar con mecanismos complexos.
Ao combinar a metformina con outros axentes hipoglucémicos, hai un maior risco de desenvolver condicións hipoglucémicas, polo que debes ter coidado coas actividades potencialmente inseguras.
Embarazo e lactación
A metformina non se prescribe a pacientes durante o embarazo e a lactación.
Se é necesario, adminístrase insulinoterapia durante estes períodos. En caso de planificación ou embarazo, debes consultar a un médico para o seu traslado a outro tratamento e control médico continuo.
Ata o momento non se realizaron estudos sobre a capacidade da metformina para pasar ao leite materio, polo que o medicamento cancelouse para mulleres lactantes. Se isto é imposible, detén a lactación.
Comparación con análogos
Actualmente as farmacias ofrecen unha serie de remedios alternativos para os diabéticos.
A droga orixinal francesa baseada na metformina, é unha acción habitual e prolongada. A diferenza dos xenéricos, o glucófago provoca efectos secundarios á metade das veces. Pero, do mesmo xeito que con calquera medicamento orixinal, o prezo supera significativamente o custo dos análogos.
Un dos medicamentos máis populares da metformina prescritos para a diabetes dependente da insulina. Úsase como monoterapia en caso de ineficiencia da dieta. Siofor ten máis contraindicacións e efectos secundarios, pero o custo é menor.
O remedio combinado, as principais substancias son a metformina e a vildagliptina. Ten un efecto hipoglucémico máis pronunciado en comparación con outros análogos. A súa baixa demanda entre os diabéticos débese ao prezo do medicamento - unha media de 1000 rublos.
Un dos medicamentos do orzamento baseados na metformina. Ten moitos efectos secundarios.
Pertence ao grupo de derivados da sulfonilurea. O diabete MV está prescrito para a diabetes tipo 2, se o peso é normal e non hai resistencia á insulina. O mecanismo de acción é estimular o páncreas, o que leva ao seu "desgaste" cun uso prolongado. Ten unha alta frecuencia de complicacións.
Está prescrito como monoterapia para pacientes que seguen unha dieta e exercen unha actividade física moderada. A gliformina é barata - ata 280 rublos. para embalaxe.
A sustancia activa do grupo sulfonilurea. Trátase de medicamentos de segunda liña no tratamento da diabetes tipo 2, porque teñen moitos efectos secundarios e complicacións. O uso a longo prazo provoca unha interrupción irreversible do páncreas.
Refírese a derivados da sulfonilurea e ten todas as propiedades das drogas deste grupo. Os beneficios de Maninil determínanse individualmente para cada paciente.
Glibenclamida
Pertence á 3ª xeración de derivados da sulfonilurea. Cunha eficiencia similar, a incidencia de condicións hipoglucémicas é fixada 2 veces máis. Crese que a glibenclamida pode controlar estable os niveis de azucre no sangue.
Un axente hipoglucémico para administración oral, un derivado da 2ª xeración sulfonilurea, ten unha alta frecuencia de efectos secundarios, como todos os representantes deste grupo de substancias.
Axente hipoglicémico para uso oral da categoría de biguanidas. A miúdo é suficiente cando se traduce con terapia con metformina.
É un medicamento anorexixénico que acelera a sensación de plenitude. Pertence ao grupo de fármacos para o tratamento da obesidade, úsase no tratamento complexo de pacientes con exceso de peso. Reduxin Met contén metformina.
Sibutramina
Tamén se aplica a substancias anorexixénicas, aumenta o metabolismo, acelera a produción de calor no corpo e estimula a queima de graxa.
Contén dous ingredientes activos: glibenclamida e metformina. Estes compostos pertencen a diferentes grupos químicos. Grazas á súa interacción, o fármaco afecta ao mesmo tempo diferentes etapas da patoxénese.
A principal substancia é a taurina. O principio de acción é manter os niveis de azucre no sangue e colesterol. Dibicor prescríbese para mellorar a saúde xeral dos diabéticos e normalizar o traballo do sistema cardiovascular.
Os pacientes que toman metformina considérano un medicamento eficaz que pode facer fronte tanto aos problemas de metabolismo da glicosa como ao sobrepeso.
Dmitry Eremin, 56 anos:
"En 2010, fun diagnosticado diabetes. Todo este tempo utilizou glibenclamida, pero hai aproximadamente un ano o médico asistente trasladouse á metformina. Os efectos secundarios convertéronse en moito menos e a droga é moito máis barata. O nivel de glicosa é máis estable e dentro dos límites normais e a miña saúde mellorou. "
Elena Sedakova, 40 anos:
"A metformina foi prescrita polo endocrinólogo cando vin co problema de estar sobrepeso. A glicosa estaba no límite superior do normal e non se detectaron todos os demais indicadores do metabolismo dos carbohidratos. Tomou metformina e sentouse nunha dieta baixa en carbohidratos. En poucos meses, 10 quilogramos "deixaron", e a pel non chegou a ser tan problemática ".
A metformina estableceuse como un medicamento con efecto hipoglucémico eficaz. Úsase para a diabetes tipo 2 e como medio para normalizar o peso. Antes de usar metformina, é necesaria a consulta dun médico.
A insulina de acción ultra-curta é un medicamento innovador que ten moitas vantaxes
A insulina por ultrasóns é un líquido claro que afecta á actividade das células beta pancreáticas. Son os responsables da produción de insulina natural, que normaliza a concentración de glicosa no sangue humano.
A principal vantaxe deste tipo de fondos é a rapidez: os resultados da súa utilización aparecen 5-20 minutos despois da administración. A concentración máxima da sustancia activa determínase despois de 3-5 horas, a retirada completa de substancias prodúcese despois das 7-8. A insulina por ultrasonido está deseñada para deter un ataque de hiperglicemia.