Azucre en sangue crítico: perigo mortal
 Moita xente escoitou falar sobre a diabetes, pero son moi poucos os que toman esta enfermidade en serio e saben das súas consecuencias.
Moita xente escoitou falar sobre a diabetes, pero son moi poucos os que toman esta enfermidade en serio e saben das súas consecuencias.
A diabetes mellitus é unha enfermidade moi insidosa, case sempre os seus síntomas non se relacionan específicamente con esta enfermidade, pero pensan que son simplemente excesivamente traballados, durmidos ou envelenados.
Miles de persoas nin sequera sospeitan que están enfermos desta enfermidade.
Que significa un "nivel crítico" de azucre?
 Un aumento da glicosa no sangue é un síntoma obxectivo excepcional e principal da etapa inicial da enfermidade. Os estudos médicos demostraron que a metade das persoas con diabetes coñecen unha patoloxía só cando comeza a progresar e faise grave.
Un aumento da glicosa no sangue é un síntoma obxectivo excepcional e principal da etapa inicial da enfermidade. Os estudos médicos demostraron que a metade das persoas con diabetes coñecen unha patoloxía só cando comeza a progresar e faise grave.
O nivel de azucre no corpo debe ser controlado constantemente polas persoas que padecen esta enfermidade (medir e comparar indicadores).
Unha hormona pancreática como a insulina coordina o grao de glicosa no corpo. Na diabetes, a insulina prodúcese tanto en pequenas cantidades como as células non responden a elas. Un aumento e diminución da cantidade de glicosa no sangue é equivalente nocivo para o corpo.
Pero se se pode eliminar facilmente a falta de glicosa en moitos casos, entón un nivel alto de carbohidratos é máis grave. Na fase inicial da enfermidade, pódense eliminar os síntomas coa axuda dunha dieta acordada co médico e exercicios físicos correctamente seleccionados.
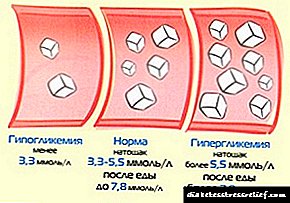
A tarefa básica da glicosa no corpo é proporcionar enerxía ás células e tecidos para os procesos vitais. O corpo axusta constantemente a acumulación de glicosa, mantendo o equilibrio, pero isto non sempre funciona. A hiperglicemia é unha condición cun aumento do azucre no corpo, e unha cantidade reducida de glicosa chámase hipoglucemia. Moita xente fai a pregunta: "Canto é o azucre normal?"
Lecturas necesarias de azucre no sangue para persoas saudables:
| Idade | Velocidade de glicosa (mmol / l) |
|---|---|
| 1 mes - 14 anos | 3,33-5,55 |
| 14 - 60 anos | 3,89-5,83 |
| 60+ | ata 6,38 |
| Mulleres embarazadas | 3,33-6,6 |
Pero coa diabetes, estes valores poden diferir drasticamente tanto na dirección de baixada como na dirección do aumento dos indicadores. Considérase que unha marca crítica é un nivel de azucre por encima dos 7,6 mmol / L e por baixo dos 2,3 mmol / L, xa que neste nivel comezan a comezar mecanismos destrutivos irreversibles.
Pero estes son só valores condicionais, xa que nas persoas que teñen niveis de azucre constantemente altos, o valor da marca de hipoglucemia aumenta. Inicialmente, pode ser de 3,4-4 mmol / L, e despois de 15 anos pode aumentar ata 8-14 mmol / L. É por iso que para cada persoa hai un limiar de ansiedade.
Que se considera fatal?
Non hai significado que se poida chamar fatal con certeza. Nalgúns diabéticos, o nivel de azucre ascende a 15-17 mmol / L e isto pode levar a coma hiperglicémico, mentres que outros con maior valor séntense excelentes. O mesmo vale para baixar o azucre no sangue.
Todo é moi individual e, para determinar os límites mortais e críticos para unha determinada persoa, debes controlar regularmente os cambios nos niveis de glicosa.
A hipoglucemia reactiva considérase mortal, xa que se desenvolve en cuestión de minutos (a maioría das veces entre 2-5 minutos). Se non se presta inmediatamente unha ambulancia, o resultado é evidentemente deplorable.
Unha coma contra o fondo da diabetes é un fenómeno perigoso e grave que inhabilita todos os procesos vitais.
| Título | Orixe | Simptomatoloxía | Que facer |
|---|---|---|---|
| Hiperosmolar | Complicacións da diabetes tipo 2 como consecuencia dun elevado azucre na deshidratación grave | sede debilidade formación excesiva de ouriños deshidratación significativa letarxia hipersomnia discurso borroso convulsións falta dalgúns reflexos | marcar 103, poñer o paciente de lado ou estómago, limpar as vías respiratorias, controlar a lingua para que non se funda, traer a presión á normalidade |
| Cetoacidótico | Complicacións da diabetes tipo 1 debido á acumulación de ácidos nocivos - cetonas, que se forman durante a deficiencia aguda de insulina | cólico agudo náuseas a boca cheira a acetona alto alento raro pasividade dispepsia | Póñase en contacto con urxencia cunha institución médica, controle a respiración, verifique o pulso, frecuencia cardíaca, comprobar a presión se é necesario, realice masaxes cardíacas indirectas e respiración artificial |
| Acidosis láctica | Unha consecuencia moi grave causada pola diabetes, que se produce inmediatamente debido a unha serie de enfermidades do fígado, do corazón, dos riles e dos pulmóns, cunha forma crónica de alcoholismo | impotencia constante cólicos no peritoneo sentirse náuseas ataques de vómitos delirio apagón | contactar con urxencia con especialistas, controlar a respiración, comprobar o latido do corazón, comprobar a presión se é necesario, realice masaxes de respiración artificial e de corazón, inxectar glicosa con insulina (40 ml de glicosa) |
| Hipoglucémico | Condición cunha caída brusca de azucre no sangue debido á fame e desnutrición ou demasiada insulina | hiperhidrose do corpo enteiro debilidade xeral significativa ocorre fame insalvable tremor dores de cabeza mareos confusión ataques de pánico | inmediatamente levar ao hospital, rastrexar se a vítima está consciente, se a persoa está consciente, dálle 2-3 comprimidos de glicosa ou 4 cubos de azucre refinado ou 2 xaropes, mel ou dar té doce |
Niveis de glicosa perigosos por hipoglucemia
A hipoglicemia é unha condición vital para a vida, que é unha caída forte ou suave do azucre no sangue. As persoas que toman insulina teñen un risco moito maior de desenvolver coma hipoglucémico que outras. Isto é debido a que a insulina adquirida por fóra afecta directamente ao nivel de azucre no sangue, que os axentes hipoglicémicos orais, produtos alimentarios ou herbas non.
O coma hipoglicémico principal golpe inflúe no cerebro. O tecido cerebral é un mecanismo increíblemente complexo, porque é grazas ao cerebro que unha persoa pensa e fai reaccións conscientes e tamén controla todo o corpo a un nivel subconsciente.
 En previsión de coma (normalmente cun índice de azucre inferior a 3 mmol), unha persoa mergúllase nun estado escuro, polo que perde o control sobre as súas accións e os pensamentos claros. Entón perde a consciencia e cae en coma.
En previsión de coma (normalmente cun índice de azucre inferior a 3 mmol), unha persoa mergúllase nun estado escuro, polo que perde o control sobre as súas accións e os pensamentos claros. Entón perde a consciencia e cae en coma.
A duración da estancia neste estado depende da graves que sexan as violacións no futuro (só se producirán cambios funcionais ou se produciran infraccións máis irreparables graves).
Non hai un límite exacto crítico inferior, pero os signos da enfermidade deben ser tratados en tempo e forma que non se descoidan. É mellor interceptalos na fase inicial para protexerse de graves consecuencias.
Fases do curso da hipoglucemia:
- Fase cero: un sentimento de fame relaxado. De seguido paga a pena fixar e confirmar a gota de azucre cun glucómetro.
- Fase 1: hai unha forte sensación de fame, a pel mollada, tende constantemente a durmir, cada vez hai máis debilidade. A cabeza comeza a doer, o latido do corazón acelera, hai sensación de medo, palidez da pel. Os movementos fanse caóticos, descontrolables, o tremor aparece nos xeonllos e nas mans.
- Fase segunda: a condición é complicada. Hai unha fractura nos ollos, a adormecemento da lingua e a sudoración da pel intensifícase. Unha persoa é hostil e se comporta de forma anormal.
- A terceira fase é a fase final. O paciente non pode controlar as súas accións e apágase. Un coma hipoglucémico ponse. É necesario un primeiro auxilio inmediato (unha solución concentrada de glicosa ou Glucagon é administrada parenteralmente nunha dose de 1 mg para un adulto e de 0,5 mg para un neno).
Que facer con un coma hiperglucémico inicial?
A hiperglucemia é unha condición cando o contido de glicosa no plasma sanguíneo aumenta significativamente. Na maioría das veces, a enfermidade desenvólvese cun control inadecuado ou insuficiente da enfermidade en diabéticos. A pesar de que os síntomas poden non desenvolverse de inmediato, a perturbación dos órganos internos prodúcese nunha marca superior a 7 mmol / l de azucre no sangue.
Os primeiros síntomas da enfermidade inclúen a aparición de sensación de sed, mucosas secas e pel, aumento da fatiga. Máis tarde, a visión deteriorouse, o peso diminúe e aparecen náuseas e irritabilidades. En pacientes con diabetes, a hiperglucemia leva a unha deshidratación grave, o que pode levar a coma.
Se o paciente sente síntomas de hiperglicemia, deberá controlar a inxestión de insulina e medicamentos orais. Se non hai melloras, debes consultar con urxencia un médico.

Nunha institución médica, a insulina é administrada por vía intravenosa cun control constante dos niveis de glicosa no sangue (cada hora debería diminuír en 3-4 mmol / l).
A continuación, restáurase o volume de sangue que circula: nas primeiras horas inxéctase de 1 a 2 litros de fluído, nas próximas 2-3 horas administráronse 500 ml e despois 250 ml. O resultado debe ser de 4-5 litros de fluído.
Para este propósito introdúcense fluídos que conteñen potasio e outros elementos, e nutrientes que contribúen á restauración dun estado osmótico normal.
Vídeo do experto:
Prevención da hipoxecemia e hiperglicemia
Para previr condicións graves na diabetes, débese observar o seguinte:
- Primeiro de todo, informar a todos os familiares e compañeiros sobre o seu problema, para que en caso de emerxencia poidan prestar asistencia adecuada.
- Supervisa regularmente o azucre no sangue.
- Sempre debe ter con vostede produtos que conteñan hidratos de carbono dixestibles: azucre, mel, zume de froita. Os comprimidos de glicosa farmacéuticos son excelentes. Todo isto será preciso se comeza de súpeto a hipoglucemia.
- Observe a dieta. Dálle preferencia a froitas e verduras, legumes, noces, cereais integrais.
- Correcta actividade física.
- Faga un seguimento do peso. Debería ser normal - isto mellorará a capacidade do corpo para usar insulina.
- Observa o réxime de traballo e descanso.
- Ver a presión arterial.
- Rexeitar o alcol e os cigarros.
- Controla o estrés. Afecta extremadamente negativamente o corpo no seu conxunto e tamén obriga a crecer constantemente os números do contador.
- Reducir a inxestión de sal: isto volverá á presión arterial e reducirá a carga nos riles.
- Para minimizar o trauma, do mesmo xeito que coa diabetes, as feridas cicatrizan lentamente e aumenta o risco de sufrir unha infección.
- Realiza regularmente profilaxis con complexos vitamínicos. En diabete, paga a pena escoller complexos sen compoñentes substitutivos do azucre e do azucre.
- Visita un médico polo menos 3 veces ao ano. Se toma insulina, entón polo menos 4 veces ao ano.
- Non menos que unha vez ao ano examinados por completo.
A diabetes non é unha sentenza, pódese aprender a convivir con ela con calidade. Paga a pena prestarlle máis atención e coidado ao teu corpo, e el responderache igual.
Estándares de glicosa no sangue
Para diferentes grupos de idade, o rango de indicadores aceptables de glicosa no sangue é diferente. Por exemplo, as persoas maiores de 40 anos poden ter problemas co funcionamento dos órganos internos debido ao proceso natural de envellecemento. Os cambios tamén poden provocar o embarazo, especialmente se se produce á idade de 30 anos ou máis.
En adultos e nenos sans
O bordo da norma do azucre nun home ou muller adulta comeza cun indicador de 3,2 e non debe superar os 5,5 mmol / l no estómago baleiro.
Se se examina unha mostra dunha vea, de 3,7 a 6,1 mmol / L.
En nais expectantes, o azucre pode aumentar lixeiramente. Neste caso, os indicadores de 4,6 a 7,0 mmol / L considéranse normais. Valores máis altos poden indicar o desenvolvemento de diabetes gestacional.
Táboa de indicadores normais por idade:
| Idade | Norma, mmol / l |
| Menos dun ano | 2,7-4,4 |
| Dende un ano ata os catorce | 3,0-5,0 |
| De entre catorce e cincuenta anos | 3,2-5,5 |
| De cincuenta a sesenta anos | 3,5-5,9 |
| Máis de sesenta anos | 4,2-7,0 |
En pacientes con diabetes tipo 1 e tipo 2

No caso de que, segundo os resultados dun estudo do material recollido nun estómago baleiro, se detectase un aumento no contido de glicosa superior a 7,0 mmol / l, isto indica con maior frecuencia a presenza de prediabetes ou diabetes mellitus (DM).
Para os diabéticos tipo 1 e tipo 2, a taxa de glicosa difire segundo varios factores:
- Medición pola mañá cun estómago baleiro: de 5,0 a 7,2 mmol / L.
- Medidas 60-120 minutos despois de comer - menos de 10,0 mmol / L.
- Hemoglobina glicada - por baixo de 6,7 e 7 mmol / L.
Para un diagnóstico preciso, é necesaria unha análise con carga de hidratos de carbono.
O perigo de exceder os indicadores admisibles




Un corpo san necesita diariamente glicosa nunha cantidade determinada. A maior parte provén de fóra usando comida.
A glicosa é esencial para proporcionar nutrición ás células musculares, óseas e cerebrais.
Cun aumento do contido en azucre, estes procesos son perturbados e o corpo perde gradualmente a súa funcionalidade.
A glucosa no sangue pódese dividir en dous tipos:
- hipoglucemia (taxa baixa),
- hiperglicemia (taxa elevada).
Exceder os valores aceptables pode afectar negativamente á saúde, a aparición do coma hiperglicémico considérase unha das peores consecuencias.
A glicosa alta é perigosa cos seguintes factores:
- Posible desenvolvemento de deshidratación en combinación con cetoacidosis no diagnóstico de diabetes dependente da insulina. Esta condición pon en perigo a vida.
- O desenvolvemento de diabetes mellitus (se non foi diagnosticado previamente).
- Ao diagnosticar a diabetes dependente da insulina e a ausencia de cetoacidosis, só se pode rexistrar unha deshidratación. Esta condición é unha ameaza para a vida.
- Con diabetes grave, hai posibilidades de desenvolver un coma cetoacidótico.
Que niveis de azucre no sangue se consideran críticos, que poñen en risco a vida e son mortais

Segundo moitos expertos, un índice de azucre no sangue de máis de 10 mmol / L é fundamental para a gran maioría dos diabéticos.
É importante non permitir un aumento deste valor, se non, unha persoa está ameazada co desenvolvemento de hiperglicemia, que en si mesmo é un perigo.
As cifras de azucre de 13 a 17 mmol / L poden considerarse unha ameaza para a vida, debido a que o contido de acetona no sangue dun diabético aumenta e se produce cetoacidosis.
Pode levar a unha deshidratación rápida debido á gran carga no corazón e nos riles.
Indicadores de glucosa, nos que é posible o desenvolvemento de complicacións graves:
- Hiperglicemia: ocorre cun aumento das taxas de máis de 10 mmol / L.
- Precoma: observado a partir de 13 mmol / L.
- O desenvolvemento de coma hiperglicémico - prodúcese a partir de 15 mmol / L.
- Coma cetoacidótica - desenvólvese a partir de 28 mmol / L.
- Coma hiperosmolar - observado a valores a partir de 55 mmol / L.
Os valores anteriores son aproximados, xa que o desenvolvemento de complicacións considérase individual para cada un. Así, nalgunhas hiperglucemia pódense observar a taxas de 11 a 12 mmol / L, mentres que noutras, a partir de 17 mmol / L.
A gravidade da afección non só depende da concentración de azucre no sangue, senón tamén do tipo de diabetes tolerado. Entón, cunha forma dependente da insulina, obsérvase unha predisposición á rápida acumulación de niveis de acetona, o que contribúe ao desenvolvemento da cetoacidosis.Nos diabéticos tipo II, o azucre elevado non provoca unha condición similar, senón que provoca deshidratación, o que supón unha ameaza para a vida.
Ao observar valores de glicosa de 28 a 30 mmol / l nunha persoa, é probable que comeza un coma cetoacidótico. O seu desenvolvemento prodúcese principalmente tras unha cirurxía recente, unha enfermidade infecciosa ou por unha lesión grave. A coma desenvólvese gradualmente, os seus síntomas son os seguintes:
- Micción frecuente. A cantidade de urina pode chegar a 3 litros por día. Este síntoma explícase polo feito de que o corpo tenta eliminar a maior parte da acetona coa orina.
- Náuseas acompañadas de vómitos.
- Aumento da somnolencia e falta de forza.
- Respiración por acetona.
- Deshidratación excesiva por micción excesiva.
- Falta de osíxeno debido á que aparece unha respiración ronca e pesada.
- Aumento da sequedad da pel e da súa rachadura e peladura asociadas.
Cun aumento continuado do azucre, comezará a desenvolverse un coma hiperosmolar, que se manifesta baixo os seguintes síntomas:

Se o coma hiperosmolar non busca axuda no tempo, pode ser fatal. Se se produce tal condición, é necesaria a hospitalización inmediata.
Os niveis baixos de azucre tamén afectan negativamente a saúde.
Hai razóns que poden provocar o desenvolvemento da hipoglucemia, inclúen o uso dunha dose excesiva de insulina e tomar medicamentos que estimulen a súa produción.
Unha condición similar pódese observar en diabéticos de calquera tipo. Basicamente, a súa manifestación é característica na infancia pola noite ou pola mañá. Os síntomas da hipoglucemia son:

- Aumento da transpiración.
- Aumento da frecuencia cardíaca.
- Comportamento agresivo.
- Náuseas e vómitos.
- Ansiedade.
- Tremendo por todo o corpo.
- Unha sensación de fame continua.
- Discapacidade da fala.
- Blanqueamento da pel.
- Cólicos en pernas e brazos.
- Debilidade.
- Visión dobre e outras deficiencias visuais.
- Sensación de medo inexplicable.
- Desorientación no espazo.
- Dor na cabeza.
- Confusión.
- Falla de pensar.
- Andamento deteriorado.
A aparición de tal condición tamén require hospitalización urxente para máis tratamentos con varios medicamentos que poden aumentar o azucre no corpo en pouco tempo.
Considérase hipoglucemia un nivel inferior a 2,8 mmol / L en medicina. Non obstante, este valor pode considerarse exclusivamente en persoas saudables, xa que para os diabéticos este indicador pode ser fatal.
Azucre no sangue máximo: como baixar

A diabetes ten medo a este remedio, como o lume.
Só tes que solicitar ...

Para os primeiros auxilios para os primeiros signos de desenvolvemento de coma hiperglucémico (náuseas, malestar, vómitos), indícase a administración subcutánea frecuente da insulina hormonal de acción curta.
O procedemento na casa pódese realizar dúas veces, se o efecto está ausente, debes chamar con urxencia a unha ambulancia. Cunha diminución exitosa da glicosa é necesario empregar hidratos de carbono dixestibles.
Se hai ganas de vomitar, debes beber té doce.
A dose requirida calcúlase dependendo da presenza de acetona no sangue. O xeito máis sinxelo de axustarse é a introdución adicional de 1 unidade de insulina no caso de que a concentración de azucre aumente 1,5-2,5 milimoles. Se a acetona se detecta no sangue, entón a dose debe ser duplicada.
Cada diabético debe seguir unha serie de regras para evitar un aumento crítico do azucre ou para frear o desenvolvemento do coma:
- Realiza unha preparación de glicosa contigo.
- Manter un estilo de vida sa e activo, incluído un adestramento físico regular.
- Non consume carbohidratos de dixestión rápida en estado estable.
- Rexeitar a nicotina e o alcol.
- Ser capaz de calcular a cantidade de insulina vostede mesmo.
- Ten un glucómetro na casa.
- Supervise o tipo e a dose de insulina, os valores de glicosa.
Embarazo Métodos de control de glicosa
Se na nai expectante se atopan indicadores de azucre anormais, podemos falar sobre o desenvolvemento dunha diabetes tipo gestacional nela. Esta condición, por regra xeral, desaparece despois do parto, pero ás veces pode converterse en diabetes tipo 2.
Recomendacións para loitar contra o azucre durante o embarazo:
- Actividade física moderada. Neste caso, non se pode prescindir do deporte, non obstante, hai que ter coidado durante o embarazo. O adestramento non só axudará a desfacerse do exceso de azucre no sangue, senón que acelerará o metabolismo, mellorará o estado físico e queima exceso de calorías.
- Exclúe os hidratos de carbono rápidos da dieta e cambie a unha dieta correctamente establecida, que pode axudar a un dietista.
- Inxeccións de insulina. Cómpre destacar que este método úsase exclusivamente no caso de que unha dieta e adestramento establecidos non trouxen o resultado desexado.
Ao tratar con insulina, é importante controlar o azucre no sangue. Pódese determinar non só no hospital, senón tamén na casa coa axuda dun dispositivo - un glucómetro. O procedemento realízase varias veces ao día e haberá que rexistrar os datos obtidos para mostralos ao médico na recepción.
Un aumento crítico ou caída da glicosa no sangue é unha condición que pode poñer en risco a vida. Require unha acción de curación rápida. Isto é especialmente certo para os diabéticos, que sofren frecuentes flutuacións no indicador. É por iso que é especialmente importante para eles controlar o nivel de azucre e estabilizalo en tempo e forma.
As accións do paciente e outras persoas con ataque de hipoglucemia
O comportamento inadecuado do paciente maniféstase nun soño a medida que se achegan as complicacións, polo tanto é necesario despertalo inmediatamente e beber con auga doce. Chama a unha ambulancia. Mide o azucre. Un diabético debe ter doces que conteñan azucre puro. As froitas doces non son adecuadas para aliviar os síntomas dun ataque, o proceso de extracción de azucre das froitas é moi longo. Só os paramédicos poden parar completamente as condicións do paciente mediante a administración de glicosa concentrada por vía intravenosa.
Un paciente con diabetes necesita ser extremadamente coidado durante o esforzo físico. Nunca consome drogas para reducir o azucre e alcol á vez.
Azucre de máis de 20 anos

Con diabetes, é necesario un control constante da glicosa. Un nivel crítico de azucre no sangue é o inicio do desenvolvemento de procesos irreversibles no corpo humano. Os aumentos a curto prazo son perigosos con complicacións instantáneas e un longo nivel crítico de glicosa leva a danos nos vasos sanguíneos e nos órganos. É importante saber cal é a norma e que indicador de azucre se considera crítico.
Taxa de azucre
Nun corpo sa, o nivel de glicosa no sangue (no estómago baleiro) non debe ser superior a 3,5-5,5 mmol. Despois de comer, o valor aumenta e non debe superar os 7,8 mmol. Estes indicadores son o nivel médico xeralmente establecido para os materiais sanguíneos tomados do dedo. En sangue venoso, o nivel permitido será maior - 6,1 mmol no estómago baleiro, pero tamén parece normal.
O límite de azucre para a diabetes non debe ser máis que a cantidade cando a glicosa se excreta na orina.
8-11 mmol considérase un lixeiro aumento, o azucre no sangue 17 é unha condición moderada, o azucre no sangue 26 é un estadio grave de hipoglucemia.
O aumento do azucre no sangue afecta negativamente a funcionalidade do corpo, provocando trastornos graves e irreversibles. Na táboa indícanse as normas do azucre no sangue, segundo as características de idade.
| Recén nacido | 2,8 a 4,4 |
| Menores de 14 anos | 3,5 a 5,5 |
| 14—60 | |
| 60—90 | 4,6 a 6,4 |
| Máis de 90 anos | 4,2 a 6,7 |
Causas e síntomas do aumento
Un aumento da temperatura pode provocar un aumento do azucre no sangue.
A diabetes non é a única causa dun aumento repentino dos niveis de azucre.
O estrés, as preocupacións, o embarazo, varias enfermidades poden aumentar a glicosa. As desviacións da norma están asociadas a violacións do procesamento de hidratos de carbono.
Neste sentido, os médicos identificaron varias razóns principais que poden elevar brevemente o azucre a 20 unidades ou máis:
- desnutrición
- estilo de vida sedentario
- aumento de temperatura
- síndrome da dor
- fumar e alcol
- emocións descontroladas.
Os problemas de saúde asociados a cambios patolóxicos na funcionalidade dos órganos internos provocan un volume persistente de glicosa. Divídense en grupos, segundo que órgano estea danado:
- órganos do tracto gastrointestinal,
- fígado
- glándulas endocrinas
- desequilibrio hormonal.
Para baixar o indicador, é preciso descubrir o motivo do aumento e eliminalo.
Simptomatoloxía
O azucre constantemente elevado leva a unha perda de forza no paciente.
É posible determinar o indicador exacto examinando o sangue tomado nun estómago baleiro. O azucre constantemente alto nunha persoa afecta negativamente ao benestar, causando signos característicos:
- perda de forza
- letarxia
- adormecemento nas extremidades
- aumento do apetito
- sede constante
- micción frecuente
- perda de peso persistente,
- coceira e erupcións cutáneas,
- curar feridas mal
- diminución do desexo sexual.
Que probas son necesarias?
Para determinar o nivel de glicosa, tómase sangue do dedo. A análise pódese realizar na clínica ou pode usar o contador para realizar un estudo na casa. Para a exactitude dos datos, é importante observar as condicións antes da análise:
- A medición dos indicadores debe realizarse cun estómago baleiro. Polo menos 10 horas antes da mostraxe de sangue non está permitido.
- Non se recomenda introducir novos alimentos na dieta.
- Elimina as emocións negativas e intenta evitar choques nerviosos.
- Para o resultado máis preciso, o descanso e un sono saudable son importantes.
Se, como resultado da análise, o azucre é máis que o indicador necesario, o médico prescribe un estudo adicional: unha análise da tolerancia á glicosa. Consiste en tomar sangue sobre o estómago baleiro e tomalo de novo despois de beber auga con glicosa. 7 mmol nun estómago baleiro é o límite e considérase un resultado problemático e, despois de que se permita a auga potable, o nivel máximo de azucre no sangue é de 7,8 a 11,1 mmol.
Cun aumento súbito
Se hai un forte aumento do azucre, o paciente pode desmaiarse.
Con un forte aumento da glicosa, pode producirse un desmaio, pode producirse cetoacidosis e coma (azucre no sangue de 21 mmol ou máis), desenvolvéndose nun contexto de danos no sistema nervioso central.
O coma caracterízase por unha alta taxa de mortalidade, polo que a situación require atención médica inmediata. Os signos que preceden a coma provocan:
- un aumento na micción ata 3-4 litros por día,
- intensa sede e boca seca
- debilidade, dor de cabeza.
Se non achegas a tempo, únete a:
- reflexos inhibidos
- conciencia anubrada
- trastornos do sistema nervioso,
- sono profundo
Se o azucre é de 28 unidades, pero non hai signos de cetoacidosis, desenvólvese un coma hiperosmolar.
Concentración prolongada
A hiperglucemia é consecuencia de altos niveis de glicosa que persisten durante un longo período de tempo. Afecta patoloxicamente o traballo de todo o organismo. As seguintes complicacións considéranse as máis perigosas:
Se o azucre permanece alto durante moito tempo, entón afecta á visión, provocando cegueira.
- a destrución do revestimento interno do ollo, o que pode levar á perda completa da visión,
- danos nos vasos sanguíneos e células nerviosas (ataque cardíaco, pé diabético),
- destrución irreversible das nefronas (filtro renal).
Que facer
Se o nivel de glicosa no sangue superou por primeira vez os límites admisibles, non debería tomar a decisión de baixalo individualmente. É importante buscar inmediatamente axuda dun médico que prescribirá tratamento.
Se o médico xa foi diagnosticado, un cambio de indicador de glicosa regula a insulina. Pero é importante lembrar que o azucre debe baixar paulatinamente, polo que as xabas de insulina deben ser pequenas. Non esquezas a necesidade de aumentar a inxestión de fluídos.
Se os esforzos non levan a diminución desexada no indicador, asegúrese de chamar a unha ambulancia.
Nivel crítico ou límite de azucre no sangue: cal é o azucre no sangue máis alto
Un nivel crítico de azucre no sangue refírese a un grave trastorno que as persoas con metabolismo de carbohidratos, especialmente a diabetes mellitus, son máis propensas a padecer.
A concentración de azucre non é unha constante. Os seus cambios poden ser provocados por condicións fisiolóxicas e patolóxicas do corpo.
Calquera violación considérase perigosa, ameaza a saúde e a vida humana.
Causas de glicosa alta e baixa
Hai moitas razóns polas que a taxa de azucre é maior do normal. Divídense en grupos:
Os seguintes son considerados fisiolóxicos:
- estrés grave
- desnutrición, comendo grandes cantidades de fariña,
- PMS en mulleres (síndrome premenstrual),
- embarazo
- período de recuperación despois da enfermidade.
Estes factores adoitan levar a un aumento a curto prazo do azucre, que se refire a reaccións compensatorias do corpo.
A lista de factores patolóxicos é moito máis ampla.
As enfermidades acompañadas dunha maior concentración de azucre inclúen:
- o primeiro e segundo tipo de diabetes
- diabetes gestacional durante o embarazo,
- toxicosis do embarazo,
- insuficiencia respiratoria en recentemente nados
- deficiencia de insulina conxénita,
- tumores de páncreas,
- procesos autoinmunes asociados á produción de anticorpos contra a súa propia insulina,
- enfermidade hepática
- sepsis
- enfermidades renales, especialmente insuficiencia renal,
- úlcera do estómago.
A glicosa é un participante en moitos procesos do corpo humano. Polo tanto, moitas enfermidades poden levar a que se diagnostique o nivel límite de azucre no sangue.
Os seguintes factores conducen a unha diminución da glicosa:
- unha sobredose de medicamentos para o azucre, principalmente insulina,
- estrés
- aumento das cargas
- tensión emocional emocional
- xaxún e dietas
- falta de produción de hormona suprarrenal e pituitaria,
- patoloxía do sistema nervioso,
- patoloxía do estómago,
- tumor pancreático.
A regulación da concentración de azucre prodúcese debido ao equilibrado funcionamento das hormonas: cortisol, adrenalina, insulina, glucagón e tiroxina. Calquera irregularidade leva a un problema como o azucre baixo ou alto.
O nivel de azucre no sangue humano, segundo o indicador, pode estar relacionado coas seguintes condicións:
Niveis de azucre no sangue
| Nome do estado | Azucre en xaxún, mmol / l | O azucre despois de comer, mmol / l |
| Norma | 3,3—5,5 | Máis de 7,8 |
| Hipoglicemia | Menos de 3,3 | Menos de 3,3 |
| Hiperglicemia | Máis de 7,8 | Máis de 7,8 |
O nivel de glicosa mínimo crítico é de 2,8 mmol / L. É perigoso polo rápido aumento dos síntomas e o desenvolvemento de coma hipoglucémico. O nivel máximo de glicosa no que comezan graves cambios irreversibles no corpo é de 7,8 mmol / L. Este limiar pode considerarse crítico.
Superar este indicador leva a danos aos órganos internos, vasos sanguíneos, ollos, músculo cardíaco e tecidos do sistema nervioso. A acetona aparece na urina e no sangue, o que ameaza a saúde e a vida.
A reacción das persoas ante un alto contido de azucre é diferente. Algunhas persoas toleran facilmente flutuacións significativas, mentres que outras requiren atención de emerxencia ao alcanzar os límites superiores da norma.
En pacientes que padecen enfermidades graves, especialmente diabetes, os niveis de glicosa poden ser moitas veces superiores ás normas establecidas.É importante poder prestar asistencia puntual para evitar unha complicación máis perigosa: coma hipoglucémico.
Esta condición pode ocorrer cando se alcanza unha concentración fatal de azucre de 15 a 17 mmol / l.
Sinais de aumento e baixada de azucre, atención de emerxencia
É importante saber cales son os síntomas que distinguen o azucre no sangue elevado e o coma hiperglucémico (cetoacidótico, hiperosmolar) co fin de proporcionar asistencia puntual á vítima.
Manifestacións características da hiperglicemia:
- detección de altas concentracións de azucre na orina,
- sede excesiva
- debilidade grave
- pel seca,
- poliuria: a formación de volumes aumentados de ouriños,
- falta de respiración
- extremidades tremendo
- boca seca
- ataques de náuseas e vómitos
- trazos nítidos
- conciencia deteriorada e fala indican unha condición crítica.
Con máis deterioro, únense manifestacións adicionais. Un aumento do nivel de azucre prodúcese na maioría dos casos de xeito gradual.
É importante recoñecer a hiperglucemia en tempo e forma, para que o paciente teña asistencia médica oportuna para evitar a súa morte.
Sospeitando estes síntomas, é importante chamar rapidamente a unha ambulancia e determinar o nivel de azucre no sangue usando un glucómetro.
Como medida de primeiros auxilios para a hiperglucemia, só é eficaz a administración de insulina. Para o cálculo correcto da dose, débese ter en conta a regra: adminístranse 2 unidades de insulina a 2 mmol / L superior á norma. Se a acetona aparece na orina, a dose de insulina aumenta en 2 veces. Para detectar acetona na orina, indícase o uso de tiras de proba.
Importante! Se o nivel de azucre diminúe despois da administración de insulina, o paciente debe recibir hidratos de carbono que serán absorbidos rapidamente. Esta é a mellor forma de previr a hipoglucemia.
Complicacións perigosas da hiperglicemia:
- coma hiperglucémico,
- danos vasculares
- trastornos metabólicos
- deshidratación mortal,
- morte da vítima.
Manifestacións típicas de hipoglucemia:
- palpitacións cardíacas,
- calafríos
- tremor de extremidades,
- medo
- aumento da suor
- agresión
- unha forte sensación de fame,
- debilidade, case completa falta de forza,
- mareos.
A diferenza entre a hipoglucemia é a aparición repentina do proceso patolóxico, un rápido aumento dos síntomas e un empeoramento da afección. Sospeitando os primeiros signos de hipoglucemia, dálle á vítima un alimento ou líquido doce á vítima, chame ao coidado de urxencia a falta de efecto durante varios minutos.
Complicacións perigosas da hipoglucemia:
- coma hipoglucémico,
- dano cerebral
- morte do paciente.
A saída dunha persoa a un estado de hipoglucemia é moito máis difícil. Polo tanto, deberase ter coidado con extrema precaución.
Baixo azucre no sangue (hipoglucemia): síntomas, causas, tratamento

Hai moitas razóns para baixar o azucre no sangue (ou hipoglucemia), e esta condición vai acompañada de varios síntomas desagradables e, en casos graves, perigosos.
Exprésase nunha diminución crítica dos niveis de glicosa e pódese observar tanto en pacientes con diabetes mellitus como en persoas absolutamente saudables ou con outras enfermidades.
Nalgúns casos, baixar o nivel de azucre non é perigoso, pero cun grave grao de hipoglucemia, o paciente pode desenvolver unha condición tan ameazante coma un coma hipoglucémico.
O tema desta publicación será útil non só para persoas con diabetes, senón que tamén non padecen esta enfermidade. Neste artigo, presentarémosche os síntomas, as causas e os métodos para tratar a hipoglucemia.
Esta información será útil para vostede e será capaz de evitar o malestar e as consecuencias que esta enfermidade pode chegar ou pode prestar primeiros auxilios a un ser querido que padece diabete.
Un dos motivos para baixar o azucre no sangue é o complicado curso da diabetes. Esta condición pode desenvolverse en case todos os pacientes con esta enfermidade. Os seguintes factores poden provocalo:
- unha sobredose de insulina ou fármacos que diminúen o azucre do grupo de sulfonilureas ou buganidas, meglitidinas (Clorpropamida, Tolbutamida, Maninil, Amaryl, Novonorm, Hexal, Metformin, Siofor, etc.),
- xexún
- violación da dieta
- unha longa pausa entre comidas,
- enfermidades dos riles e fígado
- enfermidades infecciosas agudas
- pesado esforzo físico,
- tomando grandes doses de alcol.
Un erro común dalgúns pacientes con diabetes, que conduce a unha diminución da glicosa, é a combinación de tomar insulina ou axentes hipoglucémicos e outras formas de reducir o azucre. Estes inclúen:
- Efecto de mellora dos preparados para a redución de azucre da planta: trevo, loureiro, follas de feixón, herba de dente de león, follas de arándano e arándano, herba de bardana, flores de tilo, grosella negra, rosalón e espinheiro, herba de achicoria,
- verduras e verduras que reducen o azucre: perexil, raíz, cabaza, espinaca, nabo, allo, berinjela, cebola, leituga, tomates, pepinos, repolo branco, pementóns, espárragos, calabacín, rabanete, alcachofa de Xerusalén,
- froitas e bagas reductoras de azucre: cítricos, arándanos, variedades azedo de mazás ou peras, amoras, lingonberries, cinzas de montaña, viburno, piñas, framboesas, amoras, chourizas.
Cando usa estes fondos para baixar os niveis de glicosa no sangue, o paciente sempre debe coordinar esta posibilidade co médico e controlar constantemente o nivel de azucre usando un contador de glicosa no sangue.
Outra causa de hipoglucemia pode ser un neoplasia pancreático, que é capaz de producir insulina: insulinoma. Este tumor provoca un forte aumento dos niveis de insulina, o que "absorbe" a glicosa no sangue e provoca unha diminución do seu nivel.
Ademais destas enfermidades, unha diminución dos niveis de glicosa pode ser causada por tales enfermidades e condicións:
- enfermidade grave do fígado
- afección tras a resección dos intestinos ou do estómago,
- insuficiencia conxénita de encimas que afectan o metabolismo dos carbohidratos,
- enfermidades do hipotálamo e glándula pituitaria,
- patoloxía das glándulas suprarrenais.
En persoas saudables, unha diminución do azucre no sangue pode ser causada polos seguintes factores ou condicións:
- embarazo e lactación
- pesado esforzo físico,
- consumo frecuente e excesivo de alimentos azucarados,
- dieta deficiente, dieta irregular ou desnutrición.
En persoas saudables, os signos dunha diminución do azucre no sangue comezan a aparecer en 3,3 mmol / L, e nos pacientes con diabetes mellitus aparecen anteriormente, porque o seu corpo xa está acostumado a unha hiperglicemia constante.
Nun paciente que padece esta enfermidade durante moito tempo, os primeiros síntomas poden aparecer cun forte salto nos indicadores de glicosa (por exemplo, de 20 a 10 mmol / l). Os nenos son unha categoría especial de pacientes con diabetes mellitus que son insensibles a baixar o azucre.
Non sempre senten o comezo deste proceso e os pais ou médicos que sospeitan do inicio da hipoglucemia teñen que usar un glucómetro para identificalo.
A gravidade dos síntomas de baixar o azucre no sangue pode dividirse en tres graos: leve, moderado e grave.
Os síntomas dunha lixeira diminución do nivel de azucre ata 3,3 mmol / L son:
- mareos e dor de cabeza
- nerviosismo
- debilidade
- tremendo no corpo
- aumento da suor,
- náuseas leves
- fame severa
- visión borrosa.
Os síntomas de severidade moderada de baixar os niveis de azucre a 2,2 mmol / L son:
- irritabilidade
- incapacidade de concentración
- sensación de inestabilidade cando está parado ou sentado,
- lentitude do discurso
- cólicos musculares
- berros razoables, agresións ou rabia.
Os síntomas dunha grave diminución do azucre no sangue por baixo de 1,1 mmol / L son:
- perda de coñecemento (coma hipoglucémico),
- unha incautación
- ictus
- morte (nalgúns casos)
Ás veces prodúcese unha caída de azucre durante un sono. Pode entender que unha persoa durmida comezou a hipoglucemia polos seguintes signos:
- a aparición de ruídos pouco comúns
- ansiedade
- caer accidentalmente da cama ou intentar saír dela,
- andando nun soño
- aumento da suor,
- pesadelos.
Cun ataque nocturno de hipoglucemia, unha persoa pode sentir dor de cabeza despois do espertar da mañá.
Síntomas do desenvolvemento da síndrome hipoglucémica
Os síntomas de hipoglucemia aumentan rapidamente e conducen a perda de coñecemento.
Cunha forte diminución do azucre no sangue, o paciente desenvolve síndrome hipoglucémico.
Ao mesmo tempo, os signos de hipoglucemia aumentan moito máis rápido que coa diminución habitual deste indicador.
É por iso que, para os primeiros auxilios, todos os pacientes con diabetes deben levar sempre azucre ou doces e unha xeringa con glucagón.
Convencionalmente, o curso da síndrome hipoglucémica pódese dividir en 4 fases principais.
Cuarta fase
- Tremendo por todo o corpo e torcendo, seguido dunha convulsión,
- perda de visión
- desmaio e coma.
As fases iniciais da síndrome hipoglucémica normalmente non son perigosas para o cerebro e non deixan consecuencias irreversibles.
Coa aparición do coma e a falta de axuda puntual e cualificada, é posible non só unha diminución da memoria e das habilidades intelectuais, senón tamén a aparición dun desenlace fatal.
Para eliminar os signos de hipoglucemia, débese proporcionar axuda nos primeiros 10-15 minutos. Os seguintes alimentos poden eliminar o ataque dentro de 5-10 minutos:
- azucre - 1-2 culleres de té,
- mel - 2 culleres de té,
- caramelo - 1-2 unidades.,
- limonada ou outra bebida doce - 200 ml,
- zume de froita - 100 ml.
Un inicio oportuno do tratamento na maioría dos casos contribúe a un rápido aumento do azucre no sangue e impide o desenvolvemento de manifestacións máis graves desta condición. Despois disto, recoméndase ao paciente que elimine a causa da hipoglucemia (tomar alimentos, abandonar unha dieta debilitante ou mal preparada, tomar unha gran dose de insulina, etc.).
Primeiros auxilios para a síndrome hipoglucémica
Co desenvolvemento da síndrome hipoglucémica, o estado do paciente cambia moi rapidamente e debería prestarse axuda inmediatamente (incluso antes da chegada do equipo de ambulancia). Consta das seguintes actividades:
- Deixa o paciente en posición horizontal e levante as pernas.
- Chamar a unha ambulancia, especificando a probable causa da chamada.
- Quitar a roupa para tomar alento.
- Proporciona aire fresco.
- Dar a tomar doces en forma de bebida.
- Se o paciente ten unha perda de consciencia, é preciso xirar do seu lado (para evitar a caída da lingua e a asfixia por vómitos) e poñer doces (en forma de azucre, etc.) detrás da meixela.
- Se hai un tubo de xeringa con Glucagon, administre 1 ml de forma subcutánea ou intramuscular.
O equipo de ambulancia realiza unha inxección intravenosa por inxección dunha solución de glicosa do 40% e establece un goteo dunha solución de glicosa do 5%. Despois disto, o paciente é transportado á unidade de coidados intensivos e poderanse realizar medicamentos adicionais durante o movemento.
Tratamento de pacientes con coma hipoglucémico
Despois do hospitalización, o paciente ten dous catéteres: a excreción intravenosa e a orina. Despois, introdúcense diuréticos para previr o edema cerebral. Inicialmente, úsanse diuréticos osmóticos (Manitol ou Manitol). Os diuréticos de emerxencia (Furosemida) prescríbense máis tarde.
A insulina de acción curta só se administra baixo o control do azucre no sangue. Esta droga comeza a usarse só en presenza de indicadores de glicosa como 13-17 mmol / l, porque a súa administración precoz pode provocar o desenvolvemento dun novo ataque de síndrome hipoglucémico e o inicio do coma.
O neurólogo e un cardiólogo de servizo prescriben ao paciente un exame que evalúa o ECG e o electroencefalograma. Os datos destes estudos permítennos predecir unha posible reincidencia de coma e axustar o plan de tratamento.
Tras saír do coma, o paciente está constantemente controlado e o endocrinólogo axusta as súas tácticas de tratamento e dieta a partir dos datos obtidos de estudos de laboratorio e instrumentais. Na última etapa do tratamento, ao paciente prescríbelle terapia de rehidratación e desintoxicación, que elimina a acetona no sangue e repón o fluído perdido.
Antes do alta do hospital, o paciente ten asignadas consultas de varios especialistas de perfil estreito, que nos permiten identificar todas as posibles complicacións de coma hipoglucémico - accidente cerebrovascular, desenvolvemento de infarto de miocardio ou accidente vascular cerebral, diminución da intelixencia, cambios de personalidade.
A que médico debo ir?
Con frecuentes signos de diminución do azucre no sangue, débese consultar a un endocrinólogo. Para realizar un exame do paciente, o médico prescribirá as probas de laboratorio e estudos instrumentais necesarios.
O endocrinólogo E. Struchkova fala sobre hipoglucemia:
Baixo azucre no sangue, síntomas e tratamento? Sangue groso: causas, tratamentos e formas de licuar
Cargando ...
Concepto de nivel crítico de azucre
A norma do azucre no sangue adoita ser de 5,5 milimoles por litro, e debes centrarte nela cando estudas os resultados das probas de sangue do azucre.
Se falamos do valor crítico do azucre elevado no sangue, entón este é un indicador superior a 7,8 mmol. En canto ao nivel baixado, hoxe cifra inferior a 2,8 mmol.
É despois de alcanzar estes valores no corpo humano cando poden comezar cambios irreversibles.
Un nivel crítico de azucre de 15 a 17 milímetros por litro leva ao desenvolvemento de coma hiperglicémico, mentres que as causas do seu desenvolvemento en pacientes son diferentes.
Así, algunhas persoas, incluso con taxas de ata 17 milímetros por litro, séntense ben e non amosan externamente ningún deterioro no seu estado.
É por esta razón que a medicina desenvolveu só valores aproximados que poden ser considerados mortais para os humanos.
Se falamos das consecuencias negativas dun cambio de azucre no sangue, entón o máis terrible deles é o coma hiperglicémico.
Se se diagnostica diabete dependente da insulina ao paciente, pode desenvolver deshidratación en combinación con cetoacidosis.
Cando a diabetes non depende da insulina, a cetoacidosis non se produce e só se pode detectar unha deshidratación nun paciente. En calquera caso, ambas as condicións poden ameazar a morte co paciente.
Se a diabetes do paciente é grave, existe o risco de desenvolver un coma cetacódico, que normalmente se chama contra os antecedentes do primeiro tipo de diabetes que se produce no fondo dunha enfermidade infecciosa. Normalmente, o impulso para iso é reducir o azucre no sangue, mentres que se rexistran os seguintes síntomas:
- un forte desenvolvemento da deshidratación,
- somnolencia e debilidade do paciente,
- boca seca e pel seca,
- o cheiro a acetona da boca,
- respiración ruidosa e profunda.
Se o azucre no sangue chega aos 55 mmol, o paciente é hospitalizado de forma urxente, se non, pode morrer.
No mesmo caso, cando se baixa o nivel de azucre no sangue, o cerebro que "traballa" na glicosa pode padecer isto.
Neste caso, un ataque pode producirse inesperadamente e caracterizarase por tremer, calafríos, mareos, debilidade nas extremidades, así como sudoración profusa.
En calquera caso, a ambulancia aquí tampouco será suficiente.
Primeiros auxilios
A natureza diabética dos síntomas dolorosos que xorden nun paciente só pode ser recoñecida por un endocrinólogo experimentado, non obstante, se o paciente sabe con certeza que ten unha diabetes mellitus de calquera tipo, o seu malestar non debe ser atribuído a unha enfermidade, como estómago, senón urxente. medidas para salvar a súa vida.
Unha medida eficaz no caso de aparición de coma hiperglucémico é a introdución de insulina de acción curta baixo a pel do paciente. No mesmo caso, cando despois de dúas inxeccións o paciente non volveu á normalidade, é urxente chamar a un médico.
En canto ao comportamento do propio paciente, debe ser capaz de distinguir entre os niveis de azucre normais e críticos e, en función dos indicadores dispoñibles, administrar doses axustantes de insulina en caso de hiperglicemia. Ao mesmo tempo, non se debe ter en conta a presenza de acetona no seu sangue. Para introducir a dose desexada para aliviar o estado do paciente, normalmente úsanse probas rápidas para determinar o nivel de azucre no seu sangue.
O método máis sinxelo para calcular o nivel de azucre corrector dunha dose de insulina é administrar 1 unidade de insulina adicionalmente cando o nivel de glicosa no sangue aumenta en 1,5-2,5 milimoles. Se o paciente comeza a detectar acetona, haberá que duplicar esta cantidade de insulina.
A dose exacta de corrección só a pode seleccionar un médico nas condicións de observacións clínicas, que inclúen tomar periodicamente sangue de azucre dun paciente.
Medidas preventivas xerais
A ciencia médica moderna desenvolveu algunhas regras de prevención que un diabético debe observar, por exemplo, entre elas:
- Supervisar a presenza constante de preparados de glicosa prescritos polo seu médico
- Rexeitarse en estado estable polo uso de doces e outros carbohidratos de dixestión rápida.
- Rexeita a beber alcol, fumar, ioga para diabéticos ou outro deporte, mantendo un estilo de vida saudable.
- Seguimento periódico do tipo e cantidade de insulina introducida no corpo. Necesariamente deben cumprir os valores óptimos de glicosa no sangue do paciente.
Por separado, convén destacar que todos os diabéticos e as persoas predispostas ao seu desenvolvemento no futuro deben necesariamente ter un glucómetro ultra-preciso na casa.
Só coa súa axuda será posible, se é necesario, realizar unha proba de emerxencia para determinar o nivel de contido en azucre no sangue do paciente.
Á súa vez, este tomará medidas de emerxencia para aumentalo ou diminuílo.
Ademais, cada diabético debería poder calcular de xeito independente a dosificación de insulina e tamén debe ser adestrado nas habilidades elementais da súa introdución baixo a pel. As inxeccións máis sinxelas realízanse cunha pluma de xiringa especial. Se a condición do paciente non lle permite facer inxeccións por conta propia, tales inxeccións deberían poder facer a súa familia e amigos.
En canto aos remedios populares que aumentan ou baixan o azucre no sangue, deben ser tratados con precaución.
O feito é que o corpo humano pode responder de forma diferente a tomar unha ou outra medicina natural. Como resultado, poden producirse reaccións completamente non planificadas nas que o azucre no sangue comeza a "saltar".
É mellor consultar un médico que aconsellará unha ou outra infusión para o seu ingreso para normalizar os niveis de glicosa no sangue.
O mesmo se aplica ás diversas técnicas de moda que se anunciaron recentemente. A maioría deles non demostrou a súa eficacia clínica, polo que deben ser tratados con alto grao de escepticismo. En calquera caso, nas próximas décadas, nada pode substituír a introdución de insulina, polo que serán o principal xeito de tratar aos pacientes.
A información sobre os niveis normais de azucre no sangue ofrécese no vídeo neste artigo.
Indique o seu azucre ou selecciona un xénero para recomendacións Buscando Non atopado Mostrar o buscar Non atopado Mostrar o buscador Non atopado.
Azucre en sangue crítico: perigo mortal

A glicosa é esencial para o bo funcionamento dos hidratos de carbono do corpo.
Non obstante, a desviación do seu nivel da norma pode incluso levar á morte.
Os límites aceptables para un adulto saudable son valores de 3,2 a 5,5 mmol / L.
O nivel crítico de azucre no sangue comeza a considerarse cando chega a ser inferior a 2,8 mmol / L ou superior a 10 mmol / L.
Despois de comer, os diabéticos deberían facer unha proba de azucre no sangue
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
Unha vez no corpo, o azucre é dixerido e forma glicosa, que é un carbohidrato bastante sinxelo. É ela quen nutre as células de todo o organismo, así como os músculos e o cerebro.
Asegúrese de que todo está ben coa súa saúde e pode comprobar o azucre no sangue cun glucómetro. Este é un dispositivo médico que facilita a realización de medidas na casa.
Se non existe este dispositivo, póñase en contacto coa súa clínica local onde debe estar. Esta unidade é un elemento indispensable para as persoas que padecen diabetes. Despois de todo, precisan facer unha análise constantemente - sobre o nivel de azucre despois de comer e antes de comer.
Entón, para a diabetes tipo 1, é necesario medir regularmente cun estómago baleiro pola mañá e antes de cada comida, só 3-4 veces ao día. Co segundo tipo, cómpre facelo dúas veces ao día: pola mañá antes do almorzo e antes da cea.
As principais propiedades curativas dos arándanos son as súas ricas composicións en vitaminas e nutrientes.
É posible o alcol para a diabetes? Busque a resposta nesta páxina.
Cales son os beneficios da remolacha fervida, lea aquí.
Hai unha norma establecida de azucre no sangue, común para mulleres e homes, é de 5,5 mmol / l. Hai que ter en conta que os pequenos excesos de azucre inmediatamente despois dunha comida son a norma.
O que debes saber sobre as picadas de azucre no sangue
 Unha pica de azucre no sangue despois de comer, coñecida como hiperglicemia postprandial, non é rara e polo xeral non é perigosa. Os diabéticos non teñen que revisar o azucre no sangue despois de cada comida. Pero ter en conta estes saltos pode axudarche a xestionar mellor a dieta e a manter o azucre no sangue constante.
Unha pica de azucre no sangue despois de comer, coñecida como hiperglicemia postprandial, non é rara e polo xeral non é perigosa. Os diabéticos non teñen que revisar o azucre no sangue despois de cada comida. Pero ter en conta estes saltos pode axudarche a xestionar mellor a dieta e a manter o azucre no sangue constante.
Varios factores contribúen á hiperglucemia postprandial, incluído o que come, canto e o momento das inxeccións de insulina. Segundo a Asociación Rusa de Diabetes, os niveis de azucre no sangue deberían ser como mínimo de 10,2 mmol / L dentro dunha ou dúas horas despois da comida, pero un endocrinólogo pode establecer obxectivos diferentes de azucre no sangue.
Quen debe prestar moita atención ás picas de azucre no sangue despois de comer?
As mulleres que están embarazadas ou que planean quedar embarazadas deberían estar moi concentradas en manter o azucre no sangue o máis normal posible. Isto axudará a obter o mellor resultado para o seu embarazo. As nais expectantes con azucre no sangue controladas corren o risco de ter defectos de nacemento, abortos involuntarios. Se tomas insulina, as túas necesidades de insulina aumentarán, especialmente nos últimos meses do embarazo.
Os diabéticos que queiran mellorar a glicosa no sangue A1C (azucre medio no último dos últimos meses) deberían prestar máis atención ao azucre no sangue despois de comer.
Cales son os efectos negativos dunha espiga no azucre no sangue?
Hai consecuencias a curto e longo prazo dun salto posprandial. A curto prazo, sentirás canso despois de comer, tan canso que só puideses sentarte nunha cadeira e durmir. Pode ter unha visión borrosa e, en xeral, non se sentirá moi ben.
A longo prazo, se as puntas de azucre no sangue son consistentes, elevará o seu nivel de A1C. Sabemos que os pacientes con niveis elevados de A1C, co paso do tempo, teñen un maior risco de complicacións, como as enfermidades cardíacas.
Como se pode evitar a recaída de azucre?
Se o azucre no sangue está fóra do alcance, esta pode ser unha oportunidade para aprender a practicar restricións de sobretensións postprandiais e planificar a súa dieta.
Este é un escenario que adoito observar cos meus pacientes. A xente sae dun restaurante asiático ou dun bufet ou cociña na casa e, dúas horas despois de comer, o azucre no sangue está fóra do obxectivo. A xente debe prestar atención a estes incidentes e facerse algunhas preguntas: calculei correctamente a cantidade de hidratos de carbono para min? ¿Necesito axustar as racións de comida? Tomo insulina, debo tomar diferentes doses para a comida?
Esta é unha gran oportunidade para resolver problemas.
Hai produtos que causen picos?
A diabetes mellitus é individual. O xeito no que as persoas reaccionan aos diferentes alimentos e como o seu corpo controla os alimentos é único para cada persoa. Non hai produtos que lle diríamos que nunca comas. No seu lugar podes comer racións de diferentes tamaños. Se decides comer un anaco ou torta, unha ou dúas picaduras poden encadrar no teu sistema alimentario, pero toda a parte sería excesiva.
A actividade física tamén afecta os alimentos que podes escoller por un mesmo. Se vai ser máis activo, pode afectar o seu azucre no sangue. O exercicio continuo reduce os niveis de glicosa no sangue e pode manter os niveis de A1C estables.
Escoitou falar moito do índice glicémico (un indicador do efecto dos produtos que conteñen hidratos de carbono sobre o azucre no sangue). Pero probablemente non vaias a deixar de comer alimentos cun alto índice glicémico e realmente non tes que facelo mentres calculas as porcións e contas a cantidade de hidratos de carbono.
O azucre no sangue máximo en diabetes para un diabético: límites normais
A diabetes mellitus ocorre sempre con azucre elevado no sangue. Non obstante, nalgúns pacientes, o nivel de glicosa só pode superar lixeiramente a norma establecida, mentres que noutros pode alcanzar un nivel crítico.
A concentración de glicosa no corpo é clave para o éxito do tratamento da diabetes mellitus. Canto máis alta é, máis dura avanza a enfermidade. Os niveis altos de azucre provocan o desenvolvemento de moitas complicacións graves, que co tempo poden provocar perda de visión, amputación das extremidades, insuficiencia renal ou ataque cardíaco.
Por iso, cada persoa que padece esta enfermidade perigosa debería recordar cal é o nivel máximo de azucre no sangue que se pode fixar en diabete nun paciente e que consecuencias para o corpo pode levar a isto.
Azucre mortal
 Cada paciente diabético ten o seu máximo azucre no sangue. Nalgúns pacientes, o desenvolvemento da hiperglicemia comeza xa nos 11-12 mmol / L, noutros, os primeiros signos desta afección obsérvanse despois da marca de 17 mmol / L. Polo tanto, na medicina non existe un só nivel para todos os diabéticos, o nivel letal de glicosa no sangue.
Cada paciente diabético ten o seu máximo azucre no sangue. Nalgúns pacientes, o desenvolvemento da hiperglicemia comeza xa nos 11-12 mmol / L, noutros, os primeiros signos desta afección obsérvanse despois da marca de 17 mmol / L. Polo tanto, na medicina non existe un só nivel para todos os diabéticos, o nivel letal de glicosa no sangue.
Ademais, a gravidade do estado do paciente non só depende do nivel de azucre no corpo, senón tamén do tipo de diabetes que este teña. Así que o nivel marxinal de azucre na diabetes tipo 1 contribúe a un aumento moi rápido da concentración de acetona no sangue e ao desenvolvemento da cetoacidosis.
En pacientes que padecen diabetes tipo 2, o azucre elevado normalmente non causa un aumento significativo da acetona, pero provoca deshidratación severa, que pode ser moi difícil de deter.
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
Se o nivel de azucre nun paciente con diabetes dependente da insulina aumenta ata un valor de 28-30 mmol / l, entón neste caso desenvolve unha das complicacións diabéticas máis graves - coma cetoacidótica. A este nivel de glicosa, contén 1 cucharadita de azucre no 1 litro de sangue do paciente.
Moitas veces as consecuencias dunha enfermidade infecciosa recente, lesións graves ou cirurxía, que debilitan aínda máis o corpo do paciente, levan a esta enfermidade.
Tamén un coma cetoacidótico pode ser causado por falta de insulina, por exemplo, cunha dose incorrectamente seleccionada do medicamento ou se o paciente perdeu accidentalmente o tempo de inxección. Ademais, a causa desta afección pode ser a inxestión de bebidas alcohólicas.
O coma cetoacidótico caracterízase por un desenvolvemento gradual, que pode levar desde varias horas ata varios días. Os seguintes síntomas son afectadores desta condición:
- Micción frecuente e profusa ata 3 litros. ao día. Isto débese a que o corpo busca excretar o máximo posible acetona da orina,
- Deshidratación grave. Debido a unha micción excesiva, o paciente perde rapidamente auga,
- Os niveis de sangue elevados de corpos cetonas. Por falta de insulina, a glicosa deixa de ser absorbida polo corpo, o que fai que este procese graxas para a enerxía. Os produtos secundarios deste proceso son corpos cetonas que son liberados ao torrente sanguíneo,
- Falta completa de forza, somnolencia,
- Diabetes náuseas, vómitos,
- Piel moi seca, debido á que pode pelar e racharse,
- Boca seca, aumento da viscosidade da saliva, dor nos ollos por falta de líquido lacrimóxeno,
- Cheiro pronunciado de acetona da boca,
- Respiración pesada e ronca, que aparece como consecuencia dunha falta de osíxeno.
Se a cantidade de azucre no sangue continúa aumentando, o paciente desenvolverá a forma máis grave e perigosa de complicación na diabetes mellitus - coma hiperosmolar.
Maniféstase con síntomas extremadamente intensos:
Nos casos máis graves:
- Coágulos de sangue nas veas,
- Insuficiencia renal
- Pancreatite
Sen atención médica oportuna, un coma hiperosmolar adoita levar á morte. Polo tanto, cando aparecen os primeiros síntomas desta complicación, é necesaria a hospitalización inmediata do paciente no hospital.
O tratamento da coma hiperosmolar realízase só en condicións de reanimación.
 O máis importante no tratamento da hiperglicemia é a súa prevención. Nunca traia o azucre no sangue a niveis críticos. Se unha persoa ten diabetes, nunca debe esquecela e comprobar sempre o nivel de glicosa a tempo.
O máis importante no tratamento da hiperglicemia é a súa prevención. Nunca traia o azucre no sangue a niveis críticos. Se unha persoa ten diabetes, nunca debe esquecela e comprobar sempre o nivel de glicosa a tempo.
Mantendo os niveis normais de azucre no sangue, as persoas con diabetes poden levar toda a vida durante moitos anos, nunca atopando complicacións graves desta enfermidade.
Dado que náuseas, vómitos e diarrea son algúns dos síntomas da hiperglicemia, moitos o toman por envelenamento alimentario, o cal está cheo de graves consecuencias.
É importante lembrar que se estes síntomas aparecen nun paciente con diabetes, o máis probable é que a culpa non sexa unha enfermidade do sistema dixestivo, senón un alto nivel de azucre no sangue. Para axudar ao paciente é necesaria unha inxección de insulina canto antes.
Para tratar con éxito os signos de hiperglicemia, o paciente necesita aprender a calcular de xeito independente a dose correcta de insulina. Para iso, lembre a seguinte fórmula sinxela:
- Se o nivel de azucre no sangue é de 11-12.5 mmol / l, entón deberá engadirse outra unidade á dose habitual de insulina,
- Se o contido de glicosa supera os 13 mmol / l e o cheiro a acetona está presente no alento do paciente, deberá engadirse 2 unidades á dosificación de insulina.
Se os niveis de glicosa baixan demasiado despois das inxeccións de insulina, debes tomar rápidamente carbohidratos dixestibles, por exemplo, beber zume de froita ou té con azucre.
Isto axudará a protexer ao paciente contra a cetose de fame, é dicir, unha enfermidade no que o nivel de corpos cetonas no sangue comeza a aumentar, pero o contido de glicosa segue sendo baixo.
Criticamente baixo azucre
En medicina, considérase que a hipoglucemia é unha diminución do azucre no sangue por baixo dun nivel de 2,8 mmol / L. Non obstante, esta afirmación é certa só para persoas saudables.
Como no caso da hiperglicemia, cada paciente con diabetes ten o seu limiar máis baixo para o azucre no sangue, tras o cal comeza a desenvolver hiperglucemia. Normalmente é moito maior que en persoas saudables. O índice de 2,8 mmol / L non só é crítico, senón tamén fatal para moitos diabéticos.
Para determinar o nivel de azucre no sangue ao que pode comezar a hiperglucemia nun paciente, é necesario restar de 0,6 a 1,1 mmol / l do seu nivel obxectivo: este será o seu indicador crítico.
Na maioría dos pacientes diabéticos, o nivel obxectivo de azucre é de aproximadamente 4-7 mmol / L no estómago baleiro e aproximadamente 10 mmol / L despois de comer. Ademais, nas persoas que non padecen diabetes, nunca supera a marca de 6,5 mmol / L.
Hai dúas causas principais que poden causar hipoglucemia nun paciente diabético:
- Dose excesiva de insulina
- Tomar medicamentos que estimulen a produción de insulina.
Esta complicación pode afectar tanto a pacientes con diabetes tipo 1 como a tipo 2. Especialmente a miúdo maniféstase nos nenos, incluso pola noite. Para evitalo, é importante calcular correctamente o volume diario de insulina e tratar de non superalo.
A hipoglicemia maniféstase polos seguintes síntomas:
- Blanqueo da pel,
- Aumento da suor,
- Tremendo por todo o corpo
- Palpitacións cardíacas
- Fame moi severa
- Perda de concentración, incapacidade de concentración,
- Náuseas, vómitos
- Ansiedade, comportamento agresivo.
Nun momento máis grave, obsérvanse os seguintes síntomas:
- Debilidade grave
- Mareos con diabetes, dor na cabeza,
- A ansiedade, un sentimento de medo inexplicable,
- Discapacidade da fala
- Visión borrosa, dobre visión
- Confusión, incapacidade de pensar adecuadamente,
- Coordinación motora deteriorada, ritmo prexudicado,
- A incapacidade de navegar normalmente no espazo,
- Cólicos en pernas e brazos.
Non se pode ignorar esta condición, xa que un nivel críticamente baixo de azucre no sangue tamén é perigoso para o paciente, ademais de alto. Con hipoglucemia, o paciente ten un risco moi alto de perder o coñecemento e caer en coma hipoglucémico.
Esta complicación require a hospitalización inmediata do paciente no hospital. O tratamento do coma hipoglucémico realízase usando varios fármacos, incluídos glucocorticosteroides, que aumentan rapidamente o nivel de glicosa no corpo.
Con un tratamento intempestivo da hipoglucemia, pode causar graves danos irreversibles no cerebro e causar discapacidade. Isto débese a que a glicosa é o único alimento das células do cerebro. Polo tanto, co seu déficit agudo, comezan a morrer de fame, o que leva á súa rápida morte.
Por iso, as persoas con diabetes necesitan revisar os niveis de azucre no sangue o máis axiña posible para non perder unha caída ou aumento excesivo. O vídeo neste artigo analizará o azucre no sangue elevado.
Azucre no sangue perigoso en número
É importante que cada paciente con diagnóstico de diabetes controle as taxas de dextrosa. Debe lembrar sobre os indicadores normais e elevados ao máximo para o seu corpo para evitar complicacións en tempo e forma.
Táboa. Que procesos patolóxicos ocorren no corpo en certos indicadores de azucre no sangue.
| Nivel de glucosa, mmol / l | Que pasa no corpo | |||||
|---|---|---|---|---|---|---|
| Valores normais en función da idade: dende o nacemento ata o ano - 2,8-4,4, en mulleres embarazadas - 3.3–5.3. | Estes indicadores considéranse normais. Non se producen procesos patolóxicos no corpo. Con un nivel normal de glicosa, mantense a capacidade de traballo do corpo. Participa no traballo do corazón e dos vasos sanguíneos, afecta á mellora da memoria e nutre as células do cerebro. A dextrosa axuda ao fígado a neutralizar substancias tóxicas eliminándoas na orina. Durante situacións de estrés, axusta o seu estado mental. Comeza a produción activa da hormona da felicidade. | |||||
| Máis de 5,5 cun estómago baleiro e> 7,8 140 Como se manifesta o coma hiperglicémico
Leva a aparición dos seguintes síntomas (listados por aumento, polo que se produce coma hiperglucémico):
| ||||||
| Nivel de glucosa, mmol / l | Que pasa no corpo | |||||
| Valores normais en función da idade: dende o nacemento ata o ano - 2,8-4,4, en mulleres embarazadas - 3.3–5.3. | Estes indicadores considéranse normais. Non se producen procesos patolóxicos no corpo. Con un nivel normal de glicosa, mantense a capacidade de traballo do corpo. Participa no traballo do corazón e dos vasos sanguíneos, afecta á mellora da memoria e nutre as células do cerebro. A dextrosa axuda ao fígado a neutralizar substancias tóxicas eliminándoas na orina. Durante situacións de estrés, axusta o seu estado mental. Comeza a produción activa da hormona da felicidade. | |||||
| Máis de 5,5 cun estómago baleiro e> 7,8 140 Como se manifesta o coma hiperglicémico
Leva a aparición dos seguintes síntomas (listados por aumento, polo que se produce coma hiperglucémico):
O paciente necesita asistencia de emerxencia. Se se produce vómito, sufrirá o seu propio vómito, posiblemente a retracción da lingua.
Debido a unha violación de órganos e sistemas vitais, o coma pode acabar coa morte. Táboa. Outras variedades de com se desenvolven con alto azucre. Innovación en diabetes: basta beber todos os días.
a formación de ouriños aumenta ata 2000 ml, dor epigástrica grave, diminución do bicarbonato plasmático, | Chama a unha ambulancia. É necesario medir o nivel de glicosa, presión arterial, frecuencia cardíaca. Nos primeiros signos, é necesario introducir adicionalmente unha dose de insulina, facer do paciente con conciencia confusa un enema cunha solución de refresco. | |||||
| Hiperosmolar | Maniféstase por debilidade, convulsións, pelado da pel, baixada da temperatura corporal, escordadura dos globos oculares. Estes signos aparecen uns días antes do inicio do coma. | Os primeiros auxilios para o coma hiperosmolar son os mesmos que para os cetoacidóticos. Despois de medir todos os indicadores, é necesario eliminar a deshidratación. Introduce unha pequena dose de insulina, xa que este tipo de coma desenvólvese con hiperglucemia leve a moderada. A continuación, os médicos realizan terapia de infusión | ||||
| Ácido láctico | Aparecen náuseas, vómitos, anorexia e tahipnea. Ademais, o paciente ponse letárgico ou agita con insomnio. | É necesario inxectar inmediatamente insulina por vía intravenosa, unha solución de goteo de bicarbonato sódico e levar a cabo osíxeno. |
Primeiros auxilios para hiperglucemia
Cun aumento da glicosa en sangue superior a 14 mmol / l, é necesario inxectar insulina e proporcionar ao paciente unha abundante bebida. É necesario medir o azucre no sangue cada dúas horas.

Se é necesario, cada 2 horas, adminístranse 2 unidades da hormona ata que os indicadores se restablezan aos valores normais. Se non hai mellora, chame a unha ambulancia.
Recomendacións
Para evitar o desenvolvemento de hiperglicemia ou coma, é importante medir o azucre no sangue a tempo.
É necesario notificar ás autoridades, empregados e familiares sobre como prestar primeiros auxilios e como actuar nunha situación crítica. Se é necesario, solicita a transición ao traballo doado. A actividade física agravará o estado do paciente.

Con hiperglicemia, observan unha dieta, controlan a presión arterial e rexeitan o alcol con cigarros. O paciente debe preverse con complexos vitamínicos.
Examina polo menos 1 vez ao ano e visita ao endocrinólogo ata 4 veces en 12 meses.
Con diabete, pode vivir plenamente, o principal é evitar o desenvolvemento de hiperglicemia ou coma, o que é posible se se seguen todas as recomendacións.

A diabetes sempre leva a complicacións mortais. O exceso de azucre no sangue é extremadamente perigoso.
Aronova S.M. deu explicacións sobre o tratamento da diabetes. Ler completo

 As principais propiedades curativas dos arándanos son as súas ricas composicións en vitaminas e nutrientes.
As principais propiedades curativas dos arándanos son as súas ricas composicións en vitaminas e nutrientes.