Úlceras tróficas de pernas en pacientes con diabetes mellitus
Expertos médicos revisan todo o contido de iLive para garantir a maior precisión e coherencia posibles cos feitos.
Temos regras estritas para escoller fontes de información e só nos referimos a sitios respectables, institutos académicos de investigación e, se é posible, investigación médica contrastada. Teña en conta que os números entre parénteses (, etc.) son enlaces interactivos a tales estudos.
Se pensas que algún dos nosos materiais é incorrecto, desactualizado ou doutro xeito, seleccionalo e prema Ctrl + Enter.

Canto máis ampla e profunda sexa a úlcera na diabetes, máis difícil é curar. Polo tanto, o tratamento pode consistir nunha ou varias etapas:
- Tratamento xeral conservador, estabilización do azucre no sangue.
- Limpando a pel ao redor da lesión úlcera, eliminando o proceso inflamatorio.
- Estabilización do fluxo sanguíneo e linfático, desfacerse da acumulación excesiva de fluídos nos tecidos.
- Eliminación dun proceso purulento-necrótico no interior dunha úlcera.
- Eliminación da infección na ferida.
- Estimulación da reparación de tecidos.
- Fortalecemento da inmunidade xeral e local.
- Manipulacións cirúrxicas (eliminación de tecido morto, autodermoplastia, amputacións de distintos graos).
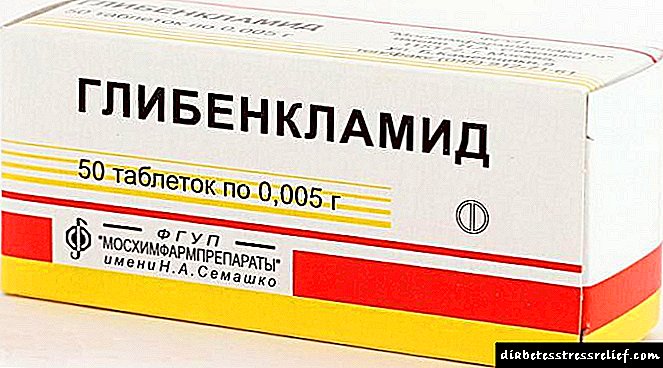
Un tratamento común para as úlceras tróficas na diabetes é o uso de medicamentos que melloran as propiedades reolóxicas do sangue, así como antiespasmódicos. Mellora cualitativamente o medicamento de microcirculación Alprostadil, especialmente cando se usa no fondo do ácido lipoico, Midokalm.
Midokalm é moi recomendado para o tratamento de pacientes con úlceras diabéticas. Este medicamento optimiza o fluxo linfático e a circulación sanguínea na zona isquémica, sen afectar negativamente a presión arterial e o fluxo sanguíneo coronario.
Cando se adxunta unha infección, prescríbense antibióticos, dependendo da sensibilidade das bacterias (os fármacos máis populares son os aminoglicósidos). A terapia antibiótica adóitase levar a cabo de forma sistémica e non tópica.
Asegúrese de supervisar o curso de patoloxías concomitantes: normalizar a presión arterial, tratar as varices, a tromboflebite. Se é necesario, prescriba analxésicos, sedantes, antidepresivos.
Asegúrese de usar medicamentos que optimicen a condición das fibras nerviosas:
- preparacións de ácido α-lipoico (Lipamida, tiogamma),
- preparados de magnesio
- inhibidores da aldoreductase (Isodibut, Olredaza).
Para mellorar a propiedade reolóxica do sangue, recóllense axentes a base de heparina, Curantil, Aspeter.
En caso de deterioro do metabolismo da graxa, é conveniente tomar medicamentos de varias estatinas (por exemplo, rosuvastatina).
Úlceras para a diabetes: medicamentos
Dosificación e administración
Tome 2 comprimidos ao día: un pola mañá e á noite, con comida.
Diarrea, dispepsia, colite.
Medicamento estabilizador capilar, venotónico e angioprotector que mellora a microcirculación.
A pomada aplícase a unha ferida humedecida 1-2 veces ao día.
Irritación cutánea temporal, dermatite alérxica.
A pomada antimicrobiana, axuda a limpar as úlceras do tecido morto, acelera a granulación.
Administrado intramuscularmente en 1-2 ml de solución ao 0,5% ao día.
Palpitaciones, cefalea, dispepsia, discapacidade auditiva transitoria.
O axente antitrombótico, aumenta a resistencia tisular á hipoxia.
Tomar 0,025-0,05 g tres veces ao día.
Raramente, trastornos dixestivos.
Un medicamento que mellora os procesos metabólicos, reduce o colesterol no sangue.
Tomar 500 mg tres veces ao día antes das comidas. Recoméndase realizar cursos durante 2 meses dúas veces ao ano.
Raramente, reaccións alérxicas.
Inhibidor da aldosa reductasa, prevén inchazón e danos nos tecidos, fibras nerviosas. Acelera a curación de úlceras na diabetes.
Como tratar as úlceras na diabetes?
O tratamento da ferida realízase antes de aplicar a pomada ou antes do seguinte apósito. O procesamento realízase unha vez ao día, ou unha vez cada 2-3 días - depende da condición da úlcera e do tipo de tratamento empregado.
Para os apósitos, úsanse apósitos especiais que non se pegan á ferida (a gasa é indesexable). Débese preferencia aos alginatos, fibra hidrofílica, redes atraumáticas, apósitos de poliuretano, hidrogeles, hidrocolóides, etc.
O lavado das úlceras realízase con solucións antibacterianas que non teñen a capacidade de destruír o tecido en crecemento. A Miramistina, a clorhexidina, etc., son moi adecuadas para iso: as solucións de alcol, iodo, permanganato de potasio diluído non son adecuadas para tratar as úlceras, xa que inhiben os procesos de curación.
Aproximadamente unha vez cada 3-14 días, o tecido morto debe ser eliminado da superficie da úlcera. É mellor que este procedemento o realice un médico, ou unha enfermeira manipuladora, en condicións estériles.
Pomadas para úlceras en diabetes
As úlceras diabéticas raramente son secas, a maioría das veces as feridas están molladas ou mesmo purulentas, xa que están infectadas por microbios patóxenos. Ademais, canto maior sexa o tamaño da úlcera, maior é a probabilidade de infección.
A supuración dunha lesión ulcerosa afecta inicialmente só á pel e logo ás capas máis profundas, ata o tecido muscular e óseo. Se realizas unha análise preliminar sobre a sensibilidade das bacterias aos antibióticos, no futuro podes usar pomadas dirixidas estrictamente á liberación da superficie da ferida dunha determinada flora patóxena.
Antes de aplicar a pomada, a úlcera debe ser tratada, limpar de secrecións e tecido morto. Se non se fai isto, a pomada en lugar do beneficio só traerá dano.
A miúdo, Levomekol úsase como un axente curativo de pomadas - esta pomada limpa a ferida, atraendo infeccións e produtos de descomposición de tecidos profundos. Como parte deste medicamento está presente o metiluracil, que promove a cicatrización e rexeneración de tecidos. Se despois dun tempo a úlcera ponse de cor rosa e brilla, este é un sinal seguro de que Levomekol está "funcionando".
Para o tratamento de úlceras na diabetes, non só se usa Levomekol. Dos preparados de pomadas, tamén son frecuentemente prescritos pomadas de metiluracil, Solcoseryl, Oflomelide. Estes fondos aceleran a restauración do epitelio e a cicatrización da ferida.
Se o paciente cumpre todas as recomendacións médicas para nutrición, pode que non sexa necesaria unha inxestión adicional de preparados vitamínicos. Noutros casos, certas vitaminas e minerais pódense incluír no réxime de tratamento.
Por exemplo, para aumentar a sensibilidade dos tecidos á insulina, tamén se recomenda tomar cápsulas con magnesio, cinc, vitamina A, ácido α-lipoico.
Os antioxidantes úsanse para protexer os vasos sanguíneos do azucre elevado. Os expertos sinalan que os antioxidantes poden previr as complicacións da diabetes. Como complemento prescríbense retinol, tocoferol, cinc, selenio, glutatión, coenzima Q10.
Hoxe, os farmacéuticos ofrecen unha enorme cantidade de vitaminas individuais e preparados para complexos vitamínicos. Non obstante, á hora de escoller, hai que ter en conta as recomendacións individuais do médico.
Se temos en conta os distintos suplementos dietéticos que as farmacias nos ofrecen non menos, entón, de feito, os médicos atribúen ese tratamento á categoría de medicamentos. A diabetes é unha enfermidade demasiado complicada e desfacerse das úlceras na diabetes é igual de difícil. Polo tanto, non paga a pena contar co feito de que as vitaminas axudarán a curar. Non obstante, as preparacións vitamínicas poden apoiar o corpo, fortalecer a inmunidade e mellorar os vasos sanguíneos, suxeitas a outras recomendacións médicas.
Tratamento fisioterapéutico
A fisioterapia está relacionada co tratamento xeral para mellorar a circulación sanguínea nos pequenos vasos, restaurar o trofismo na zona de formación da úlcera, estabilizar o fluxo sanguíneo e eliminar o proceso inflamatorio.
Unha reacción inflamatoria pode deterse mediante procedementos como:
- radiación ultravioleta (doses de eritema),
- UHF, microondas.
- Para loitar contra a infección, nomea:
- electroforese con antibióticos, preparados enzimáticos,
- darsonvalización
- aeroionoterapia local
- tratamento local con aerosol.
Se é necesario, prescribe ademais procedementos para mellorar o fluxo de sangue nos vasos:
- Ultratonoterapia
- electroforese con vasodilatadores (dibazol, ácido nicotínico, etc.),
- radiación infravermella
- galvanización.
Na fase de rexeneración, os procedementos úsanse para acelerar este proceso:
- terapia con láser
- electroforese con vitaminas, oligoelementos,
- terapia magnética
- oxigenoterapia
- ultrafonoforese (iodo, lidasa),
- terapia parafina,
- terapia manual.
Para o fortalecemento xeral do corpo e para aumentar a resposta inmune, recoméndase helioterapia, aeroterapia, baños de ozono.
Tratamento alternativo
Ademais do tratamento con drogas, hai moitas receitas probadas de curandeiros tradicionais. Tales receitas son un merecido éxito e moitas veces axudan a desfacerse rapidamente dunha úlcera na diabetes, especialmente se o tratamento se realiza nun estadio inicial da enfermidade.
Recoméndase limpar as feridas con zume fresco de plantas como helecho e xardín.
Aplícanse compresas sobre a zona das úlceras, recheas con follas de lila lavadas e picadas. O pulmón e o plátano tamén son adecuados para este propósito. A compresa está fixada e non se elimina durante 5-6 horas. A duración total do tratamento é de 4-6 semanas.
Podes engraxar as feridas cunha mestura de 10 g de momia, 100 g de mel natural e unha clara de ovo.
Como pomada, tamén se usa unha mestura de goma con graxa interna de porco, así como o espincho de mar, o rosehip e o aceite de herba de San Xoán.
As úlceras diabéticas normalmente non curan ben, e hai que ter coidado ao tratar tales feridas, sen esquecer as regras de hixiene. Non se debe permitir a contaminación da ferida para evitar a adición dunha infección fúngica ou bacteriana.
, , , , , , , , , ,
Tratamento de herbas
Podes influír na úlcera na diabetes non só dende o exterior, senón tamén por dentro, tomando infusións e decoccións de varias herbas medicinais.
Prepare unha colección de herbas, que consta de 1 colher de sopa. l cor de ortiga, 1 cda. l cisnes, media cunca de follas de ameneiro. A materia prima vértese con 200 ml de auga fervendo, insistiu ata que arrefríe. Tome unha cucharadita antes do almorzo e pola noite.
Friten fritas frescas de rizoma de dente de león, xicoria, bardana. As partes fritas tritúranse nun picador de café e úsanse para elaborar cervexa (como o café). Beba todos os días, unha cunca.
Tome cantidades iguais de herba de centauro, flores de trébol, follas de mangas, rizomas de dente de león, bagas de rowan e follas de menta. Despeje 2 culleres de sopa. l materias primas nun termo, verter 500 ml de auga fervendo, insistir 6-8 horas. Filtrar e tomar 1/3 cunca, tres veces ao día antes das comidas.
Tome cantidades iguais de brotes, cortiza de vibro, follas de ortiga, loureiros, rizomas de dente de león, follas de feixón, sementes de fiúncho e liño. Despeje 2 culleres de sopa. l materias primas 500 ml de auga fervendo, insisten 6-8 horas. Tome 1/3 cunca antes das comidas, tres veces ao día.
Homeopatía
Os especialistas no campo da homeopatía aconsellan o uso de certas drogas para as úlceras diabéticas, independentemente de se o paciente está tratado con insulina ou non. Os medicamentos homeopáticos prescríbense no contexto dos medicamentos tradicionais prescritos por un médico, así como en combinación cunha dieta adecuada. Un efecto tan complexo ten como obxectivo máximo estabilizar o azucre no sangue, estimular a síntese de insulina polo páncreas e fortalecer os vasos sanguíneos.
Moitos médicos consideran a homeopatía un dos métodos máis seguros para tratar as úlceras da diabetes: tales medicamentos practicamente non teñen efectos secundarios e non provocan un forte cambio nos niveis de azucre.
- O remedio homeopático nº 1 inclúe os compoñentes:
- Acidum phosphoricum 3,
- Sicignum 3,
- Arsénico 3,
- Iris 3,
- Uranio 3,
- Creosote 3.
Proporcións iguais do medicamento toman 30 tapa. 3 veces ao día.
- O remedio homeopático nº 2 para as úlceras na diabetes inclúe:
- Salidago 3,
- Drozer 3,
- Álbum 3 de Vicksum
- Cannabis 3,
- Hypericum 3,
- Equetetum 3.
En proporcións iguais, o medicamento tómase disolvindo 40 tapóns. en 200 ml de auga, dúas culleres de té unha vez por hora.
- O remedio homeopático nº 3 está representado polos preparativos Cardiocenez e Neurocenez (30). Alternan tres días, pola noite. Dosificación - 15 tapa. dúas veces cun intervalo de cuarto de hora.
- Remedio homeopático nº 4 - o medicamento Mirtilus, que se toma antes das comidas por 20 tapa. (dúas veces ao día).
Tratamento cirúrxico
O tratamento cirúrxico para unha úlcera diabética está conectado cando é necesario excitar o tecido morto. Tal necesidade xorde se o efecto das solucións desinfectantes e dos preparados enzimáticos non conduciu ao auto-rexeitamento de tales tecidos. En tal situación, a excisión realízase con moito coidado para non violar a integridade de sitios viables.
Se hai unha úlcera grande na diabetes, as posibilidades de auto-apertarse son baixas. Polo tanto, recorren á cuberta cirúrxica da superficie da ferida cun enxerto de pel. Tal operación tampouco sempre é efectiva, que, en primeiro lugar, depende do grao de circulación sanguínea nas zonas afectadas. Non se realiza un transplante se hai unha infección na ferida. Ademais, a operación debería ir precedida da limpeza da úlcera do tecido morto e do tratamento previo con drogas para fortalecer os vasos.
En caso de trastornos irreversibles do fluxo sanguíneo nas extremidades, en caso de danos na gran vasculatura, é posible a reconstrución vascular: trátase dunha cirurxía de bypass ou angioplastia do globo.
Co desenvolvemento de complicacións en forma de gangrena, realízase a amputación de parte do membro (dedos, pé) ou a amputación completa do membro.
Dieta para úlceras e diabetes
A dieta para diabéticos é a base do tratamento. O propósito dos cambios na nutrición é a restauración de procesos metabólicos prexudicados, o establecemento do control sobre o peso corporal. A dieta prescríbese tendo en conta o estilo de vida do paciente, o azucre no sangue, o peso corporal, a tolerancia alimentaria.
En primeiro lugar, o paciente debe rexeitar alimentos ricos en hidratos de carbono facilmente digeribles. A alimentación debe realizarse ata seis veces ao día, para evitar o exceso de consumo e para evitar a aparición de fame.
Os pratos preparados para o paciente deberán conter unha cantidade suficiente de vitaminas. Pero o contido en graxa, así como o consumo diario de calorías, deberían limitarse.
A prohibición inclúe: doces, chocolate, muffin, marmelada, alcol. Limita o uso de especias, carnes afumadas.
Comidas e pratos recomendados:
- pan, proteínas diabéticas, fariña de centeo produtos asados,
- sopas vexetais
- sopa con carne ou peixe aproximadamente dúas veces por semana,
- carne, peixe baixo contido en graxa,
- verduras frescas, guisadas ou fervidas,
- Vermelli - raramente,
- verdes
- produtos lácteos
- ovos: polo, codorniz,
- té débil, café,
- froita guisada, xelea en frutosa ou estevia,
- froitos permitidos en diabetes.
Cando aparecen úlceras, é especialmente importante controlar constantemente o azucre no sangue. A mellor forma de normalizar este indicador considérase dieta.
, , , ,
Dieta para úlceras de estómago e diabetes
As úlceras diabéticas poden formarse non só no corpo, senón tamén nos órganos dixestivos.Nestes casos, a dieta adoita ter un papel crucial.
Con úlcera estomacal contra a diabetes, permítese comer tal alimento que non tería un efecto irritante sobre os tecidos mucosos. Todos os pratos poden ser fervidos ou ao vapor.
A inxestión de alimentos debe ser fraccionada - ata seis veces ao día, en pequenas porcións.
Os nutricionistas aconsellan prestar atención a estes alimentos:
- produtos lácteos, incluídos cereais en leite,
- verduras picadas guisadas, sopas con verduras e aceite vexetal,
- carne baixa en graxa: polo, pavo, carne (en forma de puré),
- peixe cocido de variedades con poucas graxas,
- gachas, vermicelli,
- tortillas ao vapor, ovos fervidos,
- froitos da lista de diabete permitido, en forma cocida, cocida,
- verdes
- té con leite, zume de verduras, infusión de rosehip.
En ningún caso debe morrer de fame ou, pola contra, alimentarse excesivamente. É mellor comer medido, aos poucos, para non tensar o estómago e o páncreas.
, , ,
Causas
As úlceras tróficas na diabetes xorden por varias razóns. O principal desencadeante é unha violación do trofismo de tecidos brandos e pel debido á hiperglicemia, como resultado da que a pel faise rugosa, seca, propensa a pelar e racharse. A acumulación de produtos do metabolismo dos carbohidratos desencadean cambios negativos nos vasos sanguíneos.
Coa progresión da enfermidade subxacente, a angiopatía e o insuficiente subministro de sangue á pel das pernas (normalmente os pés e nocellos) conducen á formación de focos de necrose que semellan úlceras. Con diabetes mellitus prolongado, especialmente con hiperglicemia persistente e violación da dieta, os danos mecánicos sinxelos na pel das pernas, non sometidos a un tratamento minucioso, convértense facilmente en úlceras.
Outro mecanismo para a formación de úlceras é a irritación da pel con obxectos estranxeiros. En pacientes con hiperglicemia, a miúdo obsérvase a neuropatía, unha violación da sensibilidade da pel. A este respecto, unha persoa deixa de sentir dor por irritacións cun obxecto estranxeiro, por exemplo, un calzado ou un zapatos ríxidos. A fricción prolongada leva a danos á pel debilitada e á formación de llagas.
Hai factores predispoñentes que debilitan aínda máis a tolerancia da pel antes das lesións traumáticas. Estes inclúen:
- Enfermidades de grandes vasos - vasculite, desleixo.
- Aterosclerose
- Patoloxía do becerro periférico do sistema nervioso (neuropatía autonómica).
- A derrota das pequenas arterias, veas e capilares.
Os seguintes factores aumentan a posibilidade de danar a pel das pernas:
- Selección incorrecta de zapatos.
- Coidado dos pés inadecuado.
- Patoloxía dos pés e marcha.
- Sensibilidade perturbada a varios estímulos, por exemplo, temperatura.
- Actividade física inadecuada.
- Mobilidade limitada das articulacións.
As úlceras nas pernas con diabetes non se forman de inmediato. Normalmente, van precedidas doutros defectos da pel:
- Fendas.
- Arañazos.
- Cornos.
- Cornos.
- Queimaduras
- Contusións
- Outras feridas domésticas: unha ferida mentres camiñaba descalzo, escamas de zapatos, rabuñaduras, unha ferida despois de recortar as uñas.

Síntomas e etapas da enfermidade
A ulceración na pel na diabetes non se produce inmediatamente, pero despois de moito tempo desde o inicio da enfermidade. O desenvolvemento das úlceras divídese condicionalmente en varias etapas:
- O período anterior á aparición de defectos na pel. Caracterízase pola aparición de certos síntomas: diminución da sensibilidade, dor das pernas, ardor, picazón, calambres, hinchazón, pigmentación ou tonificación dos pés.
- Etapa das primeiras manifestacións. No lugar da irritación da pel aparecen fisuras, erosións e feridas, que non se curan durante moito tempo e tenden a crecer.
- Fase de síntomas detallados. Os defectos da pel fanse máis extensos, as súas capas superficiais son destruídas coa formación de cicatrices. Aparece unha descarga sanguenta, que despois da infección se converte en purulenta. A pesar da gravidade externa do problema, as feridas non causan molestias graves ao paciente, practicamente non hai dor. Quizais o desenvolvemento de varias úlceras nunha perna.
- O período de progresión da patoloxía. As feridas fanse extensas, obsérvanse síntomas de intoxicación xeral: debilidade, calafríos, febre. A dor intensifícase, a necrose esténdese ao tecido muscular e óseo.
- Formación de gangrena de extremidades húmidas.
Variedades
Ademais das úlceras tróficas na diabetes, hai varios tipos de lesións ulcerativas:
- Úlcera trófica venosa - fórmanse nun contexto de insuficiencia venosa crónica.
- Úlceras posttrombóticas tróficas- xurdir nunha fota de tromboembolismo dos vasos sanguíneos.
- Úlceras arteriais - desenvólvese en violación crónica da circulación arterial nas extremidades.
Diagnósticos
A úlcera diabética diagnostícase simplemente; para iso basta con facer un exame e coñecer a historia do paciente onde está presente a diabetes. Para avaliar o grao de dano aos vasos sanguíneos, o médico que pode atender pode referir ao paciente a unha dopplerografía por ultrasóns das veas das extremidades, un estudo duplex. Para avaliar a calidade da microcirculación, a renevasografía das pernas axudará.
O tratamento dunha úlcera trófica na diabetes mellitus é sempre complexo, mentres que é bastante difícil obter un efecto positivo debido a trastornos tróficos. Na diabetes, o tratamento das úlceras divídese en conservador e cirúrxico.
Como levan a cabo medidas conservadoras:
- Seguimento diario do azucre no sangue. O paciente debe evitar o desenvolvemento de hiperglicemia e hipoglucemia, o nivel óptimo é manter valores comprendidos entre 6-10 mmol / l nun estómago baleiro. É importante seguir unha dieta, tomar a dose prescrita de insulina.
- Terapia de patoloxías concomitantes. Control da presión arterial, tratamento de enfermidades vasculares.
- Alivio da dor. Para iso, recomendan medicamentos do grupo de antiinflamatorios non esteroides, así como medicamentos locais - pomadas e xeles.
- O uso de dispositivos ortopédicos para descargar os pés, por exemplo, calzado seleccionado correctamente ou usar plantillas ortopédicas.
- Tomar medicamentos que teñan un efecto beneficioso sobre o sistema nervioso: vitaminas B, ácido alfa lipoico (tiogamma), inhibidores de alreductase (Isodibut).
- Mantemento do sistema de coagulación do sangue - fármacos a base de ácido acetilsalicílico, Curantil e outros.
- Corrección do metabolismo lipídico - estatinas (Rosuvastatina, etc.).
- Recepción de fármacos antioxidantes e vasoactivos: vitamina C, Actovegin, Mexidol, etc.
- Se é necesario, prescriba terapia antimicrobiana e antifúngica local en forma de xeles, cremas e pomadas. Máis información sobre pomadas de úlceras tróficas →
- Tratamento local das feridas con solucións antisépticas - Clorhexidina, Miramistina, peróxido de hidróxeno. Non se recomenda usar solucións a base de permanganato de magnesio e iodo. Se é necesario, aplique apósitos asépticos.

A fisioterapia para as úlceras diabéticas inclúe electroforese con fármacos e enzimas antibacterianas, terapia por ultrasóns, UHF, UFO. A pneumocompresión variable mellora a circulación sanguínea e alivia o estancamento do sangue nas extremidades. Na fase de curación realízase terapia con láser, desvalorización e radiación infravermella.
O tratamento cirúrxico inclúe:
- En presenza de úlceras, ábrense, drenan e retíranse, conservando o tecido brando o máximo posible.
- En casos graves, as operacións reconstructivas nos vasos realízanse co fin de preservar a extremidade.
- O tratamento final para o desenvolvemento da gangrena é a amputación.
Métodos populares
A terapia tradicional pódese combinar con remedios populares. A medicina tradicional ten moitas receitas. Por exemplo:
- Unha solución de alume queimado - unha pizca de alúme disólvese en 1 cunca de auga fervida. O produto resultante lavou a ferida.
- Cinza de bidueiro - pérdese 1 quilogramo de cinza e bótase con auga fervendo nun volume de 10 litros. Insistir, arrefriar e mergullo o dolores no produto acabado.
Prevención
Para evitar o desenvolvemento de úlceras, un paciente diabético debe vixiar coidadosamente a hixiene dos pés e tratar oportuna as feridas nas extremidades. É importante protexer os pés de enfermidades fúngicas, escoller os zapatos axeitados, seguir a dieta prescrita.
As feridas tróficas en pacientes con diabetes mellitus son un fenómeno grave que require o tratamento máis responsable. O prognóstico da enfermidade depende do estadio do seu desenvolvemento, da presenza de enfermidades concomitantes e da gravidade dos síntomas.
Por que aparecen úlceras nas pernas?
Tal patoloxía prodúcese debido a un aumento prolongado do azucre, polo que é tan importante seguir todas as recomendacións do médico que asiste.
Estando en alta concentración, a glicosa comeza a cristalizarse e os cristais danan os vasos e os nervios. O dano vascular chámase angiopatía diabética. En primeiro lugar, os pequenos vasos sanguíneos son afectados, fanse máis delgados, fanse fráxiles e perden elasticidade. Máis tarde, os grandes buques tamén sofren; nelas fórmanse placas ateroscleróticas.
O dano nervioso chámase neuropatía diabética. Están danados por dúas razóns:
- Os capilares afectados non realizan a súa función o suficientemente ben, como resultado, os nervios están mal abastecidos de sangue e experimentan fame de osíxeno.
- Con azucre elevado constantemente, fórmanse un gran número de corpos cetonas e outras substancias tóxicas, danan directamente os troncos nerviosos.

Os buques e os nervios afectados non poden facer fronte ao seu traballo, como resultado, a nutrición dos tecidos padece. A pel perde elasticidade, atrofias, seca, pelas, hinchazón e picor. Este é un sinal de que urxentemente hai que facer tratamento, se non que comezarán a aparecer úlceras.
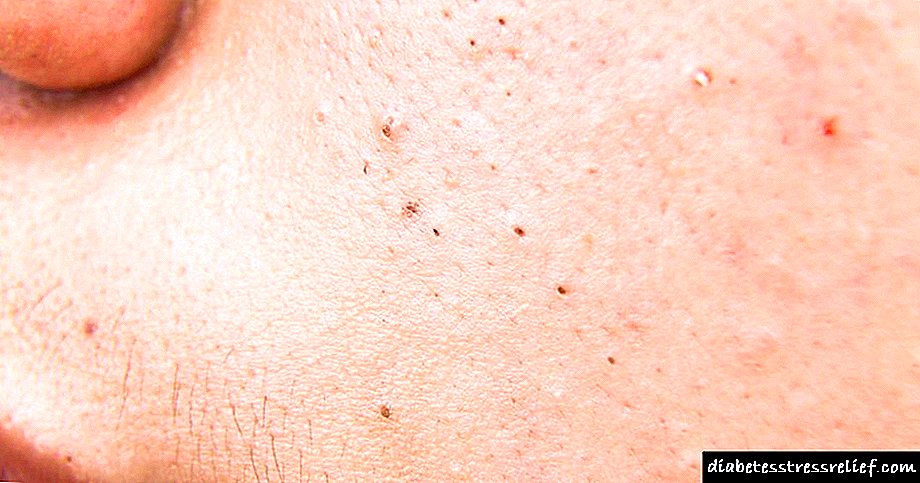
¿Que parece unha úlcera?
Unha úlcera é un defecto na pel. Xa que coa diabetes fórmanse como consecuencia da desnutrición dos tecidos, chámanse trófica. Con esta enfermidade localízanse máis a miúdo nas extremidades inferiores, nas escordas e nos pés.
 Úlcera
Úlcera
Antes da aparición do defecto, a pel comeza a brillar e a estar máis fina, queda cuberta con manchas de pigmentación, despois no seu lugar fórmase unha úlcera dolorosa redondeada, que aumenta gradualmente de tamaño sen tratamento.
É moi importante cando experimentas sensacións inusuales no membro, por exemplo, rastreando formigas, adormecemento ou cambia o aspecto da pel, consulte inmediatamente a un especialista. Isto axudará a previr o desenvolvemento de úlceras na diabetes nun momento inicial.
A complicación máis recente da diabetes é a síndrome do pé diabético. Isto é unha combinación de danos na pel, tecidos brandos, ósos e articulacións. As úlceras fórmanse no pé, as articulacións deformanse. O perigo reside en que a diabetes afecta á sensibilidade da pel, polo que os pacientes poden non percibir que frote os zapatos ou hai feridas. En palabras sinxelas, un diabético pode perder o inicio da enfermidade, e isto é perigoso cun curso máis grave da enfermidade co desenvolvemento de gangrena e amputación.
Complica significativamente o curso da infección, que adoita acompañar a úlceras. Cando o defecto está infectado, a pel que o rodea ponse vermella e se incha, o contido purulento escorre da ferida, a temperatura corporal pode subir e a perna practicamente perde a súa función de apoio. Unha úlcera festiva require atención médica urxente, se non, pode perder a súa extremidade.

As úlceras tróficas con diabetes teñen unha peculiaridade: son moi difíciles de tratar e curan mal. Isto débese a que os defectos da pel están formados baixo a influencia de moitos factores e para promover a curación é necesario traballar todas estas razóns. Pero restaurar o fluxo sanguíneo completo e os nervios danados é case imposible, polo tanto é moito máis fácil evitar a formación de úlceras que tratalos.
Complicacións das úlceras tróficas
As úlceras que quedan sen atender poden provocar consecuencias nefastas, por mor das cales pode perder a súa extremidade e incluso a vida.
Complicacións infecciosas: erisipelas, flemón, celulite, tromboflebite, infección anaeróbica, osteomielite, artrite e outras. Tal patoloxía sen tratamento pode levar á sepsis e ao final á morte.
A malignidade, é dicir, un defecto ulcerativo pode transformarse nun tumor maligno.
Ao pasar preto da úlcera dun buque grande, pode producirse hemorraxias que poñen en risco a vida. Isto trata principalmente de feridas profundas.
Tratamento xeral
Primeiro de todo, prescríbense medicamentos que normalizan o nivel de glicosa ou axústase o esquema xa prescrito.
Para mellorar a condución nerviosa úsanse medicamentos baseados en vitaminas B, que contribúen á restauración das fibras.
Tamén se prescriben medicamentos que melloran o fluxo sanguíneo, incluíndo a Pentoxifilina, Trental, Cavinton, Actovegin e outros.
Cando se asocia unha infección bacteriana, os medicamentos antibacterianos son obrigatorios, principalmente cefalosporinas de 3-4 xeracións e fluoroquinolonas. Pero será máis correcto sacar o contido da ferida para a inoculación bacteriana e, en función dos resultados do antibiótograma, escoller o medicamento adecuado.
Tratamento local
Primeiro de todo, as úlceras deben lavarse con solucións antisépticas, como a clorhexidina ou o peróxido de hidróxeno. Despois diso, aplícase un apósito estéril e unha pomada cun fármaco antibacteriano (Levomekol).
Cando a úlcera da diabetes deixou de festexarse e limparse, é recomendable comezar a usar pomadas que melloren a rexeneración e promovan a curación do defecto, Solcoseryl refírese a tales medicamentos.
Principios de tratamento
Para que o tratamento da úlcera trófica da diabetes teña éxito, cómpre seguir os seguintes pasos:
- tratamento minucioso da zona afectada,
- descarga do membro inferior,
- eliminación de microflora bacteriana,
- compensación pola enfermidade subxacente,
- alivio da hinchazón,
- identificación e tratamento de patoloxías concomitantes que non permitan que se produza plenamente o proceso de curación (anemia, patoloxía hepática, insuficiencia renal crónica).
Ademais destes estadios, os defectos tróficos isquémicos requiren revascularización (restauración da circulación sanguínea na extremidade afectada), xa que é o peche do lumen dos vasos o que leva ao seu desenvolvemento.
Se as feridas se complican por procesos purulentos significativos, é necesario un tratamento cirúrxico e a desintoxicación do corpo do paciente.
Necrectomía
O tecido morto considérase un bo ambiente para as bacterias. Ademais, evitan a saída normal de fluído da superficie da ferida e a formación de novos tecidos para curar. Por iso, é necesario eliminar a zona de necrose ao máximo.
A precisión pode producirse un bisturí e unha tesoira, de xeito mecánico, usando un aparello especial que entrega chorros pulsables de auga, usando o método químico, usando encimas proteolíticos. Outro xeito: o médico aplica apósitos húmidos, o que axuda a asegurarse de que o tecido morto estrague.
A eliminación das áreas de necrose cun bisturí e tesoiras é a opción máis común, non obstante non se usa se o fondo da ferida está representado pola superficie articular ou se o defecto trófico é isquémico. Durante o tratamento cirúrxico utilízase unha culler Volkman: unha ferramenta en forma de culler cunha superficie pequena. Permite eliminar con precisión fragmentos de tecido morto sen destruír os vasos.
Importante! Unha úlcera trófica na perna debería ser examinada por unha sonda de botón, xa que un defecto visual pouco profundo pode ter unha canle de ferida profunda.
Ao mesmo tempo, tamén se eliminan os cornos que se forman ao longo do bordo da úlcera.Isto permite reducir a presión sobre a propia ferida e mellorar a saída do seu contido. Hai momentos que requiren a retirada da placa das uñas. Isto sucede se a úlcera está parcialmente situada na cama da uña ou na parte superior do dedo.
Tratamento da ferida
Esta etapa de tratamento de úlceras tróficas en diabetes mellitus realízase co fin de reducir o número de patóxenos na superficie da zona afectada. Hai unha serie de dispositivos usados para o lavado. Non obstante, comprobouse que o uso dunha xeringa cunha agulla non amosa ningún resultado.
Non use para lavar defectos tróficos:
- solución de permanganato de potasio,
- iodo
- verde diamante
- rivanol
- substancias medicinais a base de alcol.
Úsase unha solución de peróxido de hidróxeno ao 3% durante o período de limpeza da superficie da ferida de puros e coágulos de sangue. Está permitido lavar a úlcera con solución salina fisiolóxica de cloruro sódico, Miramistina, Clorhexidina, Dioxidina. Na casa podes usar spray spray Acerbin.
O material usado para aderezos debe ter as seguintes propiedades:
- atraumática,
- capacidade de mantemento dun ambiente húmido (está probado que en tales condicións o proceso de curación das úlceras tróficas nas pernas con diabetes está acelerado),
- a capacidade de absorber o contido das feridas,
- propiedades da barreira (para a prevención de bacterias),
- a ausencia de obstáculos ao fluxo normal de aire para os tecidos.
A gasa para o aderezo non é desexable, xa que pode secar ata a superficie da ferida e violar a integridade das granulacións cando se elimina. Pode usarse en caso de fístulas, con necrose seca ou úlceras con alta humidade.
Os métodos de tratamento modernos usan apósitos de malla, alginatos, hidrogeles, esponxas de poliuretano, fibras hidrofílicas, etc.
Axudas
As substancias presentadas mostran eficacia en combinación con apósitos modernos.
- Drogas antimicrobianas: Argosulfan, Dermazan, Betadine.
- Estimulantes de rexeneración - Bekaplermin, Curiosin, Ebermin.
- Enzimas proteolíticas - Iruksol, Chimotripsina.
As pomadas úsanse en base hidrosoluble (Levomekol, Dioxizol) e graxa (Solcoseryl, Actovegin).
Descarga das extremidades inferiores
Outro paso importante para tratar un defecto trófico. Calquera que sexan os medicamentos que se usan, a úlcera trófica non se sandará ata que o paciente salga nun pé dolorido. A descarga adecuada completa é a clave para un resultado favorable da patoloxía.
Se a ferida está localizada na perna inferior ou na parte traseira do pé, non se precisan dispositivos adicionais para descargar. O único punto é a necesidade da falta de contacto da ferida cos zapatos. Se a úlcera está no lado do pé do talón ou plantar, necesítanse dispositivos especiais. Actualmente utilízase un apósito de descarga feito de materiais poliméricos. Sitúase no pé e na perna inferior. Preséntase en forma de bota, que pode ser extraíble ou non extraíble (como recomenda un médico). Este método é bo porque permite camiñar pola rúa, traballar, eliminando a carga na zona afectada do membro.
A descarga ocorre debido a varios mecanismos:
- ao redor do 35% da carga transfírese do pé á perna inferior,
- a gravidade da presión distribúese uniformemente,
- a ferida está protexida da fricción horizontal,
- diminúe o inchazo da extremidade afectada.
Contraindicacións para o uso dunha bota de polímero:
- Absoluto: un proceso purulento-necrótico activo co desenvolvemento de sepsis ou gangrena.
- Relativo: unha violación crítica do subministro de sangue, unha ferida profunda cun pequeno diámetro, humidade importante na pel no lugar de aplicación, medo a usar un dispositivo de polímero.
O uso de muletas, zapatos ortopédicos, unha simple restrición de camiñar na casa, a formación dunha "ventá" para unha úlcera na plantilla son métodos inaceptables no tratamento de úlceras tróficas.
Control da infección
O uso local de antisépticos para a destrución de patóxenos non demostrou a súa eficacia, o que significa que o único método é o uso de fármacos antibacterianos. Estes axentes están indicados non só cando o defecto xa está infectado, senón tamén cando hai un alto risco de crecemento bacteriano (necrose de tecidos isquémicos, úlceras grandes, feridas de longa duración).
Axentes causantes comúns da infección da ferida:
- estafilococos,
- estreptococos,
- Proteus
- E. coli
- enterobacterias
- Klebsiella
- pseudomonada.
A cita de antibióticos prodúcese despois da inoculación bacteriana do contido da ferida coa determinación da sensibilidade individual do patóxeno. Os máis eficaces son as penicilinas, fluoroquinolonas, cefalosporinas, lincosamidas, carbapenemas.
As formas graves de patoloxía requiren administración intravenosa de antibióticos en condicións estacionarias. En paralelo realízase o drenaxe cirúrxico da ferida, a terapia de desintoxicación e a corrección da diabetes mellitus. O curso do tratamento é de 2 semanas. As etapas máis leves da infección permiten tomar antibióticos por vía oral en forma de comprimidos na casa. O curso é de ata 30 días.
Compensación da diabetes
Outra etapa importante, sen a cal os médicos non poden tratar as úlceras tróficas. O endocrinólogo está implicado na corrección da terapia para a enfermidade subxacente. É importante manter os niveis de azucre no sangue non superiores a 6 mmol / L. Na casa, o control sobre os indicadores prodúcese coa axuda dun glucómetro. Con enfermidade tipo 1, os resultados rexístranse cada 3-4 horas, con tipo 2 - 1-2 veces ao día.
Para obter unha compensación, úsase insulina terapia ou medicamentos para o azucre. Preséntanse insulinas curtas: para baixar rapidamente os niveis de azucre e medicamentos prolongados (administrados 1-2 veces ao día, mantendo os niveis normais durante todo o día).
Restauración do fluxo sanguíneo
Existen métodos cirúrxicos e médicos dirixidos a renovar o subministro de sangue á zona afectada. Todos os medicamentos utilizados divídense en dous grandes grupos:
O primeiro grupo inclúe Pentoxifilina, extracto de Ginkgo biloba, preparados de ácido nicotínico, diluíntes do sangue, Heparina, Reopoliglyukin. O segundo grupo é máis efectivo. Os seus representantes son Vazaprostan, Alprostan.
Entre os métodos cirúrxicos para restaurar o fluxo sanguíneo, a angioplastia en globo é moi utilizada. Este é un método de "inchazo" da embarcación afectada co fin de aumentar a súa depuración. Para prolongar o efecto da intervención cirúrxica, neste barco instálase un stent, un dispositivo que impide que a arteria se estreite repetidamente.
Outro método é a cirurxía por derivación. As anxiosurgueiras forman solucións para o sangue a partir de materiais sintéticos ou dos propios vasos do paciente. Este método mostra un resultado final máis longo.
En caso de necrosis tisular xeneralizada despois da revascularización, pódese realizar a cirurxía no pé:
- pequena amputación parcial,
- necrectomía
- sutura da ferida ou do seu plástico.
Loita coa dor
A eliminación da dor non é menos importante que a anterior. Os seguintes medicamentos son recoñecidos como axentes eficaces:
Está prohibido o uso prolongado de AINE debido ao alto risco de hemorraxia gastrointestinal. Os derivados do metamizol (Baralgin, Tempalgin) poden provocar agranulocitosis.
A terapia de complicacións diabéticas con remedios populares tamén é moi utilizada, con todo, hai que lembrar que a auto-medicación está prohibida. Isto pode levar a un agravamento do problema. O cumprimento dos consellos de tratamento dos especialistas é a clave para un resultado favorable da patoloxía.
Por que aparece a patoloxía?

- insuficiencia cardíaca, enfermidade vascular,
- problemas de fluxo de sangue, especialmente nas extremidades,
- diabetes mellitus
- dermatite crónica mal curada ou convertida nunha forma moi avanzada,
- xeadas e queimaduras,
- aterosclerose
- procesos inflamatorios no sistema linfático,
- calquera enfermidades infecciosas ou sistémicas.
Síntomas da patoloxía

Unha úlcera trófica, unha foto da que podes observar no artigo, ten unha manifestación estándar. É dicir, a patoloxía caracterízase por danos na integridade da pel, así como pola membrana mucosa. A úlcera pode ser bastante profunda e extensa, o que complica a súa curación. Característica de tal patoloxía é a aparición de recaídas e difícil tratamento a longo prazo.
A ferida en si practicamente non cura e pode progresar, polo tanto, é necesaria a intervención dos médicos neste caso. Unha úlcera trófica, a foto da que xa viches, pode ter unha forma ovalada ou redondeada e bordos irregulares. A pel da zona afectada está compactada. Moitas veces a ferida empeza a ensombrecer. Neste caso, o paciente pode sentir dor.
Ademais, a enfermidade pode ter os seguintes síntomas:
- cólicos musculares durante a noite,
- coceira e queima na zona da ferida,
- a aparición de manchas de vermello ou borgoña.

Características do diagnóstico da patoloxía
Se sabe que ten úlceras tróficas, o tratamento na casa debe facerse só despois da confirmación do diagnóstico por parte dun especialista. En principio, non é difícil determinar esta enfermidade, xa que os síntomas característicos axudan a extraer conclusións mixtas. Non obstante, é imposible descubrir as causas da aparición de feridas sen un exame minucioso.
Entre os métodos estándar para establecer un diagnóstico preciso está un frotis feito na superficie da ferida, análises de sangue. Naturalmente, son necesarias consultas cun neurólogo, cardiólogo e especialista vascular. Un paso importante no proceso de determinación da patoloxía é a instalación da localización de feridas, a súa aparición.
Practicamente non se precisa equipo técnico para a enquisa.

Que complicacións son posibles?
As úlceras tróficas na diabetes, cuxo tratamento require un enfoque especial, así como as feridas que xurdiron por outras causas, poden dar certas consecuencias desagradables. Nalgunhas ocasións as complicacións son máis difíciles de curar que a propia patoloxía. Entre eles pódense distinguir estados como:
- eczema, dermatite, erizipelas, así como varias enfermidades infecciosas da pel,
- tromboflebite
- hemorraxias pesadas persistentes
- tétano
- infección con larvas de pequenos insectos, que seguen a agravar o estado do paciente.
Por suposto, un médico pode prescribir diferentes tratamentos para as úlceras tróficas. Non obstante, el só o fai despois dun exame profundo. A auto-medicación neste caso non paga a pena, xa que pode levar a situación á patoloxía oncolóxica da pel.
Eliminación tradicional e radical da enfermidade

Así, o réxime de tratamento proporciona aderezos diarios con cinc, que non só desinfecta a ferida, senón que tamén contribúe á súa curación. Asegúrese de prescribir medicamentos ao paciente que melloren o fluxo sanguíneo. En caso de infección de úlceras, úsanse antibióticos. Para o lavado de úlceras, úsanse medicamentos como Miramistin, Iodopyron, Lavasept. O remedio "Streptocida" contribúe á curación.
Se tes unha úlcera trófica, o tratamento (a pomada non é recomendable polos médicos, xa que impide que a ferida se cura) poida incluír métodos cirúrxicos para solucionar o problema. A cirurxía é necesaria se a patoloxía vascular levou á enfermidade.
Teña presente que tamén terás que comer ben e tomar complexos multivitamínicos.
Receitas populares
Se tes unha úlcera trófica, os remedios populares poden ser moi eficaces para eliminalo. Varias receitas axudaranche.
- Aderezos con cebola, cortiza de salgueiro e caléndula. Todas as materias primas deben ser esmagadas con coidado ata un estado de mingau. A continuación, todos os ingredientes deben mesturarse e botar auga fervendo. O produto debe infundirse quente pola mañá. Despois, deberían engadirse á mestura dúas culleres grandes de mel. Use o produto do seguinte xeito: humedecer a gasa no líquido preparado e unirse á ferida. Use a sustancia ata a recuperación completa. Despois de usar o produto, é mellor tratar a ferida con aceite de espinheiro.
- O zume de aloe pódese usar para desinfectar as úlceras. Por suposto, a planta debe ser de idade media.
- O alcatrán de bidueiro axuda ben. Antes de aplicalo, enxágüe a zona afectada con vodka. A continuación, a sustancia aplícase a gasa e aplícase á úlcera. Debe cambiar o vendaje cada 2-3 días. O tratamento debe ser ata a recuperación completa.
- O queixo caseiro tamén axuda a desfacerse das feridas. Debe cociñalo vostede mesmo. O soro que queda despois da preparación úsase para lavar a úlcera. A continuación aplícaselle queixo cottage, cuberto con papel pergamino e vendado. A compresa debe ser eliminada despois dunha hora e, a continuación, tratar a zona afectada con calquera antiséptico.

Características da terapia de nutrición e exercicio
Se vostede está diagnosticado de úlceras tróficas, o tratamento domiciliario axudará a recuperarse. Non obstante, tamén debes arranxar a túa dieta. En primeiro lugar, excluír o alcol, as bebidas carbonatadas, a carne frita e os alimentos dos establecementos de comida rápida. Intenta comer legumes e froitas ricas en fibra, vitamina D, E e calcio.
Os métodos fisioterapéuticos tamén dan un bo efecto. Por exemplo, a terapia de exercicios axuda a fortalecer os músculos e os vasos sanguíneos. Na maioría dos casos, recoméndase ao paciente usar roupa interior de compresión para evitar a hipotermia. Nos primeiros síntomas das varices, intente ver a un médico. O tratamento oportuno de tales patoloxías axudará a evitar a aparición de úlceras.