Tidia axentes antidiabéticos
Axentes antidiabéticos sintéticos (axentes hipoglucémicos sintéticos, axentes hipoglucémicos orais) - medicamentos que reducen a glicosa no sangue e úsanse para tratar a diabetes. Todos os axentes antidiabéticos sintéticos están dispoñibles en forma de comprimido.
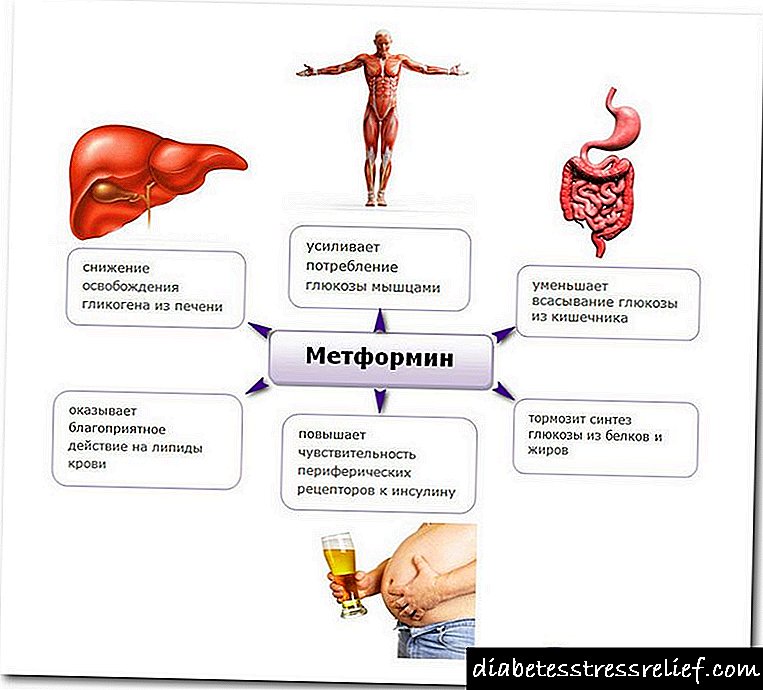
A patoxénese da diabetes mellitus está baseada na deficiencia de insulina, que pode deberse a unha produción insuficiente de insulina por células β dos illotes de Langerhans (diabetes mellitus insulinodependente ou diabetes mellitus tipo I), ou efectos insulinos insuficientes (diabetes mellitus non insulinodependente ou diabetes mellitus tipo II). De acordo con isto, os fármacos hipoglucémicos divídense en medicamentos que aumentan a produción de insulina polas células β dos illotes de Langerhans e medicamentos que aumentan a sensibilidade dos tecidos á insulina.
Derivados de aminoácidos
Mecanismo de acción: estimular a secreción de insulina polas células β dos illotes de Langerhans. Normalmente, cun aumento dos niveis de glicosa, estimúlase o transporte de glicosa ás células β dos illotes de Langerhans. Ao facilitar a difusión usando un transportador especial (GLUT-2), a glicosa penetra en células β e fosforilados, o que conduce a un aumento da formación de moléculas de ATP, que bloquea as canles K + dependentes de ATP (KATPcanles). Con bloqueo KATP-canales, a saída K + da célula é perturbada e desenvólvese a despolarización da membrana celular. Coa despolarización da membrana celular, ábrense canles de Ca 2+ dependentes do potencial e o nivel de Ca 2+ no citoplasma das células β aumenta. Os ións Ca 2+ activan os microfilamentos contráctiles e promoven o movemento de gránulos con insulina á membrana celular, a inclusión de gránulos na membrana e a exocitosis de insulina.
Os derivados de sulfonilurea actúan sobre receptores específicos de tipo 1 (SUR1) KATP-canaliza e bloquea estas canles. Neste sentido, prodúcese a despolarización da membrana celular, actívanse canles de Ca 2+ dependentes da tensión e aumenta a entrada de Ca 2+ nas células β. Cun aumento do nivel de Ca 2+ nas células β, actúase o movemento de gránulos con insulina á membrana plasmática, a inclusión de gránulos na membrana e a exocitosis de insulina.
Crese tamén que os derivados da sulfonilurea aumentan a sensibilidade dos tecidos á insulina e reducen a produción de glicosa no fígado.
O efecto hipoglucémico dos derivados da sulfonilurea non depende moi do nivel de glicosa no sangue (desconecte a relación entre a secreción de glicosa e a insulina). Polo tanto, ao usar derivados de sulfonilurea, é posible a hipoglucemia.
Os derivados de sulfonilurea úsanse para a diabetes mellitus tipo II (produción insuficiente de insulina, diminución da sensibilidade tisular á insulina). A diabetes mellitus tipo I asociada á destrución de células β, estas drogas son ineficaces.
Os derivados das sulfonilureas de primeira xeración: clorpropamida, tolbutamida (butamida) son prescritos en doses relativamente grandes.
Os derivados das sulfonilureas de segunda xeración - glibenclamida, glicidona, glicoslida, glimepirida, glipizida - son prescritos en doses moito máis baixas, actúan máis tempo, os seus efectos secundarios son menos pronunciados. Non obstante, debido ao efecto a longo prazo (12-24 horas), estes fármacos son máis perigosos en canto á posibilidade de hipoglucemia. Na actualidade úsanse principalmente preparados de sulfonilurea de segunda xeración. Os derivados de sulfonilurea son prescritos por vía oral 30 minutos antes das comidas.
Efectos secundarios dos derivados da sulfonilurea:
- Hipoglicemia
- Náuseas, sabor metálico na boca, dor no estómago
- Aumento de peso
- Hipersensibilidade ao alcol
- Hiponatremia
- Reaccións alérxicas, fotodermatose
- Función hepática deteriorada
- Leucopenia
Derivados de aminoácidos
A nateglinida é un derivado da fenilalanina. Ten un efecto inhibidor rápido reversible sobre KATP-canales de células β do aparello illoteiro. Restaura a secreción precoz de insulina en resposta á estimulación por glicosa (ausente na diabetes tipo II). Provoca unha marcada secreción de insulina nos primeiros 15 minutos de comer. Nas próximas 3-4 horas, o nivel de insulina volve ao orixinal. O Nateglinida estimula a secreción de insulina dependendo do nivel de glicosa. A niveis baixos de glicosa, a nateglinida ten poucos efectos sobre a secreción de insulina. A secreción de insulina causada pola nateglinida diminúe cunha diminución dos niveis de glicosa, polo que a hipoglucemia non se produce co uso do medicamento.
2. O concepto dos mecanismos da acción inmunostimulante de t-activina, interferón, BCG, levamisol
Como inmunostimulantes, úsanse substancias bioxénicas (preparados de timo, interferóns, interleucina-2, BCG) e compostos sintéticos (por exemplo, levamisol). Na práctica médica úsanse varios preparativos de timo que teñen un efecto inmunostimulante (timalina, tactivina, etc.). Relacionanse con polipéptidos ou proteínas. A Tactivina (T-activina) normaliza o número e a función dos linfocitos T (en estados de inmunodeficiencia), estimula a produción de citocinas, restaura a función suprimida dos asasinos en T e aumenta xeralmente a tensión da inmunidade celular. Úsase en estados de inmunodeficiencia (despois da radioterapia e quimioterapia en pacientes con cancro, con procesos purulentos e inflamatorios crónicos, etc.), linfogranulomatosis, leucemia linfocítica, esclerose múltiple. Os interferóns pertencentes ao grupo de citocinas teñen efectos antivirais, inmunostimulantes e antiproliferativos. A, b e y-interferóns están illados. O efecto regulador máis pronunciado sobre a inmunidade é o interferón-y. O efecto inmunotrópico dos interferóns maniféstase na activación de macrófagos, linfocitos T e células asasinas naturais. Produza preparados de interferón natural obtido do sangue doador humano (interferón, interbloqueo), así como interferóns recombinantes (reaferón, intrón A, betaferón). Úsanse no tratamento de varias infeccións virais (por exemplo, gripe, hepatite), así como nalgunhas enfermidades tumorales (con mieloma, linfoma das células B). Ademais, os chamados interferonóxenos (por exemplo, half-dan, prodigiosan), que aumentan a produción de interferóns endóxenos, ás veces úsanse como inmunostimulantes. Algunhas interleucinas, por exemplo, a interleucina-2 recombinante, tamén se prescriben como inmunostimulantes. O BCG úsase para a vacinación contra a tuberculose. Na actualidade, BCG ás veces úsase no tratamento complexo de varios tumores malignos. BCG estimula os macrófagos e, obviamente, os linfocitos T. Notouse algún efecto positivo na leucemia mieloide aguda, certos tipos de linfomas (non relacionados co linfoma de Hodgkin), no cancro do intestino e no peito e no cancro superficial da vexiga. Un dos fármacos sintéticos é o levamisol (decaris). Úsase en forma de clorhidrato. Ten unha pronunciada actividade antihelmíntica, así como un efecto inmunostimulante. O mecanismo deste último non é o suficientemente claro. Hai evidencias de que o levamisol ten un efecto estimulante sobre os macrófagos e os linfocitos T. Non cambia a produción de anticorpos. Polo tanto, o principal efecto do levamisol maniféstase na normalización da inmunidade celular. Úsase para inmunodeficiencia, algunhas infeccións crónicas, artrite reumatoide e unha serie de tumores. IRS-19, ribomunil, interferón gamma, aldesleukin, timoxeno, preparados de xelina de equinacea, azatioprina, metotrexato, ciclosporina, basiliximab.
Fabricantes
O fabricante de drogas Beat é a compañía farmacéutica Eli Lilly and Company, fundada en 1876 en Indianápolis (Estados Unidos, Indiana).
Esta é a primeira compañía farmacéutica que iniciou a produción industrial de insulina en 1923.
A compañía desenvolve e produce medicamentos para persoas vendidas con éxito en máis dun centenar de países e en 13 estados hai fábricas para a súa fabricación.
A segunda dirección da compañía é a produción de medicamentos para as necesidades de medicina veterinaria.
Lilly and Company estivo presente en Moscova desde hai máis de vinte anos. A base do seu negocio en Rusia é unha carteira de medicamentos para o tratamento da diabetes, pero hai outras especialidades: neuroloxía, psiquiatría, oncoloxía.



O axente activo do fármaco é 250 microgramos de exenatido.
Adicionais son o acetato de sodio trihidrato, o ácido acético glacial, o manitol, o metacresol e a auga para a inxección.
Baeta está dispoñible en forma de xeringas e unha solución estéril para a inxección baixo a pel 60 minutos antes de comer pola mañá e á noite.


A Baeta recoméndase no tratamento da diabetes mellitus non dependente da insulina (tipo II) co fin de facilitar o control glicémico:
- en forma de monoterapia - no contexto dunha dieta estricta con baixo contido de carbohidratos e unha actividade física factible,
- en terapia combinada:
- como complemento a medicamentos para reducir o azucre (metformina, tiazolidinione, derivados da sulfonilurea),
- para uso con metformina e insulina basal.
Neste caso, os derivados da sulfonilurea poden requirir unha redución da dosificación. Ao usar Byeta, pode reducir inmediatamente a dose habitual nun 20% e axustala baixo o control da glicemia.
Para outros medicamentos, non se pode cambiar o modo inicial de administración.
Oficialmente, recoméndase prescribir medicamentos de clase incretina en combinación con outros axentes hipoglucémicos para mellorar a súa acción e atrasar o nomeamento de insulina.
O uso de exenatide non está indicado para:

- Alta susceptibilidade individual ás substancias en que consiste o medicamento,
- diabetes mellitus dependente da insulina (tipo I),
- insuficiencia renal ou hepática descompensada,
- enfermidades do sistema dixestivo, acompañadas de paresis (diminución da contractilidade) do estómago,
- embarazo e lactación materna,
- pancreatite aguda ou anteriormente sufrida.
Non prescribirlles aos nenos ata que cheguen á idade adulta.
Débese ter precaución co uso combinado de exenatidas e preparados orais que requiran unha rápida absorción do tracto dixestivo: deben tomarse como moi tarde unha hora antes da inxección de Bayet ou na comida que non estea relacionada coa súa administración.
A frecuencia de eventos adversos cando se usa Byet é do 10 ao 40%, exprésanse principalmente en náuseas transitorias e vómitos na fase inicial do tratamento. Ás veces poden producirse reaccións locais no lugar da inxección.
Análogos da droga

A diabetes ten medo a este remedio, coma o lume.
Só tes que solicitar ...
Por regra xeral, a cuestión de substituír Bayet por outro recurso pode xurdir nas seguintes condicións:
- o medicamento non reduce a glicosa,
- os efectos secundarios están intensamente manifestados,
- O prezo é demasiado alto.

Os medicamentos xenéricos de Baeta -fármacos con equivalencia terapéutica e biolóxica comprobados- non.
Os seus análogos completos baixo licenza de Lilly and Company son producidos por Bristol-Myers Squibb Co (BMS) e AstraZeneca.
Algúns países comercializan Byetu baixo a marca farmacéutica Bydureon.
Baeta Long é un axente hipoglucémico co mesmo axente activo (exenatida), só de acción prolongada. O análogo absoluto de Baeta. Modo de uso: unha inxección subcutánea cada 7 días.
O grupo de medicamentos similares á incretina tamén inclúe Victoza (Dinamarca) - un medicamento que reduce o azucre, a sustancia activa é a liraglutida. Por propiedades terapéuticas, indicacións e contraindicacións, é similar a Baete.
Os agonistas de Incretina teñen unha única forma de dosificación: unha inxección.
O segundo grupo da clase de medicamentos por incretina está representado por fármacos que suprimen a produción da enzima dipeptidil peptidasa (DPP-4). Teñen diversas estruturas moleculares e propiedades farmacolóxicas.

Os inhibidores do DPP-4 inclúen Januvia (Países Baixos), Galvus (Suíza), Transgenta (Alemaña), Ongliza (EUA).
Do mesmo xeito que Baeta e Victoza, aumentan os niveis de insulina aumentando a duración das incretinas, inhiben a produción de glucagón e estimulan a rexeneración das células pancreáticas.
Simplemente non afecte a taxa de liberación do estómago e non contribúa á perda de peso.
A indicación para o uso deste grupo de fármacos tamén é a diabetes mellitus non dependente da insulina (tipo II), en forma de monoterapia ou xunto con outros fármacos que diminúen o azucre.
Tomar doses terapéuticas non provoca unha caída do azucre no sangue, xa que cando se alcanza o seu índice fisiolóxico, a supresión do glucagón cesa.
Unha das vantaxes é a súa forma de dosificación en forma de comprimidos para administración oral, o que lle permite introducir o medicamento no corpo sen recorrer á inxección.
Forma de dosificación
Solución para administración subcutánea.
1 ml de solución contén:
substancia activa: exenatida 250 mcg,
excipientes: acetato de sodio trihidrato 1,59 mg, ácido acético 1,10 mg, manitol 43,0 mg, metacresol 2,20 mg, auga para a inxección q.s. ata 1 ml.
Solución transparente incolora.
Propiedades farmacolóxicas
O exenatida (Exendin-4) é un agonista do receptor do polipéptido tipo glucagón e é un amidopeptido de 39 aminoácidos. As incretinas, como o péptido-1 de tipo glucagón (GLP-1), melloran a secreción de insulina dependente da glicosa, melloran a función das células beta, suprimen a secreción inadecuada de glucagón e ralentizan o baleiro gástrico despois de entrar no torrente sanguíneo xeral dos intestinos. O exenatide é un poderoso mimético de incretina que mellora a secreción de insulina dependente da glicosa e ten outros efectos hipoglicémicos inherentes ás incretinas, o que mellora o control glicémico en pacientes con diabetes tipo 2.
A secuencia de aminoácidos de exenatido corresponde parcialmente á secuencia do GLP-1 humano, como resultado do que se une e activa os receptores de GLP-1 en humanos, o que conduce a unha maior síntese e secreción de insulina dependente da glicosa de células beta pancreáticas coa participación de AMP cíclico e / ou outra sinalización intracelular. xeitos. O exenatide estimula a liberación de insulina das células beta en presenza dunha maior concentración de glicosa. Exenatide difire na estrutura química e na acción farmacolóxica das insulinas, derivados da sulfonilurea, derivados da D-fenilalanina e meglitinidas, biguanidas, tiazolidiniones e inhibidores da alfa-glucosidasa.
Exenatide mellora o control glicémico en pacientes con diabetes tipo 2 debido aos seguintes mecanismos.
Secreción de insulina dependente da glicosa: en condicións hiperglicémicas, o exenatido aumenta a secreción dependente da glicosa de insulina das células beta do páncreas. Esta secreción de insulina cesa cando a concentración de glicosa no sangue diminúe e achégase á normalidade, reducindo así o risco potencial de hipoglucemia.
A primeira fase da resposta á insulina: A secreción de insulina durante os primeiros 10 minutos, coñecida como a "primeira fase da resposta á insulina", está ausente en pacientes con diabetes tipo 2. Ademais, a perda da primeira fase da resposta á insulina é un prexuízo da función das células beta na diabetes tipo 2. A administración de exenatide restaura ou mellora significativamente a primeira e segunda fases da resposta á insulina en pacientes con diabetes tipo 2.
Secreción de glágono: en pacientes con diabetes mellitus tipo 2 contra o fondo de hiperglicemia, a administración de exenatide suprime a secreción excesiva de glucagón.Non obstante, o exenatido non interfire coa resposta normal do glucagón á hipoglucemia.
A inxestión de alimentos: a administración de exenatido conduce a unha diminución do apetito e unha diminución da inxesta de alimentos.
Baleirado gástrico: demostrouse que a administración de exenatido inhibe a motilidade gástrica, o que retarda o seu baleirado. En pacientes con diabetes mellitus tipo 2, a terapia con exenatida en monoterapia e en combinación con preparados de metformina e / ou sulfonilurea leva a unha diminución da concentración de glicosa en sangue en xaxún, a concentración de glicosa no sangue posprandial, así como a HbA1c, mellorando así o control glicémico nestes pacientes.
Farmacocinética
Despois da administración subcutánea a pacientes con diabetes mellitus tipo 2, o exenatido é absorbido rapidamente e alcanza as concentracións plasmáticas medias máximas despois de 2,1 horas. A concentración máxima media (Cmax) é de 211 pg / ml e a área total baixo a curva concentración-tempo (AUC)0-int) é de 1036 pg x h / ml despois da administración subcutánea dunha dose de exenatida de 10 μg. Cando está exposto a exenatida, a AUC aumenta en proporción ao aumento da dose de 5 μg a 10 μg, mentres que non hai un aumento proporcional de Cmax. O mesmo efecto observouse coa administración subcutánea de exenatida no abdome, a coxa ou o ombreiro.
O volume de distribución de exenatido despois da administración subcutánea é de 28,3 litros.
Metabolismo e excreción
O exenatido é principalmente excretado pola filtración glomerular seguido da degradación proteolítica. O tempo de exenatida é de 9,1 l / h ea vida media final de 2,4 horas. Estas características farmacocinéticas de exenatide son independentes á dose. As concentracións medidas de exenatido determínanse aproximadamente 10 horas despois da dose.
Grupos especiais de pacientes
Pacientes con insuficiencia renal
En pacientes con insuficiencia renal leve ou moderada (liberación de creatinina de 30-80 ml / min), a eliminación de exenatide non é significativamente diferente da depuración en suxeitos con función renal normal, polo tanto, non é necesario axustar a dose do medicamento. Non obstante, en pacientes con insuficiencia renal en fase final sometidos a diálise, a liberación media redúcese a 0,9 l / h (fronte a 9,1 l / h en suxeitos sans).
Pacientes con alteración da función hepática
Dado que o exenatido é principalmente excretado polos riles, crese que a función hepática alterada non cambia a concentración de exenatida no sangue. Os maiores A idade non afecta ás características farmacocinéticas do exenatido. Polo tanto, os pacientes anciáns non están obrigados a realizar axuste de dose.
Nenos Non se estudou a farmacocinética de exenatida en nenos.
Adolescentes (de 12 a 16 anos)
Nun estudo farmacocinético realizado con pacientes con diabetes mellitus tipo 2 no grupo de idade de 12 a 16 anos, a administración de exenatida a unha dose de 5 μg acompañouse de parámetros farmacocinéticos similares aos observados na poboación adulta.
Non hai diferenzas clínicamente significativas entre homes e mulleres na farmacocinética de exenatida. Carreira A raza non ten efectos significativos na farmacocinética de exenatida. Non se require axuste da dose en función da orixe étnica.
Pacientes obesos
Non hai unha correlación marcada entre o índice de masa corporal (IMC) e a farmacocinética exenátida. Non se require axuste de dose baseado no IMC.
Indicacións de uso
A diabetes mellitus tipo 2 como monoterapia ademais da dieta e exercicio para conseguir un control glicémico adecuado.
Terapia combinada
A diabetes mellitus tipo 2 como terapia adicional para a metformina, un derivado da sulfonilurea, tiazolidinione, unha combinación de metformina e un derivado de sulfonilurea ou metformina e tiazolidinione en ausencia dun control glicémico adecuado. A diabetes mellitus tipo 2 como terapia adicional para a combinación de insulina basal e preparados de metformina para mellorar o control glicémico.
Contraindicacións
- Hipersensibilidade a exenatidas ou excipientes que compoñen o medicamento
- A diabetes mellitus tipo 1 ou a presenza de cetoacidosis diabética
- Insuficiencia renal grave (eliminación de creatinina Monoterapia
As reaccións adversas que se produciron máis a miúdo que en casos individuais enuméranse de acordo coa seguinte gradación: moi a miúdo (≥10%), a miúdo (≥1%, 0,1%, 0,01%, terapia combinada
As reaccións adversas que se produciron máis a miúdo que en casos individuais figuran en función da seguinte gradación: moi a miúdo (≥10%), a miúdo (≥1%, 0,1%, 0,01%, NOME E DIRECCIÓN XURÍDICA DO TITULAR (PROPIETARIO) CERTIFICADO DE INSCRICIÓN
AstraZeneca UK Limited, Reino Unido 2 Kingdom Street, Londres W2 6BD, Reino Unido AstraZeneca UK Limited, Reino Unido 2 Kingdom Street, Londres W2 6BD, Reino Unido
FABRICANTE
Baxter Pharmaceutical Solutions ELC, EUA
927 South Curry Pike, Bloomington, Indiana, 47403, EUA
Baxter Pharmaceutical Solutions LLC, Estados Unidos
927 South Curry Pike, Bloomington, Indiana 47403, EUA
ENCHE (EMBALA PRIMARIA)
1. Baxter Pharmaceutical Solutions ELC, Estados Unidos 927 South Curry Pike, Bloomington, Indiana, 47403, Estados Unidos Baxter Pharmaceutical Solutions LLC, Estados Unidos 927 South Curry Pike, Bloomington, Indiana 47403, EUA (recheo de cartuchos)
2. Sharp Corporation, Estados Unidos 7451 Keebler Way, Allentown, PA, 18106, EUA Sharp Corporation, Estados Unidos 7451 Keebler Way, Allentown, Pensilvania, 18106, EUA (conxunto de cartuchos nunha xeringa)
ENVASE DE EMBALADOR (SECUNDARIO (CONSUMIDOR))
Enestia Belgium NV, Bélxica
Kloknerstraat 1, Hamont-Ahel, B-3930,
Bélxica Enestia Belgium NV, Bélxica
Klocknerstraat 1, Hamont-Achel, B-3930, Bélxica
CONTROL DE CALIDADE
AstraZeneca UK Limited, Reino Unido
Parque empresarial Silk Road, Mcclesfield, Cheshire, SK10 2NA, Reino Unido
AstraZeneca UK Limited, Reino Unido brSilk Road Business Park, Macclesfield, Cheshire, SK10 2NA, Reino Unido
Nome, dirección da organización autorizada polo titular ou propietaria do certificado de rexistro do medicamento para uso médico para aceptar reclamacións do consumidor:
Representación de AstraZeneca UK Limited, Reino Unido,
en Moscova e AstraZeneca Pharmaceuticals LLC
125284 Moscova, r. Running, 3, páx. 1
Baeta ou Victoza: que é mellor?
Ambos os dous fármacos pertencen ao mesmo grupo - os análogos sintéticos da incretina, teñen efectos terapéuticos similares.
Pero Victoza ten un efecto máis pronunciado que axuda a reducir o peso dos pacientes obesos con diabetes tipo II.
Victoza ten un efecto máis longo, e recoméndase que as inxeccións subcutáneas do fármaco sexan administradas unha vez ao día e independentemente da inxestión de alimentos, mentres que Bayetu debe administrarse dúas veces ao día unha hora antes das comidas.
O prezo de venda de Viktoza nas farmacias é maior.
O médico asistente toma unha decisión sobre a elección do medicamento, tendo en conta as características individuais do paciente, a gravidade dos efectos secundarios e avaliando o grao de evolución benigna da enfermidade.