Insulina lantus e os seus análogos igualmente eficaces
Insulina Lantus (Glargine): Descubre todo o que necesitas. A continuación atoparás escrito en lingua simple. Lea cantas unidades necesita introducir e cando, como calcular a dose, como usar a xeringa Lantus Solostar. Comprende canto tempo despois da inxección comeza a actuar este medicamento, que insulina é mellor: Lantus, Levemir ou Tujeo. Dáse numerosas críticas de pacientes con diabetes tipo 2 e 1.
Glargin é unha hormona de longa acción producida pola reputada empresa internacional Sanofi-Aventis. Quizais esta sexa a insulina de acción longa máis popular entre os diabéticos de fala rusa. As súas inxeccións hai que complementalas con métodos de tratamento que permitan manter estable o azucre no sangue 3,9-5,5 mmol / l estable 24 horas ao día, como en persoas saudables. Un sistema que leva diabéticos desde hai máis de 70 anos permite que adultos e nenos con diabetes se protexan de complicacións formidables.
Lea as respostas ás preguntas:
 Long insulin Lantus: un artigo detallado
Long insulin Lantus: un artigo detallado
Teña en conta que a Lantus de insulina estragada parece tan transparente como fresca. Pola aparición da droga é imposible determinar a súa calidade. Debe non mercar insulina e medicamentos caros das mans, segundo anuncios privados. Recibe medicamentos contra a diabetes de farmacias respectables que seguen as regras de almacenamento
Instrucións de uso
Ao inxectar a preparación de Lantus, como calquera outro tipo de insulina, cómpre seguir unha dieta.
Opcións de dieta segundo o diagnóstico:
Moitos diabéticos que inxectan insulina glargina consideran imposible evitar ataques de hipoglucemia. De feito, pode manter o azucre normal estable incluso con enfermidades autoinmunes graves. E máis aínda, con diabetes tipo 2 relativamente leve. Non é necesario aumentar artificialmente o nivel de glicosa no sangue para asegurarse de hipoglicemia perigosa. Mira un vídeo que discute este problema. Aprende a equilibrar as doses de nutrición e insulina.
| Embarazo e lactación materna | O máis probable é que Lantus poida usarse con seguridade para baixar o azucre nas mulleres embarazadas. Non se atoparon danos nin a mulleres nin a nenos. Non obstante, hai menos datos sobre este medicamento que sobre a insulina. Pícalle con calma se o médico o nomeou. Intente facelo sen insulina, seguindo a dieta correcta. Lea os artigos "" e "" para máis detalles. |
| Interacción con outros medicamentos | Entre os medicamentos que poden mellorar os efectos da insulina inclúense comprimidos que reducen o azucre, así como inhibidores da ACE, disopiramidas, fibratos, fluoxetina, inhibidores da MAO, pentoxifilina, propoxifeno, salicilatos e sulfonamidas. Debilitamos a acción das inxeccións de insulina: danazol, diazoxido, diuréticos, glucagón, isoniazido, estróxenos, xestagens, derivados da fenotiazina, somatotropina, epinefrina (adrenalina), salbutamol, terbutalina e hormonas tiroideas, inhibidores da protease, olanzapina. Falade co teu médico sobre todos os medicamentos que toma. |

| Sobredose | O azucre no sangue pode diminuír significativamente. Hai risco de conciencia deteriorada, coma, danos cerebrais irreversibles e incluso morte. Para a insulina glargina prolongada, este risco é menor que para as drogas con acción corta e ultrahort. Lea como proporcionar ao paciente coidado na casa e nunha instalación médica. |
| Formulario de lanzamento | Insulin Lantus véndese en cartuchos de 3 ml de vidro claro e incoloro. Os cartuchos pódense montar en xeringas desbotables SoloStar. Pode atopar este medicamento envasado en frascos de 10 ml. |
| Termos e condicións de almacenamento | Para evitar estragar unha droga valiosa, estúdaos e séguelos atentamente. A vida útil é de 3 anos. Manter fóra do alcance dos nenos. |
| Composición | A sustancia activa é a insulina glargina. Excipientes - metacresol, cloruro de cinc (correspondente a 30 μg de cinc), 85% glicerol, hidróxido sódico e ácido clorhídrico - ata pH 4, auga para a inxección. |

Vexa a continuación para máis información.
Lantus é unha droga de que acción? ¿É longo ou curto?
Lantus é unha insulina de longa acción. Cada inxección deste medicamento reduce o azucre no sangue dentro das 24 horas. Non obstante, unha inxección por día non é suficiente. recomenda encarecidamente a inxección de insulina longa dúas veces ao día, mañá e á noite. El cre que Lantus aumenta o risco de cancro, e é mellor cambiar a Levemir para evitar isto. Vexa o vídeo para máis detalles. Ao mesmo tempo, aprende a almacenar adecuadamente a insulina para que non se deteriore.
Hai quen busca por algunha razón insulina curta chamada Lantus. Tal droga non está á venda e nunca o foi.
Pode inxectar insulina estendida pola noite e pola mañá, así como inxectar un dos seguintes medicamentos antes das comidas: Actrapid, Humalog, Apidra ou NovoRapid. Ademais do anterior, hai varios tipos de insulina de acción rápida que se libera na Federación Rusa e nos países da CEI. Non intente substituír inxeccións de insulina curta ou ultrahort antes das comidas por grandes doses de tempo. Isto levará ao desenvolvemento de complicacións agudas e, eventualmente, crónicas da diabetes.
Lea sobre os tipos de insulina rápida que se poden combinar con Lantus:
Crese que Lantus non ten un pico de acción, pero reduce o azucre uniformemente durante 18-24 horas. Non obstante, moitos diabéticos nas súas críticas sobre os foros afirman que aínda hai un pico, aínda que débil.
A insulina glargina actúa con máis precisión que outros medicamentos de duración media. Non obstante, funciona aínda máis suave e cada unha das súas inxeccións dura ata 42 horas. Se as finanzas o permiten, considere substituír Tresib por un novo medicamento.
Cantas unidades Lantus pinchar e cando? Como calcular a dose?
A dose óptima de insulina longa, así como o calendario das inxeccións, dependen das características do curso da diabetes no paciente. A pregunta que formulaches debe abordarse individualmente. Lea o artigo "". Actúa tal e como está escrito nela.
Os esquemas terapéuticos universais preparados coa insulina non poden proporcionar azucre normal no sangue, aínda que o paciente sexa diabético. Polo tanto, non recomenda o seu uso e o sitio non escribe sobre eles.
Tratamento da diabetes coa insulina - por onde comezar:
Cando é mellor apuñalar Lantus: á noite ou á mañá? É posible pospoñer unha inxección nocturna pola mañá?
As inxeccións de insulina estendida e de mañá son necesarias para diferentes fins. As preguntas sobre o seu propósito e a selección de dosificación deben abordarse independentemente. Por regra xeral, a maioría das veces hai problemas co índice de azucre pola mañá cun estómago baleiro. Para volver á normalidade, realice unha inxección de insulina prolongada durante a noite.
Se un diabético ten un nivel de glicosa no sangue normal pola mañá cun estómago baleiro, entón non debe inxectar Lantus pola noite.
A inxección matinal de insulina longa está deseñada para manter o azucre normal durante o día nun estómago baleiro. Non pode tentar substituír a inxección dunha gran dose do medicamento Lantus pola mañá a introdución de insulina rápida antes das comidas. Se o azucre adoita saltar despois de comer, debes usar ao mesmo tempo dous tipos de insulina: prolongada e rápida. Para determinar se necesitas inxectar insulina longa pola mañá, terás que morir de fame un día e seguir a dinámica da glicosa no sangue.
Non se pode aprazar unha inxección nocturna pola mañá. Se ten elevado azucre pola mañá cun estómago baleiro, non intente extinguilo cunha gran dose de insulina longa. Use isto para corto ou ultrahort preparados.Aumente a súa dose de insulina Lantus á noite seguinte. Para ter azucre normal pola mañá cun estómago baleiro, cómpre cear cedo - 4-5 horas antes de durmir. Se non, as inxeccións de insulina longa durante a noite non axudarán, por moito que se administre a dose.
Podes atopar outros sitios esquemas máis sinxelos de usar insulina Lantus que os ensinados. Oficialmente, recoméndase facer unha inxección diaria.
Non obstante, os sinxelos réximes de insulinoterapia non funcionan ben. Os diabéticos que os usan sofren frecuentes ataques de hipoglucemia e picos de azucre no sangue. Co tempo, desenvolven que acurtan a vida ou converten a unha persoa con discapacidade. Para controlar ben a diabetes tipo 1 ou tipo 2, cómpre seguir, estudar e facer o que está escrito nela.
Cal é a dose máxima de insulina Lantus ao día?
Non hai unha dose máxima diaria de insulina Lantus establecida oficialmente. Recoméndase aumentala ata que o azucre no sangue dun diabético sexa máis ou menos normal.
En revistas médicas, describíronse casos de pacientes obesos con diabetes tipo 2 que recibían 100-150 unidades deste medicamento ao día. Non obstante, canto maior sexa a dose diaria, máis problemas provoca a insulina.
O nivel de glicosa salta continuamente, a miúdo hai ataques de hipoglucemia. Para evitar estes problemas, cómpre observar e inxectar doses baixas de insulina, que lle corresponde.
Debe seleccionarse unha dose adecuada de tarde e mañá de insulina Lantus individualmente. É moi diferente segundo a idade, o peso corporal do paciente e a gravidade da diabetes. Se necesitas inxectar máis de 40 unidades ao día, estás a facer algo mal. O máis probable é que non siga estrictamente unha dieta baixa en carbohidratos. Ou tentando substituír inxeccións de insulina rápida antes das comidas coa introdución de grandes doses de glargina.
Os pacientes con sobrepeso con diabetes tipo 2 están fortemente animados a facer exercicio. A actividade física aumentará a sensibilidade do teu corpo á insulina. Isto permitirá prescindir de doses moderadas do medicamento. Pregunta que é Qi-running.

Algúns pacientes son máis propensos a tirar ferro no ximnasio que a correr. Tamén axuda.
Insulina lantus e os seus análogos igualmente eficaces. Solicitude de condicións especiais e enfermidades crónicas
Neste artigo, pode ler as instrucións para usar o medicamento Lantus . Ofrece comentarios dos visitantes do sitio - aos consumidores deste medicamento, así como as opinións dos médicos especialistas sobre o uso de Lantus na súa práctica. Unha gran solicitude é engadir activamente as súas críticas sobre o medicamento: o medicamento axudou ou non axudou a desfacerse da enfermidade, que complicacións e efectos secundarios foron observados, posiblemente non anunciados polo fabricante na anotación. Análogos de Lantus en presenza de análogos estruturais dispoñibles. Uso para o tratamento da diabetes mellitus insulinodependente en adultos, nenos, así como durante o embarazo e a lactación. A composición da droga.
Lantus - é un análogo da insulina humana. Obtenido por recombinación de bacterias de ADN da especie Escherichia coli (E. coli) (cepas K12). Ten unha baixa solubilidade nun ambiente neutral. Como parte da preparación de Lantus, é completamente soluble, que está asegurada polo ambiente ácido da solución de inxección (pH = 4). Despois da introdución na graxa subcutánea, a solución, debido á súa acidez, entra nunha reacción de neutralización coa formación de microprecipitados, a partir dos cales se liberan constantemente pequenas cantidades de insulina glargina (a substancia activa da preparación de Lantus), proporcionando un perfil liso (sen picos) da curva de concentración-tempo, así como maior duración da acción da droga.
Os parámetros de unión aos receptores de insulina da insulina glargina e da insulina humana están moi próximos.A insulina en glulina ten un efecto biolóxico similar á insulina endóxena.
A acción máis importante da insulina é a regulación do metabolismo da glicosa. A insulina e os seus análogos reducen a glicosa no sangue ao estimular a absorción de glicosa por tecidos periféricos (especialmente o músculo esquelético e o tecido adiposo), ademais de inhibir a formación de glicosa no fígado (gluconeoxénese). A insulina inhibe a lipólise e proteólise do adipocito, aumentando a síntese de proteínas.
O aumento da duración de acción da insulina glargina débese directamente á súa baixa taxa de absorción, o que permite que o medicamento se use unha vez ao día. O inicio da acción en media é de 1 hora despois da administración de sc. A duración media da acción é de 24 horas, o máximo é de 29 horas.A natureza da acción da insulina e os seus análogos (por exemplo, insulina glargine) ao longo do tempo poden variar significativamente tanto en pacientes diferentes coma nun mesmo paciente.
A duración do medicamento Lantus débese á súa introdución na graxa subcutánea.
Insulina glargina + excipientes.
Un estudo comparativo das concentracións de insulina glargina e insulina isófana despois da administración subcutánea en soro sanguíneo en persoas sanas e pacientes con diabetes mellitus revelou unha absorción máis lenta e significativamente máis longa, así como a ausencia dunha concentración máxima na insulina glargina en comparación coa insulina-isofan.
Con s / c administración do medicamento 1 vez ao día, conséguese unha concentración media estable de insulina glargina no sangue 2-4 días despois da primeira dose.
Con administración intravenosa, a semivida de insulina glargina e a insulina humana son comparables.
Nunha persoa con graxa subcutánea, a insulina glargina é parcialmente cortada do extremo carboxilo (C-terminal) da cadea B (cadea beta) para formar 21A-Gly-insulina e 21A-Gly-des-30B-Thr-insulina. No plasma están presentes tanto insulina glargina como os seus produtos de escisión.
- diabetes mellitus que precisa tratamento con insulina en adultos, adolescentes e nenos maiores de 6 anos,
- diabetes mellitus que require tratamento con insulina en adultos, adolescentes e nenos maiores de 2 anos (para a forma SoloStar).
Solución para administración subcutánea (cartuchos de 3 ml en plumas de xeringa OptiSet e OptiKlik).
Unha solución para administración subcutánea (cartuchos de 3 ml en xeringas de Lantus SoloStar).
Instrucións de uso e esquema de uso
Lantus OptiSet e OptiKlik
A dose do medicamento e a hora do día para o seu manexo establécense de xeito individual. Lantus adminístrase de forma subcutánea unha vez ao día, sempre á mesma hora. O Lantus debe inxectarse na graxa subcutánea do abdome, o ombreiro ou a coxa. Os sitios de inxección deberían alternar con cada nova administración do medicamento dentro das áreas recomendadas para a administración de sc do medicamento.
O medicamento pode usarse tanto como monoterapia como en combinación con outras drogas hipoglucémicas.
Ao transferir un paciente de insulinas de longa ou media duración de acción a Lantus, pode ser necesario axustar a dose diaria de insulina basal ou cambiar a terapia antidiabética concomitante (doses e réxime de administración de insulinas de acción curta ou os seus análogos, así como doses de fármacos hipoglicémicos orais).
Ao transferir a un paciente dunha dobre administración de insulina-isofano a unha única inxección de Lantus, a dose diaria de insulina basal debe reducirse nun 20-30% nas primeiras semanas de tratamento co fin de reducir o risco de hipoglucemia durante a noite e primeiras horas da mañá. Durante este período, unha diminución da dose de Lantus debería compensarse cun aumento das doses de insulina de acción curta, seguido dun axuste individual do réxime de dosificación.
Do mesmo xeito que ocorre con outros análogos da insulina humana, os pacientes que reciben altas doses de drogas debido á presenza de anticorpos contra a insulina humana poden experimentar un aumento na resposta á insulina ao cambiar a Lantus. No proceso de cambio a Lantus e nas primeiras semanas posteriores a ela, requírese un control minucioso da glicosa no sangue e, se é necesario, unha corrección do réxime de dosificación de insulina.
No caso dunha mellor regulación do metabolismo e do aumento da sensibilidade á insulina, pode ser necesaria unha maior corrección do réxime de dosificación. O axuste da dose tamén pode ser requirido, por exemplo, cando se modifica o peso corporal, o estilo de vida, a hora do día para a administración de medicamentos ou cando se produzan outras circunstancias que aumenten a predisposición ao desenvolvemento de hipoxecemia ou hiperglicemia.
Non se debe administrar o medicamento iv. Na introdución da dose habitual, destinada á administración de sc, pode provocar o desenvolvemento dunha hipoglucemia grave.
Antes da administración, ten que asegurarse de que as xeringas non conteñan residuos doutros medicamentos.
Normas de uso e manipulación da droga
Bolígrafos precargados OptiSet
Antes do uso, inspeccione o cartucho dentro da pluma de xeringa. Debe usarse só se a solución é transparente, incolora, non contén partículas sólidas visibles e, en coherencia, aseméllase á auga. As plumas xeringas OptiSet baleiras non están destinadas á súa reutilización e deben ser destruídas.
Para previr a infección, unha pluma de xiringa precargada está destinada a un só paciente e non pode ser transferida a outra persoa.
Manexo da seringa Pen OptiSet
Para cada uso posterior, use sempre unha agulla nova. Use só agullas adecuadas para a pluma de xeringa OptiSet.
Antes de cada inxección, sempre se debe realizar unha proba de seguridade.
Se se emprega unha nova pluma xeringa OptiSet, a proba de preparación debe realizarse empregando 8 unidades previamente seleccionadas polo fabricante.
O selector de dose só se pode xirar nunha dirección.
Non xire nunca o selector de dose (cambio de dose) despois de premer o botón de inicio da inxección.
Se outra persoa fai unha inxección ao paciente, deberase ter especial coidado para evitar lesións e infeccións por unha enfermidade infecciosa.
Non use nunca a lápiz xeringa OptiSet danada, así como se se sospeita un mal funcionamento.
É necesario ter unha xeringuilla OptiSet de reposición en caso de perda ou danos na usada.
Despois de eliminar o tapón da xeringa, verifique as marcas no depósito de insulina para asegurarse de que contén a insulina correcta. Tamén debe comprobarse o aspecto da insulina: a solución de insulina debe ser transparente, incolora, libre de partículas sólidas visibles e ter unha consistencia similar á auga. Non use a pluma xeringa OptiSet se a solución de insulina está turbia, manchada ou contén partículas estranxeiras.
Despois de quitar a tapa, conecte con coidado e firmemente a agulla á xeringa.
Comprobación da preparación da pluma xiringa para o seu uso
Antes de cada inxección, é necesario comprobar a dispoñibilidade do bolígrafo para ser usado.
Para unha pluma de xeringa nova e sen uso, o indicador de dose debe situarse no número 8, como o estableceu anteriormente o fabricante.
Se se usa unha pluma de xeringa, o dispensador debe xirarse ata que o indicador de dose pare no número 2. O dispensador xira nun só sentido.
Saque completamente o botón de inicio para facer a dose. Nunca xire o selector de dose despois de extraer o botón de inicio.
Débense retirar os tapóns de agulla exteriores e internos. Garda a tapa exterior para eliminar a agulla usada.
Sostendo a pluma de xiringa coa agulla orientada cara arriba, toque suavemente o depósito de insulina co dedo para que as burbullas de aire suban cara á agulla.
Despois diso, prema todo o botón de inicio.
Se se desprende unha pinga de insulina da punta da agulla, a pluma de xiringa e a agulla funcionan correctamente.
Se non aparece unha pinga de insulina na punta da agulla, debería repetir a proba de preparación da xeringa para ser utilizada ata que a insulina apareza na punta da agulla.
Selección de dose de insulina
Pódese establecer unha dose de 2 unidades a 40 unidades por incrementos de 2 unidades. Se se precisa unha dose superior a 40 unidades, debe administrarse en dúas ou máis inxeccións. Asegúrese de ter suficiente insulina para a súa dose.
A escala de insulina residual nun recipiente transparente para a insulina mostra a cantidade de insulina que queda aproximadamente na pluma de xeringa OptiSet. Esta escala non se pode usar para tomar unha dose de insulina.
Se o pistón negro está ao comezo da tira de cores, hai aproximadamente 40 unidades de insulina.
Se o pistón negro está no extremo da tira coloreada, hai aproximadamente 20 unidades de insulina.
O selector de dose debe virar ata que a frecha de dose indique a dose desexada.
A inxestión de dose de insulina
Hai que tirar o botón de inicio da inxección ata o límite para encher o bolígrafo de insulina.
Debe comprobarse se a dose desexada se acumula completamente. O botón de inicio móvese segundo a cantidade de insulina que quede no tanque de insulina.
O botón de inicio permite comprobar que dose se está marcando. Durante a proba, o botón de inicio debe manterse activado. A última liña ancha visible no botón de inicio mostra a cantidade de insulina tomada. Cando se mantén o botón de inicio, só é visible a parte superior desta liña ampla.
O persoal especializado debe explicar ao paciente a técnica de inxección.
A agulla é inxectada subcutaneamente. O botón de inicio da inxección debe ser presionado ata o límite. Un clic emerxente deterase cando se preme todo o botón de inicio da inxección. A continuación, debe manterse presionado o botón de inicio da inxección durante 10 segundos antes de tirar a agulla da pel. Isto asegurará a introdución de toda a dose de insulina.
Despois de cada inxección, a agulla debe ser eliminada da pluma de xiringa e descartada. Isto evitará infeccións, así como fugas de insulina, entrada de aire e posibles obstrucións da agulla. Non se poden reutilizar as agullas.
Despois diso, coloque o tapón para o bolígrafo.
Os cartuchos deben usarse xunto coa xiringa OptiPen Pro1 e de acordo coas recomendacións do fabricante do dispositivo.
As instrucións para o uso da xiringa OptiPen Pro1 sobre a instalación do cartucho, a conexión da agulla e a inxección de insulina deben seguir exactamente. Inspeccione o cartucho antes do uso. Debe usarse só se a solución é clara, incolora e non contén partículas sólidas visibles. Antes de instalar o cartucho na xeringa, o cartucho debe estar a temperatura ambiente durante 1-2 horas. Antes de inxectar, elimine as burbullas de aire do cartucho. É necesario seguir estrictamente as instrucións. Non se reutilizan os cartuchos baleiros. Se a pluma de xiringa OptiPen Pro1 está danada, non debes usala.
Se a pluma da xiringa é defectuosa, se é necesario, pódese administrar insulina ao paciente recollendo a solución do cartucho nunha xeringa de plástico (adecuada para a insulina a unha concentración de 100 UI / ml).
Sistema de cartuchos de clic óptico
O sistema de cartuchos OptiClick é un cartucho de vidro que contén 3 ml de solución de insulina glargina, que se coloca nun recipiente de plástico transparente cun mecanismo de pistón unido.
O sistema de cartuchos OptiClick debe empregarse co bolígrafo OptiClick de acordo coas instrucións de uso que se acompañan.
Se a pluma xeringa OptiClick está danada, substitúea por unha nova.
Antes de instalar o sistema de cartuchos na pluma xeringa OptiClick, debe estar a temperatura ambiente durante 1-2 horas. O sistema de cartuchos debe inspeccionarse antes da instalación.Debe usarse só se a solución é clara, incolora e non contén partículas sólidas visibles. Antes de inxectar, elimine as burbullas de aire do cartucho (coma se estiveses a usar unha pluma de xiringa). Non se reutilizan os sistemas de cartuchos baleiros.
Se a pluma da xiringa é defectuosa, pódese administrar insulina ao paciente escribindo a solución do cartucho nunha xeringa de plástico (adecuada para a insulina a unha concentración de 100 UI / ml).
Para previr a infección, só unha persoa debe usar a xeringa reutilizable.
Lantus SoloStar debe administrarse subcutaneamente unha vez ao día a calquera hora do día, pero todos os días á mesma hora.
En pacientes con diabetes mellitus tipo 2, Lantus SoloStar pode usarse tanto como monoterapia como en combinación con outros fármacos hipoglucémicos. Débense determinar e axustar individualmente as concentracións de glucosa en sangue, así como as doses e o tempo de administración ou administración de fármacos hipoglucemicos.
O axuste da dose tamén pode ser requirido, por exemplo, ao cambiar o peso corporal, o estilo de vida do paciente, cambiar o tempo de administración da dose de insulina ou noutras condicións que poidan aumentar a predisposición ao desenvolvemento de hipoxecemia ou hiperglicemia. Calquera cambio na dose de insulina debe realizarse con precaución e baixo supervisión médica.
Lantus SoloStar non é a insulina escollida para o tratamento da cetoacidosis diabética. Neste caso, deberá preferencia na introdución de insulina de acción curta. Nos esquemas de tratamento que inclúen inxeccións de insulina basal e prandial, o 40-60% da dose diaria de insulina en forma de insulina glargina adóitase administrar para satisfacer a necesidade de insulina basal.
En pacientes con diabetes mellitus tipo 2 que toman fármacos hipoglicémicos para a administración oral, a terapia combinada comeza cunha dose de insulina glargina 10 pezas 1 vez ao día e no réxime de tratamento posterior axústase individualmente.
Transición do tratamento con outros fármacos hipoglucémicos a Lantus SoloStar
Ao transferir un paciente dun réxime de tratamento usando insulina de duración media ou de longa duración a un réxime de tratamento usando a preparación Lantus SoloStar, pode ser necesario axustar o número (as doses) e o tempo de administración de insulina de acción curta ou o seu análogo durante o día ou cambiar as doses de medicamentos hipoglicémicos orais.
Ao transferir pacientes dunha única inxección de insulina-isofano durante un día a unha única administración dun medicamento durante o día, Lantus SoloStar non adoita cambiar a dose inicial de insulina (é dicir, a cantidade de unidades Lantus SoloStar ao día é igual á cantidade de insulina isofan ME por día).
Ao transferir aos pacientes de administrar insulina-isófano dúas veces durante o día a unha única inxección de Lantus SoloStar antes de durmir para reducir o risco de hipoglucemia durante a noite e primeiras horas da mañá, a dose diaria inicial de insulina glargina adoita reducirse nun 20% (en comparación coa dose diaria de insulina. isófano) e logo axústase en función da resposta do paciente.
Lantus SoloStar non debe mesturarse nin diluirse con outras preparacións de insulina. Asegúrese de que as xeringas non conteñan residuos doutras drogas. Cando se mestura ou se dilúe, o perfil de insulina glargina pode cambiar co paso do tempo.
Ao pasar da insulina humana ao fármaco Lantus SoloStar e durante as primeiras semanas posteriores a ela, recoméndase un coidado metabolico (control da concentración de glicosa no sangue) baixo supervisión médica, con corrección do réxime de dosificación de insulina se é necesario.Do mesmo xeito que ocorre con outros análogos da insulina humana, isto é especialmente certo para os pacientes que, debido á presenza de anticorpos contra a insulina humana, necesitan usar altas doses de insulina humana. Nestes pacientes, ao usar insulina glargina, pódese observar unha mellora significativa na reacción á administración da insulina.
Cun control metabólico mellorado e o aumento da sensibilidade tisular á insulina, pode ser necesario axustar o réxime de dosificación de insulina.
Mestura e cría
A droga Lantus SoloStar non debe mesturarse con outras insulinas. A mestura pode cambiar a relación tempo / efecto da droga Lantus SoloStar, así como levar á precipitación.
Grupos especiais de pacientes
A droga Lantus SoloStar pódese usar en nenos maiores de 2 anos. Non se estudou o uso en nenos menores de 2 anos.
En pacientes anciáns con diabete mellorable, recoméndase o uso de doses iniciais moderadas, o seu aumento lento e o uso de doses de mantemento moderadas.
O medicamento Lantus SoloStar é administrado como inxección sc. O medicamento Lantus SoloStar non está destinado á administración intravenosa.
A longa duración de acción da insulina glargina só se observa cando se introduce na graxa subcutánea. Na introdución da dose habitual subcutánea pode provocar unha hipoglucemia grave. Lantus SoloStar debe introducirse na graxa subcutánea do abdome, ombreiros ou cadeiras. Os sitios de inxección deben alternar con cada nova inxección dentro das áreas recomendadas para a administración de sc do medicamento. Como no caso doutro tipo de insulina, o grao de absorción e, en consecuencia, o comezo e a duración da súa acción, poden variar baixo a influencia da actividade física e outros cambios na condición do paciente.
Lantus SoloStar é unha solución clara, non unha suspensión. Polo tanto, non se necesita resuspensión antes do uso. En caso de mal funcionamento da pluma de xiringa Lantus SoloStar, pódese extraer insulina glargina do cartucho nunha xeringa (adecuada para insulina 100 UI / ml) e facer a inxección necesaria.
Normas de uso e manexo da xeringa pre-chea SoloStar
Antes do primeiro uso, a pluma de xiringa debe manterse a temperatura ambiente durante 1-2 horas.
Antes do uso, inspeccione o cartucho dentro da pluma de xeringa. Debe usarse só se a solución é transparente, incolora, non contén partículas sólidas visibles e, en coherencia, aseméllase á auga.
As xeringas baleiras de SoloStar non deben reutilizarse e hai que desaloxalas.
Para previr a infección, un bolígrafo pre-cuberto só o debe usar un paciente e non debe ser transferido a outra persoa.
Antes de usar a xiringa SoloStar, lea atentamente a información sobre o uso.
Antes de cada uso, conecte coidadosamente a nova agulla á xeringa e realice unha proba de seguridade. Só se deben empregar agullas compatibles con SoloStar.
Débense tomar precaucións especiais para evitar accidentes que impliquen o uso dunha agulla e a posibilidade de transmisión de infección.
En ningún caso debes usar a xiringa SoloStar se está danada ou non está seguro de que funcionará correctamente.
Sempre debería ter a man unha pluma de xiringa SoloStar no caso de que perdas ou danas unha copia existente da xeringa.
Se a pluma de xeringa SoloStar se garda no frigorífico, debe sacarse 1-2 horas antes da inxección prevista para que a solución tome a temperatura ambiente. A administración de insulina refrixerada é máis dolorosa. A pluma de xeringa usada SoloStar debe ser destruída.
A pluma de xeringa SoloStar debe estar protexida do po e da sucidade.A parte externa da xiringa SoloStar pódese limpar limpándoa cun pano húmido. Non mergullarse en líquido, enxágüe e lubrica a pluma xeringa SoloStar, xa que pode danala.
A pluma xeringa SoloStar dosifica con precisión insulina e é seguro de usar. Tamén require unha manipulación coidadosa. Evite situacións nas que se poidan producir danos na pluma xeringa SoloStar. Se sospeitas que se producen danos nunha instancia existente da pluma de xiringa SoloStar, use unha nova xeringa.
Etapa 1. Control da insulina
Debe comprobar a etiqueta na xiringa SoloStar para asegurarse de que contén a insulina axeitada. Para Lantus, a pluma de xiringa SoloStar é gris cun botón vermello para inxectar. Despois de eliminar o tapón da xeringa, a aparencia da insulina contida nela contrólase: a solución de insulina debe ser transparente, incolora, non conter partículas sólidas visibles e semellar a auga con consistencia.
Etapa 2. Conectando a agulla
Debe empregarse só agullas compatibles coa pluma xeringa SoloStar. Para cada inxección posterior, use sempre unha nova agulla estéril. Despois de quitar a tapa, a agulla debe instalarse coidadosamente na pluma de xiringa.
Etapa 3. Realización dunha proba de seguridade
Antes de cada inxección, é necesario realizar unha proba de seguridade e asegurarse de que o bolígrafo e a agulla funcionan ben e que se eliminen as burbullas de aire.
Mide unha dose igual a 2 unidades.
Débense retirar os tapóns de agulla exteriores e internos.
Colocando a pluma xeringa coa agulla cara arriba, toque suavemente o cartucho de insulina co dedo para que todas as burbullas de aire estean dirixidas cara á agulla.
Pulse completamente o botón de inxección.
Se a punta da agulla aparece insulina, isto significa que a pluma de xiringa e a agulla funcionan correctamente.
Se a punta da agulla non aparece insulina, pode repetirse o paso 3 ata que a insulina apareza na punta da agulla.
Etapa 4. Selección de dose
A dose pódese establecer cunha precisión de 1 unidade desde a dose mínima (1 unidade) ata a dose máxima (80 unidades). Se é necesario introducir unha dose superior a 80 unidades, deberán administrarse 2 ou máis inxeccións.
A xanela de dosificación debería mostrarse "0" despois da realización da proba de seguridade. Despois, pódese establecer a dose necesaria.
Etapa 5. Dose
Un médico debe informar ao paciente sobre a técnica de inxección.
A agulla debe introducirse baixo a pel.
O botón de inxección debe ser presionado completamente. Mantéñase nesta posición durante outros 10 segundos ata que se retire a agulla. Isto garante a introdución da dose seleccionada de insulina por completo.
Etapa 6. Eliminar e descartar a agulla
En todos os casos, a agulla despois de cada inxección debe ser eliminada e descartada. Isto garante a prevención da contaminación e / ou infección, o aire que entra no recipiente para a insulina e as fugas de insulina.
Ao eliminar e descartar a agulla, hai que tomar precaucións especiais. Siga as precaucións de seguridade recomendadas para eliminar e tirar agullas (por exemplo, a técnica dun tapón dunha soa man) para reducir o risco de accidentes relacionados coa agulla e para previr a infección.
Despois de quitar a agulla, pecha a pluma de xeringa SoloStar cun gorro.
- hipoglucemia: desenvólvese con maior frecuencia se a dose de insulina supera a necesidade dela,
- a conciencia "crepuscular" ou a súa perda,
- síndrome convulsiva
- fame
- irritabilidade
- suor fría
- taquicardia
- discapacidade visual
- retinopatía
- lipodistrofia,
- disgeusia,
- mialxia
- hinchazón
- reaccións alérxicas inmediatas á insulina (incluída a insulina glargina) ou compoñentes auxiliares do medicamento: reaccións xeneralizadas da pel, angioedema, broncoespasmo, hipotensión arterial, choque,
- vermelhidão, dor, picazón, urticaria, inchazo ou inflamación no lugar da inxección.
- nenos menores de 6 anos para Lantus OptiSet e OptiKlik (neste momento non hai datos clínicos sobre o uso),
- idade infantil ata 2 anos para Lantus SoloStar (falta de datos clínicos sobre uso),
- hipersensibilidade aos compoñentes da droga.
Embarazo e lactación
Con precaución, debe usarse Lantus durante o embarazo.
Para pacientes con diabetes mellitus anterior ou xestacional, é importante manter unha adecuada regulación metabólica durante todo o embarazo. No 1º trimestre de embarazo, a necesidade de insulina pode diminuír, no 2º e 3º trimestre pode aumentar. Inmediatamente despois do parto, a necesidade de insulina diminúe e, polo tanto, o risco de hipoglucemia aumenta. Nestas condicións, é fundamental un control minucioso da glicosa no sangue.
En estudos experimentais con animais non se obtiveron datos directos ou indirectos sobre os efectos embriotóxicos ou fetotóxicos da insulina glargina.
Non se realizaron ensaios clínicos controlados sobre a seguridade do medicamento Lantus durante o embarazo. Hai probas do uso de Lantus en 100 mulleres embarazadas con diabetes. O curso e o resultado do embarazo nestes pacientes non diferían dos das mulleres embarazadas diabéticas que recibiron outros preparativos de insulina.
En mulleres durante a lactación, pode ser necesaria unha corrección do réxime de dosificación de insulina e da dieta.
Uso en nenos
Actualmente non hai datos clínicos sobre o uso en nenos menores de 6 anos.
Uso en pacientes anciáns
En pacientes anciáns, o deterioro progresivo da función renal pode levar a unha diminución persistente dos requirimentos de insulina.
Lantus non é o fármaco escollido para o tratamento da cetoacidosis diabética. En tales casos, recoméndase a administración intravenosa de insulina de acción curta.
Debido á escasa experiencia con Lantus, non foi posible avaliar a súa eficacia e seguridade no tratamento de pacientes con funcións hepáticas deterioradas ou pacientes con insuficiencia renal moderada ou grave.
En pacientes con insuficiencia renal, a necesidade de insulina pode diminuír debido ao debilitamento dos seus procesos de eliminación. En pacientes anciáns, o deterioro progresivo da función renal pode levar a unha diminución persistente dos requirimentos de insulina.
En pacientes con insuficiencia hepática grave, a necesidade de insulina pode reducirse debido á diminución da capacidade de gluconeoxénese e biotransformación da insulina.
No caso de control ineficaz do nivel de glicosa no sangue, así como se hai tendencia a desenvolver hipoxecemia ou hiperglicemia, antes de proceder á corrección do réxime de dosificación, é necesario comprobar a exactitude do cumprimento do réxime de tratamento prescrito, os lugares de administración do fármaco e a técnica de inxección de sc competente. , considerando todos os factores que o inflúen.
O tempo de desenvolvemento da hipoglucemia depende do perfil de acción da insulina usada e pode, polo tanto, cambiar cun cambio no réxime de tratamento. Debido ao aumento do tempo que leva para a administración de insulina de longa acción ao usar Lantus, debería esperar unha menor probabilidade de desenvolver hipoglucemia nocturna, mentres que nas primeiras horas da mañá esta probabilidade é maior. Se a hipoglucemia ocorre en pacientes que reciben Lantus, debe considerarse a posibilidade de retardar a saída da hipoglucemia debido á acción prolongada da insulina glargina.
En pacientes nos que os episodios de hipoglucemia poden ter especial importancia clínica, incluído con estenosis severa das arterias coronarias ou vasos cerebrais (risco de desenvolver complicacións cardíacas e cerebrais de hipoglucemia), así como pacientes con retinopatía proliferativa, especialmente se non reciben tratamento de fotocoagulación (risco de perda de visión transitoria por hipoglucemia), débense observar precaucións especiais e controlarse con coidado. glicosa no sangue.
Os pacientes deben ser advertidos sobre as condicións nas que os síntomas dos precursores da hipoglucemia poden diminuír, ser menos pronunciados ou estar ausentes nalgúns grupos de risco, que inclúen:
- pacientes que melloraron notablemente a regulación da glicosa no sangue,
- pacientes que desenvolven gradualmente hipoglucemia
- pacientes maiores
- pacientes con neuropatía
- pacientes con longo curso de diabetes,
- pacientes con trastornos mentais
- pacientes transferidos de insulina de orixe animal a insulina humana,
- pacientes que reciben tratamento concomitante con outros fármacos.
Tales situacións poden levar ao desenvolvemento de hipoglucemia grave (con posible perda de coñecemento) antes de que o paciente se dea conta de que está a desenvolver unha hipoglucemia.
Se se observan niveis de hemoglobina glicada normal ou diminuída, hai que ter en conta a posibilidade de desenvolver episodios recorrentes de hipoglucemia non recoñecidos (especialmente pola noite).
O cumprimento dos pacientes co calendario de dosificación, dieta e dieta, o uso adecuado de insulina e o control de síntomas da hipoglucemia contribúen a unha redución significativa do risco de hipoglucemia. En presenza de factores que aumentan a predisposición á hipoglucemia, é necesaria unha observación especialmente coidada, porque pode ser necesario un axuste da dosificación de insulina. Estes factores inclúen:
- cambio do lugar de administración da insulina,
- aumento da sensibilidade á insulina (por exemplo, ao eliminar factores de estrés),
- actividade física inusual, aumentada ou prolongada,
- enfermidades intercurrentes acompañadas de vómitos, diarrea,
- violación da dieta e da dieta,
- saltada a comida
- consumo de alcol
- algúns trastornos endocrinos non compensados (por exemplo, hipotiroidismo, insuficiencia de adenohipófise ou córtex suprarrenal),
- tratamento concomitante con certos outros fármacos.
En enfermidades intercurrentes, é necesario un control máis intenso da glicosa no sangue. En moitos casos, realízase unha análise para a presenza de corpos cetonas na orina e a miúdo é necesaria a dosificación de insulina. A necesidade de insulina aumenta a miúdo. Os pacientes con diabetes tipo 1 deben seguir consumindo regularmente polo menos unha pequena cantidade de hidratos de carbono, incluso cando comen só en pequenos volumes ou a falta de capacidade para comer, así como con vómitos. Estes pacientes nunca deben deixar completamente de administrar insulina.
Os axentes hipoglicémicos orais, inhibidores da ACE, disopiramidas, fibratos, fluoxetina, inhibidores da MAO, pentoxifilina, dextropropoxifeno, antimicrobianos salicilados e sulfonamidas poden potenciar o efecto hipoglucemico da insulina e aumentar a predisposición ao desenvolvemento da hipoglucemia. Con estas combinacións, pode ser necesario un axuste da dose de insulina glargina.
Glucocorticosteroides (GCS), danazol, diazoxido, diuréticos, glucagón, isoniazido, estróxenos, proxestóxenos, derivados de fenotiazina, somatotropina, simpatomiméticos (por exemplo, epinefrina, salbutamol, terbutalina), hormonas tiroideas, clintazepina ) pode reducir o efecto hipoglucémico da insulina.Con estas combinacións, pode ser necesario un axuste da dose de insulina glargina.
Co uso simultáneo do medicamento Lantus con beta-bloqueantes, a clonidina, as sales de litio, o etanol (alcohol) son posibles tanto o fortalecemento como o debilitamento do efecto hipoglucémico da insulina. A pentamidina cando se combina coa insulina pode causar hipoglucemia, que ás veces é substituída por hiperglicemia.
Con uso simultáneo con fármacos con efecto simpatolítico, como beta-bloqueantes, clonidina, guanfacina e reserpina, é posible unha diminución ou ausencia de signos de contraregulación adrenérxica (activación do sistema nervioso simpático) co desenvolvemento da hipoglucemia.
O Lantus non debe mesturarse con outros preparados de insulina, nin ningún outro medicamento nin diluír. Cando se mestura ou se dilúe, o perfil da súa acción pode cambiar co paso do tempo, ademais, a mestura con outras insulinas pode provocar precipitación.
Análogos da droga Lantus
Análogos estruturais da sustancia activa:
- Insulina glargina,
- Lantus SoloStar.
Análogos do efecto terapéutico (fármacos para o tratamento da diabetes mellitus dependente da insulina):
- Actrapid
- Anvistat
- Apidra
- B. insulina
- Berlinulin,
- Biosulina
- Glicformina
- Glucobay,
- Depósito insulina C,
- Dibikor
- Mundial de insulina Isofan,
- Iletin
- Insulina Isofanicum,
- Cinta de insulina,
- Insulina Maxirapid B,
- Neutral soluble en insulina
- Insulina semilente,
- Insulina Ultralente,
- Insulina longa
- Insulina Ultralong,
- Insuman
- Intral
- Combina-insulina C
- Penetración de Levemir,
- Levemir Flexpen,
- Metformina
- Mikstard
- Monosuinsulin MK,
- Monotard
- NovoMiks,
- NovoRapid,
- Pensulin,
- Protafan
- Rinsulina
- Estilamina
- Thorvacard
- Tricor
- Ultratard
- Humalog,
- Humulín
- Cigapan
- Erbisol.
A falta de análogos do medicamento para a sustancia activa, pode facer clic nas ligazóns seguintes ás enfermidades das que axuda o correspondente medicamento e ver os análogos dispoñibles para efecto terapéutico.
Insulina Lantus (Glargine): Descubre todo o que necesitas. A continuación atoparás escrito en lingua simple. Lea cantas unidades necesita introducir e cando, como calcular a dose, como usar a xeringa Lantus Solostar. Comprende canto tempo despois da inxección comeza a actuar este medicamento, que insulina é mellor: Lantus, Levemir ou Tujeo. Dáse numerosas críticas de pacientes con diabetes tipo 2 e 1.
Glargin é unha hormona de longa acción producida pola reputada empresa internacional Sanofi-Aventis. Quizais esta sexa a insulina de acción longa máis popular entre os diabéticos de fala rusa. As súas inxeccións hai que complementalas con métodos de tratamento que permitan manter estable o azucre no sangue 3,9-5,5 mmol / l estable 24 horas ao día, como en persoas saudables. Un sistema que leva diabéticos desde hai máis de 70 anos permite que adultos e nenos con diabetes se protexan de complicacións formidables.
Lea as respostas ás preguntas:
 Long insulin Lantus: un artigo detallado
Long insulin Lantus: un artigo detallado
Teña en conta que a Lantus de insulina estragada parece tan transparente como fresca. Pola aparición da droga é imposible determinar a súa calidade. Debe non mercar insulina e medicamentos caros das mans, segundo anuncios privados. Recibe medicamentos contra a diabetes de farmacias respectables que seguen as regras de almacenamento
O uso da droga Lantus
A S / c adminístrase na rexión da parede abdominal anterior, músculo deltoide ou coxa unha vez ao día, ao mesmo tempo. A dose establécese individualmente. Para a administración de medicamentos, só se deben usar xeringas graduadas en 100 UI. Non se pode introducir Lantus dentro / dentro, xa que a introdución dunha dose normal para administración de sc pode levar ao desenvolvemento de hipoglucemia grave. O Lantus non debe mesturarse con ningunha outra insulina ou diluír, xa que isto pode cambiar o tempo / natureza do medicamento e levar á formación de sedimentos.
En pacientes con diabetes mellitus tipo II, Lantus pode usarse simultaneamente con axentes hipoglucemicos orais, neste caso, a dose inicial inicial de Lantus é de 10 UI / día, de 2 a 100 UI / día.
Transición doutra insulina. Ao transferir a insulina cunha duración media de acción ou de insulina de acción longa a Lantus, pode haber a necesidade de axuste da dose de insulina basal, así como un cambio no réxime de dosificación de axentes hipoglucémicos orais, análogos de insulina de acción curta.
Para reducir o risco de hipoglucemia nocturna ou hipoglucemia durante a madrugada, os pacientes que se trasladan de dúas veces administrando insulina humana a Lantus unha vez ao día necesitan reducir a dose de insulina básica nun 20-30% durante as primeiras semanas de tratamento. Tal redución da dose de insulina básica debe compensarse temporalmente cun aumento da dose de insulina administrada cos alimentos. Ao final do período preparatorio, corríxense de novo as doses de insulina.
Do mesmo xeito que ocorre con outros análogos de insulina, en pacientes que reciben altas doses de insulina debido á presenza de anticorpos contra a insulina humana, é posible mellorar a resposta á insulina durante a terapia con Lantus SoloStar, que require axuste da dose. Isto é especialmente importante a considerar en pacientes con sobrepeso, con cambio no estilo de vida.
Lantus adminístrase s / c 1 vez ao día, ao mesmo tempo, nunha dose seleccionada individualmente.
A pluma de xiringa permítelle introducir a droga no intervalo dunha única dose de 2 a 40 UI. Non se pode ingresar o medicamento dentro / dentro, xa que a introdución da dose habitual neste caso pode levar ao desenvolvemento de hipoglucemia grave.
Non hai diferenzas clínicamente significativas na insulina plasmática ou nos niveis de glicosa despois da administración do medicamento á parede abdominal anterior, músculo deltoide ou coxa. O sitio de inxección pódese cambiar en círculo.
É posible aplicar a droga só se a solución durante o exame visual é transparente e incoloro (ou practicamente incoloro), sen partículas visibles para o ollo. Inmediatamente antes da inxección, elimine a burbulla de aire da xeringa. Non está permitido mesturar a droga con outros axentes, xa que isto pode levar á formación dun precipitado. Cada vez para a inxección, use unha nova agulla na xeringa. Despois da inxección, a agulla debe ser eliminada e a pluma de xiringa gardada sen agulla.
Non hai necesidade de axitar o bolígrafo antes do uso. Antes do uso, a pluma de xiringa debe manterse durante 1-2 horas a temperatura ambiente.
Para conectar a agulla, retire a etiqueta protectora do recipiente da agulla sen eliminar os tapóns exteriores e internos da agulla. Conecte con precisión a agulla xunto coa tapa exterior exactamente ao depósito transparente (atornillando ou presionando, dependendo do tipo de agulla). Non coloque a agulla nun ángulo, xa que isto pode facer que a rotura ou a insulina saia do sistema e produza unha dosificación inadecuada. Ao engancharse, non preme demasiado a agulla. Debe asegurarse de que se prema o botón de dose.
Antes de cada inxección, débese realizar unha proba de seguridade. Para a primeira proba de seguridade, a dose debe ser de 8 unidades de insulina cando se usa unha xeringa nova, previamente sen uso. Asegúrese de que o indicador de dose indica o número 8. Se non é así, use unha nova xeringa. Extenda o botón de dose o máximo posible. Non devolva o interruptor de dosificación se se tira o botón de dose.
Para unha pluma de xiringa xa usada, configure o indicador de dose no número 2 xirando o interruptor de medición. O interruptor de medición pódese xirar en calquera dirección. Saque o botón de dose. Asegúrese de que o número do botón coincide coa dose seleccionada no interruptor de dosificación. Os riscos negros indican o número de unidades.O último guión groso visible no botón (só é visible a súa parte superior) indica a dose cargada. Para ver o último guión groso, podes xirar ou inclinar a xeringa.
Elimina os tapóns de agullas internos e externos. Sostendo a pluma de xeringa coa agulla cara arriba, é fácil tocar o recipiente con insulina co dedo dos dedos para que as burbullas de aire suban cara á agulla. Prema o botón de dose ata todo para liberar a dose. Neste caso, pode sentir os clic que se pararán despois de premer completamente o botón de dose. Se a punta da agulla aparece insulina, o dispositivo funciona correctamente. Se a punta da agulla non aparece insulina, repita as instrucións anteriores. Se non aparece unha gota de insulina mesmo despois de repetir o exame de seguridade, comprobe o dispositivo para non ter burbullas de aire. Se está dispoñible, repita a proba de seguridade ata que desaparezan. A falta de burbullas de aire, a agulla pode quedar atascada, nese caso debe ser substituída.
Despois de inserir a agulla, prema o botón de dose ata todo. Deixa a agulla na pel polo menos 10 segundos. O botón de dose debe manterse premido ata que se retire a agulla. Despois da extracción, a agulla desenrola a volta xirando a tapa. A agulla só se pode usar unha vez.
Inspección do tanque para residuos de insulina
A escala do depósito transparente indica a cantidade de insulina que queda na pluma de xiringa. Esta escala non está destinada a determinar a dose de insulina. Se o pistón negro está preto da marca 40 ao comezo do tope de cor, isto significa que o volume residual de insulina na xeringa é de aproximadamente 40 UI. O final do tope de cor indica que a pluma contén aproximadamente 20 UI de insulina. Cun baixo nivel de insulina no tanque, pode comprobar a súa presenza usando o botón de dose.
Non use pluma se non está seguro de que lle queda bastante insulina para a próxima dose. Por exemplo, se o indicador de dose está establecido en 30 UI, pero o botón de dose non se tira de máis de 12 UI, isto significa que con esta pluma de xiringa só se pode inxectar 12 UI de insulina. Neste caso, os 18 UI que faltan poden introducirse usando unha nova xeringa ou usar unha nova xeringa para administrar unha dose completa de 30 UI de insulina.
Efectos secundarios da droga Lantus
A hipoglicemia é a complicación máis común no tratamento da insulina (especialmente cando se usa en doses altas). A hipoglucemia grave pode levar a trastornos neurolóxicos e supón un perigo para a vida do paciente. Os seguintes efectos secundarios que se observaron durante os ensaios clínicos do uso do medicamento preséntanse en sistemas de órganos co fin de reducir a frecuencia das súas manifestacións (moi a miúdo 1/10, a miúdo 1/100, pero ≤1 / 10, raramente 1/1000, pero ≤ 1/100, moi raramente - 1/10000, pero ≤1 / 1000, ás veces ≤1 / 10000) e diminución da importancia.
Do lado do metabolismo: moi a miúdo - hipoglucemia. A hipoglicemia grave, especialmente repetida, pode provocar danos no sistema nervioso. A hipoglucemia grave ou prolongada pode poñer en risco a vida. En moitos pacientes, os síntomas da hipoglucemia están precedidos de síntomas da contraregulación adrenérxica (activación do sistema simpatoadrenal en resposta á hipoglucemia), canto máis e máis rápido o nivel de glicosa no plasma diminúe, máis son os síntomas da contraregulación.
Do sistema inmunitario: raramente - reaccións alérxicas. Ás veces desenvólvense reaccións alérxicas de tipo inmediato á insulina. Tales reaccións á insulina (incluída a insulina glargina) ou aos compoñentes do fármaco (reaccións xeneralizadas da pel, angiodema, broncoespasmo, hipotensión e choque) poden ameazar a vida do paciente.
O uso de preparados de insulina pode levar á aparición de anticorpos.En estudos clínicos, revelouse a formación cruzada de anticorpos contra a insulina humana e a insulina glargina. A presenza de anticorpos contra a insulina pode requirir axuste da dose.
Dos sentidos: moi raramente - disxusia.
Desde o lado do órgano da visión: raramente - discapacidade visual. Un cambio pronunciado no azucre no sangue no plasma sanguíneo pode provocar unha deficiencia visual temporal debido a un cambio temporal no turgor e a refracción da lente do ollo. A discapacidade visual está asociada a unha refracción deteriorada.
Raramente, retinopatía. A mellora continua da glicemia reduce o risco de progresión da retinopatía diabética. Un rápido aumento da intensidade da insulina terapéutica despois dunha corrección sen éxito previa da glicemia aumenta o risco de progresión da retinopatía diabética. En pacientes con retinopatía proliferativa, especialmente aqueles que non sufriron fotocoagulación, as condicións hipoglucemias graves poden levar á amaurosis.
Por parte da pel e do tecido subcutáneo: a miúdo - lipohipertrofia, raramente - lipoatrofia, o que conduce a unha desaceleración na absorción local de insulina. Un cambio constante no lugar da inxección pode reducir a gravidade destes fenómenos ou evitalos. Quizais o desenvolvemento de hiperemia transitoria da pel no lugar da inxección (nun 3-4% dos pacientes), que desaparece durante outro tratamento durante varios días a varias semanas.
Do sistema músculo-esquelético: moi raramente: mialxia.
Reaccións xerais e locais: a miúdo - reaccións no lugar da inxección (hiperemia, dor, picazón, urticaria, inchazo ou inflamación). A maioría das reaccións locais, por regra xeral, pasan nuns días ou semanas.
Nalgúns casos, a administración de preparados de insulina leva a retrasar o sodio e a auga no corpo e a aparición de edema periférico, se o control glicémico anterior non era o adecuado.
Instrucións especiais para o uso da droga Lantus
Lantus non é unha insulina de elección no tratamento da cetoacidosis diabética. En tales casos, recoméndase a administración de iv insulina sinxela.
Antes de comezar a axustar a dose no caso dun control insuficiente eficaz da glicosa plasmática ou unha tendencia a episodios de hipoglucemia ou hiperglicemia, é necesario comprobar o cumprimento do paciente co réxime de tratamento proposto, o lugar de inxección, a corrección da técnica de administración de fármacos e outros factores importantes.
Hipoglicemia. Debido á farmacocinética de Lantus (un subministro máis constante de insulina basal), o desenvolvemento da hipoglucemia é máis probable nas primeiras horas da mañá que pola noite.
Con extrema precaución e cun control continuo da glicemia, o fármaco úsase en aqueles pacientes nos que a hipoglucemia é especialmente grave, por exemplo en pacientes con estenosis grave das arterias coronarias ou vasos cerebrais (risco de complicacións cardíacas ou cerebrais graves de hipoglucemia), así como en pacientes con proliferación. retinopatía, que non sufriu fotocoagulación (risco de amaurosis transitoria).
O cumprimento do réxime do medicamento e a nutrición, a administración adecuada de insulina e o coñecemento dos síntomas da hipoglucemia é importante para reducir o risco de hipoglucemia grave.
Os factores de risco para desenvolver hipoglucemia son: cambiar o lugar da inxección, aumentar a sensibilidade á insulina (por exemplo, despois de eliminar o estrés), actividade física intensa ou prolongada, enfermidades concomitantes, vómitos, diarrea, saltar comidas, beber alcohol, algunhas enfermidades endocrinas non compensadas (hipotiroidismo, insuficiencia funcións hipofisarias ou glándulas suprarrenais), o uso simultáneo de certas drogas.
Nalgunhas condicións, os síntomas dos precursores da hipoglucemia poden cambiar, perder a súa gravidade ou estar completamente ausentes: unha longa historia de diabetes mellitus, enfermidades mentais, neuropatía autónoma, o uso combinado de certos outros fármacos, a transición da insulina de orixe animal a humanos, así como pacientes maiores ou desenvolvemento paulatino de hipoglucemia ou cunha marcada mellora do control glicémico. Neste caso, o desenvolvemento de hipoglucemia grave (cunha posible perda de consciencia) é posible incluso antes de que o paciente se dea conta do feito de hipoglucemia.
Cun nivel normal ou reducido de hemoglobina glicosilada, hai que ter en conta a posibilidade de episodios repetidos e latentes (especialmente pola noite) de hipoglucemia.
Enfermidades asociadas . En presenza dunha enfermidade concomitante, é necesario un control intensivo do metabolismo do paciente. En moitos casos, indícase a determinación de cetonas na orina, moitas veces é necesario axustar a dose de insulina. A necesidade de insulina aumenta a miúdo. Os pacientes con diabetes tipo I deben consumir regularmente hidratos de carbono, incluso en pequenas cantidades, así como en caso de vómitos, etc. Non salte completamente as inxeccións de insulina.
Función hepática ou renal alterada. Por experiencia insuficiente, non se aclarou a eficacia e a seguridade de Lantus para pacientes con insuficiencia do funcionamento do fígado ou con insuficiencia renal moderada e / ou grave. En pacientes con insuficiencia renal, a necesidade de insulina pode diminuír debido a unha diminución do metabolismo da insulina. En pacientes anciáns, a diminución da función renal pode levar a unha diminución persistente dos requirimentos de insulina.
En pacientes con función hepática gravemente afectada, a necesidade de insulina pode reducirse debido á diminución da gluconeoxénese e á desaceleración do metabolismo da insulina.
Embarazo e lactación . Non hai experiencia clínica baseada en ensaios clínicos sobre o uso de insulina glargina durante o embarazo. En estudos preclínicos, non houbo efectos teratogênicos e embriotóxicos directos no curso do embarazo, así como no parto e desenvolvemento no período posparto.
Polo tanto, hai que ter coidado ao prescribir o medicamento. Durante o embarazo, incluído para pacientes con diabetes gestacional, é importante controlar o nivel de glicemia. A necesidade de insulina pode reducirse no primeiro trimestre do embarazo e incrementarse no segundo e terceiro trimestre. Inmediatamente despois do nacemento, a necesidade de insulina diminúe rapidamente (o risco de desenvolver hipoglucemia aumenta), polo que é importante controlar coidadosamente o nivel de glicosa no plasma sanguíneo. Durante a lactación materna, tamén se precisa un axuste da dose de insulina e dieta.
Nenos. A eficacia e seguridade do uso de Lantus en nenos só se probou polo seu uso pola noite. Lantus non se usa en nenos menores de 6 anos, xa que non se probou a eficacia e a seguridade da droga en nenos desta categoría de idade.
A capacidade de influencia na velocidade de reacción ao conducir vehículos e traballar con mecanismos. No caso dunha selección inadecuada da dose ou substitución do medicamento, así como no caso da súa administración irregular ou inxestión irregular de alimentos, son posibles flutuacións no nivel de glicosa no plasma sanguíneo, principalmente cara á hipoglucemia, o que pode afectar negativamente á capacidade de conducir vehículos, especialmente na inicial o período de tratamento, así como co uso simultáneo de alcol ou drogas que actúan sobre o sistema nervioso central.
Interaccións farmacéuticas Lantus
A hipoglicemia pode desenvolverse co uso simultáneo do medicamento Lantus con axentes hipoglucemicos orais, inhibidores da ACE, disopiramida, fibratos, fluoxetina, inhibidores da MAO, pentoxifilina,propoxifeno, salicilatos e sulfonamidas. A eficacia de Lantus pode reducirse por corticosteroides, danazol, diazoxido, glucagón, isoniazido, estróxenos e proxesterona, derivados de fenotiazina, somatropina, simpatomiméticos (epinefrina, salbutamol, terbutalina), hormonas tiroideas, antipsicóticos antipsicóticos, inhibitorios clínicos antinicotínicos. Os bloqueadores de adrenoreceptores,, clonidina, sales de litio, pentamidina ou alcol poden potenciar ou debilitar o efecto hipoglucémico da insulina. Co uso simultáneo de bloqueadores de receptores β-adrenérxicos, clonidina, guanetidina, reserpina con insulina, os seus efectos poden diminuír ou desaparecer significativamente, así como debilitar os síntomas da contraregulación adrenérxica.
O Lantus non debe mesturarse con outras drogas. A xeringa para a introdución de Lantus non debe conter trazas doutras drogas.
Sobredose da droga Lantus, síntomas e tratamento
Pode provocar hipoglucemia grave e prolongada. A hipoglicemia leve pode ser eliminada por inxestión oral de carbohidratos. En hipoglicemia grave (manifestacións neurolóxicas, coma), administración intramuscular ou subcutánea de glucagón, é necesaria a administración intravenosa de glicosa. Despois de deixar a hipoglucemia, é necesario o seguimento do paciente e a inxestión de carbohidratos, xa que as condicións hipoglucémicas poden repetirse durante algún tempo.
Condicións de almacenamento da droga Lantus
A unha temperatura de 2-8 ºC. Non permita a conxelación. Non coloque o frasco no conxelador. Cando o use, garde a temperatura exterior de ata 25 ºC. Hai que empregar unha botella aberta durante 28 días almacenada nun lugar frío e escuro a temperaturas de ata 25 ° C (pero non na neveira).
Lista de farmacias onde podes mercar Lantus:
Forma de dosificación
Contén 1 ml de solución
substancia activa - insulina glargina (unidades equimolares de insulina) 3.6378 mg (100 unidades)
excipientes para a solución no cartucho: metacresol, cloruro de cinc, glicerina (85%), hidróxido sódico, ácido clorhídrico concentrado, auga para a inxección.
excipientes para a solución no frasco: metacresol, polisorbato 20, cloruro de cinc, glicerina (85%), hidróxido sódico, ácido clorhídrico concentrado, auga para a inxección.
Líquido transparente incoloro ou case incoloro.
Propiedades farmacolóxicas
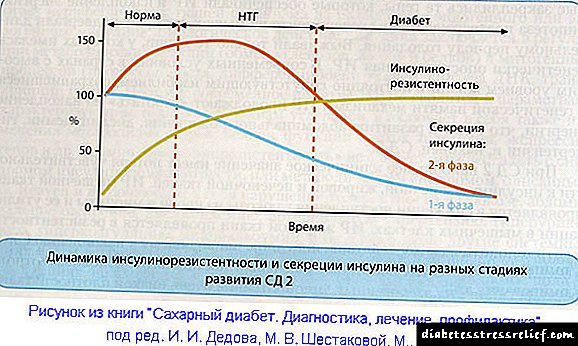
En comparación coa insulina NPH humana, as concentracións séricas de insulina en suxeitos sans e pacientes con diabetes despois da administración subcutánea de insulina glargine mostraron unha absorción máis lenta e significativamente máis longa, así como a ausencia de picos. Así, as concentracións foron acordes co perfil temporal da actividade farmacodinámica da insulina glargina. A figura 1 mostra os perfís de actividade da insulina glargina e da NPH-insulina fronte ao tempo. Coa introdución dunha vez ao día, a concentración de equilibrio da insulina glargina no sangue conséguese 2-4 días despois da primeira dose. Coa administración intravenosa, a vida media de insulina glargina e insulina humana foron comparables.
Despois da inxección subcutánea de Lantus en pacientes con diabetes mellitus, a insulina glargina metabolízase rapidamente ao final da cadea beta polipeptídica para formar dous metabolitos activos M1 (21A-Gly-insulina) e M2 (insulina 21A-Gly-des-30B-Thr). En plasma, o principal composto circulante é o metabolito M1. A excreción do metabolito M1 aumenta de acordo coa dose prescrita de Lantus.
Os resultados farmacocinéticos e farmacodinámicos indican que o efecto da inxección subcutánea de Lantus baséase principalmente no illamento do metabolito M1. A insulina glargina e o metabolito M2 non se atoparon na maioría dos pacientes, cando se atoparon, a súa concentración era independente da dose prescrita de Lantus.
Nos ensaios clínicos, a análise de subgrupos formados por idade e xénero non revelou ningunha diferenza de eficacia e seguridade entre os pacientes tratados con insulina glargina e a poboación total estudada.
A farmacocinética en nenos de 2 a 6 anos con diabetes tipo 1 foi evaluada nun estudo clínico (ver "Farmacodinámica"). Os niveis "mínimos" de insulina glargina e os seus principais metabolitos plasmáticos M1 e M2 foron medidos en nenos tratados con insulina glargina, e descubriuse que as mostras de concentración de plasma eran similares ás mostras adultas, evidencias que apoian a acumulación de insulina glargina ou os seus metabolitos. con administración prolongada están ausentes.
A insulina glargina é un análogo da insulina humana, deseñada para ter unha baixa solubilidade a pH neutro. É completamente soluble ao pH ácido da inxección de Lantus® (pH 4). Despois da administración subcutánea, a solución ácida neutralízase, provocando a formación dun microprecipito, a partir do cal a insulina glargina é liberada continuamente en pequenas cantidades, proporcionando un perfil de concentración / tempo uniforme, sen pico, previsible cunha longa duración de acción.
Unión a receptores de insulina: estudos in vitro indican que a afinidade de insulina glargina e os seus metabolitos M1 e M2 para os receptores de insulina humana é a mesma que para a insulina humana.
Unión ao receptor IGF-1: a afinidade da insulina glargina para o receptor do IGF-1 humano é aproximadamente 5-8 veces maior que a da insulina humana (pero aproximadamente 70-80 veces inferior á IGF-1), mentres que os metabolitos M1 e M2 únense ao receptor do IGF-1 cunha afinidade lixeiramente menor en comparación coa insulina humana.
A concentración terapéutica total de insulina (insulina glargina e os seus metabolitos), determinada en pacientes con diabetes mellitus tipo 1, foi sensiblemente inferior á necesaria para a metade da resposta máxima da captura do receptor IGF-1 e a posterior activación da vía proliferativa mitogénica inducida polo receptor IGF-1. . As concentracións fisiolóxicas de IGF-1 endóxeno poden activar a vía prolóxica mitogénica. Non obstante, as concentracións terapéuticas determinadas durante a terapia con insulina, incluída a terapia Lantus, son significativamente inferiores ás concentracións farmacolóxicas necesarias para activar a vía IGF-1.
A acción principal da insulina, incluída a insulina glargina, é regular o metabolismo da glicosa. A insulina e os seus análogos baixan os niveis de glicosa no sangue ao aumentar a absorción de glicosa nos tecidos periféricos, especialmente no músculo esquelético e no tecido adiposo, así como ao suprimir a produción de glicosa no fígado. A insulina suprime a lipólise nos adipocitos, inhibe a proteólise e aumenta a síntese de proteínas. Estudos clínicos e farmacolóxicos demostraron que a insulina glargina administrada por vía intravenosa e a insulina humana foron equivalentes cando se administraron nas mesmas doses. Do mesmo xeito que con todas as insulinas, a actividade física e outros factores poden influír no período de acción da insulina glargina.
Nos estudos que utilizaron pinza euglicémica en voluntarios sans e pacientes con diabetes mellitus tipo 1, a acción da insulina glargina inxectada subcutaneamente foi máis lenta que a insulina NPH humana, o efecto da insulina glargina foi liso e sen pico, a súa duración foi máis longa.
Transcorrido o tempo (horas) despois da inxección subcutánea
Fin do período de observación
* defínese como a cantidade de glicosa inxectada para manter un nivel constante de glicosa no plasma (media horaria).
A acción máis longa da insulina glargina inxectada subcutaneamente está directamente relacionada coa súa lenta absorción, o que permite usar o medicamento unha vez ao día.En diferentes individuos e nunha mesma persoa, o período de acción da insulina e os seus análogos, como a insulina glargina, poden variar significativamente.
Nun estudo clínico, os síntomas da hipoglucemia ou signos de contraregulación hormonal en voluntarios sans e en pacientes con diabetes tipo 1 foron os mesmos despois da administración intravenosa de insulina glargina e insulina humana.
Insulina lantus e os seus análogos igualmente eficaces. Insulina Lantus e os seus análogos: calculamos correctamente as doses de mañá e noite
A diabetes mellitus dependente da insulina (T1DM) é unha enfermidade hereditaria, que adoita debutar na adolescencia. Nesta forma de diabetes, as células beta pancreáticas non producen o suficiente ou non producen a hormona insulina (Insulinum), que é a responsable da utilización do azucre no sangue por parte das células do músculo esquelético.
Para axudar ao corpo a absorber a glicosa e non morrer por intoxicación con azucre, os pacientes están obrigados constantemente a inxectar unha hormona de insulina sintética similar á humana, incluído o medicamento Insulin Lantus e os seus análogos.
Información e vídeos deste artigo dedicaranse a este tema. Por certo, pode ser útil non só para diabéticos dependentes da insulina con T1DM, senón tamén para pacientes que non dependen da insulina, así como para mulleres embarazadas con diabetes gestacional.
Pódelle prescribir inxeccións "temporais" de insulina longa, por exemplo, para compensar o grao grave do curso da enfermidade, durante o período agudo de SARS ou outra enfermidade infecciosa. Axudarán a previr a formación ou progresión de complicacións diabéticas no sistema cardiovascular, riles e ollos.
Para a terapia de reemplazo hormonal para a diabetes, creáronse 5 tipos de preparados para hormonas de insulina:
- bolo () - úsanse antes das comidas ou introdúcense para corrixir rapidamente unha alta concentración de glicosa no sangue,
- NPH (NPH) e basal (acción media e longa) - necesario controlar o azucre no intervalo cando as insulinas do bolo deixen de traballar,
- bolo base (as combinacións de formas de bolo con NPH ou basal, así como a combinación de NPH e basal) son moi convenientes, pero o seu uso en moitos causan gran confusión e a necesidade de alivio de ataques hipoglucémicos resultantes disto.

Lantus é un tipo basal de longa acción de preparación de insulina. En realidade, Lantus é a marca do primeiro análogo do Insulinum humano con acción sin pico de 24 horas, que foi desenvolvido pola compañía farmacéutica mundial Sanofi-Aventis, con sede en París.
A sustancia activa Lantus é unha insulina glargina humana modificada xeneticamente. Lantus contén en 1 ml 100 UI (3.6378 mg) unha sustancia similar á hormona humana, na que a asparagina da cadea A do aminoácido é substituída por unha molécula de glicina e 2 residuos de arginina están "pegados" ao final da cadea b.
Grazas a esta estrutura, esta hormona creada artificialmente ten as seguintes características:
- o medicamento imita con máis precisión a secreción basal natural de Insulina no corpo humano,
- a inxección faise só 1-2 veces ao día e non require a interrupción do sono para realizar unha inxección adicional, proporcionando o control dos niveis de glicosa durante a noite,
- non mesture o medicamento antes da inxección,
- A glicemia é compensada efectivamente compensando constantemente a diabetes,
- o risco de hipoglucemia é mínimo,
- a diferenza doutras drogas, non hai diferenza onde pinchar baixo a pel no estómago, a coxa ou o ombreiro,
- a acción é suave, moi reminiscente do caro perfil de infusión continua subcutánea de hormona insulina,
- mellora o metabolismo dos lípidos en carbohidratos.
AtenciónOs diabéticos cunha concentración normal ou reducida de hemoglobina glicada poden ocasionalmente experimentar episodios nocturnos non diagnosticados de hipoglucemia.

As instrucións de uso da insulina Lantus indican claramente que os diabéticos teñen que recordar - o nivel de actividade física afecta á natureza da acción da glargina. Por iso, antes e despois do adestramento (terapia de exercicio ou outro esforzo físico significativo, por exemplo, traballando no xardín), son necesarias medidas de glicosa no sangue e, se é necesario, corrección con insulina ultra-curta.
A unha nota. Como calquera outra sustancia medicinal hormonal, a Lantus insulina glargine ou os seus análogos deben almacenarse no andel inferior da neveira, a unha temperatura do aire de 2 a 8 graos centígrados. Despois de abrir o medicamento, a súa vida útil é duns 40 días.
Analóxicos Lantus
Un sinónimo de Lantus é a pluma de xiringa Tujeo SoloStar. Que diferenzas hai entre eles? A sustancia activa de Tujeo é a mesma que a de Lantus - glargina, pero en 1 ml de disolución de Tujeo contén 3 veces máis que en Lantus.
Isto permítelle ampliar a acción de 24 horas a 35, e tamén reduce significativamente o risco de ataques hipoglucémicos. Por desgraza, hai moitas críticas negativas sobre Tujeo en Internet, pero moi probablemente sexan un cálculo incorrecto de diabéticos das doses de transición dun medicamento prolongado a outro.
Actualmente, os análogos de Lantus SoloStar (insulina glargine) son:
- Levemir e Levemir Flexpen de Novo Nordisk. A súa base é a substancia activa insulina detemir. A diferenza doutros longos preparados de insulina, pódese diluír, converténdoo no mellor medicamento basal para nenos diabéticos moi novos. Podes aprender máis sobre os beneficios desta droga hormonal a partir do vídeo.
- Tresiba, Tresiba FlekTach e Tresiba Penfill baseado na sustancia activa insulina degludec. Permitido para uso por nenos a partir dos 12 meses. Ten a acción prolongada máis longa ás 42 horas. O uso deste tipo de hormona insulina axuda a controlar un fenómeno tan desagradable para os diabéticos como o "síndrome da madrugada".
Para os que teñen a capacidade financeira, os endocrinólogos estranxeiros recomendan pasar dun Lantus longo a un Levemir prolongado ou, especialmente, ao máis longo de todos os existentes, a insulina Tresiba. O último Lantus analóxico de insulina - degludec, considérase o mellor insulino basal. Non obstante, o mellor, por desgraza, é ao mesmo tempo o máis caro.
Que é Lantus SoloStar?
Lantus SoloStar non se aplica aos análogos de glargin. A única diferenza entre "Lantus ordinario" e SoloStar é a forma de "envasar" a sustancia activa glargine. En realidade, SoloStar é o nome patentado para unha pluma de xiringa especial e tapóns de agulla para esta.

Características do uso de insulina longa durante o embarazo
As mulleres embarazadas que precisan inxectar hormona insulina deberían recordar, aínda que esta sustancia non ten a capacidade de cruzar a placenta, é importante que o efecto da droga sobre o feto sexa estudado por ciencias médicas, e a súa seguridade se confirme mediante ensaios controlados aleatorios.
Hoxe existen as seguintes conclusións e recomendacións:
- Aínda non se realizaron probas graves con Tujeo e Tresib coa participación de mulleres embarazadas, polo que aínda non se recomenda empregalas.
- A seguridade para o feto Lantus non foi completamente comprobada, pero a gran experiencia adquirida en todo o mundo, con resultados positivos sen consecuencias negativas para a saúde dos bebés, deu lugar, en 2017, a autorizar oficialmente o seu uso en Rusia.
- Máis estudados polos médicos Levemir.Recoméndase que se use tanto durante o embarazo como para mulleres con diabetes para cambiarse xa na fase de planificación da concepción.

A unha nota. A lista de hormonas curtas de insulina, con seguridade comprobada para o desenvolvemento do feto, incluía Humalog e Novorapid, e Apidra entrou na categoría prohibida.
Como se calcula a dose de insulina basal?
Antes de calcular a dose de insulina terapéutica cun dos análogos de insulina longos, debes avanzar:
- Definitivamente e incondicionalmente, vai facer unha dieta baixa en carbohidratos. Sen unha estricta adhesión, é simplemente imposible lograr unha dedución constante da concentración de glicosa no sangue a un nivel de 3,9-5,5 mmol / L e, polo tanto, evitar o desenvolvemento de complicacións diabéticas.

- Comece a realizar un detalle onde escribir:
- azucre no sangue, polo menos pola mañá cun estómago baleiro, despois de 3 horas despois do almorzo, antes do xantar e 3 horas despois del, así como antes da cea e xusto antes de durmir,
- alimentos consumidos, pratos, bebidas,
- tomar medicamentos adicionais
- que e cando se inxecta a hormona insulina, cal é a reacción a ela, a localización da inxección e a filtra
- que e como a actividade física afecta ao nivel de glicosa no sangue (as medicións de glucosa son necesarias antes e despois),
- resposta corporal - benestar e nivel de azucre: despois do estrés, no clima, despois de tomar bebidas alcohólicas e café.
- Acostumádevos a cear cedo. Coma a máis tardar 5 horas antes de durmir.
- Elixe un tempo específico, preferiblemente 1 hora antes de durmir, para o peso diario. Non teñas preguiceiro para escribir esta figura nun diario.
Trata de facer notas detalladas e detalladas. Non aforres cartos e no prazo de 4-7 días mide o nivel de glicosa o máis a miúdo posible.
Consello. A hormona longa da insulina pódese inxectar antes de durmir ou á primeira hora da mañá. Unha inxección nocturna axuda a desfacerse da síndrome da madrugada controlando a glicosa no sangue pola noite e pola mañá. Se se rexistra que a cea precoz permite manter a glicosa no intervalo de 4,0-5,5 mmol / l, non é necesario inxectar insulina basal antes de durmir.
A fórmula para calcular a dose de insulina longa durante a noite
Para comezar, utilizando as entradas do diario, calculando a diferenza máis pequena, nos últimos 3-4 días, nos valores de glicosa medidos pola noite e cun estómago baleiro pola mañá (MRHU). Despois faga os cálculos segundo a fórmula recomendada polo endocrinólogo americano Richard Bernstein.

Redondee o número resultante a 0,5. Non te preocupes se a dose inicial recibida é pequena: 1 ou 0,5 unidades. Picádeo e non esquezas controlar o azucre cun glucómetro pola mañá. Se despois de 3 días de terapia non obtés o resultado desexado de 4,0-5,5 mmol / L, aumenta a dose inicial en 0,5 PECES e perforen outras 3 da tarde. Non volveu a funcionar? Eleva outras 0,5 unidades.
É importante. En primeiro lugar, un alto valor de glicosa non está relacionado coa dose "nocturna" de insulina basal. En segundo lugar, non te apresure á selección da dose óptima nocturna, asegúrese de manter o "paso" de 3 días.
Que pasa se perda unha inxección?
Terás azucre elevado no sangue por falta de insulina no corpo. Máis precisamente, debido á falta de disparo do nivel de insulina coa necesidade do corpo para ela. O aumento dos niveis de glicosa contribuirá ao desenvolvemento.
En casos graves tamén se poden observar complicacións agudas: cetoacidosis diabética ou coma hiperglicémica. Os seus síntomas son prexudicados. Poden ser mortais.
A fórmula para calcular a dose de insulina basal pola mañá
A instrución do Dr. R. Bernstein é a seguinte:
- Morre un fame con té e auga, anotando os indicadores nas horas indicadas na mesa.

- Ao menor valor de azucre, neste caso - 5,9, restar o número 5, que é o valor obxectivo medio do azucre normal no sangue.Así, RSNNS (a diferenza entre o azucre máis baixo e normal).
- A continuación, realice o cálculo segundo a fórmula, recordando que o peso debe escribirse en kg, pero cunha precisión dun díxito despois do punto decimal.

- Para confirmar a viabilidade ou para axustar a dose, siga este algoritmo:
- introduza a dose da mañá
- salta o almorzo, o xantar e os lanches (podes beber auga e té sen azucre),
- durante o día, antes dunha cea cedo, tome 4-5 medicións cun glucómetro e, en función destas medicións, toma unha decisión sobre se cambiar a dose e se é así, en que dirección, diminuír ou aumentar, debe facerse.
Atención! Despois de inxeccións dalgunha das insulinas estendidas, non necesita comer alimentos.
E en conclusión, queremos dar algúns consellos sobre os endocrinólogos practicantes:
- non extingas o azucre alto despois das comidas con insulinas prolongadas, use só curtas ou ultra curtas,
- só Treshiba é adecuado para unha única inxección ao día, pero este feito é moi individual e precisa confirmación práctica,
- É mellor colocar Lantus, Levemir e Tujeo tanto pola mañá como pola noite, calculando as dosas segundo as fórmulas anteriores,
- ao pasar dunha insulina estendida a outra, aumente a dose inicial nun 30% do valor calculado e, despois de 10 días, verifique a súa corrección, se é necesario, aumente ou diminúe.
O único tratamento eficaz para a diabetes tipo 1 e diabetes tipo 2 é unha combinación de suplementos dietéticos con baixo contido de carbohidratos e doses necesarias mínimas precisamente seleccionadas, tanto preparados de insulina cortos coma ultra-curtos. Ben, para normalizar o peso corporal, superar ou evitar o desenvolvemento da resistencia á insulina nos músculos, así como previr complicacións cardiovasculares diabéticas, sen exercicio terapéutico - un complexo de exercicios de forza e adestramento cardiocíclico - non podes facelo.
É posible vivir plenamente coa diabetes tipo 1 e recuperarse da diabetes tipo 2, pero isto require vontade de ferro e disciplina. En si mesmo, só pasará a diabetes gestacional das mulleres embarazadas, pero é motivo de preocupación polo desenvolvemento, co paso do tempo, da T2DM.
Por que é importante que os diabéticos sigan non só unha dieta, senón unha variedade baixa en carbohidratos e para as nais novas que tiveron diabetes gestacional para sentarse nel mentres amamantan, explica este vídeo.
A insulina Lantus é un medicamento que ten un efecto de redución de azucre no corpo. O ingrediente activo é a insulina glargina. Este é un análogo da insulina humana, pouco soluble nun ambiente neutral. Nas farmacias pódense ver 3 formas de liberación do medicamento: sistemas de seringa OptiSet, sistemas OptiClick e Lantus SoloStar. Cales son as características do uso da droga?
A insulina Lantus ten un efecto duradeiro, mellora o metabolismo da glicosa e regula o metabolismo dos carbohidratos. Ao tomar a droga, acelérase a inxestión de azucre polos tecidos musculares e graxos. Ademais, un axente hormonal activa a produción de proteínas. Ao mesmo tempo, inhiben a proteólise e a lipólise nos adipocitos.
Contraindicacións
Contraindicado en caso de intolerancia á substancia activa ou compoñentes auxiliares. Para os adolescentes, o medicamento prescríbese só cando teñen 16 anos.
Hai que ter especial coidado ao desenvolver retinopatía proliferativa, estreitamento dos vasos coronarios e cerebrais. A observación médica tamén é necesaria para pacientes con signos ocultos de hipoglucemia. A enfermidade pode estar enmascarada por trastornos mentais, neuropatía autónoma, un curso prolongado de diabetes.
Segundo indicacións estritas, está prescrito para pacientes anciáns. O mesmo vale para as persoas que pasaron da insulina de orixe animal á humana.
¿Podo inxectar Lantus nocturno e ao mesmo tempo recortar insulina antes da cea?
Oficialmente - pode.Non obstante, se ten problemas de azucre no sangue durante o estómago baleiro, é recomendable inxectar Lantus pola noite o máis tarde posible antes de durmir. Unha insulina rápida antes da cea, terá que ingresar unhas horas antes.
É importante que comprenda o propósito de cada unha das inxeccións enumeradas na pregunta. Tamén cómpre seleccionar correctamente a dosificación de preparados de insulina de acción rápida e prolongada. Lea o "" artigo para obter máis detalles sobre preparados de corta e ultrahort.
Lantus para a diabetes tipo 2
O Lantus pode ser o medicamento co que comeza o tratamento coa insulina para a diabetes tipo 2. Primeiro de todo, deciden as inxeccións desta insulina pola noite e logo pola mañá. Se o azucre segue crecendo despois de comer, engádese outro fármaco curto ou ultrahort ao réxime de insulinoterapia - Actrapid, Humalog, NovoRapid ou Apidra.
O doutor Bernstein aconsella dividir a dose diaria en dúas inxeccións: tarde e mañá. A pesar de que non se reduce o número de inxeccións, aínda é útil cambiar a insulina Tresib. Porque os niveis de azucre no sangue mellorarán. Faranse máis estables.

Cal insulina é mellor: Lantus ou Tujeo? Cal é a diferenza entre ambos?
Contén a mesma substancia activa que Lantus - insulina glargina. Non obstante, a concentración de insulina na solución de Tujeo é 3 veces maior - 300 UI / ml. En principio, podes aforrar un pouco se vas a Tujeo. Non obstante, é mellor non facelo. As críticas diabéticas sobre a insulina de Tujeo son principalmente negativas. Nalgúns pacientes, despois de cambiar de Lantus a Tujeo, o azucre salta, noutros, por algún motivo, a nova insulina deixa de funcionar de súpeto. Debido á súa alta concentración, adoita cristalizar e obstruír a agulla da xeringa. Tujeo amigaba amablemente non só nos foros de diabetes en inglés, senón tamén en inglés. Por iso, se é posible, é mellor seguir apuñalando a Lantus sen cambialo. Paga a pena cambiar polos motivos descritos anteriormente.

Cal insulina é mellor: Lantus ou Levemir?
Antes da chegada da insulina, o doutor Bernstein utilizou durante moitos anos, non Lantus. Na década dos noventa, apareceron varios artigos indicados, dicindo que Lantus aumenta o risco dalgúns tipos de cancro. Tomaron os seus argumentos en serio, deixaron de inxectarse insulina glargina a si mesmo e prescribírono aos pacientes. A compañía manufactureira comezou a pelexar e nos anos 2000 había decenas de artigos que afirmaban que a droga Lantus está segura. O máis probable, aínda que a insulina glargina aumente o risco dalgúns tipos de cancro, entón moi lixeiramente. Este non debe ser un motivo para ir a Levemire.
Se ingresas Lantus e Levemir nas mesmas doses, a acción da inxección de Levemir rematará un pouco máis rápido. Recoméndase oficialmente inxectar Lantus unha vez ao día, e Levemir - 1 ou 2 veces ao día. Non obstante, na práctica, os dous fármacos necesitan ser inxectados 2 veces ao día, mañá e noite. Non é suficiente unha inxección por día. Conclusión: se Lantus ou Levemir che convén ben, continúa utilizándoo. A transición a Levemir debe facerse só se é absolutamente necesario. Por exemplo, se un dos tipos de insulina causa alerxia ou xa non se entrega de xeito gratuíto. Non obstante, esta é outra cuestión. Actúa moito mellor. Paga a pena cambiar se o alto prezo non o impide.
Os pacientes deben informar ao seu médico sobre un embarazo actual ou previsto.
Non houbo ensaios clínicos aleatorios controlados sobre o uso de insulina glargina en mulleres embarazadas.
Un gran número de observacións (máis de 1000 resultados do embarazo en seguimento retrospectivo e prospectivo) co uso post-comercialización de insulina glargine demostrou que non tiña efectos específicos sobre o curso e o resultado do embarazo nin sobre a condición do feto, nin sobre a saúde do recentemente nado.
Ademais, para avaliar a seguridade da insulina glargina e o uso de insulina-isófano en mulleres embarazadas con diabetes mellitus anterior ou xestacional, levouse a cabo unha metaanálise de oito ensaios clínicos observacionais, incluíndo mulleres que usaron insulina glargina durante o embarazo (n = 331) e isophane insulina (n = 371).
Esta metaanálise non revelou diferenzas significativas no que respecta á seguridade materna ou do recentemente nado ao usar insulina glargina e insulina-isófano durante o embarazo.
Para pacientes con diabetes mellitus preexistente ou xestacional, é importante manter unha adecuada regulación dos procesos metabólicos ao longo do embarazo para evitar que se produzan resultados indesexables asociados á hiperglucemia.
O medicamento Lantus® SoloStar® pode usarse durante o embarazo por razóns clínicas.
A necesidade de insulina pode diminuír no primeiro trimestre do embarazo e, en xeral, aumentar durante o segundo e terceiro trimestre.
Inmediatamente despois do nacemento, a necesidade de insulina diminúe rapidamente (o risco de hipoglucemia aumenta). Nestas condicións, é fundamental un control minucioso da concentración de glicosa no sangue.
Os pacientes durante a lactación poden ter que axustar o réxime de dosificación de insulina e dieta.
En estudos realizados en animais, non se obtiveron datos directos ou indirectos sobre os efectos embriotóxicos ou fetotóxicos da insulina glargina.
A día de hoxe, non hai estatísticas relevantes sobre o uso do medicamento durante o embarazo. Hai probas do uso de Lantus en 100 mulleres embarazadas con diabetes. O curso e o resultado do embarazo nestes pacientes non diferían dos das mulleres embarazadas diabéticas que recibiron outros preparativos de insulina.
O nomeamento de Lantus en mulleres embarazadas debe realizarse con precaución. Para pacientes con diabetes mellitus xa existentes ou xestacional, é importante manter unha adecuada regulación dos procesos metabólicos durante todo o embarazo.
A necesidade de insulina pode diminuír no primeiro trimestre do embarazo e aumentar durante o segundo e terceiro trimestre. Inmediatamente despois do nacemento, a necesidade de insulina diminúe rapidamente (o risco de hipoglucemia aumenta).
Nestas condicións, é fundamental un control minucioso da glicosa no sangue.
En mulleres lactantes, pode ser necesaria a dosificación de insulina e axustes na dieta.
Os estudos clínicos non confirman o efecto negativo da droga sobre o corpo das mulleres embarazadas e do feto. Non obstante, as mulleres durante o período de parto deben tomar a droga con extrema precaución, observando estrictamente a dosificación prescrita polo médico que asiste.
Mentres toman a droga, as mulleres embarazadas necesitan realizar regularmente unha proba de sangue para controlar o nivel de azucre no corpo. Os primeiros 3 meses de embarazo, a necesidade do corpo de insulina pode reducirse significativamente, pero no 2º e 3º trimestre pode aumentar. Despois do nacemento do bebé, a necesidade do medicamento volve diminuír, o que está asociado a cambios no fondo hormonal.
Insulina prolongada - Características do tratamento da diabetes
Coa enfermidade, a diabetes require unha terapia de insulina solidaria. Para tratar a enfermidade úsase insulina curta e insulina longa. A calidade de vida dun diabético depende en gran medida do cumprimento de todas as receitas médicas.


Necesítase axustar a insulina estendida eficaz ao axexar os niveis de glicosa en sangue en xaxún. As insulinas de acción longa máis comúns ata a data son Levemir e Lantus, que o paciente debe administrarse unha vez cada 12 ou 24 horas.
A insulina longa ten unha propiedade sorprendente, é capaz de imitar a hormona natural que é producida polas células do páncreas.Ao mesmo tempo, é suave en tales células, estimula a súa recuperación, o que permite no futuro rexeitar a terapia de substitución de insulina.
As inxeccións de insulina prolongada deben administrarse a pacientes que teñan un nivel elevado de azucre durante o día, pero debe asegurarse de que o paciente consome alimentos non máis tarde de 5 horas antes de durmir. Tamén se prescribe insulina longa para o síntoma do "amencer matutino", no caso de que as células do fígado comecen pola noite antes de que o paciente esperte, neutralice a insulina.
Se hai que inxectar insulina curta durante o día para reducir o nivel de glicosa subministrado con alimentos, entón a insulina longa garante un fondo de insulina, serve como unha excelente prevención da cetoacidosis, tamén axuda a restaurar as células beta pancreáticas.
As inxeccións de insulina estendida merecen atención xa que contribúen a normalizar o estado do paciente e a garantir que a diabetes do segundo tipo non pase ao primeiro tipo de enfermidade.
O cálculo correcto da dose de insulina longa durante a noite

Para manter un estilo de vida normal, o paciente necesita aprender a calcular correctamente a dosificación de Lantus, Protafan ou Levemir durante a noite, de xeito que o nivel de glicosa en xaxún se manteña en 4,6 ± 0,6 mmol / l.
Para iso, durante a semana deberías medir o nivel de azucre pola noite e pola mañá cun estómago baleiro. Entón debes calcular o valor do azucre pola mañá menos o valor de onte pola noite e calcular o aumento, isto dará un indicador da dosificación mínima requirida.
Por exemplo, se o aumento mínimo de azucre é de 4,0 mmol / l, entón 1 unidade de insulina prolongada pode reducir este indicador en 2,2 mmol / l nunha persoa que pesa 64 kg. Se o seu peso é de 80 kg, entón empregamos a seguinte fórmula: 2,2 mmol / L * 64 kg / 80 kg = 1,76 mmol / L.
A dose de insulina para unha persoa que pesa 80 kg debería ser de 1,13 unidades, este número redondeado ao trimestre máis próximo e obtemos 1,25E.
Cómpre sinalar que Lantus non se pode diluír, polo que é necesario inxectar con 1ED ou 1,5ED, pero Levemir pódese diluír e inxectar co valor requirido. Nos días seguintes, cómpre supervisar o azucre en xaxún e aumentar ou diminuír a dosificación.
Elíxese correctamente e correctamente se, dentro dunha semana, o azucre xaxún non é superior a 0,6 mmol / l, se o valor é maior, tenta aumentar a dosificación en 0,25 unidades cada tres días.
Cando usar un medicamento
Un medicamento úsase para a diabetes, que require un tratamento con insulina. Máis frecuentemente é diabetes tipo 1. A hormona pódese prescribir a todos os pacientes maiores de seis anos.
A insulina de longa acción é necesaria para manter unha concentración de glicosa normal en xaxún no sangue do paciente. Unha persoa sa no fluxo sanguíneo sempre ten unha certa cantidade desta hormona, un contido no sangue chámase nivel basal.
En pacientes con diabetes mellitus en caso de disfunción do páncreas, hai necesidade de insulina, que debe administrarse regularmente.
Outra opción para liberar unha hormona no sangue chámase bolo. Está asociado a comer: en resposta a un aumento do azucre no sangue, déixase liberar unha certa cantidade de insulina para normalizar rapidamente a glicemia.
Na diabetes mellitus úsanse insulinas de acción curta. Neste caso, o paciente ten que inxectarse cunha seringa cada vez despois de comer, que contén a cantidade necesaria de hormona.
Nas farmacias véndense un gran número de medicamentos diferentes para o tratamento da diabetes. Se o paciente necesita usar unha hormona de acción prolongada, entón que é mellor usar - Lantus ou Levemir? En moitos aspectos, estas drogas son similares, ambas son básicas, son as máis previsibles e estables en uso.
Vexamos como difieren estas hormonas.Crese que Levemir ten unha vida útil máis longa que Lantus Solostar - ata 6 semanas contra un mes. Polo tanto, Levemir considérase máis conveniente nos casos en que necesite introducir unha dose baixa do medicamento, por exemplo, seguindo unha dieta baixa en carbohidratos.
Os expertos din que Lantus Solostar pode aumentar o risco de cancro, pero aínda non hai datos fiables sobre isto.
Glargin e outras drogas
A combinación con outros fármacos afecta os procesos metabólicos asociados á glicosa:
- Algunhas drogas potencian o efecto de Lantus. Estes inclúen sulfonamidas, salicilatos, fármacos que reducen a glicosa oral, inhibidores da ACE e da MAO, etc.
- Os diuréticos, simpatomiméticos, inhibidores de proteasas, antipsicóticos simples, hormonas - femia, tiroides, etc. debilitan os efectos da insulina glargina.
- A inxestión de sales de litio, beta-bloqueantes ou o uso de alcol provocan unha reacción ambigua: aumentan ou debilitan o efecto da droga.
- Tomar pentamidina en paralelo con Lantus leva a picos nos niveis de azucre, un forte cambio dunha diminución a un aumento.

En xeral, o medicamento ten críticas positivas. Canto custa a insulina glargina? O prezo dos fondos nas rexións oscila entre 2500 e 4.000 rublos.
Analizaremos como usar Lantus: as instrucións de uso din que debe inxectarse de forma subcutánea no tecido adiposo da parede abdominal anterior e non se pode usar por vía intravenosa. Este método de administración de fármacos levará a unha forte diminución dos niveis de glicosa no sangue e ao desenvolvemento de coma hipoglucémico.
Ademais da fibra no abdome, hai outros lugares para a posible introdución de Lantus - o músculo deltoide femural. A diferenza de efecto nestes casos é insignificante ou completamente ausente.
A hormona non se pode combinar simultaneamente con outros fármacos de insulina, non se pode diluír antes do seu uso, xa que isto reduce significativamente a súa eficacia. Se se mestura con outras substancias farmacolóxicas, a precipitación é posible.
Para lograr unha boa eficacia terapéutica, Lantus debe usarse continuamente, todos os días aproximadamente á mesma hora.
Que tipo de insulina se debe usar para a diabetes, aconsellará un endocrinólogo. Nalgúns casos pódense dispensar medicamentos de acción curta, e ás veces é necesario combinar insulinas curtas e prolongadas. Un exemplo de tal combinación é o uso conxunto de Lantus e Apidra, ou unha combinación como Lantus e Novorapid.
Naqueles casos en que, por determinadas razóns, se obriga a cambiar a droga Lantus Solostar a outra (por exemplo, a Tujeo), hai que cumprir certas regras. O máis importante, a transición non debe ir acompañada de gran estrés para o corpo, polo que non pode baixar a dosificación da droga en función do número de unidades de acción.
Pola contra, nos primeiros días de administración é posible un aumento da cantidade de insulina administrada para evitar a hiperglicemia. Cando todos os sistemas corporais cambian ao uso máis eficiente dun medicamento novo, pode reducir a dose a valores normais.
Todos os cambios no transcurso da terapia, especialmente os asociados á substitución do fármaco por análogos, deberían acordarse co médico asistente, que sabe como un medicamento difire doutro e cal é máis eficaz.
Debe informar previamente ao médico que a necesidade de usar outros grupos de medicamentos para o tratamento. Algunhas drogas, que interactúan con Lantus, potencian o seu efecto, mentres que outras, pola contra, o inhiben, imposibilitando a terapia eficaz.
Drogas que potencian a acción de Lantus:
- inhibidores
- axentes antimicrobianos
- un grupo de salicilatos, fibratos,
- Fluoxetina.
A súa administración simultánea pode provocar un forte salto no azucre no sangue e un ataque agudo de glicemia. Se non é posible cancelar estes fondos, é necesario axustar a dosificación de insulina.
Un debilitamento da eficacia do medicamento pode producirse cando interactúa con fármacos diuréticos, un grupo de estróxenos e proxestóxenos e antipsicóticos atípicos. Os fármacos hormonais dirixidos ao tratamento da patoloxía tiroide e do sistema endocrino poden debilitar o efecto hipoglucémico de Lantus.
É moi recomendable non consumir bebidas alcohólicas e usar drogas do grupo beta-bloqueantes para o tratamento, o que pode reducir a eficacia do fármaco e provocar glicemia, dependendo da dosificación e das características individuais do corpo do paciente.
As interaccións farmacéuticas con varias drogas poden afectar ao metabolismo da glicosa. As seguintes drogas afectan á acción de Lantus segundo as instrucións:
- Fármacos que potencian a acción de Lantus (insulina glargina) - inhibidores da ACE, drogas hipoglucémicas orais, inhibidores da MAO, fluoxetina, fibratos, disopiramidas, propoxifeno, pentoxifilina, fármacos sulfonamidas e salicilados,
- Fármacos que debilitan o efecto de Lantus (insulina glargina) - GCS, diazoxido, danazol, diuréticos, xestagens, estróxenos, glucagón, isoniazido, somatotropina, derivados de fenotiazina, simpatomiméticos (epinefrina, terbutalina, salbutamolum, nevasepaseininopase). hormonas tiroideas
- Ambos aumentan e debilitan o efecto de beta-bloqueantes de Lantus (insulina glargine), sales de litio, clonidina, alcohol,
- A inestabilidade da cantidade de glicosa no sangue co cambio da hipoglucemia á hiperglicemia pode provocar a administración simultánea de Lantus con pentamidina,
- Os signos de contraregulación adrenérxica poden ser reducidos ou ausentes ao tomar fármacos simpatolíticos: guanfacina, clonidina, reserpina e beta-bloqueantes.
Dosificación e administración
Lantus® contén insulina glargina - unha análoga de insulina cunha acción prolongada. Lantus® debe usarse unha vez ao día, a calquera hora do día, pero á mesma hora diaria.
O réxime de dosificación (dose e tempo de administración) de Lantus debe seleccionarse individualmente. Para pacientes con diabetes tipo 2, Lantus® tamén se pode usar con antidiabéticos orais.
A actividade deste medicamento exprésase en unidades. Estas unidades son características unicamente para Lantus e non son idénticas a ME e ás unidades utilizadas para expresar a forza de acción doutros análogos da insulina (ver. Farmacodinámica).
Pacientes anciáns (≥ 65 anos)
En pacientes anciáns, unha diminución progresiva da función renal pode levar a unha diminución sostida dos requirimentos de insulina.
Función renal deteriorada
En pacientes con insuficiencia renal, a demanda de insulina pode diminuír debido á diminución do metabolismo da insulina.
Función hepática deteriorada
En pacientes con alteración da función hepática, a necesidade de insulina pode diminuír debido á capacidade reducida de gluconeoxénese e á diminución do metabolismo da insulina.
A seguridade e efectividade do medicamento Lantus® demostrouse en adolescentes e nenos de 2 anos e máis (ver "Farmacodinámica"). Lantus® non se estudou en menores de 2 anos.
Pasando doutra insulina a Lantus®
Ao substituír un réxime de tratamento por insulina de duración media ou insulina de acción longa por terapia Lantus, pode ser necesario cambiar a dose de insulina basal e axustar o tratamento antidiabético ao mesmo tempo (doses e tempo de administración de insulinas adicionais de acción curta ou análogos de insulina de acción rápida, ou doses de medicamentos antidiabéticos orais fondos).
Para reducir o risco de hipoglucemia nocturna ou de madrugada, os pacientes que pasan dun dobre réxime de insulina basal NPH a un réxime único con Lantus deben reducir a súa dose diaria de insulina basal nun 20-30% nas primeiras semanas de tratamento.
Nas primeiras semanas, a redución da dose debe compensarse polo menos parcialmente aumentando a dose de insulina empregada durante as comidas. Despois deste período, o réxime debe axustarse individualmente.
Do mesmo xeito que ocorre con outros análogos da insulina, en pacientes que reciben altas doses de insulina debido á presenza de anticorpos contra a insulina humana, é posible mellorar a resposta á insulina durante o tratamento con Lantus.
Durante a transición a Lantus® e nas primeiras semanas posteriores a ela, é preciso un seguimento estrito dos indicadores metabólicos.
A medida que o control metabólico mellora e, como resultado, a sensibilidade dos tecidos á insulina aumenta, pode ser necesario un maior axuste da dose. O axuste da dose tamén pode ser necesario, por exemplo, cun cambio no peso corporal ou no estilo de vida do paciente, cun cambio no tempo de administración da insulina e con outras circunstancias recentes que aumentan a predisposición a hipoglucemia ou hiperglicemia (ver "Instrucións especiais").
Lantus® debe administrarse subcutaneamente. Lantus® non debe administrarse por vía intravenosa. A acción prolongada de Lantus débese á súa introdución na graxa subcutánea. A administración intravenosa da dose habitual subcutánea pode levar a unha hipoglucemia grave. Non hai diferenzas clínicamente significativas na insulina sérica ou nos niveis de glicosa despois da administración de Lantus á parede abdominal, músculo deltoide ou coxa. É necesario cambiar cada vez o lugar da inxección dentro da mesma área. Lantus® non debe mesturarse con outra insulina nin diluirse. A mestura e a dilución poden cambiar o perfil de tempo / acción; a mestura pode provocar precipitación. Para instrucións detalladas sobre a manipulación da droga, consulte a continuación.
Instrucións especiais de uso
Os cartuchos Lantus® deberán usarse exclusivamente co control OptiPen®, ClickSTAR®, Autopen® 24 (ver "Instrucións especiais").
As instrucións do fabricante para a manipulación do bolígrafo sobre a carga de cartuchos, boquillas e administración de insulina deben ser cumpridas.
Se a pluma de insulina está danada ou non funciona correctamente (debido a un defecto mecánico), debe descartarse e empregar un novo bolígrafo de insulina.
Se a pluma non funciona ben (consulte as instrucións para o manexo da pluma), a solución pódese eliminar do cartucho nunha xeringa (adecuada para insulina 100 unidades / ml) e inxectar.
Antes de introducir no bolígrafo, o cartucho debe gardarse durante 1-2 horas a temperatura ambiente.
Inspeccione o cartucho antes do uso. Pódese usar só se a solución é transparente, incolora, sen inclusións sólidas visibles e ten unha consistencia acuosa. Dado que Lantus® é unha solución, non require resuspensión antes do uso.
Lantus® non debe mesturarse con ningunha outra insulina nin diluír. A mestura ou a dilución pode cambiar o seu perfil temporal / características de acción; a mestura pode provocar precipitación.
As burbullas de aire deben ser eliminadas do cartucho antes da inxección (ver instrucións do mango). Non se poden volver cargar cartuchos baleiros.
As plumas deben usarse con cartuchos Lantus®. Os cartuchos Lantus® deberán usarse exclusivamente coas plumas seguintes: OptiPen®, ClickSTAR® e Autopen® 24, non se deben usar con outras plumas reutilizables, xa que a precisión de dosificación só é fiable coas plumas listadas.
Inspeccione o frasco antes do uso. Pódese usar só se a solución é transparente, incolora, sen inclusións sólidas visibles e ten unha consistencia acuosa. Dado que Lantus® é unha solución, non require resuspensión antes do uso.
Lantus® non debe mesturarse con ningunha outra insulina nin diluirse. A mestura ou dilución pode cambiar o seu perfil de tempo / acción; a mestura pode provocar precipitación.
Sempre é necesario, antes de cada inxección, comprobar a etiqueta da insulina para non confundir insulina glargina con outras insulinas (ver "Instrucións especiais").
Administración errónea da droga
Informáronse de casos cando o medicamento se confundía con outras insulinas, en particular, administráronse insulinas de acción curta en lugar da glargina por erro. Antes de cada inxección, é necesario comprobar a etiqueta de insulina para evitar confusións entre insulina glargina e outras insulinas.
Combinación de Lantus con pioglitazona
Coñécense casos de insuficiencia cardíaca cando se usou pioglitazona en combinación con insulina, especialmente en pacientes con factores de risco de insuficiencia cardíaca. Isto debe recordarse cando se prescribe unha combinación de pioglitazona e Lantus. Se se prescribe un tratamento combinado, os pacientes deben ser monitorados para detectar signos e síntomas de insuficiencia cardíaca, aumento de peso e inchazo. A pioglitazona debe ser interrompida se algún síntoma cardíaco empeora.
Este medicamento non se pode mesturar con outros medicamentos. É importante que as xeringas non conteñan restos doutras substancias.
Efectos secundarios
A hipoglicemia, a reacción adversa máis común á insulinoterapia, pode desenvolverse se a dose de insulina é demasiado alta en comparación coa necesidade de insulina, os episodios graves de hipoglucemia, especialmente os repetidos, poden danar o sistema nervioso. Os ataques prolongados ou graves de hipoglucemia poden poñer en risco a vida do paciente. En moitos pacientes, os síntomas e signos de neuroglicopenia están precedidos de síntomas de contraregulación adrenérxica. En xeral, canto máis e máis rápido é o nivel de glicosa no sangue, máis pronunciado é o fenómeno da contraregulación e os seus síntomas.
Interaccións farmacéuticas
Un número de substancias afectan o metabolismo da glicosa e poden necesitar un axuste da dose de insulina glargina.
As substancias que poden mellorar o efecto de redución da glicosa no sangue e aumentar a susceptibilidade á hipoglucemia inclúen axentes antidiabéticos orais, inhibidores da enzima convertedora de angiotensina (ACEs), disopiramidas, fibratos, fluoxetina, inhibidores da monoamina oxidasa (MAOs), pententoxililidas, sulfuros de propileno e propileno.
As substancias que poden debilitar o efecto de redución da glicosa no sangue inclúen hormonas corticosteroides, danazol, diazoxido, diuréticos, glucagón, isoniazida, estróxenos e proxestóxenos, derivados de fenotiazina, somatropina, simpatomiméticos (por exemplo, epinefrina (adrenalina), salbutamida, salbutamida , fármacos antipsicóticos atípicos (por exemplo, clozapina e olanzapina) e inhibidores da protease.
Os beta-bloqueantes, clonidina, sales de litio e o alcohol poden potenciar e debilitar o efecto hipoglucémico da insulina no sangue. A pentamidina pode causar hipoglucemia, ás veces seguida de hiperglicemia.
Ademais, baixo a influencia de drogas simpatolíticas como β-bloqueantes, clonidina, guanetidina e reserpina, os signos de contraregulación adrenérxica poden ser leves ou ausentes.
Embarazo
Embarazada designada só cando sexa absolutamente necesaria. É importante controlar constantemente o nivel de glicosa no sangue e controlar o estado xeral da muller embarazada. Nos primeiros tres meses, a necesidade do corpo de insulina diminúe e nos próximos seis meses aumenta. Inmediatamente despois do parto, a necesidade desta sustancia cae drasticamente. Hai un risco de hipoglucemia.
Coa lactación, tomar o medicamento é posible, pero baixo un seguimento constante da dosificación. A glargina é absorbida no tracto dixestivo e descomponse en aminoácidos. Non causa dano ao bebé ao amamantar.
Cambiando a Lantus doutros tipos de insulina
Se o paciente tomou previamente medicamentos de alta e media duración da acción, entón ao cambiar a Lantus, é necesario o axuste da dose da insulina principal. Tamén se debe revisar a terapia concomitante.
Cando as inxeccións por dúas veces de insulina basal (NPH) se cambian a unha única inxección de Lantus, a dose da primeira diminúe nun 20-30%. Isto faise durante os primeiros 20 días de terapia. Isto axudará a previr a hipoglucemia pola noite e pola mañá. Neste caso, aumenta a dose administrada antes das comidas. Despois de 2-3 semanas, a corrección da cantidade de sustancia realízase individualmente para cada paciente.
No corpo dalgúns pacientes prodúcense anticorpos contra a insulina humana. Neste caso, a resposta inmune ás inxeccións de Lantus cambia. Tamén pode requirir unha revisión da dose.
Interacción con outras drogas
Varios medicamentos poden potenciar o efecto hipoglucémico de Lantus e debilitalo. O primeiro grupo inclúe fármacos hipoglicémicos orais, disopiramida, salicilatos, propoxifeno, fluoxetina, antimicrobianos de sulfonamida, inhibidores de monoaminoxidasa, fibratos e pentoxifilina.
O efecto debilitante é exercido por danazol, anticonceptivos hormonais, diuréticos, glucagón, isoniazido, inhibidores de proteasas, epinefrina, hormona de crecemento, salbutamol, fenotiazina, terbutalina, antipsicóticos, hormonas tiroideas, diazoxido.
Algunhas substancias teñen un dobre efecto sobre a propiedade hipoglucémica da glargina. Estes inclúen pentamidina, beta-bloqueantes, sales de litio, clonidina, alcol, guanetidina, reserpina. Os dous últimos lubrican os síntomas da hipoglucemia inminente.
Lantus é un dos primeiros análogos sen pico da insulina humana. Obtenido substituíndo o aminoácido asparagina por glicina na posición 21 da cadea A e engadindo dous aminoácidos de arginina na cadea B ao aminoácido terminal. Este medicamento é producido por unha gran corporación farmacéutica francesa - Sanofi-Aventis. No curso de numerosos estudos, demostrouse que a insulina Lantus non só reduce o risco de hipoglucemia en comparación cos fármacos NPH, senón que tamén mellora o metabolismo dos carbohidratos. A continuación móstranse unhas breves instrucións de uso e recensións de diabéticos.
A sustancia activa de Lantus é a insulina glargina. Obtense por recombinación xenética empregando unha cepa k-12 da bacteria Escherichia coli. Nun ambiente neutral, é lixeiramente soluble, nun medio ácido disólvese coa formación de microprecipitación, que libera e lentamente insulina. Debido a isto, Lantus ten un perfil de acción suave cunha duración de ata 24 horas.
As principais propiedades farmacolóxicas:
- Adsorción lenta e perfil de acción sen picos dentro de 24 horas
- Supresión de proteólise e lipólise en adipocitos.
- O compoñente activo únese aos receptores de insulina 5-8 veces máis forte.
- Regulación do metabolismo da glicosa, inhibición da formación de glicosa no fígado.
En 1 ml Lantus Solostar contén:
- 3.6378 mg de insulina glargina (en termos de 100 UI de insulina humana),
- 85% glicerol
- auga para inxección
- ácido concentrado clorhídrico,
- m-cresol e hidróxido sódico.
Transición a Lantus doutra insulina
Se o diabético usou insulinas de duración media, entón ao cambiar a Lantus, a dosificación e o réxime do medicamento cámbianse. O cambio de insulina debe realizarse só nun hospital.
En Rusia, todos os diabéticos dependentes da insulina foron trasladados forzosamente de Lantus a Tujeo. Segundo os estudos, o novo fármaco ten un menor risco de desenvolver hipoglucemia, pero na práctica, a maioría das persoas quéixanse de que despois de pasar a Tujeo os seus azucres saltaron con forza, polo que están obrigados a mercar insulina Lantus Solostar por si soas.
Levemir é un excelente medicamento, pero ten unha substancia activa diferente, aínda que a duración da acción tamén é de 24 horas.
Aylar non atopou insulina, as instrucións din que se trata do mesmo Lantus, pero o fabricante é máis barato.
Insulina Lantus durante o embarazo
 Non se realizaron estudos clínicos formais de Lantus con mulleres embarazadas. Segundo fontes non oficiais, a droga non afecta negativamente o curso do embarazo e o propio neno.
Non se realizaron estudos clínicos formais de Lantus con mulleres embarazadas. Segundo fontes non oficiais, a droga non afecta negativamente o curso do embarazo e o propio neno.
Realizáronse experimentos en animais, durante os que se demostrou que a insulina glargina non ten un efecto tóxico sobre a función reprodutiva.
Lantus Solostar pode estar prescrito en caso de ineficacia da insulina NPH. As futuras nais deberían controlar os seus azucres, porque no primeiro trimestre, a necesidade de insulina pode diminuír e no segundo e terceiro trimestre.
Non teñas medo de amamantar a un bebé; as instrucións non conteñen información de que Lantus poida pasar ao leite materno.
Como gardar
A vida útil de Lantus é de 3 anos. Debe almacenar nun lugar escuro protexido da luz solar a unha temperatura de 2 a 8 graos. Normalmente, o lugar máis adecuado é un frigorífico. Neste caso, asegúrese de mirar o réxime de temperatura, porque a conxelación da insulina Lantus está prohibida.
Dende o primeiro uso, a droga pódese almacenar durante un mes nun lugar escuro a unha temperatura non superior a 25 graos (non no frigorífico). Non use insulina caducada.
Onde mercar, prezo
Lantus Solostar prescríbese gratuitamente por prescrición dun endocrinólogo. Pero tamén ocorre que un diabético ten que mercar este medicamento por conta propia nunha farmacia. O prezo medio da insulina é de 3.300 rublos. En Ucraína, o Lantus pódese mercar por 1200 UAH.
Lantus é unha insulina humana de longa acción.
Forma e composición de liberación
O Lantus prodúcese en forma de solución para a administración subcutánea: transparente, case incoloro ou incoloro (3 ml cada un en cartuchos de vidro incoloro, 5 cartuchos en envases blister, 1 paquete nun paquete de cartón, 5 sistemas de cartón OptiClick nun feixe de cartón, 5 cada un OptiSet pluma de xiringa nunha caixa de cartón).
A composición de 1 ml do medicamento inclúe:
- Substancia activa: insulina glargina - 3.6378 mg (corresponde ao contido de insulina humana - 100 pezas),
- Compoñentes auxiliares: cloruro de cinc, metacresol (m-cresol), glicerol ao 85%, hidróxido sódico, ácido clorhídrico, auga para a inxección.
Indicacións de uso
- Adultos e nenos a partir de 2 anos con diabetes tipo 1.
- A diabetes mellitus tipo 2 (no caso de ineficacia dos comprimidos).
En obesidade, un tratamento combinado é eficaz: Lantus Solostar e Metformin.
Interacción con outras drogas
 Hai medicamentos que afectan o metabolismo dos carbohidratos, ao tempo que aumenta ou diminúe a necesidade de insulina.
Hai medicamentos que afectan o metabolismo dos carbohidratos, ao tempo que aumenta ou diminúe a necesidade de insulina.
Reduce o azucre: axentes antidiabéticos orais, sulfonamidas, inhibidores da ACE, salicilatos, angioprotectores, inhibidores da monoamina oxidasa, disopiramidas antiarrítmicas, analxésicos estupefacientes.
Aumenta o azucre: hormonas tiroideas, diuréticas, simpatomiméticas, anticonceptivos orais, derivados da fenotiazina, inhibidores da protease.
Algunhas substancias teñen tanto un efecto hipoglucémico coma un efecto hiperglicémico. Estes inclúen:
- bloqueantes beta e sales de litio,
- alcol
- clonidina (fármaco antihipertensivo).
Dosificación e administración
A dose de Lantus e a hora do día para o seu manexo establécense de xeito individual.
O medicamento debe administrarse de forma subcutánea (na graxa subcutánea do ombreiro, abdome ou coxa) 1 vez ao día sempre á mesma hora. Os sitios de inxección deben alternarse con cada nova administración de Lantus dentro das áreas recomendadas para a súa administración.
Quizais o uso de Lantus como monoterapia ou simultaneamente con outras drogas hipoglucémicas.
Ao transferir pacientes con insulinas de longa duración ou de acción longa a Lantus, pode ser necesario cambiar a terapia antidiabética concomitante (doses de fármacos hipoglicémicos orais, así como o réxime de administración e doses de insulinas de acción curta ou os seus análogos) ou axustar a dose diaria de insulina basal.
Ao transferir aos pacientes desde a dobre administración de insulina-isofano á administración de Lantus nas primeiras semanas de tratamento, é necesario reducir a dose diaria de insulina basal nun 20-30% (para reducir o risco de hipoglucemia durante a noite e primeiras horas da mañá). Para este período, unha diminución da dose de Lantus debería compensarse cun aumento das doses de insulina de acción curta e un réxime de dosificación debe axustarse aínda máis.
Durante a transición a Lantus e nas primeiras semanas despois desta, é necesario un coidadoso control da glicosa no sangue. Se é necesario, axuste o réxime de dosificación de insulina. O axuste da dose tamén pode ser necesario por outras razóns, por exemplo, cando se cambia o estilo de vida e o peso corporal do paciente, o momento do día de administración de fármacos ou noutras circunstancias que aumentan a predisposición ao desenvolvemento de hiperglucemia ou hipoglicemia.
Non se debe administrar a droga por vía intravenosa (pode producirse unha hipoglucemia grave). Antes de comezar a introdución, debes asegurarte de que a xiringa non conteña os restos doutras drogas.
Antes de usar plumas de xeringa pre-recheas OptiSet, debes asegurarte de que a solución sexa incolora, transparente, se asemella a auga coa textura e non conteña partículas sólidas visibles. Só se poden usar agullas adecuadas para plumas de xeringa OptiSet. Para previr a infección, só unha persoa debe usar unha xeringa recargable.
Interacción farmacolóxica
Pode que se requiran axentes hipoglicémicos orais, fluoxetina, inhibidores da enzima que converten a angiotensina, fibratos, disopiramida, dextropropoxifeno, pentoxifilina, salicilatos e antimicrobianos sulfanilamida para aumentar a hipoglicemia e pode ser necesario un antimicrobiano.
As hormonas tiroideas, diuréticos, glucocorticosteroides, diazoxido, danazol, isoniazido, algúns antipsicóticos (por exemplo, clozapina ou olanzapina), glucágono, progestóxenos, estróxenos, somatotropina, derivados de fenotiazina, simpatomoltaminas (simpatomoltaminas). , inhibidores da protease (neste caso pode ser necesario un axuste da dose de insulina).
O uso simultáneo de insulina con pentamidina pode provocar hipoglucemia, que pode ser substituída por hiperglicemia. Co uso simultáneo de Lantus con clonidina, beta-bloqueantes, sales de etanol e litio, é posible un aumento e unha diminución do efecto hipoglucémico da insulina.
Co uso simultáneo de Lantus con fármacos simpatolíticos (clonidina, beta-bloqueantes, guanfacina e reserpina) co desenvolvemento de hipoglucemia, é posible unha diminución ou ausencia de signos de contraregulación adrenérxica.
O Lantus non debe mesturarse nin diluirse con outros preparados de insulina nin con ningún outro medicamento. Cando se dilúe ou se mestura, o perfil da súa acción ao longo do tempo pode cambiar. Tamén pode levar a precipitacións.
Termos e condicións de almacenamento
Almacenar nun lugar escuro, fóra do alcance dos nenos a unha temperatura de 2-8 ° C, non conxelar.
A vida útil é de 3 anos.
Despois de comezar a utilizar cartuchos, os sistemas de cartuchos OptiClick e as xeringas OptiSet precargadas deberán almacenarse nun lugar escuro, fóra do alcance dos nenos, a temperaturas de ata 25 ° C nos seus propios envases de cartón.
Non se debe arrefriar o bolígrafo OptiSet precargado.
Data de caducidade do Lantus en cartuchos, sistemas de cartuchos OptiClick e plumas xeringas OptiSet precargadas despois do primeiro uso - 1 mes.
¿Atopaches un erro no texto? Selecciona-lo e prema Ctrl + Enter.
Neste artigo, pode ler as instrucións para usar o medicamento Lantus . Ofrece comentarios dos visitantes do sitio - aos consumidores deste medicamento, así como as opinións dos médicos especialistas sobre o uso de Lantus na súa práctica. Unha gran solicitude é engadir activamente as súas críticas sobre o medicamento: o medicamento axudou ou non axudou a desfacerse da enfermidade, que complicacións e efectos secundarios foron observados, posiblemente non anunciados polo fabricante na anotación. Análogos de Lantus en presenza de análogos estruturais dispoñibles. Uso para o tratamento da diabetes mellitus insulinodependente en adultos, nenos, así como durante o embarazo e a lactación. A composición da droga.
Lantus - é un análogo da insulina humana. Obtenido por recombinación de bacterias de ADN da especie Escherichia coli (E. coli) (cepas K12). Ten unha baixa solubilidade nun ambiente neutral. Como parte da preparación de Lantus, é completamente soluble, que está asegurada polo ambiente ácido da solución de inxección (pH = 4). Despois da introdución na graxa subcutánea, a solución, debido á súa acidez, entra nunha reacción de neutralización coa formación de microprecipitados, a partir dos cales se liberan constantemente pequenas cantidades de insulina glargina (a substancia activa da preparación de Lantus), proporcionando un perfil liso (sen picos) da curva de concentración-tempo, así como maior duración da acción da droga.
Os parámetros de unión aos receptores de insulina da insulina glargina e da insulina humana están moi próximos. A insulina en glulina ten un efecto biolóxico similar á insulina endóxena.
A acción máis importante da insulina é a regulación do metabolismo da glicosa. A insulina e os seus análogos reducen a glicosa no sangue ao estimular a absorción de glicosa por tecidos periféricos (especialmente o músculo esquelético e o tecido adiposo), ademais de inhibir a formación de glicosa no fígado (gluconeoxénese). A insulina inhibe a lipólise e proteólise do adipocito, aumentando a síntese de proteínas.
O aumento da duración de acción da insulina glargina débese directamente á súa baixa taxa de absorción, o que permite que o medicamento se use unha vez ao día. O inicio da acción en media é de 1 hora despois da administración de sc. A duración media da acción é de 24 horas, o máximo é de 29 horas.A natureza da acción da insulina e os seus análogos (por exemplo, insulina glargine) ao longo do tempo poden variar significativamente tanto en pacientes diferentes coma nun mesmo paciente.
A duración do medicamento Lantus débese á súa introdución na graxa subcutánea.
Insulina glargina + excipientes.
Un estudo comparativo das concentracións de insulina glargina e insulina isófana despois da administración subcutánea en soro sanguíneo en persoas sanas e pacientes con diabetes mellitus revelou unha absorción máis lenta e significativamente máis longa, así como a ausencia dunha concentración máxima na insulina glargina en comparación coa insulina-isofan.
Con s / c administración do medicamento 1 vez ao día, conséguese unha concentración media estable de insulina glargina no sangue 2-4 días despois da primeira dose.
Con administración intravenosa, a semivida de insulina glargina e a insulina humana son comparables.
Nunha persoa con graxa subcutánea, a insulina glargina é parcialmente cortada do extremo carboxilo (C-terminal) da cadea B (cadea beta) para formar 21A-Gly-insulina e 21A-Gly-des-30B-Thr-insulina. No plasma están presentes tanto insulina glargina como os seus produtos de escisión.
- diabetes mellitus que precisa tratamento con insulina en adultos, adolescentes e nenos maiores de 6 anos,
- diabetes mellitus que require tratamento con insulina en adultos, adolescentes e nenos maiores de 2 anos (para a forma SoloStar).
Solución para administración subcutánea (cartuchos de 3 ml en plumas de xeringa OptiSet e OptiKlik).
Unha solución para administración subcutánea (cartuchos de 3 ml en xeringas de Lantus SoloStar).
Instrucións de uso e esquema de uso
Lantus OptiSet e OptiKlik
A dose do medicamento e a hora do día para o seu manexo establécense de xeito individual. Lantus adminístrase de forma subcutánea unha vez ao día, sempre á mesma hora. O Lantus debe inxectarse na graxa subcutánea do abdome, o ombreiro ou a coxa. Os sitios de inxección deberían alternar con cada nova administración do medicamento dentro das áreas recomendadas para a administración de sc do medicamento.
O medicamento pode usarse tanto como monoterapia como en combinación con outras drogas hipoglucémicas.
Ao transferir un paciente de insulinas de longa ou media duración de acción a Lantus, pode ser necesario axustar a dose diaria de insulina basal ou cambiar a terapia antidiabética concomitante (doses e réxime de administración de insulinas de acción curta ou os seus análogos, así como doses de fármacos hipoglicémicos orais).
Ao transferir a un paciente dunha dobre administración de insulina-isofano a unha única inxección de Lantus, a dose diaria de insulina basal debe reducirse nun 20-30% nas primeiras semanas de tratamento co fin de reducir o risco de hipoglucemia durante a noite e primeiras horas da mañá. Durante este período, unha diminución da dose de Lantus debería compensarse cun aumento das doses de insulina de acción curta, seguido dun axuste individual do réxime de dosificación.
Do mesmo xeito que ocorre con outros análogos da insulina humana, os pacientes que reciben altas doses de drogas debido á presenza de anticorpos contra a insulina humana poden experimentar un aumento na resposta á insulina ao cambiar a Lantus. No proceso de cambio a Lantus e nas primeiras semanas posteriores a ela, requírese un control minucioso da glicosa no sangue e, se é necesario, unha corrección do réxime de dosificación de insulina.
No caso dunha mellor regulación do metabolismo e do aumento da sensibilidade á insulina, pode ser necesaria unha maior corrección do réxime de dosificación. O axuste da dose tamén pode ser requirido, por exemplo, cando se modifica o peso corporal, o estilo de vida, a hora do día para a administración de medicamentos ou cando se produzan outras circunstancias que aumenten a predisposición ao desenvolvemento de hipoxecemia ou hiperglicemia.
Non se debe administrar o medicamento iv. Na introdución da dose habitual, destinada á administración de sc, pode provocar o desenvolvemento dunha hipoglucemia grave.
Antes da administración, ten que asegurarse de que as xeringas non conteñan residuos doutros medicamentos.
Normas de uso e manipulación da droga
Bolígrafos precargados OptiSet
Antes do uso, inspeccione o cartucho dentro da pluma de xeringa. Debe usarse só se a solución é transparente, incolora, non contén partículas sólidas visibles e, en coherencia, aseméllase á auga. As plumas xeringas OptiSet baleiras non están destinadas á súa reutilización e deben ser destruídas.
Para previr a infección, unha pluma de xiringa precargada está destinada a un só paciente e non pode ser transferida a outra persoa.
Manexo da seringa Pen OptiSet
Para cada uso posterior, use sempre unha agulla nova. Use só agullas adecuadas para a pluma de xeringa OptiSet.
Antes de cada inxección, sempre se debe realizar unha proba de seguridade.
Se se emprega unha nova pluma xeringa OptiSet, a proba de preparación debe realizarse empregando 8 unidades previamente seleccionadas polo fabricante.
O selector de dose só se pode xirar nunha dirección.
Non xire nunca o selector de dose (cambio de dose) despois de premer o botón de inicio da inxección.
Se outra persoa fai unha inxección ao paciente, deberase ter especial coidado para evitar lesións e infeccións por unha enfermidade infecciosa.
Non use nunca a lápiz xeringa OptiSet danada, así como se se sospeita un mal funcionamento.
É necesario ter unha xeringuilla OptiSet de reposición en caso de perda ou danos na usada.
Despois de eliminar o tapón da xeringa, verifique as marcas no depósito de insulina para asegurarse de que contén a insulina correcta. Tamén debe comprobarse o aspecto da insulina: a solución de insulina debe ser transparente, incolora, libre de partículas sólidas visibles e ter unha consistencia similar á auga. Non use a pluma xeringa OptiSet se a solución de insulina está turbia, manchada ou contén partículas estranxeiras.
Despois de quitar a tapa, conecte con coidado e firmemente a agulla á xeringa.
Comprobación da preparación da pluma xiringa para o seu uso
Antes de cada inxección, é necesario comprobar a dispoñibilidade do bolígrafo para ser usado.
Para unha pluma de xeringa nova e sen uso, o indicador de dose debe situarse no número 8, como o estableceu anteriormente o fabricante.
Se se usa unha pluma de xeringa, o dispensador debe xirarse ata que o indicador de dose pare no número 2. O dispensador xira nun só sentido.
Saque completamente o botón de inicio para facer a dose. Nunca xire o selector de dose despois de extraer o botón de inicio.
Débense retirar os tapóns de agulla exteriores e internos. Garda a tapa exterior para eliminar a agulla usada.
Sostendo a pluma de xiringa coa agulla orientada cara arriba, toque suavemente o depósito de insulina co dedo para que as burbullas de aire suban cara á agulla.
Despois diso, prema todo o botón de inicio.
Se se desprende unha pinga de insulina da punta da agulla, a pluma de xiringa e a agulla funcionan correctamente.
Se non aparece unha pinga de insulina na punta da agulla, debería repetir a proba de preparación da xeringa para ser utilizada ata que a insulina apareza na punta da agulla.
Selección de dose de insulina
Pódese establecer unha dose de 2 unidades a 40 unidades por incrementos de 2 unidades. Se se precisa unha dose superior a 40 unidades, debe administrarse en dúas ou máis inxeccións. Asegúrese de ter suficiente insulina para a súa dose.
A escala de insulina residual nun recipiente transparente para a insulina mostra a cantidade de insulina que queda aproximadamente na pluma de xeringa OptiSet. Esta escala non se pode usar para tomar unha dose de insulina.
Se o pistón negro está ao comezo da tira de cores, hai aproximadamente 40 unidades de insulina.
Se o pistón negro está no extremo da tira coloreada, hai aproximadamente 20 unidades de insulina.
O selector de dose debe virar ata que a frecha de dose indique a dose desexada.
A inxestión de dose de insulina
Hai que tirar o botón de inicio da inxección ata o límite para encher o bolígrafo de insulina.
Debe comprobarse se a dose desexada se acumula completamente. O botón de inicio móvese segundo a cantidade de insulina que quede no tanque de insulina.
O botón de inicio permite comprobar que dose se está marcando. Durante a proba, o botón de inicio debe manterse activado. A última liña ancha visible no botón de inicio mostra a cantidade de insulina tomada. Cando se mantén o botón de inicio, só é visible a parte superior desta liña ampla.
O persoal especializado debe explicar ao paciente a técnica de inxección.
A agulla é inxectada subcutaneamente. O botón de inicio da inxección debe ser presionado ata o límite. Un clic emerxente deterase cando se preme todo o botón de inicio da inxección.A continuación, debe manterse presionado o botón de inicio da inxección durante 10 segundos antes de tirar a agulla da pel. Isto asegurará a introdución de toda a dose de insulina.
Despois de cada inxección, a agulla debe ser eliminada da pluma de xiringa e descartada. Isto evitará infeccións, así como fugas de insulina, entrada de aire e posibles obstrucións da agulla. Non se poden reutilizar as agullas.
Despois diso, coloque o tapón para o bolígrafo.
Os cartuchos deben usarse xunto coa xiringa OptiPen Pro1 e de acordo coas recomendacións do fabricante do dispositivo.
As instrucións para o uso da xiringa OptiPen Pro1 sobre a instalación do cartucho, a conexión da agulla e a inxección de insulina deben seguir exactamente. Inspeccione o cartucho antes do uso. Debe usarse só se a solución é clara, incolora e non contén partículas sólidas visibles. Antes de instalar o cartucho na xeringa, o cartucho debe estar a temperatura ambiente durante 1-2 horas. Antes de inxectar, elimine as burbullas de aire do cartucho. É necesario seguir estrictamente as instrucións. Non se reutilizan os cartuchos baleiros. Se a pluma de xiringa OptiPen Pro1 está danada, non debes usala.
Se a pluma da xiringa é defectuosa, se é necesario, pódese administrar insulina ao paciente recollendo a solución do cartucho nunha xeringa de plástico (adecuada para a insulina a unha concentración de 100 UI / ml).
Sistema de cartuchos de clic óptico
O sistema de cartuchos OptiClick é un cartucho de vidro que contén 3 ml de solución de insulina glargina, que se coloca nun recipiente de plástico transparente cun mecanismo de pistón unido.
O sistema de cartuchos OptiClick debe empregarse co bolígrafo OptiClick de acordo coas instrucións de uso que se acompañan.
Se a pluma xeringa OptiClick está danada, substitúea por unha nova.
Antes de instalar o sistema de cartuchos na pluma xeringa OptiClick, debe estar a temperatura ambiente durante 1-2 horas. O sistema de cartuchos debe inspeccionarse antes da instalación. Debe usarse só se a solución é clara, incolora e non contén partículas sólidas visibles. Antes de inxectar, elimine as burbullas de aire do cartucho (coma se estiveses a usar unha pluma de xiringa). Non se reutilizan os sistemas de cartuchos baleiros.
Se a pluma da xiringa é defectuosa, pódese administrar insulina ao paciente escribindo a solución do cartucho nunha xeringa de plástico (adecuada para a insulina a unha concentración de 100 UI / ml).
Para previr a infección, só unha persoa debe usar a xeringa reutilizable.
Lantus SoloStar debe administrarse subcutaneamente unha vez ao día a calquera hora do día, pero todos os días á mesma hora.
En pacientes con diabetes mellitus tipo 2, Lantus SoloStar pode usarse tanto como monoterapia como en combinación con outros fármacos hipoglucémicos. Débense determinar e axustar individualmente as concentracións de glucosa en sangue, así como as doses e o tempo de administración ou administración de fármacos hipoglucemicos.
O axuste da dose tamén pode ser requirido, por exemplo, ao cambiar o peso corporal, o estilo de vida do paciente, cambiar o tempo de administración da dose de insulina ou noutras condicións que poidan aumentar a predisposición ao desenvolvemento de hipoxecemia ou hiperglicemia. Calquera cambio na dose de insulina debe realizarse con precaución e baixo supervisión médica.
Lantus SoloStar non é a insulina escollida para o tratamento da cetoacidosis diabética. Neste caso, deberá preferencia na introdución de insulina de acción curta. Nos esquemas de tratamento que inclúen inxeccións de insulina basal e prandial, o 40-60% da dose diaria de insulina en forma de insulina glargina adóitase administrar para satisfacer a necesidade de insulina basal.
En pacientes con diabetes mellitus tipo 2 que toman fármacos hipoglicémicos para a administración oral, a terapia combinada comeza cunha dose de insulina glargina 10 pezas 1 vez ao día e no réxime de tratamento posterior axústase individualmente.
Transición do tratamento con outros fármacos hipoglucémicos a Lantus SoloStar
Ao transferir un paciente dun réxime de tratamento usando insulina de duración media ou de longa duración a un réxime de tratamento usando a preparación Lantus SoloStar, pode ser necesario axustar o número (as doses) e o tempo de administración de insulina de acción curta ou o seu análogo durante o día ou cambiar as doses de medicamentos hipoglicémicos orais.
Ao transferir pacientes dunha única inxección de insulina-isofano durante un día a unha única administración dun medicamento durante o día, Lantus SoloStar non adoita cambiar a dose inicial de insulina (é dicir, a cantidade de unidades Lantus SoloStar ao día é igual á cantidade de insulina isofan ME por día).
Ao transferir aos pacientes de administrar insulina-isófano dúas veces durante o día a unha única inxección de Lantus SoloStar antes de durmir para reducir o risco de hipoglucemia durante a noite e primeiras horas da mañá, a dose diaria inicial de insulina glargina adoita reducirse nun 20% (en comparación coa dose diaria de insulina. isófano) e logo axústase en función da resposta do paciente.
Lantus SoloStar non debe mesturarse nin diluirse con outras preparacións de insulina. Asegúrese de que as xeringas non conteñan residuos doutras drogas. Cando se mestura ou se dilúe, o perfil de insulina glargina pode cambiar co paso do tempo.
Ao pasar da insulina humana ao fármaco Lantus SoloStar e durante as primeiras semanas posteriores a ela, recoméndase un coidado metabolico (control da concentración de glicosa no sangue) baixo supervisión médica, con corrección do réxime de dosificación de insulina se é necesario. Do mesmo xeito que ocorre con outros análogos da insulina humana, isto é especialmente certo para os pacientes que, debido á presenza de anticorpos contra a insulina humana, necesitan usar altas doses de insulina humana. Nestes pacientes, ao usar insulina glargina, pódese observar unha mellora significativa na reacción á administración da insulina.
Cun control metabólico mellorado e o aumento da sensibilidade tisular á insulina, pode ser necesario axustar o réxime de dosificación de insulina.
Mestura e cría
A droga Lantus SoloStar non debe mesturarse con outras insulinas. A mestura pode cambiar a relación tempo / efecto da droga Lantus SoloStar, así como levar á precipitación.
Grupos especiais de pacientes
A droga Lantus SoloStar pódese usar en nenos maiores de 2 anos. Non se estudou o uso en nenos menores de 2 anos.
En pacientes anciáns con diabete mellorable, recoméndase o uso de doses iniciais moderadas, o seu aumento lento e o uso de doses de mantemento moderadas.
O medicamento Lantus SoloStar é administrado como inxección sc. O medicamento Lantus SoloStar non está destinado á administración intravenosa.
A longa duración de acción da insulina glargina só se observa cando se introduce na graxa subcutánea. Na introdución da dose habitual subcutánea pode provocar unha hipoglucemia grave. Lantus SoloStar debe introducirse na graxa subcutánea do abdome, ombreiros ou cadeiras. Os sitios de inxección deben alternar con cada nova inxección dentro das áreas recomendadas para a administración de sc do medicamento. Como no caso doutro tipo de insulina, o grao de absorción e, en consecuencia, o comezo e a duración da súa acción, poden variar baixo a influencia da actividade física e outros cambios na condición do paciente.
Lantus SoloStar é unha solución clara, non unha suspensión. Polo tanto, non se necesita resuspensión antes do uso. En caso de mal funcionamento da pluma de xiringa Lantus SoloStar, pódese extraer insulina glargina do cartucho nunha xeringa (adecuada para insulina 100 UI / ml) e facer a inxección necesaria.
Normas de uso e manexo da xeringa pre-chea SoloStar
Antes do primeiro uso, a pluma de xiringa debe manterse a temperatura ambiente durante 1-2 horas.
Antes do uso, inspeccione o cartucho dentro da pluma de xeringa. Debe usarse só se a solución é transparente, incolora, non contén partículas sólidas visibles e, en coherencia, aseméllase á auga.
As xeringas baleiras de SoloStar non deben reutilizarse e hai que desaloxalas.
Para previr a infección, un bolígrafo pre-cuberto só o debe usar un paciente e non debe ser transferido a outra persoa.
Antes de usar a xiringa SoloStar, lea atentamente a información sobre o uso.
Antes de cada uso, conecte coidadosamente a nova agulla á xeringa e realice unha proba de seguridade. Só se deben empregar agullas compatibles con SoloStar.
Débense tomar precaucións especiais para evitar accidentes que impliquen o uso dunha agulla e a posibilidade de transmisión de infección.
En ningún caso debes usar a xiringa SoloStar se está danada ou non está seguro de que funcionará correctamente.
Sempre debería ter a man unha pluma de xiringa SoloStar no caso de que perdas ou danas unha copia existente da xeringa.
Se a pluma de xeringa SoloStar se garda no frigorífico, debe sacarse 1-2 horas antes da inxección prevista para que a solución tome a temperatura ambiente. A administración de insulina refrixerada é máis dolorosa. A pluma de xeringa usada SoloStar debe ser destruída.
A pluma de xeringa SoloStar debe estar protexida do po e da sucidade. A parte externa da xiringa SoloStar pódese limpar limpándoa cun pano húmido. Non mergullarse en líquido, enxágüe e lubrica a pluma xeringa SoloStar, xa que pode danala.
A pluma xeringa SoloStar dosifica con precisión insulina e é seguro de usar. Tamén require unha manipulación coidadosa. Evite situacións nas que se poidan producir danos na pluma xeringa SoloStar. Se sospeitas que se producen danos nunha instancia existente da pluma de xiringa SoloStar, use unha nova xeringa.
Etapa 1. Control da insulina
Debe comprobar a etiqueta na xiringa SoloStar para asegurarse de que contén a insulina axeitada. Para Lantus, a pluma de xiringa SoloStar é gris cun botón vermello para inxectar. Despois de eliminar o tapón da xeringa, a aparencia da insulina contida nela contrólase: a solución de insulina debe ser transparente, incolora, non conter partículas sólidas visibles e semellar a auga con consistencia.
Etapa 2. Conectando a agulla
Debe empregarse só agullas compatibles coa pluma xeringa SoloStar. Para cada inxección posterior, use sempre unha nova agulla estéril. Despois de quitar a tapa, a agulla debe instalarse coidadosamente na pluma de xiringa.
Etapa 3. Realización dunha proba de seguridade
Antes de cada inxección, é necesario realizar unha proba de seguridade e asegurarse de que o bolígrafo e a agulla funcionan ben e que se eliminen as burbullas de aire.
Mide unha dose igual a 2 unidades.
Débense retirar os tapóns de agulla exteriores e internos.
Colocando a pluma xeringa coa agulla cara arriba, toque suavemente o cartucho de insulina co dedo para que todas as burbullas de aire estean dirixidas cara á agulla.
Pulse completamente o botón de inxección.
Se a punta da agulla aparece insulina, isto significa que a pluma de xiringa e a agulla funcionan correctamente.
Se a punta da agulla non aparece insulina, pode repetirse o paso 3 ata que a insulina apareza na punta da agulla.
Etapa 4. Selección de dose
A dose pódese establecer cunha precisión de 1 unidade desde a dose mínima (1 unidade) ata a dose máxima (80 unidades).Se é necesario introducir unha dose superior a 80 unidades, deberán administrarse 2 ou máis inxeccións.
A xanela de dosificación debería mostrarse "0" despois da realización da proba de seguridade. Despois, pódese establecer a dose necesaria.
Etapa 5. Dose
Un médico debe informar ao paciente sobre a técnica de inxección.
A agulla debe introducirse baixo a pel.
O botón de inxección debe ser presionado completamente. Mantéñase nesta posición durante outros 10 segundos ata que se retire a agulla. Isto garante a introdución da dose seleccionada de insulina por completo.
Etapa 6. Eliminar e descartar a agulla
En todos os casos, a agulla despois de cada inxección debe ser eliminada e descartada. Isto garante a prevención da contaminación e / ou infección, o aire que entra no recipiente para a insulina e as fugas de insulina.
Ao eliminar e descartar a agulla, hai que tomar precaucións especiais. Siga as precaucións de seguridade recomendadas para eliminar e tirar agullas (por exemplo, a técnica dun tapón dunha soa man) para reducir o risco de accidentes relacionados coa agulla e para previr a infección.
Despois de quitar a agulla, pecha a pluma de xeringa SoloStar cun gorro.
- hipoglucemia: desenvólvese con maior frecuencia se a dose de insulina supera a necesidade dela,
- a conciencia "crepuscular" ou a súa perda,
- síndrome convulsiva
- fame
- irritabilidade
- suor fría
- taquicardia
- discapacidade visual
- retinopatía
- lipodistrofia,
- disgeusia,
- mialxia
- hinchazón
- reaccións alérxicas inmediatas á insulina (incluída a insulina glargina) ou compoñentes auxiliares do medicamento: reaccións xeneralizadas da pel, angioedema, broncoespasmo, hipotensión arterial, choque,
- vermelhidão, dor, picazón, urticaria, inchazo ou inflamación no lugar da inxección.
- nenos menores de 6 anos para Lantus OptiSet e OptiKlik (neste momento non hai datos clínicos sobre o uso),
- idade infantil ata 2 anos para Lantus SoloStar (falta de datos clínicos sobre uso),
- hipersensibilidade aos compoñentes da droga.
Embarazo e lactación
Con precaución, debe usarse Lantus durante o embarazo.
Para pacientes con diabetes mellitus anterior ou xestacional, é importante manter unha adecuada regulación metabólica durante todo o embarazo. No 1º trimestre de embarazo, a necesidade de insulina pode diminuír, no 2º e 3º trimestre pode aumentar. Inmediatamente despois do parto, a necesidade de insulina diminúe e, polo tanto, o risco de hipoglucemia aumenta. Nestas condicións, é fundamental un control minucioso da glicosa no sangue.
En estudos experimentais con animais non se obtiveron datos directos ou indirectos sobre os efectos embriotóxicos ou fetotóxicos da insulina glargina.
Non se realizaron ensaios clínicos controlados sobre a seguridade do medicamento Lantus durante o embarazo. Hai probas do uso de Lantus en 100 mulleres embarazadas con diabetes. O curso e o resultado do embarazo nestes pacientes non diferían dos das mulleres embarazadas diabéticas que recibiron outros preparativos de insulina.
En mulleres durante a lactación, pode ser necesaria unha corrección do réxime de dosificación de insulina e da dieta.
Uso en nenos
Actualmente non hai datos clínicos sobre o uso en nenos menores de 6 anos.
Uso en pacientes anciáns
En pacientes anciáns, o deterioro progresivo da función renal pode levar a unha diminución persistente dos requirimentos de insulina.
Lantus non é o fármaco escollido para o tratamento da cetoacidosis diabética. En tales casos, recoméndase a administración intravenosa de insulina de acción curta.
Debido á escasa experiencia con Lantus, non foi posible avaliar a súa eficacia e seguridade no tratamento de pacientes con funcións hepáticas deterioradas ou pacientes con insuficiencia renal moderada ou grave.
En pacientes con insuficiencia renal, a necesidade de insulina pode diminuír debido ao debilitamento dos seus procesos de eliminación. En pacientes anciáns, o deterioro progresivo da función renal pode levar a unha diminución persistente dos requirimentos de insulina.
En pacientes con insuficiencia hepática grave, a necesidade de insulina pode reducirse debido á diminución da capacidade de gluconeoxénese e biotransformación da insulina.
No caso de control ineficaz do nivel de glicosa no sangue, así como se hai tendencia a desenvolver hipoxecemia ou hiperglicemia, antes de proceder á corrección do réxime de dosificación, é necesario comprobar a exactitude do cumprimento do réxime de tratamento prescrito, os lugares de administración do fármaco e a técnica de inxección de sc competente. , considerando todos os factores que o inflúen.
O tempo de desenvolvemento da hipoglucemia depende do perfil de acción da insulina usada e pode, polo tanto, cambiar cun cambio no réxime de tratamento. Debido ao aumento do tempo que leva para a administración de insulina de longa acción ao usar Lantus, debería esperar unha menor probabilidade de desenvolver hipoglucemia nocturna, mentres que nas primeiras horas da mañá esta probabilidade é maior. Se a hipoglucemia ocorre en pacientes que reciben Lantus, debe considerarse a posibilidade de retardar a saída da hipoglucemia debido á acción prolongada da insulina glargina.
En pacientes nos que os episodios de hipoglucemia poden ter especial importancia clínica, incluído con estenosis severa das arterias coronarias ou vasos cerebrais (risco de desenvolver complicacións cardíacas e cerebrais de hipoglucemia), así como pacientes con retinopatía proliferativa, especialmente se non reciben tratamento de fotocoagulación (risco de perda de visión transitoria por hipoglucemia), débense observar precaucións especiais e controlarse con coidado. glicosa no sangue.
Os pacientes deben ser advertidos sobre as condicións nas que os síntomas dos precursores da hipoglucemia poden diminuír, ser menos pronunciados ou estar ausentes nalgúns grupos de risco, que inclúen:
- pacientes que melloraron notablemente a regulación da glicosa no sangue,
- pacientes que desenvolven gradualmente hipoglucemia
- pacientes maiores
- pacientes con neuropatía
- pacientes con longo curso de diabetes,
- pacientes con trastornos mentais
- pacientes transferidos de insulina de orixe animal a insulina humana,
- pacientes que reciben tratamento concomitante con outros fármacos.
Tales situacións poden levar ao desenvolvemento de hipoglucemia grave (con posible perda de coñecemento) antes de que o paciente se dea conta de que está a desenvolver unha hipoglucemia.
Se se observan niveis de hemoglobina glicada normal ou diminuída, hai que ter en conta a posibilidade de desenvolver episodios recorrentes de hipoglucemia non recoñecidos (especialmente pola noite).
O cumprimento dos pacientes co calendario de dosificación, dieta e dieta, o uso adecuado de insulina e o control de síntomas da hipoglucemia contribúen a unha redución significativa do risco de hipoglucemia. En presenza de factores que aumentan a predisposición á hipoglucemia, é necesaria unha observación especialmente coidada, porque pode ser necesario un axuste da dosificación de insulina. Estes factores inclúen:
- cambio do lugar de administración da insulina,
- aumento da sensibilidade á insulina (por exemplo, ao eliminar factores de estrés),
- actividade física inusual, aumentada ou prolongada,
- enfermidades intercurrentes acompañadas de vómitos, diarrea,
- violación da dieta e da dieta,
- saltada a comida
- consumo de alcol
- algúns trastornos endocrinos non compensados (por exemplo, hipotiroidismo, insuficiencia de adenohipófise ou córtex suprarrenal),
- tratamento concomitante con certos outros fármacos.
En enfermidades intercurrentes, é necesario un control máis intenso da glicosa no sangue. En moitos casos, realízase unha análise para a presenza de corpos cetonas na orina e a miúdo é necesaria a dosificación de insulina. A necesidade de insulina aumenta a miúdo. Os pacientes con diabetes tipo 1 deben seguir consumindo regularmente polo menos unha pequena cantidade de hidratos de carbono, incluso cando comen só en pequenos volumes ou a falta de capacidade para comer, así como con vómitos. Estes pacientes nunca deben deixar completamente de administrar insulina.
Os axentes hipoglicémicos orais, inhibidores da ACE, disopiramidas, fibratos, fluoxetina, inhibidores da MAO, pentoxifilina, dextropropoxifeno, antimicrobianos salicilados e sulfonamidas poden potenciar o efecto hipoglucemico da insulina e aumentar a predisposición ao desenvolvemento da hipoglucemia. Con estas combinacións, pode ser necesario un axuste da dose de insulina glargina.
Glucocorticosteroides (GCS), danazol, diazoxido, diuréticos, glucagón, isoniazido, estróxenos, proxestóxenos, derivados de fenotiazina, somatotropina, simpatomiméticos (por exemplo, epinefrina, salbutamol, terbutalina), hormonas tiroideas, clintazepina ) pode reducir o efecto hipoglucémico da insulina. Con estas combinacións, pode ser necesario un axuste da dose de insulina glargina.
Co uso simultáneo do medicamento Lantus con beta-bloqueantes, a clonidina, as sales de litio, o etanol (alcohol) son posibles tanto o fortalecemento como o debilitamento do efecto hipoglucémico da insulina. A pentamidina cando se combina coa insulina pode causar hipoglucemia, que ás veces é substituída por hiperglicemia.
Con uso simultáneo con fármacos con efecto simpatolítico, como beta-bloqueantes, clonidina, guanfacina e reserpina, é posible unha diminución ou ausencia de signos de contraregulación adrenérxica (activación do sistema nervioso simpático) co desenvolvemento da hipoglucemia.
O Lantus non debe mesturarse con outros preparados de insulina, nin ningún outro medicamento nin diluír. Cando se mestura ou se dilúe, o perfil da súa acción pode cambiar co paso do tempo, ademais, a mestura con outras insulinas pode provocar precipitación.
Análogos da droga Lantus
Análogos estruturais da sustancia activa:
- Insulina glargina,
- Lantus SoloStar.
Análogos do efecto terapéutico (fármacos para o tratamento da diabetes mellitus dependente da insulina):
- Actrapid
- Anvistat
- Apidra
- B. insulina
- Berlinulin,
- Biosulina
- Glicformina
- Glucobay,
- Depósito insulina C,
- Dibikor
- Mundial de insulina Isofan,
- Iletin
- Insulina Isofanicum,
- Cinta de insulina,
- Insulina Maxirapid B,
- Neutral soluble en insulina
- Insulina semilente,
- Insulina Ultralente,
- Insulina longa
- Insulina Ultralong,
- Insuman
- Intral
- Combina-insulina C
- Penetración de Levemir,
- Levemir Flexpen,
- Metformina
- Mikstard
- Monosuinsulin MK,
- Monotard
- NovoMiks,
- NovoRapid,
- Pensulin,
- Protafan
- Rinsulina
- Estilamina
- Thorvacard
- Tricor
- Ultratard
- Humalog,
- Humulín
- Cigapan
- Erbisol.
A falta de análogos do medicamento para a sustancia activa, pode facer clic nas ligazóns seguintes ás enfermidades das que axuda o correspondente medicamento e ver os análogos dispoñibles para efecto terapéutico.
Composición, formulario de liberación
Para un uso eficaz, o medicamento é liberado baixo a forma dunha solución incolora. O compoñente predominante da súa composición é a insulina Glulin.
Ademais diso, a solución inclúe:
- auga
- cloruro de cinc
- hidróxido de sodio
- glicerol
- ácido clorhídrico,
- metacresol.
Os pacientes poden aproveitar este tipo de medicamentos como:
- Sistema OptiClick. Está equipado con 5 cartuchos.
- Pluma de xeringa OptiSet. O seu número no paquete é de 5 unidades.
- Lantus Solostar. Neste caso, os cartuchos colócanse na xeringa. En total, hai 5 bolígrafos de xeringa no paquete.
O medicamento úsase en forma de inxeccións subcutáneas e só por recomendación dun médico.

Indicacións e contraindicacións
O medicamento debe usarse só se o prescribe un médico. Incluso cun diagnóstico adecuado, será moi difícil para o paciente descubrir se é recomendable o tratamento con el. Ademais, debido a algunhas características do corpo do paciente, Lantus pode ser prexudicial, é recomendable realizar un exame preliminar.
A principal indicación para usar un axente que contén insulina é a diabetes. Adoita empregarse como monoterapia. Pero hai momentos nos que se prescriben outras drogas.
Entre as contraindicacións adoitan mencionarse:
- a idade do paciente é inferior a 6 anos,
- sensibilidade corporal á composición.
Algunhas situacións son controvertidas.
Estes inclúen:
- embarazo
- lactación materna
- enfermidade hepática
- alteración da función renal,
- idade avanzada
Estas situacións están entre as limitacións. Se é necesario, pode usarse Lantus, pero hai que controlar a glicosa, xa que estas categorías de pacientes son especialmente propensas á hipoglucemia.
Formas de liberación e prezo da droga
A sustancia activa do medicamento é a hormona glargina. Engádense tamén excipientes: cloruro de cinc, ácido clorhídrico, m-cresol, hidróxido sódico, auga para inxeccións e glicerol. Este medicamento difire de moitos outros tipos de insulina pola súa forma de liberación.
- OptiKlik: un paquete contén 5 cartuchos de 3 ml cada un. Os cartuchos están feitos de vidro claro.
- Unha pluma de xeringa, usada simplemente - co toque dun dedo, tamén está deseñada para 3ml.
- Os cartuchos Lantus SoloStar conteñen 3 ml de substancia. Estes cartuchos están montados nunha xeringa. Hai 5 bolígrafos deste tipo no paquete, só se venden sen agullas.
Este medicamento é un medicamento de longa acción. Pero canto custa a insulina Lantus?
O medicamento véndese por receita médica, distribúese amplamente entre diabéticos, o seu custo medio é de 3200 rublos.
Cando unha persoa está enferma de diabetes, debe empregar inxeccións de insulina. Isto suscita preguntas: que ferramenta elixir? Canto é o tratamento e se se debe escoller un medicamento caro? Existe unha diferenza entre Lantus e Solostar, cal é mellor?
Cantas veces ao día facer unha inxección e que intervalo soportar entre as inxeccións? Consideraremos un dos medicamentos modernos, trataremos de descubrir que escoller: insulina glargina ou un medicamento similar, así como cal é o seu prezo.
Lantus é un medicamento de insulina moderno cuxa acción está dirixida a reducir a glicosa no corpo. A insulina en glulina é o principal compoñente activo do medicamento, pouco soluble en ph neutro e totalmente consistente coa insulina humana. Lantus e insulina glargine - 2 nomes da droga. Considere as principais disposicións das instrucións de uso do medicamento "insulina Lantus".
A ferramenta é unha solución na que o compoñente principal está baixo a influencia dun ambiente ácido especial. Debido a iso, prodúcese a disolución completa. Cando se usa subcutáneamente, o ácido neutralízase, fórmanse microprecipitados, a partir deles a substancia activa é liberada ao sangue. Pequenas doses diso entran gradualmente no plasma, excluíndo un forte aumento dos niveis de insulina.
Grazas á microprecipitación, o medicamento ten unha acción longa (desde un día, unha hora despois da aplicación).
Como usar Lantus

No proceso de uso, siga as regras:
- A introdución do medicamento realízase na capa de graxa subcutánea da coxa ou ombreiro, nádegas, parede abdominal anterior. A droga úsase unha vez ao día, as áreas de inxección cambian e mantense un intervalo igual entre as inxeccións.
- A dose e o tempo da inxección son determinados polo médico - estes parámetros son individuais. O medicamento úsase só ou combinado con outros medicamentos deseñados para baixar os niveis de glicosa.
- A solución de inxección non se mestura nin dilúe con preparados de insulina.
- O medicamento actúa eficazmente cando se administra baixo a pel, polo que non se recomenda inxectalo por vía intravenosa.
- Cando o paciente pasa á insulina glargina, un control minucioso dos niveis de azucre no sangue é necesario durante 14-21 días.
Ao cambiar o medicamento, o especialista selecciona o esquema en función dos datos do exame do paciente e tendo en conta as características do seu corpo. A sensibilidade á insulina aumenta co paso do tempo debido á mellora dos procesos de regulación metabólica e a dosificación inicial do medicamento vólvese diferente. A corrección do réxime tamén é necesaria para as flutuacións do peso corporal, o cambio das condicións de traballo, os cambios bruscos no estilo de vida, é dicir, con factores que poden provocar unha predisposición a valores altos ou baixos de glicosa.
Interacción con outros medicamentos

A combinación con outros fármacos afecta os procesos metabólicos asociados á glicosa:
- Algunhas drogas potencian o efecto de Lantus. Estes inclúen sulfonamidas, salicilatos, fármacos que reducen a glicosa oral, inhibidores da ACE e da MAO, etc.
- Os diuréticos, simpatomiméticos, inhibidores de proteasas, antipsicóticos simples, hormonas - femia, tiroides, etc. debilitan os efectos da insulina glargina.
- A inxestión de sales de litio, beta-bloqueantes ou o uso de alcol provocan unha reacción ambigua: aumentan ou debilitan o efecto da droga.
- Tomar pentamidina en paralelo con Lantus leva a picos nos niveis de azucre, un forte cambio dunha diminución a un aumento.
En xeral, o medicamento ten críticas positivas. Canto custa a insulina glargina? O prezo dos fondos nas rexións oscila entre 2500 e 4.000 rublos.
Características dos análogos
Cando non é posible mercar Lantus, selecciónase un analóxico.
Do mesmo xeito que a insulina glargina, o levemir ten un efecto prolongado. Non obstante, o perfil de acción do axente é plano e menos variable que o de Lantus.
O medicamento tómase por diabetes. Non é desexable asignar Levemir a mulleres embarazadas, menores de dous anos (segundo algunhas fontes, seis) anos. Un punto positivo: tomar Levemir non provoca aumento de peso no paciente. Que insulina usar - Lantus ou Levemir? Levemir é un análogo barato de Lantus, que ten críticas conflitivas. Se o estado proporciona ao paciente o paciente e non hai queixas polo uso, a elección é obvia. Canto custa Levemir nunha farmacia? O prezo varía de 300-500 a 2000-300 rublos. dependendo da forma de liberación e do número de botellas. Se escolle insulina lantus, o prezo será significativamente maior.

Solostar é un análogo completo de Lantus, que ten propiedades e contraindicacións idénticas. O medicamento está prescrito para nenos maiores de 2 anos. Se comparas insulina Lantus e Solostar, as críticas sobre eles serán similares. Para facer unha elección, preste atención ao custo de Solostar. O rango de prezos para a droga é grande - de 400 a 500 a 4.000 rublos. dependendo da tecnoloxía de produción do produto e da súa cantidade.
Entón, algúns puntos clave. O uso de medicamentos prolongados é conveniente, pero non prescribas por conta propia: esta é a prerrogativa do médico. Despois de saber canto custa a insulina Lantus, toma interese en análogos se son adecuados no seu caso. Solostar non é peor de usar, pero é máis barato.
Glargin 3.6378 mg, que corresponde ao contido de insulina humana 100 UI.
Excipientes: m-cresol, cloruro de cinc, glicerol (85%), hidróxido sódico, ácido clorhídrico, auga para e.
Grupo clínico e farmacolóxico: insulina humana de acción longa
A insulina glargina é un análogo da insulina humana. Obtenido por recombinación de bacterias de ADN da especie Escherichia coli (cepas K12). Ten unha baixa solubilidade nun ambiente neutral. É completamente soluble no produto Lantus, que está asegurado polo ambiente ácido da solución de inxección (pH = 4). Despois da introdución na graxa subcutánea, a solución, pola súa acidez, entra nunha reacción de neutralización coa formación de microprecipitados, a partir dos cales se liberan constantemente pequenas cantidades de insulina glargina, proporcionando un perfil liso (sen picos) da curva concentración-tempo, e tamén unha duración máis longa do produto.
Os parámetros de unión aos receptores de insulina da insulina glargina e da insulina humana están moi próximos. A insulina glargina ten un efecto biolóxico similar á insulina endóxena.
A acción máis importante da insulina é a regulación do metabolismo. A insulina e os seus análogos reducen a glicosa no sangue ao estimular a absorción de glicosa por tecidos periféricos (especialmente o músculo esquelético e o tecido adiposo), á vez que inhiben a formación de glicosa no fígado (gluconeoxénese). A insulina inhibe a lipólise e proteólise do adipocito, aumentando a síntese de proteínas.
O aumento da duración de acción da insulina glargina débese directamente á baixa taxa de absorción, o que lle permite usar o produto 1 vez / día. O inicio da acción é aproximadamente - despois dunha hora despois da administración de sc. A duración media da acción é de 24 horas, a máis longa - 29 horas. A natureza da acción da insulina e os seus análogos (por exemplo, insulina glargine) ao longo do tempo pode variar significativamente tanto en pacientes diferentes como nun mesmo paciente.
A duración do produto Lantus débese á súa introdución na graxa subcutánea.
Un estudo comparativo das concentracións de insulina glargina e insulina-isófano despois da administración sc no soro sanguíneo de persoas sanas e pacientes con absorción máis lenta e significativamente máis longa, así como a ausencia dunha concentración máxima en insulina glargina en comparación con insulina-isofano.
Cando s / á introdución do produto 1 vez / día, conséguese unha concentración media estable de insulina glargina no sangue despois dos 2-4 días despois da introdución da primeira dose.
Coa entrada / introdución da insulina T1 / 2 a insulina glargina e a insulina humana son comparables.
Nunha persoa con graxa subcutánea, a insulina glargina é parcialmente cortada do extremo carboxilo (C-terminal) da cadea B (cadea beta) para formar 21A-Gly-insulina e 21A-Gly-des-30B-Thr-insulina. No plasma están presentes tanto insulina glargina como os seus produtos de escisión.
diabetes mellitus que require tratamento con insulina en adultos, adolescentes e bebés maiores de 6 anos.
A dose do produto e a hora do día para a súa xestión establécense de xeito individual. Lantus adminístrase s / c 1 vez / día sempre á mesma hora. O lanto debe introducirse na graxa subcutánea do abdome, ombreiro ou coxa. Os sitios de inxección deben alternar con cada nova introdución do produto dentro das áreas recomendadas para a administración de sc do produto.
Na diabetes tipo 1, o produto úsase como insulina principal.
Na diabetes mellitus tipo 2, o produto pódese usar tanto como monoterapia como en combinación con outros produtos hipoglucémicos.
Ao transferir a un paciente de insulinas de longa ou media duración de acción a Lantus, pode ser necesario axustar a dose diaria de insulina basal ou cambiar a terapia antidiabética concomitante (doses e réxime de administración de insulinas de acción curta ou os seus análogos, así como doses de produtos hipoglicémicos orais). Ao transferir a un paciente desde a administración de dúas veces insulina-isofano a unha única administración de Lantus, a dose diaria de insulina basal debe reducirse nun 20-30% nas primeiras semanas de tratamento co fin de reducir o risco de hipoglucemia durante a noite e primeiras horas da mañá.Durante este período, unha diminución da dose de Lantus debería compensarse cun aumento das doses de insulina de acción curta, e ao final do período, o réxime de dosificación debe axustarse individualmente.
Do mesmo xeito que ocorre con outros análogos da insulina humana, en pacientes que reciben altas doses de produtos debido á presenza de anticorpos contra a insulina humana, pódese observar unha mellora da resposta á administración de insulina ao cambiar a Lantus. No proceso de cambio a Lantus e nas primeiras semanas despois, é necesario un coidadoso control da glicosa en sangue.
No caso dunha mellor regulación do metabolismo e do aumento da sensibilidade á insulina, pode ser necesaria unha maior corrección do réxime de dosificación. O axuste da dose tamén pode ser requirido, por exemplo, cando se modifica o peso corporal, o estilo de vida, a hora do día para a administración do produto ou cando se produzan outras circunstancias que aumenten a predisposición ao desenvolvemento de hipoglicemia ou hiperglicemia.
Non se debe administrar o medicamento iv. Na introdución da dose habitual, destinada á administración de sc, pode provocar o desenvolvemento dunha hipoglucemia grave.
Antes da administración, ten que asegurarse de que as xeringas non conteñan residuos doutros medicamentos.
Efectos secundarios asociados ao efecto sobre o metabolismo dos carbohidratos: desenvólvese con maior frecuencia se a dose de insulina supera a necesidade desta.
Os ataques de hipoglucemia grave, especialmente recorrentes, poden provocar danos no sistema nervioso. Os episodios de hipoglucemia prolongada e grave poden ameazar a vida dos pacientes.
Os síntomas da contraregulación adrenérxica (activación do sistema simpático-adrenal en resposta á hipoglucemia) adoitan preceder trastornos neuropsiquiátricos debido á hipoglucemia (a conciencia “crepuscular” ou a súa perda, síndrome convulsiva): fame, irritabilidade, suor fría (a hipoglicemia máis rápida e significativa desenvólvese, os síntomas máis pronunciados da contrarregulación adrenérxica).
Desde o lado do órgano da visión: cambios significativos na regulación da glicosa no sangue poden provocar alteracións visuais temporais debido a cambios no turgor do tecido e índice de refracción da lente do ollo.
A normalización a longo prazo da glicosa no sangue reduce o risco de progresión da retinopatía diabética. Ante os antecedentes da insulinoterapia, acompañada de fortes fluctuaciones na glicosa, é posible un deterioro temporal no curso da retinopatía diabética. En pacientes con retinopatía proliferativa que non están especialmente tratados con fotocoagulación, os episodios de hipoglucemia grave poden levar ao desenvolvemento de perda de visión transitoria.
Reaccións locais: como en calquera outro produto insulino, a absorción de insulina pode retrasarse localmente. Nos ensaios clínicos durante a terapia con insulina con Lantus, observouse lipodistrofia no 1-2% dos pacientes, mentres que a lipoatrofia non foi característica en absoluto. Un cambio constante de sitios de inxección dentro das áreas do corpo recomendadas para a administración de insulina sc pode axudar a reducir a gravidade desta reacción ou evitar o seu desenvolvemento.
Reaccións alérxicas: durante ensaios clínicos durante a terapia con insulina mediante Lantus, observáronse reaccións alérxicas no lugar da inxección no 3-4% dos pacientes - vermelhidão, dor, picazón, urticaria, hinchazón ou inflamación. Na maioría dos casos, as reaccións menores resólvense nun período de varios días a varias semanas.
Raramente se desenvolven reaccións alérxicas de tipo inmediato á insulina (incluída a insulina glargina) ou compoñentes auxiliares do produto, como reaccións xeneralizadas da pel, angioedema, hipotensión arterial, choque. Estas reaccións poden ser mortais.
Outro: o uso de insulina pode provocar a formación de anticorpos. Durante os ensaios clínicos en grupos de pacientes tratados con insulina-isofano e insulina glargina, observouse coa mesma frecuencia a formación de anticorpos de reacción cruzada coa insulina humana. En poucos casos, a presenza de tales anticorpos contra a insulina pode necesitar un axuste da dose para eliminar a tendencia ao desenvolvemento de hipoxeclicemia ou hiperglicemia.
Raramente, a insulina pode provocar un atraso na excreción de sodio e na formación de edema, especialmente se a insulinoterapia intensiva leva a unha mellora da regulación anteriormente insuficiente dos procesos metabólicos.
nenos menores de 6 anos (actualmente non hai datos clínicos sobre o uso),
alta susceptibilidade á insulina glargina ou a calquera dos compoñentes auxiliares do produto.
Teña coidado ao usar Lantus durante o embarazo.
Embarazo e lactación
Teña coidado cando use Lantus durante o embarazo.
Para pacientes con diabetes mellitus anterior ou xestacional, é importante manter unha adecuada regulación metabólica durante todo o embarazo. No primeiro trimestre do embarazo, a necesidade de insulina pode diminuír; no segundo e no terceiro trimestre pode aumentar. Inmediatamente despois do parto, a necesidade de insulina redúcese e polo tanto aumenta o risco de hipoglucemia. Nestas condicións, é fundamental un control minucioso da glicosa no sangue.
En estudos experimentais con animais non se obtiveron datos directos ou indirectos sobre os efectos embriotóxicos ou fetotóxicos da insulina glargina.
Non se realizaron ensaios clínicos controlados sobre a seguridade do produto Lantus durante o embarazo. Hai datos sobre o uso de Lantus en 100 mulleres embarazadas con diabetes. O curso e o resultado do embarazo nestes pacientes non diferían dos das mulleres embarazadas diabéticas que recibiron outros produtos de insulina.
En mulleres lactantes, pode ser necesaria a dosificación de insulina e axustes na dieta.
Uso para alteración da función hepática
Debido á escasa experiencia con Lantus, non foi posible avaliar a súa eficacia e seguridade no tratamento de pacientes con funcións hepáticas deterioradas.
Uso para deteriorar a función renal
Debido á escasa experiencia con Lantus, non foi posible avaliar a súa eficacia e seguridade no tratamento de pacientes con insuficiencia renal moderada ou grave.
Lantus non é o produto de elección para o tratamento da cetoacidosis diabética. En tales casos, recoméndase a administración de insulina de acción curta.
Debido á escasa experiencia con Lantus, non foi posible avaliar a súa eficacia e seguridade no tratamento de pacientes con insuficiencia hepática ou pacientes con insuficiencia renal moderada ou grave.
En pacientes con insuficiencia renal, a necesidade de insulina pode diminuír debido ao debilitamento dos seus procesos de eliminación. En pacientes anciáns, o deterioro progresivo da función renal pode levar a unha diminución persistente dos requirimentos de insulina.
En pacientes con insuficiencia hepática grave, a necesidade de insulina pode reducirse debido á diminución da capacidade de gluconeoxénese e biotransformación da insulina.
No caso de control ineficaz do nivel de glicosa no sangue, tamén se hai tendencia ao desenvolvemento de hipoxecemia ou hiperglicemia, antes de proceder á corrección do réxime de dosificación, é necesario comprobar a exactitude do cumprimento do réxime de tratamento prescrito, os lugares de administración do produto e a técnica de realizar correctamente a inxección sc, considerando todos os factores relevantes para o problema.
O tempo de desenvolvemento da hipoglucemia depende do perfil de acción da insulina usada e pode, polo tanto, cambiar cun cambio no réxime de tratamento.Debido ao aumento do tempo que leva a administración de insulina de longa acción ao usar Lantus, debería esperar unha menor probabilidade de desenvolver hipoglucemia nocturna, mentres que nas primeiras horas da mañá esta probabilidade pode aumentar.
Os pacientes nos que os episodios de hipoglucemia poden ter especial importancia clínica, incluído con estenosis grave das arterias coronarias ou vasos cerebrais (risco de desenvolver complicacións cardíacas e cerebrais de hipoglucemia), tamén para pacientes con retinopatía proliferativa, especialmente se non reciben tratamento con fotocoagulación (risco de perda transitoria da visión debido á hipoglucemia), hai que observar precaucións especiais e controlar con coidado. glicosa no sangue.
Os pacientes deben ser conscientes das circunstancias nas que os precursores da hipoglucemia poden cambiar, facerse menos pronunciados ou estar ausentes en determinados grupos de risco, que inclúen:
pacientes que melloraron significativamente a regulación da glicosa no sangue,
pacientes nos que se desenvolve gradualmente a hipoglucemia,
pacientes maiores - pacientes con neuropatía,
pacientes con longo curso de diabetes,
pacientes con trastornos mentais
pacientes que reciben tratamento concomitante con outros medicamentos.
Tales situacións poden levar ao desenvolvemento de hipoglucemia grave (con posible perda de coñecemento) antes de que o paciente se dea conta de que está a desenvolver unha hipoglucemia.
Se se observan niveis de hemoglobina glicada normal ou diminuída, hai que ter en conta a posibilidade de desenvolver episodios recorrentes de hipoglucemia non recoñecidos (especialmente pola noite).
O cumprimento dos pacientes co calendario de dosificación, dieta e dieta, o uso adecuado de insulina e o control de síntomas da hipoglucemia contribúen a unha redución significativa do risco de hipoglucemia. En presenza de factores que aumentan a predisposición á hipoglucemia, é necesaria unha observación especialmente coidada, porque pode ser necesario un axuste da dosificación de insulina. Estes factores inclúen:
cambio do lugar de administración da insulina,
aumento da sensibilidade á insulina (por exemplo, ao eliminar factores de estrés),
actividade física inusual, alta ou prolongada,
enfermidades intercurrentes acompañadas de vómitos, diarrea,
violación da dieta e da dieta,
saltada a comida
consumo de alcol
algúns trastornos endocrinos non compensados (por exemplo, insuficiencia de adenohipófise ou cortiza suprarrenal),
tratamento concomitante con certos outros fármacos.
En enfermidades intercurrentes, é necesario un control máis intenso da glicosa no sangue. En moitos casos, realízase unha análise para a presenza de corpos cetonas na orina e a miúdo é necesaria a dosificación de insulina. A necesidade de insulina non aumenta a miúdo. Os pacientes con diabetes tipo 1 deben seguir consumindo regularmente polo menos unha pequena cantidade de hidratos de carbono, incluso cando comen só en pequenos volumes ou a falta de capacidade para comer, tamén con vómitos. Estes pacientes nunca deben deixar completamente de administrar insulina.
Síntomas: hipoglucemia grave e ás veces prolongada, ameazando a vida do paciente.
Tratamento: os episodios de hipoglucemia moderada son normalmente detidos pola inxestión de hidratos de carbono dixeribles rapidamente. Pode ser necesario cambiar o réxime de dosificación do produto, dieta ou actividade física.
Os episodios de hipoglucemia máis severa, acompañados de coma, convulsións ou trastornos neurolóxicos, requiren administración intravenosa ou subcutánea de glucagón, así como administración intravenosa dunha solución concentrada de dextrosa. Pode ser necesaria a inxestión de hidratos de carbono a longo prazo e a supervisión especializadaé posible unha recaída de hipoglucemia debido a unha mellora clínica visible.
O efecto hipoglucémico da insulina é reforzado por produtos hipoglicémicos orais, ACE, fibratos, disopiramidas, inhibidores de MAO, propoxifeno, salicilatos e sulfonamidas.
O efecto hipoglucémico da insulina é reducido por GCS, diazoxido, diuréticos, glucagón, estróxenos, xestagens, derivados da fenotiazina, somatotropina, simpatomiméticos (incluíndo epinefrina, terbutalina), hormonas tiroideas, inhibidores da protease, algúns antipsicóticos (por exemplo, olanzapina).
Os beta-bloqueantes, clonidina, sales de litio e etanol poden potenciar e debilitar o efecto hipoglucémico da insulina.
A pentamidina pode provocar hipoglucemia, alternando nalgúns casos a hiperglicemia.
Baixo a influencia de produtos simpatolíticos, como beta-bloqueantes, clonidina, guanfacina e signos de contraregulación adrenérxica, poden estar ou non presentes.
O Lantus non debe mesturarse con outros produtos insulinosos nin con outros medicamentos nin diluír. Cando se mestura ou se dilúe, o perfil da súa acción pode cambiar co paso do tempo, ademais, a mestura con outras insulinas pode provocar precipitación.
Condicións e períodos de almacenamento
Os cartuchos e sistemas de cartuchos OptiClick deben almacenarse fóra do alcance dos nenos, no frigorífico, a unha temperatura de 2 a 8 ºC. Para protexerse da exposición á luz, o produto debe almacenarse nos seus propios feixes de cartón, non conxelar. Asegúrese de que os envases non entran en contacto directo co congelador ou as embalaxes conxeladas.
Despois do inicio do uso, os cartuchos e sistemas de cartuchos OptiKlik deberán almacenarse fóra do alcance dos nenos, protexidos da luz a unha temperatura non superior a 25 ºC. Para protexerse da exposición á luz, o produto debe almacenarse nos seus propios feixes de cartón.
A vida útil da solución do produto en cartuchos e sistemas de cartuchos OptiClick é de 3 anos.
O período de validez do produto en cartuchos e sistemas de cartuchos despois do primeiro uso é de 4 semanas. É recomendable que a data da primeira recollida do produto estea marcada na etiqueta.
Atención!
Antes de aplicar a medicación "Lantus (Lantus)" é necesario consultar un médico.
A instrución ofrécese unicamente para familiarizarse coa "Lantus (Lantus) ". Como o artigo? Comparte cos teus amigos nas redes sociais:
Formularios e envases
Solución para administración subcutánea de 100 pezas / ml
3 ml de disolución nun cartucho de vidro transparente e incoloro. O cartucho está selado por un lado cun tapón de bromobutilo e serrillado cunha tapa de aluminio, por outra banda cun émbolo de bromobutilo.
En 5 cartuchos envasados nunha tira de blister dunha película de cloruro de polivinilo e papel de aluminio.
Para unha embalaxe de 1 tira de ampolla xunto con instrucións de uso médico no estado e en idiomas rusos, coloque unha caixa de cartón.
Solución para inxección subcutánea 100 Pezas / ml
10 ml de disolución en botellas de vidro transparente e incoloro, tapado con tapóns de clorobutilo e enrolado con tapóns de aluminio con tapóns protectores de polipropileno.
Para 1 botella, xunto coas instrucións de uso médico no estado e en idiomas rusos, coloque unha caixa de cartón.
Vida útil
2 anos (botella), 3 anos (cartucho).
Non use despois da data de caducidade indicada no paquete.
A insulina glargina é un análogo da insulina humana. Obtenido por recombinación de bacterias de ADN da especie Escherichia coli (cepas K12). Ten unha baixa solubilidade nun ambiente neutral. Como parte da preparación de Lantus ®, é completamente soluble, que está asegurada polo ambiente ácido da solución para inxección (pH = 4). Despois da introdución na graxa subcutánea, a solución, debido á súa acidez, entra nunha reacción de neutralización coa formación de microprecipitación, da que se liberan constantemente pequenas cantidades de insulina glargina, proporcionando un perfil liso (sen picos) da curva concentración-tempo, así como unha duración máis longa do medicamento.
Os parámetros de unión aos receptores de insulina da insulina glargina e da insulina humana están moi próximos. A insulina en glulina ten un efecto biolóxico similar á insulina endóxena.
A acción máis importante da insulina é a regulación do metabolismo da glicosa. A insulina e os seus análogos reducen a glicosa no sangue ao estimular a absorción de glicosa por tecidos periféricos (especialmente o músculo esquelético e o tecido adiposo), ademais de inhibir a formación de glicosa no fígado (gluconeoxénese). A insulina inhibe a lipólise e proteólise do adipocito, aumentando a síntese de proteínas.
O aumento da duración de acción da insulina glargina débese directamente á baixa taxa de absorción, o que permite que o medicamento poida ser usado 1 vez / día. O inicio da acción en media é de 1 hora despois da administración de sc. A duración media da acción é de 24 horas, o máximo é de 29 horas.A natureza da acción da insulina e os seus análogos (por exemplo, insulina glargine) ao longo do tempo poden variar significativamente tanto en pacientes diferentes coma nun mesmo paciente.
A duración do medicamento Lantus ® débese á súa introdución na graxa subcutánea.
Un estudo comparativo das concentracións de insulina glargina e insulina-isofan despois da administración de sc no soro sanguíneo de persoas sanas e pacientes con diabetes revelou unha absorción máis lenta e significativamente máis longa, así como a ausencia dunha concentración máxima en insulina glargina en comparación coa insulina-isofan.
Con s / c administración do medicamento 1 vez / día, conséguese unha concentración media estable de insulina glargina no sangue 2-4 días despois da primeira dose.
Son posibles / coa introdución da insulina T 1/2 a glargina e a insulina humana.
Nunha persoa con graxa subcutánea, a insulina glargina é separada parcialmente do extremo carboxilo (C-terminal) da cadea B (cadea beta) para formar 21 A -Gly-insulina e 21 A -Gly-des-30 B-Thr-insulina . No plasma están presentes tanto insulina glargina como os seus produtos de escisión.
- diabetes mellitus que require tratamento con insulina en adultos, adolescentes e nenos maiores de 6 anos.
A dose do medicamento e a hora do día para o seu manexo establécense de xeito individual. Lantus ® administra s / c 1 vez / día sempre á mesma hora. Lantus ® debe introducirse na graxa subcutánea do abdome, ombreiro ou coxa. Os sitios de inxección deberían alternar con cada nova administración do medicamento dentro das áreas recomendadas para a administración de sc do medicamento.
O medicamento pode usarse tanto como monoterapia como en combinación con outras drogas hipoglucémicas.
Ao transferir a un paciente de insulinas de longa ou media duración de acción a Lantus ®, pode ser necesario axustar a dose diaria de insulina basal ou cambiar a terapia antidiabética concomitante (doses e réxime de administración de insulinas de acción curta ou os seus análogos, así como doses de fármacos hipoglicémicos orais).
Ao transferir a un paciente dunha dobre administración de insulina-isofano a unha única inxección de Lantus, a dose diaria de insulina basal debe reducirse nun 20-30% nas primeiras semanas de tratamento co fin de reducir o risco de hipoglucemia durante a noite e primeiras horas da mañá. Durante este período, unha diminución da dose de Lantus debería compensarse cun aumento das doses de insulina de acción curta, seguido dun axuste individual do réxime de dosificación.
Do mesmo xeito que ocorre con outros análogos da insulina humana, os pacientes que reciben altas doses de medicamentos debido á presenza de anticorpos contra a insulina humana poden experimentar un aumento na resposta á insulina ao cambiar a Lantus ®. No proceso de cambio a Lantus ® e nas primeiras semanas posteriores a ela, é necesario un coidadoso control da glicosa no sangue e, se é necesario, unha corrección do réxime de dosificación de insulina.
No caso dunha mellor regulación do metabolismo e do aumento da sensibilidade á insulina, pode ser necesaria unha maior corrección do réxime de dosificación.O axuste da dose tamén pode ser requirido, por exemplo, cando se modifica o peso corporal, o estilo de vida, a hora do día para a administración de medicamentos ou cando se produzan outras circunstancias que aumenten a predisposición ao desenvolvemento de hipoxecemia ou hiperglicemia.
Non se debe administrar o medicamento iv. Na introdución da dose habitual, destinada á administración de sc, pode provocar o desenvolvemento dunha hipoglucemia grave.
Antes da administración, ten que asegurarse de que as xeringas non conteñan residuos doutros medicamentos.
Normas de uso e manipulación da droga
Bolígrafos precargados OptiSet
Antes do uso, inspeccione o cartucho dentro da pluma de xeringa. Debe usarse só se a solución é transparente, incolora, non contén partículas sólidas visibles e, en coherencia, aseméllase á auga. As plumas xeringas OptiSet baleiras non están destinadas á súa reutilización e deben ser destruídas.
Para previr a infección, unha pluma de xiringa precargada está destinada a un só paciente e non pode ser transferida a outra persoa.
Manexo da seringa Pen OptiSet
Para cada uso posterior, use sempre unha agulla nova. Use só agullas adecuadas para a pluma de xeringa OptiSet.
Antes de cada inxección, sempre se debe realizar unha proba de seguridade.
Se se emprega unha nova pluma xeringa OptiSet, a proba de preparación debe realizarse empregando 8 unidades previamente seleccionadas polo fabricante.
O selector de dose só se pode xirar nunha dirección.
Non xire nunca o selector de dose (cambio de dose) despois de premer o botón de inicio da inxección.
Se outra persoa fai unha inxección ao paciente, deberase ter especial coidado para evitar lesións e infeccións por unha enfermidade infecciosa.
Non use nunca a lápiz xeringa OptiSet danada, así como se se sospeita un mal funcionamento.
É necesario ter unha xeringuilla OptiSet de reposición en caso de perda ou danos na usada.
Despois de eliminar o tapón da xeringa, verifique as marcas no depósito de insulina para asegurarse de que contén a insulina correcta. Tamén debe comprobarse o aspecto da insulina: a solución de insulina debe ser transparente, incolora, libre de partículas sólidas visibles e ter unha consistencia similar á auga. Non use a pluma xeringa OptiSet se a solución de insulina está turbia, manchada ou contén partículas estranxeiras.
Despois de quitar a tapa, conecte con coidado e firmemente a agulla á xeringa.
Comprobación da preparación da pluma xiringa para o seu uso
Antes de cada inxección, é necesario comprobar a dispoñibilidade do bolígrafo para ser usado.
Para unha pluma de xeringa nova e sen uso, o indicador de dose debe situarse no número 8, como o estableceu anteriormente o fabricante.
Se se usa unha pluma de xeringa, o dispensador debe xirarse ata que o indicador de dose pare no número 2. O dispensador xira nun só sentido.
Saque completamente o botón de inicio para facer a dose. Nunca xire o selector de dose despois de extraer o botón de inicio.
Débense retirar os tapóns de agulla exteriores e internos. Garda a tapa exterior para eliminar a agulla usada.
Sostendo a pluma de xiringa coa agulla orientada cara arriba, toque suavemente o depósito de insulina co dedo para que as burbullas de aire suban cara á agulla.
Despois diso, prema todo o botón de inicio.
Se se desprende unha pinga de insulina da punta da agulla, a pluma de xiringa e a agulla funcionan correctamente.
Se non aparece unha pinga de insulina na punta da agulla, debería repetir a proba de preparación da xeringa para ser utilizada ata que a insulina apareza na punta da agulla.
Selección de dose de insulina
Pódese establecer unha dose de 2 unidades a 40 unidades por incrementos de 2 unidades. Se se precisa unha dose superior a 40 unidades, debe administrarse en dúas ou máis inxeccións. Asegúrese de ter suficiente insulina para a súa dose.
A escala de insulina residual nun recipiente transparente para a insulina mostra a cantidade de insulina que queda aproximadamente na pluma de xeringa OptiSet. Esta escala non se pode usar para tomar unha dose de insulina.
Se o pistón negro está ao comezo da tira de cores, hai aproximadamente 40 unidades de insulina.
Se o pistón negro está no extremo da tira coloreada, hai aproximadamente 20 unidades de insulina.
O selector de dose debe virar ata que a frecha de dose indique a dose desexada.
A inxestión de dose de insulina
Hai que tirar o botón de inicio da inxección ata o límite para encher o bolígrafo de insulina.
Debe comprobarse se a dose desexada se acumula completamente. O botón de inicio móvese segundo a cantidade de insulina que quede no tanque de insulina.
O botón de inicio permite comprobar que dose se está marcando. Durante a proba, o botón de inicio debe manterse activado. A última liña ancha visible no botón de inicio mostra a cantidade de insulina tomada. Cando se mantén o botón de inicio, só é visible a parte superior desta liña ampla.
O persoal especializado debe explicar ao paciente a técnica de inxección.
A agulla está inxectada sc. O botón de inicio da inxección debe ser presionado ata o límite. Un clic emerxente deterase cando se preme todo o botón de inicio da inxección. A continuación, debe manterse presionado o botón de inicio da inxección durante 10 segundos antes de tirar a agulla da pel. Isto asegurará a introdución de toda a dose de insulina.
Despois de cada inxección, a agulla debe ser eliminada da pluma de xiringa e descartada. Isto evitará infeccións, así como fugas de insulina, entrada de aire e posibles obstrucións da agulla. Non se poden reutilizar as agullas.
Despois diso, coloque o tapón para o bolígrafo.
Os cartuchos deben usarse xunto coa xiringa OptiPen Pro1 e de acordo coas recomendacións do fabricante do dispositivo.
As instrucións para o uso da xiringa OptiPen Pro1 sobre a instalación do cartucho, a conexión da agulla e a inxección de insulina deben seguir exactamente. Inspeccione o cartucho antes do uso. Debe usarse só se a solución é clara, incolora e non contén partículas sólidas visibles. Antes de instalar o cartucho na xeringa, o cartucho debe estar a temperatura ambiente durante 1-2 horas. Antes de inxectar, elimine as burbullas de aire do cartucho. É necesario seguir estrictamente as instrucións. Non se reutilizan os cartuchos baleiros. Se a pluma de xiringa OptiPen Pro1 está danada, non debes usala.
Se a pluma da xiringa é defectuosa, se é necesario, pódese administrar insulina ao paciente recollendo a solución do cartucho nunha xeringa de plástico (adecuada para a insulina a unha concentración de 100 UI / ml).
Sistema de cartuchos de clic óptico
O sistema de cartuchos OptiClick é un cartucho de vidro que contén 3 ml de solución de insulina glargina, que se coloca nun recipiente de plástico transparente cun mecanismo de pistón unido.
O sistema de cartuchos OptiClick debe empregarse co bolígrafo OptiClick de acordo coas instrucións de uso que se acompañan.
Se a pluma xeringa OptiClick está danada, substitúea por unha nova.
Antes de instalar o sistema de cartuchos na pluma xeringa OptiClick, debe estar a temperatura ambiente durante 1-2 horas. O sistema de cartuchos debe inspeccionarse antes da instalación. Debe usarse só se a solución é clara, incolora e non contén partículas sólidas visibles.Antes de inxectar, elimine as burbullas de aire do cartucho (coma se estiveses a usar unha pluma de xiringa). Non se reutilizan os sistemas de cartuchos baleiros.
Se a pluma da xiringa é defectuosa, pódese administrar insulina ao paciente escribindo a solución do cartucho nunha xeringa de plástico (adecuada para a insulina a unha concentración de 100 UI / ml).
Para previr a infección, só unha persoa debe usar a xeringa reutilizable.
Determinación da frecuencia de reaccións adversas: moi a miúdo (≥ 10%), a miúdo (≥ 1%, Composición do medicamento
O principal ingrediente activo deste medicamento é a insulina glargina, contida nunha cantidade de 3.6378 mg. Traducido a insulina humana, esta cantidade corresponde a 100 unidades internacionais. Ademais da sustancia activa, a composición do medicamento inclúe compoñentes auxiliares. Estes inclúen:
- metacresol
- cloruro de cinc
- glicerol
- hidróxido de sodio
- concentrado de ácido clorhídrico,
- auga depurada.

Pacientes especiais
Algúns grupos de pacientes requiren unha atención especial á hora de escoller un medicamento para o tratamento. Para eles, cómpre calcular con moito coidado a dose e controlar coidadosamente o proceso de tratamento.
Estes pacientes inclúen:
- Maiores . A idade leva a moitos cambios no funcionamento do organismo no seu conxunto e en particular dos órganos. En persoas maiores de 65 anos, os riles e fígado non funcionan tan ben como na maioría dos mozos. E as violacións no seu funcionamento poden causar un grave estado hipoglucémico. Polo tanto, o uso de Lantus por parte de tales pacientes require o cumprimento das normas de precaución. Reducen a dose do medicamento, a miúdo examinan o funcionamento dos riles e do fígado e comproban constantemente a concentración de glicosa.
- Nenos . Para bebés menores de 6 anos, considérase prohibida esta droga. Non se produciron casos de dano, senón porque non se usa para pequenos diabéticos. Tampouco se realizaron estudos detallados dos seus efectos sobre este grupo de pacientes.
- Mulleres embarazadas . Neste caso, a dificultade reside nos cambios frecuentes nos niveis de azucre asociados ao termo. Se se necesita terapia con insulina, úsase, pero o sangue está constantemente verificado para a concentración de glicosa, cambiando a porción do medicamento de acordo cos resultados.
- Nais lactantes . Para eles, esta ferramenta tampouco está prohibida. Non se estableceu nun traballo de investigación se Glargin pasa ao leite materno. Pero se penetra, segundo os médicos, non supón un perigo para o bebé polo seu carácter proteico. Entre as precaucións para estas situacións inclúese o axuste da dose e a dieta. Isto impide o desenvolvemento de síntomas negativos.
Coas características de Lantus enumeradas, é posible facer o tratamento coa súa axuda máis produtivo e seguro.
En que formas se produce
A insulina Lantus é un líquido cuxa consistencia se asemella á auga. É practicamente incoloro e está destinado á administración subcutánea. Esta droga está dispoñible en tres posibles formas:
Lantus SoloStar é unha xeringa sen agullas na que se montan cartuchos de vidro recheos con solución de insulina. Os cartuchos están herméticamente pechados polos dous lados, o que elimina a entrada de aire na solución e a súa fuga.
Lantus OptiKlik é un sistema de cartuchos presentado en forma de cartuchos de vidro incoloro. Estes cartuchos só son adecuados para o seu uso co lápiz de seringa OptiClick.
Lantus OptiSet é unha xeringa sen cartón sen cartuchos, que se enche con solución durante a produción da droga.
Independentemente da forma de liberación do medicamento, a súa capacidade é similar e é de 3 ml.

Acción sobre o corpo
Lantus pertence ao grupo de fármacos con efecto antidiabético de longa duración. A súa substancia activa, insulina glargina, obtívose transformando o ADN das bacterias da especie Escherichia (cepas K12), que son Escherichia coli que viven en animais de sangue quente no intestino inferior.
Esta sustancia non se pode disolver nun ambiente neutral. Na composición do medicamento, disólvese completamente debido ao ácido clorhídrico, que mantén un ambiente ácido en solución.
A solución é inxectada na graxa subcutánea, onde se produce a neutralización do ácido, o que contribúe á formación de microprecipitación. Tal reacción leva á formación dun precipitado de grana fina, que se disolve gradualmente, liberando pequenas porcións de insulina glargina. Esta característica do medicamento permítelle manter un nivel óptimo de glicosa no sangue durante moito tempo, evitando cambios significativos no seu nivel.
A insulina é a hormona máis importante que regula o metabolismo dos carbohidratos no corpo, proporcionando a conversión da glicosa en enerxía. Ao mesmo tempo, é moi importante que os receptores situados nas células dos tecidos perciban insulina procedente de fóra, do mesmo xeito que a hormona producida polo páncreas. A vantaxe da insulina glargina é que os seus parámetros de acción sobre os receptores de insulina son similares á insulina humana.

A insulina, do mesmo xeito que os seus análogos, independentemente da orixe, regula o metabolismo dos carbohidratos do seguinte xeito:
- contribuír á conversión da glicosa en glicóxeno no fígado,
- reduce a concentración de glicosa no plasma sanguíneo,
- proporcionar a captura e procesamento de glicosa por músculo esquelético e tecido adiposo,
- inhiben a conversión no fígado de glicosa a partir de graxas e proteínas.
A insulina non só é un provedor de enerxía, senón tamén un construtor que proporciona a formación de novas células. Esta propiedade é proporcionada pola seguinte influencia:
- A insulina mellora a produción de proteínas polo tecido muscular,
- impide a descomposición de proteínas,
- contribúe á produción de graxas, proporcionando un metabolismo lipídico normal,
- afecta ás células do tecido adiposo, evitando a descomposición de graxas en ácidos graxos.
Características comparativas
Realizando investigacións dirixidas a estudar a acción da insulina glargina, os científicos chegaron á conclusión de que o seu efecto sobre o corpo é similar á insulina humana. A administración intravenosa destas substancias en doses iguais levou a que ambas as substancias tiveran o mesmo efecto no metabolismo dos carbohidratos. E a duración do seu impacto sobre o corpo humano dependía dunha serie de factores, incluída a actividade física.

Non obstante, notouse que a insulina glargina, inxectada na graxa subcutánea, actuaba algo máis lentamente que a insulina humana. Pero o proceso de liberación de hormonas avanzou con máis fluidez, o que lle permitiu afectar ao corpo durante moito tempo, sen provocar cambios bruscos no nivel de glicosa no sangue.
Estas cualidades positivas da insulina glargina explícanse por unha disolución máis lenta da sustancia, polo que as persoas con diabetes só necesitan usala unha vez ao día.
A duración media da insulina glargina é de 24 horas. Non obstante, na práctica médica había pacientes que necesitaban usar esta sustancia cada 29 horas.
Usando este medicamento, como calquera outro, debe entenderse que o tempo da súa exposición depende das características fisiolóxicas de cada persoa e de moitos outros factores.
A quen está contraindicada Insulin Lantus
Esta droga non ten practicamente contraindicacións. As únicas excepcións son os seguintes casos:
- hipersensibilidade á insulina ou aos compoñentes que compoñen o medicamento,
- menores de 6 anos.

O tratamento das mulleres embarazadas debe realizarse só baixo a estricta supervisión do médico asistente.
Posibles efectos secundarios
O efecto secundario máis común co tratamento con insulina glargina, como en calquera outro medicamento que contén insulina, é a hipoglucemia. Desenvólvese se a dosificación do medicamento se calcula incorrectamente.
Dado que a glicosa é o principal subministrador de enerxía para todas as células do corpo, incluído o cerebro, cunha diminución significativa do seu nivel no sangue, o sistema nervioso humano sofre principalmente. Isto débese a que non hai almacéns de glicóxeno no cerebro, o que leva á fame de células e ao desenvolvemento dunha condición chamada neuroglicopenia.
Efectos secundarios comúns
Na maioría das veces aparecen signos de lipohipertrofia ou lipodistrofia nos sitios de inxección de insulina. En contraste con estas dúas condicións, a lipoatrofia desenvólvese bastante raramente. Para evitar estes fenómenos, é necesario introducir cada inxección posterior nun novo lugar dentro das áreas permitidas do corpo.

Moitas veces poden desenvolverse reaccións locais á insulina. Exprésanse nas seguintes manifestacións:
- en dor no lugar da inxección,
- en vermelhidão das áreas da pel onde se administran máis a miúdo as inxeccións,
- na aparición dunha erupción cutánea acompañada de picazón,
- en reaccións inflamatorias nos sitios de inxección.
Non obstante, todas estas manifestacións, por regra xeral, desaparecen algún tempo despois do inicio do uso de insulina Lantus.
Efectos secundarios raros
Poucas veces obsérvanse as seguintes manifestacións en pacientes:
- unha reacción alérxica grave, que representa unha ameaza para a saúde e a vida do paciente,
- diminución da agudeza visual e deficiencia visual,
- hinchazón.
As reaccións alérxicas graves son causadas por unha violación das funcións do sistema inmune. Poderanse presentar as seguintes condicións:
- choque anafiláctico,
- reaccións xeneralizadas na pel
- angioedema,
- insuficiencia respiratoria
- baixar a presión arterial e outros.

A diminución da agudeza visual e a discapacidade visual, por regra xeral, son de natureza temporal e débense á normalización do azucre no sangue que flúe nun contexto de hiperglicemia prolongada. Se non se trata, esta condición pode levar á perda de visión temporal.
A introdución de insulina Lantus pode provocar unha violación do equilibrio auga-sal, provocando a aparición de edema. Non obstante, esta manifestación tamén é temporal.
Tamén raramente pode producirse unha reacción á insulina Lantus, expresada na produción de anticorpos contra o fármaco. Neste caso, prodúcense reaccións cruzadas entre a insulina producida polo páncreas e a insulina administrada dende o exterior. Ademais, tal reacción pode aparecer non só en Lantus, senón tamén en calquera outro medicamento que conteña insulina.
A produción de anticorpos pode levar ao desenvolvemento tanto de hipoglucemia como de hiperglicemia. Polo tanto, os pacientes máis frecuentemente requiren un axuste de dosificación de Lantus.
Efectos secundarios moi raros
A insulina glargina tamén pode causar outros efectos secundarios moi raros. Estes inclúen:
- displasia: condición que neste caso exprésase nunha distorsión do gusto,
- mialxia: enfermidade que se produce debido ao aumento do ton muscular das células musculares.
Método de uso da insulina Lantus
Antes de usar insulina Lantus, as instrucións de uso deben ser estudadas con coidado. Cómpre lembrar que este medicamento está prohibido ser inxectado por vía intravenosa, xa que pode provocar o desenvolvemento de formas graves de hipoglucemia.
Podes inxectar nas seguintes partes do corpo:
- na parede do abdome,
- no músculo deltoide
- no músculo da coxa.
Durante a realización de estudos, non houbo diferenzas notables entre a concentración de insulina inxectada en distintas partes do corpo.
O medicamento Insulin Lantus SoloStar está dispoñible na forma na que se incorpora un cartucho cunha solución de insulina. Inmediatamente pode usarse. Neste caso, unha vez finalizada a solución, hai que desfacerse da asa.
A droga Insulin Lantus OptiKlik é unha pluma de xeringa axeitada para uso repetido despois de substituír un cartucho antigo por outro novo.

Características do uso de insulina Lantus
Débese lembrar que é imposible diluír a solución de insulina ou mesturala con outros fármacos que conteñan insulina, xa que neste caso se violará o termo da exposición do medicamento ao corpo do paciente. Ademais, cando se mestura con outros fármacos na solución Lantus, pode formarse un precipitado.
Para manter unha concentración óptima de glicosa no sangue, basta con administrar a droga unha vez ao día á mesma hora. Ademais, a hora do día non ten importancia fundamental.
A dosificación do fármaco e o tempo da súa administración deben ser calculados individualmente por cada paciente específico polo médico que o atende.
O tratamento da diabetes mellitus non dependente da insulina pódese realizar mediante unha combinación de administración subcutánea de insulina Lantus e medicamentos antidiabéticos orais.
Hai que lembrar que nas persoas maiores de 65 anos hai unha diminución da función renal, o que leva a un alentimento do metabolismo da insulina. Polo tanto, a súa necesidade de insulina redúcese significativamente.
A redución da dosificación do medicamento é necesaria para os pacientes con alteración da función hepática. En tales pacientes, a formación de glicosa a partir de graxas e proteínas está bloqueada, e o proceso de absorción da insulina ralentízase significativamente.

O axuste da dosificación do medicamento que contén insulina glargina tamén é necesario noutros casos. Estes inclúen:
- cambio no peso do paciente
- cambio de estilo de vida
- a necesidade de cambiar o tempo de administración do medicamento,
- se coa introdución do medicamento se producen efectos secundarios que poden provocar o desenvolvemento de hipoxecemia ou hiperglicemia.
Antes do primeiro uso, é necesario estudar detidamente as instrucións que o fabricante lle proporcionou ao medicamento. Tamén debería comprobar o estado da solución: debe ser completamente transparente sen impurezas.
Débese lembrar que este medicamento prodúcese en forma de solución e, polo tanto, non necesita dilución e mestura adicional.
Que facer en caso de sobredose
Unha dosificación incorrecta do medicamento pode provocar o desenvolvemento de hipoglucemia grave, cuxo tratamento debe realizarse en condicións estacionarias. Cunha forma moderada de hipoglucemia, a inxestión de hidratos de carbono sinxelos pode axudar ao paciente.
En casos graves, os pacientes poden necesitar ser inxectados por vía intramuscular ou unha solución de glicosa administrada por vía intravenosa.

Interacción con outras drogas
Algúns medicamentos poden afectar o procesamento da glicosa por insulina, o que pode requirir axustes no réxime de tratamento e cambios na dosificación de insulina Lantus.
Os seguintes preparativos farmacéuticos poden mellorar significativamente o efecto da insulina glargina:
- fármacos antipiréticos orais:
- medicamentos que teñen un efecto inhibidor sobre a actividade da ACE,
- Disopiramida: un medicamento que normaliza a frecuencia cardíaca,
- A fluoxetina: un medicamento usado en formas graves de depresión,
- preparacións feitas a base de ácido fibroico
- medicamentos que bloquean a actividade da monoamina oxidasa,
- Pentoxifilina - un medicamento pertencente ao grupo dos angioprotectores,
- O propoxifeno é un estupefaciente con efecto anestésico,
- salicilatos e sulfonamidas.

Os seguintes medicamentos poden debilitar a acción da insulina glargina:
- hormonas antiinflamatorias que suprimen o sistema inmunitario,
- Danazol - unha droga pertencente ao grupo de análogos sintéticos de andrógenos,
- Diazoxido
- drogas diuréticas
- preparados que conteñan análogos de estróxenos e proxesterona,
- preparacións feitas a base de fenotiazina,
- medicamentos que aumentan a síntese de noradrenalina,
- análogos sintéticos de hormonas tiroideas,
- preparados que conteñan un análogo natural ou artificial,
- fármacos antipsicotrópicos
- inhibidores de proteasas
Tamén hai algúns medicamentos cuxos efectos son imprevisibles. Ambos poden debilitar o efecto da insulina glargina e potenciala. Estes medicamentos inclúen os seguintes:
- Bloqueadores B
- algúns medicamentos que reducen a presión arterial
- sales de litio
- alcol

Durabilidade e características de almacenamento
O uso do medicamento Lantus insulina glargine está permitido non máis que tres anos desde a data do seu lanzamento. Neste caso, o cartucho aberto é adecuado para o seu uso durante 4 semanas. Polo tanto, a data da apertura debe indicarse na súa etiqueta.
A temperatura óptima de almacenamento da droga é de 2-8 ºC. Isto significa que necesitas almacenar insulina Lantus na neveira. Non obstante, antes do uso, a pluma de xeringa xunto co cartucho deben manterse a temperatura ambiente durante un par de horas.
Non está permitido conxelar a solución. E despois de abrir o cartucho, cómpre almacenalo non máis de 4 semanas nun lugar protexido da luz solar directa. Non obstante, non se debe colocar na neveira.
Que buscar?
 Cando usas a droga, debes ter coidado no traballo que requira atención e precisión. No caso do desenvolvemento dun estado hipoglucémico, o paciente pode verse afectado pola taxa de reacción e a capacidade de concentración.
Cando usas a droga, debes ter coidado no traballo que requira atención e precisión. No caso do desenvolvemento dun estado hipoglucémico, o paciente pode verse afectado pola taxa de reacción e a capacidade de concentración.
Débese ter precaución tamén en diabéticos con insuficiencia hepática e función renal. O fígado está afectado por medicamentos que conteñen insulina: reducen a taxa de produción de glicosa.
Con insuficiencia hepática, a glicosa sintetízase máis lentamente e sen efectos especiais. Baixo a influencia de Lantus, pode producirse unha deficiencia de azucre, que é perigoso para os humanos. Polo tanto, é desexable que tales pacientes reduzan a dosificación de insulina, centrándose na gravidade da enfermidade.
Os riles están implicados activamente na excreción da sustancia activa e dos produtos metabólicos. Se están danados e non funcionan o suficientemente eficaz, entón é máis difícil para eles eliminar a cantidade adecuada de insulina. Debido á baixa taxa de neutralización, a sustancia acumúlase no corpo, reducindo considerablemente o nivel de azucre, o que é perigoso polo desenvolvemento dun estado hipoglucémico.
Como entrar?
 Este medicamento caracterízase pola duración da exposición, polo tanto, é moi preferible escollelo que, por exemplo, outros análogos da insulina Lantus. Está prescrito para pacientes con diabetes dependente da insulina e este non é só o primeiro tipo de enfermidade.
Este medicamento caracterízase pola duración da exposición, polo tanto, é moi preferible escollelo que, por exemplo, outros análogos da insulina Lantus. Está prescrito para pacientes con diabetes dependente da insulina e este non é só o primeiro tipo de enfermidade.
Os análogos de Lantus máis comúns que reemplazan a insulina son Humalog e Apidra.
O Lantus, como algúns análogos desta insulina, adminístrase por inxección subcutánea. Non está destinado á administración intravenosa, destacable, a duración da acción deste medicamento só se nota cando se introduce na graxa subcutánea.
Se ignora esta regra e a introduce intravenosamente, pode provocar a aparición de hipoglucemia grave. Debe introducirse na capa de graxa do abdome, ombreiros ou nádegas.
É importante non esquecer que non se pode inxectar unha inxección de insulina no mesmo lugar, xa que isto está cheo da formación de hematomas.
Os análogos de Lantus, coma el, non son unha suspensión, senón unha solución completamente transparente.
É importante consultar co seu médico sobre o uso non do medicamento en si, senón dos seus análogos populares, que teñen efectos idénticos.
O inicio da acción de Lantus e algúns dos seus análogos obsérvase exactamente unha hora despois, e a duración media da influencia é aproximadamente dun día. Pero, ás veces pode ter un efecto duradeiro durante vinte e nove horas, dependendo da dosificación administrada - isto permítelle esquecer as inxeccións durante todo o día.
Co fin de desfacerse das manifestacións negativas da diabetes, os expertos prescriben a droga Lantus e os seus populares análogos. Durante moito tempo, tales drogas foron gañando gradualmente o recoñecemento e nestes momentos considéranse número uno na loita contra esta violación do sistema endocrino.
 Varios beneficios da hormona artificial do páncreas:
Varios beneficios da hormona artificial do páncreas:
- é altamente eficaz e pode reducir as manifestacións da diabetes,
- ten un excelente perfil de seguridade
- fácil de usar
- pode sincronizar inxeccións do medicamento coa súa propia secreción da hormona.
Os análogos deste fármaco transforman o tempo de exposición á hormona pancreática humana para proporcionar un enfoque fisiolóxico individual para o tratamento e o máximo confort para un paciente que padece trastornos endocrinos.
Estes medicamentos axudan a lograr un equilibrio aceptable entre os riscos de caída de azucre no sangue e acadar o nivel glicémico obxectivo.

Polo momento, hai varios dos análogos máis comúns da hormona pancreática humana:
- ultrahorta (Humalog, Apidra, Novorapid Penfill),
- prolongado (Lantus, Levemir Penfill).
Os análogos da droga prolongada Lantus Solostar, á súa vez, tamén ten - Tresiba é considerado un dos máis famosos.
Lantus ou Tresiba: que é mellor?
Para comezar, debes considerar cada un deles de xeito individual. A sustancia activa do medicamento chamada Tresiba é a insulina degludec. Como Lantus, é un análogo da hormona pancreática humana. Grazas ao rigoroso traballo dos científicos, esta droga recibiu propiedades únicas.
Para creala, usáronse biotecnoloxías especiais de ADN recombinante coa participación da cepa Saccharomyces cerevisiae, e modificouse a estrutura molecular da insulina humana.

Actualmente, este medicamento pode ser usado por pacientes, tanto do primeiro coma do segundo tipo de diabetes, é importante destacar que ten certas vantaxes en comparación con outros análogos de insulina, dos que actualmente hai un gran número.
Segundo as promesas dos fabricantes, non se debe producir hipoglucemia cando se use o medicamento Tresib. Hai outra vantaxe do fármaco: menos variabilidade no nivel de glicemia durante o día. Noutras palabras, durante a terapia terapéutica usando o medicamento Treciba, a concentración de azucre no sangue mantense durante vintecatro horas.
 Esta é unha vantaxe moi valiosa, xa que o uso deste análogo de Lantus permítelle non pensar na insulina non só durante o día, senón tamén durante a noite.
Esta é unha vantaxe moi valiosa, xa que o uso deste análogo de Lantus permítelle non pensar na insulina non só durante o día, senón tamén durante a noite.
Pero esta ferramenta ten un importante inconveniente: non se recomenda para uso por persoas menores de dezaoito anos, embarazadas e mulleres en lactación. Tampouco se pode administrar por inxección intravenosa. Só se permite o uso subcutáneo.
En canto a Lantus, todas as súas vantaxes foron descritas anteriormente. Pero se debuxamos un paralelo entre estes substitutos da insulina, podemos concluír que o nivel de hemoglobina glicada diminúe en maior medida co uso do medicamento Tresib que con Lantus.É por iso que os análogos destes últimos son moito máis eficaces.
Dado que, por desgraza, Lantus foi suspendido, é preferible que os pacientes de endocrinólogos que padecen ambos tipos de diabetes tomen un substituto de insulina chamado Tresiba.
Vídeos relacionados
O fabricante de Lantus non está nun país, senón dous - Alemaña e Rusia. Pódese mercar nalgunhas farmacias, pero recentemente úsanse máis frecuentemente os seus análogos ou o ingrediente activo. Isto é debido a que a droga recentemente foi moi difícil de obter. En Lantus, unha receita latina normalmente semella: "Lantus 100 ME / ml - 10 ml".
A terapia intensiva usando este medicamento pode mellorar significativamente o benestar e controlar a glicemia en individuos con ambos tipos de diabetes. É importante achegarse con atención á recepción para que non haxa efectos secundarios. Asegúrese de seguir a dosificación prescrita polo médico para evitar varios tipos de complicacións e consecuencias do uso.
Lantus é un medicamento hipoglucémico usado para tratar a diabetes.