Coma hipoglicémico: síntomas. Atención de urxencia por coma hipoglucémico
O coma hipoglicémico é unha condición crítica do sistema endócrino que se produce no fondo dunha forte caída dos niveis de azucre no sangue (é dicir, glicosa). Os primeiros auxilios para un coma hipoglucémico son necesarios con urxencia polo paciente, sen embargo, a prestación de coidados require a necesidade de especificar a condición, é dicir, determinar se os síntomas da hiperglicemia están presentes (cun exceso de glicosa no sangue) ou se o estado de hipoglucemia é directamente relevante.
Síntomas de hiperglicemia e hipoglucemia
Síntomas de hiperglicemia en forma aguda ou crónica do curso, atópanse nas seguintes manifestacións:
- sede, especialmente excesiva,
- micción frecuente
- fatiga
- perda de peso
- visión borrosa
- coceira da pel, pel seca,
- boca seca
- arritmia,
- A respiración de Kussmaul
- infeccións lentas (otitis media externa, candidiasis vaxinal) que están mal curadas mediante terapia tradicional
- coma.
A hiperglicemia aguda tamén pode manifestarse nas seguintes condicións:
- conciencia prexudicada
- cetoacidosis
- deshidratación ante o fondo de diurese osmótica e glucosuria.
Os síntomas da hipoglucemia divídense en autónomos (adrenérxicos, parasimpáticos) e neuroglicopénicos. Os síntomas da forma vexetativa caracterízanse polas seguintes manifestacións:
- aumento da axitación e agresividade, medo, ansiedade, ansiedade,
- sudoración excesiva
- tremor muscular (tremer), hipertonicidade muscular,
- hipertensión arterial
- pupilas dilatadas
- palidez da pel
- arritmias
- náuseas, posible - vómitos
- debilidade
- fame.
Os síntomas neuroglicopénicos aparecen baixo as seguintes condicións:
- redución da calidade da concentración,
- mareos, dor de cabeza,
- desorientación
- coordinación prexudicada dos movementos
- parestesia
- "Dobre visión" nos ollos,
- comportamento inadecuado
- amnesia
- trastornos circulatorios e respiratorios,
- somnolencia
- conciencia prexudicada
- desmaio, desmaio,
- coma.
Causas do coma hipoglucémico
- uso prolongado de certos medicamentos,
- unha sobredose de preparados de insulina,
- violación da dieta, consumo de alcol,
- estrés psicoemocional, neurosis, estado de ánimo baixo, depresión e estrés,
- un tumor no páncreas, exceso de produción de insulina,
- insuficiencia hepática
- estiramento excesivo dunha escala física (con traballo físico pesado durante o deporte).
Complicacións do coma hipoglucémico
Os primeiros auxilios para o coma hipoglucémico son extremadamente importantes para o paciente, mentres que en particular é importante a rapidez con que responden as persoas que se atopan moi preto del cando se produce esta afección. A importancia de proporcionar tal asistencia radica en que a súa ausencia pode levar a edema cerebral e isto, á súa vez, provocará a aparición de danos irreversibles no sistema nervioso central nas consecuencias.
Cómpre salientar que con ataques frecuentes de hipoglucemia, así como co estado frecuente de coma hipoglucémico, os pacientes adultos experimentan cambios de personalidade, mentres que nos nenos hai unha diminución da intelixencia. Nos dous casos non se exclúe a posibilidade de falecemento.
En canto ao estado de coma hipoglucémico nas persoas maiores, e especialmente en aquelas para as que as enfermidades coronarias / cerebrais e as enfermidades cardiovasculares son relevantes, é especialmente perigoso, porque o infarto de miocardio ou o ictus poden ser unha complicación do seu curso. .
Dada esta característica, é obrigatorio someterse a ECG despois de que os síntomas da hipoglucemia se cesen. Con episodios prolongados de coma hipoglucémico, acompañado da gravidade das súas manifestacións, é posible a encefalopatía, é dicir, un dano cerebral difuso en combinación con inanición de osíxeno e un subministro de sangue no tecido cerebral. Neste caso, prodúcese a morte de células nerviosas, obsérvase a degradación da personalidade.
Primeiros auxilios para a coma hipoglicémica: precaucións
Para un primeiro auxilio adecuado nunha afección causada por coma hipoglucémico, é importante determinar claramente cales dos síntomas desta condición indican hiperglicemia (na que o nivel de glicosa en sangue aumenta) e cal - hipoglucemia (na que respectivamente se reduce o nivel de glicosa). O certo é que ambos casos requiren a aplicación de medidas opostas entre si.
Lembramos aos nosos lectores que os niveis altos de azucre van acompañados dun aumento da sede, a debilidade e as náuseas. A inconsciencia vai acompañada de pel seca e unha diminución xeral do ton dos globos oculares. Ademais, o paciente ten unha respiración pronunciada ruidosa cun olor característico de "mazá" e acetona. Se baixar o nivel de azucre é relevante para o paciente, entón hai unha forte debilidade e tremor no corpo, sudoración profusa. A inconsciencia pode estar acompañada de convulsións e unha falta de resposta á córnea como resposta ao tacto.
Para retirar unha persoa que se atopa en estado de coma diabético (coma hiperglucémico) é necesaria unha inxección de insulina. Por regra xeral, en pacientes con diabetes existe un kit de primeiros auxilios no caso de tal condición, no que hai todo o necesario para esta inxección (instrucións de dosificación, algodón, alcol, xeringas e, de feito, insulina).
Dado o feito de que os pacientes con diabetes, que, de feito, atopan a afección en cuestión, reduciron a inmunidade, é importante excluír de todos os xeitos a posibilidade de infección do lugar de inxección, así como observar estrictamente as medidas de asepsia de insulina, como é habitual. É por iso que para prestar primeiros auxilios para coma hiperglucémico en condicións de rúa de acordo con este requisito, é necesario, en primeiro lugar, buscar ao paciente a presenza dun kit de primeiros auxilios con insulina. Se o hai, adminístrase unha dose de insulina (50-100 unidades) na coxa ou no ombreiro. Dado o feito de que o paciente posiblemente teña rastros de inxeccións, debería ser fácil navegar con isto.
Chámase sen falla unha ambulancia, porque, ao mesmo tempo coa insulina, requirirá a inxección do paciente cunha solución de glicosa (40%) e solución salina cunha solución de glicosa (ata 4.000 ml, 5%). Ademais, durante as próximas horas desde o momento da administración de insulina redúcese a cantidade de graxas e proteínas consumidas, as comidas deberán incluír uns 300 gramos (mínimo) de hidratos de carbono facilmente digeribles (marmelada, froitas e zumes), recoméndase o uso de augas minerais alcalinas.
130. O diagnóstico diferencial de coma cetoácido e hipoglucémico.
O coma hipoglicémico obsérvase principalmente en pacientes con diabetes que reciben insulina. Por regra xeral, antes do inicio dun coma en pacientes durante pouco tempo, os fenómenos de hipoglucemia (sensación de medo, suor, palpitaciones, mareos) son especialmente pronunciados. Pero nalgúns casos, especialmente cando se usa protamina-cinc-insulina, a perda de coñecemento prodúcese de súpeto. Dos signos importantes para distinguir un coma diabético hai que mencionar: un síntoma bilateral de Babinsky, falta de hipotensión dos globos oculares, pulso non moi suave, falta de sede, moitas veces severa fame, pel húmida, tremor, respiración normal e aumento da irritabilidade mental. Os pacientes están inquedos e ás veces golpean cos brazos ao seu redor. Non hai cheiro a acetona no aire exhalado. A orina non contén azucre nin acetona. Azucre no sangue por baixo do 60 mg%.
Se a diferenciación é difícil en circunstancias especiais, o médico debe dar ao paciente 20-40 ml dunha solución de glicosa 20-40%. En presenza dun coma hipoglucémico, prodúcese unha mellora rápida (ás veces só transitoria), cun coma diabético esta medida non axuda.
É máis difícil que coa diabetes, na que, antes de nada, hai que ter en conta a posibilidade dun coma diabético, o recoñecemento daqueles casos raros nos que non se levou a cabo insulinoterapia, xa que o médico non pensa na posibilidade de coma hipoglucémico. En primeiro lugar, hai que ter en conta a hipoglucemia en caso de insuficiencia da glándula hipofisaria anterior e da enfermidade de Addison, e só secundariamente - adenoma pancreático. As convulsións hipoglicémicas repetidas son sempre sospeitosas pola presenza desta enfermidade. En casos non claros, débese pensar noutras causas moi raras (danos no fígado graves, embarazo, diabetes renal, traballo muscular duro, cirurxía, dano cerebral)
Os síntomas característicos dun coma diabético son: en estado precompático, os pacientes séntense extremadamente cansados e letárgicos, queixanse de perda de apetito e ás veces danse especialmente dores no abdome. A dor pode dar lugar a confusión con enfermidades cirúrxicas do abdome superior, especialmente con úlcera perforada. Tal erro no diagnóstico faise especialmente posible se o vómito grave vai acompañado dun estado precompático.
Durante a coma, os pacientes están en estado de exsicosis, pero é posible levantar a pel nun pliego só en casos extremos. A pel está seca. Hipotensión dos globos oculares. As pupilas dilátanse. Nótase leucocitosis e poliglobulia. Respiración tipo Kussmaul, profunda, regular, ás veces interrompida por unha pausa na inhalación ou a exhalación (respiración en 1/4 medida segundo Kussmaul) Normalmente a temperatura corporal é subnormal. A presión sanguínea baixa, en parte debido ao colapso periférico vasomotor, en parte debido á insuficiencia cardíaca dinámica enerxética cun intervalo Q-T estendido no ECG e un segundo son cardíaco prematuro. A insuficiencia cardíaca dinámica enerxética está asociada a hipokalemia, case naturalmente observada en coma diabético.
O aire exhalado ten o cheiro á acetona (o cheiro das mazás "doe"). As probas de urina e sangue poden confirmar o diagnóstico.
En orina cunha alta gravidade específica, as reaccións ao azucre e á acetona son sempre positivas. Unha aparencia típica no sedimento de orina é un gran número de cilindros curtos. O nivel de azucre no sangue aumenta ata o 1000 mg ou máis, a alcalinidade da reserva diminúe. O grao de diminución da alcalinidade de reserva corresponde á gravidade do coma diabético. O coma severo tamén se observa cun nivel de azucre no sangue relativamente baixo.
Información xeral
A hipoglicemia é unha síndrome intercambio-endocrina, acompañada de manifestacións adrenérxicas e neuroglicopénicas. O primeiro grupo de síntomas débese á maior síntese de norepinefrina, o segundo está determinado pola resposta do sistema nervioso central. O aumento progresivo dos signos clínicos de hipoglucemia, a falta de coidados de urxencia leva a coma. A patoloxía desenvólvese normalmente en pacientes con diabetes mellitus tipo 1 e tipo 2 e, en ocasións, en individuos sen alteración do metabolismo da glicosa. Segundo diversas fontes, a prevalencia de hipoglucemia entre pacientes con diabetes é do 45-65%. O resultado fatal obsérvase no 2-4% dos casos de coma hipoglucémico.

A hipoglicemia repentina débese á alta taxa de rotura e eliminación de glicosa, superando a taxa de absorción no intestino e / ou produción no fígado. Na endocrinoloxía clínica, detéctase con máis frecuencia unha enfermidade grave cun curso descompensado de diabetes dependente da insulina, en tales casos é case imposible establecer a causa do coma. Con outras variantes da enfermidade, os factores provocadores externos convértense en:
- Dosificación incorrecta de insulina. O estado hipoglucémico é provocado polo desaxuste da cantidade do medicamento administrado á cantidade de azucre absorbida do tracto dixestivo. É posible unha situación similar, por exemplo, cun erro na elección do volume da xeringa.
- Erro ao insulina. O factor desencadeante pode ser unha violación da técnica de inxección. Fortalecer a acción da insulina prodúcese cunha administración intramuscular accidental ou intencionada do medicamento, rozando o lugar da inxección.
- Incumprimento das normas sobre nutrición. A deficiencia de glicosa pode ser causada por saltar as comidas, especialmente se o paciente usa insulina de acción curta. Unha condición similar é posible cando se realiza unha actividade física elevada, aumentando os custos de enerxía.
- A inxestión de alcohol. Normalmente, os pacientes teñen en conta o contido en azucre en bebidas alcohólicas, pero esquecen o seu efecto de redución de azucre. O alcohol etílico inhibe a produción de glicosa a partir de compostos non hidratos en células do fígado. A cantidade de alcohol consumida é proporcional á duración da inhibición da gluconeoxénese, o coma pode desenvolverse algún tempo despois da intoxicación.
- Etapa da compensación por diabetes. Cando a sensibilidade das células á insulina aumenta, é necesaria unha redución da dosificación de hormonas. Se non se corrixe o tratamento, a dosificación do medicamento faise excesiva.
- Enfermidades de órganos. A coma é causada por patoloxías de órganos e sistemas internos concomitantes con diabetes mellitus. Detéctase unha concentración reducida de glicosa con cambios dexenerativos no fígado, malabsorción de nutrientes do intestino, insuficiencia renal crónica, desequilibrio hormonal.
O desenvolvemento dun estado de hipoglucemia é provocado por unha diminución dos niveis de azucre no sangue ata 4 mmol / L e inferior. En pacientes con diabetes mellitus, cuxo corpo se adapta ao estado de hiperglicemia, non se ten en conta un indicador absoluto de glicosa, senón unha rápida diminución da súa concentración en 5 mmol / l ou máis. O risco de coma hipoglucémico neste grupo de persoas existe incluso con azucre normal e lixeiramente reducido, porque para o funcionamento do sistema nervioso central é importante non o valor absoluto da glicemia, senón a súa estabilidade relativa.
Cunha forte diminución do azucre, os tecidos nerviosos non poden adaptarse rapidamente á absorción de glicosa menos concentrada. Obsérvase a inhibición de procesos metabólicos nos tecidos das estruturas cerebrais. En primeiro lugar, a cortiza cerebral reacciona á hipoglucemia, que se manifesta por unha aura. A medida que a deficiencia de azucre empeora, os procesos metabólicos no cerebelo son interrompidos, logo nas estruturas subcortical-dienfálicas. A transición cara ao coma é desencadeada polo desenvolvemento de procesos patolóxicos nos centros vitais da respiración e do latido cardíaco na medular oblongata. Se a hipoglucemia aumenta gradualmente, determínanse síntomas asociados a unha interrupción por fase do sistema nervioso central. O corpo responde a unha rápida caída de azucre grazas á maior produción de catecolaminas e hormonas que estimulan o proceso de gluconeoxénese. Neste caso, as manifestacións adrenérxicas e os signos de activación do sistema nervioso simpático dominan.
Síntomas de coma hipoglucémico
O estado de coma no fondo da hipoglucemia divídese en precoma e realmente coma. O precoma desenvólvese durante 20-30 minutos. As súas principais manifestacións son unha sensación inexplicable de fame, a asignación de suor fría, debilidade, mareos, irritabilidade, seguida de apatía.A falta de coidados especializados, desenvólvese un coma - a conciencia está ausente, a pel permanece mollada, pálida e máis fría, a respiración faise superficial, a súa frecuencia diminúe. Pola noite, estas etapas son menos distinguibles. O sono é superficial, inquietante, a miúdo xorden soños de pesadelo. Os pacientes berran e choran nun soño, despois de espertar séntense confusos, durante todo o día senten letargia e somnolencia. Cando a glicosa entra no corpo, o seu estado volve á normalidade.
Dadas as etapas de inhibición do metabolismo no tecido cerebral, distínguense 5 etapas do coma, diferenciando nas súas manifestacións clínicas. Na primeira etapa (cortical), obsérvase irritabilidade, dor de cabeza e fame inexplicables. A frecuencia cardíaca é rápida, a pel está mollada. Os síntomas son leves e non sempre se interpretan como un deterioro do benestar. A segunda etapa (subcortical-diencefálica) caracterízase pola formación de reaccións autónomas e cambios de comportamento. Aumenta a sudoración sen motivo aparente, aumento da salivación, aparición de pequenos tremores nas mans, dobre visión. Comportamento emocionado, hiperactivo, con espíritos altos, ás veces con elementos de agresión.
Na terceira etapa, o cerebro medio está implicado no proceso patolóxico. O ton muscular aumenta drasticamente, as convulsións tónicas-clónicas prodúcense como ocorre coa epilepsia. A pel permanece húmida, a frecuencia cardíaca supera os 100 latidos por minuto. Se os procesos metabólicos son perturbados, o coma correctamente desenvólvese nas partes superiores da medular oblongata. O paciente perde a conciencia, os reflexos son patológicamente reforzados, a frecuencia cardíaca e o pulso seguen sendo rápidos, a respiración consérvase. No estadio de coma profundo, toda a medula oblongata está implicada en trastornos metabólicos. A pel está mollada, pálida, fría. A sudoración detense, os reflexos desvanécense completamente, o ritmo cardíaco e respiratorio diminúe, a presión arterial diminúe.
Diagnósticos
Un endocrinólogo ou terapeuta realízase na examinación dos pacientes. O criterio diagnóstico clave é unha combinación de síntomas característicos dun coma hipoglucémico cun nivel baixo de glicosa determinado obxectivamente (segundo unha proba de sangue). Isto permítenos diferenciar este tipo de coma de coma diabético - cetoacidótico, lactacidémico e hiperosmolar. O complexo completo de diagnóstico inclúe:
- A enquisa. Nunha conversa co paciente ou cos seus familiares, ao estudar a documentación médica, aclárase a presenza de diabetes mellitus, aclárase o seu tipo, natureza do curso, condicións que contribuíron ao desenvolvemento do coma. As queixas típicas son unha repentina sensación de fame, axitación, mareos, aumento da sudoración, dores de cabeza, tremores.
- Inspección Detéctase suor profundo, palidez e arrefriamento da pel. Dependendo da etapa do coma, rexístrase un aumento ou diminución da frecuencia cardíaca e do pulso, un aumento ou diminución da presión arterial, un aumento ou diminución dos reflexos.
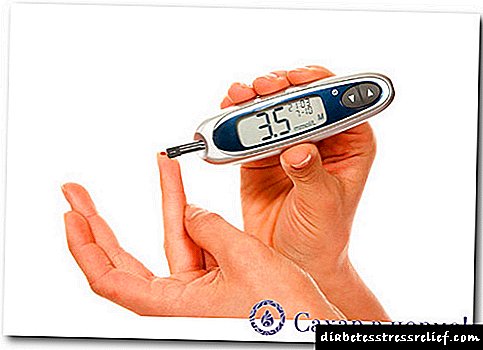
- Proba de glicosa (sangue). En persoas con concentración de azucre inicialmente normal, os primeiros síntomas da hipoglucemia son detectados a 2,77-3,33 mmol / L, o cadro clínico expandido sitúase en 1,66-2,76 mmol / L. Para coma, son característicos valores inferiores a 1,65 mmol / L. Coa descompensación da diabetes, os indicadores interprétanse individualmente.
Tratamento do coma hipoglucémico
O coma está a desenvolverse rapidamente, polo que os eventos son realizados polo propio paciente, os seus familiares, especialistas do servizo médico de emerxencias, persoal dos departamentos de coidados intensivos e reanimación. Os principais obxectivos do tratamento son a restauración da cantidade normal (habitual) de azucre, os procesos vitais e a capacidade das células para absorber a glicosa. A terapia realízase en tres niveis:
- Atención prehospitalaria. Á fase de precoma, ás veces basta con compensar a falta de glicosa con alimentos doces. Se o paciente é capaz de comer, ofrécelle produtos que conteñen hidratos de carbono lixeiros - doces, barras de doces e outros doces. Se só o reflexo de deglución permanece intacto, dáselle unha cucharadita de té con azucre ou zume de froita que non conteña pulpa. En coma, gárdase unha solución de azucre baixo a lingua.
- Atención médica de urxencia. Os médicos administraron unha solución por glicosa do 40% por vía intravenosa e logo organizaron un goteo dunha solución do 5%. Este esquema permite concienciar o paciente e evitar o re-desenvolvemento do coma. En estado grave e a ausencia dun resultado positivo, os glucocorticoides, o glucagón ou a adrenalina úsanse por vía intravenosa ou intramuscular.
- Coidados intensivos no departamento. Coa ineficacia das medidas anteriores e a exclusión doutras patoloxías que poden provocar coma, realízanse procedementos que estimulen o transporte de electrólitos polas paredes das membranas das células nerviosas. O paciente está conectado a un ventilador, prescríbense medicamentos que admiten a actividade do músculo cardíaco e o ton dos vasos sanguíneos. Administrárase intravenosamente unha mestura polarizante que inclúe solucións de insulina, glicosa e cloruro de potasio.
Previsión e prevención
O prognóstico para a gran maioría dos pacientes é favorable. A atención médica adecuada e oportuna minimiza o risco de morte, elimínase con éxito a hipoglucemia. A prevención consiste no correcto tratamento de apoio á diabetes: seguir un réxime de dieta e uso de insulina, esforzo físico moderado sen períodos de inactividade física ou consumo intenso de enerxía. Os pacientes deben controlar regularmente os indicadores de glicosa, se son anormais, consultar a un diabetólogo para determinar a causa e axustar a dose de insulina.