Embarazo e diabetes: como dar a luz a un bebé saudable?

A diabetes mellitus é un trastorno metabólico no corpo humano asociado a insuficiencia pancreática, alteración da sensibilidade á insulina ou o efecto combinado destes factores. Moitos endocrinólogos coñecidos no mundo tratan a cuestión de saber se a diabetes e o embarazo poden combinarse. A maioría deles están seguros de que estes dous conceptos non se deben combinar, pero as prohibicións non poden supor o tema de ter un fillo. A mellor opción recoñeceuse para o adestramento de nenas enfermas desde a adolescencia. Hai incluso escolas a distancia de diabetes.
Os diabéticos deben sabelo! O azucre é normal para todos, basta tomar dúas cápsulas todos os días antes das comidas ... Máis detalles >>
Clasificación xeral
A enfermidade pode ocorrer en mulleres antes da concepción do bebé, e este tipo de patoloxía denominarase pregestacional. Se a "enfermidade do azucre" apareceu durante o embarazo, a diabetes é xestacional (código segundo ICD-10 - O24.4).
A primeira variante da patoloxía é menos favorable para o asunto do bebé, xa que o corpo do bebé está sometido a un consumo excesivo de glucosa descontrolado desde o momento da concepción. Isto provoca o desenvolvemento do estrés metabólico e pode provocar a aparición de anomalías e deformidades conxénitas.
A segunda opción é máis leal. Por regra xeral, a diabetes mellitus durante o embarazo ocorre na súa segunda metade, o que significa que durante a posta de órganos e sistemas fetales, non houbo efectos negativos dos niveis altos de azucre.
A forma pregestacional da enfermidade
Segundo a clasificación de Dedov a partir de 2006, a diabetes pregestacional en mulleres embarazadas pode existir nas seguintes formas e manifestacións.
Unha forma leve de patoloxía é a diabetes tipo 2, que é corrixida pola dieta e non vai acompañada de trastornos vasculares.
A forma media é unha enfermidade de calquera tipo, que require o uso de medicamentos para o azucre, sen complicacións nin acompañados das súas fases iniciais:
- retinopatía na etapa proliferativa (trastornos do trofismo retiniano do analizador visual),
- nefropatía en forma de microalbuminuria (patoloxía dos vasos dos riles cunha pequena cantidade de proteínas na urina),
- neuropatía (dano a células nerviosas e células).
Forma severa con frecuentes gotas de azucre e aparición de cetoacidosis.
1 ou 2 tipo de enfermidade con complicacións graves:
- patoloxía trófica da retina,
- alteración da función vascular renal, manifestada por insuficiencia renal,
- pé diabético
- esclerose das arterias coronarias
- neuropatía
- accidente cerebrovascular
- oclusión das arterias das pernas.
Dependendo de como os mecanismos compensatorios do corpo afronten a tarefa de baixar os niveis de azucre no sangue, hai varias etapas da diabetes mellitus pre-xestacional. Cada un deles ten os seus propios parámetros de laboratorio indicados na táboa (en mmol / l).
| Indicador hora | Etapa da compensación | Fase de subcompensación | Etapa de descompensación |
| Antes da comida entra no corpo | 5,0-5,9 | 6,0-6,5 | 6,6 ou superior |
| Horas despois de comer | 7,5-7,9 | 8,0-8,9 | 9.0 e posteriores |
| Pola noite antes de durmir | 6,0-6,9 | 7,0-7,5 | 7.6 e anteriores |
Forma gestacional
A diabetes mellitus, que ocorreu durante o período de parto, tamén ten unha separación. Dependendo da forma en que sexa posible manter os indicadores cuantitativos de glicosa no sangue dentro de límites normais, pódese distinguir unha enfermidade que se compensa coa dieta e que se corrixe coa terapia dietética e o uso de insulina.
Segundo o nivel de traballo dos mecanismos compensatorios, existe unha etapa de compensación e descompensación.
O mecanismo de desenvolvemento da diabetes en mulleres embarazadas
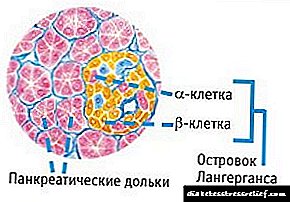
A "enfermidade doce" tipo 1 desenvólvese no contexto de cambios destrutivos nas células do páncreas, responsables da síntese de insulina. Esta forma xorde como resultado dos efectos negativos dos factores exóxenos nun contexto de predisposición hereditaria.
O tipo 2 da enfermidade, que vai acompañado dunha violación da sensibilidade das células e tecidos do corpo á insulina, desenvólvese debido á desnutrición, un estilo de vida sedentario. A diabetes gestacional das mulleres embarazadas é máis similar á segunda variante da patoloxía no seu mecanismo de desenvolvemento.
A placenta, necesaria para a aplicación dunha relación constante entre nai e fillo durante o período de xestación, produce unha cantidade importante de hormonas. O feito de que as glándulas suprarrenais das mulleres comezan a sintetizar grandes cantidades de cortisol e a excreción acelerada de insulina do corpo coa urina (provócase a activación da insulinase) leva a que as células e os tecidos do corpo sexan menos sensibles á insulina. As células pancreáticas non poden desenvolver a cantidade necesaria de sustancia activa hormonal, o que leva a un aumento da glicosa no sangue e ao desenvolvemento dunha forma de xestación da enfermidade.
Síntomas da patoloxía
A clínica de diabetes nunha muller embarazada depende dos seguintes factores:
- forma da enfermidade
- fase de compensación
- canto tempo xa existe o fallo,
- o desenvolvemento de complicacións
- historia da terapia utilizada.
Na maioría dos casos, a forma xestual non ten manifestacións (diabetes latente) ou son bastante escasas. Ás veces aparecen síntomas específicos de hiperglicemia:
- sede constante
- aumento da produción de urina,
- apetito elevado no medio de inxesta suficiente de alimentos no corpo,
- coceira na pel
- erupcións como a furunculose.
Posibles complicacións
O embarazo con diabetes de tipo pre-xestacional dá unha enorme cantidade de complicacións por parte da nai e do neno, e a forma dependente da insulina da enfermidade vén acompañada de tales condicións moitas veces máis que outras formas da enfermidade. Poden desenvolverse as seguintes consecuencias patolóxicas:
- a necesidade de cesárea
- froita grande que non cumpre os estándares de desenvolvemento,
- o peso ao nacer máis de 4,5-5 kg,
- Parálise de erb: unha violación da inervación dos ombreiros,
- o desenvolvemento de preeclampsia de diversa severidade,
- defectos e malformacións conxénitas nun neno,
- parto prematuro
- síndrome de socorro fetal,
- decoloración do embarazo,
- morte do feto durante a vida fetal ou no primeiro mes despois do nacemento.
Entre os grupos de alto risco inclúense pacientes con diabete de máis de 10-12 anos, con morte perinatal anterior, así como aqueles que teñen unha ou máis complicacións graves e pacientes con infección do tracto urinario.
Malformacións conxénitas
O desenvolvemento de deformidades, malformacións conxénitas e anormalidades é característico dos bebés cuxas nais presentan unha forma pre-gestacional de diabetes. As manifestacións e signos de patoloxía practicamente non son diferentes das que poden aparecer nos nenos de nais sen unha "doce enfermidade":
- a ausencia dun ou de ambos riles,
- defectos da válvula cardíaca
- anomalías da medula espiñal,
- defectos do tubo neural,
- disposición anormal de órganos,
- patoloxía do septo nasal,
- partición dos beizos e padal
- anomalías do sistema nervioso central.
Aborto espontáneo
En mulleres que padecen unha forma pre-gestacional de diabetes, a posibilidade de abortar espontáneo é varias veces maior. Isto non está asociado a anomalías xenéticas do feto, contra as que se producen abortos involuntarios en nais saudables, pero con insuficiencia placentaria e desenvolvemento de malformacións conxénitas do neno, incompatibles coa vida.
Planificación do embarazo da diabetes
As mulleres diagnosticadas de diabetes mellitus antes da concepción do bebé deben saber sobre o importante que é planificar un embarazo nesta condición e ser controladas constantemente por un especialista cualificado.
A planificación inclúe o exame e recollida de anamnesis, que inclúe os seguintes puntos:
- a presenza de complicacións da enfermidade,
- perfeccionamento da forma de diabetes,
- datos de auto-monitoreo rexistrados nun diario persoal,
- a presenza de enfermidades concomitantes,
- antecedentes familiares
- a presenza de patoloxías hereditarias.
Tamén se realizan os seguintes exames:
- medición da presión arterial, consulta cun cardiólogo,
- exame por un oftalmólogo, tratamento das fases iniciais da retinopatía,
- exame para detectar enfermidades coronarias (ECG, ecocardiografía),
- bioquímica do sangue
- especificación de indicadores de hormona tiroide
- avaliación da saúde mental do paciente.
Ademais, é necesario abandonar os malos hábitos se existen, unha análise minuciosa daquelas drogas que toma unha muller para evitar impactos negativos no futuro bebé.
Contraindicacións
Hai condicións que son contraindicacións absolutas ou relativas para ter un fillo. As absolutas inclúen:
- dano renal grave,
- Enfermidade isquémica
- patoloxía progresiva do analizador visual.
Diabetes mellitus e embarazo: esta combinación non é desexable (considérase individualmente) nos seguintes casos:
- idade da muller maior de 40 anos,
- a presenza de diabetes en ámbolos dous cónxuxes,
- sensibilización con diabetes mellitus e rhesus,
- diabetes e tuberculose activa,
- o nacemento de nenos con antecedentes de malformacións por enfermidade,
- cetoacidosis no primeiro trimestre do embarazo,
- enfermidade renal crónica
- condicións de vida asociais.
Diagnóstico da diabetes durante o período de xestación
Un xinecólogo-endocrinólogo examina o físico dunha muller embarazada, mide a circunferencia do abdome, a altura do fondo uterino, a altura e o peso da muller e o tamaño da pelve. A valoración do peso do paciente é un importante indicador diagnóstico. Con base nos resultados que a muller embarazada mostra no primeiro exame, realizan un calendario de aumento de peso admisible por meses e semanas.
Os diagnósticos de laboratorio constan das seguintes probas:
- probas clínicas xerais (sangue, orina, bioquímica),
- lípidos no sangue e colesterol
- indicadores de coagulación
- cultura de ouriños
- ouriños de Zimnitsky, de acordo con Nechiporenko,
- determinación do nivel de hormonas femininas,
- determinación da acetona de urina,
- urina diaria para albuminuria.
Un dos métodos específicos que permite determinar a presenza de patoloxía en mulleres embarazadas considérase unha proba de tolerancia oral á glicosa. Consiste en xantar a mostraxe de sangue, beber unha solución de glicosa hiperosmolar concentrada e máis toma de sangue (despois de 1, 2 horas). O resultado mostra a sensibilidade das células e dos tecidos do corpo.
Xestión e tratamento da diabetes durante o embarazo
Un requisito previo é a capacidade dunha muller para realizar autocontrol dos niveis de azucre no sangue con posterior gravación de datos nun diario persoal. Durante o período de xestación, as recomendacións clínicas indican a necesidade de controlar os indicadores ata 7 veces ao día. Tamén hai tiras de proba para medir o nivel de corpos cetonas na orina. Isto pódese facer na casa.
Modo de potencia
A corrección da dieta e a revisión do menú persoal permiten manter os niveis de azucre dentro de límites aceptables, evitar o desenvolvemento de cetoacidosis e o aumento excesivo de peso por parte dunha muller. Os expertos recomendan limitar a cantidade de hidratos de carbono consumidos ao 35% da dieta diaria total. Ao redor do 25% debe ser a inxestión de alimentos proteicos, o 40% restante - graxas insaturadas.
A nutrición embarazada é a seguinte:
- almorzo - 10% da cantidade diaria de calorías,
- xantar - ata o 30%,
- cea - ata un 30%,
- lanches entre comidas principais - ata un 30%.
Insuloterapia
Se falamos da forma pre-xestativa da enfermidade, a primeira metade do embarazo con diabetes tipo 1 e tipo 2 é similar na cantidade requirida de insulina, pero despois da 24ª semana a necesidade aumenta cunha forma independente da insulina da enfermidade. Durante o período de xestación prefírese a Actrapid, Humulin R, Novorapid, Humalog.
A maior necesidade de insulina terapéutica é característica para o período comprendido entre a 24 e a 30 semana, despois da 35 que é significativamente reducida. Algúns expertos falan da posibilidade de usar un sistema de bomba para a administración de drogas. Isto é eficaz para aquelas mulleres que usaban bombas antes da concepción do bebé.
Actividade física
A diabetes non dependente da insulina é bastante sensible ao exercicio. Hai casos nos que a actividade adecuada da muller embarazada permitiu substituír a administración de insulina. A enfermidade do tipo 1 non é tan sensible ao estrés e unha actividade excesiva, pola contra, pode provocar ataques de hipoglucemia.
A necesidade de hospitalización
Ante unha forma pre-gestacional de diabetes, unha muller embarazada está hospitalizada tres veces nun hospital:
- Ás 8-10 semanas - para determinar o traballo de mecanismos compensatorios, aclarar a presenza de complicacións, adestrar a unha muller, realizar correccións e tratamentos na dieta.
- Ás 18-20 semanas - determinación de patoloxías do bebé e da nai, prevención de complicacións, corrección de procesos metabólicos.
- Ás 35-36 semanas - para o parto ou preparación para o parto.
Prazo e forma de entrega
O período máis adecuado para o nacemento dun bebé con calquera forma de enfermidade é de 37 semanas. A partir da semana 36, monitoranse todos os días os seguintes indicadores:
- bebé en movemento
- escoitando o latido do corazón
- proba de fluxo de sangue.
Unha muller pode dar a luz por si soa na presentación da cabeza do feto, con tamaños normais da pelve, se non hai complicacións da diabetes. O parto precoz é necesario nas seguintes condicións:
- deterioración do benestar do bebé,
- deterioración dos parámetros de laboratorio da nai,
- o desenvolvemento da insuficiencia renal,
- forte diminución da agudeza visual.
O 1º tipo da enfermidade practicamente non ten contraindicacións para amamantar ao bebé, se o propio bebé non ten lesións ou complicacións ao nacer. A única opción non desexable é a progresión da insuficiencia renal materna.
O tipo 2 precisa terapia con insulina posparto, xa que as drogas que baixan o nivel de azucre poden afectar de xeito similar ao corpo do bebé. Despois da terminación da alimentación natural, cómpre poñerse en contacto cun endocrinólogo para revisar a táctica de outro tratamento.
Embarazo nunha muller diabética

Se a saúde dunha muller está sufrindo e o azucre no sangue flutúa constantemente, pode producirse complicacións graves durante o embarazo. Isto pode incluír unha presión arterial extremadamente alta que leva a unha condición perigosa, tamén coñecida como preeclampsia. Ademais, o embarazo pode rematar cunha cesárea de emerxencia debido ao gran tamaño do neno, un maior risco de infeccións e un deterioro da saúde global debido á diabetes. Incluso existe o risco de aborto involuntario ou parto. O control estricto do azucre no sangue é extremadamente importante porque os órganos do bebé están formados nas primeiras semanas do embarazo, incluso antes de que a muller se decata do seu estado.
Por suposto, o inicio do embarazo levanta moitas cuestións; no contexto da diabetes existente hai que ter en conta moitos factores que poden afectar negativamente ao feto e ao corpo da nai. Polo tanto, é preciso poñerse en contacto inmediatamente cun xinecólogo, informándolle que hai diabetes.
As principais contraindicacións para o embarazo e o parto
A diabetes tipo 1 e tipo 2 prexudican gravemente os órganos dunha muller. Isto pode ameazar non só á muller embarazada, senón tamén ao feto. Hoxe non é recomendable quedar embarazada e dar a luz a persoas que teñen:
- Diabetes resistentes á insulina, propensos á cetoacidosis.
- Tuberculose non tratada.
- Rhesus en conflito.
- Algunhas variedades de enfermidades cardíacas.
- Insuficiencia renal grave.
Variedades de diabetes
Hai tres tipos de diabetes:
- O primeiro tipo denomínase dependente da insulina. Desenvólvese só en adolescentes.
- O segundo tipo chámase non dependente da insulina, atopado a miúdo en persoas maiores de 40 anos cun gran peso corporal.
- A diabetes gestacional ocorre só durante o embarazo.
Os principais síntomas da diabetes durante o embarazo
Se a diabetes apareceu durante o embarazo, é inmediatamente case imposible de detectala, xa que é lenta e non se pode expresar. As principais características inclúen:
- Fatiga
- Urinación constante.
- A sede aumentada.
- Perda de peso importante.
- Alta presión
Normalmente, poucas persoas prestan atención a estes síntomas, xa que son axeitados para case calquera muller embarazada. En canto o paciente acudise ao xinecólogo e lle revelou o embarazo, debe solicitar unha proba de orina e sangue, cuxos resultados poden revelar a presenza ou ausencia de diabetes.
Que perigos pode provocar a diabetes tipo 1 e 2 nas mulleres embarazadas?
Paga a pena saber que a diabetes gestacional do 1º ou 2º tipo para unha muller embarazada pode traer unha serie de consecuencias non desexables, a saber:
- A aparición de xestose (presión arterial alta, a aparición na orina das proteínas, a aparición de edema.)
- Polihidramnios.
- Fluxo de sangue deteriorado.
- Morte do feto.
- Malformacións conxénitas nun neno.
- Mutación nun neno.
- Cambio da función renal.
- Discapacidade visual nunha muller embarazada.
- Un aumento significativo do peso fetal.
- Violación nos buques.
- Toxicose tardía.
Azucre no sangue durante a planificación e xestación
É importante que unha muller con diabetes comprobe o azucre no sangue regularmente, incluso antes de quedar embarazada. Os médicos din que é necesario controlar o azucre no sangue, ademais de que se recomenda acadar un certo nivel de hemoglobina A1C glicada antes de planificar un embarazo. Debe asegurarse de que o nivel de azucre no sangue estea preto do normal para que sexa no momento da concepción, cando o neno é máis vulnerable á influencia de factores negativos. Entón, o azucre no sangue antes do embarazo debería estar entre 3,9 e 5,5 mmol / L antes das comidas e inferior a 7,8 mmol / L dúas horas despois de comer. Os niveis de hemoglobina A1C deben estar arredor do 7% ou ás veces inferiores se o recomenda o endocrinólogo.
Durante o embarazo, o nivel óptimo de azucre no sangue é de 3,3 a 5,0 mmol / L, cando unha muller esperta, aínda non comeu, por baixo de 6,0 mmol / L antes de xantar e cear, ou por baixo de 7,8 mmol / L por dúas horas despois de comer. Os controis frecuentes dos niveis de azucre no sangue poden resultar inconvenientes, pero son importantes tanto para a súa propia saúde como para a saúde do neno por nacer.
Normas do embarazo e parto para a diabetes tipo 1
Se unha muller que ten diabetes ten que ser controlada constantemente por especialistas durante todo o período. Isto non significa que unha muller debe ser hospitalizada. Só precisa visitar constantemente a médicos e supervisar a glicosa.
A diabetes tipo 1 é bastante común e detéctase en persoas na infancia. Durante o embarazo, esta enfermidade maniféstase inestable e hai danos nas paredes, trastornos metabólicos e unha violación do metabolismo dos carbohidratos.
As regras básicas para a xestión do embarazo con diabetes:
- Visitas permanentes a especialistas designados.
- Estricta adhesión a todos os consellos dun médico.
- Seguimento diario do azucre no sangue.
- Seguimento constante de cetonas na orina.
- Adherencia estrita á dieta.
- Tomar insulina na dosificación requirida.
- Aprobación dun exame, que inclúe un hospital nun hospital baixo a supervisión dos médicos.
Unha muller embarazada é introducida nun hospital en varias etapas:
- A primeira hospitalización é obrigatoria ata 12 semanas, tan pronto como o médico teña identificado o embarazo. Este procedemento é necesario para identificar posibles complicacións e ameazas posteriores á saúde. Estase a realizar un exame completo. En función dos cales, estase a decidir a cuestión de preservar o embarazo ou de finalizar.
- A segunda hospitalización realízase ata 25 semanas para reexamen, identificación de complicacións e posible patoloxía. E tamén para axustar a dieta, o uso de insulina. Preséntase unha ecografía, despois da que a muller embarazada sométese a este exame semanalmente para controlar o estado do feto.
- A terceira hospitalización realízase en 32-34 semanas para que os médicos poidan establecer con precisión a data do parto. Neste caso, a muller permanece no hospital ata o parto.
Se durante o embarazo se atopan complicacións, o parto realízase artificialmente mediante a cesárea. Se o embarazo foi tranquilo, non existían patoloxías, entón o parto terá lugar de xeito natural.
Xestión adecuada do embarazo e do parto para a diabetes tipo 2
Como no caso anterior, a muller embarazada debe ser controlada regularmente polo médico, asistir a todas as citas e seguir os consellos do médico.
Ademais de todas as obrigas anteriores, tamén é necesario medir o nivel de hemoglobina cada 4-9 semanas e tomar orina para a súa análise para detectar a presenza de infeccións no corpo.
Diabetes xestacional
As mulleres embarazadas poden estar expostas á diabetes gestacional causada por cambios hormonais. Este problema ocorre en aproximadamente o 5% das mulleres embarazadas, ás 16-20 semanas. Anteriormente, a enfermidade non pode aparecer, xa que a placenta non se formou totalmente.
Este efecto temporal só dura durante o embarazo. Despois do parto, todas as desviacións desaparecen. Se unha muller que sofre diabetes xestacional durante o embarazo quere quedar embarazada de novo, o problema pode reaparecer.
O período de traballo asignado non máis tarde de 38 semanas. Con diabetes mellitus xestacional, é probable que o traballo se produza de forma natural. O neno tolera este parto perfectamente.
O método de cesárea utilízase en presenza de indicacións obstétricas. Pode ser hipoxia, gran tamaño fetal, unha pelve estreita nunha muller embarazada e outras persoas. Para que o nacemento saia ben, é necesario consultar un médico durante o tempo e seguir todas as recomendacións necesarias.
Se unha muller adquiriu diabetes gestacional durante o embarazo, entón despois de parir, despois das 5-6 semanas, é necesario facer un exame de sangue para o nivel de azucre.
Os principais síntomas da diabetes HS deben incluír:
- Urinación constante.
- Comezón persistente.
- A pel seca.
- A aparición de furúnculos.
- Aumento do apetito coa perda de peso intensiva.

Consellos xerais sobre o curso do embarazo con diabetes tipo 1 e tipo 2, segundo o prazo
- No primeiro trimestre, debes controlar constantemente o nivel de azucre. Nesta fase, o nivel case sempre diminúe, polo que a dosificación de insulina debería ser menor do habitual.
- No segundo trimestre, débese aumentar a dosificación e unha dieta equilibrada.
- No terceiro trimestre aparece glicemia polo que a dose de insulina debe reducirse.
Medidas preventivas para a diabetes tipo 1 e 2 en mulleres embarazadas
Por regra xeral, a diabetes gestacional detense facendo dieta. Ao mesmo tempo, é moi recomendable non reducir drasticamente o contido calórico dos produtos. A dieta diaria debe ser: 2500-3000 kcal. É mellor comer porcións e moitas veces (5-6 veces ao día).
A dieta debe incluír froitas e verduras frescas e non conter:
- Doces (doces, bollos, tortas, etc.) i.e. carbohidratos facilmente dixeribles. Xa que contribúen a un elevado aumento do azucre no sangue.
- Alimentos graxos (graxas, aceites, carne graxa, nata).
- Azucre refinado.
- Comida salgada.
Dieta para diabete
Dado que o motivo principal para o desenvolvemento da diabetes tipo 1 e tipo 2 en mulleres embarazadas é a falta de insulina, o uso de hidrocarburos facilmente dixeribles é moi indesexable. Os principais compoñentes da dieta:
- Beba moito.
As mulleres embarazadas deben beber polo menos 1,5 litros de auga purificada ao día. Non use xaropes doces, bebidas carbonatadas con e sen colorantes, kvass, iogures con varios excipientes. Calquera bebida alcohólica.
- Nutrición fraccional.
Unha muller embarazada con diabetes tipo 1 e tipo 2 debe comer pequenas comidas polo menos 5 veces ao día. Os alimentos proteicos deben consumirse por separado dos carbohidratos. Por exemplo, se ten pasta con polo para xantar, logo con diabetes, primeiro debes comer pasta con verduras guisadas á hora do xantar, e para xantar, polo con pepino fresco.
- As ensaladas vexetais pódense comer con calquera comida. As froitas recoméndanse comer con hidratos de carbono.
- Sopas e outros primeiros cursos.
- Segundo cursos.
Como segundo prato, a galiña, o peixe con pouca graxa, a carne ou o cordeiro son adecuados. Os vexetais poden estar en calquera tipo de dieta.
- Produtos lácteos azos (crema azedo, queixo cottage).
- Snack (pasta baixa en graxa, xamón, queixo).
- Bebidas quentes (té quente con leite).
- Pan de centeo ou diabético.
Para medir o nivel de azucre no sangue, unha muller embarazada debería ter un glucómetro, co que poida medir os datos ela mesma e axustar a dosificación de insulina. O azucre normal no sangue é de 4 a 5,2 mmol / litro por estómago baleiro e non superior a 6,7 mmol / litro unhas horas despois da comida. Se durante a dieta o nivel de azucre non baixa, os médicos prescriben insulinoterapia.
Vale a pena notar! As mulleres embarazadas non deben tomar pílulas medicinais para baixar o azucre no sangue. Poden afectar negativamente o desenvolvemento do feto. Para o correcto parto da dose de insulina, a muller embarazada debe ser introducida nun hospital. Pódense evitar todos os puntos anteriores se todas as medidas preventivas para a diabetes son produtivas.
Factores que poden causar diabetes tipo 1 e tipo 2 nunha muller
- Unha muller embarazada ten máis de 40 anos.
- Relativamente enfermo de diabetes.
- Unha muller embarazada é unha raza non branca.
- Sobrepeso antes do embarazo.
- Fumar.
- Un neno anteriormente nacido ten un peso corporal superior a 4,5 quilogramos.
- O nacemento anterior acabou coa morte do bebé por motivos descoñecidos.

O parto na diabetes
Nas mulleres embarazadas con diabetes mellitus tipo 1 e tipo 2, o parto é algo diferente do habitual. Para comezar, a canle de nacemento prepárase perforando a vexiga amniótica e inxectando hormonas. Seguramente, antes do inicio do proceso, á muller se lle administra medicamento anestésico.
No proceso, os médicos controlan coidadosamente a frecuencia cardíaca do bebé e o azucre no sangue da nai. Se se atinxe o traballo, a oxitocina adminístrase á muller embarazada. Cando o nivel de azucre é elevado, adminístrase insulina.
Se despois de que o cérvix se abriu e se lle administrou o medicamento, pero o traballo diminuíu, os médicos poden usar fórceps. Se hai hipoxia no feto antes de abrir o útero, o parto realízase por cesárea.
Non importa como se produza o parto, a probabilidade de ter un bebé saudable é moi alta. O principal é controlar a túa saúde, visitar médicos e seguir as súas recomendacións.
Actividades de recentemente nados
Despois do nacemento, o bebé dálle medidas de reanimación, que dependen da condición e madurez do bebé, os métodos que se empregaron durante o parto.
Nos bebés recentemente nados de mulleres con diabetes, os signos de fetopatía diabética son moi comúns. Estes nenos necesitan coidado especial e supervisión de especialistas.
Os principios das medidas de reanimación para recentemente nados son os seguintes:
- Prevención da hipoglucemia.
- Seguimento coidadoso do estado do neno.
- Terapia con síndrome
Nos primeiros días da vida, é moi difícil que un neno con fetopatía diabética se adapte. Algúns trastornos poden producirse: perda de peso importante, desenvolvemento de ictericia e outros.
Bebé que alimenta
Despois do nacemento do bebé, por suposto, toda nai quere amamantar. É no leite humano que contén unha enorme cantidade de nutrientes e nutrientes que afectan favorablemente o crecemento e desenvolvemento do bebé. Por iso, é tan importante manter a lactación o máximo posible.
Antes de amamantar, unha nai debe consultar a un endocrinólogo. Prescribirá unha dose específica de insulina e dará recomendacións dietéticas no momento da alimentación. Moi a miúdo ocorre tal caso cando as mulleres teñen unha caída de azucre no sangue durante a alimentación. Para evitar isto, debes beber unha cunca de leite antes de comezar a alimentarse.
Conclusión
O embarazo e o parto en mulleres con diabetes son un paso serio. Por iso, é moi importante visitar constantemente especialistas, implementar as súas recomendacións e controlar de forma independente a súa saúde. Coma máis vitaminas, respira aire fresco e móvete máis. E tampouco esquezas unha dieta equilibrada.
Tipos de diabetes en mulleres embarazadas
 Dado que cunha violación da produción de insulina pode obter moitas complicacións graves que prexudicarán á nai e ao feto, os médicos teñen especial coidado co curso do embarazo en diabéticos.
Dado que cunha violación da produción de insulina pode obter moitas complicacións graves que prexudicarán á nai e ao feto, os médicos teñen especial coidado co curso do embarazo en diabéticos.
Durante o parto dun neno nunha muller, pódese determinar un dos tipos de diabetes. A forma latente da patoloxía non aparece externamente, pero podes aprender sobre a enfermidade polos resultados dunha proba de sangue para a glicosa.
Outra situación é cando durante o embarazo se produce unha forma ameazante de diabetes en mulleres con predisposición hereditaria ou outra á enfermidade. Normalmente, neste grupo é habitual incluír pacientes con tales factores agravantes:
- mala herdanza
- glucosuria
- sobrepeso
Tamén pode desenvolverse unha forma ameazante de diabetes se unha muller anteriormente deu a luz a un neno cun gran peso (máis de 4,5 kg).
Algunhas mulleres que traballan sofren diabetes mellitus evidente, o que se confirma cos resultados das probas de sangue e urina. Se o curso da enfermidade é leve, a glicosa no torrente sanguíneo non supera os 6,66 mmol / litro e os corpos de cetonas non se atopan na orina.
Con diabetes moderado, a concentración de azucre no sangue alcanzará os 12,21 mmol / litro e os corpos de cetonas na urina están presentes en pequenas cantidades, pero pode que non estean en absoluto. Esta condición pódese eliminar completamente se segue a dieta terapéutica recomendada.
A forma grave de diabetes é moito máis perigosa, diagnostícase con glicosa a partir de 12,21 mmol / litro. Xunto con isto, o nivel de corpos cetonas na orina do paciente está a aumentar rapidamente. Con diabete obvio, hai estas complicacións da condición:
- dano de retina
- hipertensión
- patoloxía renal
- enfermidades coronarias con diabetes,
- úlcera trófica na diabetes.
Cando aumenta o nivel de azucre no sangue, trátase de baixar o limiar renal de glicosa. Durante o embarazo, a hormona proxesterona prodúcese activamente, só aumenta a permeabilidade dos riles ao azucre. Polo tanto, en case todas as mulleres con diabetes, detéctase glucosuria.
Para non atopar complicacións perigosas, cómpre manter diariamente os niveis de azucre, fano grazas ás probas de sangue en xaxún. O resultado debería repetirse se se obtén unha cifra superior a 6,66 mmol / litro. Ademáis realízase unha proba de tolerancia á glicosa.
Con diabetes mellitus ameazante, é obrigatorio realizar probas repetidas para un perfil glicémico e glicosúrico.
Predispón a diabetes trazada:
- Mulleres maiores de corenta anos (o risco de padecer diabetes gestacional é dúas veces maior que en mulleres embarazadas de 30 anos).
- Nais expectantes con parentes próximos con diabetes.
- Representantes de non a raza "branca".
- As mulleres embarazadas cun índice de masa corporal elevada (IMC) antes do embarazo, así como as que gañaron intensamente quilos adicionais na adolescencia e á espera do bebé.
- Mulleres fumadoras.
- Nais que deron a luz ao anterior fillo que pesaban máis de 4,5 kg. ou ter antecedentes de ter un fillo morto por razóns descoñecidas.
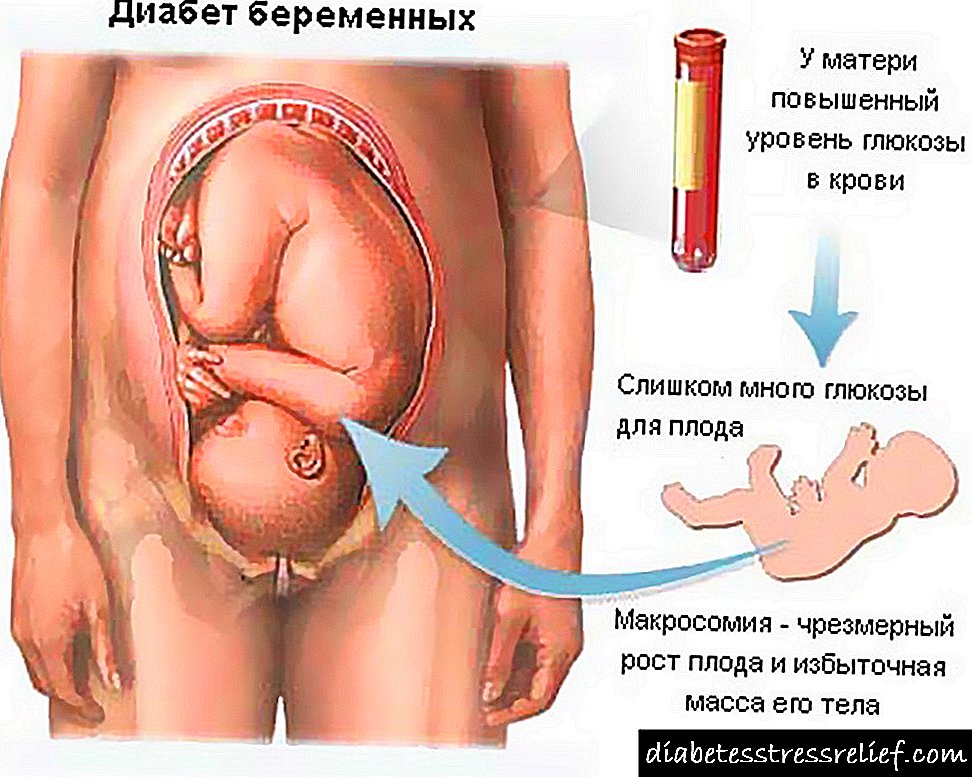
Como afecta o nivel de glicosa da nai ao bebé?
O neno sofre unha deficiencia ou exceso de glicosa na nai. Se o nivel de azucre aumenta, entramos moita glicosa no feto. Como resultado, un bebé pode ter unha malformación conxénita. Pero tamén son perigosas cantidades demasiado pequenas de glicosa - neste caso, o desenvolvemento intrauterino pode demorarse. É especialmente malo se o nivel de azucre no sangue baixa ou sobe demasiado - entón a probabilidade de un aborto aberto aumenta varias decenas de veces.
Ademais, con diabetes xestacional ou habitual, acumúlase un exceso de glicosa no corpo do bebé, transformándose en graxa. É dicir, o bebé pode nacer demasiado grande, o que durante o parto aumenta o risco de danos no húmero. Ademais, en tales nenos, o páncreas produce unha gran cantidade de insulina para a utilización de glicosa por parte da nai. Polo tanto, pode reducirse o azucre no sangue.
Os primeiros síntomas da diabetes
Así, a nai expectante debe adoptar unha visión moi responsable da planificación do embarazo e vixiar coidadosamente a súa saúde mentres espera o bebé. A atención médica non programada é necesaria se aparecen os seguintes síntomas:
- boca seca
- poliuria (micción frecuente excesiva),
- sede constante
- perda de peso e debilidade combinada co aumento do apetito,
- coceira na pel
- furunculose.
Nutrición e terapia farmacéutica
Se os médicos conclúen que se pode manter o embarazo, o seu principal obxectivo é compensar completamente a diabetes. Isto significa que a nai expectante terá que cambiar a unha dieta nº 9, que inclúe proteínas completas (ata 120 g por día) ao tempo que limita a cantidade de hidratos de carbono a 300-500 g e graxas a 50-60 g. Calquera repostería está completamente excluída. produtos, mel, marmelada e azucre. A dieta diaria no seu contido en calorías non debe superar os 2500-3000 kcal. Non obstante, esta dieta debe ser equilibrada e conter un gran número de vitaminas e minerais.
Ademais, débese observar unha dependencia no tempo estrictamente definida da inxestión de alimentos e inxección de insulina. Todas as mulleres embarazadas con diabetes deben obter insulina, xa que neste caso non se usan medicamentos antidiabéticos orais.
Hospitalización e modo de parto
Debido a que durante o embarazo a necesidade de insulina cambia, hospitalice ás nais en expectativa con diabetes polo menos 3 veces:
- Despois da primeira visita ao médico.
- Ás 20-24 semanas de embarazo, cando a necesidade de insulina cambia con máis frecuencia.
- Ás 32-36 semanas, cando hai ameaza de toxicosis tardía, requírese un control minucioso do estado do bebé. Durante a última hospitalización, tómase unha decisión sobre o momento e o método de parto.
Fóra do hospital, estas mulleres embarazadas deberían estar baixo a supervisión sistemática dun endocrinólogo e obstetricista. A elección do prazo de parto considérase un dos problemas máis difíciles, xa que a insuficiencia placentaria está a medrar e hai unha ameaza de morte fetal. A situación complícase polo feito de que o bebé con diabetes na nai adoita ter unha pronunciada inmadureza funcional.
A abrumadora maioría dos especialistas considera necesaria a entrega anticipada (considérase o período máis adecuado entre a 35 e a 38ª semana). O método de parto selecciónase en cada caso individualmente, tendo en conta o estado do neno, a nai e a historia obstétrica. En case o 50% dos casos, as mulleres con diabetes reciben cesárea.
Independentemente de se a muller embarazada dará a luz por si mesma ou se someterase a unha cirurxía, durante o parto, a insulinoterapia non se detén. Ademais, os recentemente nados de tales nais, aínda que teñen un gran peso corporal, son considerados polos médicos como prematuros, requirindo coidados especiais. Por iso, nas primeiras horas de vida, a atención dos especialistas está dirixida a identificar e combater trastornos respiratorios, acidosis, hipoglucemia e danos no sistema nervioso central.
Nutrición baixo a supervisión dun médico
É importante controlar constantemente a diabetes, sendo controlada por un médico, controlando de cerca o nivel de glicemia. É necesario observar non só un xinecólogo, senón tamén un endocrinólogo, ás veces tamén unha consulta cun nutricionista, co fin de axustar a nutrición e controlar o peso corporal. Se a diabetes se determinou moito antes do embarazo, a muller xa sabe das características nutricionais: é importante comer regularmente, pero non alimentar excesivamente. A maioría das persoas poden demorar a comida cando están ocupadas con outra cousa, coa diabetes isto é inaceptable, especialmente durante o embarazo. A nutrición é unha gran parte do tratamento dos diabéticos e é necesaria para manter un nivel estable de azucre no sangue. Aínda que unha muller non debe saltarse as comidas, isto tampouco significa que poida atacar a neveira. Se ten sobrepeso debido á diabetes, unha muller pode necesitar unha corrección na inxestión de calorías durante o embarazo. Débense protexer os nutrientes e evitar "hidratos de carbono artificiais" como cereais, galletas, lanches e patacas fritas. Debe intentar comer alimentos con hidratos de carbono complexos, como fariña de avea, froitas e verduras, así como incluír graxas saudables, como aguacates e noces.
Para non prexudicar ao neno
É importante consultar o seu médico sobre medicamentos para a diabetes que debe seguir tomando. Moitos medicamentos que se toman por diabetes non danan ao feto, pódense seguir tomando durante a xestación. Pode que sexa necesario cambiar o réxime de medicamentos contra a diabetes porque a resistencia á insulina está cambiando. O neno está a medrar activamente, o metabolismo do corpo da nai está cambiando, polo que o esquema de preguiza é seleccionado individualmente. Tamén cómpre indicarlle ao seu médico sobre suplementos a base de plantas ou dietéticos, pero poden non ser seguros para o bebé e para a nai mesma.
Tipos de diabetes
A medicina distingue tres tipos de diabetes:
- Diabetes dependentes da insulinaTamén se denomina diabetes tipo 1. Desenvólvese, normalmente na adolescencia,
- Diabetes non dependentes da insulina, respectivamente, diabetes tipo 2. Ocorre en persoas maiores de 40 anos con sobrepeso,
- Xestacional diabetes durante o embarazo.
O máis común entre as mulleres embarazadas é o tipo 1, polo simple motivo de que afecta ás mulleres en idade fértil. A diabetes tipo 2, aínda que máis común en si mesma, é moito menos común en mulleres embarazadas. O certo é que as mulleres atopan este tipo de diabetes moito máis tarde, xusto antes da menopausa, ou incluso despois de que se produza. A diabetes gestacional é extremadamente rara e causa moitos menos problemas que calquera tipo de enfermidade.
Diabetes xestacional
Este tipo de diabetes desenvólvese só durante o embarazo e pasa completamente despois do parto. A súa razón é a crecente carga no páncreas debido á liberación de hormonas no sangue, a acción contraria á insulina. Normalmente, o páncreas tamén se enfronta a esta situación. Non obstante, nalgúns casos, o nivel de azucre no sangue salta notablemente.
A pesar de que a diabetes gestacional é extremadamente rara, é recomendable coñecer os factores e síntomas de risco para excluír este diagnóstico en si mesmo.
Os factores de risco son:
- obesidade
- síndrome do ovario poliquístico,
- azucre na urina antes do embarazo ou no seu comezo,
- a presenza de diabetes nun ou máis parentes,
- diabetes en embarazos anteriores.
Cantos máis factores haxa nun caso concreto, maior será o risco de desenvolver a enfermidade.
Síntomas A diabetes durante o embarazo, por regra xeral, non se pronuncia, e nalgúns casos é completamente asintomática. Non obstante, aínda que os síntomas sexan bastante pronunciados, é difícil sospeitar de diabetes. Xulgar por si mesmo:
- intensa sede
- fame
- micción frecuente
- visión borrosa.
Como podes ver, case todos estes síntomas atópanse a miúdo durante o embarazo normal. Polo tanto, é tan necesario tomar regularmente e oportuno un exame de sangue para o azucre. Cun aumento do nivel, os médicos prescriben estudos adicionais. Máis información sobre diabetes gestacional →
Características do curso do embarazo
Nos primeiros embarazos, baixo a influencia do estróxeno hormonal en mulleres embarazadas con diabetes, hai unha mellora da tolerancia aos carbohidratos. A este respecto, aumento da síntese de insulina. Durante este período, a dose diaria de insulina debería reducirse de xeito natural.
A partir dos 4 meses, cando a placenta está finalmente formada, comeza a producir hormonas contra-hormonas, como a prolactina e o glicóxeno. O seu efecto é contrario á acción da insulina, resultado do cal volverá ter que aumentar o volume de inxeccións.
Tamén comezando a partir das 13 semanas é necesario reforzar o control sobre o azucre no sangue, porque neste período comeza o páncreas do bebé. Comeza a responder ao sangue da súa nai e, se ten demasiado azucre, o páncreas responde cunha inxección de insulina. Como resultado, a glicosa descomponse e é procesada en graxa, é dicir, o feto está gañando activamente masa de graxa.
Ademais, se durante todo o embarazo o bebé atopa a miúdo sangue materno "edulcorado", é probable que no futuro tamén se enfronta á diabetes. Por suposto, durante este período, simplemente é necesaria unha compensación por diabetes.
Teña en conta que o endocrinólogo debe seleccionar a dose de insulina en calquera momento. Só un especialista experimentado pode facelo con rapidez e precisión. Mentres experimentos independentes poden levar a resultados desastrosos.
Cara ao final do embarazo a intensidade da produción de hormonas contrainsulinas volve diminuír, o que obriga a diminuír a dosificación de insulina. En canto ao parto, é case imposible prever cal será o nivel de glicosa no sangue, polo que o control do sangue realízase cada poucas horas.
Principios do embarazo para a diabetes
É natural que a xestión do embarazo en tales pacientes sexa fundamentalmente diferente da xestión do embarazo en calquera outra situación. A diabetes mellitus durante o embarazo crea previsiblemente problemas adicionais para as mulleres. Como se pode ver dende o comezo do artigo, os problemas asociados á enfermidade comezarán a molestar a unha muller na fase de planificación.
A primeira vez que terá que visitar o xinecólogo cada semana, e en caso de ter algunha complicación, as visitas serán diarias ou a muller será hospitalizada. Non obstante, aínda que todo vaia ben, aínda tes que mentir no hospital varias veces.
A primeira hospitalización é nomeada nas primeiras etapas, ata 12 semanas. Durante este período realízase un exame completo da muller. Identificación de factores de risco e contraindicacións para o embarazo. A partir dos resultados do exame, decídese se manter o embarazo ou rescindilo.
A segunda vez que unha muller necesita ir ao hospital nas 21-25 semanas. Neste momento é necesario un segundo exame, durante o cal se identifican posibles complicacións e patoloxías e se prescribe o tratamento. No mesmo período, a muller é enviada a facer unha ecografía e despois realízase este estudo semanalmente. Isto é necesario para supervisar o estado do feto.
A terceira hospitalización é de 34-35 semanas. Ademais, nun hospital a muller permanece xa antes do parto. E de novo, o caso non se fará sen un exame. O seu propósito é avaliar a condición do bebé e decidir cando e como ocorrerá o nacemento.
Dado que a diabetes en si mesma non interfire co parto natural, esta opción segue sendo a máis desexable. Non obstante, ás veces a diabetes leva a complicacións, por mor das cales é imposible esperar a un embarazo a longo prazo. Neste caso, estimúlase o inicio do traballo.
Existen varias situacións que obrigan aos médicos a centrarse inicialmente na opción de cesárea. Entre estas situacións inclúense:
- froita grande
- presentación pélvica
- complicacións diabéticas pronunciadas na nai ou no feto, incluída a oftálmica.
O parto na diabetes
Durante o parto tamén ten as súas propias características. Primeiro de todo, primeiro debes preparar a canle de nacemento. Se se pode facer isto, o parto normalmente comeza cunha perforación do líquido amniótico. Ademais, pódense engadir hormonas necesarias para mellorar o traballo. Un compoñente obrigatorio neste caso é a anestesia.
É obrigatorio controlar o nivel de azucre no sangue e o latido cardíaco do feto usando CTG. Coa atenuación do parto dunha muller embarazada, a oxitocina adminístrase por vía intravenosa e cun forte salto na azucre - insulina.
Por certo, nalgúns casos pódese administrar a glicosa en paralelo coa insulina. Non hai nada sedicioso e perigoso, polo que non hai que resistirse a este movemento dos médicos.
Se, despois da administración de oxitocina e a apertura do cérvix, o parto pode volver a esvaecerse ou se produce hipoxia fetal aguda, os obstétricos poden recorrer ao fórceps. Se a hipoxia comeza incluso antes de que se abra o cérvix, o máis probable é que o parto se produza por cesárea.
Non obstante, independentemente de que o parto terá lugar de xeito natural ou por cesárea, a probabilidade de que apareza un bebé saudable é bastante alta. O principal é estar atento ao teu corpo e responder a tempo a todos os cambios negativos, así como respectar estrictamente a receita do médico.