Diagnóstico diferencial: diabetes tipo 1 e diabetes tipo 2
O diagnóstico da diabetes na maioría dos casos non é difícil para o médico. Porque normalmente os pacientes recorren ao médico tarde, en estado grave. En tales situacións, os síntomas da diabetes son tan pronunciados que non haberá ningún erro. A miúdo, un diabético chega ao médico por primeira vez non por conta propia, senón nunha ambulancia, inconsciente en coma diabético. Ás veces as persoas descubren síntomas precoz da diabetes en si mesmos ou nos seus fillos e consultan a un médico para confirmar ou refutar o diagnóstico. Neste caso, o médico prescribe unha serie de análises de sangue para o azucre. A partir dos resultados destas probas, diagnostícase diabetes. O médico tamén ten en conta os síntomas que ten o paciente.

Primeiro de todo, fan un exame de sangue para o azucre e / ou unha proba de hemoglobina glicada. Estas análises poden mostrar o seguinte:
- azucre normal no sangue, metabolismo saudable da glicosa,
- tolerancia á glucosa - prediabetes,
- o azucre no sangue é tan elevado que se pode diagnosticar diabetes tipo 1 ou tipo 2.
Que significan os resultados das probas de azucre no sangue?
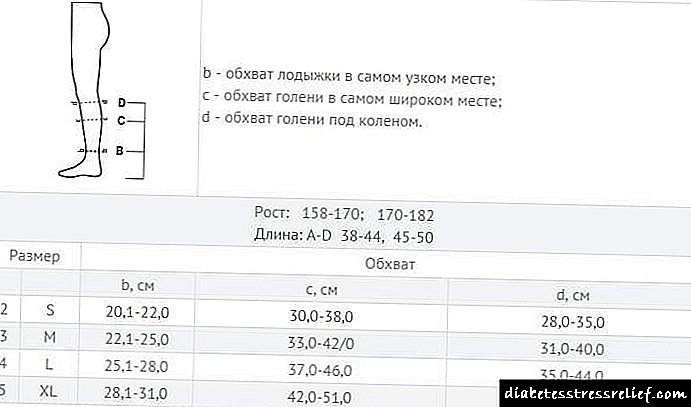
| Tempo de envío de análises | Concentración de glucosa, mmol / l | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Sangue de dedo | Exame de sangue de laboratorio para o azucre dunha vea | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Norma | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| De estómago baleiro | Tratamento eficaz para a diabetes tipo 1:O cadro clínico da diabetes tipo 2A diabetes mellitus tipo 2, por regra xeral, desenvólvese en persoas maiores de 40 anos con sobrepeso e os seus síntomas aumentan gradualmente. O paciente pode non sentir nin prestar atención á deterioración da súa saúde ata 10 anos. Se durante todo o tempo non se diagnostica e trata a diabetes, prodúcense complicacións vasculares. Os pacientes quéixanse de debilidade, diminución da memoria a curto prazo e fatiga. Todos estes síntomas normalmente atribúense a problemas relacionados coa idade e a detección de azucre no sangue prodúcese por casualidade. A tempo para diagnosticar a diabetes tipo 2, axuda regular dos recoñecementos médicos programados dos empregados das empresas e axencias gobernamentais.
En case todos os pacientes diagnosticados de diabetes tipo 2, identifícanse factores de risco:
Os síntomas específicos asociados á diabetes tipo 2 teñen sede ata 3-5 litros por día, micción frecuente pola noite e curación de feridas mal. Ademais, problemas de pel son picazón, infeccións fúngicas. Normalmente, os pacientes prestan atención a estes problemas só cando xa perden o 50% da masa funcional das células beta pancreáticas, é dicir, a diabetes é moi descoidada. No 20-30% dos pacientes, a diabetes tipo 2 só se diagnostica cando están hospitalizados por un ataque cardíaco, vertedura ou perda de visión. Diabetes DiagnósticoSe o paciente ten síntomas graves de diabetes, entón un único test que mostrou azucre no sangue é suficiente para facer un diagnóstico e comezar o tratamento. Pero se o exame de sangue do azucre resultou ser malo, pero a persoa non ten síntomas en absoluto ou está débil, entón o diagnóstico da diabetes é máis difícil. En individuos sen diabetes mellitus, unha análise pode mostrar elevada azucre no sangue debido a infección aguda, trauma ou estrés. Neste caso, a hiperglucemia (niveis altos de azucre no sangue) adoita ser transitoria, é dicir, temporal e pronto todo volverá á normalidade sen tratamento. Por iso, as recomendacións oficiais prohiben o diagnóstico da diabetes baseándose nunha única análise sen éxito se non hai síntomas.
En tal situación, realízase un test de tolerancia oral á glicosa adicional (PHTT) para confirmar ou refutar o diagnóstico. En primeiro lugar, un paciente toma un exame de sangue para o azucre xaxún pola mañá. Despois diso, bebe rapidamente 250-300 ml de auga, na que se disolven 75 g de glicosa anhidra ou 82,5 g de monohidrato de glicosa. Despois de 2 horas, realízase unha mostraxe de sangue repetida para a análise de azucre. O resultado de PGTT é a figura "glicosa plasmática despois de 2 horas" (2hGP). Significa o seguinte:
Dende 2010, a American Diabetes Association recomendou oficialmente o uso dunha proba de sangue para hemoglobina glicada para o diagnóstico da diabetes (tome esta proba! Recoméndase!). Se se obtén o valor deste indicador HbA1c> = 6,5%, debería diagnosticarse a diabetes, confirmándoa mediante probas repetidas. Diagnóstico diferencial de diabetes mellitus tipo 1 e 2Non máis dun 10-20% dos pacientes padecen diabetes tipo 1. Todos os demais teñen diabetes tipo 2. En pacientes con diabetes tipo 1, os síntomas son agudos, o inicio da enfermidade é pronunciado e a obesidade normalmente está ausente. Os pacientes con diabetes tipo 2 son máis frecuentemente persoas obesas de idade media e vellez. O seu estado non é tan agudo. Para o diagnóstico da diabetes tipo 1 e tipo 2, úsanse análises de sangue adicionais:
Achegamos a atención o algoritmo de diagnóstico diferencial para a diabetes mellitus tipo 1 e 2:
Este algoritmo preséntase no libro "Diabetes. Diagnóstico, tratamento, prevención "baixo a dirección de I.I.Dedova, M. V. Shestakova, M., 2011 Na diabetes tipo 2, a cetoacidosis e o coma diabético son extremadamente raras. O paciente responde ás pílulas de diabetes, mentres que na diabetes tipo 1 non hai esa reacción. Ten en conta que desde o comezo do século XXI a diabetes mellitus tipo 2 volveuse moi "nova". Esta enfermidade, aínda que rara, atópase en adolescentes e incluso en nenos de 10 anos. Requisitos de diagnóstico de diabetesO diagnóstico pode ser:
O diagnóstico describe en detalle as complicacións da diabetes que ten o paciente, é dicir, lesións de vasos sanguíneos grandes e pequenos (micro e macroangiopatía), así como o sistema nervioso (neuropatía). Lea o artigo detallado, complicacións agudas e crónicas da diabetes. Se hai unha síndrome do pé diabético, ten en conta isto, indicando a súa forma. Complicacións da diabetes para a visión: indican a etapa da retinopatía no ollo dereito e esquerdo, tanto se se realizou coagulación da retina láser como doutro tratamento cirúrxico. A nefropatía diabética -complicacións nos riles- indica o estadio da enfermidade renal crónica, o sangue e as probas de orina. A forma de neuropatía diabética está determinada. Lesións dos principais vasos sanguíneos principais:
Se o paciente ten presión arterial alta, entón nótase no diagnóstico e indícase o grao de hipertensión. Os resultados das probas de sangue para o colesterol malo e bo, triglicéridos. Describe outras enfermidades que acompañan a diabetes. Non se recomenda aos médicos no diagnóstico mencionar a gravidade da diabetes no paciente para non mesturar os seus xuízos subxectivos con información obxectiva. A gravidade da enfermidade está determinada pola presenza de complicacións e o grave que son. Tras a formulación do diagnóstico, indícase o nivel de azucre no sangue que o paciente debe procurar. Fíxase individualmente, segundo a idade, as condicións socioeconómicas e a esperanza de vida do diabético. Ler máis “Normas de azucre no sangue”. Enfermidades que a miúdo se combinan coa diabetesDebido á diabetes, a inmunidade é máis reducida nas persoas, polo que os resfriados e a pneumonía adoitan desenvolverse. En diabéticos, as infeccións respiratorias son especialmente difíciles, poden chegar a ser crónicas. Os pacientes con diabetes tipo 1 e tipo 2 teñen moito máis probabilidades de desenvolver tuberculose que as persoas con azucre normal no sangue. A diabetes e a tuberculose son mutuamente gravosas. Tales pacientes necesitan un control continuo por parte dun médico TB porque sempre teñen un maior risco de agravar o proceso de tuberculose. Cun longo curso de diabetes, diminúe a produción de encimas dixestivas polo páncreas. O estómago e os intestinos funcionan peor. Isto é debido a que a diabetes afecta aos vasos que alimentan o tracto gastrointestinal, así como aos nervios que o controlan. Lea máis sobre o artigo "Gastroparesis diabética". A boa nova é que o fígado practicamente non sofre diabetes, e os danos no tracto gastrointestinal son reversibles se se obtén unha boa compensación, é dicir, manter un azucre no sangue normal estable. Na diabetes tipo 1 e tipo 2, hai un maior risco de enfermidades infecciosas dos riles e as vías urinarias. Este é un grave problema, que ten 3 razóns ao mesmo tempo:
Se un neno ten diabete mal tratado durante moito tempo, isto levará a un crecemento prexudicado. É máis difícil para as mulleres novas con diabetes quedar embarazadas. Se foi posible quedar embarazada, tomar un parto e dar a luz a un bebé saudable é un problema aparte. Para obter máis información, consulte o artigo "Tratamento da diabetes en mulleres embarazadas".
Ola Sergey. Eu rexistrei no seu sitio cando, despois de facer probas a semana pasada, fun diagnosticado con prediabetes. Nivel de glicosa no sangue - 103 mg / dl. Grazas pola recomendación. Para recibir recomendacións, cómpre facer preguntas específicas. Realiza análises de sangue para as hormonas tiroideas - T3 é libre e T4 é libre, non só TSH. Pode ter hipotiroidismo. Se é así, entón debe ser tratado. Gustou o teu sitio! Son capaz de padecer pancreatite crónica durante 20 anos. Despois doutra grave exacerbación, o azucre no estómago baleiro 5,6 despois de comer 7,8 volve lentamente á normalidade o outro día, se non come nada. Lin as súas recomendacións e gustoume moito! inútil ir aos médicos! Vostede sabe por si mesmo. ¿Teño diabetes tipo 2? Ademais, hai moitos illotes fibrosos, teño 71 anos, grazas! Ola Os médicos levan diagnosticando diabetes tipo 2 dende o ano pasado. Bebo metformina. Levo tres semanas seguindo as túas recomendacións. Baixou o peso de 71 kg cun crecemento de 160 cm, en tres semanas case 4 kg. O azucre tamén comezou a estabilizarse aos poucos: de 140 nunha semana baixou a 106 polas mañás e ás veces a 91. Pero. Durante tres días, non me sinto importante. A miña cabeza comezou a dorme pola mañá e o azucre volveu a arrastrarme. Pola mañá, os indicadores pasaron a ser 112, 119, hoxe xa son 121. E aínda. Onte medín o azucre despois dunha carga física moi pequena: 15 minutos na pista da órbita e na piscina durante media hora, o azucre subiu a 130. Que pode ser? É case imposible conseguir un endocrinólogo para unha cita. Le en internet. Pode ser este o primeiro tipo de diabetes? Grazas pola resposta. Ola Ola, Surgey! Moitas grazas por un sitio tan útil. Estou estudando. Hai moita información e aínda non se pode descubrir. Teño 34 anos, o peso oscila entre os 67 e os 75 kg en marzo deste ano, puxéronme en insulina vosulin máis metformin1000 e gliklazid60 digo diabetes tipo 2. Aínda que miña nai e meu avó o teñen. Fago insulina dúas veces ao día durante 10-12 unidades, pero por algún motivo o estado é moi pobre case crónico cansazo, irritación e rabia constantes, falta de sono, ganas frecuentes do inodoro durante a noite, podo levantarme dúas ou tres veces, apatía e depresión. ¿Podo identificar correctamente o tipo de diabetes? A tira de proba é gratuíta só por vinte días, logo dous meses fago insulina sen medir cartos. x ataet para mercar e, mesmo neste momento atormentando coceira especialmente en lugares íntimos, e os pés, e os pés é moi rachado case krovi.posovetuyte algo por favor:. Ola Sergey, dime como estar na miña situación. A hemoglobina glicada (10.3) foi diagnosticada con T2DM. O azucre adoita caer moito, e eu, respectivamente, desmaio. Como podo cambiar a unha dieta baixa en hidratos de carbono se o azucre no sangue adoita ser extremadamente baixo? Entendo se esta é unha hipoglucemia de mañá, cando hai unha gran pausa na comida pola noite, pero caer durante o día non me queda claro, porque coma a miúdo e de forma fraccionada. Teño medo de cambiar a unha dieta así, teño medo a empeorar a miña condición. A diabetes mellitus tipo 1 (DM 1)Na diabetes tipo 1, un aumento do azucre no sangue é causado pola falta de insulina. A insulina axuda á glicosa a entrar nas células do corpo. É producido por células beta do páncreas. Na diabetes mellitus tipo 1, baixo a influencia dalgúns factores desfavorables, estas células son destruídas e o páncreas deixa de producir suficiente insulina. Isto leva a un aumento constante do azucre no sangue. A causa da morte das células beta adoitan ser infeccións, procesos autoinmunes, estrés. Crese que a diabetes tipo 1 afecta ao 10-15% de todos os pacientes con diabetes. Diabetes mellitus tipo 2 (diabetes tipo 2)Na diabetes mellitus tipo 2, as células do páncreas funcionan normalmente e producen bastante insulina. Pero os tecidos dependentes da insulina xa non responden adecuadamente a esta hormona. Tal violación leva a que hai doses elevadas de insulina no sangue, e tamén aumenta o nivel de azucre no sangue. O desenvolvemento deste tipo de diabetes facilítase por un estilo de vida inadecuado, a obesidade. A diabetes tipo 2 representa a maioría dos casos de diabetes (80-90%). Azucre no sangue como signo diagnósticoO principal signo da diabetes é un aumento constante do azucre no sangue. Para descubrir este indicador, o primeiro é prescribir unha proba de sangue para o azucre, que debe facerse cun estómago baleiro. Para denotalo, úsase a abreviatura GPN: glicosa en plasma. Unha GPN superior a 7 mmol / L indica que realmente ten un azucre elevado no sangue e que pode ter diabetes. Por que é posible? Porque o aumento do azucre no sangue pode ser causado por outras razóns. As enfermidades infecciosas, lesións e situacións de estrés poden provocar un aumento temporal dos niveis de azucre. Por iso, para aclarar a situación, necesítanse diagnósticos adicionais. Diagnóstico adicional de diabetesProba de tolerancia oral á glicosa (PGTT): un método que axudará a descubrir a situación real. Realiza esta proba do seguinte xeito:
Se despois de 2 horas a análise mostrou un nivel de glicosa no sangue superior a 11,1 mmol / L (200 mg / dl), o corpo metaboliza lentamente a glicosa. Neste caso, recoméndase que esta proba se repita varias veces pronto. E só con resultados similares repetidos diagnostícase diabete. Para aclarar o diagnóstico, tamén se fai unha proba de orina diaria. Como determinar o tipo de diabetes?Para determinar o tipo de diabetes, prescríbense varios estudos adicionais:
A diabetes tipo 2 caracterízase por:
Un tipo de diabetes correctamente definido permitirá desenvolver tácticas eficaces para tratar a enfermidade. E isto á súa vez axudará a tomar a diabetes baixo control e a mellorar significativamente a calidade de vida. Criterios de diagnósticoA Organización Mundial da Saúde estableceu os seguintes criterios diagnósticos para a diabetes:
Ademais, considéranse signos clásicos de diabetes os seguintes:
Diagnóstico diferencial de diabetes tipo 1 e diabetes tipo 2 A pesar de que todo tipo de diabetes presentan síntomas similares, varían significativamente debido ás causas e aos procesos patolóxicos no corpo. É por iso que o diagnóstico correcto do tipo de diabetes é tan importante, porque a eficacia do tratamento depende directamente disto. Hai cinco tipos principais de diabetes mellitus:
Segundo as estatísticas, a diabetes tipo 2 é a máis frecuentemente diagnosticada - arredor do 90% dos pacientes diagnosticados de diabetes padece. A diabetes tipo 1 é moito menos común, encóntrase en preto do 9% dos diabéticos. Os restantes tipos de enfermidade representan aproximadamente o 1% dos diagnósticos. O diagnóstico diferencial da diabetes permite determinar con precisión que tipo de patoloxía - 1 ou 2 - o paciente está enfermo, porque, a pesar do cadro clínico similar, as diferenzas entre este tipo de enfermidades son moi significativas.
A razón deste trastorno hormonal radica na falla autoinmune: os anticorpos resultantes "matan" as células produtoras de insulina pancreáticas. Nalgún momento, a insulina vólvese demasiado pequena para descompoñer a glicosa e logo o nivel de azucre no sangue aumenta drasticamente. É por iso que a diabetes tipo 1 aparece de súpeto, moitas veces o diagnóstico inicial vai precedido dun coma diabético. Basicamente, a enfermidade é diagnosticada en nenos ou adultos menores de 25 anos, máis a miúdo en nenos. Os signos diferenciais da diabetes tipo 1 son:
Como resultado, a glicosa non se descompón e o páncreas intenta producir máis insulina, o corpo gasta forza e o nivel de azucre no sangue segue sendo elevado. Descoñécense as causas exactas da incidencia da patoloxía tipo 2, pero estableceuse que en aproximadamente o 40% dos casos a enfermidade é hereditaria. Ademais, con máis frecuencia sofren persoas con sobrepeso que levan un estilo de vida insalubre. En risco están as persoas maduras maiores de 45 anos, especialmente as mulleres. Os signos diferenciais da diabetes tipo 2 son:
A miúdo, a diabetes tipo 2 é asintomática, manifestándose xa nas etapas tardías coa aparición de varias complicacións: comezan problemas de visión, cicatrizan mal as feridas e as funcións dos órganos internos están afectadas. Táboa de diferenzas entre as formas dependentes da insulina e as non dependentes da insulinaDado que a causa da diabetes tipo 1 é a deficiencia de insulina, chámase insulina dependente. A diabetes tipo 2 chámase diabetes independente á insulina, xa que os tecidos simplemente non responden á insulina. As principais diferenzas entre os dous tipos de diabetes móstranse na táboa:
Dif diagnóstico de diabetes e diabetes insipidus
A diabetes ten medo a este remedio, coma o lume. Só tes que solicitar ...
A causa da enfermidade son os tumores do hipotálamo ou glándula pituitaria, así como a herdanza. Os signos diferenciais da diabetes insipidus son:
As principais diferenzas entre a diabetes e a diabetes insipida figuran na táboa:
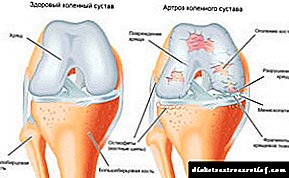
Como se diferencian as complicacións da diabetes?
As complicacións agudas son especialmente perigosas. Para evitalos, debes controlar constantemente o nivel de azucre no sangue (o contador axudará) e seguir as recomendacións do médico. Hipoglicemia
Na diabetes tipo 1, esta condición é posible en caso de exceso de inxestión de insulina (por exemplo, como consecuencia de inxeccións ou pílulas), e na diabetes de tipo 2, debido ao uso de medicamentos para reducir o azucre. O exceso de insulina leva a que a glicosa é completamente absorbida ea súa concentración no sangue cae ata valores críticamente baixos. Se non se compensa con urxencia a falta de azucre, a complicación pode levar a graves (ata coma e morte) consecuencias. HiperglicemiaA hiperglucemia é unha condición patolóxica cando o nivel de azucre no sangue é significativamente superior ao normal. A hiperglucemia pode desenvolverse a falta dun tratamento adecuado, en caso de falta de insulina (por exemplo, saltarse unha inxección para pacientes con diabetes tipo 1), o uso de certos alimentos ou alcohol e o estrés. Coma diabéticoOs ataques de hipoxecemia ou hiperglicemia que non se detén puntualmente levan a complicacións mortais agudas: coma diabético. Estas condicións desenvólvense moi rápidamente, caracterizadas por perda de consciencia, en ausencia de axuda, o paciente pode morrer. A coma hipoglicémica máis común, que se caracteriza por unha diminución dos niveis de azucre a 2-3 mmol / l, dando lugar a unha fame aguda do cerebro. Tal coma desenvólvese moi rápido, literalmente en poucas horas. Os síntomas aumentan gradualmente: desde náuseas, debilidade, perda de forza ata confusión, convulsións e coma en si. Cando os niveis de azucre ascenden a valores críticos, pode producirse coma hiperglucémico ou cetoacidosis diabética. Esta complicación caracterízase por un aumento do azucre por encima dos 15 mmol / l e acidosis metabólica: os produtos da descomposición de ácidos e graxas acumúlanse no sangue. O coma hiperglicémico desenvólvese durante o día e caracterízase por signos pronunciados: sede, micción excesiva, letarxia, somnolencia, enredamento da pel, confusión. O paciente precisa chamar con urxencia a unha ambulancia. Pé diabético
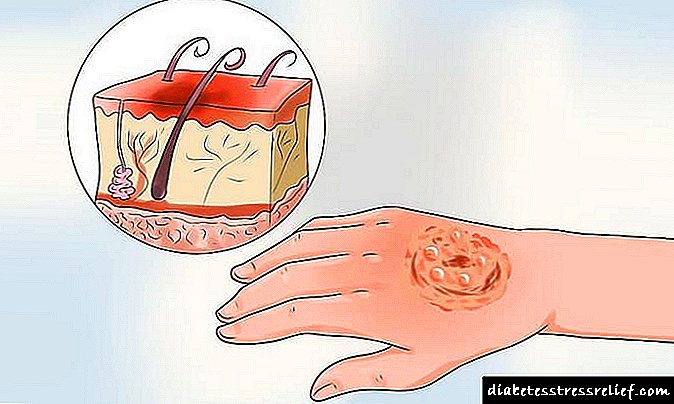
Por iso, un pé diabético pode desenvolver unha complicación en pacientes con diabetes - un deterioro do fluxo sanguíneo leva á aparición de úlceras non curativas (en diabéticos, as feridas non curan ben), danos nos vasos sanguíneos e ás veces ósos. En casos graves pode producirse gangrena e é necesaria a amputación do pé. Vídeos relacionadosSobre o diagnóstico diferencial de diabetes tipo 1 e tipo 2 nun vídeo: Os métodos modernos para diagnosticar e tratar a diabetes axudan a evitar todas as terribles complicacións e, baixo certas regras, a vida dun diabético non pode ser diferente da vida das persoas que non padecen a enfermidade. Pero para conseguilo, é necesario un diagnóstico correcto e oportuno da enfermidade. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||