Infarto de miocardio na diabetes: grupo de risco
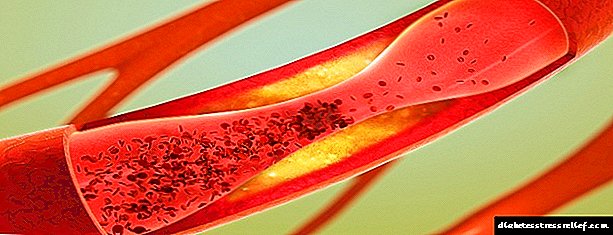
O infarto de miocardio é unha das complicacións graves da diabetes. As patoloxías derivadas de trastornos metabólicos perturban o traballo de todos os órganos vitais do corpo. Como resultado, aumenta o risco de enfermidades do sistema cardiovascular.
A diabetes é unha enfermidade complexa cando a glicosa afectada afecta negativamente o funcionamento do corazón. A trombose provoca un estreitamento dos vasos sanguíneos, o fluxo sanguíneo perturbado. O sangue faise groso e visco, a súa composición cambia. A enfermidade desenvólvese máis rápido, prodúcese de forma severa. É necesario un tratamento a longo prazo tendo en conta as patoloxías causadas polos altos niveis de azucre.

A diabetes chámase "corazón diabético"
En diabéticos, obsérvase principalmente un aumento da presión arterial, como resultado, o corazón crece de tamaño, prodúcese un aneurisma aórtico, que en casos frecuentes leva á rotura cardíaca. En situación de risco hai persoas con algunhas características:
- patoloxía hereditaria,
- fumar (duplica a probabilidade de ter un ataque cardíaco),
- abuso de alcol
- presión arterial alta
- sobrepeso
En diabéticos, o proceso metabólico diminúe, a inmunidade diminúe, a angina pectora desenvólvese. Hai unha urxencia de cirurxía de bypass vascular e stenting. A peculiaridade é que a miúdo se produce un ataque cardíaco sen síntomas dolorosos primarios debido á diminución da sensibilidade do tecido cardíaco.
Derrota de diabetes na casa. Pasaron un mes desde que me esquezo dos saltos de azucre e de tomar insulina. Ah, como adoitaba sufrir, desmaio constante, chamadas de emerxencia. Cantas veces fun aos endocrinólogos, pero din só unha cousa alí - "Tome insulina". E agora pasaron 5 semanas, xa que o nivel de azucre no sangue é normal, nin unha soa inxección de insulina e todo grazas a este artigo. Todo o mundo con diabetes debe ler!
A enfermidade desenvólvese rapidamente, as complicacións xorden un resultado fatal. O infarto de miocardio en pacientes con diabetes provoca un aumento da coagulación do sangue. A hipoxia é reforzada coa deterioración da entrega de osíxeno ao tecido.
A presenza de proteínas na orina é un signo prognóstico desfavorable para un ataque cardíaco na diabetes.
As causas probables dun ataque cardíaco na diabetes son os pequenos capilares afectados dos tecidos internos do corazón. A circulación sanguínea inadecuada leva a isquemia e desnutrición do miocardio. Prodúcense procesos necróticos irreversibles. Os procesos restauradores son interrumpidos, o desenvolvemento de grandes ataques cardíacos prodúcese con máis frecuencia que en persoas saudables. As consecuencias e as complicacións son moito máis duras. Necesita unha longa rehabilitación, estricta adhesión ás recomendacións dos médicos, unha alimentación adecuada.
As graves formas de enfermidades cardíacas en pacientes diabéticos contribúen a varios factores:
- angiopatía arterial periférica,
- endarterite oblitante,
- vasculite
- nefropatía diabética con albuminuria,
- dislipidemia.
Para predicir un ataque cardíaco a un diabético, pode usar o método de estabilizar os indicadores de glicemia. O nivel de azucre mantense no intervalo de 6 a 7,8 mmol / L, o valor máximo permitido é de 10. Non se debe deixar caer por baixo dos 4-5 mmol / L. A terapia con insulina prescríbese en pacientes con diabetes tipo 1 e persoas con hiperglicemia persistente, superior a 10 mmol / l, nutrición parenteral, forma grave da enfermidade. Se tomar os comprimidos non é efectivo, os pacientes son transferidos á insulina.
Os medicamentos para reducir a glicosa son prescritos despois da estabilización da insuficiencia coronaria aguda. As principais direccións de tratamento para o infarto de miocardio:
- normalización do azucre no sangue
- menor colesterol
- mantendo a presión arterial a un nivel de RT de 130/80 mm. Art.,
- anticoagulantes para o adelgazamento do sangue,
- medicamentos para o sistema cardiovascular e o tratamento de enfermidades coronarias.
O paciente debe observar un réxime estrito ao longo da súa vida.
Síntomas dun ataque cardíaco en persoas con diabetes
Os pacientes con diabetes, debido á diminución da sensibilidade nos tecidos, non notan cambios patolóxicos debido á ausencia de dor. Unha variedade de síntomas están asociados a outras enfermidades. Ás veces só un exame de rutina revela un problema cardíaco. A enfermidade vai nun estadio avanzado, os procesos son irreversibles.
Con diabetes, un ataque ao corazón pode manifestarse de diferentes xeitos:
- vómitos sen motivo
- malestar
- alteración do ritmo cardíaco
- debilidade
- falta de respiración
- dores no peito
- dores que irradian ata o pescozo, a mandíbula, o ombreiro ou o brazo.
Para pacientes diabéticos, é importante levar sempre comprimidos de nitroglicerina.
As estatísticas confirman que os homes teñen un ataque cardíaco con máis frecuencia. En mulleres con diabetes, os síntomas son menos pronunciados, teñen menos risco de sufrir un infarto de miocardio.
A miúdo os primeiros síntomas da enfermidade atribúense a exceso de traballo, fatiga, catarros, características fisiolóxicas. Acostumadas na vida a sufrir dor durante o parto, os días críticos, as mulleres non asocian malestar con problemas cardíacos. O risco aumenta coa idade, cando aparece o exceso de peso corporal, a presión arterial aumenta, engádense patoloxías relacionadas coa idade e empeoran as enfermidades crónicas.
Ás veces con IM hai molestias xerais, azia. Nos fumadores vai acompañado de falta de alento e tose, que se atribúen ás consecuencias dun mal hábito. Nestes casos, o problema só se identifica no cardiograma. As formas máis graves exprésanse por un estado de choque, perda de consciencia, edema pulmonar.
En pacientes con diabetes tipo 2, as complicacións teñen os seus propios detalles. O risco de ataque cardíaco aparece en persoas desde idade temperá. Síntomas característicos:
- hinchazón e solidez das extremidades,
- micción frecuente
- fatiga,
- un forte aumento do peso corporal,
- mareos.
É máis difícil un ataque cardíaco con diabetes mellitus en persoas que padecen unha enfermidade durante moito tempo. A violación das funcións do corpo aumenta o risco de complicacións, hai risco de morte. En tales pacientes, a insuficiencia cardíaca é asintomática, pero moito máis rápido, ás veces rapidamente. É importante tomar medidas a tempo e prescribir un tratamento intensivo.
Características do curso dun ataque cardíaco en diabéticos:
- a porcentaxe de hipertensión arterial é maior
- aumento da incidencia de roturas de miocardio,
- a probabilidade de morte é maior que en persoas saudables.
Se non se trata, o "corazón diabético" corre un risco alto de que pare.
Un ataque cardíaco con diabetes aumenta o risco de enfermidade e duplica a probabilidade de complicacións.
Diabetes despois dun ataque cardíaco
Moitas veces despois dun ataque cardíaco detéctase un nivel elevado de azucre no sangue e diagnostícase diabetes, o tipo e a forma son determinados.
Os problemas cardíacos son provocados por un alto nivel de glicosa, como resultado do cal o subministro de sangue é perturbado, prodúcense procesos irreversibles. A investigación e o tratamento realízanse de xeito comprensivo. Pouco a pouco, en pequenas doses, inxéctase insulina, realízase unha terapia de restauración cardiolóxica. As consecuencias dependen do tipo e forma da enfermidade diagnosticada, prescríbense indicadores clínicos, terapia terapéutica. Nas fases iniciais non se usa insulina.
Os pacientes con diabetes ofrecen dous tipos de rehabilitación despois dun ataque cardíaco:
- físico (adestramento e deportes)
- psicolóxico (consultas, medicamentos psicotrópicos se é necesario).
Despois dunha recuperación completa, recoméndase un pequeno paseo ao aire libre, un exercicio limitado. Para previr, realizan sesións de psicoterapia dirixidas a estabilizar o sistema nervioso. Todos os tipos de arte terapia son populares.
Dieta para ataque cardíaco e diabetes
A nutrición prescríbese segundo o período da enfermidade. Para evitar complicacións e reinfartos coa diabetes, os médicos recomendan unha dieta especial. Estase a desenvolver unha dieta equilibrada, tendo en conta as características individuais, a tolerancia do corpo.

Durante a primeira semana recoméndase comer por racións pequenas:
- puré de sopas de verduras e puré de patacas (excepto patacas),
- mingau (agás a sêmola e o arroz),
- carne e peixe magro (fervido ou ao vapor),
- albóndegas e pasteis, cocidos sen aceite ou vapor,
- produtos lácteos e bebidas,
- tortilla de vapor.
Na segunda semana, os pratos non se pican. O peixe e a carne na dieta están presentes só 1 vez ao día. Engádense cazola, puré de verduras. Contraindicacións:
- fumar
- adobos e conservas
- queixo
- chocolate
- café e té forte.
A dieta é baixa en calorías. Recoméndase graxas, algas, noces e lentellas.
Esta alimentación tamén está dirixida a previr o infarto en varios tipos de diabetes. O seu médico calcula a combinación e relación dos produtos. Os pacientes necesitan manter o nivel de insulina no corpo, para previr as subidas de azucre.
A dieta está baseada en froitas e verduras. É bo comer peixe fervido e marisco.
Verduras e froitas para a diabetes despois dun ataque cardíaco, recomendado por expertos:
- tomates
- pepinos
- espinacas
- brócoli
- coliflor, repolo branco e brotes de Bruxelas,
- espárragos
- arándanos
- cereixas
- pexegos
- albaricoques
- mazás
- laranxas
- peras
- kiwi
Os diabéticos teñen unha dieta especial toda a vida. Recoméndase abandonar sal, aceite e alimentos graxos. Use aceite de oliva como aderezo para ensaladas. Principios básicos de nutrición:
- a presenza de potasio e magnesio nos alimentos,
- a exclusión de alimentos pesados, graxas animais,
- todos os pratos están sen sal,
- denegación de alimentos fritos,
- bebida limitada, ata 1,2 l,
- a presenza de aves de curral na dieta,
- pratos principalmente líquidos
- té forte e café - tabú,
- verduras frescas só,
- exclusión de chocolate
- abstinencia de hidratos de carbono rápidos,
- o pan non debe estar fresco.
O sabor do prato mellórase con zume de limón ou vinagre de sidra. Bran é engadido á dieta como unha fonte adicional de fibra. A comida debe ser equilibrada, comer cada 2-3 horas. Non está permitido o xaxún.
O menú despois dun ataque cardíaco é diferente da dieta tradicional de diabéticos. Isto afecta o curso da enfermidade, reduce o risco de complicacións. O incumprimento está cheo de complicacións. Plan de dieta axustado por separado para persoas con sobrepeso. Esta dieta debe seguirse ao longo da vida.
Aos 47 anos, diagnosticáronme diabetes tipo 2. En poucas semanas gañei case 15 kg. A fatiga constante, a somnolencia, a sensación de debilidade, a visión comezou a sentarse.
Cando cumprín os 55 anos, xa me estaba acoitelando con insulina, todo estaba moi mal. A enfermidade continuou a desenvolverse, comezaron as convulsións periódicas, a ambulancia devolveume literalmente do seguinte mundo. Todo o tempo pensei que esta vez sería a última.
Todo cambiou cando a miña filla me deixou ler un artigo en Internet. Non podes imaxinar o agradecido que estou con ela. Este artigo axudoume a librarme completamente da diabetes, unha enfermidade supostamente incurable. Os últimos dous anos comecei a mover máis, na primavera e no verán vou ao país todos os días, cultivo tomates e vendelos no mercado. As miñas tías están sorprendidas de como sigo todo, de onde vén tanta forza e enerxía, aínda non cren que teña 66 anos.
Quen queira vivir unha vida longa e enérxica e esquecer esta terrible enfermidade para sempre, leva 5 minutos e lea este artigo.
Prevención
Xa que coa diabetes, unha persoa ten un gran risco de atacar, é necesario respectar as regras preventivas:
- Supervise constantemente os niveis de azucre no sangue e colesterol. Isto pódese facer na casa a través de dispositivos especiais.
- Asegúrese de visitar regularmente un endocrinólogo e facer probas de sangue para estudos bioquímicos. En función do nivel de certas substancias, o médico pode identificar certas desviacións no traballo do sistema cardiovascular.
- Únete a unha dieta para diabéticos e siga estrictamente as instrucións do endocrinólogo e nutricionista.
- Mide a presión arterial diariamente.
- Desfacerse dos malos hábitos.
- Mover máis e respirar aire fresco. A actividade é a mellor profiláctica contra o estancamento no corpo.
A presenza simultánea de infarto de miocardio e diabetes mellite complica significativamente o proceso de tratamento. Deberá prestar atención a calquera signo de enfermidade cardiovascular en tempo e, se é diagnosticado, someterse ao tratamento necesario. Só isto evitará que se produza un ataque.
As patoloxías cardíacas asociadas á diabetes mellitus son chamadas "corazón diabético" polos médicos. O órgano aumenta de tamaño e as manifestacións de insuficiencia cardíaca avanzan.
Os diabéticos caracterízanse por unha presión arterial alta ou alta. Este é un risco adicional de aneurisma aórtico.
Para os pacientes que xa sufriron un infarto, o risco de re-enfermidade é moi elevado. Debido a violacións da contracción do miocardio, os fenómenos característicos da insuficiencia cardíaca avanzan.

Debido a que cun aumento do nivel de glicosa redúcese a taxa de procesos metabólicos, a probabilidade de que unha pequena focal lesión do corazón se converta nunha gran focal.
A insidiosidade dun ataque cardíaco con diabetes concomitante é que adoita desenvolverse sen dor, xa que os tecidos cardíacos son menos sensibles.
As medidas preventivas axudarán a retardar o curso das enfermidades coronarias. Se hai diabetes, o primeiro punto na prevención é o seguimento e corrección constantes dos niveis de azucre no sangue. Para evitar consecuencias tan graves como un ataque cardíaco, tamén debes:
- trae a súa dieta "á normalidade", é dicir, vai á táboa nº 9,
- mover máis, andar, andar,
- deixar de fumar
- tratar a hipertensión arterial,
- beba moitos líquidos
- supervisar e regular os niveis de colesterol e glicosa,
- tratamento oportuno de enfermidades concomitantes.
O tratamento do infarto de miocardio con diabetes debe realizarse estrictamente de acordo coas instrucións do médico. A autodisciplina e o tratamento adecuado evitarán complicacións despois dun ataque cardíaco.
A predisposición á enfermidade cardíaca aumenta en pacientes con diabetes, incluso en grupos con tolerancia aos carbohidratos deteriorada, é dicir, con prediabetes. Esta tendencia está asociada ao papel da insulina no metabolismo das graxas. Ademais de aumentar a glicosa no sangue, a deficiencia de insulina activa a lipólise e a formación de corpos cetonas.
Ao mesmo tempo, aumenta o nivel de triglicéridos no sangue, o aumento da inxestión de ácidos graxos no sangue. O segundo factor é un aumento da coagulación sanguínea, a formación de coágulos de sangue nos vasos sanguíneos. O aumento da glicosa acelera a formación de proteínas glicosiladas, a súa conexión coa hemoglobina perturba a entrega de osíxeno aos tecidos, o que aumenta a hipoxia.
Na diabetes tipo 2, a pesar dunha maior concentración de insulina no sangue e hiperglucemia, aumenta a liberación de antagonistas de insulina. Un deles é a somatotropina. Mellora a división das células musculares lisas vasculares e a penetración de graxas nelas.
A aterosclerose tamén avanza con tales factores
- Obesidade
- Hipertensión arterial.
- Fumar.
Para facer sonar a alarma, dirixirse ao cardiólogo cando aparezan os primeiros sinais, se unha persoa está en risco, é necesario facer un exame anual.
Grupos de risco: persoas que teñen parentes na primeira e segunda liña de parentes con enfermidade cardíaca, pacientes con aterosclerose ou diabetes mellitus, pacientes con hipertensión do 3º grupo de risco.
Non se presta asistencia médica a tempo co desenvolvemento dun ataque cardíaco pode levar ao desenvolvemento de enfermidades coronarias e vertedura.
Ata hai 10 anos, as estatísticas sobre a observación do infarto de miocardio en homes tiñan un criterio de idade de 50 a 60 anos, e agora de 40 a 50 anos.
O proceso de "rexuvenecemento" da enfermidade é causado por varias razóns:
- Dependencia excesiva de malos hábitos (alcohol e tabaco),
- Uso frecuente de alimentos graxos, fritos, afumados e picantes,
- Descoido da saúde.
A falta de tratamento dalgunhas enfermidades nun estadio inicial leva consigo o seu traslado á categoría de crónicos:
- A presenza de diabetes
- Metabolismo inadecuado no corpo, o que contribúe á obesidade,
- A presenza dunha enfermidade de hipertensión arterial,
- A presenza de aterosclerose,
- Trastorno da coagulación do sangue
- Aumento do colesterol no sangue
- Falta de actividade física dunha persoa.
As máis das razóns enumeradas corresponden ao estilo de vida, ao estado de saúde dun home, maior será o risco de ataque cardíaco.
Pódese evitar o desenvolvemento dun ataque cardíaco:
- É necesario reconsiderar o seu estilo de vida, abandonar os malos hábitos.
- Coma ben.
- Asegurar a paz do sistema nervioso (evitar estres depresivos e estresantes).
- Faga un seguimento da actividade física (equilibrio de traballo e descanso).
- Ir ao deporte, segundo o nivel de condición física, recomendacións dun cardiólogo.
- Visita a un centro balneario.
Ter unha dieta equilibrada adecuada contribúe a unha recuperación máis rápida:
- Permítese rexeitar todas as graxas de orixe animal, as graxas vexetais (aceites refinados).
- Pode comer queixo cottage baixo en graxa (taxa diaria non superior a 200 gramos).
- As aves e mariscos con pouca graxa deben ser cocidos ao vapor ou fervidos.
- As froitas frescas, os zumes deben incluírse na dieta diaria do paciente.
- Use precaución con alimentos ricos en colesterol.
- A inxestión de sal está estrictamente limitada (inxestión diaria de 5 gramos).
- Rexeita todo tipo de alimentos afumados, fritos, salgados e picantes, de produtos con alcohol, café e cafeína.
Se atopas un erro, seleccione un anaco de texto e prema Ctrl Enter.
Como se mencionou anteriormente, a principal causa do infarto de miocardio é a enfermidade coronaria. Este é un estreitamento das arterias coronarias, que normalmente é o resultado da deposición de placas de colesterol graxo nas paredes das arterias. Estas placas conducen á formación de refachos nas paredes internas dos vasos sanguíneos, que son capaces de impedir parcialmente o fluxo de sangue.
Neste caso, a punta de tal placa de colesterol pode erosionar gradualmente (hai unha especie de erosión do fondo do regato causada polo fluxo de auga). O corpo intenta "selar" este ápice corroído do rebumbio coa axuda de acumular placas sanguíneas chamadas plaquetas, o que conduce á formación dun coágulo de sangue.
A medida que o coágulo crece de tamaño, a arteria estreita ata un valor crítico ou está completamente bloqueada. Cando o proceso descrito anteriormente leva a unha diminución do fluxo sanguíneo cara ao músculo cardíaco, falan dunha condición como a angina pectora. Se o fluxo sanguíneo está completamente bloqueado, o músculo cardíaco (miocardio) morre e falan dun ataque cardíaco (ou infarto agudo de miocardio).
En persoas sen metabolismo de carbohidratos prexudicadas e en diabéticos, os síntomas do infarto de miocardio poden variar significativamente. Moitas veces, todo depende da duración da enfermidade: canto máis longa sexa a duración da diabetes, menos se manifestan os síntomas dun ataque cardíaco, que moitas veces dificultan o diagnóstico.
O principal síntoma característico da perturbación circulatoria aguda do miocardio - dor torácica - na diabetes mellora está nivelado ou pode estar ausente do todo. Isto débese a que o tecido nervioso está afectado por niveis altos de azucre e isto leva a unha diminución da sensibilidade á dor. Debido a este factor, a mortalidade aumenta significativamente.
Que síntomas pode preocuparse a un diabético se desenvolve un ataque cardíaco? O paciente pode ter en conta as seguintes condicións:
- dor, sensación de compresión detrás do esternón,
- a man esquerda perdeu fortemente a forza, nótase dor nela,
- pódese observar dor na mandíbula inferior á esquerda e molestias obsesivas,
- unha forte violación de benestar, debilidade,
- hai un sentimento de interrupción no traballo do corazón,
- escaseza de respiración
- debilidade, desenvólvese.
Dado que todos os procesos de recuperación están afectados pola diabetes mellitus, o desenvolvemento dun infarto de miocardio focal grande prodúcese con moita máis frecuencia que en persoas que non teñen diabetes. As consecuencias deste ataque cardíaco son moito máis duras.
Na diabetes, o dano isquémico no órgano cardíaco é complicado e difícil. A miúdo prodúcese unha insuficiencia cardíaca, o aneurisma, a arritmia ou o ataque cardíaco maniféstase en forma aguda.
Para detectar oportunamente o inicio dun ataque, preste atención a estes signos:
- dor menor no esternón,
- unha sensación de constricción no corazón,
- debilidade súbita, deterioración das condicións xerais,
- falta de respiración
- alteración do ritmo cardíaco,
- mareos
- irradiación (propagación) de dor no pescozo, brazo esquerdo, mandíbula inferior, dentes.
Se un diabético ten unha forma aguda de ataque cardíaco, tamén poden aparecer outros signos:
- dor aguda no abdome,
- arritmia grave,
- cambio na temperatura corporal
- desmaio
- parálise
- unha forte diminución da presión arterial.
Debido a unha falla circulatoria aguda, aparecen edemas pulmonares, choque cardiogénico, danos nos riles e outras condicións de risco para a vida.
En caso de ataque cardíaco, é importante prestar primeiros auxilios. Isto é especialmente necesario para a diabetes.
Que facer:
- chamar urxentemente a unha tripulación de ambulancia,
- dálle á vítima unha posición cómoda na cama,
- medir a presión arterial
- a baixa presión, a cabeza do paciente debería estar por debaixo do nivel das pernas para que o sangue entre no cerebro, con altas taxas, a cabeza debería estar por encima do nivel das extremidades inferiores,
- apagar os botóns, soltar a gravata,
- abre as fiestras
- poña nitroglicerina baixo a lingua,
- imos tomar a tintura valeriana.
Medidas terapéuticas no hospital:
- Primeiro de todo, é necesario normalizar o nivel de azucre, xa que as altas taxas complican aínda máis a afección despois dun ataque cardíaco. No primeiro tipo, úsase insulinoterapia, que prescribe o endocrinólogo asistente. Para reducir o azucre no segundo tipo, prescríbense preparacións do grupo sulfonylurea, a maioría das veces Metformin, Diabeton. Pódense usar outros medicamentos que baixan o azucre no sangue: Siafor, Avandia, Metaglip, Acarbose. Se un diabético tras un ataque cardíaco produce insuficiencia cardíaca, arritmia e outras complicacións, é recomendable trasladala á insulina.
- Para normalizar a funcionalidade do sistema circulatorio, prescríbense axentes anticoagulantes (diluíntes do sangue): Aspirina, Heparina, Clopidogrel.
- Asegúrese de tomar medicamentos anticolesterol se aterosclerose está presente (Lovastatina, Liponor, Rosuvastatina).
- Con un salto na presión arterial, prescríbense medicamentos apropiados.
- Intentan eliminar as consecuencias dun ataque cardíaco mediante drogas que se usan para as enfermidades coronarias (o ataque cardíaco pertence a este grupo). Trátase de beta-bloqueantes (Concor, Acridilol), nitratos (Isosorbide, Nitroglicerina), inhibidores da ACE (Enalapril, Captopril).
O cadro do infarto de miocardio, que se combina coa diabetes, ten as súas propias características. Como xa se mencionou, a IM en diabéticos é difícil, complicada polo debilitamento da actividade cardíaca, ata un paro cardíaco completo. A combinación de hipertensión con distrofia de miocardio leva a un aneurisma do corazón, cheo de rotura do músculo cardíaco.
Para o infarto agudo de miocardio, son características as seguintes:
- doloroso, cun ataque prolongado de dor detrás do esternón,
- abdominal, con síntomas dun "abdome agudo",
- oculto ("mudo", indolor),
- arítmico, con manifestacións de arritmia e taquicardia,
- cerebral, acompañado de paresis, parálise, conciencia deteriorada.

A duración do período agudo é de 1-1,5 semanas. Hai unha caída da presión arterial, un aumento da temperatura.
No período agudo, poden producirse tales condicións perigosas:
- edema pulmonar,
- cesación da filtración hepática,
- choque cardiogénico.
Se tratas a túa saúde con respecto, entón a posibilidade de desenvolver un ataque cardíaco (preinfarto) pódese atopar con antelación polos síntomas iniciais, que se denominan precursores.
- - Esta é unha forte dor do dolor no peito, no brazo esquerdo ou no ombreiro, con actividade física dunha persoa.
- O desenvolvemento da falta de respiración.
- A presenza dun estado de deficiencia de osíxeno no paciente (o paciente sofre).
Pode haber síntomas dun ataque cardíaco nun home:
- Dor no brazo esquerdo, pescozo, dor de dentes,
- Dor no peito de carácter antiespasmódico (periódico),
- Falta de osíxeno (signo de asfixia)
- Afectación xeral lenta (similar á enfermidade da gripe),
- Baixar a presión arterial
- Desde o lado do corazón, obsérvase arritmia (sen esforzo físico especial),
- A presenza de sudoración severa.
Un dos principais signos dun ataque cardíaco é unha dor aguda de natureza presionante detrás do esternón, que dá ao corpo superior esquerdo, omoplato, brazo, pescozo.
Hai casos de implicación e o lado dereito, pero son raros.

Unha condición dolorosa dura minutos ou horas, poucas veces os días.
Ademais da característica principal, hai outras:
- Adormecimiento do peito e do torso superior esquerdo,
- Unha condición de náuseas, ás veces acompañada de vómitos,
- Bota ao paciente a suor fría
- A presenza de debilidade en todo o corpo,
- A presenza de función cardíaca arítmica.
Con infarto de miocardio, a presión arterial do paciente pode aumentar ou manterse dentro dos límites normais.
O primeiro día sempre hai un aumento da presión ata un indicador de 190/100 nas persoas que non padecen hipertensión. Nos próximos 2 días prodúcese un descenso da presión. No cuarto día de infarto de miocardio, a presión comeza a aumentar de novo, pero xa non chega ao primeiro día.
Os médicos controlan estrictamente o estado da presión durante un ataque cardíaco para non complicar a situación.
Despois dun ataque cardíaco ás pernas (nos casos en que non se pronuncian os sinais), a persoa debe ser enviada inmediatamente ao hospital para facer un recoñecemento médico.

Cando se producen os seguintes síntomas:
- Prodúcese edema pulmonar
- Unha forte caída da presión arterial,
- Palillo da pel,
- Violación dos ritmos do corazón.
Coa aparición de síntomas dun ataque cardíaco, unha persoa necesita con urxencia os primeiros auxilios.
Primeiros auxilios para signos de ataque cardíaco en homes:
- Cofre gratuíto (elimina gravata e camiseta desabotoada).
- Poña unha tableta de nitroglicerina baixo a lingua.
- Colocar o paciente sobre unha superficie dura, asegurar o seu descanso ata que chegue a ambulancia.
- Proporcionar aire fresco (fiestras e portas abertas).
- Chama a unha ambulancia.
- Con presión arterial alta, só se admite 1/2 do comprimido analxino.
- Despois de 5 minutos, se a ambulancia non chegou, dálle un segundo comprimido de nitroglicerina despois de asegurarse de que a presión non sexa demasiado baixa.
Á chegada dunha ambulancia, recoller os documentos necesarios do paciente e acompañalo ao departamento hospitalario.
En moitos aspectos, as consecuencias despois dun ataque cardíaco extenso nos homes dependen do seu estilo de vida, dos malos hábitos, da reticencia ao abandono o que leva a un ataque cardíaco ou á morte repetidos.
Pódense observar consecuencias:
- O desenvolvemento da patoloxía da insuficiencia cardíaca,
- Edema pulmonar
- Ruptura do tecido muscular cardíaco.
Para a prevención e o tratamento das consecuencias do infarto de miocardio, úsanse diferentes métodos e medios populares: medicina herbal, tratamento con cereais e alimentos.
- A medicina herbaria é un medicamento baseado en herbas que normalizan a función cardíaca. O seu efecto está dirixido a eliminar espasmos dos vasos sanguíneos, eliminar o exceso de fluído, normalizar a presión arterial, baixar o colesterol. Estas plantas inclúen espincho, ameixa, árnica de montaña, estigmas de millo, calendula, valeriana.
A infusión de espino consiste nunha cucharada de froita e un vaso de auga fervida. Infundir a bebida debe ser polo menos media hora, beber pola mañá, á noite, medio vaso.
Para a tintura de amorodos, necesitará unha rosa silvestre, 50 follas e froitos destas plantas. As materias primas preparadas deben ser fervidas en 500 ml de auga nun baño de vapor durante un cuarto de hora. A continuación, hai que engadir auga fervida ao medicamento filtrado para obter o volume orixinal. Beba 2 veces ao día antes das comidas, 0,5 cunca.
- O tratamento dos cereais consiste en comer grans de trigo, cebada e centeo. Primeiro hai que sanear o cerebro cunha solución de manganeso do 25% e salpicar con auga fervendo. Para a xerminación, o gran debe colocarse nun recipiente cun volume de 500 ml, verter completamente auga. Despois de 10 días, cando as materias primas absorben aire e auga, deben descompoñerse nunha superficie plana sobre a que se coloca un pano húmido. Enriba do gran hai que cubrir con gasa húmida. Despois de 2 días, o tamaño do brote alcanzará 1 cm, xa están listos para o seu uso.
- Algúns alimentos conteñen substancias que restablecen, fortalecen o sistema cardiovascular. Para expandir os vasos sanguíneos, mellorar o abastecemento de sangue para o corazón son capaces de aceites vexetais, noces, mel.
Factores de risco de complicacións de infarto na diabetes
Coa enfermidade coronaria, incluso despois dun ataque cardíaco, con diabetes, insuficiencia cardíaca conxestiva, unha lesión común dos vasos cardíacos, progresa máis rápido. A presenza de diabetes dificulta a realización de cirurxía de bypass vascular. Por iso, os pacientes con diabetes necesitan comezar o tratamento das enfermidades cardíacas o antes posible.

E o plan de exame para tales pacientes inclúe necesariamente probas de estrés durante ECG, control de ritmo e eliminación de ECG durante o día. Isto está especialmente indicado para fumar concomitantes, obesidade abdominal, hipertensión arterial, aumento de triglicéridos no sangue e diminución de lipoproteínas de alta densidade.
Na aparición dun infarto de miocardio, así como da diabetes mellitus, tamén xoga unha predisposición hereditaria. Por iso, cando un paciente con diabetes ten parentes próximos que sufriron infarto de miocardio, anxina inestable ou outras variantes de enfermidades coronarias, considérase que ten un maior risco de catástrofes vasculares.
Ademais, outros factores que contribúen ao curso grave de enfermidades cardíacas en pacientes con diabetes son:
- Angiopatía arterial periférica, endarterite obliterans, vasculite.
- Retinopatía diabética
- Nefropatía diabética con albuminuria.
- Trastornos de coagulación
- Dislipidemia
- Historial familiar (historia familiar de enfermidades) asociada a enfermidades cardíacas.
- Hipertensión arterial incontrolable.

Se é imposible evitar un factor de risco como padecer antecedentes familiares de enfermidades cardíacas, todos os outros factores de risco poden tomarse baixo control para minimizar o risco de infarto de miocardio. Os factores máis perigosos que aumentan significativamente o risco de ataque cardíaco son a presión arterial (alta) anormal, o exceso de peso, o azucre alto, o colesterol e o tabaquismo.
A diabetes é de dous tipos completamente diferentes, tendo semellanzas en só unha cousa: un exceso de glicosa no sangue. Se falamos do mecanismo de desenvolvemento, no primeiro caso, a causa pode ser a infección, o estrés, a herdanza, no segundo - a maioría das veces a obesidade, a hipertensión, a aterosclerose dos vasos sanguíneos. Todos estes factores están directamente relacionados co traballo do corazón.
O principal factor na aparición dun ataque cardíaco na diabetes é un alto nivel de glicosa: canto maior sexa, maior será o risco. Pero hai unha serie de razóns relacionadas:
- falta de actividade física,
- sobrepeso
- alimentación constante
- fumar e beber alcohol,
- estres frecuentes
- hipertensión arterial (aumento da presión),
- aterosclerose
- viscosidade do sangue prexudicada
- predisposición hereditaria a enfermidades do sistema cardiovascular,
- desnutrición.
Ademais do azucre elevado no sangue, o risco de infarto de miocardio primario e repetido aumenta estes factores:
- herdanza (presenza de IHD en parentes próximos: en mulleres menores de 55 anos e en homes menores de 65 anos),
- fumar Contribúe a un desgaste máis rápido das paredes vasculares,
- aumento da tensión arterial ou, pola contra, baixa. É especialmente perigoso prancar de baixa a alta presión
- os baixos niveis de HDL (colesterol "bo") provocan un deterioro do corazón e dos vasos sanguíneos,
- obesidade. Mide a circunferencia da cintura cunha cinta de centímetro dun xastre común. Se o resultado da medición superou os 1000 mm para os homes e os 900 mm para as mulleres, isto indica o inicio do proceso de obesidade. O risco de obstrución vascular por coágulos sanguíneos e placas de colesterol aumenta moito /
Para reducir o risco de consecuencias negativas da MI, cómpre cambiar o seu estilo de vida e tomar os medicamentos prescritos.
Insuficiencia cardíaca crónica
O CHF é unha complicación tardía do infarto de miocardio. Vai acompañado de tales manifestacións:
- fatiga rápida
- dor cardíaca recorrente
- hinchazón das pernas
- problemas de respiración
- hemoptise, tose,
- perturbación do ritmo de pulso,
- dor no hipocondrio dereito.
Moitas veces unha persoa nin sequera sospeita de que xa se produciu unha catástrofe no corpo e segue a vivir coma se non pasase nada. Este é o perigo dos chamados ataques cardíacos "silenciosos".
Sen a prestación oportuna de asistencia médica profesional, sen un tratamento adecuado, complicacións no corpo prodúcense
ou incluso a morte do paciente.
Moitos pacientes con ataques cardíacos cren erróneamente que "escaparon con medo" e que se recuperaron sorprendentemente rapidamente. Pero logo que o azucre no sangue "salta", o músculo cardíaco comeza a "diverxer nas costuras".
Diagnósticos
Hai 3 criterios principais polos que se recoñece unha enfermidade:
- a aparición do paciente, as súas queixas,
- datos da proba de sangue
- información obtida a partir de resultados de ECG.
En aproximadamente o 25% dos casos, non se detectan cambios no ECG. Pero a enfermidade por isto non se fai menos perigosa.
Polo tanto, outros dous factores son moi importantes no diagnóstico. Se se sospeita de ataque cardíaco, o paciente está sometido a hospitalización. Se insiste en permanecer na casa, o risco da súa morte o primeiro día da enfermidade aumenta.
Nun hospital úsanse os seguintes métodos de diagnóstico:
- ecocardiografía
- Diagnóstico de raios XUn método innovador de diagnóstico de raios X é a angiografía. O uso dun medio de contraste permite identificar áreas de vasos sanguíneos con patencia limitada debido a placas ateroscleróticas e coágulos de sangue,
- tomografía computada, resonancia magnética. A información obtida permite avaliar con precisión o estado do corazón.
Para identificar unha predisposición a un infarto de miocardio, determinar a súa presenza e detectar complicacións, un cardiólogo realiza as seguintes medidas diagnósticas:
- Historia médica: o médico interroga ao paciente sobre enfermidades crónicas existentes, patoloxías pasadas, signos manifestantes. Ademais, estase estudando o factor de predisposición hereditaria, o estilo de vida.
- Medición da presión arterial, escoitar o corazón.
- Análise de sangue para estudos xerais e bioquímicos: determinar o nivel de ESR, glóbulos brancos e outras substancias.
- Electrocardiograma e ecocardiografía, permitindo estudar o estado do miocardio.
- Radiografía dos pulmóns, resonancia magnética e tomografía computada, angiografía, ultrasóns e outros estudos de órganos e sistemas internos. Estes métodos permiten identificar a causa dun ataque cardíaco e as súas complicacións.
Para que o tratamento do infarto de miocardio teña éxito e as consecuencias indesexables non se desenvolvan, é necesario antes de todo normalizar o azucre no sangue. Só nos antecedentes dun control suficiente dos niveis de glicosa poden obter resultados positivos.
O tratamento de ataque cardíaco non é tarefa fácil. Se o "ramo" tamén ten diabetes mellitus, o tratamento faise aínda máis difícil. A eficacia da terapia trombolítica convencional é inferior a métodos tan innovadores como o stenting vascular e a angioplastia.

Un bo efecto é a combinación de medicamentos e intervención. A recanalización dos vasos coronarios, realizada na primeira metade do día desde o inicio da enfermidade, reduce significativamente a probabilidade de complicacións.
É recomendable usar terapia metabólica, xa que a diabetes está asociada a trastornos metabólicos. Un punto importante na terapia é a normalización e estabilización do azucre no sangue.
Para o tratamento de pacientes con ataques cardíacos, úsanse os seguintes grupos de drogas:
- medicamentos dirixidos a reducir o colesterol no sangue
- fármacos trombolíticos e anticoagulantes,
- antagonistas do calcio
- medicamentos con efecto antiarrítmico,
- bloqueadores de beta.
Os métodos máis eficaces para restaurar o fluxo sanguíneo despois dun ataque cardíaco son o tratamento cirúrxico. Isto é especialmente certo para a diabetes, xa que o risco de complicacións e mortalidade en tales pacientes é moito maior. Recorren a angioplastia e stenting vascular. Isto é máis eficaz que o tratamento con medicamentos que disolven coágulos de sangue.
Se é imposible proporcionar asistencia cirúrxica de emerxencia, o tratamento do infarto de miocardio redúcese á terapia trombolítica. Tamén se prescribe tomar estatinas, derivados da aspirina, se é necesario, medicamentos para baixar a presión arterial, glicósidos cardíacos.
O principal factor que determina o prognóstico dun ataque cardíaco en pacientes con diabetes mellitus é a estabilización de obxectivos glicémicos. Ao mesmo tempo, intentan manter o nivel de azucre de 5 a 7,8 mmol / L, permitindo un aumento de 10. Non se recomenda unha diminución por baixo de 4 ou 5 mmol / L.
Os pacientes móstranse insulinoterapia non só para diabete tipo 1, senón tamén hiperglucemia persistente superior aos 10 mmol / l, nutrición parenteral e afeccións graves. Se os pacientes recibiron terapia con pílulas, por exemplo, tomaron metformina e presentan signos de arritmia, insuficiencia cardíaca, angina pectora severa, entón tamén son transferidos á insulina.
A insulina de acción curta é administrada de xeito continuo intravenoso nun contagotas en paralelo cun 5% de glicosa. Os niveis de azucre mídense cada hora. Se o paciente está consciente, pode tomar alimentos no fondo dunha terapia con insulina intensificada.
Tomar medicamentos para reducir o azucre en caso de infarto de miocardio do grupo sulfanylurea ou arxila só é posible coa eliminación de signos de insuficiencia coronaria aguda. No período agudo está contraindicada unha droga como a Metformina, con uso regular que reduce a probabilidade de desenvolver un infarto de miocardio e unha enfermidade coronaria.
A metformina non permite controlar rapidamente a glicemia e a súa administración en condicións de desnutrición leva a un maior risco de acidosis láctica.
Ao mesmo tempo, obtivéronse evidencias de que despois da cirurxía de bypass vascular, o medicamento metformin 850 mellora os parámetros hemodinámicos e acurta o período de recuperación despois da cirurxía.
As principais direccións de tratamento para o infarto de miocardio:
- Manter o azucre no sangue normal.
- Baixar e manter a presión arterial a un nivel de 130/80 mm Hg
- Baixar o colesterol no sangue.
- Anticoagulantes que diminúen o sangue
- Preparados cardíacos para o tratamento de enfermidades coronarias
O tratamento do infarto de miocardio consiste na cita e administración de medicamentos.
Consta de varias etapas:
- Xestión da dor,
- Localización da lesión,
- Eliminación de consecuencias e alivio da afección do paciente.
- Os nitratos axudarán a eliminar a dor no corazón, a mellorar a circulación sanguínea, a expandir os vasos sanguíneos e reducirán a carga no órgano cardíaco. Nitroglicerina, isosorbita, mononitrato.
- Para localizar a síndrome da dor úsanse analxésicos. Para conseguir un efecto rápido, úsanse analxésicos estupefacientes.
- Os trombolíticos son capaces de activar o fluxo de sangue ao corazón e os coágulos poden dividir coágulos de sangue.
- Para a resorción e excreción de coágulos, prescríbense diluíntes de sangue, anticoagulantes, medicamentos antitrombóticos. Estes inclúen ácido acetilsalicílico, heparina, clopidogrel, warfarina.
- Beta-bloqueantes: coreg, toprol, inderal, axudarán a reducir a carga do órgano cardíaco, normalizar os procesos bioquímicos. Tómanse en pequenas cantidades, aumentando gradualmente a dosificación.
- Os inhibidores da ACE promoven a relaxación dos vasos sanguíneos e activan a liberación de sangue do corazón. Estes inclúen: capoten, altas, sedados.
- Normaliza o ritmo cardíaco, relaxa os músculos dos antagonistas do calcio dos vasos sanguíneos: nutria mariña, carden e norvask.
- As estatinas, as niacinas, os fibratos axudarán a reducir o colesterol malo.
Medidas preventivas

A terapia combinada para o infarto de miocardio debe incluír unha consulta cun cardiólogo, un exame minucioso e polifacético. Igualmente importante é o control absoluto sobre o algoritmo da terapia. Hai que ter en conta que o tratamento do infarto de miocardio nun diabético é unha tarefa extremadamente difícil.
O cumprimento dun complexo de medidas preventivas sinxelas reducirá a probabilidade de patoloxías cardiovasculares:
- control do colesterol no sangue,
- consultas periódicas cun cardiólogo e endocrinólogo,
- control da glicosa no sangue. Para iso, é recomendable mercar un glucómetro,
- un rexeitamento completo ás bebidas e tabaquismo que conteñen alcol,
- alimentación adecuada. A palabra "dieta" non é do todo correcta aquí. A dieta adecuada debería formar parte do estilo de vida
- tomar medicamentos prescritos polo seu médico
- control da presión arterial
- optimización do sono e descanso,
- actividade física moderada, acordada cun especialista,
- apoio ao tratamento con drogas.
Causas da diabetes tipo 1 e tipo 2
A diabetes mellitus dependente da insulina (tipo 1) ocorre durante a destrución de células que producen insulina. Por falta de hormona:
- o azucre no sangue aumenta
- o exceso de glicosa dana o forro interno dos vasos, facilitando a formación de placas ateroscleróticas,
- aumenta o nivel de colesterol e triglicéridos e diminúe o contido de complexos protectores de alta densidade,
- A viscosidade sanguínea ea súa capacidade de trombose aumentan,
- A hemoglobina do eritrocito únese ás proteínas, o que prexudica a entrega de osíxeno ás células.
Os diabéticos caracterízanse por desenvolver precozmente aterosclerose e múltiples lesións das arterias, a súa parede faise máis densa, responde débilmente a factores vasodilatadores.
Na diabetes tipo 2, a frecuencia de ataque cardíaco e as súas complicacións é maior que para outras categorías de pacientes. Unha probable explicación para isto é a presenza de resistencia á insulina. Este é o nome da resistencia adquirida das células á hormona formada. Comprobouse que, no seu fondo, as células do músculo cardíaco reaccionan con máis forza á adrenalina, o cortisol.
Como resultado, prodúcese un espasmo vascular estable, que agrava o fluxo sanguíneo insuficiente pola arteria obstruída. Despois de que unha placa de colesterol bloqueou o fluxo sanguíneo, o fluxo de osíxeno e nutrientes cara ás zonas veciñas tamén cae. Isto leva a unha destrución extensa e profunda do miocardio, a aparición de arritmias, contraccións débiles, estancamento de sangue nos pulmóns, fígado. O risco de protuberancia da parede (aneurisma) e a súa rotura aumenta.
E aquí está máis sobre a prevención de complicacións da diabetes.
Factores de risco de ataque cardíaco diabético
Os diabéticos están suxeitos a enfermidades cardíacas e complicacións vasculares con presenza de:
- hipertensión arterial
- un curso non compensado de diabetes (a glicosa no sangue e a hemoglobina glicada están lonxe dos valores recomendados, hai fortes caídas de azucre),
- obesidade
- estilo de vida sedentario
- adiccións á nicotina, alcol, alimentos graxos,
- idade despois dos 45 anos,
- "experiencia" diabética de 7 anos,
- danos nos vasos da retina (retinopatía) e riles (nefropatía), fibras nerviosas das extremidades inferiores (neuropatía),
- frecuentes situacións estresantes.
Síntomas e características do curso
O principal signo de destrución do miocardio é un ataque prolongado de dor cardíaca. Maniféstase como presión, constricción, queimada detrás do esternón. Con diabetes, pode que non sexa. Isto é causado polo desenvolvemento dun cambio específico no músculo cardíaco: cardiomiopatía diabética. Caracterízase por unha diminución da sensibilidade á dor pola destrución de fibras nerviosas.
Polo tanto, a maioría das veces ocorre un ataque cardíaco de forma indolora atípica cos seguintes síntomas:
- falta de respiración
- ataques de palpitacións, sensación de interrupcións nas contraccións cardíacas,
- debilidade grave
- sudoración excesiva
- palidez da pel ou vermelhidão da cara,
- desmaio ou perda de consciencia.
Incluso estes síntomas inespecíficos poden ser leves ou comúns para un diabético. Isto leva á detección tardía dun ataque cardíaco, danos cardíacos graves.
Complicacións, taxas de mortalidade
A recuperación do músculo cardíaco en diabéticos atrasa. Isto é debido a que en condicións de múltiples lesións de pequenas arterias, as rutas de desviación non poden formarse durante moito tempo. É máis, unha marcada diminución da contractilidade do miocardio, o desenvolvemento da falla circulatoria con edema, procesos congestivos nos órganos internos.
A falta de resistencia á insulina ou resistencia á mesma non permite que as células cardíacas obteñan a cantidade adecuada de glicosa para a produción de enerxía. Polo tanto, cambian ao uso de ácidos graxos. Ao mesmo tempo, consómese máis osíxeno, que agrava a súa falta (hipoxia). Como resultado, un ataque ao corazón adquire un curso prolongado e grave.
A mortalidade por enfermidade coronaria na diabetes é moito maior que en pacientes sen metabolismo dos carbohidratos deteriorados (41% fronte ao 20%). A causa do resultado adverso pode ser a complicación do período agudo:
- choque cardiogénico (forte caída da presión, a paralización da filtración de ouriños, unha diminución crítica do fluxo sanguíneo cara ao cerebro),
- infarto de miocardio repetido debido a unha alta tendencia a formar coágulos de sangue nos vasos,
- ictus isquémico
- alteración do ritmo grave, parando as contraccións,
- edema cerebral,
- rotura da parede do corazón,
- bloqueo das ramas da arteria pulmonar por trombo (tromboembolismo) con infarto pulmonar,
- acumulación de fluídos no saco cardíaco pericárdico (pericardite, tamponada cardíaca).
Para os pacientes con diabetes, o risco de morte prematura despois dun ataque cardíaco mantense no nivel do 15-35% durante o ano, e nos próximos cinco anos achégase ao 45%.
Tratamento da patoloxía complicada
Todos os pacientes con infarto agudo de miocardio con diabetes son transferidos á insulina. Os fármacos adminístranse segundo un esquema intensificado: pola mañá e pola noite, a insulina de acción longa e 30 minutos antes das comidas principais son curtas. Na maioría dos casos, este tratamento recoméndase estenderse durante 1-3 meses para restaurar mellor o músculo cardíaco. Neste caso, a insulina é necesaria tanto para a enfermidade tipo 1 como para a diabetes tipo 2.
Todos os pacientes con infarto agudo de miocardio con diabetes son transferidos á insulina
Descubriuse que non só ten un efecto beneficioso na captación de glicosa, senón tamén un efecto vasodilatador. A glicosa no sangue non debe ser inferior a 5 e superior a 10 mmol / L. É recomendable manter entre 5,5 e 7,5 mmol / L.
Tamén se amosan os seguintes grupos de medicamentos:
- trombolíticos - Streptokinase, Actúa,
- anticoagulantes - Heparina, Fraxiparina,
- Inhibidores da enzima convertedora de anxiotensina (ACE) inicialmente nunha pequena dose - Prenes, Zokardis,
- beta-bloqueantes - Metoprolol, Carvedilol.
Notouse un curso favorable da enfermidade con angioplastia de emerxencia. Despois da coronarografía, introdúcese un catéter cun globo en expansión no recipiente afectado. Axuda a restaurar a patencia da arteria, logo un marco metálico - ponse un stent no lugar do estreito. No futuro, mantén o diámetro requirido da embarcación.
Un método eficaz de tratamento é o enxerto coronario por bypass. Preve a creación dunha vía adicional de movemento sanguíneo. Establécese unha conexión entre vasos sans saíndo ao obstruír.
Dieta despois dun ataque cardíaco en pacientes con diabetes
Na primeira semana, a nutrición fraccionada en porcións pequenas aplícase polo menos 6 veces ao día. Recomendado:
- puré de cereais
- sopas
- puré de verduras fervidas,
- bebidas frescas de leite azedo
- queixo elaborado,
- puré de carne e peixe, souffle, albóndegas e albóndegas para unha parella, ovos revoltos.
Non se engade sal aos pratos. Para mellorar o sabor, usa zume de tomate (sen sal), herbas, zume de limón.
Está prohibido todo tipo de conservas, adobos, afumados, embutidos, queixo picante, té forte e café. A partir da segunda semana non podes moer pratos, pero a fritura e a cocción de graxa permanecen contraindicadas durante todo o período de recuperación. Non é desexable que os primeiros cursos usen navarres, incluso febles.
A finais do mes, engádense cazola, guiso de verduras, ensaladas, algas, mariscos, legumes e noces. As froitas, as bagas e os zumes sen edulcar son útiles. Recoméndase non comer pratos de carne todos os días, substituíndoos por peixe fervido.
Froitas, froitos e zumes sen azucre útiles
Quen é elixible para a discapacidade?
Unha indicación para o exame é a incapacidade do paciente despois dun ataque cardíaco para exercer as súas funcións profesionais de cheo. Os trastornos circulatorios deberían corresponder á fase 2a. Isto significa:
- falta de respiración con calquera actividade física,
- ton de pel cianótico (azulado),
- inchazo das pernas,
- fígado engrandecido
- respiración dura nos pulmóns.
O paciente pode ter unha clase funcional de angina pectora 2. O ataque prodúcese ao camiñar dende os 500 m, despois de subir ao 2º andar. Nestes casos, pode establecerse un grupo de discapacidade de 3 e transferirse ao traballo leve (sen estrés físico ou mental significativo).
Para determinar o segundo grupo, é necesario detectar unha diminución da función muscular cardíaca. Maniféstase:
- desenvolvemento da dispnea en repouso,
- taquicardia
- fatiga baixo cargas normais,
- acumulación de fluídos na cavidade abdominal,
- edema común.
Os ataques de angina pectoral en pacientes prodúcense despois de pasar 100 m ou subir ao primeiro piso.
O primeiro grupo está asignado para cardiomiopatía diabética, complicado por insuficiencia cardíaca do terceiro grao. Caracterízase por persistentes violacións do fígado, pulmóns e riles, esgotamento. A dor detrás do esternón aparece en repouso, durante o sono ou cunha actividade física mínima. O paciente necesita coidados e asistencia constantes de fóra.
Hipertrofia do miocardio ventricular esquerdo: causas, síntomas e métodos de tratamento
Un ataque cardíaco con diabetes tipo 2 está asociado non só á concentración de glicosa no sangue do paciente, senón tamén á insulina, que el ten en orde. Os científicos descubriron que incluso as persoas con prediabetes teñen certa predisposición á diabetes. Isto significa que en canto os médicos diagnosticaron a tolerancia aos carbohidratos, é necesario tomar medidas inmediatamente dirixidas a manter o funcionamento do sistema cardiovascular. En tales situacións, o problema reside principalmente nos cambios no metabolismo dos lípidos no corpo humano.
En xeral, os expertos identifican as seguintes posibles causas de ataque cardíaco na diabetes:
- O aumento da cantidade de graxa no sangue.
- O nivel de concentración de corpos cetonas.
- A aparición de coágulos de sangue debido á coagulación de sangue.
- A aparición de cantidades excesivas de proteína glicosilada.
- A aparición de hipoxia de órganos.
- A división das células musculares lisas, seguida da entrada de lípidos neles mediante a liberación da hormona do crecemento.
Así, as causas do infarto de miocardio na diabetes tipo 1 e tipo 2 poden ser moi diversas. Na maioría das veces, é imposible descubrir o que provocou exactamente o desenvolvemento da patoloxía cardiovascular. Isto débese a que os pacientes adoitan ter varios dos problemas de saúde anteriores.
Sendo un exceso patolóxico de tecido muscular e un aumento da masa da parede ventricular esquerda, a hipertrofia miocárdica nesta área pode ser completamente asintomática ou ser un precursor de patoloxías cardiacas graves. A hipertrofia do miocardio ventricular esquerdo é normalmente detectada por casualidade cando se realiza un exame rutineiro do corazón mediante un electrocardiograma, así como coa axuda de Echo-KG.
A consecuencia desta condición adoita ser un cambio na forma e na masa do músculo cardíaco, o que afecta negativamente ao proceso do seu funcionamento. Con calquera cambio negativo no estado do corazón, aumenta o risco de desenvolver patoloxías graves e de vida como o infarto de miocardio e o ictus.
A hipertrofia miocárdica LV pode producirse por conta propia, así como debido a unha insuficiencia cardíaca continua a longo prazo. Ademais, a hipertrofia do miocardio ventricular esquerdo concéntrico convértese nunha consecuencia da hipertensión arterial cando hai enfermidades cardíacas concurrentes. Neste caso, cando se detecta unha patoloxía, o tratamento debe iniciarse de inmediato, xa que o descoido da afección pode causar complicacións graves ata un desenlace fatal.
As seguintes situacións tamén se aplican ás causas de hipertrofia do miocardio ventricular esquerdo:
- defectos cardíacos conxénitos e adquiridos,
- Enfermidade isquémica,
- cardiomiopatía
- estrés físico e mental excesivo, que se producen regularmente - son máis característicos para atletas profesionais,
- con diabetes e obesidade,
- con insuficiencia de actividade física,
- co desenvolvemento da aterosclerose.
Os factores de risco desta enfermidade deberían considerarse malos hábitos como fumar, dependencia excesiva de bebidas alcohólicas, alimentación irracional e excesiva, o que conduce á obesidade.
A hipertrofia miocárdica do ventrículo esquerdo do corazón pódese diagnosticar unha sobrecarga física aguda e rara, con apnea do sono, que é máis común nas mulleres na posmenopausa. Calquera desviación na saúde debe ser o motivo de ir ao médico e realizar un exame completo do corpo.
A probabilidade de infarto de miocardio na diabetes e as consecuencias
A enfermidade cardíaca e vascular é a principal causa de morte na diabetes. O infarto de miocardio ten primeiro lugar entre eles. En diabéticos, hai formas atípicas, indoloras, complicadas por insuficiencia cardíaca, alteracións de ritmo severas, aneurisma cun corazón roto.
| Vídeo (fai clic para reproducir). |
A diabetes tipo 1 e tipo 2 son enfermidades completamente diferentes por razóns e mecanismos de desenvolvemento. Só están unidos por dous signos: unha predisposición hereditaria e un aumento do nivel de glicosa no sangue.
O primeiro tipo chámase insulina-dependente, ocorre en mozos ou nenos cando están expostos a virus, estrés e terapia. O segundo tipo de diabetes caracterízase por un curso gradual, os pacientes anciáns, por regra xeral, sobrepeso, hipertensión arterial, colesterol alto no sangue.
| Vídeo (fai clic para reproducir). |
Diabetes tipo 2
Características do desenvolvemento dun ataque cardíaco en diabetes tipo 1
No primeiro tipo de enfermidade, unha reacción autoinmune causa a morte de células pancreáticas que segregan insulina. Polo tanto, os pacientes non teñen a súa propia hormona no sangue ou a súa cantidade é mínima.
Procesos que se producen en condicións de deficiencia absoluta de insulina:
- a activación da graxa está activada,
- aumenta o contido en ácidos graxos e triglicéridos no sangue
- xa que a glicosa non penetra nas células, as graxas convértense na fonte de enerxía,
- As reaccións de oxidación de graxa conducen a un aumento do contido de cetonas no sangue.
Isto leva a unha deterioración do subministro de sangue aos órganos, o máis sensible ás deficiencias nutricionais: o corazón e o cerebro.
Por que hai un maior risco de ataque cardíaco na diabetes tipo 2?
Na diabetes do segundo tipo, o páncreas produce insulina en cantidades normais e incluso aumentadas. Pero a sensibilidade das células pérdese con ela. Esta condición denomínase resistencia á insulina. Os danos vasculares prodúcense baixo a influencia de tales factores:
- glicosa alta no sangue: destrúe as paredes dos vasos sanguíneos,
- o exceso de colesterol: forma placas ateroscleróticas, obstruíndo o lumen das arterias,
- trastorno de coagulación do sangue, aumento do risco de trombose,
- aumento da insulina - estimula a secreción de hormonas contrainsulares (adrenalina, hormona de crecemento, cortisol). Contribúen ao estreitamento dos vasos sanguíneos e á penetración do colesterol neles.
O infarto de miocardio é máis grave na hiperinsulinemia. Unha alta concentración desta hormona acelera a progresión da aterosclerose, xa que se acelera a formación de colesterol e graxas ateróxenas no fígado, os músculos das paredes dos vasos aumentan de tamaño e a descomposición dos coágulos sanguíneos está inhibida. Polo tanto, os pacientes con diabetes mellitus tipo 2 teñen máis frecuencia o risco de patoloxía coronaria aguda que outros pacientes.
Sobre como se produce o IHD e o infarto de miocardio na diabetes mellitus, vexa este vídeo:
Factores que agravan unha persoa diabética
A frecuencia de ataque cardíaco entre diabéticos é directamente proporcional á compensación da enfermidade.O máis lonxe dos indicadores recomendados é o nivel de azucre no sangue, máis frecuentemente estes pacientes sofren complicacións de diabetes e trastornos vasculares. As razóns que poden afectar ao desenvolvemento dun ataque cardíaco inclúen:
- abuso de alcol
- baixo nivel de actividade física,
- situacións estresantes crónicas
- adicción á nicotina,
- alimentación excesiva, exceso de graxas e carbohidratos animais na dieta,
- hipertensión arterial.
Características do infarto de miocardio en diabetes
A enfermidade coronaria é máis grave en pacientes con diabetes. Son extensas, moitas veces complicadas polo desenvolvemento da insuficiencia da función contráctil do corazón, ata o cesamento completo da actividade cardíaca, arritmia. No fondo do aumento da presión arterial e dos procesos distróficos no miocardio, prodúcese un aneurisma do corazón coa súa ruptura.
Para os pacientes con diabetes, estas características de insuficiencia coronaria aguda son características:
- dor típica (episodio prolongado de dor no peito),
- abdominal (signos dun abdome agudo),
- indolora (forma latente),
- arítmico (ataques de fibrilación auricular, taquicardia),
- cerebral (perda de consciencia, paresis ou parálise).
O período agudo dura de 7 a 10 días. Hai un aumento da temperatura corporal, unha caída da presión arterial. A falla circulatoria aguda leva a edema pulmonar, choque cardiogénico e cese da filtración renal, que pode ser mortal para o paciente.
Refírese ás tardías complicacións do infarto de miocardio, o seu desenvolvemento en pacientes con diabetes leva aos seguintes síntomas:
- dificultade para respirar, tose, ás veces hemoptise,
- dor de corazón
- latidos frecuentes e irregulares
- dor e pesadez no hipocondrio dereito,
- inchazo das extremidades inferiores,
- fatiga.
Unha dor típica detrás do esternón dun personaxe ardente ou presionante é o principal signo dun ataque cardíaco. Acompáñase de sudoración, medo á morte, falta de respiración, palidez ou vermelhidão da pel da zona do colo. Todos estes síntomas poden non ter diabete.
Isto débese a que os diabéticos son afectados por pequenos capilares e fibras nerviosas dentro do miocardio debido a unha microangiopatía sistémica e neuropatía.
Esta condición ocorre con efectos tóxicos prolongados do aumento da concentración de glicosa no sangue. A distrofia do músculo cardíaco reduce a percepción dos impulsos da dor.
A microcirculación perturbada complica o desenvolvemento dun sistema circulatorio de subministración de sangue, provocando ataques cardíacos recorrentes, severos, anevismos, roturas do músculo cardíaco.
Un curso atípico sen dolor complica o diagnóstico da patoloxía nun estadio inicial, aumentando o risco de morte.
Para o diagnóstico, o método máis informativo é un estudo ECG. Os cambios típicos inclúen:
- o intervalo ST está por encima do contorno, ten a forma dunha cúpula, pasa á onda T, que pasa a ser negativa,
- Ao principio R alto (ata 6 horas), despois baixa,
- Onda Q de baixa amplitude.
ECG por infarto de miocardio e diabetes mellitus - a fase máis aguda
Nas probas de sangue, aumenta a creatina quinase, as aminotransferases son máis altas do normal e AST é maior que a ALT.
Unha característica da terapia por infarto de diabetes é a estabilización das lecturas de glicosa, porque sen isto calquera terapia cardíaca non sería efectiva.
Ao mesmo tempo, non se pode permitir unha forte caída da glicemia, o intervalo óptimo é de 7,8-10 mmol / l. todos os pacientes, independentemente do tipo de enfermidade e do tratamento prescrito antes dun ataque cardíaco, son transferidos a un réxime de insulina terapéutica intensificada.
Estes grupos de drogas úsanse no tratamento do ataque cardíaco:
- anticoagulantes, trombolíticos,
- beta-bloqueantes, nitratos e antagonistas de calcio,
- fármacos antiarrítmicos
- medicamentos para baixar o colesterol.
Dieta despois dun infarto de miocardio con diabetes
No estadio agudo (7-10 días), móstrase unha recepción fraccionada do puré: sopa de verduras, puré de patacas (excepto a pataca), avea ou porridge de trigo mouro fervido, carne fervida, peixe, queixo cottage, tortilla de proteína ao vapor, quefir con pouca graxa ou iogur. A continuación, a lista de pratos pode ampliarse gradualmente, coa excepción de:
- azucre, fariña branca e todos os produtos que os conteñen,
- sêmola e arroz
- produtos afumados, adobos, conservas
- graxos e fritos
- queixo, café, chocolate,
- queixo de graxa, crema azedo, nata, manteiga.
É imposible salar os pratos durante a cocción e entre as mans do paciente entre 3 e 5 g (10 días despois da aparición dun ataque cardíaco). Non se deben consumir líquidos como máximo 1 litro por día.
A duración e o curso do período de recuperación dependen do grao de dano ao músculo cardíaco e do estado da vasculatura en diabéticos. Prognóstico desfavorable para hipertensión arterial alta, neuropatía periférica, nefropatía diabética, cunha variante lábil de diabetes mellitus.
Para evitar o desenvolvemento dun trastorno agudo coronario, recoméndase:
- Seguimento coidadoso do azucre no sangue e do colesterol, corrección puntual de violacións.
- Non se debe permitir a medición diaria da presión arterial, un nivel superior aos 140/85 mm Hg. Art.
- Deixar de fumar, alcohol e cafeína, bebidas enerxéticas.
- Cumprimento dos alimentos, excluíndo a graxa e o azucre dos animais.
- Actividade física dosificada.
- Terapia farmacéutica de apoio.
Así, o desenvolvemento dun ataque cardíaco en pacientes con diabetes tipo 1 e tipo 2 pode ser asintomático, o que complica o diagnóstico e leva complicacións. Para o tratamento, necesitas normalizar o azucre no sangue e realizar un curso completo de terapia de rehabilitación. Como profilaxe, recoméndase modificacións de estilo de vida e nutricionais.
Ao mesmo tempo, a diabetes e a angina pectora representan unha grave ameaza para a saúde. Como tratar a anxina pectorais con diabetes tipo 2? Que alteracións do ritmo cardíaco poden producirse?
Case ninguén logrou evitar o desenvolvemento de aterosclerose na diabetes. Estas dúas patoloxías teñen unha estreita relación, porque o aumento do azucre afecta negativamente ás paredes dos vasos sanguíneos, provocando o desenvolvemento de aterosclerose obliterante das extremidades inferiores en pacientes. O tratamento ten lugar cunha dieta.
As causas do pequeno infarto focal de miocardio son similares a todas as outras especies. É bastante difícil diagnosticalo: un ECG agudo ten unha imaxe atípica. As consecuencias dun tratamento e rehabilitación oportuna son moito máis fáciles que cun ataque cardíaco normal.
Non tan terrible para persoas saudables, a arritmia con diabetes pode ser unha grave ameaza para os pacientes. É especialmente perigoso para a diabetes tipo 2, xa que pode converterse nun desencadeante de infarto e ataque cardíaco.
É bastante difícil diagnosticar, xa que a miúdo ten un curso anormal de infarto de miocardio subendocárdico. Adoita detectarse empregando un ECG e métodos de exame de laboratorio. Un ataque cardíaco agudo ameaza a morte para o paciente.
A hipertensión arterial e a diabetes mellitus son destrutivas para os vasos de moitos órganos. Se segues as recomendacións do médico, podes evitar as consecuencias.
A prevención da insuficiencia cardíaca é necesaria tanto en formas secundarias agudas, crónicas, como antes do seu desenvolvemento en mulleres e homes. Primeiro necesitas curar as enfermidades cardiovasculares e logo cambiar o teu estilo de vida.
Non é fácil diagnosticar un infarto basal posterior debido á especificidade. Pode que un ECG por si só non sexa suficiente, aínda que se manifesten signos cunha interpretación adecuada. Como tratar o miocardio?
Afortunadamente, non hai tantas veces hai isquemia do miocardio. Os síntomas son leves e pode que non haxa nin a angina pectora. O criterio para o dano cardíaco será determinado polo médico segundo os resultados de diagnóstico. O tratamento inclúe medicación e ás veces cirurxía.
O infarto de miocardio é unha das complicacións graves da diabetes. As patoloxías derivadas de trastornos metabólicos perturban o traballo de todos os órganos vitais do corpo. Como resultado, aumenta o risco de enfermidades do sistema cardiovascular.
A diabetes é unha enfermidade complexa cando a glicosa afectada afecta negativamente o funcionamento do corazón. A trombose provoca un estreitamento dos vasos sanguíneos, o fluxo sanguíneo perturbado. O sangue faise groso e visco, a súa composición cambia. A enfermidade desenvólvese máis rápido, prodúcese de forma severa. É necesario un tratamento a longo prazo tendo en conta as patoloxías causadas polos altos niveis de azucre.
A diabetes chámase "corazón diabético"
En diabéticos, obsérvase principalmente un aumento da presión arterial, como resultado, o corazón crece de tamaño, prodúcese un aneurisma aórtico, que en casos frecuentes leva á rotura cardíaca. En situación de risco hai persoas con algunhas características:
- patoloxía hereditaria,
- fumar (duplica a probabilidade de ter un ataque cardíaco),
- abuso de alcol
- presión arterial alta
- sobrepeso
En diabéticos, o proceso metabólico diminúe, a inmunidade diminúe, a angina pectora desenvólvese. Hai unha urxencia de cirurxía de bypass vascular e stenting. A peculiaridade é que a miúdo se produce un ataque cardíaco sen síntomas dolorosos primarios debido á diminución da sensibilidade do tecido cardíaco.
A enfermidade desenvólvese rapidamente, as complicacións xorden un resultado fatal. O infarto de miocardio en pacientes con diabetes provoca un aumento da coagulación do sangue. A hipoxia é reforzada coa deterioración da entrega de osíxeno ao tecido.
A presenza de proteínas na orina é un signo prognóstico desfavorable para un ataque cardíaco na diabetes.
As causas probables dun ataque cardíaco na diabetes son os pequenos capilares afectados dos tecidos internos do corazón. A circulación sanguínea inadecuada leva a isquemia e desnutrición do miocardio. Prodúcense procesos necróticos irreversibles. Os procesos restauradores son interrumpidos, o desenvolvemento de grandes ataques cardíacos prodúcese con máis frecuencia que en persoas saudables. As consecuencias e as complicacións son moito máis duras. Necesita unha longa rehabilitación, estricta adhesión ás recomendacións dos médicos, unha alimentación adecuada.
As graves formas de enfermidades cardíacas en pacientes diabéticos contribúen a varios factores:
- angiopatía arterial periférica,
- endarterite oblitante,
- vasculite
- nefropatía diabética con albuminuria,
- dislipidemia.
Para predicir un ataque cardíaco a un diabético, pode usar o método de estabilizar os indicadores de glicemia. O nivel de azucre mantense no intervalo de 6 a 7,8 mmol / L, o valor máximo permitido é de 10. Non se debe deixar caer por baixo dos 4-5 mmol / L. A terapia con insulina prescríbese en pacientes con diabetes tipo 1 e persoas con hiperglicemia persistente, superior a 10 mmol / l, nutrición parenteral, forma grave da enfermidade. Se tomar os comprimidos non é efectivo, os pacientes son transferidos á insulina.
Os medicamentos para reducir a glicosa son prescritos despois da estabilización da insuficiencia coronaria aguda. As principais direccións de tratamento para o infarto de miocardio:
- normalización do azucre no sangue
- menor colesterol
- mantendo a presión arterial a un nivel de RT de 130/80 mm. Art.,
- anticoagulantes para o adelgazamento do sangue,
- medicamentos para o sistema cardiovascular e o tratamento de enfermidades coronarias.
O paciente debe observar un réxime estrito ao longo da súa vida.
Os pacientes con diabetes, debido á diminución da sensibilidade nos tecidos, non notan cambios patolóxicos debido á ausencia de dor. Unha variedade de síntomas están asociados a outras enfermidades. Ás veces só un exame de rutina revela un problema cardíaco. A enfermidade vai nun estadio avanzado, os procesos son irreversibles.
Con diabetes, un ataque ao corazón pode manifestarse de diferentes xeitos:
- vómitos sen motivo
- malestar
- alteración do ritmo cardíaco
- debilidade
- falta de respiración
- dores no peito
- dores que irradian ata o pescozo, a mandíbula, o ombreiro ou o brazo.
Para pacientes diabéticos, é importante levar sempre comprimidos de nitroglicerina.
As estatísticas confirman que os homes teñen un ataque cardíaco con máis frecuencia. En mulleres con diabetes, os síntomas son menos pronunciados, teñen menos risco de sufrir un infarto de miocardio.
A miúdo os primeiros síntomas da enfermidade atribúense a exceso de traballo, fatiga, catarros, características fisiolóxicas. Acostumadas na vida a sufrir dor durante o parto, os días críticos, as mulleres non asocian malestar con problemas cardíacos. O risco aumenta coa idade, cando aparece o exceso de peso corporal, a presión arterial aumenta, engádense patoloxías relacionadas coa idade e empeoran as enfermidades crónicas.
Ás veces con IM hai molestias xerais, azia. Nos fumadores vai acompañado de falta de alento e tose, que se atribúen ás consecuencias dun mal hábito. Nestes casos, o problema só se identifica no cardiograma. As formas máis graves exprésanse por un estado de choque, perda de consciencia, edema pulmonar.
En pacientes con diabetes tipo 2, as complicacións teñen os seus propios detalles. O risco de ataque cardíaco aparece en persoas desde idade temperá. Síntomas característicos:
- hinchazón e solidez das extremidades,
- micción frecuente
- fatiga,
- un forte aumento do peso corporal,
- mareos.
É máis difícil un ataque cardíaco con diabetes mellitus en persoas que padecen unha enfermidade durante moito tempo. A violación das funcións do corpo aumenta o risco de complicacións, hai risco de morte. En tales pacientes, a insuficiencia cardíaca é asintomática, pero moito máis rápido, ás veces rapidamente. É importante tomar medidas a tempo e prescribir un tratamento intensivo.
Características do curso dun ataque cardíaco en diabéticos:
- a porcentaxe de hipertensión arterial é maior
- aumento da incidencia de roturas de miocardio,
- a probabilidade de morte é maior que en persoas saudables.
Se non se trata, o "corazón diabético" corre un risco alto de que pare.
Un ataque cardíaco con diabetes aumenta o risco de enfermidade e duplica a probabilidade de complicacións.
Moitas veces despois dun ataque cardíaco detéctase un nivel elevado de azucre no sangue e diagnostícase diabetes, o tipo e a forma son determinados.
Os problemas cardíacos son provocados por un alto nivel de glicosa, como resultado do cal o subministro de sangue é perturbado, prodúcense procesos irreversibles. A investigación e o tratamento realízanse de xeito comprensivo. Pouco a pouco, en pequenas doses, inxéctase insulina, realízase unha terapia de restauración cardiolóxica. As consecuencias dependen do tipo e forma da enfermidade diagnosticada, prescríbense indicadores clínicos, terapia terapéutica. Nas fases iniciais non se usa insulina.
Os pacientes con diabetes ofrecen dous tipos de rehabilitación despois dun ataque cardíaco:
- físico (adestramento e deportes)
- psicolóxico (consultas, medicamentos psicotrópicos se é necesario).
Despois dunha recuperación completa, recoméndase un pequeno paseo ao aire libre, un exercicio limitado. Para previr, realizan sesións de psicoterapia dirixidas a estabilizar o sistema nervioso. Todos os tipos de arte terapia son populares.
A nutrición prescríbese segundo o período da enfermidade. Para evitar complicacións e reinfartos coa diabetes, os médicos recomendan unha dieta especial. Estase a desenvolver unha dieta equilibrada, tendo en conta as características individuais, a tolerancia do corpo.
Durante a primeira semana recoméndase comer por racións pequenas:
- puré de sopas de verduras e puré de patacas (excepto patacas),
- mingau (agás a sêmola e o arroz),
- carne e peixe magro (fervido ou ao vapor),
- albóndegas e pasteis, cocidos sen aceite ou vapor,
- produtos lácteos e bebidas,
- tortilla de vapor.
Na segunda semana, os pratos non se pican. O peixe e a carne na dieta están presentes só 1 vez ao día. Engádense cazola, puré de verduras. Contraindicacións:
- fumar
- adobos e conservas
- queixo
- chocolate
- café e té forte.
A dieta é baixa en calorías. Recoméndase graxas, algas, noces e lentellas.
Esta alimentación tamén está dirixida a previr o infarto en varios tipos de diabetes. O seu médico calcula a combinación e relación dos produtos. Os pacientes necesitan manter o nivel de insulina no corpo, para previr as subidas de azucre.
A dieta está baseada en froitas e verduras. É bo comer peixe fervido e marisco.
Verduras e froitas para a diabetes despois dun ataque cardíaco, recomendado por expertos:
- tomates
- pepinos
- espinacas
- brócoli
- coliflor, repolo branco e brotes de Bruxelas,
- espárragos
- arándanos
- cereixas
- pexegos
- albaricoques
- mazás
- laranxas
- peras
- kiwi
Os diabéticos teñen unha dieta especial toda a vida. Recoméndase abandonar sal, aceite e alimentos graxos. Use aceite de oliva como aderezo para ensaladas. Principios básicos de nutrición:
- a presenza de potasio e magnesio nos alimentos,
- a exclusión de alimentos pesados, graxas animais,
- todos os pratos están sen sal,
- denegación de alimentos fritos,
- bebida limitada, ata 1,2 l,
- a presenza de aves de curral na dieta,
- pratos principalmente líquidos
- té forte e café - tabú,
- verduras frescas só,
- exclusión de chocolate
- abstinencia de hidratos de carbono rápidos,
- o pan non debe estar fresco.
O sabor do prato mellórase con zume de limón ou vinagre de sidra. Bran é engadido á dieta como unha fonte adicional de fibra. A comida debe ser equilibrada, comer cada 2-3 horas. Non está permitido o xaxún.
O menú despois dun ataque cardíaco é diferente da dieta tradicional de diabéticos. Isto afecta o curso da enfermidade, reduce o risco de complicacións. O incumprimento está cheo de complicacións. Plan de dieta axustado por separado para persoas con sobrepeso. Esta dieta debe seguirse ao longo da vida.
O infarto de miocardio na diabetes é unha complicación grave que pode levar á morte dun paciente. Estas dúas enfermidades que se agravan mutuamente requiren un tratamento intensivo, adhesión estricta a todas as receitas do médico e prevención ao longo da vida.
Durante moitos anos estiven estudando o problema das DIABETES. Ten medo cando morren tantas persoas, e aínda máis quedan discapacitadas debido á diabetes.
Apresúrome a contar as boas novas: o Centro de Investigación en Endocrinoloxía da Academia Rusa de Ciencias Médicas conseguiu desenvolver un medicamento que cura completamente a diabetes. Polo momento, a eficacia deste medicamento achégase ao 100%.
Outra boa nova: o Ministerio de Sanidade asegurou a adopción dun programa especial que compense todo o custo da droga. En Rusia e os países da CEI diabéticos antes pode obter un remedio GRATIS .
Que é un ataque cardíaco? Isto non é máis que a morte do miocardio tras un cesamento agudo da circulación sanguínea nunha determinada parte do mesmo. Os cambios ateroscleróticos en diversos vasos, incluídos os vasos miocárdicos, preceden a un desenvolvemento a longo prazo do ataque cardíaco. O índice de mortalidade por ataque cardíaco no noso tempo segue sendo bastante elevado e ascende a aproximadamente o 15-20%.
A aterosclerose é a deposición de graxa na parede vascular, o que finalmente leva ao peche completo do lumen da arteria, o sangue non pode seguir adiante. Tamén existe a posibilidade de rasgar un anaco de placa graxa formada no vaso con posterior desenvolvemento de trombose. Estes mecanismos levan a un ataque cardíaco. Neste caso, un ataque cardíaco non ocorre necesariamente no músculo cardíaco. Pode ser un ataque cardíaco do cerebro, intestinos, bazo. Se o proceso de cesación do fluxo sanguíneo ocorre no corazón, entón estamos falando de infarto de miocardio.
Algúns factores levarán ao rápido desenvolvemento da aterosclerose.Nomeadamente:
- sobrepeso
- xénero masculino
- hipertensión arterial
- fumar
- violación do metabolismo lipídico,
- diabetes mellitus
- dano renal
- predisposición hereditaria.
Se un diabético ten un infarto de miocardio, deberá esperar un curso grave, as consecuencias tamén serán graves. Como resultado do estudo de tales condicións, descubriuse que o ataque cardíaco con diabetes se desenvolve a unha idade máis temprana do que sucede coas enfermidades coronarias sen diabetes. Algunhas características do curso da diabetes veñen facilitadas.
- A gravidade da enfermidade débese a que cun exceso de glicosa no sangue, o seu efecto tóxico desenvólvese, provocando danos na parede interna dos vasos. E isto leva a un aumento da deposición nas áreas danadas das placas de colesterol.
- Obesidade Unha alimentación inadecuada durante moito tempo leva a enfermidades graves.
- A hipertensión arterial é un compañeiro constante da diabetes tipo 2 e da obesidade. Este factor afecta á derrota de buques de gran calibre.
- Na diabetes mellitus, a composición do sangue cambia na dirección do aumento da viscosidade. Este factor acelera enormemente a aparición dun infarto de miocardio.
- Notouse un infarto de miocardio en familiares próximos que nin sequera estaban enfermos de diabetes.
- Metabolismo de lípidos e colesterol deteriorado. A nutrición xoga un papel fundamental.
Un diabético experimentado normalmente desenvolve un chamado corazón diabético. Isto significa que as súas paredes se descarnan, a insuficiencia cardíaca vaise desenvolvendo gradualmente.
Segundo a OMS, cada ano no mundo morren 2 millóns de persoas por diabete e as súas complicacións. A falta de apoio cualificado para o corpo, a diabetes conduce a varias clases de complicacións, destruíndo gradualmente o corpo humano.
As complicacións máis comúns son: gangrena diabética, nefropatía, retinopatía, úlceras tróficas, hipoglucemia, cetoacidosis. A diabetes tamén pode levar ao desenvolvemento de tumores cancerosos. En case todos os casos, un diabético morre, loita cunha enfermidade dolorosa, ou convértese nunha persoa real con discapacidade.
Que fan as persoas con diabetes? O Centro de Investigacións Endocrinolóxicas da Academia Rusa de Ciencias Médicas conseguiu facer un remedio que cura completamente a diabetes.
Actualmente está en marcha o programa federal "Nación saudable" no marco do cal este medicamento se entrega a todos os residentes da Federación Rusa e da CEI GRATIS . Para máis información, consulte o sitio web oficial de MINZDRAVA.
A mortalidade por ataque cardíaco con diabetes aumenta significativamente debido a procesos metabólicos e de recuperación no corpo.
En persoas sen metabolismo de carbohidratos prexudicadas e en diabéticos, os síntomas do infarto de miocardio poden variar significativamente. Moitas veces, todo depende da duración da enfermidade: canto máis longa sexa a duración da diabetes, menos se manifestan os síntomas dun ataque cardíaco, que moitas veces dificultan o diagnóstico.
O principal síntoma característico da perturbación circulatoria aguda do miocardio - dor torácica - na diabetes mellora está nivelado ou pode estar ausente do todo. Isto débese a que o tecido nervioso está afectado por niveis altos de azucre e isto leva a unha diminución da sensibilidade á dor. Debido a este factor, a mortalidade aumenta significativamente.
Isto é moi perigoso porque o paciente pode non prestar atención a unha leve dor á esquerda e pódese considerar a deterioración como un salto nos niveis de azucre.
Que síntomas pode preocuparse a un diabético se desenvolve un ataque cardíaco? O paciente pode ter en conta as seguintes condicións:
Segundo as estatísticas, a metade das persoas con diabetes mellitus (DM) desenvolven infarto de miocardio (MI). O infarto de miocardio e a diabetes son enfermidades perigosas que a miúdo se combinan. As características do curso da diabetes mellitus conducen ao engrosamento do sangue, ao estreitamento do lumen dos vasos sanguíneos e á deposición de colesterol nas súas paredes, polo que aumenta o risco de infarto de miocardio.En diabete, o paciente debe controlar constantemente a súa saúde.
O 82% dos diabéticos desenvolven enfermidades do sistema cardiovascular debido ao alto contido de azucre.
A diabetes é un dos principais factores de risco. A probabilidade de un ataque cardíaco con diabetes aumenta se están presentes as seguintes condicións:
- A aparición desta patoloxía nun dos parentes.
- Fumar. A adicción ao tabaco aumenta dúas veces a probabilidade de un ataque cardíaco. Un mal hábito leva a un deterioro rápido dos vasos sanguíneos e despois do diagnóstico da diabetes, cómpre esquecelo.
- Aumento da presión arterial. A hipertensión provoca un exceso de tensión do sistema cardiovascular.
- Exceso de peso. O tamaño da cintura nos homes é superior a 101 cm, e nas mulleres - 89 cm, fala de obesidade. O exceso de peso ameaza coa formación de placas ateroscleróticas e arterias obstruídas.
- Alta concentración de graxas no sangue.
Volver á táboa de contidos
O desenvolvemento dun ataque cardíaco con diabetes mellitus tipo 1 e 2 está asociado non só a un aumento do nivel de glicosa no corpo, senón tamén á insulina. Detéctase unha predisposición a un ataque cardíaco incluso en persoas con prediabetes, cando a tolerancia aos carbohidratos só se ve afectada. Isto débese ao metabolismo dos lípidos e ao papel da insulina neste proceso. En xeral, pódense distinguir as seguintes causas de ataque cardíaco na diabetes:
- un aumento dos niveis de graxa no sangue e estimulación da formación de corpos cetonas por falta de insulina,
- coágulos de sangue, engrosamento do sangue,
- a formación de proteína glicosilada debido á gran cantidade de glicosa no corpo,
- hipoxia debido á conexión de glicosa coa hemoglobina,
- división celular dos músculos vasculares lisos e a penetración de lípidos neles debido á liberación da hormona do crecemento - un antagonista da insulina.
Volver á táboa de contidos
Os principais síntomas dun ataque cardíaco en mulleres e homes con diabetes son:
- presionando dor no peito,
- náuseas, vómitos
- debilidade xeral
- falla do ritmo do latido cardíaco.
Non é posible parar a dor con nitroglicerina, dálle ao pescozo, ombros e mandíbula. A presenza de tales síntomas indica problemas cardíacos e permite unha asistencia puntual ao paciente. Non obstante, non sempre é fácil identificar un ataque cardíaco que se produce ante os antecedentes da diabetes. Independentemente do tipo de diabetes, a sensibilidade do paciente nos órganos internos diminúe, polo que o ataque cardíaco é indolor. Por iso, unha persoa non recibe o tratamento necesario, o que afecta negativamente o estado do músculo cardíaco e pode levar á súa rotura. O risco de enfermidades cardíacas en diabéticos tras un ataque cardíaco aumenta significativamente.
Ao primeiro sinal de infarto de miocardio, debes chamar a unha ambulancia.
Os primeiros auxilios para MI están reducidos ás seguintes manipulacións:
- poñer o paciente para que o corpo superior estea lixeiramente elevado,
- proporcionarlle a unha persoa a respiración gratuíta (soltar o colo, o cinto),
- proporcionar aire fresco
- controlar a presión arterial, a frecuencia cardíaca e a respiración,
- dálle ao paciente nitrolicerina e un sedante, por exemplo, infusión de valeriana.
Volver á táboa de contidos
Para detectar o infarto de miocardio e as súas complicacións úsanse os seguintes métodos de diagnóstico:
- Historia tomando. A intensidade, a duración, a natureza da dor, a duración do ataque acláranse.
- Electrocardiografía
- Análise xeral e bioquímica do sangue. Un aumento da ESR e un gran número de glóbulos brancos indica un proceso inflamatorio e a formación de cicatrices.
- Ecocardiografía. Realízase se os datos obtidos por electrocardiografía non son suficientes para facer un diagnóstico. O método permite detectar isquemia e angina pectorais.
- Radiografía X Unha radiografía do peito mostrará o estado dos pulmóns e a presenza de complicacións de MI.
Volver á táboa de contidos
Para normalizar o estado do paciente, evitar a recaída e o desenvolvemento de complicacións, é necesario:
- normalizar os niveis de glicosa no corpo,
- baixa a presión arterial a 130/80 mm RT. Art.,
- menor colesterol
- delgade o sangue.
Volver á táboa de contidos
Independentemente do tipo de diabetes, móstranse a insulina terapéutica. Utilízase insulina de acción curta. Non se poden tomar medicamentos que reducen o azucre procedente do grupo sulfonilurea ou arxila, por exemplo a metformina, no período agudo. Para diluír o sangue e eliminar coágulos de sangue, recóllense camas. Tamén se usan medicamentos antihipertensivos e glicósidos cardíacos. O tratamento farmacéutico é menos eficaz que o cirúrxico e lévase en presenza de contraindicacións para a cirurxía. O restablecemento rápido e eficaz do fluxo sanguíneo permite a angioplastia e o stenting vascular.
O infarto de miocardio na diabetes é un fenómeno perigoso que pode levar á morte. A dieta tras MI é unha parte indispensable da terapia. A táboa nº 9 está prescrita para pacientes con diabetes mellitus que sufriron un ataque cardíaco.Os primeiros días despois da MI, o alimento debería estar composto de verduras, excepto patacas e cereais, excepto a sêmola e o arroz. O sal está prohibido durante este período.
Preséntase unha dieta estrita para pacientes en estado grave en caso de alto risco de complicacións ou reaparición dun ataque cardíaco.
As seguintes regras axudan a construír alimentos:
- a dieta debe ser baixa en calorías
- están prohibidos alimentos ricos en colesterol, alimentos con graxas animais, incluídos produtos lácteos, comidas de carne, graxas,
- están prohibidos os hidratos de carbono simples que forman parte do azucre e dos produtos de repostería,
- cacao, café e especias son eliminados da dieta
- o uso de chocolate, té, líquido e sal é limitado,
- están prohibidos os fritos.
Volver á táboa de contidos
Para previr a patoloxía cardíaca e a aparición dun ataque cardíaco na diabetes, recoméndase cumprir as seguintes regras:
- Siga unha dieta prescrita despois do diagnóstico de diabetes. Unha nutrición adecuada permite controlar o azucre e o colesterol.
- Deixar de fumar e deixar de beber bebidas alcohólicas de calquera forza.
- Mover máis. Calquera actividade física é útil: camiñar no parque, substituír o ascensor por unha escaleira, ir ao ximnasio.
- Non limite a inxestión de fluídos.
- Evite o estrés. O estrés nervioso afecta negativamente ao corazón de calquera persoa, independentemente da presenza de diabetes.
Na diabetes mellitus, a principal causa de calquera complicación é un aumento da glicosa no corpo. O control do azucre e a normalización da glicosa mediante o estilo de vida e os medicamentos son a principal medida para previr os ataques cardíacos. A cancelación de drogas non autorizada ou os cambios de dosificación, o descoido das regras nutricionais, a falta de renuncia aos malos hábitos ameaza non só a saúde humana, senón tamén a súa vida.
Weismann, Michael Diabetes. Todo o que ignoraron os médicos / Mikhail Weisman. - M .: Vector, 2012 .-- 160 páx.
Kazmin V.D. Tratamento da diabetes con remedios populares. Rostov-on-Don, Editorial Vladis, 2001, 63 páxinas, circulación 20.000 exemplares.
Akhmanov, Diabetes de Mikhail. Todo está baixo control / Mikhail Akhmanov. - M .: Vector, 2013 .-- 192 páx.

Déixeme presentarme. Chámome Elena. Levo máis de 10 anos traballando como endocrinólogo. Creo que actualmente son un profesional no meu campo e quero axudar a todos os visitantes do sitio a resolver tarefas complexas e non así. Recóllense e procesan coidadosamente todos os materiais do sitio para transmitir o máximo posible toda a información necesaria. Antes de aplicar o descrito no sitio web, é sempre necesaria unha consulta obrigatoria con especialistas.
Formas de patoloxía
Existen dúas formas principais da considerada patoloxía cardíaca, que teñen unha serie de características distintivas e poden detectarse durante medidas diagnósticas adicionais.
As formas da enfermidade son as seguintes:
- Hipertrofia excéntrica, que se produce na maioría dos casos e caracterízase pola formación de engrosamento na parte inferior ou superior do septo do ventrículo esquerdo. Nalgúns casos, o grosor da partición é de 55 mm.
- Forma simétrica de patoloxía, na que se notan cambios marcados no estado do septo do ventrículo esquerdo, funcionamento deficiente, aparición de signos de trastornos diastólicos.
Estas dúas formas de hipertensión miocardial ventricular esquerda están determinadas para que o cardiólogo poida prescribir un réxime de tratamento específico con maior confianza no alto rendemento. Así mesmo, tal división fai posible suxerir un maior agravamento da patoloxía.
Como calquera outro tipo de trastornos cardiolóxicos, a patoloxía en cuestión require un efecto terapéutico inmediato, xa que na súa ausencia ou insuficiencia existe unha alta probabilidade de que se deteriore rápido o estado do músculo cardíaco co seu forte debilitamento e diminución da funcionalidade. Esta é unha manifestación perigosa de numerosas complicacións e un perigo para a vida do paciente.

Na fase inicial da enfermidade, pode que os signos de hipertrofia non aparezan ou non aparezan na medida en que se detectarán de forma oportuna. A presenza desta patoloxía adoita detectarse durante un exame médico preventivo ou no diagnóstico doutra enfermidade.
As manifestacións de cambios patolóxicos na condición do ventrículo esquerdo poden ser invisibles para o paciente. Non obstante, incluso unha hipertrofia moderada, na que todos os síntomas característicos non son demasiado pronunciados, pode ter as seguintes manifestacións:
- trastornos do sono
- fatiga,
- diminución do nivel e calidade do rendemento,
- a aparición de "moscas" ante os ollos,
- aumento da somnolencia
- fatiga rápida incluso con cargas menores de calquera tipo - psicolóxicas, emocionais e físicas,
- debilidade muscular.
Os síntomas enumerados poden variar lixeiramente dependendo da fase do proceso actual, así como na presenza de enfermidades orgánicas ou funcionais correntes paralelas.
Os síntomas da patoloxía cardíaca considerada poden variar entre diferentes pacientes, nalgúns casos, o que é máis típico para a debilidade xeral do paciente, por un longo curso doutras lesións do corpo e unha diminución do nivel de inmunidade, as manifestacións da enfermidade son especialmente fortes: o paciente séntese débil incluso cando realiza actividades diarias, aumenta. nivel de actividade, durmindo constantemente cun sono nocturno de mala calidade.
Existe unha división da patoloxía en consideración en tres etapas principais, nas que as manifestacións poden variar algo tanto no grao de manifestación como na súa intensidade, e en combinación entre si.
- fase de compensación
- fase de subcompensación,
- descompensación.
As etapas da enfermidade enumeradas poden diferir de síntomas característicos (na fase de subcompensación, as manifestacións da patoloxía son máis pronunciadas, reducindo a calidade da vida cotiá), así como o grao de tolerancia que teñen aos pacientes. Ao aplicar métodos e medicamentos terapéuticos, as manifestacións reducen a súa gravidade, obsérvase a estabilización da condición do paciente.
Signos dun ataque cardíaco nos homes
- Insuficiencia cardíaca. Un ataque cardíaco dana o lado esquerdo do corazón. Como resultado, esta área encóllese mal debido á aparición dunha cicatriz. Redúcese a expulsión sanguínea, prodúcese un estancamento e un mal aporte de sangue aos órganos internos.
- Edema pulmonar. Como consecuencia da enfermidade, a falta de respiración aparece, aparece unha tose.
- Aritmia. Ocorre no estómago esquerdo do corazón, bloqueando as pernas do feixe de His e a fibrilación dos ventrículos cardíacos.
- Trombose Os coágulos de sangue esténdense por todo o corpo ata o cerebro, que é a principal causa da isquemia.
- Descanso cardíaco Ocorre como resultado dun aumento da presión arterial sobre un músculo cardíaco danado.
Os efectos a longo prazo caracterízanse por efectos menos destrutivos sobre o corpo. Estes inclúen:
- Cardiosclerose O resultado é un deterioro da circulación sanguínea.
- Insuficiencia ventricular esquerda. Os principais signos da patoloxía son o asma cardíaco e a circulación sanguínea alterada.
- Aritmia. Pode haber 2 tipos de bloques sinoatriales atrioventriculares.
- Pericardite. É un proceso inflamatorio da membrana serosa do órgano cardíaco.
O aneurisma cardíaco, a síndrome postinfarctica, a tromboendocardite, os cambios neurotróficos no miocardio poden desenvolverse. As consecuencias provocarán máis coágulos de sangue, o sistema cardiovascular deteriora, aumenta o risco de ruptura cardíaca.
Ao facer unha dieta, siga algunhas regras:
- A cantidade de graxa no alimento debe ser mínima,
- Inclúe marisco no menú,
- Use aceite de oliva para cociñar
- Coma máis verduras, froitas,
- Non consumes manteiga,
- Reducir a cantidade de sal e ácidos graxos.
A nutrición dietética para un ataque cardíaco consta de 3 etapas:
- Período agudo.
- Período subagudo.
- Días de cicatrices.
Nas dúas primeiras semanas recoméndase comer alimentos facilmente dixeribles: produtos lácteos azos, sopas con pouca graxa, verduras fervidas, mingau fervido líquido. Durante este período, é necesario excluír completamente da dieta sal, graxos, fritos, afumados, produtos de fariña e doces. A dieta para os homes debe consistir en alimentos con poucas calorías: puré de froitas, verduras, cereais lixeiros, té, mel.
No período subagudo está prohibido o uso: té, café, especias, chocolate, alcol, manteiga. A base dos alimentos da dieta son as froitas e os cereais.

Recoméndase comer en racións pequenas aproximadamente seis veces. O valor enerxético do menú diario debería estar dentro de 1100 kcal.
Durante o período de cicatrización, a dieta debe estar composta por hidratos de carbono e proteínas, os alimentos graxos e o sal deben excluírse.
O menú diario pode incluír froitas, froitos secos, ensaladas de verdes, tipos de carne e peixe con graxa baixa, puré de verduras, arroz, queixo cottage, marisco, caldo de cadeiras de rosa. Durante este período, é necesario aumentar o contido calórico da dieta ata 2200 kcal por día, reducir o número de comidas ata 4 veces. Para normalizar os procesos metabólicos no corpo, debes beber auga limpa polo menos 1,5 litros por día.
Como se produce un ataque cardíaco?
Que é un ataque cardíaco? Isto non é máis que a morte do miocardio tras un cesamento agudo da circulación sanguínea nunha determinada parte do mesmo. Os cambios ateroscleróticos en diversos vasos, incluídos os vasos miocárdicos, preceden a un desenvolvemento a longo prazo do ataque cardíaco. O índice de mortalidade por ataque cardíaco no noso tempo segue sendo bastante elevado e ascende a aproximadamente o 15-20%.
A aterosclerose é a deposición de graxa na parede vascular, o que finalmente leva ao peche completo do lumen da arteria, o sangue non pode seguir adiante. Tamén existe a posibilidade de rasgar un anaco de placa graxa formada no vaso con posterior desenvolvemento de trombose. Estes mecanismos levan a un ataque cardíaco.
Algúns factores levarán ao rápido desenvolvemento da aterosclerose. Nomeadamente:
- sobrepeso
- xénero masculino
- hipertensión arterial
- fumar
- violación do metabolismo lipídico,
- diabetes mellitus
- dano renal
- predisposición hereditaria.
Que pílulas de hipertensión podo beber con diabetes?
A diabetes mellitus é unha enfermidade do sistema endócrino, na que a absorción de glicosa polo corpo está prexudicada, o que leva a graves consecuencias. Se unha persoa ten dous diagnósticos ao mesmo tempo: diabetes e hipertensión, entón ten que ter coidado coa elección dos medicamentos e levar un estilo de vida especial.

Con diabetes, fórmase unha falta absoluta ou relativa de insulina no corpo, por mor da que se forma unha hiperglicemia, o metabolismo e a absorción de hidratos de carbono, proteínas, graxas e minerais son perturbados. Esta é unha enfermidade crónica causada pola predisposición xenética dunha persoa.
Hai dous tipos de diabetes:
- O primeiro tipo.O páncreas non produce en absoluto nin produce unha pequena cantidade de hormona insulina. O diagnóstico faise a unha idade temperá. Esta é unha enfermidade dependente da insulina.
- O segundo tipo. Desenvólvese na idade adulta en persoas que conducen un estilo de vida inactivo e teñen sobrepeso. O páncreas non produce a cantidade necesaria de insulina ou a insulina producida non é absorbida polo corpo. Para a diabetes tipo 2, a probabilidade de herdar a enfermidade é alta.
Hai dúas posibles razóns polas que aumentan os niveis de azucre no sangue:
- De hidratos de carbono que proveñen dos alimentos ao corpo.
- Da glicosa que entra no sistema circulatorio dende o fígado.
Hipertensión e diabetes
Para alguén con diabetes, a presión arterial alta (BP) está chea de terribles consecuencias. A presión arterial alta aumenta a probabilidade de golpe repentino ou ataque cardíaco. Ademais, pode producirse insuficiencia renal, pode producirse cegueira, desenvolver gangrena con maior amputación.
Con diabetes tipo 1, a hipertensión non se forma de inmediato, senón coa idade. O motivo principal para isto é o dano renal (nefropatía diabética). Por este motivo, a hipertensión avanza no 80% dos diabéticos tipo 1. O 20% restante ten idade avanzada, sobrepeso, tensión nerviosa e estrés.
Primeiros auxilios para un ataque cardíaco con diabetes
Para eliminar un ataque cardíaco causado pola diabetes mellitus a tempo, cómpre entender como se deben levar a cabo os primeiros auxilios. Os médicos recomendan tales manipulacións:
- O paciente ten que deitarse por si só para que a súa parte superior leve lixeiramente cara arriba. Moitas veces, os pacientes non poden facelo por si mesmos, polo que deben facelo os que se atopen preto.
- Unha persoa debe asegurar un subministro constante de aire fresco. Para iso, abra a xanela, ventila a sala, elimina o cinto e solta a gravata.
- Necesario constantemente para controlar o nivel de presión arterial e frecuencia cardíaca.
- Se é posible, o paciente debe tomar nitroglicerina ou algún corazón medicinal sedativo. En primeiro lugar, trátase da infusión de valeriana.
Grazas ás accións anteriores, é posible salvar a vida dun enfermo que ten unha enfermidade como o infarto de miocardio con diabetes mellitus.
Factores clave de risco
O 82% de todos os pacientes con esta enfermidade ocorre nunha variedade de enfermidades cardíacas con diabetes. O risco deste efecto aumenta significativamente cando se producen os seguintes factores:
- A presenza de enfermidades cardiovasculares en familiares próximos. Isto indica unha predisposición xenética, debido a que os xenes defectuosos adoitan transmitirse de pais a fillo.
- Algúns hábitos perigosos. En primeiro lugar, isto é aplicable ao tabaquismo, o que pode duplicar a posibilidade de ter un problema. Isto débese a que hai un desgaste bastante intenso dos barcos.
- Aumento da presión arterial (BP). Calquera tipo de hipertensión contribúe a que exista un estrés excesivo de todo o sistema cardiovascular.
- O exceso de peso, provocando este ou aquel grao de obesidade. Se a cintura dun home supera os 101 centímetros e a muller dos 89 centímetros, paga a pena comezar unha loita con sobrepeso. Na maioría das veces, o exceso de peso é a formación de placas ateroscleróticas nos vasos que obstruen os vasos.
- Concentración excesiva de graxas no sangue. A súa consecuencia é o engrosamento do sangue e a formación de placas de colesterol.
Así, o infarto de miocardio na diabetes é un problema común ao que hai que preparalo.
Grupo de risco
Se tes diabetes, observa os síntomas seguintes, está automaticamente en risco.As túas posibilidades de infarto de miocardio son moitas veces maiores que outras persoas sen diabetes.
- A diabetes en si xa é un factor de risco.
- O infarto de miocardio nun dos teus familiares (ata 55 anos en mulleres e ata 65 anos en homes) aumenta considerablemente a probabilidade de un ataque cardíaco no seu caso.
- Fumar 2 veces aumenta a probabilidade de un ataque cardíaco. Contribúe ao rápido desgaste dos vasos sanguíneos. Os perigos do tabaquismo na diabetes descríbense con máis detalle aquí.
- A hipertensión arterial ou a hipertensión arterial leva ao exceso de cerebro dos vasos sanguíneos.
- Se a circunferencia da cintura supera os 101 cm para un home e máis de 89 cm para a muller, entón isto indica obesidade central, aumento do colesterol "malo", risco de placas ateroscleróticas e obstrución das arterias coronarias.
- Os baixos niveis de bo colesterol afectan negativamente o funcionamento do sistema cardiovascular.
- Os niveis elevados de triglicéridos (graxas) no sangue levan a enfermidades cardíacas.
De todo isto podemos concluír que a diabetes é o noso inimigo número un e debemos combatela en primeiro lugar.
Nutrición despois dun ataque cardíaco
Despois dun ataque cardíaco con diabetes, debes cumprir a táboa estándar número 9. Esta nutrición é a que cumpre plenamente os requisitos dietéticos das enfermidades coronarias. Ademais, seguindo constantemente esta dieta, podes esquecer os problemas cardíacos durante moito tempo. Os principios da dieta:
- a nutrición debe estar completa,
- ten que absterse de hidratos de carbono rápidos,
- As graxas animais deben excluírse
- a comida debe cumprir un réxime estrito,
- control continuo dos niveis de glicosa,
- control do colesterol.
A nutrición é o punto de partida que pode afectar o curso da enfermidade, reducir o risco de complicacións despois dun ataque cardíaco ou, pola contra, aumentala se non se segue a dieta. A mortalidade tras un ataque cardíaco depende en gran medida da nutrición.
A dieta despois de que o paciente danou o miocardio do corazón é unha parte esencial da terapia. En primeiro lugar, os médicos nos primeiros días prohibían que unha persoa consumise sal. Ademais, durante este período, recoméndase só o uso de verduras. Permítense patacas e varios cereais, agás a sêmola e o arroz.
Na dieta nº 9 descríbense todas as características da nutrición humana que sufriu un infarto de miocardio. Se hai risco de recaída, os médicos poden recomendar normas máis estritas para comer alimentos.
As regras básicas de nutrición despois da infección en diabetes son:
- A dieta do paciente debe ser baixa en calorías. Pódese consumir carne en casos especiais.
- Está prohibido comer alimentos ricos en colesterol. Tampouco se recomenda a comida con graxas animais. Isto aplícase a carne e produtos lácteos, xunto con unha variedade de brotes.
- É importante limitar a inxestión de hidratos de carbono simples. Son capaces de entender o azucre no sangue humano.
- O mellor é excluír da dieta o cacao, o café e as especias. Neste contexto, cómpre limitar o uso de té, chocolate, líquidos e sal.
- Os alimentos fritos tamén poden provocar un ou outro síntoma adverso, polo que cómpre abandonalos.
A diabetes mellitus é unha enfermidade perigosa, xa que pode provocar o desenvolvemento de consecuencias bastante graves que afectan a vida e a saúde humana. É por iso que é extremadamente importante cumprir estrictamente todas as recomendacións do médico e someterse periodicamente a un exame completo dos órganos e sistemas do corpo.