Enfermería de pancreatite
Despois de identificar os problemas do paciente e desenvolver as súas accións en función destes problemas, a enfermeira continúa coa implementación de intervencións de enfermaría.
Normas para a atención de pacientes con pancreatite aguda:
O paciente necesita ser urxente hospitalizado nun hospital cirúrxico. No período agudo, o paciente debe observar repouso na cama. No futuro, cunha mellora das condicións xerais, é necesario limitar a actividade física ata a recuperación.
É necesaria unha abstinencia completa de comer dentro de 1-4 días.
Nos primeiros 2-3 días de xaxún, pode beber auga fervida ou mineral a temperatura ambiente (4-5 vasos ao día) ou un caldo de rosa salvaxe (1-2 vasos ao día).
Precísase frío na parte superior do abdome e no hipocondrio dereito (para reducir a secreción do páncreas).
En presenza de calafríos, o paciente debe estar envolto e poñer unha almofada de calefacción nos pés.
O seguimento realízase para a inxestión completa e oportuna de medicamentos prescritos polo médico (antiproteolíticos, analxésicos, antiespasmódicos, anticolinérxicos, etc.).
Débese evitar o estrés psicolóxico. O paciente non debe preocuparse e estar molesto.
Creación de condicións para un sono profundo e completo. A duración do sono debe ser de polo menos 8 horas ao día.
É necesario vixiar a frecuencia de pulso, a presión sanguínea, a temperatura corporal, a tolerancia dos alimentos, as feces (frecuencia, consistencia).
Cumprimento da dieta. Despois do final do período de fame, ao paciente prescríbelle unha dieta nº 5 (ver sección "Dietas para enfermidades do sistema dixestivo") cunha cantidade bastante reducida de proteínas, graxas e hidratos de carbono. É necesario limitar os alimentos que conteñan fibra grosa, aceites esenciais, especias, caldos fortes, fritos. Recomendamos alimentos quentes, ao vapor, cocidos, puré. Exclúense os alimentos moi quentes e moi fríos.
Para evitar o desenvolvemento de pancreatite crónica, recoméndase ao paciente unha dieta equilibrada, exclusión da dieta de bebidas alcohólicas, alimentos graxos, picantes e doces, tratamento oportuno de enfermidades do sistema dixestivo.
Coidados de enfermaría por pancreatite crónica:
1. Durante a pancreatite, o paciente debe observar estrictamente e necesariamente o descanso na cama. Ao recuperarte e estabilizarte, necesitarás limitar a actividade física de 1 a 4 días, debes excluír completamente a inxestión de calquera alimento. Os primeiros 2 - 3 días ao paciente só se lle dá auga fervida ou auga mineral, só quentada a temperatura ambiente (a súa cantidade por día é de 4 a 5 vasos), é mellor beber unha decocción de cadeiras de rosa (tómanse 1-2 vasos durante todo o día).
No proceso de enfermar con pancreatite crónica, a enfermeira necesita poñer un arrefriado na metade superior do peito e no hipocondrio dereito (isto reducirá a secreción de encimas da glándula). Se o paciente está arrefriado, entón envólvense cunha manta e colócanlle aos pés un quente, envolto nun cojín de calefacción.
2. Un paciente con pancreatite crónica necesita un sono completo e saudable, cuxa duración debería ser como mínimo de 8 horas ao longo do día. O pulso e a frecuencia son constantemente controlados, mídese a presión arterial, preferentemente en ambas as mans, a temperatura corporal na axila, a tolerancia ao alimento tomado por unha persoa, a frecuencia das funcións fisiolóxicas (feces) e a súa consistencia.
Na pancreatite crónica, a dieta é obrigatoria, é un compoñente importante do proceso de tratamento. Despois dun período de fame, ao paciente prescríbelle unha dieta baixo o número 5, que contén unha cantidade reducida de proteínas, o contido de graxas e carbohidratos no alimento, que basicamente descompón o ferro, diminúe. A enfermeira ten que vixiar a restrición da inxestión de alimentos que conteña fibra grosa (vexetal), no que están presentes aceites esenciais e especias, está contraindicada, os caldos fortes e especialmente os fritos en aceite ou graxa son limitados. Na pancreatite crónica, recoméndase consumir alimentos quentes ao vapor, podes asar e sempre purificar. Será necesario excluír completamente os pratos quentes da neveira ou sen quecemento.
3. A ameaza potencial para a saúde é a falta de información sobre a enfermidade. No proceso de enfermaría, é importante unha conversa, durante a cal o paciente aprende sobre a súa enfermidade, a prevención da exacerbación, requírese literatura adicional que proporciona a persoa. A miúdo hai dificultades para a adopción de condicións dietéticas, son os culpables os fundamentos e os hábitos predominantes, que a miúdo se desenvolven ao longo dos anos. As conversas dirixidas a explicar a importancia da dieta e adherirse á dieta, a súa importancia na pancreatite crónica axudará. A enfermeira debe animar constantemente ao paciente a seguir unha dieta e controlar a transmisión por familiares.
Na pancreatite crónica, o alimento líquido debe descartarse debido á ameaza de aspiración de vómitos nas vías respiratorias. Os alimentos son necesariamente suaves e semi-líquidos, en pequenas porcións e á vez convenientes para o paciente. Debido ao risco de aspiración por vómitos, o paciente ten comunicación de urxencia cunha enfermeira. Preto debe haber tanques para eles, un jarro de auga limpa e servilletas. En caso de vómitos, deberase prestar asistencia puntual. Segundo o médico en atención de enfermaría, o paciente debe recibir antiemeticos.
4. Para eliminar a dor prescrita polo médico, proporcione a dose prescrita de medicamentos (preparados de belladonna: Besalol, Belalgin)
5. Informar o paciente sobre o seu estado de saúde. Configura psicolóxicamente o paciente para unha rápida recuperación. Explique aos familiares a importancia do contacto emocional positivo. Selección de folletos informativos.
6. Prevención de posibles complicacións: dieta, tratamento oportuno de procesos crónicos no corpo, rexeitamento de malos hábitos.
• todas as receitas do médico.
• Manter un diario de alimentos.
• Explique a importancia da dieta.
Para tratar a pancreatite deben tomarse os seguintes medicamentos:
Cimetidina, gastrocedina, gastrocepina
Trasilol, contraal, proudox
Por regra xeral, aos pacientes con pancreatite crónica non se lles mostra intervención cirúrxica. Non obstante, con dor severa que non se pode tratar con drogas, e especialmente coa forma pseudotumora da pancreatite crónica, recoméndase unha operación chamada esfinterotomia (disección e expansión da saída do conduto pancreático).

Condicións xerais para escoller un sistema de drenaxe: o sistema de drenaxe está seleccionado segundo a natureza do protexido.

Soporte de madeira dunha única columna e métodos de fortalecemento de soportes angulares: soportes VL - estruturas deseñadas para manter os fíos á altura necesaria sobre o chan, auga.

Organización da escorrentía das augas superficiais: a maior cantidade de humidade do planeta evapora da superficie dos mares e océanos (88 ‰).
Factores etiolóxicos (causais) da enfermidade
A pancreatite é unha enfermidade polietiolóxica. As principais causas da súa aparición poden ser os procesos patolóxicos en órganos asociados anatómicamente e fisioloxicamente co páncreas (estómago, sistema biliar, duodeno, vasos principais - o tronco celíaco e as súas ramas), o alcolismo, a desnutrición e os efectos de preparados farmacolóxicos e produtos químicos. .
As principais causas da pancreatite aguda son:
- colelitiasis
- alcoholismo
Ademais, as razóns poden ser:
- o efecto das drogas (tetraciclinas, ciclosporinas, corticoides, inhibidores da ACE e outros),
- lesións abdominais
- violación do metabolismo lipídico,
- hipercalcemia,
- herdanza
- división do páncreas,
- enfermidades virais (infección por citomegalovirus, virus da hepatite),
- SIDA
- embarazo
Clasificación de pancreatite
Pola natureza e duración do proceso inflamatorio distínguense pancreatite aguda e crónica.
Á súa vez, a pancreatite aguda divídese en:
- pancreitis aguda edemática (intersticial),
- pancreatite reactiva,
- pancreatite aguda estéril
que, á súa vez, segundo a localización da inflamación divídese en:
A prevalencia de pancreatite é:
- pequena focal
- focal grande
- e subtotal.
En forma de lesións necróticas, a pancreatite divídese en:
A pancreatite crónica divídese por razón etiolóxica en:
- alcohólico
- cálido
- hereditaria
- medicinal
- idiopática (etioloxía descoñecida).
Segundo as características morfolóxicas, hai:
- obstructiva
- purulento
- calcificando
- inflamatoria infiltrativa
- pancreatite crónica fibro-esclerótica.
Manifestacións clínicas
Os principais síndromes clínicos da pancreatite son:
- dor
- dispéptico
- síndrome de trastorno vascular
- síndrome de toxemia
- síndrome de fallo de órganos
É máis, as tres últimas síndromes aparecen co desenvolvemento dunha pancreatite destrutiva.
A dor normalmente ocorre ás poucas horas despois da inxesta ingesta de alimentos graxos ou alcol e ten unha natureza intensa, a principal localización da dor é a rexión epigástrica e o hipocondrio esquerdo, pódese dar dor á parte inferior das costas e á rexión do omoplato esquerdo.
A síndrome da dor normalmente mantense con trastornos dispepticos, náuseas e vómitos. O vómito repítese a miúdo sen alivio.
A síndrome de trastornos vasculares redúcese a trastornos hemodinámicos, hipotensión (baixar a presión arterial) e taquicardia. Tamén poden aparecer trastornos microcirculatorios locais, expresados na aparición de manchas roxas na cara e na pel do corpo.
A síndrome de Toxemia normalmente aparece 2-3 días despois do inicio da enfermidade e caracterízase por síntomas de intoxicación xeral do corpo: palidez, debilidade, letarxia, febre. Despois da toxemia, prodúcese unha falla de órgano, inicialmente danos tóxicos nos riles e fígado, e en casos graves, a falla do sistema pulmonar, do sistema nervioso central, dos sistemas endocrinos e cardiovasculares.
Diagnóstico de pancreatite
Para diagnosticar a pancreatite utilízanse métodos instrumentais e de laboratorio. Os métodos instrumentais inclúen: ecografía, TC (tomografía computada), tomografía computada magnética (RM). As probas de laboratorio son moi informativas no diagnóstico, é dicir, a determinación de amilase, lipase, péptido activado con tripsina en sangue, así como a determinación de diástase e trypsinóxeno-2 na urina. Os valores das enzimas anteriores mantéñense aumentados durante moito tempo.
Complicacións
Hai complicacións precoz e tardía da pancreatite. As primeiras complicacións inclúen:
- ictericia, xénese mecánica,
- hipertensión portal
- hemorragia intestinal
- pseudocistas e quistes de retención.
As complicacións tardías inclúen:
- steatorrhea (graxa nas feces),
- estenosis duodenal,
- encefalopatía
- anemia
- infeccións locais
- osteomalacia.
Nutrición dietética para pancreatite
A nutrición dietética na pancreatite aguda e a exacerbación das crónicas ten como obxectivo limitar a inxestión de alimentos pola boca, incluso a inxestión de auga alcalina queda cancelada. Os pacientes están en nutrición parenteral durante 2-5 días. Entón gradualmente comeza a introducir produtos, observando os principios de aforro mecánico e químico. A dieta expándese co paso do tempo e aumenta gradualmente a cantidade de alimentos introducidos e o seu contido en calorías. A nutrición oral comeza con pequenas doses de alimentos líquidos (sopas mucosas, purés de vexetais, porridas mucosas). Preséntase unha dieta fraccionada, a comida prepárase exclusivamente ao vapor ou como resultado da cociña. Está prohibido tomar alimentos que causen flatulencias, así como picantes, graxos, fritos, picantes, enlatados, así como a inxestión de bebidas carbonatadas e cafeinizadas.
Tratamento de pancreatite
O tratamento da pancreatite inclúe o nomeamento de métodos conservadores e cirúrxicos. Na pancreatite reactiva aguda, acompañada de síntomas de irritación peritoneal e síntomas dun "abdome agudo", prescríbese unha cirurxía de urxencia. Coa hospitalización planificada realízase un curso de terapia conservadora, dirixido a corrixir a deficiencia enzimática, aliviar a dor, e coa forma edematosa de pancreatite e necrose pancreática infectada, realízase antibioterapia.
Durante a terapia conservadora, prescríbense os seguintes grupos de drogas:
- antibióticos (amplo espectro)
- bloqueadores de bombas de protóns
- bloqueadores de histamina H2,
- antiácidos
- analxésicos non estupefacientes
- antiespasmódicos
- antipsicóticos.
Enfermidades asociadas
A maioría das veces, a pancreatite vai unida a algúns procesos inflamatorios de órganos próximos, como gastrite (especialmente asociada a Helicobacter), duodenite, úlcera péptica e úlcera duodenal, colecistite, ademais, a diabetes páncreas pode desenvolverse con pancreatite.
As consecuencias da pancreatite
A pancreatite caracterízase por un curso abortivo, é dicir, resolución independente e implicación completa dos procesos inflamatorios, o que pode levar a unha mellora da condición e recuperación completa. Isto é característico da forma edematosa da enfermidade. En aproximadamente o 20% dos casos, prodúcese unha xeneralización do proceso, mentres que os cambios destrutivos no páncreas comezan a ser malignos. O desenvolvemento dunha falla de órganos múltiples pode levar á inevitabilidade da morte.
 Para comezar, a enfermeira debería notificarlle ao paciente que a enfermidade representa unha ameaza importante para a súa saúde. Así, o paciente ten que explicar que a pancreatite aguda está chea de complicacións graves e indicar que medidas preventivas deben adoptarse para protexerse de exacerbacións repetidas da enfermidade.
Para comezar, a enfermeira debería notificarlle ao paciente que a enfermidade representa unha ameaza importante para a súa saúde. Así, o paciente ten que explicar que a pancreatite aguda está chea de complicacións graves e indicar que medidas preventivas deben adoptarse para protexerse de exacerbacións repetidas da enfermidade.
Se é necesario, o proceso de enfermaría inclúe proporcionar ao paciente un conxunto de literatura relevante de non ficción que describe a enfermidade.
Enfermería por pancreatite aguda
O proceso de enfermaría inclúe a restricción do paciente nos alimentos (especialmente se se diagnostica dor grave). Explican que medicamentos para a dor hai que tomar e canto paga a pena facelo. O persoal proporciona coidados e control regular para que o paciente bebe comprimidos e tome inxeccións en tempo e forma.
 Debido a que os pacientes deben adherirse a unha dieta estrita, o proceso de enfermaría na pancreatite aguda inclúe un peso de pacientes dúas veces por semana para controlar a súa posible perda de peso.
Debido a que os pacientes deben adherirse a unha dieta estrita, o proceso de enfermaría na pancreatite aguda inclúe un peso de pacientes dúas veces por semana para controlar a súa posible perda de peso.
Se, debido a restricións dietéticas, os pacientes presentan debilidade xeral, o persoal de enfermaría deberá:
- apoiar ao paciente en moverse
- acompañar procedementos,
- realizar coidados do paciente e hixiene persoal.
Intervencións de enfermaría por pancreatite aguda
Se o paciente se nega a tomar auga e comida (poden provocarlle vómitos ou náuseas), o persoal deberá explicarlle ao paciente a necesidade de tales medidas.
O persoal debe manter unha conversa explicativa cos familiares, contar o que pode e non debe usar os pacientes con pancreatite aguda e supervisar a súa transmisión durante o tratamento.
O persoal médico xuvenil proporciona aos pacientes comida semilíquida e branda, que se divide en pequenas porcións. O persoal tamén controla que o paciente bebe polo menos dous litros de líquido ao día (pode ser leite, auga mineral sen gas e outras bebidas).
 Dado que os pacientes con pancreatite aguda sempre teñen un risco importante de aspirar a vómitos, sempre se lles deberá proporcionar unha comunicación de emerxencia co persoal.
Dado que os pacientes con pancreatite aguda sempre teñen un risco importante de aspirar a vómitos, sempre se lles deberá proporcionar unha comunicación de emerxencia co persoal.
O persoal coloca contedores especiais para vómitos, toallitas e recipientes de auga preto da cama do paciente.
O proceso de enfermaría tamén inclúe a intervención para a pancreatite aguda con vómitos; deben proporcionarlle ao paciente antieméticos prescritos polo médico.
A enfermaría é un atributo esencial da recuperación exitosa de pacientes con pancreatite aguda.
 Durante unha exacerbación da pancreatite crónica, o paciente debe observar estrictamente e necesariamente descanso na cama. Ao recuperarte e estabilizarte, necesitarás limitar a actividade física de 1 a 4 días, debes excluír completamente a inxestión de calquera alimento. Os primeiros 2 - 3 días ao paciente só se lle dá auga fervida ou auga mineral, só quentada a temperatura ambiente (a súa cantidade por día é de 4 a 5 vasos), é mellor beber unha decocción de cadeiras de rosa (tómanse 1-2 vasos durante todo o día).
Durante unha exacerbación da pancreatite crónica, o paciente debe observar estrictamente e necesariamente descanso na cama. Ao recuperarte e estabilizarte, necesitarás limitar a actividade física de 1 a 4 días, debes excluír completamente a inxestión de calquera alimento. Os primeiros 2 - 3 días ao paciente só se lle dá auga fervida ou auga mineral, só quentada a temperatura ambiente (a súa cantidade por día é de 4 a 5 vasos), é mellor beber unha decocción de cadeiras de rosa (tómanse 1-2 vasos durante todo o día).
No proceso de enfermar con pancreatite crónica, a enfermeira necesita poñer un arrefriado na metade superior do peito e no hipocondrio dereito (isto reducirá a secreción de encimas da glándula). Se o paciente está arrefriado, entón envólvense cunha manta e colócanlle aos pés un quente, envolto nun cojín de calefacción.
O proceso de enfermaría inclúe un seguimento constante da aplicación completa e, o máis importante, a oportuna prescrición médica e a toma de medicamentos (estes son antiproteolíticos, analxésicos, antiespasmódicos e anticolinérxicos). O paciente debe estar protexido de experiencias psicolóxicas e de estrés, excitación e factores irritantes.
Un paciente con pancreatite crónica necesita un sono completo e saudable, cuxa duración debería ser como mínimo de 8 horas ao longo do día. O pulso e a frecuencia son constantemente controlados, mídese a presión arterial, preferentemente en ambas as mans, a temperatura corporal na axila, a tolerancia ao alimento tomado por unha persoa, a frecuencia das funcións fisiolóxicas (feces) e a súa consistencia.
Na pancreatite crónica, a dieta é obrigatoria, é un compoñente importante do proceso de tratamento. Despois dun período de fame, ao paciente prescríbelle unha dieta baixo o número 5, que contén unha cantidade reducida de proteínas, o contido de graxas e carbohidratos no alimento, que basicamente descompón o ferro, diminúe. A enfermeira ten que vixiar a restrición da inxestión de alimentos que conteña fibra grosa (vexetal), no que están presentes aceites esenciais e especias, está contraindicada, os caldos fortes e especialmente os fritos en aceite ou graxa son limitados. Na pancreatite crónica, recoméndase consumir alimentos quentes ao vapor, podes asar e sempre purificar. Será necesario excluír completamente os pratos quentes da neveira ou sen quecemento.
Problemas do paciente con pancreatite crónica e proceso de enfermaría
 Unha ameaza potencial para a saúde é a falta de información sobre a enfermidade. No proceso de enfermaría, é importante unha conversa, durante a cal o paciente aprende sobre a súa enfermidade, a prevención da exacerbación, requírese literatura adicional que proporciona a persoa. A miúdo hai dificultades para a adopción de condicións dietéticas, son os culpables os fundamentos e os hábitos predominantes, que a miúdo se desenvolven ao longo dos anos. As conversas dirixidas a explicar a importancia da dieta e adherirse á dieta, a súa importancia na pancreatite crónica axudará. A enfermeira debe animar constantemente ao paciente a seguir unha dieta e controlar a transmisión por familiares.
Unha ameaza potencial para a saúde é a falta de información sobre a enfermidade. No proceso de enfermaría, é importante unha conversa, durante a cal o paciente aprende sobre a súa enfermidade, a prevención da exacerbación, requírese literatura adicional que proporciona a persoa. A miúdo hai dificultades para a adopción de condicións dietéticas, son os culpables os fundamentos e os hábitos predominantes, que a miúdo se desenvolven ao longo dos anos. As conversas dirixidas a explicar a importancia da dieta e adherirse á dieta, a súa importancia na pancreatite crónica axudará. A enfermeira debe animar constantemente ao paciente a seguir unha dieta e controlar a transmisión por familiares.
Na pancreatite crónica, o alimento líquido debe descartarse debido á ameaza de aspiración de vómitos nas vías respiratorias. Os alimentos son necesariamente suaves e semi-líquidos, en pequenas porcións e á vez convenientes para o paciente. Debido ao risco de aspiración por vómitos, o paciente ten comunicación de urxencia cunha enfermeira. Preto debe haber tanques para eles, un jarro de auga limpa e servilletas. En caso de vómitos, deberase prestar asistencia puntual. Segundo o médico en atención de enfermaría, o paciente debe recibir antiemeticos.
Características do coidado da inflamación do páncreas
A primeira etapa consiste na realización dun exame obxectivo e subxectivo segundo o esquema xeral, que se describe na "Técnica de exame de enfermaría". Nesta fase, requírese identificar cambios no paciente, para determinar as necesidades violadas na pancreatite aguda.
 En particular, é necesario identificar as condicións de emerxencia do paciente (por exemplo, a perda de coñecemento) e, nalgúns casos, buscar a axuda dos familiares dunha persoa. De acordo coa metodoloxía, na primeira etapa, a enfermeira examina ao paciente e fala coas súas persoas próximas.
En particular, é necesario identificar as condicións de emerxencia do paciente (por exemplo, a perda de coñecemento) e, nalgúns casos, buscar a axuda dos familiares dunha persoa. De acordo coa metodoloxía, na primeira etapa, a enfermeira examina ao paciente e fala coas súas persoas próximas.
Entón realízanse certas manipulacións médicas: medir a temperatura do corpo, indicadores de presión arterial, pulso. As probas específicas son necesarias: unha proba de orina e sangue. Toda a información está rexistrada no historial de enfermaría.
Na segunda etapa do diagnóstico de enfermaría, móstranse as manifestacións clínicas da enfermidade nesta situación particular:
- Dor severa na rexión epigástrica,
- Febre
- Náuseas
- Manifestacións dispepticas,
- Aumento da produción de gas,
- Violación do tracto dixestivo,
- Trastorno do sono
- Maior ansiedade, medo e confusión do paciente, etc.
A partir das medidas de diagnóstico tomadas e da información recibida, elabórase un plan individual de atención ao paciente. Para desenvolver este plan utilízase literatura especializada. Por exemplo, normas para o tratamento dun ataque agudo de pancreatite, normas para tratar unha forma crónica de inflamación, estándares para o coidado do paciente, etc.
A lista de documentación está baseada en anos de investigación e experiencia no tratamento da enfermidade. Os circuítos descritos na literatura demostraron eficacia e eficiencia.
Contén instrucións detalladas, descricións e recomendacións, o que é conveniente para o médico asistente e o persoal de enfermaría.
As principais causas do exceso de encimas no páncreas. Clínica e diagnóstico dun paciente con pancreatite. Análise da identificación das queixas durante un recoñecemento médico. A peculiaridade de determinar os problemas do paciente. Planificación e implementación de intervencións de enfermaría.
| Título | Medicina |
| Ver | antecedentes médicos |
| Lingua | Ruso |
| Data engadida | 27.03.2015 |
| Tamaño do ficheiro | 22,9 K |

Someter o teu bo traballo á base de coñecemento é fácil. Use o seguinte formulario
Os estudantes, estudantes de posgrao, científicos novos que usen a base de coñecemento nos seus estudos e traballo estarán moi agradecidos.
Publicado o http://www.allbest.ru/
Kokshetau médicouniversidade
Enfermería de pancreatite
Profesora: Dydygina E.O.
A pancreatite normalmente enténdese como unha violación da función dixestiva do páncreas, na que se acumula un exceso de enzimas no páncreas. O zume de páncreas comeza a actuar dentro da propia glándula, destruíndo o tecido, o que leva a unha violación de todas as súas funcións.
Un exceso de enzimas no páncreas pode ocorrer en dous casos: ou hai moitos deles, ou o zume do páncreas non pode entrar nos intestinos.
A enfermeira identifica queixas de: dor severa nas profundidades do abdome, estendéndose cara á esquerda e estendéndose cara arriba, vómitos, tras os que non hai alivio, inchazo, dor de cabeza, estreñimiento.
Historia clínica: factores de risco, causas, aparición da enfermidade, dinámica, resultados do exame, tratamento, complicacións
Anamnesis da vida: herdanza, profesión, factores de risco, enfermidades pasadas, condicións de vida
2. Diagnósticos de laboratorio: roble, OAMU, proba de sangue bioquímica, proba de azucre no sangue,
4. Tomografía computarizada
5. Colangiopancreatografía retrógrada endoscópica (ERCP). Colecistocolangiografía.
Identificación de problemas do paciente
v Debilidade, dor de cabeza e mareos
v dor grave no abdome
v inchazo
v Medo, emoción
v Perda de apetito
v Preocuparse por perder o traballo, falar cos amigos
v Falta de coñecemento da enfermidade
Planificaciónintervencións de enfermaría
Obxectivos das intervencións de enfermaría
Plan de intervención de enfermaría
1. O paciente non experimentará dor no abdome despois de 2 días
1. Estableza unha comida única 5-6 segundo a dieta prescrita (1a, 1, individual) .- NUTRICIÓN FACIAL
2. Garantir a estricta adhesión aos tempos establecidos na comida.
3. Falar co paciente sobre a importancia de seguir unha dieta e tomar auga mineral.
4. Explique aos familiares a necesidade
para levar a transferencia de acordo coa dieta prescrita.
5. Supervisar a administración fisiolóxica
6. Prepare medicamentos para aliviar a dor e administralos segundo o indicado polo seu médico.
7. Se é necesario - organizar a alimentación do paciente
2. Despois de 3 días, o paciente non experimentará debilidade, mareos e dores de cabeza
1. Asegúrese de posición horizontal e descanso completo ao paciente. 2. Preparar axentes hemostáticos: 10%
solución de cloruro de calcio, solución ao 1% de vicasol,
12,5% solución de ethamzilato, substitutos do sangue.
3. Observe cada 15 minutos o estado xeral do paciente, a cor da pel, a presión arterial, o pulso 4. Introduza os medicamentos prescritos polo médico
3. O paciente despois dun día non será molestado pola falta de coñecemento:
- sobre as causas da enfermidade,
- sobre o prognóstico da enfermidade,
- sobre a necesidade de tomar o tratamento prescrito,
- sobre factores de risco
- sobre a nutrición adecuada,
1. informar o paciente sobre a súa enfermidade e o progreso do tratamento
2. manter unha conversa
3. seguir a prescrición do médico
4. O paciente non se preocupará pola perda de traballo e a comunicación cos amigos
1. Informar o paciente sobre a curto prazo ou (se
necesidade) por unha longa estancia no hospital.
2. Informe ao paciente sobre actividades para
rehabilitación para enfermidades do estómago,
cuxa eficacia depende dos esforzos do paciente.
3. Conversa cos familiares - ensinándolles a comunicarse
co paciente e coidado despois do alta
hospitais.
4. Informar ao persoal sobre
visitando a un paciente
5. Despois de 4 días non se molestará ao paciente: debilidade, debilidade muscular, perda de apetito
1. Implementar métodos de investigación adicionais
2. Crea todas as condicións necesarias para a relaxación
3. administrar medicamentos prescritos
4. realizar todas as citas de médicos
6. Despois de 3 horas, o paciente non será perturbado por vómitos
1. Introduza os medicamentos prescritos 2. Siga todas as citas do médico 3. Supervise o estado xeral do paciente
7. O paciente debe estar protexido de preocupacións psicolóxicas e estrés.
1. elimínanse por completo a excitación e os factores irritantes. 2. Informar o paciente sobre o seu estado
8. Despois de 2 días, o paciente non experimentará medo, excitación
1. Conciencia plena da súa enfermidade
2. seguir a receita do médico
3. Supervisar o paciente
9. Despois de 2 horas, o paciente non terá dificultades co acto de defecación (estreñimiento)
1. manter unha conversa
2. administrar medicamentos prescritos
3. Realizar oportunas prescricións do médico
Implementaciónintervencións de enfermaría previstas
Despois de identificar os problemas do paciente e desenvolver as súas accións en función destes problemas, a enfermeira continúa coa implementación de intervencións de enfermaría. pancreatite encima irmá pancreatite
1. Durante a pancreatite, o paciente debe observar estrictamente e necesariamente o descanso na cama. Ao recuperarte e estabilizarte, necesitarás limitar a actividade física de 1 a 4 días, debes excluír completamente a inxestión de calquera alimento. Os primeiros 2 - 3 días ao paciente só se lle dá auga fervida ou auga mineral, só se quenta a temperatura ambiente (a súa cantidade por día é de 4 a 5 vasos), é mellor beber unha decocción de cadeiras de rosa (tómanse 1-2 vasos durante todo o día).
No proceso de enfermar con pancreatite crónica, a enfermeira necesita poñer un arrefriado na metade superior do peito e no hipocondrio dereito (isto reducirá a secreción de encimas da glándula). Se o paciente está arrefriado, entón envólvense cunha manta e colócanlle aos pés un quente, envolto nun cojín de calefacción.
2. Un paciente con pancreatite crónica necesita un sono completo e saudable, cuxa duración debería ser como mínimo de 8 horas ao longo do día. O pulso e a frecuencia son constantemente controlados, mídese a presión arterial, preferentemente en ambas as mans, a temperatura corporal na axila, a tolerancia ao alimento tomado por unha persoa, a frecuencia das funcións fisiolóxicas (feces) e a súa consistencia.
En caso de pancreatite crónica, é obrigatorio dietaÉ un compoñente importante do proceso de tratamento. Despois dun período de fame, ao paciente prescríbelle unha dieta baixo o número 5, que contén unha cantidade reducida de proteínas, o contido de graxas e carbohidratos no alimento, que basicamente descompón o ferro, diminúe. A enfermeira ten que vixiar a restrición da inxestión de alimentos que conteña fibra grosa (vexetal), no que están presentes aceites esenciais e especias, está contraindicada, os caldos fortes e especialmente os fritos en aceite ou graxa son limitados. Na pancreatite crónica, recoméndase consumir alimentos quentes ao vapor, podes asar e sempre purificar. Será necesario excluír completamente os pratos quentes da neveira ou sen quecemento.
3. A ameaza potencial para a saúde é a falta de información sobre a enfermidade. No proceso de enfermaría, é importante unha conversa, durante a cal o paciente aprende sobre a súa enfermidade, a prevención da exacerbación, requírese literatura adicional que proporciona a persoa. A miúdo hai dificultades para a adopción de condicións dietéticas, son os culpables os fundamentos e os hábitos predominantes, que a miúdo se desenvolven ao longo dos anos. As conversas dirixidas a explicar a importancia da dieta e adherirse á dieta, a súa importancia na pancreatite crónica axudará. A enfermeira debe animar constantemente ao paciente a seguir unha dieta e controlar a transmisión por familiares.
Na pancreatite crónica, o alimento líquido debe descartarse debido á ameaza de aspiración de vómitos nas vías respiratorias. Os alimentos son necesariamente suaves e semi-líquidos, en pequenas porcións e á vez convenientes para o paciente. Debido ao risco de aspiración por vómitos, o paciente ten comunicación de urxencia cunha enfermeira. Preto debe haber tanques para eles, un jarro de auga limpa e servilletas. En caso de vómitos, deberase prestar asistencia puntual. Segundo o médico en atención de enfermaría, o paciente debe recibir antiemeticos.
4. Para eliminar a dor prescrita polo médico, proporcione a dose prescrita de medicamentos (preparados de belladonna: Besalol, Belalgin)
5. Informar o paciente sobre o seu estado de saúde. Configura psicolóxicamente o paciente para unha rápida recuperación.Explique aos familiares a importancia do contacto emocional positivo. Selección de folletos informativos.
6. Prevención de posibles complicacións: dieta, tratamento oportuno de procesos crónicos no corpo, rexeitamento de malos hábitos.
· Todas as receitas do médico.
· Manter un diario de comida.
· Explique a importancia da dieta.
Para tratar a pancreatite deben tomarse os seguintes medicamentos:
§ Cimetidina, gastrocedina, gastrocepina
§ Trasilol, kontrikal, gordoks
Por regra xeral, aos pacientes con pancreatite crónica non se lles mostra intervención cirúrxica. Non obstante, con dor severa que non se pode tratar con drogas, e especialmente coa forma pseudotumora da pancreatite crónica, recoméndase unha operación chamada esfinterotomia (disección e expansión da saída do conduto pancreático).
o paciente nota a ausencia de dor no abdome. Obxectivos acadados.
Publicado en Allbest.ru
Documentos similares
Etioloxía, manifestacións clínicas, principios básicos de tratamento, posibles complicacións, prevención de fracturas da columna cervical. Os posibles problemas presentes e potenciais do paciente, métodos de exame. Programa de intervención de enfermaría.
tese 50,8 K, engadida o 13/06/2017
Os axentes causantes das infeccións intestinais. O mecanismo de transmisión de infeccións intestinais. Diagnóstico, terapia farmacológica e prevención. Tarefas de actividades de enfermaría. Avaliación do estado do paciente e determinación dos seus problemas. Planificación de intervencións de enfermaría.
papel a prazo 55,2 K, engadido o 13/06/2014
Opinións actuais sobre a pancreatite crónica e o papel da enfermeira na organización dos coidados de enfermaría. Preparando ao paciente para métodos de investigación adicionais para a pancreatite crónica. Características da atención durante a exacerbación e remisión.
Presentación 291,1 K, engadido o 25/05/2017
Etioloxía e patoxénese das enfermidades intestinais crónicas, o seu cadro clínico, complicacións, factores predispoñentes. Diagnóstico, tratamento farmacológico e prevención de enteritis e colite. Análise de intervención de enfermaría e plan de atención ao paciente.
Presentación 2,2 M, engadido o 03/07/2013
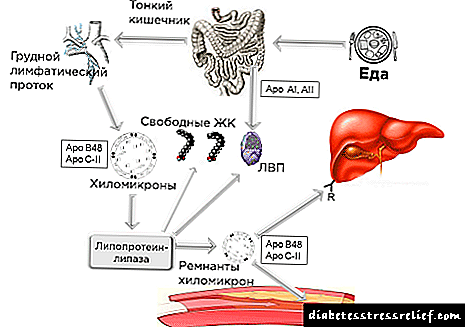
O páncreas e o seu papel no metabolismo. Trastornos funcionais pancreáticos na pancreatite. Determinación da bilirrubina no soro sanguíneo en pacientes con pancreatite. Indicadores da actividade da alfa-amilase sérica.
tese 72,7 K, engadida o 20/02/2016
Descrición da enfermidade investigada. As causas, as principais manifestacións da cirrosis. Proceso de enfermaría e problemas do paciente. Recollida de información durante o exame inicial. Diagnóstico da enfermidade. Tratamento, dieta, complicacións, prognóstico, prevención.
Resumen 20,7 K, engadido o 22/02/2016
Patoxénese, epidemioloxía e cadro clínico da enfermidade. Principios básicos do tratamento e medidas de rehabilitación da infección polo VIH. Investigación sobre os problemas de detección precoz da infección polo VIH. Requisitos para determinar o volume de intervencións de enfermaría.
tese 47,9 K, engadida o 14/06/2016
Etioloxía, diagnóstico e características do tratamento do asma bronquial. Táctica de enfermeira en enfermaría. Os resultados do exame e tratamento dos pacientes no hospital, necesarios para cubrir unha folla de intervencións de enfermaría.
Resumen 57,5 K, engadido o 30/10/2014
Etioloxía, patoxénese, clasificación, clínica de pielonefrite aguda e crónica. Complicación, diagnóstico, tratamento, prevención. Enfermería con pielonefrite. Ficha de avaliación primaria do paciente. Plan de atención ao paciente. Investigación de laboratorio.
documento de prazo 74,3 K, engadido o 06/02/2016
Inervación, subministración de sangue e drenaxe linfática pancreática, secreción de líquidos e electrólitos, síntese de encimas. O cadro clínico, etioloxía e fisiopatoloxía da pancreatite aguda e crónica. Reguladores da secreción de enzimas pancreáticas.
Resumen 742,5 K, engadido o 24 de xullo de 2015
As obras nos arquivos están moi ben deseñadas segundo os requisitos das universidades e conteñen debuxos, esquemas, fórmulas, etc.
Os ficheiros PPT, PPTX e PDF só se presentan en arquivos.
Recoméndase descargar o traballo.
Que é un proceso de enfermaría?
Un conxunto de métodos para organizar o traballo dunha enfermeira (ou enfermeira) nunha institución tratada é un proceso de enfermaría, cuxo obxectivo é crear condicións para un tratamento eficaz e recuperación rápida do paciente.
Durante o tratamento, o paciente necesita apoio e atención, control do persoal sanitario sobre o cumprimento do paciente co réxime diario, dieta, tomar medicamentos a tempo, pasar procedementos e actividades terapéuticas. A interacción do persoal médico coa familia do paciente é un elemento integral do tratamento e restauración da saúde.
O proceso de enfermaría consta de varias etapas.
Exame de enfermaría
O obxectivo é identificar violacións no funcionamento do corpo e determinar as necesidades do paciente.
O exame comeza cunha enquisa, na base da cal se rexistran datos do pasaporte, recóllense información sobre o estado social, a profesión e o estilo de vida do paciente. Presta moita atención ás queixas e sentimentos sobre os síntomas da enfermidade. Rexístrase información sobre enfermidades crónicas, reaccións alérxicas aos medicamentos.
- Realízase un exame externo do corpo e da pel.
- Mídese o pulso, a presión sanguínea e a temperatura corporal.
- Presta atención ao estado de conciencia, órganos sensoriais e memoria.
- Están realizando estudos de laboratorio e instrumentais.
A partir dos datos do exame de enfermaría, extráense conclusións:
- que axuda é necesaria para proporcionar ao paciente para paliar a afección,
- que facer para satisfacer as necesidades
- que dificultades hai no proceso de tratamento e atención ao paciente.
Os datos rexístranse nunha tarxeta de exame de enfermeira (historial de enfermaría). A diferenza dun recoñecemento médico, a enfermaría realízase para proporcionar ao paciente coidados e tratamentos adecuados, e non un diagnóstico.
Diagnósticos de enfermaría
O diagnóstico de enfermaría baséase en queixas, sentimentos do paciente e convértese na base para determinar como coidar ao paciente. Dependendo dos signos de preocupación para o paciente, hai xeitos de aliviar a afección, exclúense os riscos asociados á enfermidade, determínanse medidas prioritarias para garantir o confort e a seguridade.
O diagnóstico de enfermaría inclúe unha conclusión sobre a capacidade do autoservizo do paciente, o estado emocional e psicolóxico, o grao de dor e outras sensacións do paciente.
Plan de atención ao paciente
A partir dos datos obtidos, elabórase un plan de acción que coordina o traballo do departamento: comunicación con servizos especiais, desprazamento de persoal médico, creación de condicións para evitar a aparición de situacións críticas.
A descrición de cada obxectivo inclúe a redacción, a data e a hora de implementación, o xeito de conseguilo (como e con que axuda). Os obxectivos marcados deben ser reais e alcanzables, estar dentro da competencia do enfermeiro, ser coherentes co paciente.
Implementación dun plan de coidados: as accións dunha enfermeira para axudar a un paciente e proporcionar tratamento. Por regra xeral, as accións dunha enfermeira son as seguintes:
- A provisión de medidas de emerxencia para salvar a vida do paciente.
- Realización de manipulacións: inxeccións, contagotas, dispensar medicamentos segundo o esquema.
- Educación do paciente e seres queridos, consellos sobre nutrición e hixiene.
- Prestando apoio psicolóxico.
- Prevención de complicacións e prevención de situacións críticas.
- Creación de condicións cómodas para o sono e relaxación.
- A organización do lecer.
Enfermería de pancreatite
Os pacientes ingresados na clínica con síntomas de pancreatite adoitan estar en estado grave. Os trastornos no páncreas van acompañados de dolor dolorosas e outros síntomas desagradables. Ás veces, a pancreatite desenvólvese como consecuencia da adicción ao alcol, o proceso irmán coa pancreatite é diferente nas características.
As principais etapas e características do coidado dun paciente con pancreatite
O proceso de enfermaría en pancreatite aguda revela trazos debido á aparición de condicións de emerxencia do paciente (desmaio, colapso), e nalgúns casos é necesario recorrer á axuda de familiares da vítima.
A primeira etapa: un exame de enfermaría para pancreatite realízase de acordo coa metodoloxía e inclúe:
- Exame do paciente e conversa con el e familiares.
- Medición da temperatura corporal, presión arterial, frecuencia cardíaca.
- A mostraxe de sangue e a recolección de ouriños para novas investigacións de laboratorio.
- Introdución dos datos necesarios na historia de enfermaría da enfermidade.
A segunda etapa do proceso de enfermaría: o diagnóstico de enfermaría revela os síntomas do paciente:
- Dor abdominal grave.
- Febre, calafríos.
- Náuseas e ataques de vómitos.
- Intoxicación do corpo e síndrome dispéptico.
- Hinchazón, eclosión, diarrea.
- Perturbación do sono, irritabilidade.
- Debilidade.
- Confusión e medo.
A terceira etapa. A partir do diagnóstico e dos indicadores obtidos, elabórase un plan de enfermaría para o paciente. Ao desenvolver e implementar o plan, unha enfermeira usa literatura e manuais médicos especiais baixo a forma dun esquema:
- Normas para o tratamento da pancreatite aguda.
- Normas para o tratamento da pancreatite crónica.
- Estándares de manipulación e procedementos.
- Estándares de atención ao paciente.
- Protocolo para o tratamento da pancreatite crónica.
- Protocolo de xestión para pacientes con pancreatite aguda. Recomendacións prácticas.
A lista de documentos está baseada en moitos anos de investigación e experiencia no tratamento da enfermidade, os esquemas descritos están probados e eficaces no seu uso. Esta literatura contén instrucións, descricións e recomendacións detalladas, que é conveniente para os médicos e para o persoal medio das clínicas.
Intervención de enfermaría por pancreatite aguda
O tratamento da pancreatite aguda comeza con medidas urxentes para salvar a vida dunha persoa. O paciente é enviado de urxencia na clínica, onde se lle asigna descanso na cama, o descanso completo está asegurado.
Plan de acción para unha enfermeira durante o tratamento da pancreatite aguda:
- Superposición de frío sobre a rexión epigástrica.
- Envolver a un paciente con calafríos.
- A introdución de analxésicos.
- Seguimento do réxime de beber e cumprimento da fame completa nos primeiros 2-3 días despois do ataque.
- Realizando unha conversa co paciente e familiares sobre a necesidade de seguir unha dieta no futuro e desistir de malos hábitos.
Intervención de enfermaría por pancreatite crónica
O proceso de enfermaría na pancreatite crónica implica os mesmos pasos que na pancreatite aguda. O tipo crónico da enfermidade desenvólvese prolongado, con recidivas frecuentes, é perigoso para complicacións graves, o esquema para coidar dun paciente con pancreatite crónica obtén diferenzas do mesmo esquema para o curso agudo.
Na pancreatite crónica, o páncreas é destruído e os outros órganos dixestivos sofren, polo tanto, a terapia, a atención de enfermaría para a pancreatite crónica levará moito tempo, incluíndo unha ampla gama de medidas necesarias.
As tarefas principais do tratamento e dos coidados son a restauración das funcións pancreáticas, a eliminación das causas dos procesos inflamatorios. A dieta e o tratamento das enfermidades concomitantes son unha parte importante do camiño para a saúde do paciente.
Ademais do alivio da dor, a atención de enfermaría inclúe:
- Dieta de seguimento, réxime de beber.
- Control da administración fisiolóxica.
- Creando condicións para un sono de oito horas e bo descanso.
- Entrega diaria de medicamentos e encimas.
- Axudando a moverse.
- Proporcionar comunicacións de emerxencia co persoal en caso de deterioración.
- Supervisión da temperatura corporal, do pulso e da presión arterial.
- Control de peso
- Proporcionar auga, servilletas e un recipiente en caso de vómitos e medicamentos antiméticos.
Despois da estabilización:
- Informa ao paciente e familiares sobre a enfermidade e o curso do tratamento.
- Advirte con rigor sobre a prohibición de nicotina e alcol.
O coidado de enfermaría é unha parte importante do tratamento e crea comodidade, apoio psicolóxico e seguridade do paciente. O persoal de enfermería é un asistente fidedigno para o médico que se atopa no proceso de restaurar a saúde e, ás veces, salvar a vida dunha persoa.
Factores clave de risco para a pancreatite aguda
- O uso de alimentos de mala calidade e indixestos, deficiencia de proteínas na dieta,
- Predisposición hereditaria
- Abuso de alcol
- Trastornos metabólicos e hormonais (diminución da función da tiroide, alteración do metabolismo lipídico),
- Trastornos prolongados no ritmo da nutrición,
- Infeccións transmitidas por alimentos,
- Enfermidades infecciosas do sistema dixestivo (enfermidade de Botkin, disentería, colecistite, enfermidade de cálculos biliares),
- Feridas do páncreas.
Os principais síntomas da pancreatite aguda son:
- Dor aguda no abdome superior, a miúdo circundante, ás veces no ombligo, dores nas costas, ombreiro esquerdo, rexión cardíaca,
- Vómitos frecuentes e excitantes que non aportan alivio,
- Febre
- En casos graves, a presión arterial diminúe significativamente, aparece unha palidez da pel, un pulso de recheo débil,
- A lingua está revestida cun revestimento gris, un cheiro desagradable da boca.
Normas para a atención de pacientes con pancreatite aguda
- O paciente necesita ser urxente hospitalizado nun hospital cirúrxico.
- No período agudo, o paciente debe observar repouso na cama. No futuro, cunha mellora das condicións xerais, é necesario limitar a actividade física ata a recuperación.
- É necesaria unha abstinencia completa de comer dentro de 1-4 días.
- Nos primeiros 2-3 días de xaxún, pode beber auga fervida ou mineral a temperatura ambiente (4-5 vasos ao día) ou un caldo de rosa salvaxe (1-2 vasos ao día).
- Precísase frío na parte superior do abdome e no hipocondrio dereito (para reducir a secreción do páncreas).
- En presenza de calafríos, o paciente debe estar envolto e poñer unha almofada de calefacción nos pés.
- O seguimento realízase para a inxestión completa e oportuna de medicamentos prescritos polo médico (antiproteolíticos, analxésicos, antiespasmódicos, anticolinérxicos, etc.).
- Débese evitar o estrés psicolóxico. O paciente non debe preocuparse e estar molesto.
- Creación de condicións para un sono profundo e completo. A duración do sono debe ser de polo menos 8 horas ao día.
- É necesario vixiar a frecuencia de pulso, a presión sanguínea, a temperatura corporal, a tolerancia dos alimentos, as feces (frecuencia, consistencia).
- Cumprimento da dieta. Despois do final do período de fame, ao paciente prescríbelle unha dieta nº 5 (ver sección "Dietas para enfermidades do sistema dixestivo") cunha cantidade bastante reducida de proteínas, graxas e hidratos de carbono. É necesario limitar os alimentos que conteñan fibra grosa, aceites esenciais, especias, caldos fortes, fritos. Recomendamos alimentos quentes, ao vapor, cocidos, puré. Exclúense os alimentos moi quentes e moi fríos.
- Para evitar o desenvolvemento de pancreatite crónica, recoméndase ao paciente unha dieta equilibrada, exclusión da dieta de bebidas alcohólicas, alimentos graxos, picantes e doces, tratamento oportuno de enfermidades do sistema dixestivo.
O custo total (prezo) dos servizos de raios X na casa en Moscova para 2017 é de 6000 rublos