Síntomas da etapa inicial da diabetes
 O público en xeral ve a diabetes como unha enfermidade que afecta aos representantes da idade de idade, que na maioría dos casos pode ser tratada de forma independente ou por unha combinación de pílulas e dieta. Hai que distinguir entre 2 tipos principais de enfermidade: diabetes tipo 1 (diabetes tipo 1) e diabetes tipo 2 (tipo 2). Estes tipos teñen un denominador común: hiperglucemia (é dicir, azucre alto no sangue) e a presenza de glicosa nos ouriños, pero as causas (a partir das cales pode comezar a enfermidade), signos, síntomas e métodos para tratar a enfermidade son moi diferentes.
O público en xeral ve a diabetes como unha enfermidade que afecta aos representantes da idade de idade, que na maioría dos casos pode ser tratada de forma independente ou por unha combinación de pílulas e dieta. Hai que distinguir entre 2 tipos principais de enfermidade: diabetes tipo 1 (diabetes tipo 1) e diabetes tipo 2 (tipo 2). Estes tipos teñen un denominador común: hiperglucemia (é dicir, azucre alto no sangue) e a presenza de glicosa nos ouriños, pero as causas (a partir das cales pode comezar a enfermidade), signos, síntomas e métodos para tratar a enfermidade son moi diferentes.
A diabetes tipo 1 comeza desde a destrución das células do páncreas pola súa propia inmunidade humana, que produce a hormona insulina, que co paso do tempo conduce á ausencia completa da súa propia insulina e á necesidade de introducir esta hormona. Polo tanto, a enfermidade pertence á chamada trastornos autoinmunes.
Os factores que provocan a SD-1 comezan non están relacionados con se unha persoa ten un sobrepeso ou unha obesidade, a aparición da enfermidade non ten relación ningunha co consumo de alimentos doces e mesmo co modo de vida xeral. Os primeiros signos e síntomas, normalmente, poden comezar coa manifestación doutras enfermidades, cando se trata de consumir máis insulina.
A manifestación deste tipo de diabetes prodúcese na infancia, na adolescencia ou na idade adulta temperá. Menos frecuentemente, os signos da enfermidade ocorren na idade adulta. As causas da enfermidade non son completamente coñecidas. Non se estudou completamente a definición xenética da diabetes tipo 1, xa que este tipo pode darse incluso en familias onde non hai predisposición xenética.
 No desenvolvemento da diabetes mellitus tipo 2, o papel principal está na formación de insulina, unha predisposición xenética, así como unha serie de factores externos, como a obesidade (sobrepeso coa aparición de diabetes mellitus deste tipo está presente nun 60-90%) → inxestión excesiva de calorías, dieta inadecuada, estrés, baixa actividade física e tabaquismo.
No desenvolvemento da diabetes mellitus tipo 2, o papel principal está na formación de insulina, unha predisposición xenética, así como unha serie de factores externos, como a obesidade (sobrepeso coa aparición de diabetes mellitus deste tipo está presente nun 60-90%) → inxestión excesiva de calorías, dieta inadecuada, estrés, baixa actividade física e tabaquismo.
O corpo deixa de responder á insulina, perdendo sensibilidade con ela. Este tipo normalmente desenvólvese despois dos 40 anos, só en casos raros aparece anteriormente.
Os síntomas e as manifestacións da diabetes mellitus tipo 2 adoitan ser sutís, a enfermidade pode ocorrer durante varios meses ou anos en segredo. Os síntomas típicos inclúen fatiga crónica, visión borrosa, pel seca e coceira, infeccións do tracto urinario, infeccións cutáneas recurrentes, mala cicatrización de feridas e, por último, pero non menos importante, perda de sensación nas extremidades superiores e inferiores.
Para o diagnóstico de DM-2, é suficiente unha hiperglicemia repetida (niveis elevados de azucre no sangue) superiores a 7,0 mmol / L. No caso de valores límites, realízase unha proba oral de tolerancia á glicosa (PTTG). Esta proba tamén se usa durante o embarazo en grupos cun maior risco de padecer diabete, realízase durante o período comprendido entre as 24 e as 28 semanas do embarazo.
Diabetes xestacional
 Estamos falando de tolerancia á glucosa deteriorada ou diabete ocorrido durante o embarazo. A violación da tolerancia á glicosa en distintos graos prodúcese durante o embarazo, en aproximadamente o 2-6% dos casos. Na aparición de diabete mellitus deste tipo xogan un cambio nos niveis hormonais e unha tolerancia á glucosa deteriorada. A enfermidade debe ser tratada e corrixida. Despois do nacemento, a enfermidade desaparece, pero debe ser reclasificada, porque o desenvolvemento posterior da diabetes non está excluído.
Estamos falando de tolerancia á glucosa deteriorada ou diabete ocorrido durante o embarazo. A violación da tolerancia á glicosa en distintos graos prodúcese durante o embarazo, en aproximadamente o 2-6% dos casos. Na aparición de diabete mellitus deste tipo xogan un cambio nos niveis hormonais e unha tolerancia á glucosa deteriorada. A enfermidade debe ser tratada e corrixida. Despois do nacemento, a enfermidade desaparece, pero debe ser reclasificada, porque o desenvolvemento posterior da diabetes non está excluído.
Trastornos fronteirizos da homeostase con glicosa
Esta enfermidade constitúe unha transición entre a tolerancia normal á glicosa e a diabetes. Isto inclúe unha glicemia en xaxún elevada de 6,1 a 6,9 mmol / L e unha tolerancia á glucosa deteriorada. Un trastorno de tolerancia á glicosa está demostrado por un test de tolerancia á glicosa (TSH). O nivel despois de tomar 75 g de glicosa no té alcanza entre 7,8 e 11,1 mmol / L. Se esta condición non se produce durante o embarazo, considérase só unha condición de fronteira. Non están asociados ao desenvolvemento de complicacións microvasculares, sen embargo, ao mesmo tempo, aumentan o risco de enfermidades cardiovasculares.
Este tipo maniféstase durante 25 anos e controlan máis de 5 anos sen o uso de insulina. É causada por un defecto xenético nas células beta. Hai 6 subgrupos do tipo MODY.
A DM, como parte doutras enfermidades, é menos común. Estamos falando dunha enfermidade grave do páncreas, que destrúe a súa parte secretora interna, como a necrose aguda, a inflamación e os tumores do páncreas. Outras enfermidades son enfermidades endocrinas con hiperproducción de hormonas que actúan contra a insulina. A diabetes tamén pode causar o uso a longo prazo de medicamentos, como os glucocorticoides, e pode formar parte dalgunhas enfermidades conxénitas (síndrome de Down).
Como determinar o desenvolvemento da diabetes?
Os síntomas máis comúns inclúen os seguintes:

- Sede, só sede realmente forte. Non é suficiente un vaso para unha persoa; a sede desperta no medio da noite.
- Poliuria (micción frecuente), micción nocturna, a miúdo en nenos pequenos que xa non precisaban cueiros pola noite, de novo hai que usala. A orina pegajosa é doce.
- Perda de peso con apetito e nutrición normal, en pouco tempo pódense perder varios quilogramos.
- Fatiga, malestar xeral.
- Agudeza visual transitoria.
- Conciencia deteriorada e coma.
- Respiración cheira a acetona, respiración profunda.
- Infeccións do tracto urinario recurrentes.
A presenza dos síntomas anteriores sempre significa diabetes?
Estes síntomas poden, por suposto, ter outro motivo. O diagnóstico exacto é determinado polo médico sobre a base dalgunhas probas e estudos básicos:
- recollida de sangue (glicosa = hiperglucemia),
- análise de orina (presenza de azucre = glucosuria, acetona tamén pode estar presente),
- un exame adicional: detecta, por exemplo, insulina no soro, anticorpos, xa que hai moitos tipos diferentes de diabetes.
O tipo de diabetes máis común na poboación pediátrica é a diabetes tipo 1.
Ocorre debido á destrución de células beta dos illotes de Langerhans no páncreas, producindo insulina. Consecuentemente, existe unha falta de insulina, creando unha dependencia ao longo da vida da súa administración externa. A destrución das células beta prodúcese a partir dun proceso autoinmune celular que demostra a presenza de anticorpos no sangue.
Síntomas da diabetes tipo 1
A enfermidade caracterízase principalmente por un desenvolvemento lento. A miúdo ocorre en outono e primavera, durante períodos de maior risco de enfermidades virais. Manifesta por unha intensa sede e unha micción frecuente debido a altos niveis de glicosa no sangue, que une a auga, así como a perda de peso. Nos nenos, a enuresis non é unha excepción, especialmente pola noite.
Máis tarde, a acetona aparece na orina e na respiración, a persoa queda irritable e cansa. No caso dun curso máis leve da enfermidade, ás veces poden producirse perturbacións visuais, resultantes de cambios no volume da lente do ollo con aumento de glicosa no sangue, picazón xenital, inflamación asociada a infección por fungos (o fungo "florece" no ambiente con presenza de azucre). Se os síntomas se deixan sen a atención adecuada e a enfermidade segue a desenvolverse, vómitos e dor abdominal prodúcese enrojecemento das mucosas, que se produce debido ao crecemento de tecidos ácidos - cetonas (acetona) no sangue. O corpo comeza a usar graxa como fonte de enerxía alternativa. A condición na que o corpo é oxidado polos corpos cetonas chámase cetoacidosis. A acumulación de residuos ácidos xunto coa deshidratación leva a un coma diabético, acompañado dunha respiración profunda.
Nos adultos, a diabetes tipo 2 é a máis común.
A detección de diabetes tipo 2 ocorre a miúdo de xeito aleatorio como parte dunha proba de sangue. Os síntomas poden ser inexpresivos, de inicio lento ou atípicos. Moitas persoas xa teñen complicacións crónicas no momento do diagnóstico. Os síntomas comúns da enfermidade inclúen sede con aumento da inxestión de líquidos e micción frecuente debido a un alto nivel de azucre no sangue. O azucre une a auga na orina, o que conduce á deshidratación con maior fatiga e debilidade. Pode ver a visión borrosa, formigueo en distintas partes do corpo, perda de apetito, perda de peso. Dado que a secreción de insulina non se pode reducir a cero, na diabetes tipo 2 non chega ao desenvolvemento de complicacións agudas típicas, como a cetoacidosis aguda, característica da diabetes tipo 1.
Como determinar o desenvolvemento da diabetes tipo 2
Os síntomas enumerados anteriormente poden levar a unha persoa a un médico, pero a miúdo diagnostícase unha enfermidade, como se dixo, de xeito aleatorio nunha proba de sangue. O principal indicador é a determinación do azucre no sangue - glicemia. Para verificar o diagnóstico, ás veces utilízase a proba PTTG (proba de tolerancia oral á glicosa), durante a cal a glicosa no sangue mídese despois da administración oral da solución de glicosa.
Corrixir os valores de glicosa no sangue
 O nivel ou cantidade de glicosa no sangue chámase glicemia. A glicemia mídese en unidades de mmol / L. Nunha persoa sa, a glicosa cae por baixo de 3,3 mmol / L e non sobe os 6 mmol / L nun estómago baleiro. Só pouco despois de comer, os indicadores son lixeiramente máis altos, pero despois dunha hora o nivel descende por baixo de 7,7 mmol / L, permanece no rango de 3,3-6 mmol / L, despois do cal diminúe rapidamente.
O nivel ou cantidade de glicosa no sangue chámase glicemia. A glicemia mídese en unidades de mmol / L. Nunha persoa sa, a glicosa cae por baixo de 3,3 mmol / L e non sobe os 6 mmol / L nun estómago baleiro. Só pouco despois de comer, os indicadores son lixeiramente máis altos, pero despois dunha hora o nivel descende por baixo de 7,7 mmol / L, permanece no rango de 3,3-6 mmol / L, despois do cal diminúe rapidamente.
Síntomas sutís que poden ser un sinal para a diabetes
A diabetes é insidiosa porque non fai dano. Relativamente longo, tampouco hai problemas. Cando a enfermidade comeza a manifestarse, adoita ser tarde.
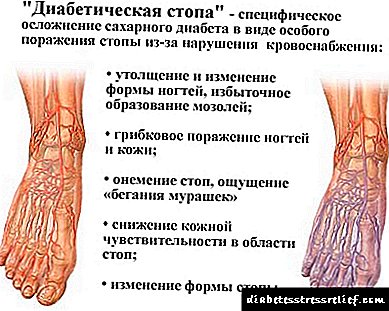
A enfermidade acelera o endurecemento das arterias. Hai risco de ataque cardíaco e vertedura, así como insuficiencia renal, perda de visión e perda progresiva de sensibilidade na pel en certas áreas (neuropatía). Unha solución grave ás complicacións é a amputación das pernas, que se produce debido á mala alimentación dos tecidos e á súa inflamación crónica (perna diabética).
Os síntomas típicos dunha enfermidade desenvolvida son sede grave e micción excesiva, incluso durante a noite. Outros síntomas poden incluír fatiga, debilidade e perda de peso con apetito normal. Ás veces a agudeza visual dunha persoa fluctúa. Non obstante, inicialmente a enfermidade non se manifesta expresivamente.
Non obstante, case todas as complicacións da diabetes son opcionais. É suficiente empregar unha dieta ou insulina para manter o nivel de azucre no valor definido e controlar o peso corporal. Neste caso, os diabéticos poden vivir case á mesma idade que as persoas saudables sen ningún problema.
Pero debes comportarte racionalmente. Moitas persoas que desenvolven síntomas da enfermidade teñen medo de ir ao médico. Parécelles que a diabetes é unha enfermidade "mala" que mata e paraliza. E polo tanto evitan a verdade.
Quen está en risco?
Hai persoas que teñen máis risco de padecer esta enfermidade. Estes inclúen individuos cuxos pais padeceron diabetes. Isto significa que teñen unha predisposición innata.
Outros riscos para a aparición da enfermidade:
- Colesterol e graxas altas en sangue.
- Hipertensión arterial.
- Aumento da glicosa no sangue.
- Sobrepeso
A gran maioría dos diabéticos son de tipo 2. Por regra xeral, obteñen resistencia á insulina, é dicir, insensibilidade ao tecido a esta hormona. Permite o azucre entrar nas células. Iso, á súa vez, é unha fonte de enerxía. Con resistencia, o azucre acumúlase no sangue e causa varios problemas.
Cal é a etapa inicial da diabetes
A etapa inicial da diabetes caracterízase por un aumento persistente nos niveis de azucre no sangue por riba dos 6 mmol / l, pero por baixo dos 9 mmol / l, así como pola ausencia de coma e complicacións da enfermidade. Canto máis preto estean os niveis de azucre no sangue aos valores normais, menos complicacións deberían esperar.
A etapa inicial da diabetes é un curso leve da enfermidade. Na maioría dos casos, unha persoa nin sequera adiviña da súa enfermidade. Non hai violacións do traballo dos órganos. Non obstante, o páncreas non cumpre a súa función polo menos nun 80%.
A picazón da pel adoita confundirse cunha reacción alérxica a un irritante e beber pesadamente cun aumento da temperatura ambiente.
A forma leve en ausencia de tratamento pode ser complicada por trastornos vasculares, ataques cardíacos, golpes, cataratas, gangrena. Moitas veces o diagnóstico da diabetes faise por un estudo de detección dun hospitalizado.
A diabetes mellitus é un grupo de enfermidades endocrinas crónicas, cuxas principais manifestacións son unha deficiencia de insulina absoluta ou relativa no corpo e un aumento da glicosa no sangue. Como resultado da enfermidade, todo o metabolismo é perturbado: proteínas, lípidos, carbohidratos, metabolismo mineral. Tamén se observa unha violación do equilibrio ácido-base.
Segundo as estatísticas, do 1 ao 8% das persoas padecen diabetes, pero os científicos suxiren que o verdadeiro número de pacientes é moito maior. E esta cifra vai aumentando cada ano. O número de nenos con diabetes tamén está a medrar.
A insulina é producida no tecido pancreático polas súas células beta. A violación da formación desta hormona como consecuencia do seu dano ou unha violación da súa absorción por parte das células periféricas leva á aparición de diabetes mellitus.
Como comeza o desenvolvemento da diabetes nos nenos?
Nas primeiras etapas pódese detectar diabete de primeiro tipo nos nenos cando o neno desenvolve cetoacidosis. Nos primeiros ataques de vómitos cíclicos, é necesario examinar ao neno. Tales convulsións desenvólvense en nenos cuxo corpo é propenso á síndrome de acetona infantil.
A exacerbación ocorre no momento de arrefriados, enfermidades virais e enfermidades infecciosas. Esta síndrome provoca deshidratación debido a vómitos frecuentes. Coa idade, a síndrome acetonímica do neno desaparece.
Causas da diabetes
Hai moitas razóns polas que a diabetes pode desenvolverse. Os principais son:
- herdanza
- lesións do páncreas
- malnutrición (consumo excesivo de carbohidratos e alimentos graxos, comidas instantáneas),
- sobrepeso
- enfermidades virais e autoinmunes
- idade despois dos 40 anos.

Estes factores se aplican só aos disparadores. Non son unha garantía ao 100% do desenvolvemento da enfermidade. Non obstante, as persoas con historia de predisposición deberán estar atentas á saúde, non se esquezan da necesidade dun recoñecemento médico.
Entre as causas da diabetes mellitus tipo 1 destacan trastornos autoinmunes. As células pancreáticas propias, erróneamente recoñecidas polas células inmunes como inimigas, comezan a danarse cunha perda parcial de funcionalidade. Do que depende o lanzamento deste proceso aínda non se aclarou.
A diabetes mellitus é unha das enfermidades máis comúns no mundo. Moitas veces que a diabetes, só se diagnostican patoloxías cardiovasculares e oncolóxicas anualmente. Segundo estimacións aproximadas, hoxe o 3% da poboación mundial padece diabete.E segundo as previsións dos médicos, prevese un dobre aumento de persoas con diabetes en 15-20 anos.
A principal causa da diabetes é unha violación do metabolismo dos carbohidratos que se produciu no corpo. Este fenómeno débese a un dos factores: ou o corpo non é capaz de absorber insulina, ou a súa cantidade non cubre as necesidades humanas.
Hai moitas versións sobre as causas da diabetes. Un deles é a etioloxía hereditaria da enfermidade. A diabetes mellitus ten unha predisposición familiar á patoloxía. Está provocada por unha infección viral (gripe, sarampelo ou papeiras), activando o proceso de destrución de células que forman insulina no corpo.
A xenética ten un papel fundamental no desenvolvemento da patoloxía endocrina. Moitas veces se herda a diabetes. Xenes identificados que aumentan a predisposición dunha persoa á enfermidade. Con certa combinación delas, o risco de violación aumenta drasticamente.
O primeiro tipo de diabetes tamén se desenvolve no fondo de bocio tóxico, tiroidite autoinmune e artrite reumatoide. O segundo tipo de enfermidade é provocado por enterovirus, citomegalovirus, rubéola, Coxsackie e papeiras.
Como distinguir a diabetes tipo 1 da diabetes tipo 2?
Os síntomas da diabetes tipo 1 son agudos, a enfermidade comeza de súpeto. Coa diabetes tipo 2, o estado de saúde empeora gradualmente. Anteriormente, só a diabetes tipo 1 era considerada unha "enfermidade dos mozos", pero agora esta fronteira borrou. Na diabetes tipo 1, a obesidade normalmente está ausente.
Para distinguir a diabetes tipo 1 da diabetes tipo 2, necesitarás facer unha proba de urina para o azucre, así como sangue para a glicosa e o péptido C. Lea máis no artigo "Diagnóstico de diabetes tipo 1 e 2".
Clasificación de hiperglicemia
A diabetes pode desenvolver varios tipos:
- Diabetes tipo 1. Esta é unha diabetes dependente da insulina. A fase inicial da deficiencia de insulina e o nivel inicial de desenvolvemento da hiperglicemia. A razón deste tipo é unha desviación da norma do páncreas,
- Tipo de débito nº 2. Non é unha diabetes dependente da insulina. A cantidade de hormona está dentro dos límites normais e ás veces supera a norma. Pero os adipocitos fanse insensibles a esta hormona. Por este motivo, o índice de glicosa no sangue está aumentando rapidamente.
A diabetes clasificada por separado nas mulleres no momento do embarazo (xestacional) e a diabetes, que é consecuencia das enfermidades xenéticas ou unha desviación da norma da esfera endocrina.
A hiperglicemia divídese segundo o grao de desenvolvemento da enfermidade:
- Diabetes de grao 1 (leve): o índice de azucre no estómago baleiro non supera os 6 - 8 mmol / l. Índice de glucosuria por día - non superior a 18 - 20 mmol / l. A terapia deste grao consiste nunha dieta e medicación adecuadas,
- Diabetes grao 2 (medio): o índice dun estómago baleiro non supera os 8-10 mmol / l. Índice de glucosuria por día - non superior a 35 - 40 mmol / l. A terapia é unha dieta e medicamentos que baixan o índice de glicosa. Neste grao de diabetes, os primeiros signos da enfermidade xa se manifestan: enfermidades dos ollos, patoloxías na actividade do corazón, enfermidades dos riles, trastornos nerviosos, problemas cos vasos das pernas,
- Diabetes grao 3 (grave): un índice no estómago baleiro non supera os 12-14 mmol / l. Índice de glucosuria por día - polo menos 40 mmol / L. Proteína diagnosticada na urina. Sinais: enfermidade ocular progresiva, o sistema nervioso está en exceso de excitación, mal funcionamento dos riles e do sistema cardíaco. A dor nas extremidades inferiores intensifícase. O coeficiente de presión arterial é maior do normal. A terapia nesta fase é unha dieta especial e inxección de hormonas,
- Diabetes grao 3 (superheavy) - índice de azucre no estómago baleiro non supera os 20-25 mmol / l. Índice de glucosuria un día - polo menos 40 - 50 mmol / l. Sinais da enfermidade: todos os órganos vitais internos están afectados. O corpo perde constantemente o índice proteico eliminándoo coa orina. O paciente con este grao é propenso a coma diabético frecuente. O traballo do corpo só é apoiado por inxeccións de hormona insulina e nunha dosificación suficientemente grande - polo menos 60 OD.
Coñécense varios tipos de diabetes:
- O primeiro tipo, anteriormente chamado insulinodependente. Con ela desenvólvese unha deficiencia de hormona primaria na insulina, o que conduce á hiperglicemia. A causa máis común desta patoloxía é o dano autoinmune do páncreas.
- O segundo tipo, anteriormente chamábase non independente da insulina, pero esta definición non é precisa, xa que coa progresión deste tipo, pode ser necesaria unha terapia de insulina de reposición. Neste tipo de enfermidades, inicialmente o nivel de insulina segue sendo normal ou incluso supera a norma. Non obstante, as células do corpo, principalmente os adipocitos (células graxas), fanse insensibles a iso, o que leva a un aumento dos niveis de glicosa no sangue.
Atención! Os factores que provocan o inicio da enfermidade son: estrés grave, esforzo físico excesivo, desequilibrio hormonal, enfermidades pasadas e outros cambios significativos no corpo.
- Diabetose gestacional (en mulleres embarazadas).
- A diabetes como manifestación dunha patoloxía xenética ou endocrina. Neste caso, a propia diabetes é un síntoma dunha enfermidade.
Tratamento da diabetes na fase inicial
O tratamento para a diabetes é baixar o azucre no sangue. Unha persoa que padece tal enfermidade está obrigada a adherirse a un estilo de vida correcto ao longo da súa vida. Primeiro de todo, cómpre normalizar e equilibrar a dieta. A dieta debe respectar estritamente.
Sen observar a dieta, é imposible lograr a estabilización de azucres. Para os diabéticos, elaborouse un menú de tratamentos especiais que se denomina táboa número 9. Recoméndase cumprir os seus principios.
Reducir a inxestión de hidratos de carbono, reducir o contido calórico da dieta diaria, enriquecer a dieta con proteínas e vitaminas dan un bo resultado. Para obter todos os compoñentes dos alimentos necesarios, hai que planificar os menús cunha semana de antelación. Debe comer 5-6 veces ao día, en pequenas porcións.
Ao elaborar o menú, cómpre supervisar a inxestión de calorías de alimentos. Unha diminución gradual do número de calorías permitirá desfacerse do exceso de peso, o que é un factor no desenvolvemento da enfermidade.
Recoméndase comer comida ao vapor no forno ou fervida. Polo tanto, contén menos graxa.
O intervalo entre comidas debe ser de tres a catro horas. Tres comidas principais combínanse con lanches, nos que podes comer verduras, froitas, queixo cottage.
A primeira fase da dieta é limitar o uso de alimentos prohibidos:
- unha morea de hidratos de carbono
- doces
- alcol
- carnes afumadas
- fritos
- graxa.
Se é posible, debería excluírse o uso de produtos de fariña. Ao calcular a dieta, o paciente debe ter en conta a carga de carbohidratos de cada prato.
A nutrición diabética debe incluír peito de polo, tenreira, peixe, queixo, unha cantidade suficiente de verduras e un contido de froita moderado. Os produtos lácteos (kefir, iogur sen azucre e colorantes, leite cocido fermentado) son moi útiles.
Considéranse verduras os mantedores de nutrientes e substancias vitais, así como vitaminas e oligoelementos que compoñen encimas alimentarias. Para comer, os pacientes están permitidos:
- repolo
- calabacín
- pepinos
- Tomates
- rábano
- follas de leituga
- verdes
- pementa.
Nunha fase inicial do desenvolvemento da patoloxía endocrina, podes notar os seguintes cambios no benestar:
- a aparición de sede intensa. Un distintivo da diabetes. Cunha alta concentración de glicosa, o sangue faise groso. O corpo está a tratar de diluír o plasma e dá un sinal de que precisa beber auga,
- micción frecuente. Tal síntoma pode producirse como resultado dun gran volume de líquido borracho,
- caída de cabelo. O mal metabolismo afecta á condición dos rizos: as febras fanse máis delgadas, comezan a crecer máis lentamente e a debilitarse,
- somnolencia Explícase por unha violación dos procesos metabólicos. Unha persoa sente un cansazo constante incluso durante o día,
- aumento do apetito Especialmente quero doces,
- perda de peso dramática
- o cheiro a acetona
- curación deficiente de feridas e abrasións. Mesmo pequenos arañazos se inflaman e son máis festivos,
- discapacidade visual. A lente está baixo a influencia dunha gran cantidade de glicosa,
- sensación de pesadez nos brazos e nas pernas,
- trastorno da conciencia:
- irritabilidade.
- Estabiliza os niveis de azucre durante moito tempo
- Restablece a produción de insulina pancreática
Máis información ...
¿Pódese curar a diabetes tipo 1 e tipo 2? A medicina avanzou moito, pero os médicos aínda non aprenderon a tratar a diabetes. As causas da enfermidade están asociadas a trastornos metabólicos, cando o páncreas non é capaz de producir a hormona insulina na cantidade adecuada.
É habitual distinguir dous tipos de diabetes, así como un estado especial do corpo, cando hai unha maior probabilidade de desenvolver unha enfermidade (prediabetes). A etapa inicial da diabetes require as mesmas medidas de tratamento que a diabetes tipo 1 e tipo 2.
Primeiro de todo, móstrase que controla o nivel de azucre no torrente sanguíneo, reduce a glicosa se é necesario e tamén segue unha dieta determinada.
Todos estes métodos axudan eficazmente a aliviar a condición humana, para evitar complicacións da enfermidade. A fase inicial ea diabetes mellitus dan os síntomas lubricados, pero é moi importante non perder a súa exacerbación, xa que a diabetes non pode curarse.
Dieta na fase inicial
A dieta para diabéticos na etapa inicial está baseada nun menú típico da táboa dietética nº 8 e nº 9, estes principios de nutrición desenvolvéronse na época soviética e non perderon a súa relevancia ata hoxe.
O sistema describe claramente os principais principios de nutrición, produtos recomendados e prohibidos para un paciente con trastornos metabólicos. A táboa número 9 da dieta é ideal para pacientes con peso corporal normal, cinguíndose á táboa número 8 é útil para diabéticos coa primeira e segunda etapa da obesidade.
A nutrición neste último caso debe seleccionarse tendo en conta as características individuais do corpo humano. A dieta debe ser controlada por un nutricionista e endocrinólogo.
A táboa nutricional nº 9 é a máis sinxela para os pacientes, o seu contido calórico permanece dentro dos límites necesarios para o bo funcionamento do corpo, só están excluídos os alimentos en carbohidratos cun alto índice glicémico. Os carbohidratos deben comerse en cantidades estrictamente limitadas, isto é necesario para manter un metabolismo normal.
O paciente durante o tratamento da diabetes non sentirá o malestar que ocorre con outras opcións de nutrición médica:
- sen deficiencia de nutrientes
- excluíu sentirse mal.
Para reducir a fame, a falta de enerxía, a nutrición na diabetes, a forma inicial implica o uso dunha gran cantidade de fibra vexetal, fibra dietética. Este alimento ten un efecto beneficioso sobre o funcionamento de todo o tracto dixestivo, limpa o corpo da acumulación de toxinas e toxinas, o que é importante nun estado previo á diabetes.
Cando o paciente prefire os alimentos doces, recetaráselle que tome varios medicamentos para substituír o azucre branco, que, xunto co mel natural, non son desexables para a obesidade. A principal condición é mercar exclusivamente substitutos naturais de azucre elaborados con plantas.
Pódense preparar todo tipo de pratos culinarios a base de edulcorantes; pódense engadir a té, café e bebidas. O substituto do azucre pódese mercar en forma de comprimidos, po, véndense en supermercados e tendas en departamentos especializados para diabéticos.
O tratamento da etapa inicial da diabetes require un xeito especial de cociñar, os produtos deben ser ao vapor, cocer ou fritir sen usar aceite nunha tixola antiadherente. É aceptable guisar a comida, pero en todo caso non se pode comer moita graxa, porque na fase inicial da enfermidade:
- empeorará o metabolismo dos lípidos,
- aumentar os síntomas da enfermidade, a probabilidade de complicacións.
A terapia dietética nos primeiros estadios baséase nunha alimentación fraccionada, ao esquema tradicional de almorzo-cea, cómpre engadir polo menos un par de lanches máis, que tamén están suxeitos a normas dietéticas.
No menú da táboa de diabéticos nº 8 están permitidos todos os mesmos alimentos e os principios da súa preparación. A principal diferenza é que limitan o contido calórico da dieta. Polo tanto, o paciente ten a oportunidade de previr varios problemas de saúde ao mesmo tempo: o estado de prediabetes, sobrepeso, que serviu como impulso á hiperglicemia.
Composición química, valor enerxético do menú
¿É tratada a diabetes con nutrición? Cun enfoque competente, unha nutrición adecuada axuda a frear a progresión da patoloxía. Na fase inicial da diabetes mellitus, o tratamento e a dieta divídense en dous tipos, só hai pequenas diferenzas entre eles, consisten só no contido calórico da dieta.
A continuación, descríbese a composición química e o valor enerxético dos produtos que deben entrar no corpo do paciente, o que é posible e o que non se pode comer.
Un día, a falta de obesidade, unha persoa debe consumir 85-90 g de proteína, con exceso de peso de proteína 70-80 g, e aproximadamente a metade do alimento proteico debe estar en proteínas animais.
A táboa número 9 permite un máximo de 80 g de graxa por día, a táboa número 8 limita os lípidos a 70 g, un terzo da graxa debe ser de orixe vexetal.
Independentemente do tipo de diabetes mellitus, indícase consumir 300-350 g de alimentos carbohidratos (en ausencia de obesidade), ata 150 g (para sobrepeso).
A inxestión diaria de calorías será de 1600 a 2400, dependendo do estado da saúde humana, das súas características individuais e dos indicadores de peso.
É necesario beber auga en grandes volumes, se unha persoa non ten sobrepeso, recoméndase beber uns 2 litros de auga limpa sen gas ao día, e beber menos con obesidade, isto evitará o desencadeamento e o agravamento do benestar.
Vitaminas e minerais
Se conseguiu atrapar a diabetes nun primeiro momento, necesitas limitar o uso de sal, pero é mellor abandonar completamente o sodio. Para un paciente cunha fase inicial da enfermidade, non se prescriben máis de 3-8 g de sal ao día.
A diabetes mellitus nos homes maniféstase xa na fase en que o corpo recibiu cambios irreparables. O sexo máis forte raramente visita médicos, practicamente non hai tempo para eles. Pero, diagnosticado con diabetes a tempo, pode evitar o desenvolvemento de complicacións e mellorar a vida.
Que signos de diabetes deberían abordarse e como recoñecer unha enfermidade perigosa, describiremos a continuación.
Causas da enfermidade
É imposible determinar a causa exacta da diabetes nos homes. A diferenza das mulleres, a metade forte non presenta trastornos hormonais permanentes.
En homes que padecen tipo 2, engádese exceso de peso corporal e un estilo de vida incorrecto á predisposición xenética. A segunda razón principal atribúese á completitude. O segundo tipo de enfermidade ten síntomas persistentes e desenvólvese lentamente. Un home descobre que está gravemente enfermo por accidente, sometido a un exame por un doutro por outro motivo.
E entre as causas do desenvolvemento da enfermidade en homes, destacan as seguintes:
- Varios trastornos hormonais asociados a factores xenéticos,
- Enfermidades pasadas que afectan ao páncreas,
- O uso a longo prazo de produtos químicos, medicamentos,
- Cambio de receptores e normas de insulina no corpo,
- O estrés que provocou un desequilibrio no sistema nervioso,
- A idade do paciente. Crese que cada 10 anos de vida engádese un 5% de risco de diabete.
A unha idade temperá, a diabetes pode desenvolverse no contexto dunha enfermidade infecciosa. Coa enfermidade prodúcense anticorpos que poden dirixir os seus efectos negativos no páncreas.
O tratamento da diabetes é complexo e consiste no uso de métodos sen drogas e drogas. Para prescribir ou non prescribir medicamentos, isto dependerá da fase na que se diagnostique a enfermidade e do seu tipo. Como tratar a diabetes ao comezo da enfermidade?
Tratamento da diabetes tipo 1
O primeiro tipo de enfermidade implica unha violación da síntese de insulina por células pancreáticas específicas. Este tipo de enfermidade require a administración precoz de preparados de insulina. En primeiro lugar, prescríbese unha dieta especial que permite manter durante un tempo un nivel adecuado de glicosa no sangue sen o uso de drogas - se a fase inicial da diabetes é diagnosticada precozmente.
- O contido calórico da dieta debe corresponder ao consumo de enerxía dunha persoa,
- Un requisito previo é a inclusión na dieta de hidratos de carbono non dixeribles, que permiten limpar o corpo de acumular substancias nocivas e tamén dar unha sensación de saciedade, sen aumentar a glicosa,
- Os carbohidratos dixestibles divídense en rápido e lento. Os carbohidratos lentos deberían constituír unha gran parte da dieta dunha persoa con diabetes, xa que os carbohidratos rápidos aumentan os niveis de glicosa dentro dos 15 minutos despois do consumo,
- O azucre é substituído por varios aditivos que teñen un sabor doce, pero non conducen a un aumento dos niveis de glicosa - frutosa, xilitol, sorbitol,
- As comidas deben ser fraccionadas, a miúdo aos poucos.
O cumprimento dunha nutrición adecuada por parte dunha persoa sa responderá á pregunta sobre como previr a diabetes.
O segundo tratamento importante para a diabetes tipo 1 nos primeiros estadios é a insulinoterapia. Canto se inicie o tratamento precoz con drogas, máis rápido se conseguirá a compensación e despois aparecerán complicacións.
Actualmente hai varios tipos de insulina empregada no tratamento da diabetes na fase inicial. Varían en duración da acción. A elección dun ou outro tipo de insulina depende do nivel de aumento da glicosa.
Máis frecuentemente, prescríbese a terapia combinada con insulina de acción curta e longa, e ambos tipos poden usarse en varias combinacións.
Basicamente, a insulina adminístrase subcutaneamente. Non obstante, se é necesario, pódense usar rutas de administración tanto intramusculares como intravenosas. Con administración subcutánea é necesario alternar os sitios de inxección, xa que a insulina ten a capacidade de destruír graxas e pódense formar defectos na pel.
A nefropatía diabética é o nome común para a maioría das complicacións nos riles. Este termo describe as lesións diabéticas dos elementos filtrantes dos riles (glomérulos e túbulos), así como dos vasos que os alimentan.
A nefropatía diabética é perigosa porque pode levar á fase final (terminal) da insuficiencia renal. Neste caso, o paciente necesitará diálise ou transplante de ril.
A nefropatía diabética é unha das causas comúns de mortalidade e discapacidade precoz en pacientes. A diabetes está lonxe da única causa de problemas nos riles. Pero entre os que se someten a diálise e están na cola dun ril do doante para trasplante, o máis diabético. Unha das razóns para isto é un aumento significativo da incidencia de diabetes tipo 2.
- Danos nos riles na diabetes mellitus, o seu tratamento e prevención
- Que probas necesitas pasar para comprobar os riles (ábrese nunha xanela separada)
- Importante! Dieta de riles
- Estenosis da arteria renal
- Transplante de riñón diabético
Razóns para o desenvolvemento da nefropatía diabética:
- azucre no sangue elevado no paciente,
- colesterol malo e triglicéridos no sangue,
- hipertensión arterial (lea o noso sitio "irmá" para a hipertensión),
- anemia, incluso relativamente "leve" (hemoglobina no sangue