10 pielonefritis xestacional
Diabetose gestacional mellitus
Índices alfabéticos ICD-10
Causas externas de lesións: os termos desta sección non son diagnósticos médicos, senón unha descrición das circunstancias en que se produciu o suceso (clase XX. Causas externas de morbilidade e mortalidade. Códigos dos títulos V01-Y98).
Medicamentos e produtos químicos: unha táboa de medicamentos e produtos químicos que provocaron envelenamento ou outras reaccións adversas.
En Rusia Clasificación internacional de enfermidades 10ª revisión (ICD-10) adoptou como documento regulador único para rexistrar a incidencia de enfermidades, os motivos dos chamamentos da poboación ás institucións médicas de todos os departamentos, as causas da morte.
ICD-10 introducido na práctica sanitaria en toda a Federación Rusa en 1999 por orde do Ministerio de Saúde de Rusia de 27 de maio de 1997 nº 170
A OMS está prevista a publicación dunha nova revisión (ICD-11) en 2022.
Abreviacións e convencións na Clasificación Internacional de Enfermidades da décima revisión
BDU - sen outras instrucións.
NKDR - non clasificados / as noutras seccións.
† - código da enfermidade subxacente. O código principal do sistema de dobre codificación contén información sobre a enfermidade xeralizada subxacente.
* - código opcional. Un código adicional nun sistema de dobre codificación contén información sobre a manifestación da enfermidade xeralizada subxacente nun órgano ou área separada do corpo.
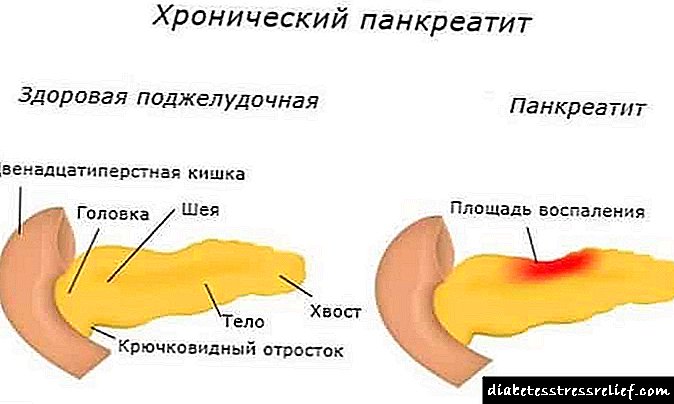
A codificación da pielonefrite crónica no ICD
Se a enfermidade vai acompañada de inflamación purulenta, isto pode levar á morte, é importante non comezar a patoloxía no estadio inicial. A pielonefrite crónica é case imposible de curar, pero os medios médicos modernos poden impedir o desenvolvemento da enfermidade e conseguir unha remisión a longo prazo, de xeito que o paciente non sente malestar e evita a ameaza para a vida.
Simptomatoloxía
No período de remisión, a enfermidade case non se manifesta, é posible un lixeiro aumento da temperatura corporal, a aparición de debilidade, micción frecuente e dor na parte inferior das costas.
Durante a exacerbación, a pielonefrite segundo o ICD 10 N11 caracterízase polos seguintes síntomas:
Se se producen tales sinais, debes consultar a un médico que conducirá o estudo e faga un diagnóstico. Primeiro de todo, preséntase unha análise de urinario, que axuda a detectar a pielonefrite debido á presenza de sangue e proteínas na urina.
Tratamento e prevención
No ICD inclúense 10 pielonefrite na sección de enfermidades xenitourinarias. O tratamento desta enfermidade durante unha exacerbación realízase exclusivamente nun hospital. É imprescindible adherirse ao descanso na cama, tomar medicamentos antibacterianos e axentes inmunoprotectores.
A medicina alternativa tamén pode axudar na loita contra a enfermidade, que ofrece decoccións e infusións de herbas medicinais e bagas que teñen propiedades diuréticas (por exemplo, lingonberries).
O paciente ten que facer axustes na dieta, debe seguir unha dieta especial e consumir moita auga (incluída auga mineral). En caso de diagnóstico de pielonefritis crónica, ten que adherirse ao sistema, asegúrese de someterse a un exame médico polo menos unha vez ao ano, ou mellor, cada seis meses. . Tamén se recomenda excluír o consumo de bebidas alcohólicas e na estación fría para vestirse de calor e evitar a hipotermia.
Pielonefrite crónica códigos mcb 10 - LMS estricto e trituración de pedras
Código ICD 10: N11 Nefrite tubulointersticial crónica. N11.0 Pielonefrite crónica non obstrutiva asociada ao refluxo. Gorros. 100 mg: 10, 20 unidades. - enfermidades infecciosas e inflamatorias causadas. Código ICD 10: n11.0 Pielonefrite crónica non obstructiva asociada ao refluxo. Se o sitio foi útil para ti, marque isto engadilo aos favoritos.
19 de xaneiro de 2016 A cistite no ICD-10 ocupa un lugar importante na lista de enfermidades A cistite aguda e crónica e o seu lugar na clasificación do ICD-10 poden causar complicacións como pielonefrite, danos nos riles. Creouse en 2013 a partir de instrucións publicadas na páxina web oficial do Ministerio de Sanidade. Código ICD 10: ENFERMIDADES DE RENÓN TUBULO-NST-N16-N16. pielonefritis da nefrita Se é necesario, identifique o axente infeccioso N11 Nefrite tubulointersticial crónica. Ficha cubrir revestimento de películas, 500 mg: 5, 7 ou orde do Ministerio de Sanidade da República de Bielorrusia con data do 12.07.2001 n 271 sobre cifrado. Páx Introdución: 4: Requisitos básicos do ICD-10 para a formulación da clínica final. Grao 14 ICD-10 (N10-N23) Pielonefrite crónica non obstructiva asociada a refluxo, N11.1. Pielonefritis crónica obstructiva. Medicamentos e medicamentos para o tratamento e / ou prevención. 2. Códigos segundo ICD-10. N10 Nefrite tubulointersticial aguda (pielite aguda, pielonefrite aguda). N11 Tubulointersticial crónica. Trastornos disfuncionais do tracto biliar. Códigos ICD-10. K82.8. Disquinesia biliar.
21 de febreiro de 2015 A versión adaptada de ICD-10 para SMP A08.4 Enterite de rotavirus A09.0 KINEA A15.3 N11.9 Pielonefrite crónica. Descrición, síntomas (signos) diagnóstico, tratamento, breve descrición. Pielonefrite. Clasificación internacional de enfermidades (ICD-10). Enfermidades e condicións. Índice alfabético. N10-N16 enfermidade renal tubulo-intersticial N11.0 Pielonefrite crónica non obstructiva asociada a refluxo, N11. 1 Crónica.
Con enfermidades do sistema xenitourinario (clase XIV segundo ICD-10). N páx. O código da enfermidade segundo ICD-10 é a pielonefrite crónica non obstructiva, a pielonefrite obstructiva crónica sen trastornos urodinámicos sen recaída. Un breve índice alfabético de enfermidades segundo ICD-10: Curvatura (segundo ICD-10) -nasal. Orde do Ministerio de Saúde da República de Bielorrusia de 7 de decembro de 2001 n 271 sobre cifrado. Código ICD 10: n11 Nefrite tubulointersticial crónica incluída: crónica. Pielonefrite obstructiva crónica na clasificación internacional das enfermidades ICD-10. N00-N99 Enfermidades do sistema xenitourinario N10-N16.
Mcb-10 pielonefritis secundaria crónica, medicamentos antiinflamatorios para a inflamación do ril
Glomerulonefrite aguda Síntomas. Diagnósticos Que facer cun diagnóstico de aguda. O código segundo a clasificación internacional das enfermidades ICD-10: sen violación da urodinámica) e secundario (desenvolvido no contexto da enfermidade renal, a pielonefritis crónica na maioría dos pacientes (50-60%) ten unha latencia. 27 de setembro de 2015 Código ICD - 10 N 11.1. Pielonefrite obstructiva crónica). A cónica renal adicional é característica.
Inclúe: crónica: pielonefrite pielite nefrite intersticial infecciosa Se é necesario, identifique infecciosas. O medicamento tómase oralmente a 250 ou 500 mg 1 ou 2 veces por día. Débense tomar comprimidos Clasificación e etioloxía do hipotiroidismo. O hipotiroidismo pode ser causado por moitas causas. Clasificación internacional de enfermidades (ICD-10). Enfermidades e condicións. Índice alfabético. Con base en instrucións aprobadas oficialmente para o uso da droga e feitas en 2016. Rúbrica ICD-10 Sinónimos de enfermidades segundo ICD-10, a09 Presuntamente diarrea e gastroenterite. Pielonefritis secundaria aguda bilateral. 2. xade, que se reflicte nos códigos para as enfermidades do ICD-10 do sistema urinario. CÓDIGO PARA. Unha colección de historias de casos sobre pediatría Asma bronquial, forma atópica. Supoñemos que lle gustou esta presentación. Para descargalo, recoméndoo. Pielonefrite: ICD-10: N 10 10.-N 12 12. N 20.9 20.9. ICD-9: 590 590, 592,9 592,9. EnfermidadesDB: 29255.
2ª entrega puntual na vista frontal da presentación occipital. Defecto placentario, rotura. A pancreatite crónica é unha enfermidade bastante común que. O grupo I de discapacidade establécese nas seguintes doenzas: 1. Bolso de ambas. Prostitis abacteriana crónica (código ICD 10-N 41.1) (código ICD 10-N 46), pielonefrite crónica en fase completa ou parcial. Non obstante, para o desenvolvemento dun proceso inflamatorio microbiano nos riles, ademais dos listados. N10-N16 enfermidade renal tubulo-intersticial N11.0 Pielonefrite crónica non obstructiva asociada a refluxo, N11. 1 Crónica.
ICD-10: I15. Hipertensión arterial secundaria (sintomática) - é normalmente unha pielonefrite crónica. Descrición do medicamento en Kudesan (Kudesan): composición e instrucións de uso, contraindicacións. Descrición, síntomas (signos) diagnóstico, tratamento, breve descrición. Pielonefrite. Pielonefrite: ICD-10: N 10 10.-N 12 12. N 20.9 20.9. ICD-9: 590 590, 592,9 592,9. EnfermidadesDB: 29255. MedlinePlus: 000522. eMedicina: ped / 1959. Do sistema dixestivo: náuseas, diarrea, vómitos, dor abdominal, flatulencias. Cando se usa en pacientes con maior risco. A pielonefrite nos nenos é un caso especial de infección do tracto urinario (UTI). Unha característica común a todas as UTI.
A dor con hipokinesia ocorre como resultado dun esguince da vesícula. Un breve índice alfabético de enfermidades segundo ICD-10: Curvatura (segundo ICD-10) -nasal.
Diabetes xestacional
Nome da enfermidade: diabetes gestacional (HD): calquera trastorno do metabolismo dos carbohidratos que se produciu por primeira vez e se detectou durante o embarazo.
Código ICD-10: Diabetes de mulleres embarazadas 024.4.
Breves datos epidemiolóxicos
En Rusia, a prevalencia de HD segundo o Rexistro Estatal de Diabetes Mellitus é do 4,5%. Segundo a American Diabetes Association (ADA, 2004), arredor do 7% de todos os embarazos (máis de 200.000 casos ao ano) son complicados por HD (do 1 ao 14% dependendo da poboación estudada e dos métodos de diagnóstico empregados) de Gestational Diabetes Mellitus. ADA, 2004, Standarts of Medical Care in Diabetes. ADA, 2005, Sebko T.B., 2003.
Clasificación
A DG é calquera grao de metabolismo dos carbohidratos deteriorado, co inicio e primeira detección durante o embarazo. Pode manifestarse con hiperglucemia de xaxún insignificante, hiperglucemia postprandial ou se desenvolve un cadro clínico clásico da diabetes con altos niveis glicémicos.
Diagnósticos
Queixas e investigación obxectiva
As queixas dependen do grao de hiperglicemia. As manifestacións clínicas na maioría dos casos están ausentes ou inespecíficas. Por regra xeral, hai obesidade de diferentes graos, a miúdo - aumento rápido de peso durante o embarazo. Con glicemia alta, aparecen queixas sobre poliuria, sede, aumento do apetito, etc.
Investigación de laboratorio e instrumental
Unha das características de DG é que a miúdo aínda non se recoñece. Polo tanto, o diagnóstico de HD baséase na determinación de factores de risco para o seu desenvolvemento e no uso de probas con carga de glicosa en grupos de risco medio e alto. Na primeira visita dunha muller embarazada a un médico, é necesario avaliar o risco de desenvolver a súa HD, xa que dependen doutras tácticas de diagnóstico. O grupo de baixo risco de desenvolver HD inclúe mulleres menores de 25 anos (segundo autores rusos, menores de 30 anos), con peso corporal normal antes do embarazo, que non teñen diabetes en parentes do primeiro grao de parentesco, que nunca tiveron un trastorno no metabolismo dos carbohidratos pasados (en incluída a glucosuria), cunha historia obstétrica sen carga. Para asignar a unha muller a un grupo cun risco baixo de padecer unha alta frecuencia, esixe todos os síntomas da lista. Neste grupo de mulleres, as probas mediante probas de estrés non se realizan e limítanse ao seguimento rutineiro da glicemia en xaxún. Segundo a opinión unánime de expertos nacionais e estranxeiros, as mulleres con obesidade significativa (IMC = 30 kg / m 2), historia de diabetes, diabetes mellitus en familiares do primeiro grao de parentesco, historia do metabolismo dos carbohidratos ( fóra do embarazo) Diabetes xestacional Mellito. ADA, 2004, Sebko TV, 2003. Para incorporarse ao grupo de alto risco, un dos síntomas enumerados é suficiente. Estas mulleres son probadas a primeira vez que ven un médico (ver o procedemento a continuación). O grupo cun risco medio de desenvolver HD inclúe mulleres que non están nos grupos de baixo e alto risco: por exemplo, cun lixeiro exceso de peso corporal antes do embarazo, con antecedentes obstétricos cargados (feto grande, polihidramnios, aborto c / xestose, malformacións fetales, partos mortais) Neste grupo, as probas realízanse nun momento crítico para o desenvolvemento de HD - 24-28 semanas de embarazo. Expertos nacionais e estranxeiros ofrecen os seguintes enfoques para o diagnóstico de Diabetes Gestacional Mellitus HD. ADA, 2004, Standarts of Medical Care in Diabetes. ADA, 2005, Sebko T.B., 2003. O enfoque dun só paso está máis xustificado economicamente en mulleres con alto risco de desenvolver HD. Consiste en realizar unha proba de diagnóstico con 100 g de glicosa. Recoméndase un enfoque en dous pasos para o grupo de risco medio. Con este método realízase primeiro unha proba de cribado con 50 g de glicosa e, no caso da súa violación, realízase unha proba de 100 gramos. O procedemento de proba de selección é o seguinte. Unha muller bebe 50 g de glicosa disolta nun vaso de auga (en calquera momento, non nun estómago baleiro) e, ao cabo dunha hora, determínase glicosa no plasma venoso. Se despois dunha hora a glicosa no plasma é inferior a 7,2 mmol / L, a proba considérase negativa e o exame finaliza. Se a glicosa no plasma é igual ou superior a 7,2 mmol / L, indícase unha proba con 100 g de glicosa. O procedemento de proba con 100 g de glicosa proporciona un protocolo máis estrito. A proba realízase pola mañá cun estómago baleiro, despois do xaxún nocturno durante 8-14 horas, no contexto dunha dieta normal, polo menos durante 3 días antes do estudo (polo menos 150 g de hidratos de carbono ao día) e actividade física ilimitada. Durante a proba, debes sentarte, está prohibido fumar. Durante a proba, o sangue venoso tómase nun estómago baleiro (plasma) despois de 1 hora, despois de 2 horas e despois de 3 horas Establécese un diagnóstico de HD se 2 ou máis valores glicémicos son iguais ou superan as seguintes cifras: nun estómago baleiro - 5,3 ou máis, despois de 1 hora. - 10 ou máis, despois de 2 horas - 8,6 ou máis, despois de 3 horas - 7,8 ou máis. Se unha muller embarazada revela altos números glicémicos no plasma venoso: nun estómago baleiro superior a 7 mmol / l e nunha mostra de sangue aleatoria - máis de 11,1 e que confirma estes valores ao día seguinte, non se precisan probas diagnósticas e considérase establecido o diagnóstico de HD.
Para excluír erros metodolóxicos, a determinación da glicemia durante as probas de estrés diagnósticas realizarase só mediante métodos de laboratorio. Non é aceptable o uso de glucómetros con fins diagnósticos. Calquera aumento de glicosa nunha muller embarazada debe atopar a súa explicación e require polo menos unha rede determinación da glicemia. Non obstante, como se desprende das recomendacións de ADA (2004) e expertos nacionais, o aumento da glicemia nunha muller embarazada permítelle adscribila ao grupo de alto risco para o desenvolvemento de HD, o que implica máis buscas diagnósticas mediante probas de estrés.
Tratamento
Compensación persistente do metabolismo dos carbohidratos durante todo o embarazo. Criterios de compensación: glicosa capilar do xexún LITERATURA
1. Algoritmos para a prevención e o tratamento de enfermidades con deficiencia de iodo Texto / Ed. G.A. Melnichenko. - M.: B.I., 2005 .-- 48 páx.
2. O avó I.I. Texto de endocrinoloxía / I.I. O avó, G.A. Melnichenko, V.V. Fadeev. - M .: Medicina, 2000 .-- 632 p.
3. O avó, I.I. Introdución á Diabetoloxía Texto: Man. para médicos / I.I. O avó, V.V. Fadeev. - M .: Editorial Bereg, 1998. - 191 p.
4. O avó, I.I. Programa de destino federal “Diabetes mellitus” Texto: directrices / II.Avó, M. V. Shestakova, M. A. Maksimova. - M.: B.I., 2002 .-- 88 páx.
5. Enfermidades do iododefinito en Rusia. Unha solución sinxela a un problema difícil Texto / G.A. Gerasimov et al. - M.: Adamant, 2002 .-- 168 p.
6. Recomendacións clínicas da Asociación Rusa de Endocrinólogos (RAE) para o diagnóstico e tratamento do bocio nodular Texto / II. Avós e outros // Tiroidoloxía clínica. - 2004. - T.2, nº 4. - S. 47-52.
7. Melnichenko, G.A. Enfermidade da tiroides durante o embarazo. Diagnóstico, tratamento, prevención Texto: un manual para médicos / G.A. Melnichenko, V.V. Fadeev, I.I. O avó. - M.: MedExpertPress, 2003 .-- 48 p.
8. Prevención e tratamento de enfermidades con deficiencia de iodo en grupos de alto risco Text / I. I. Dedov et al. - M.: Bi., 2004. - 56 p.
9. Sebko, T.V Diabetes e embarazo Texto / II. O avó, M.V. Shestakova // Diabetes mellitus: mans. para médicos / T.V. Sebko. - M., 2003. - Cap. 28.-S. 364-372.
10. Conceptos modernos de endocrinoloxía clínica. Resumen do Quinto Congreso de Endocrinólogos da cidade de Moscova (23-24 de marzo do 2006) / M .: Geos, 2006. - 134 p.
11. Fedorova, M.V. Diabetes mellitus, embarazo e fetopatía diabética. Texto / M.V. Fedorova, V.I. Krasnopolsky, V.A. Petrukhin. - M .: Medicina, 2001 .-- 288 páx.
12. Asociación Americana de Endocrinólogos Clínicos e Assocazione Medici Endocrinologi directrices médicas para a práctica clínica para o diagnóstico e manexo de nódulos tiroideos. Endocr Pract., 2006 - V. 12, nº 1. - Páx. 63-102.
13. Diabetes xestacional Mellito. Asociación Americana da Diabetes. Coidado coa diabetes 27: S88-S90, 2004.
14. Estándar dos coidados médicos en diabete. Asociación Americana da Diabetes. Coidado coa diabetes 28: S4-S36, 2005.
Clasificación
O coñecemento recente sobre a enfermidade ampliouse, polo que cando se sistematiza, os especialistas atopan algunhas dificultades.
A tipoloxía máis común para a diabetes é:

Se o corpo ten unha deficiencia severa en insulina, indica diabete de plumas. Esta condición é causada por células pancreáticas afectadas. Na maioría das veces, a enfermidade desenvólvese a unha idade nova.
No tipo 2, a deficiencia de insulina é relativa. Prodúcese en cantidades suficientes. Non obstante, o número de estruturas que proporcionan contacto coas células e facilitan a penetración da glicosa do sangue. Co paso do tempo, a produción dunha sustancia diminúe.
Hai moitos tipos raros de enfermidades provocadas por infeccións, medicamentos e herdanza. Por separado, a diabetes ocorre durante o embarazo.
Que é a diabetes gestacional?
 A diabetes gestacional é unha forma da enfermidade que aparece durante o embarazo, o que reduce a capacidade do corpo para absorber a glicosa do sangue.
A diabetes gestacional é unha forma da enfermidade que aparece durante o embarazo, o que reduce a capacidade do corpo para absorber a glicosa do sangue.
As células experimentan unha diminución da sensibilidade á súa propia insulina.
Este fenómeno pode ser causado pola presenza de hCG no sangue, que é necesario para manter e manter o embarazo. Despois do parto, na maioría dos casos prodúcese a recuperación. Non obstante, ás veces prodúcese un novo desenvolvemento da enfermidade segundo o primeiro ou o segundo tipo. Na maioría das veces, a enfermidade maniféstase na segunda metade do período de parto.
Factores que provocan o desenvolvemento de GDM:

- herdanza
- peso pesado
- embarazo despois de 30 anos,
- manifestación de XG durante embarazos pasados,
- patoloxías obstétricas
- o nacemento dun fillo anterior anterior.
A enfermidade pode manifestarse cun gran peso, aumento do volume de ouriños, sede grave, apetito deficiente.
No embarazo complicado por calquera tipo de diabetes, é moi importante controlar o nivel de azucre e manter os seus niveis normais (3,5-5,5 mmol / l).
Un aumento do nivel de azucre nunha muller embarazada pode ser complicado:

- parto prematuro
- parto
- toxicosis tardía
- nefropatía diabética,
- infeccións xenitourinarias.
Para un neno, a enfermidade ameaza con sobrepeso, diversas patoloxías de desenvolvemento, inmadureza dos órganos ao nacer.
Moitas veces, os niveis de azucre na diabetes gestacional pódense axustar mediante dieta (táboa número 9). Un bo efecto vén dado pola actividade física moderada. Se as medidas tomadas non traen resultados, prescríbense inxeccións de insulina.
Se se detectan infraccións antes da concepción, o curso de tratamento e a aplicación das recomendacións do médico axudarán a evitar moitas consecuencias negativas e dar a luz a un neno san.
Código ICD-10
A sección 21 combina enfermidades por categoría e cada un ten o seu propio código. Este enfoque proporciona a comodidade de almacenamento e uso de datos.
A diabetes gestacional está clasificada como clase XV. 000-099 "Embarazo, parto e puerperio".
Tema: O24 Diabetes durante o embarazo. Parágrafo (código) O24.4: Diabetes mellitus ocorrida durante o embarazo.
Vídeos relacionados
Sobre a diabetes gestacional nas mulleres embarazadas no vídeo:
A GDM é unha enfermidade formidable que pode e debe ser combatida. Axudarán a superar a enfermidade e dar a luz a un bebé saudable, seguindo a dieta e todas as recomendacións médicas, realizar exercicios sinxelos, camiñar no aire e bo humor.
- Estabiliza os niveis de azucre durante moito tempo
- Restablece a produción de insulina pancreática
Coñece máis. Non é unha droga. ->
Exacerbación da pielonefrite crónica código 10 mb e como alimentar a un gato con insuficiencia renal
Supoñemos que lle gustou esta presentación. Para descargalo, recoméndoo. Capítulo 1. Anemia, anemia posthemorráxica aguda, anemia por deficiencia de ferro, anemia. Trastornos disfuncionais do tracto biliar. Códigos ICD-10. K82.8. Disquinesia biliar. Criterios de pielonefrite sen complicacións e complicadas, Criterios. Sen complicadas. Complicado.
Descrición, síntomas (signos) diagnóstico, tratamento, breve descrición. Pielonefrite. Códigos ICD 10 N10-N16 Tubulosa enfermidade renal intersticial N11.0 Pielonefrite crónica non obstructiva asociada ao refluxo. Hyleflox (Hileflox) descrición do medicamento: composición e instrucións de uso, contraindicacións. 6. Durante o curso fisiolóxico do embarazo realízanse exames de embarazadas. Ola! Teño 22 anos. Teño unha taquicardia focal supraventicular paroxística. Código ICD 10: ENFERMIDADES DE RENÓN TUBULO-NST-N16-N16. pielonefritis da nefrita Se é necesario, identifique o axente infeccioso N11 Nefrite tubulointersticial crónica. MEMORIA, ENTROZAR O CASAMENTO Entrando no matrimonio, estás creando unha familia, xa estás preparado para iso. 10 GLOMERULONEFRITOS NEFRÓLICOS A glomerulonefrite nefrótica ocorre nun 25% dos pacientes. Descrición, causas, síntomas (signos) diagnóstico, tratamento, breve descrición. Código ICD 10: N11 Nefrite tubulointersticial crónica. N11.0 Pielonefrite crónica non obstrutiva asociada ao refluxo.
Por suposto, o desenvolvemento da pielonefritis bacteriana aguda comeza coa introdución. Exame bacteriolóxico da orina: bacteriuria 10-10 CFU / ml. Exame de sangue bioquímico. Ficha cubrir recuberto de película, 250 mg: 5, 10 ou 20 unidades. (bronquite bacteriana aguda e exacerbación da bronquite crónica, pneumonía). - infeccións do tracto urinario (pielonefrite, cistite, uretrite), códigos ICD-10. A maioría das veces, a pielonefrite afecta ás mulleres. Isto contribúe á anatomía ampla. A pielonefrite crónica caracterízase por unha lesión mosaica do tecido renal. Na maioría dos casos, a consecuencia da pielonefritis crónica é que algúns pacientes poden ter períodos de exacerbación frecuentes e pronunciados.O número normal de glóbulos vermellos é de 1 millón de leucocitos - 2 millóns de cilindros 10 mil, o que se reflicte nos códigos para ICD-10 de enfermidades do sistema urinario. Código ICD-10 para a pielonefritis xestacional: hai formas agudas e crónicas da enfermidade. Con exacerbación dunha forma crónica. 10 Forma recorrente - case o 80%. Alternancia de exacerbacións e remisións. Características
Trimestre do embarazo: bacteriuria asintomática: cistite aguda: exacerbación da crónica. Código ICD: 023 Infeccións do tracto urinario durante o embarazo. Pielonefrite crónica. Criterios Agudización da pielonefrite crónica. 07/08/14 18: 52 Marina. Ola, Vladimir Borisovich. Teño 50 anos, premenopausa. Fibroides grandes. Instrucións metódicas do 22 de decembro de 1999 Nº 99/227 Indicacións médicas e contraindicacións para. Boas tardes Consulte a adecuación do tratamento prescrito.
ARTRITIS RUMUMATIDA. ENFERMIDADE DE BEKHTEREV: a reumatoloxía como científico independente. Os síntomas da pielonefrite aguda poden variar da sepsis causada por gramnegativos. Trimestre do embarazo: bacteriuria asintomática: cistite aguda: exacerbación da crónica. Coa progresión da pielonefrite, fórmase a esclerose intersticial, i.e. espallamento P / p Código para a clasificación internacional das enfermidades Nome da enfermidade 10 G80 Parálise cerebral infantil Infantil cerebral infantil Pielonefrite crónica non obstructiva Pielonefrite crónica obstructiva Osteomielite en fase aguda, en presenza de múltiples.
Pielonefritis xestacional
A pielonefrite en mulleres embarazadas está diagnosticada en aproximadamente o 10% das mulleres. As principais causas son a inmunidade debilitada, a presión uterina nos riles, os cambios hormonais. O código ICD-10 é O23.0 (infección renal durante o embarazo).
A medida que o feto crece, o útero crece de tamaño - baixo presión, a estrutura anatómica dos riles cambia, a circulación sanguínea deteriora e a orina empeora. No fondo dos cambios hormonais no corpo, o ton dos músculos cambia: a urodinámica perturba, a orina da vexiga é devolta aos riles. Se na orina hai microorganismos patóxenos, comeza o proceso inflamatorio nos riles.
Importante! Calquera enfermidade infecciosa pode causar inflamación no sistema xenitourinario.
A inflamación dos riles en mulleres embarazadas chámase pielonefrite xestacional - a enfermidade desenvólvese durante o parto do bebé, pode aparecer uns días despois do nacemento. Na maioría das veces, o proceso inflamatorio está localizado no ril adecuado.
Na maioría das veces, a pielonefritis xestacional prodúcese en mulleres primíparas, con polihidramnios, o que leva dous ou máis fillos, un feto grande. A enfermidade adoita proceder sen síntomas claros, os síntomas son semellantes á abrupción da placenta, a ameaza dun aborto. Un diagnóstico só se pode facer despois da análise.
Indicacións para a hospitalización con pielonefrite en mulleres embarazadas:
A pielonefrite no primeiro trimestre maniféstase máis brillante que no embarazo tardío. Un tratamento adecuado na fase inicial da enfermidade axudará a eliminar rapidamente o proceso inflamatorio, o risco de complicacións é mínimo. Se a pielonefritis xestacional se produce nun contexto de hipertensión, anemia e deterioro funcional dos riles, isto representa unha grave ameaza para a vida e a saúde da nai e do neno.
Signos de pielonefrite crónica e aguda
A pielonefrite é unha enfermidade infecciosa que se produce no fondo da infección por Escherichia coli, bacterias. Co fluxo sanguíneo, as vías ascendentes ou descendentes entran patóxenos nos riles. A inmunidade debilitada dunha muller embarazada non pode combatelos, desenvólvese a inflamación.
A pielonefritis aguda está acompañada de dor severa na rexión lumbar, que lle dá á perna, estómago, nádegas. A urinación faise dolorosa, a temperatura sobe aumentando e aumenta a sudoración. En mulleres primíparas, a enfermidade pode ocorrer entre 16 e 20 semanas, en mulleres multiparosas - entre 25 e 32 anos.
Os principais síntomas da pielonefrite aguda:
A pielonefrite crónica ocorre sen síntomas especiais, que poden ser moi perigosos para unha muller embarazada. Unha análise clínica de sangue e orina axudará a establecer un diagnóstico. Dor escura na rexión lumbar, a presenza de proteínas na orina pode indicar o desenvolvemento do proceso inflamatorio nos riles.
Importante! A exacerbación da pielonefrite crónica durante o embarazo pode provocar aborto involuntario, parto prematuro, morte fetal no útero.
O que é perigoso a pielonefrite durante o embarazo
Importante! A pielonefrite está suxeita a un tratamento obrigatorio durante o embarazo: os antibióticos fan menos dano. En lugar dun proceso inflamatorio nos riles.
Como afecta a pielonefrite ao embarazo? En mulleres embarazadas con inflamación renal, case sempre se produce xestosis grave, isto pode causar graves consecuencias para o neno.
O que ameaza a pielonefrite durante o embarazo:
Se unha muller sufriu pielonefritis durante o embarazo, a miúdo os recién nacidos teñen un peso lixeiro, ictericia prolongada, hipotermia e patoloxías do sistema nervioso central.
Importante! A consecuencia da pielonefrite nas primeiras etapas é a morte do neno no inicio do posparto.
Dado que a inflamación dos riles adoita desenvolverse de forma crónica, o embarazo despois da pielonefrite está baixo a supervisión constante dun médico e recoméndase que unha muller vaia ao hospital no primeiro e no terceiro trimestre.
O diagnóstico precoz axuda a minimizar as consecuencias negativas da enfermidade, a transferir a patoloxía ao estadio de remisión persistente. Despois dun exame externo e unha análise das queixas, o médico prescribe un exame completo e completo.
Se se sospeita pielonefrite, o xinecólogo fai unha derivación para a súa análise e consulta cun nefrólogo. O tratamento adicional da inflamación renal terá lugar nun hospital baixo a supervisión de ambos especialistas.
Importante! A pielonefrite non pertence ás principais indicacións para a cesárea.
Características do tratamento en mulleres embarazadas
Coa pielonefrite dos riles, as mulleres embarazadas necesitan observar descanso na cama, evitar o estrés, esforzo físico pesado. Para mellorar a saída de urina, necesitas estar de un lado varias veces ao día, fronte ao ril inflamado - as pernas deben estar lixeiramente máis altas que a cabeza. Se non se observa mellora dentro das 24 horas, a muller terá un catéter.
Os antibióticos para o tratamento da inflamación renal úsanse sen falla, a súa elección depende da duración do embarazo, da forma e da gravidade da enfermidade. Ademais, prescríbense uroantisépticos, analxésicos e antiespasmódicos. O réxime de tratamento é prescrito polo médico de xeito individual.
Medicamentos esenciais para tratar a inflamación renal:
- No primeiro trimestre, os antibióticos son prescritos en casos extremos, xa que a placenta aínda non protexe totalmente o feto. Durante este período, pódese usar antibióticos do grupo penicilina: Ampicilina, Amoxiclav.
- No segundo trimestre, permítese o uso de axentes antibacterianos máis fortes do grupo de cefalosporinas II, III xeración: Cefazolin, Suprax. Estes fondos pódense tomar ata 36 semanas, a duración da terapia é de 5-10 días.
- A partir das 16 semanas, se é necesario, pódese empregar Nitroxolina.
- Con dano renal por estafilococos, pódense usar macrólidos - Sumamed, Eritoromicina.
Importante! Está estrictamente prohibido realizar tratamentos durante o embarazo con fluoroquinolonas (Nolicin), medicamentos baseados na tetraciclina, non pode tomar Biseptol, Levomycin.
De gran importancia durante o tratamento é a alimentación adecuada, o cumprimento do réxime de beber. A dieta para a pielonefrite nas mulleres embarazadas implica un rexeitamento completo dos alimentos picantes, salgados, graxos, afumados e fritos. Non se recomenda usar alimentos que irriten as paredes da vexiga - rabanetes, espinacas, sorrel. É mellor comer pan lixeiramente seco, preferindo dar produtos de fariña integral.
Debe beber polo menos 2 litros de líquido ao día. As mellores bebidas para embarazadas son o zume de arándano, as cadeiras de rosa, a auga mineral sen gas.
Tratamento con remedios populares
A medicina herbal axudará a aumentar a eficacia dos fármacos, para o tratamento da pielonefrite utilízanse plantas que teñen unha propiedade diurética e antiinflamatoria.
Como tratar a pielonefrite con herbas? Primeiro debes recordar que plantas ten prohibido usar durante o embarazo:
O caldo de avea é un remedio universal para tratar a inflamación renal. É necesario cociñalo a partir de cereais - verter 180 g de cereais 1 litro de auga, ferver durante 2-3 horas a lume lento. Tome medicamentos de fariña de avena cun estómago baleiro, 120 ml 2-3 veces ao día.
A cabaza é unha verdura saudable cun poderoso efecto antiinflamatorio. A partir diso hai que facer zume, cociñar gachas, comer cru e fervido.
O caldo de rosehip - unha bebida indispensable para as mulleres embarazadas, que fortalece o sistema inmunitario, ten unha propiedade diurética e antiinflamatoria. Despeje 100 bagas secas en 1 litro de auga fervendo, cociña a lume lento durante 5 minutos nun recipiente pechado. Insista 3 horas, bebe toda a porción do caldo durante o día.
A infusión de tomiño axuda a eliminar rapidamente a dor e a inflamación. Despeje 220 ml de auga fervendo 5 g de materias primas secas, deixe por 20 minutos. Tome en forma colada 15 ml 3-4 veces ao día. A duración do tratamento é de 7-10 días.
Prevención
As mulleres embarazadas deben saber non só como tratar a pielonefrite, senón tamén como previr a aparición da enfermidade, a súa exacerbación. Debe visitar regularmente un xinecólogo, facer exames de orina e sangue. Para evitar a exacerbación na inflamación renal crónica entre as 12 e as 13 semanas, podes tomar remedios herbarios urolóxicos - Kanefron N, Brusniver.
Se hai historia de enfermidades crónicas do sistema urinario, debería seguirse unha dieta especial ata o nacemento. As mulleres embarazadas necesitan baleirar a vexiga cada 3-4 horas para evitar o estancamento da orina.
É necesario evitar a hipotermia, non visitar lugares ateigados durante o período de epidemias, realizar regularmente ximnasia para mulleres embarazadas, nadar, camiñar durante 30-40 minutos todos os días.
A pielonefrite durante o embarazo é unha enfermidade complexa e perigosa, perigosa para unha muller e un neno. É necesario tratar a enfermidade, xa que a infección pode causar a morte do neno. O diagnóstico oportuno, a aplicación das recomendacións dun médico axudará a evitar a exacerbación e a recaída da inflamación renal.
Causas da pielonefrite durante o embarazo
A pielonefrite durante o embarazo é unha enfermidade que ten un efecto adverso tanto no corpo da nai como no feto en desenvolvemento. A súa aparición pode levar a complicacións tan graves como a lesión necrótica purulenta do ril e a sepsis. Con pielonefrite durante o embarazo, aumenta a probabilidade de nacemento prematuro, aborto espontáneo, morte intrauterina do feto e outras complicacións obstétricas. Ao examinar a longo prazo despois de sufrir pielonefrite durante o embarazo, moitas mulleres atopan pielonefrite crónica, nefrolitiasis, nefrosclerose, hipertensión arterial, etc.
A pielonefrite aguda pode ocorrer durante o embarazo, o parto e o período inmediato posparto, en conexión coa que esta complicación é máis frecuentemente chamada pielonefrite xestativa aguda.
Distínguense pielonefritis xestativa aguda de mulleres embarazadas (a maioría das veces atopadas), mulleres en parto e puerperas (pielonefritis posparto).
Ata un 10% das mulleres embarazadas con pielonefrite aguda padecen formas purulentas-destrutivas da enfermidade. Entre eles predominan os carbúnculos, a súa combinación con apostems e abscesos. A maioría das mulleres embarazadas desenvolven pielonefrite aguda unilateral, mentres que o proceso da parte dereita detéctase 2-3 veces máis veces que o esquerdo. Actualmente, a pielonefrite é a segunda máis común entre as enfermidades extragenitais en mulleres embarazadas. A pielonefrite durante o embarazo é máis probable que afecte ás mulleres durante o primeiro embarazo (70-85%) e primiparosa que a multiparosa. Isto explícase pola falta de mecanismos de adaptación aos cambios inmunolóxicos, hormonais e outros inherentes ao corpo dunha muller durante o período de xestación.
Moitas veces a pielonefrite durante o embarazo ocorre nos trimestres II e III do embarazo. Os períodos críticos do seu desenvolvemento considéranse as 24-26 e 32-34 semanas de embarazo, o que se pode explicar polas características da patoxénese da enfermidade en mulleres embarazadas. Menos comúnmente, a pielonefrite maniféstase durante o parto. A pielonefrite materna ocorre normalmente no 4º-12º día do posparto.
As causas da pielonefrite durante o embarazo son diversas: bacterias, virus, fungos, protozoos. A maioría das veces, a pielonefrite aguda durante o embarazo é causada por microorganismos oportunistas do grupo intestinal (E. coli, Proteus). Na maioría dos casos, ocorre como unha continuación da pielonefrite infantil. A activación do proceso inflamatorio ocorre a miúdo durante a pubertade ou ao comezo da pubertade (con aparición de cistite de defloración e embarazo). O factor microbiano etiolóxico é o mesmo para todas as formas clínicas de pielonefrite durante o embarazo e unha historia de infección do tracto urinario atópase en máis da metade das mulleres que padecen pielonefrite durante o embarazo.
A bacteriuria asintomática atopada en mulleres embarazadas. - un dos factores de risco para o desenvolvemento da enfermidade. O propio axente bacteriano non causa pielonefrite aguda, pero a bacteriuria en mulleres embarazadas pode levar a pielonefrite durante o embarazo. A bacteriuria asintomática obsérvase no 4-10% das mulleres embarazadas, e a pielonefrite aguda atópase nun 30-80% desta última. A bacteriuria nunha muller embarazada é un dos factores de risco para o desenvolvemento da pielonefrite nos nenos que naceron. É perigoso para a nai e o feto, xa que pode levar a nacemento prematuro, preeclampsia e morte fetal. Sábese que a orina embarazada é un bo medio para o crecemento de bacterias (especialmente E. coli). É por iso que a detección e tratamento puntuais da bacteriuria ten unha importancia especial para a prevención de posibles complicacións.
A frecuencia de aparición de bacteriuria asintomática en mulleres embarazadas está afectada pola actividade sexual da muller antes do embarazo, a presenza de diversas malformacións do tracto urinario e unha violación da hixiene persoal.
A pielonefrite renal nas mulleres: síntomas e tratamento
A información do sitio é proporcionada con fins de referencia. Non auto-medicar. No primeiro signo dunha enfermidade, debes consultar a un médico.
A pielonefrite en sentido xeral é unha lesión inflamatoria da pelve renal e parénquima do órgano emparellado. O código ICD-10 é N10-N16. A diferenza da glomerulonefrite, que ten causas autoinmunes na maioría dos casos, a pielonefrite é unha enfermidade dunha etioloxía infecciosa-viral. A enfermidade desenvólvese independentemente da idade, a maioría das veces no sexo máis xusto. Isto pódese explicar do seguinte xeito. A razón reside na ampla e curta uretra. Nos homes, a uretra é longa, o que reduce os riscos do movemento ascendente da flora patóxena cara á vexiga e de aí aos riles. Nas mulleres, o contrario é certo.
Polo tanto, o sexo máis xusto é moito máis propenso a sufrir cistite e danos nos riles. Os pacientes coa menopausa son especialmente vulnerables cando a inmunidade é reducida e a síntese normal de estróxenos.
"As enfermidades nefrolóxicas son o flaxelo do noso tempo", di Maryana Lysenko, médica xefa do hospital número 52 de Moscova. - Os médicos chaman aos riles un "órgano silencioso": non fan mal, non dan sinais de alarma. Os síntomas xorden xa nas etapas posteriores, cando é necesaria unha intervención médica grave ".
Causas da enfermidade
A principal causa da enfermidade é a introdución de axentes infecciosos no tecido renal, como E. coli, protea, estafilococos, enterococos e outros. Menos comúnmente, a pielonefrite é causada por representantes de fungos, virus ou protozoos. O patóxeno entra pola vía hematogénea (fluxo sanguíneo doutros focos) ou urogénico (desde a uretra inflamada ou a vexiga augas abaixo).
Para que o proceso se desenvolva, é necesario crear condicións favorables, que inclúen:
Un feto en crecemento leva a un aumento do tamaño do útero, o que á súa vez cambia a posición natural do tracto urinario e provoca pielonefrite
No transcurso da enfermidade distínguese unha forma aguda de pielonefrite xestacional e unha crónica. O curso agudo da enfermidade na gran maioría dos casos prodúcese durante o primeiro embarazo. Pero hai casos de inicio do proceso en mulleres en parto ou puerperas.
Os síntomas da enfermidade están determinados principalmente pola idade xestativa. Así, no primeiro trimestre, a muller adoita estar preocupada pola dor severa na rexión lumbar (na proxección dun ou dous riles), que se irradian cara a labia e o abdome inferior. Ás veces a dor é tan forte que poden simular un ataque de cólicas renales.
Nun período posterior (trimestres II e III), os fenómenos de natureza disurica saíron á cabeza, o proceso de baleiro da vexiga queda interrompido. A dor é menos pronunciada, pero as mulleres embarazadas sempre se esforzan por tomar unha posición forzada, deitadas nun lado saudable coas pernas presionadas ata o estómago.
Hai síntomas da síndrome de embriaguez, ás veces prevalecen sobre outras queixas, o que complica o proceso de diagnóstico oportuno. Unha muller case sempre experimenta malestar e debilidade, o apetito diminúe, o estado de ánimo empeora e aparece unha sensación de debilidade xeral.
Posibles complicacións
Unha enfermidade como a pielonefritis xestacional representa unha ameaza para a saúde dunha muller e dun bebé non nacido, xa que pode afectar o desenvolvemento normal do feto. Hai un risco directo de infección intrauterina, terminación do embarazo ou parto precoz, incluído un bebé morto. Estas complicacións débense á excesiva excitabilidade das paredes do útero en resposta á dor e ao proceso inflamatorio, así como a un estado febril xeral.
O período máis crítico da enfermidade considérase que son 32-34 semanas de xestación, o que está asociado á consecución do tamaño máximo do útero.
Unha complicación común da pielonefritis xestacional considérase unha condición de xestose na muller, que se manifesta por edema, un aumento da presión arterial e a aparición dunha alta concentración de proteínas no sedimento urinario.
Non debemos esquecer unha complicación tan formidable da pielonefrite xestual como a xestose
Diagnósticos
Para facer un diagnóstico correcto e o máis importante a tempo, usa métodos diagnósticos modernos e mínimamente invasivos.
A lista de probas de laboratorio:
- Ecografía do tracto urinario con determinación da velocidade do fluxo sanguíneo (dopplerografía),
- Toma de TC dos riles (en casos diagnósticos complexos).
Métodos de tratamento
As medidas terapéuticas están dirixidas a:
A pielonefritis xestacional require un seguimento estrito e, por regra xeral, leva á hospitalización dunha embarazada
A hospitalización indícase nos seguintes casos:
Tácticas sen drogas
Recoméndase ás mulleres embarazadas que estean na posición do cóbado do xeonllo durante 15-20 minutos polo menos 4-5 veces ao día.
Introdúcense na dieta alimentos cun alto contido en vitaminas (grosella negra, pexego, uva, cenoria e outros), recoméndase o zume de arándano.
O sono só debe estar nun lado saudable.
Táctica médica
Os axentes antibacterianos son prescritos no inicio da detección da enfermidade, xa que isto determina o maior prognóstico e prevén complicacións. No primeiro trimestre, permítense aminopenicilinas, principalmente protexidas, e no segundo e terceiro trimestre, non está prohibido o uso de cefalosparinas e macrólidos. A duración do curso da terapia é de 2 semanas.
Tratamento cirúrxico
Se a terapia conservadora non produce o efecto necesario ou non afecta positivamente o benestar da muller embarazada, recorren á cateterización dos uréteres co fin de restaurar a excreción de ouriños. Cando hai sospeita do desenvolvemento de abscesos ou carbuncle nos tecidos do ril, realízase unha intervención endoscópica ou abdominal.
Non se deben descoidar as visitas ao xinecólogo durante todo o embarazo, porque a partir do diagnóstico oportuno de calquera desviación dependerá a saúde do seu futuro bebé.
A patoxénese da pielonefrite
Os patóxenos con fluxo sanguíneo entran nos vasos dos glomérulos renales e provocan inflamacións e cambios dexenerativos neles. A causa da pielonefrite é a infección.
A maioría das veces provoca patoloxía:
A patoxénese da pielonefrite aguda e crónica desenvólvese de xeito idéntico.
Que é a diabetes mellitus xestacional: código ICD-10, cadro clínico e causas
Un dos principais factores na aparición de diabetes é o mal funcionamento do sistema endócrino.
A absorción de glicosa diminúe, o contido de azucre no sangue aumenta, hai cambios negativos no metabolismo, os vasos sanguíneos están afectados. Existen varias formas clínicas, unha das cales é a diabetes gestacional. Segundo ICD-10, o diagnóstico está rexistrado baixo un código e nome específicos.
O coñecemento recente sobre a enfermidade ampliouse, polo que cando se sistematiza, os especialistas atopan algunhas dificultades.
A tipoloxía máis común para a diabetes é:
Se o corpo ten unha deficiencia severa en insulina, indica diabete de plumas. Esta condición é causada por células pancreáticas afectadas. Na maioría das veces, a enfermidade desenvólvese a unha idade nova.
No tipo 2, a deficiencia de insulina é relativa. Prodúcese en cantidades suficientes. Non obstante, o número de estruturas que proporcionan contacto coas células e facilitan a penetración da glicosa do sangue. Co paso do tempo, a produción dunha sustancia diminúe.
Se unha muller sufriu GDM durante o embarazo, é moi importante controlar o azucre no sangue inmediatamente despois do parto e, no futuro, polo menos 1 vez ao ano.
Hai moitos tipos raros de enfermidades provocadas por infeccións, medicamentos e herdanza. Por separado, a diabetes ocorre durante o embarazo.
Buscar por TIN
- OKPO por TIN
Busca código OKPO por TIN OKTMO INN
Busca código OKTMO por TIN OKATO INN
Buscar código OKATO por TIN OKOPF por TIN
Busca código OKOPF por TIN OKOG en TIN
Busca código OKOGU por TIN OKFS por TIN
Busca código OKFS por TIN BIN en TIN
Busca OGRN por TIN Obter TIN
Busca organizacións TIN por nome, TIN IP por nome
Convertedores
- OKOF en OKOF2
Tradución do código clasificador OKOF ao código OKOF2 OKDP en OKPD2
Tradución do código clasificador OKDP ao código OKPD2 OKP en OKPD2
Tradución do código clasificador OKP ao código OKPD2 OKPD en OKPD2
Tradución do código clasificador OKPD (OK 034-2007 (CPA 2002)) ao código OKPD2 (OK 034-2014 (CPA 2008)) OKUN en OKPD2
Tradución do código clasificador OKUN ao código OKPD2 OKVED en OKVED2
Tradución do código clasificador OKVED2007 ao código OKVED2 OKVED en OKVED2
Tradución do código clasificador OKVED2001 ao código OKVED2 OKATO en OKTMO
Tradución do código clasificador OKATO ao código OKTMO HS en OKPD2
Tradución do código HS ao código clasificador OKPD2 OKPD2 no SA
Tradución do código clasificador OKPD2 ao código HS OKZ-93 en OKZ-2014
Tradución do código clasificador OKZ-93 ao código OKZ-2014
Clasificadores todo ruso
- Clasificador ESKD
Clasificador todo ruso de produtos e documentos de deseño OK 012-93 KIES
Clasificación das unidades institucionais por sector da economía Okato
Clasificador todo ruso dos obxectos da división administrativo-territorial OK 019-95 OKV
Clasificador de moedas todo ruso OK (MK (ISO 4217) 003-97) 014-2000 OKVGUM
Clasificador todo ruso de tipos de mercadorías, envases e materiais de envasado OK 031-2002 OK
Clasificador todo ruso de tipos de actividades económicas OK 029-2007 (NACE Rev. 1.1) OK 2
Clasificador todo ruso de tipos de actividade económica OK 029-2014 (NACE RED. 2) OGR
Clasificador todo ruso de recursos hidroeléctricos OK 030-2002 OK
Clasificador todo ruso de unidades de medida OK 015-94 (MK 002-97) OKZ
Clasificador de ocupacións todo ruso OK 010-2014 (ISKZ-08) OKIN
Clasificador de toda a información da poboación OK 018-2014 OKISZN
Clasificador de toda a información de protección social da poboación. OK 003-99 (válido ata o 01/12/2017) OKISZN-2017
Clasificador de toda a información de protección social da poboación. OK 003-2017 (válido a partir do 01.12.2017) OKNPO
Clasificador de toda a formación profesional en Rusia OK 023-95 (válido ata o 01.07.2017) OKOGU
Clasificador de todo o ruso da Administración pública OK 006 - 2011 OK
Clasificador de información todo ruso sobre clasificadores todos rusos. OK 026-2002 OKOPF
Clasificador de formas xurídicas todo ruso OK 028-2012 OKOF
Clasificador todo ruso de activos fixos OK 013-94 (válido ata o 01.01.2017) OKOF 2
Clasificador todo ruso de activos fixos OK 013-2014 (SNA 2008) (vixente desde o 01.01.2017) Está ben
Clasificador de produtos todo ruso OK 005-93 (válido ata o 01/01/2017) OKPD2
Clasificador todo ruso de produtos por tipo de actividade económica OK 034-2014 (CPA 2008) OKPDTR
Clasificador todo ruso de ocupacións de traballadores, posicións de empregados e rangos arancelarios OK 016-94 OKPIiPV
Clasificador todo ruso de minerais e augas subterráneas. OK 032-2002 OKPO
Clasificación todo rusa de empresas e organizacións. OK 007–93 ACS
Clasificador estándar de todo ruso OK (MK (ISO / ISO / ICS) 001-96) 001-2000 OKSVNK
Clasificador todo ruso de especialidades de maior cualificación científica OK 017-2013 OKSM
Clasificador todo ruso dos países do mundo OK (MK (ISO 3166) 004-97) 025-2001 OK
Clasificador todo ruso de especialidades por educación OK 009-2003 (válido ata 01.07.2017) OXO 2016
Clasificador todo ruso por especialidades por educación OK 009-2016 (válido a partir do 01/07/2017) OCTS
Clasificación todo rusa dos eventos transformativos OK 035-2015 OKTMO
Clasificador de todo territorio ruso OK 033-2013 OKUD
Clasificador todo ruso da documentación de xestión OK 011-93 OKFS
Clasificador de todas as formas de propiedade OK 027-99 OKER
O clasificador de todas as rexións económicas. OK 024-95 Percha
Clasificador de servizos todo-ruso para a poboación. OK 002-93 CN FEA
Nomenclatura de mercadorías de actividade económica estranxeira (TN FEA EAEU) Clasificador VRI ZU
Clasificador de tipos de uso permitido de terra KOSGU
Clasificador de operacións do goberno xeral FKKO 2016
Catálogo federal de clasificación de residuos (válido ata o 24/06/2017) FKKO 2017
Catálogo federal de clasificación de residuos (válido desde o 24.06.2017) CLADER
Clasificador de enderezos RF BBK
A diabetes mellitosa xestacional: os principais síntomas:
- Náuseas
- Micción frecuente
- Vómitos
- Boca seca
- Fatiga
- Intensa sede
- Diminución da visión
- Inflamación da vexiga
Os signos clínicos da diabetes durante o embarazo son algo diferentes dunha patoloxía similar do tipo 1 ou 2, xa que non hai cambios significativos no benestar.
Para establecer o diagnóstico correcto, utilízase un exame de laboratorio. O tratamento baséase en métodos conservadores, en particular, a adhesión a unha dieta afortalada.
Na clasificación internacional das enfermidades, tal enfermidade ten o seu propio significado. O código para ICD-10 é O24.4.
Calquera muller en situación pode atopar signos de DMO - isto débese a que se producen un gran número de cambios no corpo. Entre eles, unha diminución da susceptibilidade de tecidos e células á insulina producida polo páncreas.
Ademais, os clínicos identifican unha ampla gama de outros factores predispoñentes que dependen das características xenéticas da representante feminina "en posición". Así, as causas da diabetes gestacional durante o embarazo son:
Nalgúns casos ocorre de xeito que a diabetes desaparece por conta propia despois do parto, pero non se pode descartar a posibilidade de que no futuro non aparezan síntomas de diabetes mellitus.
Complicacións
A diabetes gestacional é perigoso non tanto para unha muller como para un neno. A única complicación para a nai expectante é que despois do nacemento do bebé poida desenvolver diabete normal.
Cal é o perigo dunha enfermidade para un bebé:
- baixo contido de azucre no sangue
- desenvolvemento da fetopatía diabética,
- baixo contido en magnesio e calcio.

Tal condición como a fetopatía do feto ten os seguintes síntomas:
- grandes tamaños do neno,
- desequilibrio entre o corpo e as extremidades,
- hinchazón dos tecidos
- graxa subcutánea alta
- ictericia
- insuficiencia respiratoria
- alta viscosidade no sangue, que pode levar á formación de coágulos de sangue.