Páncreas Aberrante: que é?

Ás veces a natureza xoga unha broma cruel cunha persoa, recompensándoa con órganos adicionais ou partes de órganos que non só son innecesarios, senón tamén perigosos.
Tal caso patolóxico é un páncreas aberrante (AP), que non ten nada que ver co ferro común.
Que é isto
O termo "aberrante" significa anormal, anormal.
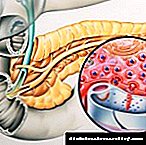
No caso do páncreas, este termo enténdese glándula adicional. Unha anomalía semellante é extremadamente rara. Normalmente localízase preto das paredes do estómago, duodeno, intestino delgado, vesícula biliar ou bazo. A glándula aberrante consta dos mesmos tecidos que un páncreas normal, pero non están conectados entre si.
Algunhas glándulas adicionais teñen unha estrutura similar ao órgano principal: cabeza, corpo, cola, subministración de sangue e inervación. Os condutos entran no antro do estómago ou duodeno. Ás veces representan fragmentos individuais do páncreas. Moitas veces tamén un órgano adicional produce hormonas.
O mecanismo da educación e as causas
Segundo os médicos, as razóns para a aparición dun órgano tan inusual son malformacións conxénitas. Non se entenden plenamente os mecanismos da educación. Os factores que afectan a aparición de malformación conxénita no feto son:
- mutacións xenéticas
- exposición á radiación
- o uso de certas drogas durante o embarazo,
- estrés
- mala ecoloxía
- consumo de drogas, tabaquismo, alcol,
- enfermidades virais: rubéola, sarampelo, herpes, toxoplasmosis,
- bacteria listeriose.
Síntomas da patoloxía
Moitas veces existe unha glándula aberrante sen darse, especialmente cando se localiza no intestino delgado. Os síntomas dependen da ubicación e do seu tamaño. Signos da patoloxía:
- dor no estómago e duodeno (con localización preto destes órganos),
- inflamación do páncreas real (pancreatite),
- dor no hipocondrio dereito, se o órgano está situado xunto ao fígado ou a vesícula biliar,
- dor aguda na parte inferior do lado dereito, segundo o tipo de apendicite (con localización no intestino).
Ademais, o paciente pode experimentar náuseas causantes, vómitos e perda de peso. Tales síntomas son similares ás manifestacións doutras enfermidades, non se pronuncianpolo tanto os pacientes non van ao médico.
O cancro alimentario pode causar complicacións - desde a inflamación ata o cancro.
Estas complicacións inclúen:
- obstrución intestinal,
- pancreatite e necrose pancreática,
- úlcera do estómago
- ictericia obstructiva resultante da compresión dos conductos biliares,
- hemorraxias internas
A inflamación do páncreas debe diferenciarse da inflamación deste páncreas. Neste caso, o termo "Pancreatite do páncreas aberrante". A transformación nun tumor oncolóxico ocorre moi raramente.
Diagnósticos
Se o médico ten sospeitas da presenza de ALS, é necesario nomear un paciente unha serie de estudos clínicos:
- Radiación X usando un axente de contraste. Na imaxe móstrase un gran crecemento da mucosa, o medio de contraste concéntrase nesta área.
- TAC do abdome. Unha imaxe en capas permítelle detectar a situación, o tamaño e a estrutura do órgano adicional (ver foto - APA no estómago). Diferencia con precisión a APA do cancro.
- Endoscopia con biopsia. Este é o método de diagnóstico máis fiable. Se hai un gran crecemento na mucosa con depresión no medio, este é un signo de ALA.
- Fibrogastroscopia. Este estudo confirmará a presenza dun órgano anormal cando se localiza no estómago. Detecta unha formación inmóbil circular baixo a mucosa gástrica.
Como se fai gastroscopia descríbese en detalle no videoclip:
Como tratar?
Se o órgano anormal é pequeno e non trae ansiedade ao paciente, o médico elixe tácticas de observacióncon monitoreo regular de ultrasóns.
Para o tratamento da AP complicada, os médicos recomendan inequívocamente a eliminación cirúrxica do órgano anormal, independentemente da súa localización. Este é o único método eficaz para desfacerse da patoloxía. Débese realizar un exame histolóxico previo. para excluír o proceso oncolóxico.
O volume e o tipo de cirurxía dependen da localización e tamaño da AF. Tipos de operacións:
- cirurxía aberta e resección parcial do estómago,
- a colecistectomía (eliminación da vesícula) realízase cando a anormalidade está localizada neste órgano.
Se o AFL ten o aspecto dun pólipo no intestino ou no estómago, a operación realízase mediante métodos mínimamente invasivos. Eliminouse a educación aplicando bucles especiais.
As cousas van peor coa localización do páncreas no duodeno e o verdadeiro páncreas. Nesta situación, a cirurxía implica resección de órganos, o que aumenta significativamente o risco de complicacións.
Hai tamén un método para o tratamento da ALA cun electrocoagulador. Introdúcese a través do conduto no ALA e logo destrúese o órgano anormal en capas.
O tratamento hormonal con somatostatinas raramente se realiza, xa que tal terapia é sintomática e úsase. en caso de imposibilidade da operación.
O prognóstico do tratamento da patoloxía depende directamente do grao de patoloxía e da presenza de complicacións. Por exemplo, a aparición de pancreatite destrutiva ou necrose pancreática ten un prognóstico extremadamente deficiente. Pódese conseguir un tratamento exitoso con diagnóstico oportuno e utilización de métodos modernos de terapia.
Tendo en conta a natureza conxénita da patoloxía, non se pode falar de profilaxis da enfermidade.
En canto ao aprazamento do exército, ás ordenanzas con tal diagnóstico emítese sen ambigüidade un "billete branco". Segundo o artigo 10 da Lei do Servizo Militar, a enfermidade está dentro da categoría de "formacións benignas do sistema dixestivo".
Páncreas aberrante, o seu tratamento

O páncreas aberrante (ou accesorio) é unha rara anomalía de desenvolvemento conxénita no que o crecemento dos seus tecidos de ningún xeito conectado coa glándula principal está presente en distintos órganos ou tecidos.
Estas inclusións anormais pódense detectar nas paredes do estómago, duodeno, mesenterio do jejuno, bazo, divertículo do íleo ou vesícula biliar.
Na maioría das veces, o páncreas aberrante atópase nos homes e sitúanse normalmente na rexión gastroduodenal (no antro ou parte pilórica do estómago).
Por que ocorren páncreas aberrantes? Como se manifestan? Por que son perigosas estas glándulas adicionais? Que métodos de diagnóstico e tratamento se usan para tales anomalías? Pode obter respostas a estas preguntas lendo o artigo.
A estrutura dalgunhas glándulas adicionais é semellante ao órgano principal: teñen un corpo, unha cabeza e unha cola, a súa inervación e o suministro de sangue son autónomos doutros órganos do tracto dixestivo e os condutos abren ao lumen do duodeno. Outras glándulas aberrantes só consisten en elementos individuais dun órgano regular.
Son formacións amarelentas cun conduto excretor trazado no centro, semellando un ombligo. As glándulas adicionais no divertículo fórmanse a partir de varios tecidos (endocrinos, glandulares e conectivos) e poden incluír cavidades císticas. Localízanse na capa submucosa do divertículo e semellan pólipos convexos (simples ou múltiples).
Algunhas formacións teñen depresións no centro.
A formación da glándula accesoria prodúcese incluso na fase de posta de tecido intrauterino. Os factores de risco son as enfermidades infecciosas da muller embarazada, o seu consumo de alcohol, o tabaquismo, a exposición á radiación.
Ata o momento, os científicos aínda non foron capaces de establecer as causas exactas da formación dun páncreas aberrante. Esta anomalía é conxénita e a colocación da glándula accesoria ocorre na fase de desenvolvemento fetal.
Segundo as observacións dos especialistas, o páncreas aberrante atópase máis frecuentemente en persoas cuxas nais estiveron expostas aos seguintes factores durante o embarazo:
- enfermidades infecciosas: sarampelo, rubéola, herpes, sífilis, listeriose, etc.
- radiación ionizante
- tomar drogas, alcol e fumar,
- estrés grave
- tomando certos medicamentos.
Os científicos non exclúen que algúns factores xenéticos poidan contribuír ao desenvolvemento dun páncreas aberrante.
A gravidade dos síntomas clínicos cun páncreas aberrante depende da súa ubicación e tamaño. As manifestacións desta anomalía ocorren co desenvolvemento de complicacións.
Con este curso, o paciente mostra signos de gastrite, úlcera péptica, pancreatite, colecistite ou apendicite.
Noutros casos, o páncreas adicional non aparece de ningún xeito e detéctase por azar durante os exames doutras enfermidades ou durante os exames preventivos.
Se a glándula aberrante está situada na zona gastroduodenal e é capaz de producir zume pancreático, o paciente ten os seguintes síntomas:
- dor (de menor a severa como coa úlcera péptica),
- calambres abdominais
- trastorno da dixestión
- eclosión amarga ou amarga,
- náuseas e vómitos
- perda de peso
- a formación de erosión na membrana mucosa do estómago ou duodeno.
Posteriormente, a enfermidade pode levar ao desenvolvemento de hemorraxias gastrointestinais, perforación, penetración ou malignidade dunha úlcera péptica.
Se a glándula aberrante comprime os conductos biliares extrahepáticos, o paciente desenvolve ictericia mecánica. Coa localización da glándula accesoria no intestino delgado, o seu complicado curso pode levar ao desenvolvemento da obstrución intestinal. Se o páncreas aberrante está situado no divertículo de Meckel, o paciente presenta manifestacións de apendicite aguda.
Nalgúns casos, o páncreas adicional queda baixo as máscaras das seguintes enfermidades:
- gastrite
- polipose do estómago ou do intestino,
- pancreatite (ou colecistopancreatite).
A malignidade dun páncreas aberrante é rara. Normalmente, os adenocarcinomas situados na capa submucosa poden desenvolverse no seu lugar. Máis tarde, o tumor esténdese á membrana mucosa e ulcera. Nesta fase do proceso de cancro, é difícil distinguila do adenocarcinoma ordinario.
Posibles complicacións
O páncreas aberrante pode levar ao desenvolvemento das seguintes complicacións:
- hemorragia gastrointestinal
- estenosis pilórica do estómago, duodeno ou intestinos,
- peritonite ou penetración dunha úlcera,
- pancreatite (ou colecistopancreatite),
- obstrución do intestino delgado completo ou parcial,
- malignidade dunha úlcera do estómago ou úlcera duodenal,
- malignidade do páncreas accesorio ao adenocarcinoma.
Se hai un risco de dexeneración do páncreas adicional en maligno ou leva ao desenvolvemento de complicacións, indícase a cirurxía ao paciente.
Probabilidade de malignidade do páncreas aberrante e desenvolvemento doutras complicacións (hemorraxia, compresión, etc.
) implica a necesidade de extirpación cirúrxica desta anomalía.
Non obstante, a falta de signos do seu complicado curso, ás veces o médico pode recomendar ao paciente un seguimento dinámico da glándula adicional, na que se realiza un exame anual que permite a detección puntual de malignidade (ultrasonido, FGDS, etc.).
No complicado curso do páncreas aberrante, realízase unha operación cirúrxica para o seu tratamento, cuxo método está determinado polo caso clínico. Con localización superficial da glándula accesoria no antro do estómago ou duodeno, a súa eliminación endoscópica pode realizarse por electroexcisión da formación con lazos diatérmicos suaves ou duros.
Nalgúns casos, a minilaparotomía pode realizarse usando soporte endoscópico ou laparoscópico. Este método permítelle crear unha anastomose entre os conductos das glándulas normais e aberrantes e non require a eliminación desta última.
Pódese realizar unha operación similar cando a formación non sobresae no lumen do órgano oco e non interfire co paso das masas de alimentos. Se se atopan quistes grandes no órgano adicional, realízase a súa fenestración endoscópica.
Se é imposible empregar métodos cirúrxicos minimamente invasivos, realízase unha laparotomía clásica para resectar unha parte do estómago. As glándulas aberrantes situadas no tracto biliar son eliminadas pola colecistectomía.
O maior perigo está no páncreas adicional, que se localiza no duodeno e non se pode eliminar dunha forma minimamente invasiva.
Nestes casos, é necesario realizar unha resección de pancreatoduodenal, que consiste en eliminar parte do estómago, páncreas, vesícula biliar e duodeno.
Estas operacións son tecnicamente complexas e van acompañadas dun gran número de complicacións.
Nos últimos anos, os científicos estiveron estudando a eficacia de tratar un páncreas aberrante con análogos sintéticos prolongados de somatostatina. Aínda que a viabilidade de tal método de tratamento segue sendo dúbida, xa que estes fármacos actúan só de xeito sintomático e non impiden o desenvolvemento de estenosis duodenal.
Con que médico contactar
Se ten dor abdominal e trastornos dixestivos, debes consultar a un gastroenterólogo. Despois de realizar unha serie de estudos (radiografía, ecografía da cavidade abdominal, fibrogastroduodenoscopia, TC, etc.) e identificar os signos dun páncreas aberrante, o médico designará unha consulta dun cirurxián abdominal.
O páncreas aberrante é unha anomalía do desenvolvemento, que se acompaña da presenza de tecidos adicionais da glándula en distintos órganos e tecidos.
Esta patoloxía maniféstase só durante o desenvolvemento de complicacións e pode levar a consecuencias perigosas (hemorraxia, ulceración, desenvolvemento de pancreatite, peritonitis, obstrución intestinal e malignidade).
Na maioría dos casos, o paciente recoméndase un tratamento cirúrxico da glándula anormal.
Páncreas aberrante - tratamento, causas

Un páncreas adicional ou aberrante é unha rara anormalidade do tracto gastrointestinal. Pode estar nos seguintes órganos:
- duodeno
- divertículo ileónico,
- mesentery jejunum,
- a parede do estómago
- bazo
- vesícula biliar.
Algúns páncreas aberrantes do estómago teñen unha estrutura anatómica similar a un órgano normal - inclúen a cabeza, o corpo, a cola, condutos. O suministro de sangue e a inervación tamén son propios, independentes doutros órganos do tracto dixestivo. Os conductos excretores abren á cavidade do estómago ou duodeno.
Hai outras modificacións do páncreas aberrante do antro. Só conteñen certos elementos deste corpo. As formacións amareladas teñen unha forma plana redondeada cun "ombligo" debuxado no medio - o conduto excretor.
O ferro adicional do divertículo de Meckel ten unha estrutura especial e semella diferente. Está formado por varios tipos de tecidos - glandulares, conectivos, endocrinos.Pode conter formacións císticas.
Ten a aparencia de pólipos convexos simples ou múltiples situados na capa muscular ou submucosa do divertículo. Algúns pólipos do centro teñen impresións características.
Complicacións
O ferro adicional pode causar complicacións e enfermidades que precisan tratamento, como por exemplo:
- dexeneración maligna,
- hemorraxias gástricas e intestinais,
- obstrución intestinal parcial ou completa,
- pancreatite aguda e crónica
- estenosis dun dos intestinos, duodeno, pylorus.
O curso clínico aseméllase a miúdo a gastrite, úlceras gástricas e duodenales perforadas, apendicite, colecistite, pancreatite. Cun aumento da actividade secretoria aparecen:
- dor epigástrica
- trastornos dispepticos
- perda de peso
- náuseas, vómitos.
Os síntomas clínicos están relacionados co tamaño, a ubicación da glándula accesoria.
Páncreas aberrante: diagnóstico, síntomas e tratamento

O páncreas accesorio ou aberrante é unha rara anomalía no desenvolvemento do tracto gastrointestinal, cando ademais da glándula principal, aparece outro.
O órgano está situado no antro do tracto gastrointestinal, preto da parede do estómago ou 12 duodenais, íleo ou intestino delgado, mesenterio. Considérase unha anomalía e aparece ademais do órgano principal, tendo os mesmos tecidos, pero non está conectado en absoluto con ela.
Como se manifesta a patoloxía e que hai que facer, consideraremos máis adiante.
Que se esconde baixo o termo "páncreas aberrante"?
Aparece unha glándula adicional como resultado dun desenvolvemento anormal. Non paga a pena considerar o seu aspecto como unha enfermidade, nalgúns casos non se manifesta en absoluto e dificilmente impide que unha persoa poida vivir toda a vida.
A patoloxía pode detectarse por casualidade, durante unha laparotomía, que se prescribiu por outro motivo.
Por exemplo, cando se comproba anormalidades no páncreas, con intervención cirúrxica para eliminar úlceras no estómago ou no intestino, o tratamento cirúrxico da colecistite en forma cálculo.
Os tecidos da glándula anormal e do órgano normal están compostos polos mesmos compoñentes. O páncreas aberrante consiste nun conducto que abre o seu lumen ao estómago ou aos intestinos. Como resultado disto, a pancreatite aguda pode desenvolverse na glándula adicional. As enfermidades máis raras inclúen hemorraxias gastrointestinais.
Causas do desenvolvemento da glándula accesoria
Ata o de agora os científicos están a loitar coa pregunta principal: por que motivo se forma o dobre conducto pancreático aberrante. Pero hai información fiable de que unha anomalía ocorre incluso no útero, e moitos factores indesexables afectan o seu desenvolvemento:
- antecedentes ambientais desfavorables, que afectan a unha muller durante o período do parto,
- patoloxías xenéticas
- fumar e beber alcohol durante o embarazo,
- frecuentes estados depresivos e tensións,
- enfermidades infecciosas que foi transferida por unha muller durante o parto dun bebé, incluída a sífilis, a rubéola, o herpes e outras,
- tomar drogas non desexadas para unha muller embarazada.
Síntomas da enfermidade
As manifestacións clínicas da presenza dun páncreas aberrante dependen do seu tamaño e localización.
Se está situado na zona das paredes do estómago, entón os síntomas son moi similares á manifestación de gastrite, e se está situada na zona do duodeno 12, neste caso as manifestacións poden indicar o desenvolvemento dunha úlcera.
Ademais, poden aparecer signos que indican pancreatite, colecistite ou apendicite. Estes signos non obrigan ao paciente a consultar cun médico e é posible que non se detecte a patoloxía durante moito tempo.
Pero na maioría dos casos, os síntomas case non se manifestan, as queixas do paciente xorden só co desenvolvemento de complicacións. Isto é:
- procesos inflamatorios
- perforación da parede intestinal ou do estómago,
- necrose
- hemorraxia
- obstrución do intestino.
Na maioría das veces, aparecen complicacións se se localiza a glándula adicional no intestino delgado. Unha complicación neste caso é a súa obstrución. E se aínda hai inflamación no corpo, entón o paciente pode desenvolver trastornos dispepticos, dor severa no peritoneo.
Durante o exame de laboratorio, pódese detectar hiperlipasemia e hiperamilasemia.
Formas da enfermidade
Existen varias formas de glándula aberrante. Pódese enviar:
- todos os compoñentes do páncreas existentes: condutos e partes secretoras,
- parte exclusivamente exocrina, que é a responsable da produción de zume gástrico,
- directamente á parte endócrina, axudando a producir hormonas vitais que regulan o azucre no sangue,
- adenomose: o tecido pancreático penetra na gran papileta duodenal 12 (isto é a apertura do conduto da glándula cara ao duodeno 12).
A localización da glándula aberrante
O páncreas aberrante no estómago e noutros órganos pode localizarse:
- esófago
- duodeno
- as paredes da vesícula biliar,
- fígado
- bazo
- intestino delgado
- mesenterio do intestino delgado, no pregamento ou membrana mucosa da cavidade abdominal.
Como diagnosticar a enfermidade?
A patoloxía pode ser detectada por varios métodos, todo depende do lugar da súa localización.
Se o lóbulo aberrante do páncreas está situado na parede do duodeno, no intestino groso ou no estómago, neste caso será doado identificar.
Na maioría dos casos, detéctase durante un estudo de cribado. A idade dos pacientes que adoitan ser diagnosticados coa enfermidade é de 40-70 anos.
Existen varios métodos para detectar unha anomalía:
- Endoscópica. Neste caso, a glándula é unha gran illa de tecido glandular, a miúdo semellante a un pólipo, que está situado nunha ampla base. Moitas veces na parte superior dunha illa pode haber unha impresión, que é un signo endoscópico dunha glándula aberrante. Se se realiza unha biopsia superficial durante este estudo, será difícil obter datos precisos.
- Radiografía X Neste caso, a anomalía pode ser unha gran formación, que se nota en forma de acumulación de contraste. Pero neste caso pódese notar a boca do conduto, que tamén contrasta.
- Ecografía Durante o exame por ultrasóns, pódese notar a glándula adicional e contribúe a isto a estrutura hipoecoica, a presenza de cavidades adicionais e o conduto anoxogénico.
- TAC do abdome. Este estudo axudará a identificar a glándula se está situado nas paredes dun órgano oco. Este exame axuda a realizar un diagnóstico diferencial de neoplasias malignas. No caso dun tumor, hai unha invasión dos órganos adxacentes ao peritoneo e a presenza de metástases. Pero o diagnóstico diferencial pode ser difícil se o tumor está localizado nas capas submucosais (leiomioma, lipoma e miosarcoma).
Tratamento dun páncreas aberrante
Os pacientes que foron diagnosticados cunha anormalidade cren que inmediatamente terán que deitarse baixo a navalla do cirurxián. Teñen unha pregunta razoable: paga a pena eliminar o páncreas aberrante? É imposible deixalo desatendido, porque é perigoso porque pode producirse malignidade nos tecidos.
Durante a súa detección, é urxente someterse a unha serie de estudos que axudarán a excluír o desenvolvemento dun tumor maligno. Pero despois do diagnóstico final, recoméndase a eliminación da anomalía, pero o método que o cirurxián elixirá para isto depende da localización da glándula.
Se o órgano adicional está localizado superficialmente, recoméndase electroexcisión endoscópica. Se hai órganos no quistes, neste caso realízase a fenestración de quistes.
O tratamento conservador tamén axuda ben nos casos en que non hai risco de cancro. Recoméndanse fármacos de acción longa e son máis adecuados os análogos da somatostatina. Ao mesmo tempo, realízase terapia sintomática.
O páncreas aberrante do antro non é perigoso para o paciente ata que comezan a desenvolverse procesos patolóxicos. É por iso que, en presenza dunha glándula adicional nun paciente, pode que non se use tratamento, pero un especialista debe ter un seguimento constante.