Intoxicación pola diabetes: náuseas e signos de intoxicación
A intoxicación do corpo é unha das complicacións máis comúns da diabetes. Todos os pacientes que padecen esta enfermidade crónica enfróntana nun grao ou outro. Non obstante, os pacientes con diabetes tipo 1, nos que procede dunha forma máis grave, teñen máis probabilidades de estar intoxicados.
Pero independentemente do tipo de diabetes, sen unha atención médica oportuna, a intoxicación pode levar a consecuencias nefastas, incluído o coma.
Por iso, é tan importante poder detectar oportunamente un aumento do nivel de toxinas e evitar cambios patolóxicos no corpo.
A principal causa de intoxicación en diabetes mellitus é un aumento dos niveis de azucre no sangue por encima dos 10 mmol / L. Esta concentración de glicosa indica unha escaseza aguda de insulina no corpo, o que moitas veces leva a un ataque severo de hiperglicemia.
Na maioría das veces, un forte salto no azucre no sangue é causado polos seguintes factores: a dose incorrecta de insulina ou a inxección perdida, unha violación da dieta, o estrés grave e as enfermidades virais. Se non detén o ataque a tempo, a hiperglicemia no sangue do paciente comeza a aumentar a concentración de corpos cetonas, que son toxinas e poden provocar intoxicacións graves.
Outra razón para o aumento do nivel de corpos cetonas no sangue é a hipoglucemia, é dicir, unha forte caída do contido de glicosa no corpo. Este ataque adoita provocar unha sobredose de insulina, un longo período de tempo entre as comidas, o uso de bebidas alcohólicas e o esforzo físico pesado.
Cun exceso regular da dose de insulina, o paciente pode desenvolver un nivel crónico de insulina no corpo, o que causa unha intoxicación constante de células internas con substancias tóxicas.
O feito é que cun exceso ou falta de insulina, o corpo do paciente experimenta unha deficiencia aguda de glicosa, que é a principal fonte de enerxía para as células. Co fin de compensar dalgún xeito a fame de enerxía, comeza a procesar graxas, o que pon unha tensión importante no fígado.
Durante o metabolismo dos lípidos, as células do fígado liberan substancias tóxicas no sangue, unha das cales é a acetona.
Os primeiros síntomas de intoxicación en diabetes mellitus son en moitos aspectos similares á intoxicación alimentaria, que adoitan enganar aos pacientes. Intentando desfacerse de síntomas desagradables, os pacientes toman drogas de trastornos dixestivos que non lles causan alivio.
Neste momento, o nivel de corpos cetonas no sangue segue aumentando, aumentando así o efecto tóxico das toxinas sobre o corpo. Moitas veces, tal auto-medicamento remata coa hospitalización de urxencia do paciente, e nos casos máis graves coma.
Por este motivo, é importante para os pacientes con diabetes poder distinguir o envelenamento alimentario ordinario da intoxicación con hiperglicemia. Isto permitiralle facer o diagnóstico a tempo e sen perder tempo para comezar un tratamento adecuado.
Síntomas de embriaguez con diabetes:
- Náuseas e vómitos graves,
- Diarrea ata 10 veces ao día,
- Debilidade, malestar,
- Cefalea, mareos,
- Micción frecuente e profusa
- Gran sede
- A pel seca,
- Xorde
- Cheiro a acetona da boca
- Dobre visión
- Dor no corazón,
- Reaccións inhibidas, o que indica danos no sistema nervioso central.
Vómitos severos, diarrea e micción excesiva provocan unha gran perda de fluído, o que pode provocar unha deshidratación grave. Os signos que indican o desenvolvemento de tal condición son a sequedad e pelado da pel, fisuras nos beizos, dor nos ollos e a ausencia completa de saliva.
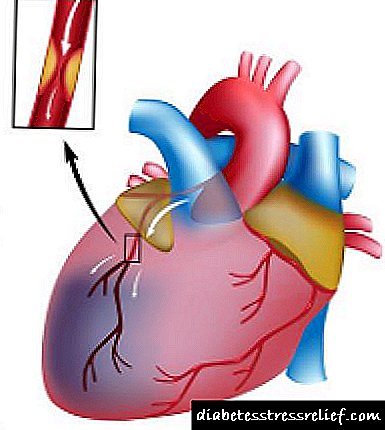
Cando se deshidrata, o sangue do paciente adquire unha consistencia viscosa grosa, o que aumenta aínda máis a concentración de glicosa e exerce unha enorme carga sobre o corazón e os vasos sanguíneos. Estes efectos da intoxicación son especialmente perigosos para as persoas que padecen enfermidades do sistema cardiovascular, xa que poden provocar un ataque cardíaco ou un ictus.
Ademais, altos niveis de acetona teñen un efecto negativo sobre os tecidos de todo o sistema urinario.
Xa que na gran maioría dos casos, a intoxicación en diabetes mellitus é causada por un alto azucre no sangue, o principal xeito de tratalo é inxectar insulina curta. En casos especialmente graves, para acelerar a acción da preparación da insulina, inxéctase no corpo mediante un contagotas ou inxección intravenosa.
Pero é importante subliñar que as inxeccións de insulina nunha vea deben realizarse só en presenza dun médico, xa que requiren unha habilidade especial e un cálculo preciso da dosificación. Se non, poden provocar un grave ataque de hipoglucemia e aumentar aínda máis a intoxicación do corpo.
Con vómitos graves, diarrea e micción excesiva, o paciente debe beber o máximo de líquido posible, o que compensará a perda de humidade e protexerá o corpo da deshidratación. É importante salientar que nesta condición o paciente debe beber só auga mineral sen gas, e non café, té ou outras bebidas.
Pero no tratamento da intoxicación diabética, o paciente pode usar insulina ultrahort e unha pequena cantidade de glicosa non será perigosa para el.
Con intoxicación leve cunha pequena porcentaxe de deshidratación. Para preparalo necesitarás:
- 200 ml de auga fervida morna
- 1 cucharadita de azucre
- 1 cucharadita de sal.
Mestura ben todos os ingredientes e tómese en pequenas porcións.
Con intoxicación con azucre en sangue elevado (hiperglicemia). Para cociñalo precisas:
- 1 litro de auga fervida morna
- 1 cda. unha culler de sal
- 1 cda. unha culler de refresco.
Disolver os compoñentes en auga e tomar durante o día.
Con intoxicación con baixo contido de azucre (hipoglucemia) ou deshidratación grave. Para preparalo necesitas:
- 0,5 l de auga fervida non quente,
- 2 culleres de sopa culleradas de azucre
- 2 culleres de sopa culleradas de sal
- 0,4 culleres de té de refresco.
Todos os compoñentes son completamente disoltos en auga. Beba a solución en pequenas porcións durante 24 horas.
Algúns medicamentos poden aumentar a perda de humidade durante a intoxicación. Polo tanto, durante o tratamento da deshidratación, a súa inxestión debe deterse completamente.
Cando a deshidratación non sexa desexable, use os seguintes medicamentos:
- Diuréticos
- Inhibidores da ACE,
- Bloqueadores do receptor da angiotensina,
- Antiinflamatorios, incluído ibuprofeno.
Se, a pesar de todas as medidas adoptadas, os signos de intoxicación seguen intensificándose, neste caso é necesario buscar a axuda dun médico.
Características e causas da tose alérxica nun diabético
Os compoñentes hormonais teñen o efecto máis grave na creación de insulina no corpo humano. Ao mesmo tempo, non é totalmente importante que tipo de insulina estea implicada - natural ou como un medicamento tomado como parte do tratamento da diabetes. En calquera caso, trátase dunha intervención hormonal seria, provocando non só un aumento da glicosa no sangue, senón tamén unha tose con diabetes tipo 1 e tipo 2.
Por iso, non se debe esquecer a necesidade do uso máis correcto da insulina. Os especialistas prestan atención a que:
- se un paciente cunha enfermidade presentada atopa unha tose que dura máis dunha semana, identifícase un aumento crónico nos niveis de azucre. Leva ao desenvolvemento de complicacións graves,
- unha destas consecuencias é a cetoacidosis,
- unha condición patolóxica exprésase nun aumento da concentración de ácido no sangue cunha enfermidade de tipo 1 e 2.
Neste sentido, non se recomenda aos pacientes con diabetes esperar a que un resfriado ou tose desaparezan por conta propia.
Suxerímosche que te familiarices: a granada pode aumentar o azucre no sangue
É moi importante empregar con precisión os axentes de restauración eficaces e correctos que permitirán ao diabético saír do estado presentado. Para facelo, debes aprender todo sobre como se realiza o tratamento e como tratalo.
Anxiopatía diabética das extremidades inferiores: síntomas e tratamento
Os pacientes que padecen unha enfermidade "doce" enfróntanse ao problema da aparición de enfermidades crónicas que aparecen no fondo dunha enfermidade grave. Unha tose alérxica pertence á lista de tales manifestacións.
Ocorre como resultado de trastornos patolóxicos nas reaccións do metabolismo de compostos de carbohidratos do primeiro e segundo tipo. Antes de decidir como e como tratar unha tose, debes establecer o tipo de violación nos procesos de metabolismo dos carbohidratos nun paciente. Unha vez aclarado esta información, o médico diagnostica o tipo de síntoma e selecciona o réxime de tratamento desexado.
Unha tose diabética que se produce no fondo dunha alerxia está asociada a unha violación do fondo hormonal. Os dous síntomas están intimamente relacionados. Un cambio no fondo hormonal ocorre no fondo dunha enfermidade e unha alerxia "doce". Por iso, é importante escoller o medicamento adecuado que curará unha enfermidade e non agravará o curso doutra.
Se o paciente experimenta ataques de alerxia durante máis dunha semana, entón poden producirse complicacións graves no corpo. Especialmente se o tratamento requiriu o uso de fármacos hormonais. O resultado da terapia é unha violación do proceso de absorción de glicosa e un fracaso na produción de insulina ou unha violación da resistencia á insulina.
As gotas de tose máis inofensivas, conteñen compoñentes que afectan o fondo hormonal humano, poden causar un forte aumento do nivel de hidratos de carbono simples no plasma sanguíneo.
A cetoacidosis pertence á lista de complicacións que acompañan a unha tose cunha enfermidade "doce". A complicación caracterízase por un alto nivel de ácidos que se concentran no sangue do paciente.
Os médicos recomendan que os pacientes que padecen trastornos no metabolismo dos hidratos de carbono cando detecten os primeiros signos dun resfriado, comecen inmediatamente a tomar medicamentos con efecto expectorante, ou medicamentos que axuden a reducir a intensidade do síntoma.
Hai unha serie de produtos farmacéuticos deseñados específicamente para pacientes con metabolismo dos carbohidratos alterados.
Os medios non conteñen azucres ou a súa cantidade é insignificante, incapaz de afectar significativamente o metabolismo dos carbohidratos.
Os medicamentos fríos máis comúns son varios xaropes para a tos sen azucre para diabéticos.
Lazolvan é o máis usado. O xarope non contén alcol e azucre. O composto químico actual é o clorhidrato de Ambroxol. O medicamento ten propiedades expectorantes e mucolíticas.
Ademais, os seguintes compoñentes químicos forman parte de Lazolvan:
- Glicerol.
- Potasio de sodio.
- Ácido benzoico.
- Sabores alimentarios.
- Sorbitol.
- Hipetose.
- Auga depurada.
O uso de xarope axuda a facilitar a retirada de acumulacións de moco das partes inferiores do sistema respiratorio. Na maioría das veces, o uso de Lazolvan está xustificado se o paciente ten un tipo de tose mollada.
O xarope de Gedelix está elaborado con base en compoñentes de orixe vexetal. A base da droga é o extracto de campo de hedra. O xarope é particularmente eficaz no tratamento de arrefriados de orixe infecciosa e inflamatoria. A alta eficacia do xarope maniféstase no tratamento dos bronquios e das vías respiratorias superiores.
O Linax é un xarope elaborado integramente a partir de materias primas de orixe vexetal. Este medicamento é practicamente inofensivo.
Na composición do medicamento non hai compoñentes químicos de orixe sintética que sexan perigosos para un paciente que padece diabetes mellitus de ningún tipo. Ademais, na composición química do medicamento non hai compoñentes como o alcohol etílico e o azucre.
Este xarope non ten practicamente contraindicacións, a única limitación no seu uso é a presenza de hipersensibilidade no ser humano aos compoñentes do xarope.
Como tratar unha tose contra a diabetes dirá o experto no vídeo neste artigo.
O tratamento da angiopatía diabética das extremidades inferiores debe comezar canto antes para evitar complicacións da enfermidade. Normalmente a enfermidade aparece en diabéticos que son neglixentes na súa saúde e non toman medicamentos. Moitas veces as extremidades inferiores son afectadas debido a que a circulación sanguínea dos vasos é perturbada no paciente, mentres aparece dor severa. Isto está asociado a unha gran carga nas pernas. Se non inicia un tratamento oportuno, poden producirse consecuencias graves.
Prevención de enfermidades
Un paciente con diabetes debe ser moi dilixente no control da súa saúde. Durante unha epidemia de gripe, evítanse visitas a atestados. Para reducir o risco de infección, recoméndase levar unha máscara especial. Antes do comezo do período outono-inverno, é mellor estar vacinado contra a gripe, pero asegúrese de coordinar o procedemento co seu médico antes diso. Se non se puido evitar a infección, debe cumprir as seguintes regras:
- Supervise o azucre no sangue polo menos 3 veces ao día, e máis frecuentemente se é necesario. Isto axudará ao médico a determinar a corrección da terapia prescrita.
- Use un xarope de tose sen azucre especial para diabéticos.
- Beber moita auga é útil non só para un paciente con diabetes, senón tamén para unha persoa que non padece esta enfermidade.
Non esquezas a actividade física e unha dieta especialmente seleccionada para un determinado paciente. Prevenir a enfermidade é máis sinxelo que curar e evitar complicacións. Polo tanto, debes cumprir as regras de hixiene non só para diabéticos, senón tamén para todos os membros da familia. Se hai nenos na casa, asegúrese de que se laven as mans despois de camiñar na rúa. Un estilo de vida saudable, non as pílulas, é a clave para a saúde para todas as persoas.
A información só se proporciona para información xeral e non se pode empregar para auto-medicamentos. Non auto-medicar, pode ser perigoso. Consulte sempre o seu médico. En caso de copia parcial ou completa de materiais do sitio, é necesaria unha ligazón activa para el.
Case todos os xarops e outros medicamentos para o arrefriado e a tose teñen azucre na súa composición, é extremadamente indesexable tomar aos diabéticos. Non obstante, hai outros medios que poden axudar ao paciente de resfriados e de dor de garganta. Durante este período, é moi importante controlar o azucre de forma estrita e constante, isto tamén é necesario para o médico que o atende. Así que prescribirá con máis precisión tratamento para unha rápida recuperación.
¿Con que frecuencia necesitas medir os niveis de azucre para os catarros? A enfermidade infecciosa con diabetes, así como a terapia, esixen que o paciente controle estrictamente a situación. Polo tanto, cómpre supervisar o nivel polo menos tres veces ao día, preferiblemente máis a miúdo, especialmente con arrefriado. Se é alto, o médico pode prescribir unha gran dose de insulina. De feito, coñecer o nivel de glicosa é unha oportunidade para cambiar a estratexia e a metodoloxía para xestionar esta terrible enfermidade.
Como previr o arrefriado e a tose? Independentemente de que estea enfermo de azucre no sangue, ninguén anulou as normas de hixiene persoal xeralmente aceptadas. Durante o corentena de gripe e outros resfriados, use unha máscara; se ten fillos, asegúrese de lavarse as mans despois da rúa. Antes da tempada de frío, toma unha gripe, pero primeiro consulte co seu médico.
Posibles causas de vómitos
Vómito (vómito): limpeza, evacuación do contido do estómago, ás veces do intestino delgado.O vómito ocorre tanto fisiolóxico (no marco da actividade normal do corpo) como patolóxico (con intoxicación, infeccións, úlceras, etc.). O vómito, a súa gravidade, pódese diferenciar mediante un exame visual dos contidos: alimentos comestibles, contidos estancados, bile, pus, contidos intestinais, café, mesturados con sangue. Dentro da fisioloxía, o vómito repítese unha ou dúas veces. O vómito patolóxico é de natureza sistemática, pode repetirse en convulsións varias veces ao día. Ao mesmo tempo, o can pinta moi mal e é visible o seu malestar interno.
Se viu que o can vomitou a comida, intentando comela de volta (o apetito non se rompe), as masas de cor e olor normais son vómitos fisiolóxicos asociados, por exemplo, a alimentación excesiva. Ocorre ao cambiar a dieta (por exemplo, a transición de alimentos secos a naturais), cando o estómago non adoita dixerir, por exemplo, carne ou cicatriz. Ou, cando un can come herba de porro e despois vomita un coágulo de herba, moco, zume gástrico, ao mesmo tempo que se sente ben, isto tamén está dentro do rango normal.
Os cans son depredadores e o seu fígado desenvólvese especialmente en comparación cos humanos e outros animais. Ás veces o corpo limpa de exceso de bilis, limpa a vesícula biliar (profilaxe de pedras) e condutos. Entón o can vomita bilis con escuma. Se isto xurdiu 1-2-2 veces e foi completamente, non te preocupes. Se o proceso continúa e a condición empeora, este é un sinal de envelenamento, o rexeitamento dos alimentos confirmará os medos! Pode organizar un día de xaxún e unha dieta con fame durante 12 horas. Isto ocorre cunha intoxicación leve. O corpo loita por si só, como pretendía a natureza.
Se o vómito repítese sistematicamente
No caso de que o vómito se fai regular, ocorre constantemente dependendo da hora do día, ocorre nun momento determinado antes ou despois dunha comida, e o contido parece extremadamente insalubre, hai un motivo para soar unha alarma, acudir ao veterinario ou actuar de forma independente, tendo as habilidades adecuadas.
As razóns deste fenómeno poden ser:
- envelenamento
- hepatite
- colecistite,
- procesos ulcerativos
- envelenamento
- infeccións gastrointestinais
- oncoloxía.
É moi importante ir á clínica e facer un exame completo da mascota. En calquera caso, non paga a pena esperar que todo pase por si só. A procrastinación só pode agravar a xa difícil situación do can. Isto é especialmente certo para os animais novos. O vómito repetido, o vómito con escuma amarela (non un caso illado), antes, despois e durante as comidas, o vómito de bile nun cachorro, etc. require atención médica inmediata.
Importante! Moitas veces, a causa do vómito sistemático é un obxecto estranxeiro no estómago do animal.
Que medicamentos se poden usar?
O vómito non para, comeza a diarrea, hai unha escuma amarela ou un can vomita a bile, como tratar? Medicamentos axeitados dunha farmacia humana habitual. Pode concentrarse con seguridade nas doses indicadas nas instrucións adxuntas (cans grandes - doses adultas, medias - para adolescentes, pequenos - como para nenos pequenos).
É importante lembrar que as drogas antipiréticas poden danar ao can e que deben usarse como último recurso.
En caso contrario, serán necesarios os seguintes medicamentos:
Aliviarán o espasmo, anestesiaranse.
Axuda coa intoxicación:
Metoclopromida, cerucal normalizar a peristalsis. Contrical calmará o páncreas. Omeprazida, omeprazol e omez calman o tracto gastrointestinal, contrarán os vómitos. Aplícase a herba de camomila, herba de San Xoán, xentil. A miúdo axudan a curar ao animal.
O vómito pode ser fisiolóxico ou patolóxico. Con patoloxía, prodúcese un rexeitamento da alimentación, o esgotamento, as condicións de temperatura son alteradas, os cambios de feces, a infección desenvólvese, etc. Este vómito ten un longo prazo con agravante. A aparición de bile no vómito indica danos no fígado, vesícula biliar. Para os primeiros auxilios e tratamentos, son adecuados os preparados humanos que non sexan antipiréticos e analxésicos. É importante vixiar a condición xeral do can, o apetito, canto beba o can, que feces, a natureza do vómito. Nos primeiros signos de vómitos, deixe de alimentar ao can, isto eliminará a carga do tracto dixestivo e do corpo.
Náuseas e vómitos no can con escuma amarela pola mañá ou cun estómago baleiro
Siga e gústame:

Escribo sobre cans, baseándome na experiencia e coñecementos adquiridos mentres estudaba no veterinario, traballo na especialidade e simplemente observando as miñas mascotas.
Que substancias poden causar envelenamento?
A intoxicación Milady ten un gran número de razóns e motivos para envelenar, e no seu arsenal hai moitos velenos exóxenos e endóxenos.
As substancias tóxicas exóxenas entran no corpo dende o exterior. É dicir, a través da pel e as mucosas, as vías respiratorias superiores, o tracto dixestivo. A causa máis común de intoxicación é envelenamento con etanol, metanol, sales de metais pesados, produtos químicos domésticos, monóxido de carbono, alimentos de mala calidade, contaminados con auga, drogas.
Os microbios, que penetran no corpo, causan non só unha enfermidade, senón tamén envelenar coas súas toxinas. Por exemplo, representantes velenosos da flora e a fauna, o grego pálido e o peixe puxeiro poden converterse nunha "razón" para a intoxicación exóxena do corpo.
Os venenos endóxenos fórmanse no corpo humano como consecuencia do metabolismo, como consecuencia de enfermidades e diversas condicións patolóxicas: por exemplo, intoxicación por cancro (co desenvolvemento de tumores malignos), uremia (con insuficiencia renal crónica), tirotoxicosis (con maior produción de hormonas tiroideas), intoxicación da tuberculose etcétera.
Con unha función neutralizadora insuficiente do fígado, acumúlanse no corpo un gran número de produtos metabólicos tóxicos, o que orixina unha intoxicación endóxena. Con complicacións da diabetes, o corpo está envelenado por produtos do metabolismo dos carbohidratos - corpos cetonas.
Por que ocorre o vómito na diabetes

A súa principal causa na diabetes é un exceso de glicosa ou, pola contra, a súa escaseza aguda. Neste caso, o fígado non pode facer fronte ao procesamento de substancias tóxicas e a acetona acumúlase no sangue.
Pódense describir as seguintes causas de vómitos na diabetes, independentemente do tipo.
- Gastroparesis. Con esta enfermidade, a actividade motora do tracto gastrointestinal é perturbada e a persoa sente unha saturación anormal. Maniféstase como saciedade precoz, azia grave, apetito deficiente, perda de peso, inchazo. Característicamente, unha persoa pode notar o paso de partículas non digeridas de alimentos.
- A tolerancia á glicosa deteriorada tamén pode desencadear un reflexo de mordazas. Unha persoa pode confundir esta condición por intoxicación alimentaria. A falta de tratamento ameaza o desenvolvemento dunha diabetes "completa".
- A hipoglicemia tamén pode provocar a evacuación do fluído do estómago. Esta condición é perigosa para os humanos, xa que pode causar a morte.
- Tomar medicamentos que aumentan a secreción de insulina.
- Se unha persoa perdeu o tempo de tomar insulina.
Como se manifesta a intoxicación?
Os signos de intoxicación dependen da natureza da sustancia tóxica, da súa cantidade, da vía de entrada no corpo e da capacidade de acumulación.
As substancias velenosas están separadas, dependendo do seu efecto sobre:
- canceríxeno (causante do cancro)
- mutaxénicas (que conducen a mutacións),
- cardiotrópico (afecta ao músculo cardíaco),
- hepatotrópico (intoxicación hepática) e outros.
A intoxicación pode ser aguda e crónica.

A intoxicación aguda ocorre cunha única entrada de veleno no corpo e vai acompañada de síntomas pronunciados. Por exemplo, a intoxicación de alimentos con salmonelose, a intoxicación por alcohol.
A intoxicación aguda dun neno ocorre ante os antecedentes de gripe, infección intestinal, sobredose de drogas, envelenamento de alimentos, con síndrome acetonémico. Os pais alfabetos saben como aliviar os síntomas de intoxicación na casa: soldaron ao bebé e danlle o sorbo Enterosgel (sen esquecer chamar a un médico).
A intoxicación crónica prodúcese cunha acumulación prolongada de substancias tóxicas no corpo, por exemplo, cunha intoxicación por cancro, unha intoxicación por plomo, unha intoxicación tuberculosa e unha dependencia de drogas.
O perigo de vómitos na diabetes
O vómito, náuseas ou diarrea na diabetes mellitus, independentemente do seu tipo, é moi perigoso, xa que pode causar un deterioro crítico da actividade renal e levar á perda de coñecemento. Ao final, tales fenómenos poden provocar deshidratación.
O corpo comeza a perder reservas de fluído rapidamente, porque no tracto dixestivo as súas reservas caen e as células toman fluído do torrente sanguíneo xeral. Non obstante, a glicosa non entra no tracto dixestivo, polo que a súa concentración no sangue aumenta significativamente. O sangue faise visco.

Debido ao aumento da viscosidade no sangue, sofren os tecidos periféricos, xa que se lles entrega menos glicosa e insulina. A resistencia á insulina desenvólvese, o que aumenta aínda máis o azucre. E a hiperglicemia leva a unha deshidratación adicional debido ao aumento da diurese e vómitos.
Vómitos de hiperglicemia
Náuseas e vómitos con niveis elevados de azucre indican o desenvolvemento dun precoma diabético. O precoma desenvólvese cando o indicador do glucómetro superou a nota 19. O paciente tamén presenta os seguintes síntomas:
- apatía e indiferencia por todo o que sucede,
- falta de respiración
- perturbacións visuais
- a aparición de dor no corazón,
- arrefriamento das extremidades
- os beizos están secos e adquiren un ton azulado,
- a pel está rachando
- aparece un revestimento marrón na lingua.
O vómito frecuente con hiperglucemia é un gran perigo para os humanos. O feito é que nesta condición, unha persoa desenvolve unha micción excesiva, o que leva a unha perda de fluído. O vómito agrava a deshidratación.
Sinais de intoxicación aguda e crónica do corpo
Por que perdeu a mente o Sombreiro Tolo de Alicia no país das marabillas? Quizais todo estea no sombreiro! Máis ben, na tecnoloxía de procesamento sentiu a partir do cal están feitos. Resulta que no século XIX o mercurio empregouse para procesar este material.
A intoxicación crónica profesional hoxe en día, por desgraza, tampouco é raro. Nas persoas que levan moito tempo traballando na produción asociada a produtos químicos, os compostos tóxicos acumúlanse gradualmente no corpo. Por exemplo, a toxicidade hepática na intoxicación por chumbo crónica non é raro.
Os síntomas de intoxicación con intoxicación por benceno ocupacional están asociados a efectos tóxicos sobre o sangue que forman órganos e células do sangue.
Os signos de envelenamento ocupacional dependen da sustancia tóxica no corpo.
Sinais comúns de intoxicación química:
- debilidade grave
- conciencia borrosa
- falta de respiración
- a cor da pel cambia,
- náuseas e vómitos
- en intoxicación aguda - perda de coñecemento.
A eliminación da intoxicación neste caso realízase en unidades de coidados intensivos ou en coidados intensivos.
A inxestión puntual de sorbent de Enterosgel ante os primeiros síntomas de embriaguez salvará de complicacións formidables de envelenamento ou debilitará as súas manifestacións.
En intoxicación aguda do corpo nun paciente observouse:
- alta temperatura
- dor de cabeza
- dor muscular e articular
- náuseas
- vómitos
- diarrea
A intoxicación crónica pode estar acompañada de:
- perda de peso
- aversión á comida,
- insomnio
- depresión
- indixestión
- anemia
- diminución da inmunidade
- dermatite
- unha tendencia a reaccións alérxicas e enfermidades autoinmunes.
Cunha diminución das defensas do corpo e unha infección purulenta grave, a síndrome de intoxicación desenvólvese.
Esta condición pode ocorrer nun segundo plano:
- peritonite,
- empema pleural,
- osteomielite
- flema
- absceso
- sepsis.

A forte intoxicación do corpo leva a danos tóxicos no músculo cardíaco, sistema nervioso, fígado e riles.
As palpitacións, depresión da consciencia ou euforia, insuficiencia renal e hepática son os principais signos da síndrome de intoxicación.
O diagnóstico faise grazas a análises de sangue e índice de intoxicación por leucocitos. Este importante método de investigación permítenos avaliar a gravidade da intoxicación endóxena e a eficacia do tratamento.
Normalmente, os valores do índice de intoxicación con leucocitos van de 0,3 a 1,5. Un aumento de 4 a 9 indica unha intoxicación endóxena.
Características do vómito con hipoglucemia
Normalmente aparece na fase inicial da hipoglucemia. Síntomas como calambres, excitación xeral deben alertar. A descarga involuntaria de contidos gástricos pode indicar a presenza dun paciente con complicación de coma hipoglucémico, o máis perigoso dos cales é o edema cerebral.
Existen casos de vómitos con hipoglucemia ante o fondo do metabolismo dos carbohidratos. Por exemplo, o paciente aumentou a dose de insulina ou saltouse unha comida. Como resultado, un baixo contido de azucre, así como acetona, determínase no sangue. Á súa vez, estas substancias contribúen ao desenvolvemento de vómitos.
O vómito tamén é posible coa chamada síndrome de sobredose de insulina crónica. A partir disto, salta o indicador de glicosa no corpo, e comeza a responder a esta condición con vómitos.
Vómito de cetoacidosis
En ausencia ou deficiencia de insulina no sangue, as células non poden tomar glicosa como fonte de enerxía. A descomposición das graxas prodúcese e, como resultado diso, fórmanse corpos cetonas. Se moitos sangue corpos cetonas circulan polo sangue, os riles non teñen tempo para desfacerse do corpo. Por mor disto, a acidez do sangue aumenta.
Con cetoacidosis, os pacientes están preocupados por:
- náuseas
- vómitos
- debilidade crecente
- intensa sede
- respiración aumentada e frecuente (Kussmaul),
- forte olor a acetona da cavidade oral,
- micción,
- pel seca e membranas mucosas,
- letarxia, letarxia e outros signos de actividade deteriorada do sistema nervioso central.
Debido ao exceso de cetonas no corpo, prodúcese unha interrupción da actividade e irritación do tracto dixestivo. Provoca vómitos frecuentes. E isto é moi perigoso coa cetoacidosis, xa que o corpo sofre deshidratación debido á diabetes. Os pacientes precisan unha hospitalización urxente.
¿Intoxicación por casa ou "envelenamento por realidade"?
A intoxicación doméstica non se chama en balde a "epidemia do século", porque a miúdo os medios, en teoría que nos facilitan a vida, provocan unha intoxicación aguda. Branqueadores, pesticidas, deterxentes e produtos de limpeza, limpiaparabrisas - a lista de culpables potencialmente perigosos de intoxicación grave é bastante extensa.
Despois dunha intoxicación con produtos químicos domésticos, prodúcese unha insuficiencia renal aguda e hepática. O cesamento destes órganos vitais que eliminan as toxinas do corpo, nalgúns casos, pode incluso levar á morte.
Que facer co vómito durante a diabetes
Se estás enfermo de diabetes e tes o desexo de vomitar, debes recorrer ao xaxún terapéutico. Está permitido beber auga e outras bebidas que non conteñan hidratos de carbono. Para a diabetes tipo dependente da insulina, debe empregarse insulina prolongada para controlar os niveis de glicosa. Tampouco deberías deixar de tomar pastillas para diabete.
Se se deben beber as tabletas antes das comidas, quedan canceladas temporalmente. Isto non provocará picos de azucre no sangue. Non obstante, aínda terá que inxectarse insulina, xa que segue o perigo dun forte salto no azucre.
Algúns medicamentos aumentan a deshidratación. Polo tanto, a súa recepción debería deterse temporalmente. Estes medicamentos inclúen principalmente:
- diuréticos
- Inhibidores da ACE
- bloqueadores do receptor da angiotensina,
- antiinflamatorios non esteroides, en particular, o ibuprofeno.
En xeral, en caso de vómitos en diabetes mellitus, é necesario discutir co médico a inxestión de todos os medicamentos prescritos. Isto axudará a evitar complicacións diabéticas.
Unha persoa que ten vómitos por diabetes, independentemente do seu tipo, necesita aprender a controlala. Primeiro de todo, cómpre beber líquido. Se non se detén, a única saída é chamar a un médico para a súa hospitalización.
Se o vómito cesou, debes beber líquido para evitar a deshidratación. Debe beber un pouco, para non provocar outro ataque. Mellor se o líquido está a temperatura ambiente.
Cada diabético necesita vixiar coidadosamente os síntomas da enfermidade para evitar a deshidratación e as complicacións.
Intoxicación con etanol e os seus substitutos
Segundo a Organización Mundial da Saúde, máis de 300 mil persoas morren cada ano por intoxicación con alcol e os seus substitutos.
Segundo a clasificación internacional (ICD10), o efecto tóxico do alcol está codificado como T51.
Un dos maiores casos de intoxicación por alcohol subrogada produciuse na cidade estoniana de Pärnu no 2001: traballadores dunha das plantas roubaron 20 latas de alcol metílico. Como resultado do envelenamento, 68 persoas morreron e 43 despois da intoxicación quedaron inhabilitadas.
O alcohol metílico refírese a velenos potentes do sistema vascular e nervioso. Absorbe rapidamente e elimínase moi lentamente do corpo.
Os resultados típicos da intoxicación por metanol son cegueira, edema cerebral, parada cardíaca e respiración.
Como tratar a intoxicación?
A terapia de intoxicación exóxena e endóxena de gravidade moderada e grave realízase en unidades de coidados intensivos, centros de coidados intensivos, toxicolóxicos.
O tratamento da intoxicación aguda e crónica realízase tendo en conta a causa da intoxicación, a gravidade do estado do paciente, os resultados de estudos de laboratorio e instrumentais.
A eliminación da intoxicación en cada caso ten as súas propias diferenzas.
O tratamento da intoxicación por cancro é paliativo, é dicir, prescríbense medicamentos que melloran a calidade de vida dun paciente incurable. A intoxicación por cancro prescríbense analgésicos narcóticos (morfina), sorbentes (enterosgel), antiinflamatorios non esteroides.
A terapia de intoxicación por tuberculose implica un longo curso de tratamento con fármacos anti-TB, vitaminas e inmunostimulantes.
Na intoxicación doméstica e laboral, úsanse antídotos (antídotos), desintoxicación do corpo, lavado do estómago e intestinos co obxectivo de limparse de substancias tóxicas.
O sorbente intestinal de Enterosgel aliviará de forma rápida e eficaz a intoxicación na casa en caso de intoxicación.
Unha cantidade suficiente de auga consumida e laxantes contribúen á eliminación rápida de produtos tóxicos do corpo.
As drogas de protección do fígado, as enzimas dixestivas e os medicamentos contra a disbacteriose tamén axudarán a reducir a intoxicación no fogar.
Como eliminar a intoxicación con alcohol?
Por desgraza, a mañá posterior á festiva "tarde alcohólica" non sempre é boa. A cabeza está rachando, na boca está o deserto do Sahara, o corazón latexa nalgún lugar da gorxa, é turbio e tormentoso, o gato está pisando en torno ao apartamento - un pesadelo, nunha palabra!
A intoxicación con alcohol de leve gravidade ou, máis simplemente, resaca, adoita ser tratada na casa.
O que cómpre facer: durmir, tomar o sorbente Enterosgel co estómago baleiro, asegúrese de almorzar e beber auga limpa durante todo o día.
Pódese prescribir un contagotas por intoxicación por alcohol na casa se é preciso "entrar en funcionamento" inmediatamente.
Eventos urxentes
Eliminar a intoxicación por alcohol en intoxicación aguda comeza con lavado gástrico. A continuación, realízase terapia de infusión con medicamentos especiais para eliminar rapidamente os produtos tóxicos da descomposición do etanol. Por exemplo, con ácido nicotínico, glicosa, vitaminas C, B6 e B1.
Un gotero por intoxicación por alcohol na casa cunha solución de metadóxilo reduce a gravidade da intoxicación e acelera a neutralización dos velenos.
O alcohol etílico é rapidamente absorbido polo estómago e esta é a súa insidiosidade. Como eliminar a intoxicación con alcohol? Que fármaco elixir para a eliminación rápida e eficaz do etanol? Os toxicólogos din que Enterosgel é un medicamento eficaz para este tipo de intoxicacións, aínda que se recomenda consultar a un especialista.
Enterosgel une etanol e acetaldehído no intestino, reduce a concentración de toxinas no sangue, protexe o fígado e axuda a restaurar o sistema nervioso central.
A droga é conveniente usar, inofensiva, ben tolerada por nenos e adultos, non ten efectos secundarios.
Hoxe en día, Enterosgel é a opción máis exitosa para loitar contra a intoxicación contra o cancro e a tuberculose, envelenamento alimentario, envelenamento con alcohol etílico e outros compostos químicos.
Náuseas na diabetes: que facer coa diabetes de vómitos
A pesar dun avance significativo na medicina doméstica e mundial moderna, a diabetes mellitus do primeiro e segundo tipo de curso segue sendo unha enfermidade bastante perigosa que afecta a persoas de case calquera idade e estado social.
Un dos signos característicos desta enfermidade pode chamarse ataque de vómitos. Case sempre, este síntoma déixase sen a debida atención e atribúese a varias condicións do corpo dun diabético:
- envelenamento (alimentos, drogas, alcol),
- malestar (no fondo dos arrefriados),
- exceso de traballo (debido ao traballo prolongado).
Se un paciente ten boca seca, vómitos, náuseas e aumento do apetito sen motivo aparente, entón son requisitos previos directos para buscar axuda médica.
Con diabetes, o vómito é unha especie de reacción do corpo ante unha nutrición e terapia inadecuadas.
A miúdo, as náuseas e os vómitos fanse un requisito previo:
Se o paciente non toma as medidas adecuadas, entón está cheo dunha complicación importante da diabetes - cetoacidosis, que pode causar coma e incluso causar a morte.
Náuseas e vómitos poden resultar de saltar ou non cancelar inxeccións de insulina.
Por que ocorre o vómito?
 O vómito é un mecanismo fisiolóxico especial que se activa baixo a condición de embriaguez. Pode producirse cando o alimento é difícil de dixerir ou o produto dunha reacción química entra no tracto dixestivo.
O vómito é un mecanismo fisiolóxico especial que se activa baixo a condición de embriaguez. Pode producirse cando o alimento é difícil de dixerir ou o produto dunha reacción química entra no tracto dixestivo.
Este proceso é bastante desagradable, pero extremadamente necesario para limpar o corpo.
A diabetes mellitus está asociada a moitos síndromes que se fan sentir só despois dun tempo. Estes inclúen vómitos.
Ademais, unha violación do metabolismo dos carbohidratos pode ser un bo motivo para os síntomas en cuestión. Un mal funcionamento leva a un cambio rápido na concentración de azucre no sangue - hiperglucemia.
Polo tanto, todos os diabéticos deben desenvolver o hábito de controlar regularmente o nivel de azucre no seu sangue. Se se consigue a realización dos límites superiores ou inferiores do indicador da norma admisible, debes buscar axuda médica o máis rápido posible.
O vómito constante en calquera tipo de diabetes mellite pode producirse no fondo das exacerbacións:
- aumento do azucre no sangue
- un aumento no número de cetonas na orina.
Ademais, o vómito constante na diabetes mellitus pode indicar que un dos fármacos empregados polo diabético contén un compoñente que causa a manifestación dunha reacción alérxica e polo tanto existe un tipo de rexeitamento por parte do seu corpo. Tamén pode causar trastornos metabólicos.
Esta condición é extremadamente perigosa, porque o azucre dixestible será absorbido de forma inaceptable lentamente, e o corpo limparase por moito tempo.
Como superar o vómito e comportarse correctamente?
O primeiro e máis importante medicamento para a diabetes é sempre a insulina. Aqueles pacientes que perden ou cancelan inxeccións de forma arbitraria corren o risco de padecer vómitos durante moito tempo. Despois dalgún tempo, as náuseas converteranse en insoportables e levarán complicacións importantes para a saúde.
 Ningún procedemento debe ser acordado co seu médico. Se non, é posible agravar a diabetes e deteriorar a saúde.
Ningún procedemento debe ser acordado co seu médico. Se non, é posible agravar a diabetes e deteriorar a saúde.
O vómito sempre deshidrata o corpo. Polo tanto, debes tomar Regidron e beber tanta auga mineral como sexa posible sen gas. Isto axudará a reabastecer o saldo ideal de sal. A auga mineral para a diabetes é excelente para os pacientes.
Se hai un farmacéutico Regidron, é posible cociñalo na casa. Non producirá calidade nin eficiencia.
- 1/4 cucharadita de sal
- 2 vasos de auga
- 2 culleres de sopa de azucre
- 1/4 cucharadita de bicarbonato.
Todos os compoñentes deben combinarse e usar a solución segundo as instrucións do produto farmacéutico.
Definitivamente debes chamar a unha ambulancia se é imposible tratar a diabetes con náuseas e vómitos nun segundo plano:
- temperatura corporal elevada
- forte dor de cinto no abdome.
Estes síntomas son evidencia directa do inicio da cetoacidosis diabética.
Se un diabético non presta atención ao vómito durante un tempo suficientemente longo, isto convértese no motivo dun aumento da amilasa sérica. Nalgúns casos, é imposible prescindir dunha hospitalización urxente nun hospital. Esta pode ser unha rama:
 No hospital, os médicos proporcionarán a este paciente un subministro constante de auga. Isto axudará a evitar a deshidratación. A auga debe beber polo menos 250 ml por hora.
No hospital, os médicos proporcionarán a este paciente un subministro constante de auga. Isto axudará a evitar a deshidratación. A auga debe beber polo menos 250 ml por hora.
Con concentracións normais de glicosa no sangue, a auga pódese substituír por bebidas moderadamente doces, especialmente se o corpo do diabético é extremadamente débil.
Se un paciente con diabetes ten unha intolerancia individual á auga mineral, entón nun hospital recibiráselle solucións intravenosas especiais, por exemplo, cloruro de sodio.
O mellor será someterse a un exame completo do corpo e un curso de coidados intensivos. Grazas a este enfoque, será posible levar a glicosa ao límite normal e desfacerse das náuseas constantes.
Os médicos vixiarán a presenza de cetonas na urina e o azucre no sangue na diabetes cada 3 horas.
Intoxicación alimentaria: que precisa unha persoa con diabetes?
A intoxicación alimentaria ou, en termos científicos, a toxicosis transmitida por alimentos é unha condición familiar para todos sen excepción. Se os microbios nocivos se estableceron no produto ou os seus produtos vitais, acumuláronse toxinas, entón comer este alimento probablemente acabará coa intoxicación por alimentos.
Para evitar o envelenamento ou a infección alimentaria, debes cumprir a regra "Mine, divídese, cociña e gárdao no frigorífico!":
- Lave as mans con xabón cando regresas a casa e cada vez que visites o baño.
- Lave ben as verduras e froitas - as mandarinas, plátanos e laranxas non son a excepción. Pero non recomendan lavar carne crúa; cun fluxo de auga as bacterias poden penetrar máis profundamente no produto,
- Use taboleiras de corte separadas para carne crúa e todo o demais
- Procesa a carne térmicamente,
- Manteña os alimentos cociñados e os produtos lácteos na neveira,
- Faga un seguimento da data de caducidade do seu alimento.
Na diabetes mellitus, o risco de intoxicación alimentaria pode ser maior e por iso:
- Diminución da actividade do sistema inmunitario (especialmente con azucres altos),
- A presenza prolongada de alimentos no estómago e no intestino en caso de gastroparesis, como resultado, os microbios teñen máis tempo para penetrar no corpo,
- Eliminación lenta de toxinas polos riles en caso de nefropatía grave.
Síntomas envelenamento alimentario coñecido por todos:
- Náuseas
- Vómitos
- Tancos soltos frecuentes
- Dor abdominal
- Calafríos
- Debilidade
Teña en conta: cetoacidosis diabética
- Os síntomas da intoxicación alimentaria son moi similares ás manifestacións da cetoacidosis diabética.
- A propia intoxicación por alimentos pode ser a causa da cetoacidosis: en resposta á enfermidade, aumenta o nivel de hormonas do estrés, que teñen o efecto contrario á insulina. Como resultado, aumentan os niveis de glicosa no sangue, diminúe a sensibilidade á insulina e a insulina non é suficiente. Ademais, coa intoxicación por alimentos é difícil comer algo, respectivamente, pódense saltar inxeccións de insulina curta. As células non poden usar glicosa sen insulina e pasarán a obter enerxía das tendas de graxa para formar cetonas como subproduto.
- Se lle inxectou insulina pero non puido comer ou houbo vómitos, hai un grave risco de hipoglucemia.
Polo tanto, en caso de enfermidade, unha persoa con diabetes debería:
- Beba moitos líquidos - polo menos 3 litros de bebidas ou caldo de azucre,
- Mantéñase os medios para deixar a hipoglucemia; aquí o zume doce será útil
- Mide con máis frecuencia a glicosa no sangue - cada 2-4 horas ou máis veces, se é necesario,
- Determine o nivel de cetonas na orina: pódese facer na casa utilizando tiras de proba especiais que se venden nas farmacias,
- Se o nivel de cetonas na urina ou no sangue aumenta e a glicosa no sangue é superior a 15-20 mmol / l, é necesario:
- Introduza insulina de acción curta a razón de 0,1 unidades de insulina por 1 kg de peso
- Mide o azucre no sangue despois de 1-2 horas
- Se o nivel de azucre non diminuíu despois de 3 horas, administre outros 0,1 U / kg de insulina (non administre insulina de acción curta máis a miúdo para evitar a hipoglicemia atrasada)
- Repita a proba de cetona unha hora despois da reinxección de insulina
Se, a pesar das medidas tomadas, o nivel de glicosa no sangue segue sendo alto e as cetonas na urina non diminúen ou a súa saúde empeora, consulte inmediatamente a un médico.
Cando o envelenamento alimentario, fíxate "Ráfagas de dieta":
- Coma a miúdo en comidas pequenas,
- Coma alimentos máis fáciles de dixerir: galletas elaboradas con pan branco, cereais e pasta sen engadir aceite, patacas, caldos líquidos. Ten en conta que a maioría destes alimentos conteñen moitos hidratos de carbono, non esquezas contar carbohidratos incluso nos días difíciles da enfermidade,
- Introduce gradualmente peixe e carne magra no menú.
- Escoita os teus sentimentos, quizais estea listo para comer a comida habitual?
Non te preocupes e non te espantes, aínda que os teus azucres non sexan perfectos: estás enfermo e isto é temporal. O principal é estar atento a ti mesmo e aos teus sentimentos, a miúdo mide azucre e intenta gañar forza.
Intoxicación da diabetes
En diabetes mellitus obsérvanse tanto fenómenos de embriaguez como en lesións sistémicas. Destes últimos, o sistema nervioso periférico é o máis frecuente. As súas derrotas son de natureza limitada ou, menos frecuentemente, limitadas inicialmente, para logo ter un carácter moi estendido.
A maioría das veces con diabetes obsérvanse formas neurálxicas de lesións do nervio ciático e femoral (resp. Plexos lumbares e sacros). Menos frecuentemente, a neuralxia ocorre no plexo braquial, nervios intercostales e nervio trigeminal. Ás veces, a neuralxia, comezando por un nervio, espállase a outros nervios.
As lesións dos nervios motores son raras. Destes, obsérvase con máis frecuencia a oftalmoplexia externa, que ás veces é precedida pola dor nas áreas temporais e orbitais. Moi poucas veces obsérvase oftalmoplexia total e parálise facial.
Os trastornos de movemento nas extremidades tamén se observan raramente. A parálise nalgúns casos é incompleta, remitindo, fácil de pasar cun tratamento especial.Noutros casos, a parálise é completa, acompañada de atrofia muscular e outros trastornos tróficos. As formas abortivas caracterizadas pola dor, a fatiga rápida das pernas e a ausencia de reflexos do tendón son máis frecuentes. Os síntomas son intermitentes, fluctúan na intensidade durante o transcurso da enfermidade.
As lesións comúns do sistema nervioso periférico non son comúns. Normalmente afectan as extremidades inferiores, raramente o proceso diríxese aos brazos e nervios do tronco, pero nestes casos as extremidades inferiores son máis afectadas.
A forma de polineurite cunha enfermidade completamente desenvolvida é mesturada. Non obstante, por regra xeral, a enfermidade debuta con dores que aparecen primeiro nunha extremidade e despois esténdense a outra. A forma neurálxica pode durar moito tempo (segundo as nosas observacións, ata 6 meses), pero xa neste período os reflexos do tendón poden diminuír e desaparecer. A fatiga das pernas nótase.
As dores a miúdo son moi fortes, toman un personaxe de tiro, intensifícanse de noite. Durante a enfermidade, notan flutuacións significativas na intensidade da dor. Sempre hai síntomas de dor: dor con presión sobre os nervios, síntomas de tensión. De trastornos obxectivos, detectase hiperestesia ou hipestesia con localización distal.
Máis tarde, os trastornos motores de tipo sempre distal únense cunha lesión predominante de extensores. Estes trastornos, inicialmente descargados, convértense gradualmente en parálise, anteriormente no membro no que comezou a dor. A parálise vai acompañada de atrofias musculares e unha reacción de dexeneración.
Nas fases iniciais, cunha forma dolorosa, obsérvanse trastornos vasomotores, en etapas posteriores trastornos tróficos por parte da pel, uñas, aponeuroses, úlceras troficas do pé. No fluído cefalorraquídeo con formas comúns, pódese detectar un maior contido en proteínas en ausencia de citosis.
Así, nas etapas iniciais, as lesións periféricas son de natureza limitada e neurálxicas. O desenvolvemento posterior consiste na propagación da neuralxia, o apego de trastornos de sensibilidade obxectiva e a paulación gradual na mesma secuencia na que se difunden os trastornos sensibles.
Descríbense casos cando os trastornos sensibles non ían acompañados de motor, pero notouse este ou aquel grao de ataxia (forma pseudotabica).
O cambio no fluído cefalorraquídeo observado por nós demostra que o proceso pode estenderse ás partes radicais dos nervios.
O exame histolóxico dos nervios en diabetes revelou a presenza de neuritis segmentaria periaxial e lesións pulmonares das células dos cornos anteriores. Estas últimas son obviamente de carácter secundario. A fase periaxial da lesión é aparentemente de natureza prolongada, que corresponde ao estadio irritante, principalmente sensible, da polineurite, a miúdo moi longo.
A patoxénese das lesións periféricas na diabetes mellitus non está completamente clara. Os estudos piloto realizados por OOschet (d 'o de Auchet), Marinesco deron un resultado negativo. Os mesmos resultados obtéronse con Dopter, usando ácido, diacético no experimento. e ácido, oxibutírico. e só o uso de acetona causou restos de dano nervioso. A aparición de polineurite tamén se observa en casos crónicos de diabetes cun aumento relativamente pequeno de azucre (en sangue e orina) e a ausencia de acetona. Tamén hai casos en que a terapia antidiabética non ten efecto sobre a polineurite. En consecuencia, dificilmente se pode atribuír a aparición deste último ao efecto directo sobre os nervios dos produtos do metabolismo deteriorado (proteínas, graxas e azucre). É moi probable que a deficiencia de vitamina B sexa inevitable na diabetes nos casos de satisfacción incompleta do aumento da necesidade do corpo de vitamina A, é unha verdadeira causa de lesións periféricas.
As manifestacións de embriaguez en diabetes mellitus teñen unha característica clínica diferente. Estableceuse agora que as toxinas que provocan cambios funcionais e destrutivos no sistema nervioso central son os produtos da ruptura incompleta de proteínas e graxas, o que leva á acumulación no sangue de corpos cetonas (acetona, ácidos acetoacéticos e β-hidroxibutíricos) e ao estado da acidosis. A unión dun gran número de bases polos ácidos e a súa excreción na urina provoca deshidratación dos tecidos, diminución dos cloruros e aumento da acidosis. Os corpos cetónicos, segundo os xenes S. G., perturban o curso normal dos procesos enzimáticos no cerebro, o que leva a unha absorción insuficiente de hidratos de carbono polo tecido cerebral.
Así, con azucre elevado no sangue hai unha fame de carbohidratos de tecidos. Estes dous factores - unha nutrición inadecuada de carbohidratos do cerebro e a súa intoxicación - determinan o cadro clínico do dano cerebral na diabetes mellitus.
Os síntomas iniciais da exposición a estes factores son letarxia mental, debilidade física, memoria débil, somnolencia, mareos. Os trastornos dispepticos únense a estes fenómenos: falta de apetito, náuseas, vómitos, trastornos intestinais, sede e poliuria, a acetona aparece na urina e a cantidade de azucre aumenta.
Estes signos deben considerarse formidables, pero aínda así son completamente reversibles. Se non se toman medidas apropiadas no que respecta ao tratamento e ao réxime alimentario, prodúcese un maior desenvolvemento do dano cerebral. A debilidade e a hipotensión muscular alcanzan un grao significativo, as extremidades caen como os látegos, a tensión do globo ocular diminúe, os reflexos do tendón diminúen ou desaparecen. Son posibles convulsións convulsivas. No lado somático, obsérvase unha respiración profunda, achegándose a Kussmaul, o pulso é rápido, pequeno, cae a presión arterial. A lingua está seca, as mucosas son de cor cereixa. Olor a acetona (cheiro a froita).
A cantidade de azucre no sangue ascende ao 300-500 mg%, a acetona e o ácido acetoacético atópanse na orina.
No fluído cefalorraquídeo aumenta a cantidade de azucre, que con coma chega a cifras elevadas, con acetona e ácido acetoacético. Dos outros cambios, adoita haber un aumento da cantidade de ácido láctico.
A seguinte fase da lesión é un estado inconsciente con respiración ruidosa profunda, que no estadio terminal pasa aos Stokes da cadea. Reactividade completa ante todas as irritacións. As pupilas son estreitas e sen reaccións. Ás veces obsérvase estrabismo e ptose.
A presión arterial e a temperatura baixan drasticamente. Anúliase ou unha pequena cantidade de urina. O nitróxeno residual sobe no sangue.
O pronóstico pode considerarse favorable nas fases iniciais. Na etapa intermedia e con coma, o pronóstico depende de complicacións concomitantes. Unha predición moi deficiente por alteración da función hepática e renal, procesos purulentes, debilidade cardíaca, presenza doutras intoxicacións (tirotoxicosis, azotemia).
O tratamento redúcese á loita contra a acidosis, a eliminación de corpos cetonas. Para este fin, úsanse alcalinos, solución salina fisiolóxica (con anuria), a cantidade de hidratos de carbono aumenta no alimento ou prescríbese glicosa (por vía intravenosa ou intramuscular) simultaneamente coa insulina. A insulina é dada en grandes cantidades en doses fraccionadas. N. K. Bogolepov recomenda administrar entre 50 e 50 unidades nunha vea con coma e tanto de forma subcutánea, e despois 50 unidades cada 4 horas ou 25 unidades despois de 2 horas. O número total do primeiro día de coma é de 150-300 unidades. A glicosa é administrada simultaneamente. O tratamento con insulina realízase baixo o control do azucre no sangue.
Xunto co tratamento especial, úsanse axentes sintomáticos para mellorar a actividade cardíaca e a respiración.
A hipoglicemia pode ser crónica en caso de aumento da función pancreática ou esporádica, aguda como consecuencia da fame, tratamento inadecuado da diabetes mellitus (inxestión insuficiente de hidratos de carbono cos alimentos).
Os graos leves de hipoglucemia caracterízanse por dores de cabeza, rápido esgotamento físico e mental, somnolencia, ansiedade, tremor, como tremor asténico, trastornos autónomos e fame. Obsérvase unha diminución da cantidade de azucre no sangue e do líquido cefalorraquídeo.
En casos agudos e graves prodúcense convulsións, convulsións epiléptiformes e perda de conciencia. Neste estado, os síntomas meningeales (síntomas de Kernig), estreitamento das pupilas, diminución ou desaparecemento dos reflexos nas pernas, aumento da frecuencia cardíaca e caída da temperatura. A introdución de glicosa elimínase todos estes síntomas.
A predición é sempre favorable. Se empeora se non se recoñece a causa do choque en tempo e forma.