Nutrición para o menú de diabetes mellitus tipo 1 e bases básicas na dieta
Expertos médicos revisan todo o contido de iLive para garantir a maior precisión e coherencia posibles cos feitos.
Temos regras estritas para escoller fontes de información e só nos referimos a sitios respectables, institutos académicos de investigación e, se é posible, investigación médica contrastada. Teña en conta que os números entre parénteses (, etc.) son enlaces interactivos a tales estudos.
Se pensas que algún dos nosos materiais é incorrecto, desactualizado ou doutro xeito, seleccionalo e prema Ctrl + Enter.
A dieta para a diabetes tipo 1 é un dos métodos para manter o corpo do paciente en remisión.
A insulina mantén o nivel de azucre necesario para o funcionamento normal no sangue dunha persoa, o que permite que a glicosa flúa libremente nas estruturas celulares do corpo. Polo tanto, a falta de insulina leva a un mal funcionamento do sistema endócrino, provocando diabetes de 1º grao.
, , , , , , , , , ,
Diabetes Tipo 1 Dieta
Parece triste, pero aínda non se atopou a cura desta enfermidade. Polo tanto, polo momento, o tratamento da diabetes tipo 1 cunha dieta é só un estilo de vida que se basea en tres postulados:
- Insuloterapia.
- Estilo de vida.
- Mantemento de alimentos de dieta.
A insulina terapia é un procedemento para substituír a insulina natural producida polo corpo por conta propia coa insulina médica, que compensa a falta de sangue propio do paciente.
A día de hoxe, os farmacólogos ofrecen unha gama bastante ampla de insulinas, que se dividen en tres grupos segundo a duración da exposición:
- Se o efecto hipoglucémico ocorre dentro de 10 a 20 minutos, entón o medicamento chámase insulina ultrahort. Estes medicamentos adminístranse de forma subcutánea. A efectividade máxima do efecto rexístrase nunha hora - tres horas despois da administración. Estes medicamentos poden manter o nivel de azucre no sangue necesario durante tres a cinco horas.
Humalogo. A cantidade necesaria do medicamento calcúlase de xeito individual para cada paciente. O medicamento adminístrase inmediatamente antes dunha comida (aproximadamente entre 15 e 15 minutos). Se o humalogo do medicamento prescríbese na súa forma pura, entón realízanse ata seis inxeccións durante o día, en combinación con outros fármacos de insulina prolongados, o número de inxeccións redúcese a tres.
Humalog está contraindicado para o uso por persoas con intolerancia individual aos compoñentes do fármaco e se teñen tal enfermidade como a hipoglucemia.
Pluma Flex Novo Rapid. A dose é individual en cada caso. Máis a miúdo este medicamento adminístrase en combinación con insulinas de longa duración ou de acción moderada. O número mínimo de inxeccións ao día é unha inxección. Recoméndase controlar a glicosa no sangue do paciente. Isto fará posible axustar a dosificación. A dose media diaria é de 0,5-1,0 unidades por quilogramo de peso do paciente. •
Se o efecto hipoglucémico ocorre dentro de media hora - unha hora, o medicamento chámase insulina de acción curta. A efectividade máxima do efecto obsérvase entre dúas e catro horas despois da administración. Os niveis aceptables de azucre no sangue manteñen durante seis a oito horas.
Humulina Regular. A dosificación é estritamente individual. No caso do seu uso na súa forma pura, o medicamento adminístrase baixo a pel ou por vía intravenosa de tres a catro veces durante o día. Para aumentar o efecto esperado e prolongar a súa eficacia, a humulina úsase regularmente xunto cos medicamentos do grupo insulino de acción longa. Neste caso, introdúcese primeiro humulina regular e logo un medicamento tándem.
Este medicamento non debe administrarse a pacientes con antecedentes de hipoglucemia (baixo azucre no plasma), nin con hipersensibilidade ao medicamento.
Monosuinsulin MK. O medicamento tómase intramuscular ou subcutaneamente 15 a 20 minutos antes da comida. Dependendo da necesidade médica, o medicamento adminístrase unha ou varias veces ao día. A dose media diaria é de 0,5-1 unidades por quilogramo de peso do paciente. En caso de coma diabético nun paciente, Monosuinsulin MK ingresa ao paciente nunha vea.
- Se o efecto hipoglucémico ocorre dentro dunha e media a dúas horas despois da administración do medicamento, entón refírese a insulinas de nivel medio. A eficacia máxima da exposición rexístrase entre tres e seis horas despois da administración. Estas drogas poden manter o nivel de azucre no sangue requirido durante oito a doce horas.
Biosulina N. Este medicamento vén subcutaneamente, a próxima vez que inxecta, debe cambiarse o lugar da inxección. Aplique este medicamento 30 a 45 minutos antes de comer, unha a dúas veces ao día. Se hai unha necesidade clínica especial, o médico pode atribuír a inxección intramuscular do medicamento. A dosificación media diaria normalmente é de 8 a 24 UI unha vez ao día (todo depende da sensibilidade individual dos compoñentes da droga).
MS Monotard. En cada caso, a dosificación é individual. Inxéctase o suficientemente profundo nas capas subcutáneas. Antes do seu uso, agite ben o frasco do medicamento. Se a dosificación diaria requirida non supera os 0,6 unidades / kg, o medicamento adminístrase nunha inxección e, nunha dosificación máis alta, o medicamento adminístrase en dúas ou máis doses.
- Se o efecto hipoglucémico ocorre dentro de catro a oito horas, a droga denomínase insulina de acción longa. A efectividade máxima do efecto obsérvase entre 8 e 18 horas despois da administración. Os niveis aceptables de azucre no sangue mantéñense durante 20 a 30 horas.
Lantus. O medicamento tómase unha vez ao día, preferentemente a unha hora estritamente fixada. A dose do medicamento para cada paciente asignase individualmente.
Levemir FlexPen. O medicamento atribúese para a administración unha ou dúas veces ao día. A dose do fármaco establécese individualmente, controlando cada caso específico da enfermidade.
- Se o efecto hipoglucémico ocorre dentro de 20 minutos, mentres que a restauración completa dos niveis de glicosa ocorre despois de dúas a oito horas e se mantén de 18 a 20 horas, a droga denomínase insulina biofásica con efecto combinado.
Biogulina 70/30. O medicamento adminístrase unha ou dúas veces ao longo do día, 30 a 45 minutos antes da comida. A dose media diaria do medicamento é de 8 a 24 unidades. por quilo de peso do paciente. En caso de hipersensibilidade ao fármaco, a dose é de 8 unidades, respectivamente, con baixa sensibilidade, a cantidade de medicación aumenta.
Insuman Comb 25 GT. A dose do medicamento é puramente individual e oscila entre 8 e 24 unidades / kg. A droga adminístrase de 20 a 30 minutos antes da comida.
O estilo de vida dun paciente con diabetes é outro dos fitos para a calidade da súa existencia. Non estamos a falar de restricións graves á dieta ou aos postulados de vida. Perdoa, necesito desfacerse dalgúns malos hábitos, adheríndome a un estilo de vida sa.
O tratamento da diabetes tipo 1 cunha dieta é o último e, quizais, un dos momentos máis significativos da vida do paciente. O consumo adecuado de produtos alimentarios non só pode manter a vitalidade dunha persoa, senón que tamén pode reducir significativamente a dosificación de medicamentos que conteñen insulina. A dieta para a diabetes non obriga a abandonar categoricamente a "saborosa", só traslada este "saboroso" a outro plano. Por exemplo, os doces non teñen que despedirse dos doces, só tes que substituír o azucre por edulcorantes especiais. O autocontrol é o núcleo principal, permitindo a unha persoa con diabetes tipo 1 non sentirse defectuosa. O principal principio de nutrición de tales pacientes:
- A dosificación diaria de alimentos ricos en carbohidratos debe ser de ata o 65% da inxestión diaria de enerxía de alimentos.
- Nesta situación, son máis preferentes os produtos alimentarios que lentamente son absorbidos polos intestinos. Trátase de hidratos de carbono complexos, así como substancias cun alto contido en glute e fibra.
- Os alimentos proteicos deben chegar ata o 20% da inxesta de alimentos.
- Compoñente das graxas - ata un 15%.
Tal dieta axudará a previr o risco de microangiopatía (que as lesións patolóxicas dos pequenos vasos sanguíneos progresan debido á necrose tisular e á trombose).
Cal é a dieta para a diabetes tipo 1?
Ao diagnosticar diabetes mellitus tipo 1, o paciente ten asignado unha dieta nº 9. Pero, en función do historial do paciente (incluíndo enfermidades concomitantes), resultados das probas e diagnósticos, o endocrinólogo axusta individualmente a dieta do seu paciente. Pero tamén hai grandes fitos similares para comprender que tipo de dieta para a diabetes tipo 1?
- Os produtos de pan (excluíndo a cocción e outras pastelerías de variedades brancas de fariña) permítense en media ata 0,2 kg por día.
- Produtos biolóxicos lácteos e leite azedo, queixo cottage (cun contido en graxa reducido) e pratos baseados neles (cazola, queixos). Moi raramente se admiten nata e crema agria.
- Primeiros platos (con excepción de caldos pesados, sopas de leite con fideos, sêmola e arroz):
- Sopa de remolacha
- Primeiros cursos de verduras.
- Borscht en carne magra.
- Okroshka.
- Guisado de cogomelos.
- A orella.
- Sopas con cereais, albóndegas.
- Os cereais son moi limitados, en función da unidade de pan.
- Trigo sarraceno e avea.
- Pratos de faba.
- Millo e cebada.
- Porridge de cebada e arroz cru.
- Moi limitada é a decoración e a pasta.
- Pratos de carne (agás carnes graxas, embutidos, aves de curral antes de comer, pel). Úsanse cocidos cocidos, así como pratos cocidos e cocidos ao vapor:
- Toda a carne magra.
- É moi raro comer carne de pato e ganso en tales pacientes.
- O paxaro.
- Queixos duros con baixo contido de graxa (agás os queixos salgados).
- Pratos de peixe (excepto caviar, conservas, carnes afumadas):
- Leixe o peixe mariño en forma cocida e fervida. Moi poucas veces podes agradarte cun anaco de peixe frito.
- Conservas de peixe elaboradas no seu propio zume.
- Pratos de ovos:
- Tortillas de proteínas (a inxestión de xemas é limitada).
- Ovos fervidos, 1 - 1,5 pezas - non máis que un - dúas veces por semana.
- Está permitido consumir vexetais de diversas formas (a restrición só se aplica aos vexetais fritos). Os conservas e as escabeche son moi poucas veces consumidos en pequenas cantidades.
- Control estrito dos hidratos de carbono ao comer patacas, remolacha, zanahorias e chícharos.
- Repolo variado: coliflor, repolo branco, brócoli, así como varias variedades de ensaladas.
- Tomates
- Berenjena e cabaza.
- Pepinos, cabaza, calabacín.
- Excluídos os doces (froitas e froitos secos cun bo sabor doce):
- Gelatina, pastilla e mousse.
- Compotas e sorbete.
- Variedades amargas de froitas e bagas (crúas, cocidas).
- Doces e galletas para diabéticos ou elaborados na casa a base de xilitol ou sorbitol.
- Bebidas (excepto zumes doces e bebidas azucaradas carbonatadas):
- Té verde e negro (non moi forte).
- Zumes de verduras e froitas (só con froitas con sabor doce).
- Café con leite.
- Unha decocción de bagas de rosehip.
- Salsas a base de caldos de carne e peixe lixeiros, caldos de verduras e cogomelos.
- Pódese permitir unha pequena cantidade de graxa:
- Manteiga, pero non máis dunha inxestión en sete días.
- Aceite vexetal - como aderezo en ensaladas vexetais.
- Os condimentos picantes e picantes úsanse en pequenos volumes.
Primeiro día:
- Almorzo:
- Porridge de trigo mouro - 150 g
- Pan de centeo - 50 g
- Repolo fresco picado aderezado con zume de limón - 70 g
- Manteiga - 5g
- Té sen azucre - 250 ml
- Segundo almorzo:
- Unha mazá crúa
- Auga mineral sen gas: un vaso
- Xantar:
- Borsch nun caldo magro con crema azedo - 250 g
- Pollo fervido - 70 g
- Xelea de froita doce e azedo nun edulcorante - 100 g
- Pan de salvado - 50 g
- Compota de froitas secas sen azucre - un vaso
- Bocado:
- Zócalo sen azucre: un vaso
- Queixo cottage cunha mazá ou pera crúa, cocida ou lixeiramente asada - 100 g
- Cea:
- Chuletóns de repolo e carne - 150 g
- Caviar de calabacín - 70 g
- Pan de centeo - 50 g
- Té edulcorante - unha cunca (aproximadamente 250g)
- Segunda cea:
- Kefir - 250 g
, , ,
Segundo día:
- Almorzo:
- Cebada de leite - 200 g
- Cenoria ralada ou chícharos verdes - 70 g
- Pan negro - 50 g
- Té sen azucre - unha cunca
- Segundo almorzo:
- Sorbeto dunha mazá.
- Té sen azucre - unha cunca
- Xantar:
- Sopa de vexetais - 250 g
- Asar legumes cunha pequena cantidade de carne magra - 70 g
- Ensalada de verduras frescas - 100 g
- Auga mineral non carbonatada - 250 ml
- Pan de salvado - 50 g
- Bocado:
- Decocción de rosehip sen azucre - un vaso
- Unha laranxa
- Cea:
- Cabaza ou cazola de arroz - 150 g
- Un ovo fervido suave
- Pan de centeo - 50 g
- Té con edulcorante - 2 un vaso
- Segunda cea:
- Ryazhenka - un vaso
Terceiro día:
- Almorzo:
- Peixe fervido - 50 g
- Pan de salvado - 50 g
- Queixo cottage baixo en graxa, diluído cunha pequena cantidade de leite - 150 g
- Té sen azucre - unha cunca
- Manteiga - 5 g
- Segundo almorzo:
- Pera de froitos secos sen edulcar - unha cunca
- Un pomelo
- Xantar:
- Peixe, coa adición de verduras, sopa - 250 g
- Carne de polo cocida fervida - 150 g
- Ensalada de repolo fresco con mazá - 100 g
- Limonada case sen azucre caseira: un vaso
- Pan de centeo - 50 g
- Bocado:
- Caldo de rosehip sen azucre - un vaso
- Unha laranxa
- Cea:
- Albóndigas sen carne caseiras - 110 g
- Saute vexetal - 150 g
- Schnitzel de repolo - 200 g.
- Té con edulcorante - unha cunca
- Segunda cea:
- Beber iogur sen azucre - un vaso
Cuarto día:
- Almorzo:
- Harina de leite - 150 g
- Pan negro - 50 g
- Ensalada con cenorias e mazás frescas - 70 g
- Queixo duro non graxas graos - 20g
- Bebida lixeira de café: un vaso
- Segundo almorzo:
- Compota agria - froitas doces sen azucre - un vaso
- Xantar:
- Borsch no caldo magro - 250 g
- Carne magra fervida - 70 g
- Repolo trenzado - 100 g
- Pan negro - 50 g
- Auga mineral - un vaso •
- Bocado: o
- Unha mazá •
- Cea: o
- Schnitzel de peixe - 150 g o
- Verduras ao vapor - 150 g
- Pan de salvado - 50 g o
- Decocción de baga de rosehip - un vaso •
- Segunda cea: o
- Leite pasteurizado: un vaso
Quinto día:
- Almorzo:
- Porridge de trigo - 200 g
- Ensalada de remolacha fervida - 70 g
- Pan de centeo - 50 g
- Té sen azucre - unha cunca
- Segundo almorzo:
- Sorbeto dunha mazá.
- Xantar:
- Sopa de faba - 200 g
- Arroz fervido sen pulir - 50 g
- Fígado de tenreira braizada - 150 g
- Limonada caseira (sen azucre) - 250 ml
- Pan de salvado - 50 g
- Bocado:
- Ensalada de froitas - 100 g
- Auga mineral - un vaso
- Cea:
- Casserole de cabaza - 150 g
- Ensalada de verduras frescas (pepino, tomate) - 100 g
- Chuletón de Vapor de Carne - 100 g
- Segunda cea:
- Kefir - un vaso
Cada persoa ten os seus gustos, polo que calquera menú pode axustarse ás preferencias dun determinado paciente, só tes que coordinalo co seu médico.
, , ,
Receitas de dieta tipo diabete tipo 1
Se sucedese que o diagnóstico fíxose - diabetes mellitus tipo 1 - non debes desesperar - non se trata dunha sentenza de morte. Con este diagnóstico, os pacientes viven felices desde sempre, aprendendo a adaptarse á enfermidade. Certo, para iso terás que reconsiderar todo o teu estilo de vida e dieta. Pero non te apresure a estar molesto. Se tes un diagnóstico así, podes comer non só correctamente (sen prexudicar o corpo), senón tamén deliciosos.
Este artigo ofrece só algunhas receitas de dieta para diabete tipo 1 e hai moitas delas en Internet ou nas páxinas de libros especializados.
, , , , , , , , ,
Calabacín recheo de cogomelos e trigo mouro
- Calabacín novo e pequeno - catro pezas
- Trigo mouro - de catro a cinco culleres de sopa
- Cogomelos (champignons): oito pezas
- Un par de cogomelos secos
- Unha cebola pequena
- Cebada
- Nata agria (10 - 15%) - 250 g
- Fariña (preferiblemente amaranto) - unha culler de sopa
- Un pouco de aceite vexetal
- Sal, verdes
- Ordena o trigo mouro e aclara ben. Despeje dous volumes de auga fervendo. Poña a ebulición e introduce cebola picada e cogomelos secos. Engadir lixeiramente sal. Manter a lume lento durante un cuarto de hora.
- Nunha tixola quente nunha pequena cantidade de aceite vexetal, picar o allo picado finamente e os cogomelos frescos (uns 5 minutos).
- Engádese gariña de trigo mouro aos champiñóns e allo. Mestura ben. O recheo está listo.
- Calabacín cortado longitudinalmente en dúas metades. Elimina o núcleo cunha culler facendo un barco. Moer o medio e fritir nunha tixola.
- Amasar cun garfo, para obter unha consistencia máis uniforme. Podes usar un licuador.
- Engade a crema agria e un pouco de fariña. Baralla. Levemente sal. O resultado é unha consistencia de crema agria espesa.
- Sal o barco do calabacín dentro e enche con carne picada. Arriba con salsa.
- Poña a cocer no forno, quentado a 220 ºC. O tempo de cocción é de aproximadamente 30 minutos. O calabacín debe facerse suave, pero non "dixerir".
- Servindo na mesa, decora con verdes.
Schnitzel da cebola e do calamar picado
- Luras - aproximadamente medio quilogramo (0,4 -0,5 kg)
- Un ovo
- Unha cebola pequena
- Porro, verdes
- Pan de pan - 25 g
- Un pouco de aceite vexetal
- Sal, pementa
- Moer as carcasas de luras dúas veces nunha picadora de carne xunto con pementa, galletas moedas e sal.
- Picar as cebolas picadas finamente nunha tixola para que deixe de racharse. Moer as verdes.
- Introduce a cebola e as herbas na carne picada. Asegúrese de sal. Se a carne é o suficientemente grosa, pode engadir unha pequena cantidade de auga fría.
- A súa carne picada forma schnitzels de ata un centímetro de grosor.
- A ambos os dous lados, empapar cada un nun ovo, lixeiramente batido cun garfo.
- Rodar en pan picado.
- Fritir nunha tixola ben quentada durante 5-7 minutos ata que estea dourado.
- Este prato pódese comer tanto quente coma frío. Resulta suculento e sabroso.
Fariña de centeo con arándanos
- Arándanos - 100 - 150 g
- Fariña de centeo - un vaso
- Un ovo
- Herba Stevia - 2 g (o peso dun bolsillo é de 1 g)
- Queixo cottage baixo en graxa (preferiblemente non superior ao 2%)
- Sosa - media cucharadita
- Sal
- Aceite vexetal - dúas culleres de sopa
- A falta de tintura de estevia, terá que prepararse por si só. Para iso, hai que botar dúas bolsas de herba en 300 ml de auga fervendo e poñelas en infusión. Canto máis tempo aguante a infusión, máis doce resultará. Manter polo menos un cuarto de hora.
- Lavar e secar ben as bagas nunha toalla de cociña.
- Nunha cunca, engade queixo cottage e un ovo á tintura. Mestura ben. No segundo - sal con fariña.
- Introduza suavemente o contido da segunda no primeiro recipiente. Engade refresco. Introducimos arándanos e suavemente, pero coidadosamente, amasamos a masa, engadíndolle aceite vexetal. A masa está lista.
- Ás nunha tixola ben quentada.
Coliflor Zrazy con recheos
- Coliflor - 0,5 kg
- Fariña de arroz: tres culleres de sopa + outra
- Sal
- Aceite vexetal - dúas culleres de sopa
- Un pequeno feixe de cebolas verdes
- Un a dous ovos
- Desmonte a cabeza de coliflor en inflorescencias e ferva durante un cuarto de hora en auga salgada. Debe cociñarse ata que estea cocido. Retire cunha culler rancha, póñase nun prato e deixe arrefriar. Moer.
- Introduce 3 culleres de sopa de fariña de arroz, engade sal e mestura ben. Deixar que a masa se "repousa" entre 25 e 30 minutos.
- Cociñar o recheo. Cocer o ovo duro e picar. Picar ben as plumas de cebola primavera. Mestura todo ben.
- Rodar bolas da masa de repolo, formar bolos a partir de bolas. Coloque o recheo dentro das tortillas. Pinchar, formando cutletas e rodalas por todos os lados na culler restante de fariña de arroz.
- Fritir a lume lento (a fariña de arroz cociñase a unha temperatura máis baixa e máis longa que a fariña de trigo) durante 8 a 10 minutos por cada lado.
Casete de requeixo con peras
- Queixo cottage baixo en graxa - 0,6 kg
- Fariña de arroz: dúas culleres de sopa
- Peras - 0,6 kg (para masa) + tres pezas (para decoración)
- Dous ovos
- Crema agre: dúas culleres de sopa (o contido en graxa non superior ao 15%)
- Vainilla (en ningún caso azucre vainilla)
- Aceite de panadería
- Moer o queixo cottage. Introduce nel a vainilla, a fariña e os ovos. Amasar a fondo.
- Pele a froita, elimina o núcleo. Reixa a metade nun rallador de "remolacha" (con células grandes). Esta masa substituirá ao azucre na masa.
- Cortar a froita restante en cubos pequenos.
- E peras fregadas e picadas na cuajada. Deixar repousar a "masa de queso" durante media hora.
- Engrasar o molde (se o molde é de silicona, entón non é necesario que o lubrifique). Pon nel a masa de cuajada e pera. Engrasar por riba con crema azedo, adornar con franxas de peras e envialo ao forno.
- Nun forno pre-Calefacción a 180 ° C, cocer unha torta de cuajada durante 45 minutos.
- O sabor deste prato é simplemente encantador.
A primeira reacción ao diagnóstico foi o choque, o horror, a vida rematou. Pero non todo é tan asustado. Por suposto, os médicos aínda non aprenderon a tratar esta patoloxía, pero seguindo certas regras, o paciente pode levar unha vida bastante alta. Non o último lugar, e quizais incluso o dominante, nesta "nova vida" é a dieta para a diabetes tipo 1. Entendendo as súas sutilezas, podes permitirte comer non só sen danos para a saúde, senón tamén deliciosos, gustando a comida.
Por que non pode comer equilibrado con insulina para manter o seu azucre normal?
Concéntrate en proteínas e graxas saudables naturais na túa dieta e evite os carbohidratos. Non creas que podes comer todo se inxectas altas doses de insulina. Este enfoque non funciona para adultos ou nenos diabéticos. O azucre seguirá alto ou saltará. Os seus saltos empeoran a súa saúde. Pode producirse unha hipoglucemia grave con perda de consciencia, morte ou danos cerebrais permanentes. Ademais, o aumento do azucre co paso dos anos provoca complicacións crónicas.
Ver un vídeo sobre como as proteínas, graxas e carbohidratos comestibles afectan o azucre no sangue.
Os médicos recomendan habitualmente a táboa de dieta da diabetes tipo 1. Este é un xeito de comer que inclúe unha variedade de alimentos, limitando as graxas e posiblemente calorías. Por regra xeral, os diabéticos contan hidratos de carbono por unidades de pan. Algúns deles intentan usar alimentos cun baixo índice glicémico. De feito, a dieta número 9, as unidades de pan e o índice glicémico son conceptos falsos e perigosos que non se poden usar.




Que se pode e non se pode comer?
Aquí descríbense os principios básicos da nutrición baixo en carbohidratos. Descubra a quen está contraindicada esta dieta, como afecta aos riles e fígado, que efectos secundarios pode haber, revisións dos médicos. Aquí ten unha lista de produtos prohibidos e unha lista de produtos permitidos. Tamén podes usar o menú da mostra para a semana. Por desgraza, a dieta para a diabetes tipo 1 grave debe ser máis rigorosa que para a diabetes tipo 2. Para os pacientes con diabetes tipo 2, basta con excluír os produtos prohibidos e engadir coidadosamente pílulas de dose baixa e inxeccións de insulina ao seu réxime de tratamento. Os pacientes adultos con diabetes tipo 1, así como os pais dos nenos que padecen esta enfermidade, precisan facer máis esforzos.
A información a continuación está destinada a pacientes con diabete grave de tipo 1 con mala compensación e un curso hábil. Aprenderás a baixar o azucre e mantelo normalmente normal de 4,0-5,5 mmol / L as 24 horas do día. Pero para iso hai que tentar desenvolver a disciplina. O método foi desenvolvido polo doutor Bernstein, que leva 70 anos padecendo diabetes tipo 1. Aos 83 anos segue en boa forma física e unha mente afiada. No estranxeiro, as súas recomendacións son empregadas por decenas de miles de adultos e nenos para controlar ben o seu metabolismo deteriorado da glicosa.




Cantas veces ao día necesitas comer?
Os pacientes con diabetes tipo 1 que inxectan insulina rápida antes das comidas deben comer 3 veces ao día a intervalos de 4-5 horas. A cuestión é inxectar outra dose de insulina rápida cando case remata a acción da dose anterior. Non deben funcionar dúas doses de insulina curta ou ultrahorta simultaneamente no corpo.
Non podes tomar un lanche en absoluto, porque imposibilitará un bo control do azucre no sangue. A nutrición fraccional 5-6 veces ao día non é adecuada para ti. A inxestión de carbohidratos no almorzo debe ser aproximadamente dúas veces menos que no xantar e na cea. Porque é máis difícil volver levar o azucre despois do almorzo que despois do xantar e da cea, debido ao efecto da madrugada.
Limitar a inxestión diaria de carbohidratos non é a súa única tarefa e nin sequera a tarefa máis difícil. En diabete grave 1, é recomendable comer os mesmos alimentos en cantidades iguais para o almorzo, xantar e cea todos os días. É necesario seleccionar a dose óptima de insulina rápida para os alimentos dentro duns días por proba e erro. Despois diso, é recomendable comer o mesmo alimento o maior tempo posible e inxectar as mesmas doses de insulina que sexan adecuadas para vostede.
Máis tarde ou máis cedo quererá cambiar os alimentos e pratos que come. Despois disto, hai que comezar unha selección difícil de dosificación de insulina. É recomendable ter unha escala de cociña para pesar as porcións en gramos.
A que hora necesitas almorzo, xantar e cea?
Para observar intervalos entre comidas durante polo menos 4 horas, cómpre almorzar inmediatamente despois do espertar da mañá. Recoméndase cear cedo, 5 horas antes de durmir. Porque a cea tarde subirá azucre ao estómago baleiro á mañá seguinte. E unha inxección dunha dose aumentada de insulina durante a noite non aforrará disto.
Tampouco se admiten produtos excesivos. Porque se o alimento comido presiona fortemente nas paredes do estómago, as hormonas da incretina aumentan significativamente o azucre no sangue, independentemente do que comese a persoa, incluso serrado de madeira.
Un caso especial son os pacientes con diabetes tipo 1 durante moitos anos, que desenvolveron gastroparesis, atrasando o baleiro do estómago. Normalmente, a comida comida entra nos intestinos despois de pasar non máis de 1-3 horas no estómago. Non obstante, a diabetes pode perturbar o sistema nervioso autónomo que controla este proceso. A comida consumida perdurará no estómago durante intervalos imprevisibles ata 12-36 horas. Faise imposible combinar a acción da insulina coa absorción dos alimentos. O azucre no sangue salta, aumenta o risco de hipoglucemia. O doutor Bernstein elaborou un protocolo de tratamento eficaz incluso para esta difícil situación. Lea máis sobre o artigo "Gastroparesis diabética".
Como gañar peso na diabetes tipo 1?
Aumentar peso na diabetes tipo 1 é unha mala idea. Obviamente, quere construír músculo. Non obstante, hai un gran risco no canto de músculo para aumentar a cantidade de graxa no corpo e empeorar o curso da súa enfermidade. Os adultos e os nenos con diabetes tipo 1 deben ser fracas.
En vez de tentar gañar peso, céntrate en non engordar. Porque a graxa reduce a sensibilidade do tecido á insulina. Canto máis graxa no corpo, maior é a dosificación de insulina e peor será o control do azucre no sangue.
En ningún caso use barras de proteína e po soluble, que se venden en tendas de nutrición deportiva. En lugar de tirar ferro e facer balance sobre simuladores, é mellor facer ximnasia co seu propio peso. Desenvolve forza, destreza e autoconfianza.
Podo beber alcohol?
Pode consumir moderadamente alcol se o diabético non ten dependencia de alcol, pancreatite, enfermidades hepáticas graves, úlceras de estómago e outras contraindicacións. Para máis información, lea o artigo "Alcohol para a diabetes". Descubra cales son as bebidas alcohólicas aceptables e cales beber son indesexables. Vodka e outras bebidas de 40 graos permítense consumir pouco a pouco. Beber é mortal debido ao aumento do risco de hipoglucemia.
Que tipo de froitas están permitidas?
Non se deben comer froitas e bagas. Os hidratos de carbono que conteñen danos importantes, polo que deberías evitar o seu uso. As froitas conteñen glicosa, que aumenta rapidamente o azucre no sangue, así como a frutosa, que comeza a actuar despois e introduce unha imprevisibilidade adicional na dinámica do azucre nun diabético. Lea o artigo detallado "Froitas para a diabetes".
É imposible elixir a dosificación de insulina para que poidas comer froitas e bagas sen efectos nocivos. Polo tanto, o seu uso debe ser completamente abandonado. Os diabéticos adultos, así como os nenos con diabetes tipo 1, obteñen vitaminas, minerais e fibra de verdes, noces e verduras permitidas. O doutor Bernstein vén evitando os froitos desde 1970. É por iso que conseguiu vivir ata 83 anos sen complicacións graves.
Mira un vídeo sobre a fructosa na diabetes. Comenta froitas, mel de abella e alimentos diabéticos especiais. Moita información útil para pacientes con diabetes, hipertensión, hepatose graxa (fígado obeso) e gota.
O consumo regular de fructosa en froitas e alimentos "diabéticos" empeora o curso da enfermidade. Nas tendas, estea lonxe dos departamentos que venden produtos dietéticos e diabéticos. Nestes departamentos, pode que necesites diferentes tipos de edulcorantes sen estevia, ciclamato e outros.

Tipos de diabetes
A diabetes mellitus divídese en diferentes tipos, segundo a causa do aumento do azucre no sangue. Na literatura antiga (arredor de 1985), hai unha división sinxela da diabetes nun tipo dependente da insulina e non dependente da insulina.
Hoxe en día a diabetes divídese nos seguintes 4 grupos:
- diabetes tipo 1
- diabetes tipo 2
- diabetes gestacional
- outros tipos específicos de diabetes.
A diabetes mellitus tipo 1 - unha característica
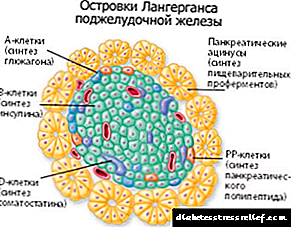
 A diabetes tipo 1 é unha enfermidade autoinmune porque xorde como resultado da destrución de células beta nos illotes pancreáticos, que son responsables da produción e secreción de insulina. O proceso de destrución prodúcese gradualmente e adoita levar varios meses. O corpo humano perde a súa capacidade para producir a súa propia insulina ata a perda completa desta capacidade. Debido á falta de insulina, prodúcese un aumento da glicosa no sangue. Isto débese a que a insulina é unha hormona que almacena glicosa no fígado, a "clave" que abre as células nas que pode introducir a glicosa. A pesar de unha glicemia moi alta (os valores son dez veces superiores ao límite superior establecido) e as células "bañan" no mar de glicosa, carecen de enerxía, morren de fame. O corpo comeza a dixerir-se - úsanse graxas e, a continuación, proteínas. Este proceso chámase cetoacidosis, o ambiente interno do corpo volve ser ácido. Pode sentir un cheiro a acetona na cavidade oral do paciente. O corpo necesita insulina!
A diabetes tipo 1 é unha enfermidade autoinmune porque xorde como resultado da destrución de células beta nos illotes pancreáticos, que son responsables da produción e secreción de insulina. O proceso de destrución prodúcese gradualmente e adoita levar varios meses. O corpo humano perde a súa capacidade para producir a súa propia insulina ata a perda completa desta capacidade. Debido á falta de insulina, prodúcese un aumento da glicosa no sangue. Isto débese a que a insulina é unha hormona que almacena glicosa no fígado, a "clave" que abre as células nas que pode introducir a glicosa. A pesar de unha glicemia moi alta (os valores son dez veces superiores ao límite superior establecido) e as células "bañan" no mar de glicosa, carecen de enerxía, morren de fame. O corpo comeza a dixerir-se - úsanse graxas e, a continuación, proteínas. Este proceso chámase cetoacidosis, o ambiente interno do corpo volve ser ácido. Pode sentir un cheiro a acetona na cavidade oral do paciente. O corpo necesita insulina!
O único tratamento que pode previr esta enfermidade é a insulinoterapia ao longo da vida. Na actualidade non se leva a cabo "reparación" nin substitución de células beta danadas.
A diabetes tipo 1 é máis común en nenos, adolescentes e mozos, maniféstase máis obviamente antes dos 40 anos. Non obstante, recentemente rexistráronse casos da enfermidade na idade adulta (diabetes autoinmune latente en adultos).
A aparición de diabetes tipo 1 non está relacionada con se unha persoa ten sobrepeso ou non. Aparece non importa o que fixo a persoa, se comía moitos alimentos doces, cales eran os seus comportamentos e hábitos. Ninguén, nin sequera a propia persoa, pode influír na aparición dunha enfermidade.
Nutrición para a diabetes tipo 1 - Principios básicos

- Deseño adecuado do menú: en termos de hidratos de carbono, graxas e proteínas
- Comidas regulares - 4-6 veces ao día, en porcións máis pequenas
- Unha excepción á dieta son os hidratos de carbono facilmente absorbidos (azucre branco), como fonte de enerxía, debe preferencia aos produtos que conteñen azucre na súa forma natural e amidón (pan, pasta, arroz, froitas, verduras, leite)
- Reducir o consumo de graxas, graxas vexetais, a prioridade son os produtos lácteos con pouca graxa
- A inclusión no menú diario de alimentos ricos en fibra (verduras, froitas, pan integral, cereais) - cando se consumen, non aumenta o azucre no sangue e a sensación de saciedade dura máis
- Cumprimento do réxime de beber: unha inxestión adecuada de líquido en forma de auga, algunhas augas minerais, tés, refrescos diabéticos, bebidas inapropiadas con azucre (refresco doce, etc.) e un consumo excesivo de alcol (risco de hipoglucemia)
- Limitar a inxestión de sal para evitar a presión arterial elevada; pódense usar herbas e especias no canto de sal para engadir sabor aos alimentos
- Garantir unha inxesta adecuada de vitaminas e minerais (unha dieta variada que os conteña en cantidades óptimas).
Nutrición adecuada para a diabetes tipo 1 debido á insulina
 A administración de insulina no tratamento da diabetes ten certos beneficios para a saúde: mellora o equilibrio metabólico do diabético, axuda a previr o desenvolvemento de complicacións ou alivia os inconvenientes inevitables. A insulina tamén afecta o estado subxectivo dos pacientes con diabetes. Despois de comezar a terapia con insulina, os diabéticos séntense moito mellor, malestar e fatiga, trastornos do soño, sede e micción frecuente; os pacientes adoitan indicar melloras nas funcións mentais. Incluso as persoas que antes evitaron a insulina terapia apreciamos os seus puntos fortes.
A administración de insulina no tratamento da diabetes ten certos beneficios para a saúde: mellora o equilibrio metabólico do diabético, axuda a previr o desenvolvemento de complicacións ou alivia os inconvenientes inevitables. A insulina tamén afecta o estado subxectivo dos pacientes con diabetes. Despois de comezar a terapia con insulina, os diabéticos séntense moito mellor, malestar e fatiga, trastornos do soño, sede e micción frecuente; os pacientes adoitan indicar melloras nas funcións mentais. Incluso as persoas que antes evitaron a insulina terapia apreciamos os seus puntos fortes.
Por outra banda, a administración de insulina afecta o réxime diario dun diabético, require unha certa disciplina e axuste do menú. A insulina adminístrase antes das comidas: a alta velocidade - 15-30 minutos antes das comidas, nos casos de manter un alto nivel de glicosa no sangue despois de comer, este intervalo pode estenderse ata 45 minutos. Do mesmo xeito, a situación co uso de mesturas de insulina rápida e un medicamento de longa acción. O efecto deste último comeza lentamente e, polo tanto, despois da súa introdución, por suposto non se precisa comida, sempre que o diabético teña unha dieta equilibrada e un menú diario de forma óptima.
Dieta para a diabetes tipo 1: os principios básicos

- Comer regularmente - idealmente 6 veces ao día (segundo o tipo de insulina)
- En ningún caso deberás pasar fame, así que asegúrate de comer regularmente (tempo e cantidade de comida)
- Siga o réxime de bebida (beber auga mineral, tés de froita, zumes naturais; non esquezas incluílos en unidades de hidratos de carbono)
- Unha dieta debe conter enerxía suficiente, ser rica e diversa. Lembre que as proteínas deben consumirse en combinación con graxas (carne) e carbohidratos (fontes vexetais).
As graxas son unha fonte principal de enerxía e nutrientes que os diabéticos deben controlar
Os carbohidratos representan aproximadamente o 50% da enerxía total. Por iso, recoméndase o consumo, o chamado hidratos de carbono complexos, tras o cal o nivel de glicosa no sangue non aumenta demasiado rápido. Estes inclúen: grans integrais, arroz e avea. A cantidade de hidratos de carbono está determinada pola chamada. unidades de hidratos de carbono, a dose diaria está fixada polo médico.
Non se recomenda o consumo de doces "diabéticos", a pesar de que non aumentan o nivel de glicosa no sangue, estes alimentos conteñen unha gran cantidade de graxa. Unha alternativa ideal é a froita, que debe considerarse en unidades de carbohidratos.
No inicio da enfermidade, é necesario pesar a cantidade de comida (ata un gramo!), Para que despois poidas avaliar a porción a simple vista.
Recoméndase cociñar cocendo, cocendo, asando. A fritura non é adecuada debido ao seu alto contido en graxa.
Non debes comer alimentos con azucre, mel e produtos de panadaría elaborados con fariña branca.
 A dieta diabética é racional e controlada, preparada de acordo cun plan de comidas pre-deseñado. Unha persoa con diabetes pode consumir a mesma comida que todos os demais, os límites do menú só están fixados polo regulamento mencionado e, especialmente, polo tempo de nutrición.
A dieta diabética é racional e controlada, preparada de acordo cun plan de comidas pre-deseñado. Unha persoa con diabetes pode consumir a mesma comida que todos os demais, os límites do menú só están fixados polo regulamento mencionado e, especialmente, polo tempo de nutrición.
A base da nutrición é un plan de comida. É importante comer regularmente, idealmente, 6 veces ao día, en determinadas cantidades. Tamén debe ter en conta os hábitos alimentarios adquiridos antes do desenvolvemento da enfermidade, o plan do menú non é cambiar os hábitos básicos. Segue que, á hora de planificar unha dieta, é necesario asegurar un equilibrio para reducir o risco potencial de desenvolver hipoglucemia ou hiperglicemia.
Os únicos nutrientes que afectan a glicosa no sangue son os carbohidratos. Para calcular o seu contido en alimentos controlados por diabéticos, úsanse unidades de carbohidratos. Unha unidade sempre contén a mesma cantidade de hidratos de carbono: 10 g ou 12 g. Non importa, estamos a falar de pan, pasta, chocolate ou leite.
Por exemplo, considere varios produtos
| Produto | Unha unidade de carbohidratos contén | |
| Bollo | 25 g | ½ pezas |
| Pan | 25 g | ½ pezas |
| Leite | 250 ml | 1 cunca |
| Pasta | 50 g | |
| Pataca | 65 g | |
| Puré de patacas | 90 g | |
| Patacas fritas | 40 g | 20 unidades |
| Plátano | 90 g | ½ pezas |
| Mazá | 100 g | 1 peza |
| Laranxa | 140 g | 1 peza |
| Amorodos | 160 g | 10 unidades |
| "Milka" de chocolate | 25 g | ¼ tellas |
| Snickers bar | 21 g | 1 peza = 3 unidades de carbohidratos |
| Coca-Cola | 130 ml. | 0,5 l = 3,8 unidades de carbohidratos |
| Aceite | 0 g | |
| Queixo | 0 g | |
| Xamón | 0 g | |
| "Coca-Cola - luz" | ||
Crema
 O plan do menú é diferente para cada paciente. Ten en conta a idade, o peso, a actividade física, a ocupación e outros factores. É obvio que o consumo de enerxía dun neno de 16 anos durante o período de desenvolvemento será maior que no caso dun home de 30 anos. Ademais, a dieta dos atletas conterá máis hidratos de carbono que a dieta dun empregado de oficina.
O plan do menú é diferente para cada paciente. Ten en conta a idade, o peso, a actividade física, a ocupación e outros factores. É obvio que o consumo de enerxía dun neno de 16 anos durante o período de desenvolvemento será maior que no caso dun home de 30 anos. Ademais, a dieta dos atletas conterá máis hidratos de carbono que a dieta dun empregado de oficina.
O número de unidades de hidratos de carbono aumenta coa idade: en nenas, ata uns 13 anos, en nenos - ata 16 anos. Entón se estabiliza e incluso cae lixeiramente. Nos nenos, o número de unidades de carbohidratos ao día calcúlase do seguinte xeito: 10 + a idade do neno, é dicir, no caso dun neno de 8 anos, será de 10 + 8 = 18 unidades de carbohidratos ao día.
A cantidade de unidades de carbohidratos ao día para unha muller adulta é de 10-16.
O número de hidratos de carbono por día para un macho adulto é de 20 a 26 anos.
Plan de menú da mostra
| O tempo | Qty |
cu
 Na dieta, tamén é necesario vixiar o nivel de graxa. A dieta debe ser tan equilibrada como para evitar o aumento de peso. Debido á inxestión de insulina, será difícil seguir calquera dieta: en pacientes que toman insulina, é impensable excluír a inxestión de alimentos debido á duración da acción insulina. Se ten fame, recoméndase aos pacientes engadir máis vexetais que non conteñan unidades de carbohidratos á súa dieta e, polo tanto, cando se consumen, non é necesario aumentar a dose de insulina. Non se deben permitir sensacións de fame, xa que sempre leva a unha violación do plan de comida.
Na dieta, tamén é necesario vixiar o nivel de graxa. A dieta debe ser tan equilibrada como para evitar o aumento de peso. Debido á inxestión de insulina, será difícil seguir calquera dieta: en pacientes que toman insulina, é impensable excluír a inxestión de alimentos debido á duración da acción insulina. Se ten fame, recoméndase aos pacientes engadir máis vexetais que non conteñan unidades de carbohidratos á súa dieta e, polo tanto, cando se consumen, non é necesario aumentar a dose de insulina. Non se deben permitir sensacións de fame, xa que sempre leva a unha violación do plan de comida.
Conclusión
A dieta de diabéticos está baseada nos hábitos naturais dunha persoa. Un plan de comida regula a cantidade de hidratos de carbono e os seus ingresos regulares, moi importante para os pacientes con diabetes. É completamente obvio que unha persoa debe responder a unha certa cantidade de unidades de carbohidratos nos alimentos tomando insulina de xeito que, por un lado, impida un aumento do azucre no sangue e, por outra banda, non permita unha diminución da glicemia por baixo dos 3,3 mmol / l., T. e., a aparición de hipoglucemia. Xunto a isto, é necesario controlar a cantidade de graxa consumida, xa que a dieta posterior non é posible.
Que podo comer con diabetes tipo 1?
Primeiro debes familiarizarse cos principios básicos da nutrición e logo responder en detalle a pregunta de que podo comer coa diabetes tipo 1?
- Debe comer polo menos catro veces ao longo do día, preferentemente cumprindo un horario.
- Debe consumir alimentos regularmente, evitando carencias.
- Distribución uniforme segundo os métodos do valor enerxético diario dos pratos.
- Os alimentos deben variar, pero deben ser consumidos por pacientes con diabetes tipo 1.
- Seguimento constante do contido calórico dos produtos alimentarios, empregando unha táboa especialmente desenvolvida por nutricionistas.
- En vez de azucre, use sorbitol ou xilitol para a dozura.
- Controla a cantidade de fluído consumido (non superior a 1.200 ml), tamén inclúe o líquido das sopas.
- Vitaminas e minerais.
- Seguimento continuo dos niveis de glicosa no sangue con axustes dietéticos.
- É de destacar que, a pesar da prohibición do azucre, todos os diabéticos deben ter sempre caramelos ou un anaco de azucre refinado. Son necesarios no caso dunha forte caída da cantidade de glicosa no sangue (hipoglucemia). Nunha situación máis difícil, pode producirse un coma.
Grazas ao uso de táboas de hidratos de carbono e calorías, así como o seguimento constante da concentración de azucre, que se pode producir na casa, usando modernos glucómetros convenientes, un paciente diabético pode levar toda a vida.
Os endocrinólogos e nutricionistas dos pratos e produtos permitidos inclúen:
- Queixo cottage baixo en graxa (ata 0,2 kg por día).
- Varios cereais, como cebada de perla, trigo mouro, avea, trigo e cebada.
- Iogur sen azucre, provisións de leite azedo con pouca graxa: iogur, kefir e leite cocido fermentado.
- Para agradarche, raramente se admite unha cantidade insignificante de queixo duro e crema azedo.
- Doces e pastelería a base de xilitol ou sorbitol.
- Peixe e carne de variedades magras.
- Tortilla de dous ovos ou ovo duro.
- Manteiga: manteiga, vexetais e ghee.
- Té (negro e verde), café débil.
- Decoración, tintura de bagas de rosa.
- Mousses, colgantes, compotas e marmeladas de froitas azedo e bagas.
- Varios zumes recén espremidos de froitas e bagas.
- Para os vexetais, as restricións son insignificantes.
- Produtos de panadaría a partir de farelo (fariña integral).
Estes produtos apoian o funcionamento do páncreas, unha enfermidade debilitada, normalizando o metabolismo dos carbohidratos.
Unha unidade de pan (XE), que corresponde a 12 g de hidratos de carbono, é un "estándar" que permite crear rapidamente un menú empregando táboas especiais de hidratos de carbono. Incluso coa insulina recibida, usando este valor, ás veces pode permitirse "alimentos prohibidos".
XE é un "limitador"; o paciente non debe recibir máis de oito unidades de pan á vez. Se unha persoa sofre, ademais de diabetes, tamén obesidade, esta cifra está por baixo dos oito.
Por que é importante a dieta?
A dieta para pacientes con diabetes tipo 1 non ofrece restricións alimentarias significativas, salvo azucre e produtos nos que está contida. Pero á hora de elaborar o menú, hai que ter en conta a presenza de enfermidades concomitantes e o nivel de actividade física.
Non obstante, por que os diabéticos deben respectar certas normas dietéticas e comer alimentos diabéticos? Antes de cada comida, os pacientes necesitan inxectar insulina. Unha deficiencia de hormona ou o seu exceso no corpo leva a un deterioro no benestar xeral dunha persoa e provoca o desenvolvemento de complicacións.
As consecuencias dunha falta de control da enfermidade son a hiperglicemia e a hipoglucemia. A primeira condición prodúcese cando a insulina non ten tempo para procesar hidratos de carbono e se produce a descomposición de graxas e proteínas, como resultado das que se forman cetonas. Con alto nivel de azucre, o paciente sofre unha serie de síntomas desagradables (arritmia, perda de forza, dor nos ollos, náuseas, presión arterial alta) e, a falta de medidas terapéuticas urxentes, pode caer en coma.
Con hipoglucemia (unha diminución da concentración de glicosa), no corpo tamén se forman cetonas, que poden ser causadas por unha sobredose de insulina, fame, aumento da actividade física e deshidratación. A complicación caracterízase por calafríos, debilidade, mareos, branqueamento da pel.
Con hipoglucemia grave, é necesaria a hospitalización urxente do paciente, xa que pode caer en coma e morrer.
Cal é a importancia dos hidratos de carbono e as unidades de pan na dieta dun diabético?
 O menú diario para diabetes de calquera tipo debería estar composto por proteínas, graxas (20-25%) e carbohidratos (ata o 60%). Para que o azucre no sangue non aumente, os nutricionistas non recomendan comer alimentos fritos, picantes e graxos. Esta regra é especialmente relevante para diabéticos que padecen enfermidades do tracto gastrointestinal.
O menú diario para diabetes de calquera tipo debería estar composto por proteínas, graxas (20-25%) e carbohidratos (ata o 60%). Para que o azucre no sangue non aumente, os nutricionistas non recomendan comer alimentos fritos, picantes e graxos. Esta regra é especialmente relevante para diabéticos que padecen enfermidades do tracto gastrointestinal.
Pero un estudo realizado o día da loita contra a diabetes, permitiu comprender que as especias e a graxa en pequenas cantidades están permitidas na hiperglucemia crónica. Pero os carbohidratos rápidos non se poden comer con diabetes. Por iso, paga a pena entender en que consiste os carbohidratos e en que tipos se dividen.
De feito, o carbohidrato é o azucre. O seu tipo distínguese pola velocidade da dixestibilidade polo corpo. Existen este tipo de hidratos de carbono:
- Lento. Procesanse no corpo en 40-60 minutos, sen provocar flutuos bruscos e fortes na glicosa no sangue. Contido en froitas, verduras, cereais e outros alimentos que teñan fibra, pectina e amidón.
- Fácilmente dixerible. Son absorbidos polo corpo en 5-25 minutos, como resultado do cal o nivel de glicosa no sangue aumenta rapidamente. Atópanse en froitas doces, azucre, mel, cervexa, sobremesas e pastelería.
Non ten pouca importancia na creación dun menú para diabéticos é o cálculo das unidades de pan, que permiten saber que concentración de hidratos de carbono hai nun determinado produto. Un XE é 12 gramos de azucre ou 25 gramos de pan branco. As persoas con diabetes poden comer 2,5 unidades de pan ao día.
Para comprender como comer correctamente con diabetes tipo 1, hai que ter en conta as peculiaridades da administración de insulina, porque o seu efecto depende do momento do día. A cantidade necesaria de hormona para o procesamento de glicosa obtida a partir de 1 XE pola mañá é - 2, no xantar - 1,5, pola noite - 1. Para a comodidade de calcular XE, úsase unha táboa especial, que mostra as unidades de pan da maioría dos produtos.
Produtos útiles e nocivos para diabéticos
 Do anterior, queda claro que se pode comer e beber para quen ten diabetes. Os alimentos permitidos son alimentos baixos en carbohidratos, que inclúen pan integral de centeo con adición de salvado, cereais (trigo mouro, avea), pasta de alta calidade.
Do anterior, queda claro que se pode comer e beber para quen ten diabetes. Os alimentos permitidos son alimentos baixos en carbohidratos, que inclúen pan integral de centeo con adición de salvado, cereais (trigo mouro, avea), pasta de alta calidade.
Tamén é beneficioso para os diabéticos comer legumes, sopas con baixo contido de graxa ou caldos e ovos, pero unha vez ao día. Os produtos recomendados son o leite baixo contido de graxa, o kefir, o requeixo, o queixo, a crema de leite, a partir do cal se preparan deliciosos queixos, cazuetas e panquecas de queixo.
E que alimentos poden comer os diabéticos para facerse máis delgados? A lista deste tipo de alimentos está encabezada por verduras (cenorias, repolo, remolacha, cabaza, pementóns, berenxenas, pepinos, calabacín, tomate) e verdes. Pódense comer patacas, pero un pouco pola mañá.
Outros alimentos recomendados para diabéticos tipo 1 son froitas e froitas azedo:
Que máis podes comer con diabetes? Os alimentos permitidos que se deben incluír na dieta son o peixe magro (lucha, merluza, atún, bacallau) e a carne (pavo, tenreira, polo, coello).
Pódense comer alimentos doces de repostería pero en cantidades limitadas e con substitutos do azucre. As graxas están permitidas: vexetais e manteiga, pero ata 10 g por día.
Con diabete, pode tomar té herba, negro, verde e café sen azucre. Recoméndase auga mineral non carbonatada, zume de tomate, caldo de rosa. Admiten zumes ou compotas de froitas azedo e froitas.
E que non poden comer os diabéticos? Con esta enfermidade, está prohibido comer repostería e pastelería. Os pacientes dependentes da insulina non comen azucre, mel e doces que os conteñen (mermelada, xeado, doces, bombóns, doces).
Carne gorda (cordeiro, carne de porco, oca, pato), carnes afumadas, recheos e peixes salgados - estes produtos para a diabetes tampouco son recomendables. A comida non debe ser frita e graxa, polo que terán que abandonar as graxas animais, iogur, crema agria, leite cocido, lardo, lardo e caldos ricos.
Que non poden comer as persoas dependentes da insulina en grandes cantidades? Outros alimentos prohibidos para a diabetes:
- lanches
- arroz, sêmola e pastas de baixa calidade
- especias picantes
- conservación
- froitas doces e froitos secos (plátanos, uvas, figos, datas, caqui).
Pero non só a comida anterior está prohibida. Outra dieta para a diabetes tipo 1 implica o rexeitamento do alcol, especialmente viños de licor, cervexa e sobremesas.
Regras sobre dieta e menú de mostra
 A dieta para a diabetes tipo 1 non é só comer alimentos de dieta aprobados. É igualmente importante adherirse coidadosamente á dieta.
A dieta para a diabetes tipo 1 non é só comer alimentos de dieta aprobados. É igualmente importante adherirse coidadosamente á dieta.
Debe haber 5-6 lanches ao día. Cantidade de alimentos: pequenas porcións.
A última merenda é posible a máis tardar ás oito da tarde. Non se deben saltar as comidas, xa que isto pode levar á hipoglucemia, especialmente se se lle inxectou insulina ao paciente.
Todas as mañás cómpre medir o azucre. Se a nutrición clínica para a diabetes mellitus tipo 1 se compila correctamente e se seguen todas as recomendacións, a concentración de glicosa no sangue do sutra antes da inxección de insulina non debe superar os 6 mmol / l.
Se a concentración de azucre é normal, permítese o almorzo 10-20 minutos despois da administración da hormona. Cando os valores de glicosa son 8-10 mmol / l, a comida transfírese durante unha hora e, para satisfacer a fame, usan unha ensalada con verduras ou unha mazá.
Coa diabetes tipo 1, é necesario non só seguir unha dieta, senón que en función da dieta, axustar a dose de insulina. A cantidade de carbohidratos consumidos afecta á cantidade de medicamentos administrados.
Se se usa insulina de acción intermedia, inxectase dúas veces ao día (despois de espertar, antes de durmir). Con este tipo de insulinoterapia, indícase un primeiro almorzo lixeiro, porque a hormona administrada pola noite xa deixa de funcionar.
4 horas despois da administración matinal de insulina pode comer ben. A primeira cea tamén debe ser lixeira e despois da inxección do medicamento pode comer máis satisfactorio.
Se se usa un tipo de hormona como a insulina prolongada, que se inxecta no corpo unha vez ao día, no tratamento da diabetes, deberá empregarse insulina rápida durante todo o día. Con este método de insulinoterapia, as comidas principais poden ser densas e os lanches lixeiros, de xeito que o paciente non sentirá fame.
Igualmente importante na normalización dos niveis de glicosa é o deporte. Polo tanto, ademais da insulina terapia e dieta, para a diabetes tipo 1, debes facer exercicio ou camiñar a pé durante 30 minutos ao día.
Para aqueles que teñen diabetes tipo 1, unha dieta dun día semella:
- Almorzo. Porridge, té con substituto do azucre, pan.
- Xantar Galletas Galetny ou unha mazá verde.
- Xantar Ensalada de verduras, pan, repolo guisado, sopa, chuleta de vapor.
- Unha merenda da tarde. Xelea de froita, té de herbas queixo cottage sen graxa.
- Cea Carne ou peixe fervido, verduras.
- Segunda cea. Un vaso de kefir.
Ademais, para a diabetes de 1 gravidade, recoméndase unha dieta de adelgazamento nº 9. Segundo as súas regras, a dieta diaria parece así: o almorzo é leite baixo en graxa, queixo cottage e té sen azucre. Antes de comer, podes beber un vaso de auga limpa con limón.
Para o almorzo, sirven gachas de cebada con coello, tenreira ou polo. Durante o xantar, pode comer borsch vexetal, carne fervida, soia ou marmelada de froitas e baga.
Unha laranxa ou unha mazá son adecuadas como lanche. A cea ideal sería peixe cocido, unha ensalada con repolo e cenoria condimentada con aceite de oliva. Dúas veces ao día podes tomar bebidas e comer sobremesas con edulcorantes (sacarosa, frutosa).
Usando unha lista de produtos permitidos, un diabético pode crear un menú de forma independente durante unha semana. Pero convén lembrar que mentres se segue unha dieta non se debe tomar alcol e bebidas azucradas.
Características dunha dieta para nenos
 Se a diabetes foi diagnosticada nun neno, entón a súa dieta terá que cambiarse. Os médicos recomendan pasar a unha dieta equilibrada, onde a cantidade diaria de hidratos de carbono non exceda o 60%. A mellor opción para a terapia dietética no tratamento da diabetes tipo 1 en nenos é a dieta nº 9.
Se a diabetes foi diagnosticada nun neno, entón a súa dieta terá que cambiarse. Os médicos recomendan pasar a unha dieta equilibrada, onde a cantidade diaria de hidratos de carbono non exceda o 60%. A mellor opción para a terapia dietética no tratamento da diabetes tipo 1 en nenos é a dieta nº 9.
Prohíbense doces infantís con consumo frecuente como chocolate, conservas, rolos, doces, bolos e galletas para un neno con diabetes. Para a diabetes tipo 1, un menú está composto para nenos todos os días, incluíndo pratos de verduras (zanahorias, pepinos, repolo, tomate), carne magra (polo, tenreira), peixe (bacallau, atún, pescada, pollo),
De froitas e bagas, recoméndase alimentar ao neno con mazás, melocotóns, amorodos, framboesas, cereixas. E no proceso de preparación de sobremesas para nenos é necesario empregar edulcorantes (sorbitol, fructosa),
Pero antes de cambiar o seu fillo a unha alimentación baixa en carbohidratos, ten que axustar o nivel de glicemia. Tamén paga a pena protexer aos nenos contra o intenso esforzo físico e o estrés. Recoméndase que as actividades deportivas se inclúan na programación diaria cando o paciente se adapte plenamente á nova dieta.
E cal debe ser a nutrición no tratamento da diabetes tipo 1 en bebés? Recoméndase que o neno reciba leite materno polo menos o primeiro ano de vida. Se por certas razóns non é posible a lactación, úsanse mesturas con baixa concentración de glicosa.
Tamén é importante seguir o réxime de alimentación. Os nenos menores dun ano reciben alimentos complementarios segundo un patrón específico. Inicialmente, o seu menú está composto de zumes e puré de verduras. E despois tratan de incluír cereais na dieta para diabetes mellitus.
Os principios da terapia dietética para a diabetes tipo 1 descríbense no vídeo neste artigo.
Que non se pode comer con diabetes tipo 1?
Se o permiten, polo tanto, hai produtos prohibidos. Entón, que non se pode comer con diabetes tipo 1? En primeiro lugar, as persoas con esta patoloxía terán que abandonar produtos que conteñan hidratos de carbono dixestibles. Moi raramente en pequenas cantidades se poden permitir alimentos "prohibidos" (especialmente para nenos), e tamén son simplemente necesarios se se sospeita hipoglucemia. Ao desenvolver a dieta individual, aconséllase buscar o consello dun nutricionista que o axudará a facer combinacións de pratos (menús) de xeito máis eficaz baseándose no cadro clínico da enfermidade dun determinado paciente.
Pero hai recomendacións xerais de produtos prohibidos:
- Verduras cun alto contido en hidratos de carbono (o seu consumo está limitado a 100 g diarios):
- A pataca.
- Leguminosas.
- Zanahorias.
- Chícharos verdes.
- Remolacha
- Alimentos en conserva, sal e conservas.
- Doce (só están permitidos doces para diabéticos e doces caseiros a base de edulcorantes):
- Chocolate e doces.
- Melmelada e mel.
- Galletas e xeados.
- Todas as bebidas carbonatadas, así como a base de azucre.
- Os alimentos graxos provocan un aumento do colesterol no sangue, que é perigoso para os diabéticos.
- Bolos e pastelería a base de fariña premium.
- Froitas con bo sabor doce e zumes (poden aumentar rapidamente os niveis de azucre):
- Plátanos e mangas.
- Os figos e as uvas.
- Datas e pasas.
- Hai produtos non recomendables para o seu uso:
- Minimizar a inxestión de sal.
- Azucre refinado con azucre e produtos del.
- Arroz Branco Procesado.
- Flocos de millo.
- Produtos afumados
- Conservas de peixe e outras conservas.
- Cacahuete.
- Muesli.
- Salsas industriais.
- Bebidas que conteñen unha elevada porcentaxe de cafeína.
Débese lembrar que calquera produto que consuma o paciente debe discutirse co seu médico.