Signos e síntomas dun pé diabético
O pé diabético é a principal causa da amputación de extremidades inferiores na diabetes. Ao redor do 8-10% dos pacientes enfróntanse á síndrome, mentres que preto do 40-50% están incluídos no grupo de risco. Débese ter en conta que preto de 10 veces máis veces o pé diabético desenvólvese en pacientes co segundo tipo de diabetes mellitus. Dados os perigos da afección, debes aprender todo sobre os síntomas, as causas do desenvolvemento e as características do tratamento.
Síntomas e signos dun pé diabético
Os síntomas dun pé diabético son diversos. Isto débese á presenza de varias formas desta condición, ás características do corpo de cada persoa. En xeral, cunha enfermidade como o pé diabético, os síntomas pódense dividir condicionalmente en inicial e posterior. Falando do primeiro, os expertos prestan atención á vermelhidão da pel e ao inchazo das pernas. Ademais, non é desexable ignorar tales sinais como:
- aumento dos indicadores de temperatura na superficie da pel. Isto indica unha infección, unha reacción inflamatoria,
- O cojeador e a dificultade para camiñar poden ser non só un signo da síndrome, senón tamén un sinal de que os zapatos non foron seleccionados incorrectamente,
- a vermelhidão da pel preto da ferida indica un aumento da infección, a fase inicial dos tecidos cambia,
- entumecimiento nas pernas, o que indica que a condución nerviosa prexudica.
Os primeiros signos dun pé diabético tamén poden aparecer no feito de que o pelo deixa de crecer na zona do nocello. Esta deshidratación da pel, do mesmo xeito que o grosor, indica trastornos na circulación sanguínea. Ademais, os síntomas da síndrome deben considerarse uñas cruzadas, curvatura dos dedos (como un martelo), ampollas e diversas lesións de fungos, tanto da pel coma das placas das uñas. Os expertos recomendan que os diabéticos non ignoren ningún destes signos e, se aparecen dous ou máis síntomas, comece inmediatamente o tratamento.
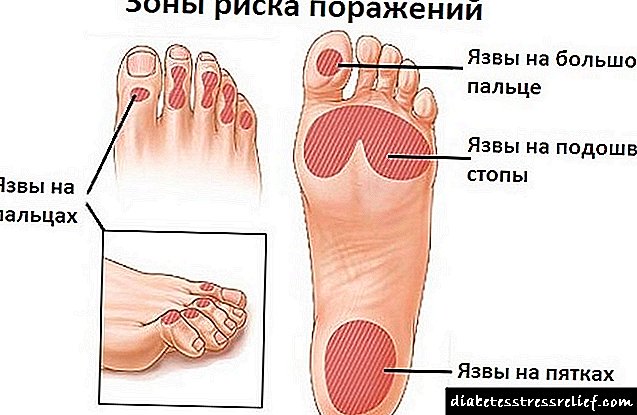
Causas da síndrome
O pé diabético está formado na maioría dos pacientes con diabetes tipo 1 aos 7-10 anos desde o inicio da enfermidade. En pacientes co segundo tipo da enfermidade, a síndrome pode aparecer ao principio da patoloxía. Observando os motivos que provocan esta complicación dunha enfermidade do azucre, preste atención a:
- aumentos frecuentes no azucre, o que conduce á destrución gradual de vasos sanguíneos en todo o corpo,
- A subministración de sangue insuficiente afecta as terminacións nerviosas, que tamén son destruídas, causando diversos danos na pel das pernas,
- debido a isto, perturba o metabolismo dos tecidos, do que sofren as pernas principalmente. O resultado son curas feridas,
- pel seca e engrosamento nos pés, que son case ideais para a formación de lesións de fungos, cornos secos. Se ata a máis pequena infección se une, fórmase un proceso inflamatorio activo.
As seguintes etapas deste proceso deben considerarse a morte do tecido, a necrose, o que conduce á síndrome do pé diabético. Os especialistas distinguen tres grupos de risco. O primeiro caracterízase pola conservación da sensibilidade en todos os puntos e unha boa pulsación nas arterias do pé. Neste caso, recoméndanse exames anualmente.
Os que se atopan no segundo grupo de risco están enfrentados cun grao de sensibilidade reducido, a ausencia dun pulso distal e a presenza de deformidades. As probas neste caso deberían realizarse unha vez cada seis meses. O terceiro grupo de risco caracterízase pola presenza na historia médica de úlceras, casos de amputación no pé. Non te esquezas de neuropatía significativa. As enquisas son obrigatorias cada tres meses.
Etapas do pé diabético
 O pé diabético está asociado a certas etapas, das cales hai cinco. Neste caso, cero é un grupo de risco. Non hai lesión ulcerativa, con todo, os pés sufriron deformacións, comezaron a pálerse e ser máis fríos e a calosidade desenvólvese. Todo isto indica unha síndrome do pé diabético.
O pé diabético está asociado a certas etapas, das cales hai cinco. Neste caso, cero é un grupo de risco. Non hai lesión ulcerativa, con todo, os pés sufriron deformacións, comezaron a pálerse e ser máis fríos e a calosidade desenvólvese. Todo isto indica unha síndrome do pé diabético.
Na primeira etapa, as úlceras fórmanse na superficie, que non afectan as capas profundas da epiderme. Na segunda etapa, a úlcera comeza a desenvolverse profundamente no pé, afectando á pel, músculos, tendóns e fibra. A terceira etapa caracterízase por un afondamento do estado, a consecución de estruturas óseas. Se se inicia un tratamento do pé diabético nesta fase, será posible manter as extremidades, evitando a amputación.
Falando da cuarta etapa, prestan atención a que se forma unha negrura (gangrena) específica no pé de diabetes. Tradicionalmente se delimitan claramente os límites de tal derrota. Na última quinta etapa, prodúcese un aumento da área de morte, os síntomas e o tratamento deberían coordinarse exclusivamente cun especialista. A lesión gangrenosa aumenta máis, comezando a captar novos espazos. A falta de tratamento neste caso leva a perda de extremidades ou incluso a morte do paciente.
Tamén se distinguen certas formas de pé diabético. Falando disto, preste atención á seguinte lista:
- isquémico, asociado a unha lesión predominante dos vasos sanguíneos. A pel comeza a estar pálida, faise cada vez máis fría, maniféstase a puffiness. A forma do pé non sempre se modifica, pode que non haxa cornos, sen embargo, cando fai clic nos vasos sanguíneos, a ondulación non se produce ou se considera débil,
- neuropático, resultado da morte do tecido nervioso. Ao mesmo tempo, o limiar da dor no estadio inicial é avaliado como reducido, polo que non se sente dor como varias lesións. Identifícase a deformación do pé, fórmanse cornos e aparecen úlceras con bordos lisos no sitio da lesión,
- a forma neuroisquémica do pé diabético é máis común. Caracterízase por síntomas de cada unha das formas presentadas anteriormente. Neste sentido, sobre a cuestión de como se ve o formulario, recoméndase contactar cun especialista.
Diagnóstico da enfermidade
 O diagnóstico dun síndrome como o pé diabético debe realizarse da forma máis minuciosa. Estanse a realizar varios estudos (perfil glicémico, nivel de hemoglobina glicosilada, lípidos no sangue: colesterol, LDL, triglicéridos, HDL). Un paso obrigatorio, se hai signos dun pé diabético, debe considerarse un exame visual da extremidade danada.
O diagnóstico dun síndrome como o pé diabético debe realizarse da forma máis minuciosa. Estanse a realizar varios estudos (perfil glicémico, nivel de hemoglobina glicosilada, lípidos no sangue: colesterol, LDL, triglicéridos, HDL). Un paso obrigatorio, se hai signos dun pé diabético, debe considerarse un exame visual da extremidade danada.
Para aclarar o diagnóstico e a forma específica da enfermidade, realízase un exame neurolóxico, prescríbense ultrasóns dos vasos, radiografía do pé e tamén a angiografía. Tómase un conteo de sangue completo, cultivo bacteriolóxico, examínase o fluído liberado da ferida. É importante un enfoque integrado, que como resultado axudará a prescribir un tratamento completo do pé diabético.
Como tratar un pé diabético?
O tratamento do pé diabético pode ser conservador, operativo e tamén se pode realizar na casa. É moi importante que a patoloxía sexa tratada baixo a supervisión dun especialista. Neste caso, a síndrome do pé diabético non estará asociada a complicacións, e o tratamento na casa será o 100% eficaz, así como a prevención posterior.
Fisioterapia
O tratamento do pé diabético co uso de medicamentos realízase en varias direccións. Isto normalmente ocorre na casa.
Para reducir a glicosa, úsase insulina ou drogas que reducen o azucre no sangue.
Recoméndase encarecidamente que:
- para excluír unha reacción inflamatoria con pé de diabetes, úsanse antibióticos de amplo espectro,
- A dor pode neutralizar os medicamentos para a dor: Ibuprofeno, Analgin,
- Normoven ou Pentoxifilina son prescritos para optimizar a circulación sanguínea,
- pomadas, nomes antibacterianos atribúense individualmente para cada caso. Depende da forma e da rapidez que avance a enfermidade.
Merecen unha atención especial as plantillas ortopédicas para o pé diabético, que poden mellorar o estado das pernas e da pel. Non obstante, non son o único xeito de curar este síndrome. Por iso, é moi importante que a terapia sexa e siga sendo comprensiva.
Estupendo vídeo! Miramos todo!
Brevemente sobre intervencións cirúrxicas
 No caso de que estea programada unha operación, o tratamento consistirá na eliminación de pequenas áreas de tecido morto con bordos lisos (necrectomía). É posible a eliminación completa ou parcial dun dedo afectado por gangrena (resección), retirada ao 100% do pé ou dunha determinada parte da perna, por exemplo, ás beiras do tecido normal (amputación).
No caso de que estea programada unha operación, o tratamento consistirá na eliminación de pequenas áreas de tecido morto con bordos lisos (necrectomía). É posible a eliminación completa ou parcial dun dedo afectado por gangrena (resección), retirada ao 100% do pé ou dunha determinada parte da perna, por exemplo, ás beiras do tecido normal (amputación).
Ademais, en certas situacións, é necesaria a restauración da patencia dos vasos sanguíneos (angioplastia). Ademais, nalgúns casos, non se eliminan os vasos restaurados, circula sangue para desvialos (endarterectomía). Utilízase a formación de vías circulatorias de derivación adicionais (enxerto de autovía autónomo) ou a creación de estruturas de malla de apoio para vasos sanguíneos (stenting).
Tratamento domiciliario
Tamén se pode ofrecer tratamento diabético de pé na casa. Pero para iso hai que cumprir algunhas condicións: o control constante dun especialista é obrigatorio, a etapa de desenvolvemento da síndrome en ningún caso debe asociarse a complicacións. É neste caso que será realmente permitido ser tratado con remedios populares. Pódense empregar os seguintes axentes e formulacións:
- as follas de burdock ou burdock (frescas no verán, secas no inverno) poden presumir dun efecto curativo de feridas. Aplícanse na perna, previamente lavadas cunha solución de permanganato de potasio ou furatsilina. Para un tratamento exitoso, o pé é manchado cunha pequena capa de mel, aplícanse follas de bardana desde arriba. Recoméndase cambiar o vendaje unha ou dúas veces durante o día, ou máis a miúdo,
- As follas de burdock pódense usar por vía oral (unha cucharadita por 250 ml de auga fervendo), porque se caracterizan por efectos diuréticos e linfogónicos,
- O aceite de cravo resultará ser un substituto para a bardana, que ten un efecto cicatrizante analxésico, antibacteriano e de feridas. Para proporcionar terapia, só precisa aplicar unha pequena cantidade ao pé diabético,
- A fin de acelerar a curación de feridas, poderase empregar kefir, aplícase enriba un po de agullas secas de piñeiro ou enebro. É importante asegurarse de que non haxa alerxia a ningún dos compoñentes presentados.
En ningún caso debemos esquecer que o tratamento con remedios populares debe estar baixo a supervisión dun especialista.
Prevención e prognóstico
O pé diabético debe someterse a unha prevención non menos completa, así como a un tratamento. Isto permitirá lograr un prognóstico relativamente positivo, excluír o desenvolvemento de complicacións. Así, a prevención do pé diabético na diabetes mellorar é lavar a diario, borrar a pel das pernas, eliminando os efectos de altas temperaturas. É importante inspeccionar periodicamente a pel dos pés para identificar as abrasións, cortes e outras lesións.
A prevención do pé diabético exclúe o uso de almofadas de calefacción, camiñar descalzo, o uso de xeso de millo. Todos os días cómpre revisar a presenza de obxectos estranxeiros e danos internos que poidan contribuír ao desenvolvemento dos cornos. Falando de como coidar os pés, preste atención a que:
- non se recomenda levar calcetíns (medias) con costuras,
- non empregues zapatos sen plantillas, especialmente no seu pé descalzo,
- é importante escoller os zapatos axeitados: modelos extremadamente suaves e amplos (anchos),
- Os callos que apareceron non deben cortarse por si mesmos. Será máis correcto consultar a un especialista.
Ademais, recoméndase cortar as uñas exclusivamente rectas (en ningún caso nun semicírculo). No caso da formación dunha uña incrustada ou identificación doutras lesións do pé, é importante consultar canto antes un especialista.