Azucre no sangue nun neno de 13 anos: táboa de niveis
Para comezar, toman un sangue capilar "con fame" dun dedo.
Se se detectan parámetros de azucre aumentados, poderanse prescribir probas adicionais:
- determinación da concentración de azucre no sangue venoso,
- proba de sangue despois de carga de choque con glicosa pura (por tolerancia),
- probando o nivel de fructosamina (un produto de acumulación non enzimática de glicosa nos grupos de aminoácidos presentes nas proteínas),
- detección da porcentaxe de hemoglobina no sangue dunha forma glicada (asociada á glicosa),
- determinación do nivel de ácido láctico (lactato).
O sangue venoso considérase máis estéril, ademais, no laboratorio purifícase ata un estado plasmático. A proba é máis reveladora.
A norma de azucre no sangue neste caso varía:
- para os capilares é de 3,3-5,5 mmol / l,
- para plasma é de 4,0-6,1 mmol / l.
Tolerancia á glicosa
Entón, comproban os maiores tipos. O sangue é tomado dun dedo sobre o estómago baleiro nun neno, entón déixase beber unha forte solución acuosa de glicosa e despois de 2 horas repítese a mostraxe de sangue. Unha condición importante é que necesite sentarse todo o tempo para que os músculos non queimen glicosa durante o movemento.

Ao mesmo tempo, calcúlase a cantidade de péptido C para avaliar a actividade secretora das células beta pancreáticas e para indicar o tipo de diabetes.
Como mantén o corpo a glicosa no sangue?
 Un corpo sa experimenta flutuacións nos niveis de glicosa despois da inxestión, especialmente rico en hidratos de carbono simples - azucre, froitas, zumes, mel, repostería e produtos de pan. Neste caso, a glicemia aumenta rapidamente, se os produtos conteñen amidón (cereais, patacas) ou fibra vexetal (vexetais, salvado), o azucre no sangue medra máis lentamente.
Un corpo sa experimenta flutuacións nos niveis de glicosa despois da inxestión, especialmente rico en hidratos de carbono simples - azucre, froitas, zumes, mel, repostería e produtos de pan. Neste caso, a glicemia aumenta rapidamente, se os produtos conteñen amidón (cereais, patacas) ou fibra vexetal (vexetais, salvado), o azucre no sangue medra máis lentamente.
En calquera caso, despois da acción das enzimas dixestivas, todos os hidratos de carbono transfórmanse en glicosa, entra no torrente sanguíneo dos seus intestinos. Entón, baixo a influencia da hormona insulina pancreática, as células metabolizan a glicosa do sangue e úsana para a enerxía.
A cantidade que non é necesaria para manter a actividade neste período almacénase en forma de glicóxeno no fígado e nas células musculares. O corpo consume esta reserva entre as comidas. A falta de glicosa no sangue, o fígado é capaz de formala a partir de aminoácidos e graxas.
Todo o proceso metabólico está influenciado polo sistema hormonal. O principal efecto hipoglicémico é a insulina e as hormonas das glándulas suprarrenais, a glándula tiroide, as hormonas hipofisarias aumentan.
Chámanse contrainsulares. Estas hormonas inclúen:
- Hormona do crecemento - hormona do crecemento.
- Adrenalina, cortisol suprarrenal.
- Hormonas da tiroides: tiroxina, triiodotironina.
- Glucagón Alpha pancreático
Debido ao aumento da produción de hormonas do estrés e hormona de crecemento, a diabetes mellitus adolescente é unha das variantes máis difíciles de tratar.
Isto débese ao desenvolvemento da resistencia á insulina tisular baixo a influencia da hiperfunción das glándulas endócrinas e as características psicolóxicas dun paciente de 13-16 anos.
Quen precisa unha proba de azucre no sangue?
 Preséntase unha proba de sangue para o nivel de azucre (glicosa) se existe unha predisposición á diabetes mellitus incrustada no aparello cromosómico e transmitida por parentes próximos que padecen esta patoloxía.
Preséntase unha proba de sangue para o nivel de azucre (glicosa) se existe unha predisposición á diabetes mellitus incrustada no aparello cromosómico e transmitida por parentes próximos que padecen esta patoloxía.
Na maioría das veces, no período adolescente, faise un diagnóstico de diabetes tipo 1. A complexidade do diagnóstico oportuno da enfermidade reside en que o seu desenvolvemento nas primeiras etapas é difícil de determinar por signos e análises clínicos.
O nivel de azucre no sangue mantense sempre que haxa células beta en funcionamento do páncreas. Só despois do 90-95% deles son destruídos por un proceso inflamatorio autoinmune, aparecen síntomas típicos. Estes inclúen:
- Gran sede e aumento do apetito.
- Perda de peso non explicada.
- Dores de cabeza e mareos.
- Gran cantidade de ouriños.
- Coceira da pel, incluído no perineo.
- Enfermidades infecciosas frecuentes.
- Furunculose persistente e erupcións pustulares na pel.
- Diminución da visión.
- Fatiga
Incluso se existe un destes síntomas, o adolescente debe examinarse de diabetes. Cando se ignoran estes síntomas, a enfermidade progresa rápidamente e os fenómenos de cetoacidosis únense: náuseas, dor abdominal, respiración frecuente e ruidosa, cheiro a acetona da boca.
Os corpos cetonas formados son altamente tóxicos para as células cerebrais, polo que, durante o día, a conciencia pode verse afectada.
Como resultado, desenvólvese un coma cetoacidótico, que require reanimación inmediata.
Como pasar un exame de sangue para o azucre?
 Para obter os resultados adecuados, cómpre prepararse para o estudo. Para iso, en 2-3 días necesitas reducir a cantidade de alimentos graxos e doces, eliminar a inxestión de bebidas alcohólicas. O día da proba, non podes fumar, tomar café ou té forte, almorzar. É mellor vir ao laboratorio pola mañá, antes diso podes beber algo de auga limpa.
Para obter os resultados adecuados, cómpre prepararse para o estudo. Para iso, en 2-3 días necesitas reducir a cantidade de alimentos graxos e doces, eliminar a inxestión de bebidas alcohólicas. O día da proba, non podes fumar, tomar café ou té forte, almorzar. É mellor vir ao laboratorio pola mañá, antes diso podes beber algo de auga limpa.
Se se prescribían medicamentos, especialmente medicamentos hormonais, analxésicos ou que afectan o sistema nervioso, entón antes do estudo, debes consultar ao teu médico sobre a conveniencia de tomalos, xa que pode haber datos distorsionados. O diagnóstico pode demorarse a alta temperatura corporal despois de feridas ou queimaduras.
A avaliación dos datos é realizada por un especialista. A norma do azucre no sangue en nenos depende da idade: para un bebé dun ano é menor que para un adolescente. As flutuacións fisiolóxicas da glicemia en mmol / l en nenos corresponden a tales indicadores: ata un ano 2,8-4,4, dende un ano ata os 14 anos - 3,3-5,5. As desviacións da norma poden considerarse:
- Ata 3,3 - baixo contido de azucre no sangue (hipoglucemia).
- Do 5,5 ao 6,1 - predisposición á diabetes, diabetes latente.
- A partir do 6.1 - diabetes.
Normalmente, o resultado dunha medida de azucre non é diagnosticado, a análise repítese polo menos unha vez máis. Se hai unha hipótese latente mellitus - hai síntomas da enfermidade, pero a glicemia é normal, a hiperglicemia atópase por baixo de 6,1 mmol / l, entón a estes nenos prescríbenselles unha proba con carga de glicosa.
O exame de tolerancia á glicosa non require unha preparación especial, é recomendable non cambiar fundamentalmente a dieta e o estilo de vida antes de realizala. Tamén se rende co estómago baleiro. A glicemia mídese dúas veces - o nivel inicial de azucre despois dunha pausa de 10 horas na inxestión de alimentos e a segunda vez dúas horas despois de que o paciente bebeu unha solución con 75 g de glicosa.
O diagnóstico da diabetes confírmase se, ademais do azucre con xexún elevado (superior a 7 mmol / L), se detecta hiperglicemia por encima dos 11,1 mmol / L despois do exercicio. Se é necesario, a un adolescente se lle asigna un estudo adicional: análise de orina para azucre, determinación de corpos cetonas para sangue e ouriños, estudo da norma de hemoglobina glicada, análise bioquímica.
Causas do azucre no sangue anormal
 Un adolescente pode ter baixos valores de azucre para enfermidades do estómago e do intestino, malabsorción de nutrientes, enfermidades crónicas graves a longo prazo, patoloxía do fígado ou dos riles, envelenamento, lesións cerebrais traumáticas e procesos tumorales.
Un adolescente pode ter baixos valores de azucre para enfermidades do estómago e do intestino, malabsorción de nutrientes, enfermidades crónicas graves a longo prazo, patoloxía do fígado ou dos riles, envelenamento, lesións cerebrais traumáticas e procesos tumorales.
Os síntomas de baixar o azucre poden ser: mareos, aumento da fame, irritabilidade, bágoas, tremor das extremidades, desmaio. Con ataques graves, convulsións e o desenvolvemento dun coma son posibles. A causa máis común de hipoglucemia é unha sobredose de fármacos hipoglucémicos.
O azucre elevado no sangue adoita ser un signo de diabetes. Ademais, pode ser un síntoma dunha función excesiva da glándula tiroide ou glándulas suprarrenais, enfermidades hipofisarias, pancreatite aguda e crónica, tomar medicamentos que conteñan hormonas, antiinflamatorios non esteroides, diuréticos e antihipertensivos.
A hiperglucemia prolongada e grave leva a tales complicacións:
- Coma hiperosmolar.
- Cetoacidosis na diabetes.
- Polineuropatía.
- Interrupción do subministro de sangue por destrución da parede vascular.
- Destrución do tecido renal co desenvolvemento de insuficiencia renal crónica.
- Diminución da visión debido á patoloxía da retina.
Dado que o corpo dun adolescente é especialmente sensible ás flutuacións do azucre no sangue, con un tratamento insuficiente para a causa dunha violación do nivel de azucre no sangue, estes pacientes quedan atrás no desenvolvemento físico e mental, as nenas poden ter desviacións no ciclo menstrual. Os nenos adoitan padecer enfermidades virais e fúngicas.
Por iso, é importante comezar o tratamento con insulina ou pílulas en tempo e forma para diminuír o azucre, a dieta e a actividade física, o control regular da glicemia e o metabolismo dos carbohidratos.
Que indicadores de glicosa no sangue son normais contará o vídeo neste artigo.
Niveis de fructosamina
Para a proba toma sangue dunha vea. Non é necesaria a preparación previa, pero debes informar ao teu médico sobre a inxestión de vitamina C a longo prazo, que afecta o resultado. O nivel normal de fructosamina ata 14 anos é de 195-271 μmol / L.
O exceso indica a probabilidade de padecer diabetes, alteración da función tiroide, tumores ou os efectos dunha lesión cerebral na cabeza. Os parámetros subestimados poden derivar de problemas nos riles.
- en recentemente nados ata 6 semanas - 0,5-3 mmol / l,
- menores de 15 anos - 0,56-2,25,
- entón a norma aplícase para adultos de ambos sexos - 0,5-2.
O grao de concentración de lactato confirma ou rexeita o suposto diagnóstico de diabetes. Os parámetros aumentados indican a acidosis láctica - unha sobresaturación do corpo con ácido. Para os diabéticos, isto é de vital perigo. Aumenta o risco de tomar metformina.
Concentración de hemoglobina glicada
A proba realízase a costa do sangue venoso e reflicte a imaxe completa do desequilibrio de azucre. Coa súa axuda, detéctase a glicosa media no plasma dos 3 meses anteriores. Canto maior sexa o nivel de azucre, maior será a porcentaxe dos seus compostos con proteínas de hemoglobina.

A análise determina a diabetes nas etapas iniciais do desenvolvemento, cando outros métodos non o mostran. A monitorización periódica da hemoglobina glicada axuda a vixiar a eficacia dos axentes de control do azucre, a taxa de desenvolvemento da enfermidade. Toma esta análise a partir dos seis meses de idade.
A que idade é necesario o control do azucre?
A glicosa é un carbohidrato, a principal fonte de enerxía, un compoñente indispensable do metabolismo. É o responsable da conversión a enerxía e da absorción de azucre pola insulina - un produto do páncreas. A diabetes tipo I comeza cando a insulina non é suficiente para a cantidade de doces consumidos.
A diabetes tipo II ocorre cando hai bastante insulina, pero as súas moléculas perden a conexión do sinal coas células, polo que non poden entrar. O páncreas responde á inaccesibilidade das células construíndo a secreción de insulina e pronto se esgota. Nos dous casos, o metabolismo dos carbohidratos está prexudicado. O sangue está excesivamente saturado de azucre ou prodúcese deficiencia.
Para os pais! Segundo as estatísticas, a incidencia da diabetes é de ata o 40% da poboación infantil total. O metabolismo deteriorado dos carbohidratos pode producirse a calquera idade. O primeiro estiramento do corpo baixo a influencia activa da hormona do crecemento é unha ocasión para comprobar o estado do balance de glicosa en 6-7 anos.
O período de 10-12 anos está marcado por un cambio no fondo hormonal sexual e unha segunda extensión, o que tamén aumenta a probabilidade de desequilibrio de azucre. Diagnosticada principalmente xuvenil (con puberdade incompleta) ou diabetes tipo 1.
Son necesarios exames de nenos en situación de risco:
- recentemente nados con un peso superior a 4,5 kg,
- tras enfermidades infecciosas, virales,
- inmunocomprometido
- con predisposición xenética (hereditaria) á diabetes.

O azucre no sangue en nenos de calquera idade debe comprobarse se se nota:
- cambio de apetito, avaricia polos doces,
- aumento da sede
- aumento, falta de peso corporal,
- un forte cambio de estado de ánimo, letarxia, estado de ánimo,
- discapacidade visual
- micción frecuente e profusa
- dispepsia
- coceira da pel, mucosas,
- arrefriamento das extremidades.
Preparación do estudo
A véspera do día en que se fai a proba, o neno debería comer coma sempre. Non se pode permitir a fame, excesivamente, para non distorsionar o resultado. Despois da cea, non debes comer máis. Tomará sangue con fame para entender como o corpo manexou a utilización de azucre entrante. Pola mesma razón, non cepille os dentes nun día de laboratorio: os aditivos doces da pasta absorbense no sangue desde a cavidade oral.
Se ten sede, pódese beber auga simple. É recomendable explicar ao neno con antelación que procedemento lle agarda - unha inxección nun dedo ou nunha vea. Alguén próximo a vostede pode animar ao bebé durante a extracción de sangue.
Se falamos dun bebé de ata un ano, as regras de preparación son as seguintes:
- polo menos un intervalo de 3 horas entre a última alimentación e análise, xa sexa a lactación materna ou a alimentación artificial,
- dar auga a solicitude,
- limita a actividade do neno para que estea tranquilo.
Normalmente, os bebés son tomados para a súa análise porque non son quen de morrer de fame por moito tempo.
Fases e regras para a toma de sangue
A análise do azucre é realizada por auxiliares de laboratorio profesionais nunha institución médica. Con nenos pequenos, os pais poden vir, acompañando a adolescentes - a petición deles. O tempo na oficina é de aproximadamente 5-10 minutos. dependendo do método. Obter unha mostra de sangue dun dedo. Un recentemente nado, un bebé de ata un ano fai unha lixeira perforación no talón ou no dedo do pé.
Os nenos maiores pícanse cun dedo.
Se se usa un descascador único:
- O asistente de laboratorio en luvas desbotables estériles trata a pel cun antiséptico e pincha rapidamente a parte superior da primeira falange.
- Mentres presiona no dedo, un tubo delgado transparente cunha pera ao final chupa a cantidade correcta de sangue e drena nun tubo de ensaio.
- Unha bola de algodón cun antiséptico cobre a ferida.
- O neno mesmo ou coa axuda dun asistente pinza unha ferida con la de algodón durante 5 minutos ata que o sangue se esgota.
Hai novos dispositivos dunha soa vez: lanzadas, que realizan unha manipulación máis rápida, sen dor. Son unha pequena cápsula brillante cun nariz alargado, onde se agocha unha pluma de aceiro médica estéril. Tras a perforación da pel desinfectada, a parte afiada da lanceta está oculta e bloqueada. Así, a reutilización do dispositivo non é posible.
As lanzadas son automáticas e con botón. Nos modelos automáticos, as plumas poden cambiar, pero hai un mecanismo de protección adicional que proporciona unha esterilidade completa. Os nenos, ao non ver a agulla, compórtanse tranquilos. Non se sente unha inxección instantánea e a cantidade correcta de sangue é inmediatamente extraída na cápsula.
Consello para os pais: tomar sangue dun dedo ou vena asusta tanto ao bebé como ao adulto. Non pode mostrar ao seu fillo a súa ansiedade, máis inaceptable para crear un pánico. A xeración nova sente intuitivamente a ansiedade dos familiares. Canto máis tranquilos estean, máis confianza sente o neno. Esquecerase moi rápido unha dor que pasa, se mostras cariño, mime cun xoguete novo, divertimento interesante.
Obtención dunha mostra de sangue a partir dunha vea
Para unha análise de perfeccionamento do nivel de glicosa ou hemoglobina glicolizada en bebés, úsanse as venas máis pronunciadas:
- antebrazo
- parte traseira da man
- becerros,
- cabeza, zonas frontais.
Para outros nenos, faise unha inxección na vea mediana do pregamento de calquera brazo. Os provedores de asistencia sanitaria poden realizar o procedemento sen a presenza de pais. Acumuláronse habilidades profesionais, permitíndolle realizar un bio-ensayo dos bebés máis inquietos e caprichosos (por exemplo, roupa de engurras especiais, xoguetes, imaxes, debuxos animados).
Tomar un sangue cunha xeringa desbotable tradicional semella:
- O paramédico lava as mans cun antiséptico, limpa con unha toalla de papel, pon luvas desbotables.
- A man do paciente está apoiada cun cóbado sobre unha almofada de goma.
- Un torniquete tira o medio do antebrazo sobre a roupa ou un pano especial.
- Desinfectar a vea e arredor dela cun antiséptico para a pel.
- Despois de apertar e destapar o puño, a agulla entra na vea inchada nun ángulo agudo.
- Coa aparición de sangue na xeringa, elimina o torniquete.
- A mostra tomada é vertida nun tubo de ensaio.
- Unha bola de algodón cun antiséptico pecha a ferida. O paciente debe dobrar o cóbado e sentarse durante 5-7 minutos. mentres que o sitio de inserción da agulla está selado con sangue coagulado.
Os novos sistemas de baleiro excluen calquera contacto co sangue seleccionado, tanto coas mans dun provedor de saúde como co aire.

O sistema de uso único consta de:
- un adaptador en forma de cunca de plástico en miniatura cun pequeno burato na parte inferior,
- un bloque tubular nos extremos dos cales agullas,
- tubos selados ao baleiro
O bloque de agullas está atornillado no burato na parte inferior do adaptador. Neste caso, a agulla I da tapa de protección permanece fóra, II está dentro. A agulla é inxectada nunha vea do xeito tradicional. Tras isto, introdúcese un tubo de baleiro no adaptador, a segunda agulla perfora o seu tubo e o sangue é atraído no espazo sen aire do recipiente a través da cama de ambas agullas.
Se é necesario tomar 2-3 mostras, retírase o tubo cheo do adaptador e introdúcese rapidamente un tubo baleiro no seu lugar.
Por un arrefriado ou por outro motivo, un neno moi acutado, non se amosan probas. Hai que esperar á recuperación. Os resultados do estudo compróbanse despois dun tempo determinado.
Indicadores de análise de descodificación
Nos nenos, os valores obtidos compáranse coa táboa de medicamentos das normas de idade para o azucre no torrente sanguíneo. Ao avaliar os resultados da proba, hai que ter en conta que certos medicamentos afectan o nivel de glicosa no sangue. Por este motivo, o diagnóstico faise a partir dos resultados das probas adicionais.
Que valores se consideran normais: táboa de normas de idade
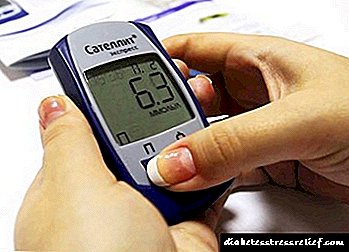
A norma de azucre no sangue nos nenos, indicada na táboa, tamén é adecuada para a descodificación de indicadores de glucómetro na casa.
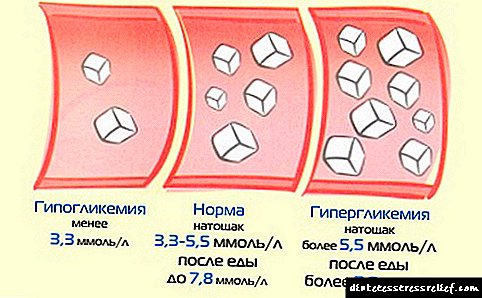 A figura mostra a norma do azucre no sangue nos nenos.
A figura mostra a norma do azucre no sangue nos nenos.
| Ano de idade | Valor, mmol / L |
| ata seis meses | 2,78-4 |
| medio ano a ano | 2,78-4,4 |
| 2-3 | 3,3-3,5 |
| 4 | 3,5-4 |
| 5 | 4-4,5 |
| 6 | 4,5-5 |
| ata o 14 | 3,5-5,5 |
En adolescentes a partir de 14 anos, as normas coinciden coas dun adulto.
Razóns para os niveis de azucre
Por que non se sabe con certeza a hiperglucemia infantil persistente, só se detecta claramente unha predisposición hereditaria. Se os dous pais están enfermos, a diabetes na descendencia pode suceder cunha probabilidade do 25%, se o 1 - aproximadamente o 10-12%.
Outros motivos:
- enfermidades infecciosas
- cancro de páncreas
- disfunción secretora (glándula tiroide, hipotálamo, hipofisaria, glándulas suprarenais),
- abuso de graxas, doces, pastelería, alimentos non saudables que reducen a inmunidade),
- sobrepeso
- tensión nerviosa frecuente e prolongada.
Algunhas drogas poden provocar un aumento da curva de azucre:
- beta adrenomiméticos
- corticoides
- hormona adrenocorticotrópica,
- cafeína
- adrenalina
- diuréticos
- fenotiazinas,
- glucagón,
- frutosa
- estróxenos
- Fármacos antibacterianos e antiinflamatorios separados.
Razóns para baixar o azucre
Unha diminución da glicosa no sangue pode deberse a:
- fame inacceptable, falta de auga,
- hiperactividade do bebé,
- aumentos nerviosos
- enfermidades graves de carácter crónico,
- un tumor de illote pancreático que agota a produción de insulina (insulinoma),
- trastornos do tracto dixestivo (gastrite, duodenite, pancreatite, enterite tipo),
- neuropatoloxías, lesións cerebrais graves na cabeza
- sarcoidosis: unha enfermidade sistémica benigna que afecta aos órganos, a miúdo respiratorio,
- intoxicación por cloroformo, arsénico.

Afectar a redución da medicación:
- antihistamínicos
- inhibidores da encima convertedora de angiotensina,
- beta-bloqueantes.
En nenos con diabetes, a hipoglucemia pode causar unha dose sobreestimada de insulina tomada.
Consecuencias do alto azucre
A norma de azucre no sangue en nenos, excedida e mantida con persistencia, di, en primeiro lugar, sobre a diabetes.
Os niveis altos de azucre no sangue nos nenos volven:
- debilidade, perda de forza,
- dores de cabeza
- baixar a temperatura dos brazos, das pernas,
- coceira constante
- boca seca e sede irresistible,
- indixestión, indixestión.
Unha crise que pon en perigo a vida é un coma hiperglicémico.
As consecuencias do baixo azucre
Unha forte falta de azucre no torrente sanguíneo considérase menos perigoso, pero o neno non o sofre menos:
- excitación desmotivada, ansiedade, estado de ánimo,
- suor
- mareos
- palidez de integument,
- perda de coñecemento, ás veces con calambres leves.
O coma hipoglicémico é raro, pero, coma o coma hiperglicémico, é moi perigoso.
Os resultados non son fiables?
Ninguén é inmune de erros, imprecisións. Polo tanto, se se detecta unha concentración de glucosa en liña ou desviacións nunha dirección ou outra, o médico sempre prescribe probas aclaratorias.
As probas rápidas para o control doméstico do azucre poden causar un erro de ata o 20%. Debe escoller un modelo do medidor perfectamente axustado. O método de laboratorio segue sendo o máis fiable. Cando prescribe tratamento, dieta, o médico confía en resultados profesionais.

Os niveis de azucre no sangue están directamente relacionados coa saúde física, a actividade, o estado emocional. É imposible asegurar plenamente aos nenos contra a diabetes, pero é posible reducir drásticamente o risco de desviacións da norma
nutrición adecuada, confort psicolóxico, entrega puntual de probas.