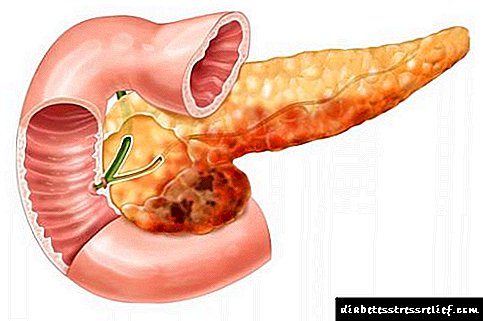
Fibrosis pancreática
Cando soa o diagnóstico de fibrose pancreática, poucas persoas saben o que é. A fibrose non é unha enfermidade separada. Este fenómeno doloroso indica a formación de cambios adversos na estrutura do órgano, que se desenvolven debido á progresión da forma crónica de pancreatite. Basicamente, a formación de lipofibrose é detectada por ultrasóns. A miúdo, unha enfermidade pancreática non se mostra e detéctase durante un exame rutineiro da vítima.
Síntomas da fibrosis
As principais causas da fibrose son unha forma crónica e aguda de pancreatite. Ao realizar estudos, comprobouse que as seccións inmediatas do tecido conectivo aparecen durante o agravamento, e a área da súa colocación está completamente determinada pola duración da patoloxía. Ademais, o desenvolvemento da fibrose pancreática será causada por varias das seguintes razóns:
- Bebida non controlada.
- Fumar.
- Exceso de peso corporal.
- Lesión de órganos
- Enfermidades da vesícula biliar e dos condutos biliares.
- O efecto das toxinas de diversas etioloxías.
- Herdanza.
- Infección no corpo.
- Nutrición deficiente.
- Inflamación do duodeno 12.
- A inxestión non controlada de determinados grupos de drogas.
En situación de risco están as persoas que traballan en industrias perigosas e as que teñen máis de 55 anos.
No caso de exposición constante a causas negativas no páncreas, prodúcese a morte celular. Dado que a membrana mucosa é incapaz de saír completamente do corpo, hai unha substitución automática das zonas mortas con tecidos baleiros. As áreas cicatriciais e graxas non realizan ningunha acción, polo que o metabolismo está perturbado. Durante a progresión, a fibrose conduce á inactividade absoluta do páncreas.
Cando se produce fibrosis pancreática, os síntomas combínanse coa enfermidade subxacente. Na fase da formación da patoloxía non aparecen síntomas claramente expresados.
Como consecuencia dun agravamento focal da pancreatite, o paciente ten as seguintes manifestacións:
- doe baixo a costela no lado esquerdo,
- dor de cintas que ten un forte paroxismo ou dolor en todo o tempo,
- enfermo, especialmente despois de comer alimentos graxos,
- cadeira frecuente
- hai alimentos non digeridos nas feces.
Co desenvolvemento dun tipo permanente de pancreatite, prodúcense os seguintes síntomas:
- indixestión, caracterizada por unha diminución da inxestión de alimentos, unha sensación de pesadez na zona do estómago, aventuras episódicas no baño,
- sensación de dor no lado esquerdo baixo a costela, manifestacións periódicas,
- inchazo
- falta absoluta de ganas de comer.
Cando a lipofibrose pancreática pasa en forma grave, a vítima atópase con:
- con dor insoportable na zona epigástrica e baixo a costela á esquerda do curso de corte, e aparece máis a miúdo despois de comer,
- dor no abdome superior
- sensación eterna de inchazo, unha carga no estómago despois de comer comida,
- náuseas
- erupción pronunciada,
- falta de comer,
- feces soltas
- a presenza de alimentos non digeridos en excrementos,
- anorexia.
Se hai unha aparencia focal da fibrose, os signos deberán ser debido ao tamaño do tumor pancreático. Cando a formación de só tecido conxuntivo conterá grandes tamaños, hai unha espreme de órganos situados nas proximidades, polo que a vítima terá un desexo interminable de vómitos, producirase ictericia.
Nalgunhas situacións, con un cambio na absorción de oligoelementos e vitaminas solubles en graxa, pode producirse debilidade muscular e cegueira nocturna.
Cando a fibrose toca as células do aparello insular, a actividade endocrina da glándula está afectada inicialmente. Como resultado destes cambios, o paciente desenvolve síntomas dunha enfermidade diabética.
- Micción frecuente.
- Sede.
- A pel seca e as mucosas.
- Estado de somnolencia.
- Coceira da pel.
- Síndrome de impotencia crónica.
Dado que se observan manifestacións graves da enfermidade debido a unha exacerbación da enfermidade, un exame médico debe facerse cada ano.
Diagnósticos
Non se considera un diagnóstico cambios fibrosos fibrosos. Semellante é un signo nefasta da presenza dunha enfermidade concomitante, que require a continuación de medidas diagnósticas para enfermidades crónicas, incluídos os órganos situados nas proximidades.
Despois dos 65 anos, cando o páncreas é substituído por un epitelio conectivo, considérase a norma e non pertence ao criterio da presenza doutras patoloxías crónicas.
Para identificar a patoloxía, hai varios métodos de diagnóstico.
- Análise do cadro clínico mediante o exame e determinación das queixas do paciente.
- Implementación de estudos de laboratorio e funcionais.
- Diagnóstico por ultrasóns.
- Métodos instrumentais.
Ao examinar o paciente, o médico identificará varios signos que indican o desenvolvemento da enfermidade.
- Cambios distróficos.
- Integrado da pel e da pel excesiva.
- A presenza de cianose, vermelhidão no rostro.
- A morte da fibra baixo a pel no epicentro do páncreas.
Coa axuda de probas de laboratorio, detéctase unha proteína no sangue, un axente de albúmina-globulina reducido.
Se o emprego de enzimas diminuíu, isto indica un poderoso dano dos órganos, ata a metade ou a substitución focal do parénquima do páncreas por epitelio conectivo.
A ecografía refírese ao método de diagnóstico máis usado en gastroenteroloxía. Esta técnica permite examinar e analizar o páncreas inflamado.
- Colocación no peritoneo.
- Tamaño, forma.
- A estrutura e coeficiente de homoxeneidade do tecido pancreático.
Basicamente, a avaliación baséase nos indicadores cambiados de saturación e ecogenicidade do órgano. Con un aumento do nivel de ecogenicidade, obsérvase a compactación da mucosa. Isto leva a un inchazo, que se forma como resultado do dano ou a propagación do tecido cicatricial. Nesta posición, a fibrose considérase moderada.
Debido a trastornos focais, fórmase unha potente compresión por células de graxa dunha das partes do órgano que sufriu un fenómeno doloroso. A identificación do foco fibroso de grandes volumes indica a formación dun tumor dun curso benigno. A vítima está diagnosticada con fibroma ou lipoma.
Como afectan os cambios fibróticos ao funcionamento do órgano mucoso, revelados mediante unha análise caprolóxica das feces. Se se detectan heterocarións non digeridos, insercións graxas e substancias amidónicas, sospeita a produción pancreática de encimas dixestivas.
E tamén a patoloxía é diagnosticada por:
- detectando o volume de enzimas no segredo da dixestión,
- mostras de Lasus.
Para confirmar os trastornos dos órganos fibróticos, realízase TC. Cando os datos non están dispoñibles, é posible realizar unha biopsia. Este método proporciona resultados indiscutibles, e unha imaxe precisa das anormalidades morfolóxicas é visible.
Tratamento con fibrosis
A maioría das vítimas despois do diagnóstico están interesadas na lipofibromatosis pancreática, que é? A lipofibromatosis é unha dexeneración graxa da glándula, na que se produce unha separación desigual do tecido entre as células graxas. A miúdo arranxado na terceira idade, que durante moito tempo padecía unha enfermidade diabética.
A medicina aínda non proporcionou medicamentos que transformen o epitelio conectivo de volta en tecido de traballo. Envíanse todas as medidas médicas para deter os sinais e aliviar o estado do paciente.
Inicialmente, á vítima prescríbese comida de dieta. Tal medida permite deixar a inflamación e aliviar o órgano. Non podes comer alimentos graxos, eliminando tamén da dieta:
Quedan excluídos da dieta produtos que potencien a produción de zume dixestivo:
O paciente debe comer fraccionalmente, beber moitos líquidos. Está completamente prohibido tomar bebidas alcohólicas con fibrosis. A cocción realízase ao vapor ou fervida, a froita é cocida ao forno.
O menú principal do paciente inclúe:
Das bebidas permítense té verde e negro, compota sen azucre, bebidas de froitas, baga e decoccións vexetais. Selecciónase a terapia farmacéutica, tendo en conta a intolerancia persoal e a gravidade da enfermidade principal.
En función das razóns que provocaron a substitución do tecido conxuntivo saudable, selecciónase terapia etiotrópica.
Importante no tratamento da patoloxía é o control do índice de encimas. E tamén o médico prescribirá tratamento con grupos de drogas, en función dos factores que provocaron o proceso inflamatorio.
- Antiespasmódicos: Drotaverinum.
- Glucocorticosteroides.
- Interferóns.
- Antibióticos.
- Analxésicos.
- Antiemetico - Metoclopramida.
- Preparados de encimas dixestivas como Creon, Pangrol.
Coa cura correcta para trastornos fibróticos do páncreas, o proceso dixestivo do paciente normalízase e o peso diminúe. Non obstante, hai situacións en que se require unha cirurxía ou tratamento endoscópico en gastroenteroloxía.
- Dores interminables no páncreas que non se poden aliviar mediante o uso de analxésicos.
- O conduto dixestivo está comprimido.
- Os tecidos convértense en formación de tumores.
- Na glándula fórmase o desenvolvemento de quistes post-necróticos.
- Obsérvase un amarelado da pel.
Previsión e prevención
En caso de enfermidade, o pronóstico revélase polo tamaño do tecido actuante, seguindo a terapia prescrita. Se elimina completamente a dieta e produtos nocivos da dieta, usa correctamente axentes encimáticos, pode que a enfermidade non se recorde a si mesmo durante moito tempo. Neste caso, é completamente imposible desfacerse das enfermidades do páncreas. Dado que os cambios fibrosos no páncreas non se poden curar, recoméndase adherirse a medidas preventivas.
- Excluír o alcol, os cigarros.
- Non comer en exceso, especialmente alimentos graxos.
É importante no caso de cambios fibróticos na glándula do páncreas para comer racionalmente, axustando a calidade dos pratos consumidos e beber o líquido suficiente. É necesario respectar o estilo de vida correcto dos pacientes e evitar tensións.
Síntomas da fibrose pancreática

En primeiro lugar no cadro clínico con este proceso patolóxico, aparecen síntomas que indican unha pronunciada insuficiencia exocrina. No curso dos estudos, comprobouse que a cantidade de enzimas producidas nunha enfermidade deste xeito pode reducirse nun oitenta ou máis por cento. En primeiro lugar, nesta condición, o proceso de dixestión dos alimentos é perturbado, o que leva a unha importante perda de peso corporal.
Outro síntoma característico é o feixón molesto. Un enfermo quéixase de diarrea acuosa, chegando ata oito veces ao día. Ao estudar feces, atopan nelas unha gran cantidade de graxas e lípidos non digeridos. Tamén están presentes outros trastornos dispepticos, como inchazo, frecuencia frecuente, etc. Despois de comer alimentos graxos, a miúdo obsérvanse ataques de náuseas e ata vómitos. Outro punto característico é a dor, que pode ser de natureza diferente e tamén aparece despois de comer.
É de destacar que a maioría das persoas con este diagnóstico presentan síntomas que indican problemas co metabolismo dos carbohidratos. Ao redor do trinta por cento deles ao longo do tempo únense a manifestacións clínicas características da diabetes.
Información xeral
A fibrose pancreática é unha forma clínica e morfolóxica do proceso inflamatorio crónico do páncreas, que é o resultado, a etapa final do curso da enfermidade subxacente. A prevalencia da fibrose pancreática está a aumentar constantemente debido á crecente frecuencia de pancreatite aguda e crónica, esta patoloxía diagnostícase en máis do 40% dos pacientes con enfermidades pancreáticas. En caso de abuso de alcol, a substitución completa do parénquima do páncreas con tecido fibroso desenvólvese dentro dos 15-20 anos, o que conduce a discapacidade e morte. O aumento da incidencia é promovido polo tratamento ineficaz da principal patoloxía, o incumprimento das recomendacións dos pacientes, a miúdo a continuación da alcoholización. A fibrose pancreática é tratada por especialistas no campo da gastroenteroloxía, a terapia e a cirurxía.
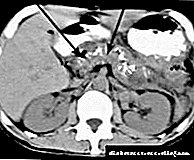
Causas da fibrose pancreática
A principal causa da fibrose pancreática é a pancreatite crónica. Os expertos demostraron que os focos de substitución de elementos de funcionamento por tecido conectivo fórmanse durante períodos de agravamento da inflamación e a súa prevalencia depende da duración da enfermidade. A recorrencia da principal patoloxía e a progresión da fibrose pancreática é máis frecuentemente causada polo uso de alcol, pero tamén contribúen factores como a abundancia na dieta de alimentos graxos, a falta de vitaminas e antioxidantes, os oligoelementos. Un papel importante no desenvolvemento da fibrose xoga o tabaco, que interrompe a secreción de bicarbonato polo páncreas e predispón ao crecemento do tecido conectivo.
A fibrose pancreática tamén pode desenvolverse en enfermidades acompañadas de aumento da presión no sistema de conductos do páncreas (con patoloxía do tracto biliar e vesícula): a hipertensión pancreática leva a deteriorar a integridade do conducto, danos no parénquima e inflamación. As causas raras de fibrose pancreática inclúen hiperlipidemia, fibrose quística, exposición a substancias tóxicas (incluíndo drogas: hipotiazida, ácido acetilsalicílico e outros), trauma.
Independentemente dos factores provocadores, a fibrose pancreática é consecuencia da autólise do seu parénquima despois da activación de encimas proteolíticas, edema, necrose e infiltración. A patoxénese da enfermidade baixo a influencia do alcol ten características: como consecuencia do dano do alcohol, o contido de bicarbonatos no zume do páncreas diminúe e o nivel de proteína aumenta, debido a que a proteína precipita en forma de tapóns obstrue pequenos condutos, creando condicións para a formación de fibrose pancreática.
Causas de aparición
No caso de influencia regular de factores adversos sobre o tecido estrutural do órgano, o páncreas comeza a colapsar gradualmente. Dado que a desaparición completa da mucosa do corpo é imposible, comeza unha substitución gradual de células mortas con tecido baleiro ou graxo. Os sitios celulares recén formados non son capaces de realizar as funcións necesarias, o que provoca unha violación dos procesos metabólicos. Estes cambios no páncreas poden levar a unha disfunción completa ou parcial dos órganos.
O principal perigo con cambios fibróticos é que é imposible restaurar o tecido danado. É imposible reverter o proceso de substitución de células saudables por tecido adiposo incluso co uso de drogas e a intervención cirúrxica. Se os cambios fibrosos na glándula non se paran en tempo e forma, é posible a formación de tumores.
En moitos casos, o crecemento do tecido fibroso prodúcese como resultado de procesos inflamatorios no órgano. Isto pode suceder cunha forma crónica de alteración da función pancreática.
Os factores máis comúns que poden levar ao desenvolvemento da fibrose inclúen:
- exceso de peso
- abuso de alcol
- fumar
- envelenamento con produtos químicos de varias etioloxías,
- violación do sistema biliar (inflamación da vesícula biliar, colelitiasis),
- procesos inflamatorios no duodeno
- desnutrición
- enfermidades infecciosas
- uso prolongado de certas drogas,
- frecuentes situacións estresantes
- predisposición hereditaria
- aumento da produción de hormona tiroide.

Co desenvolvemento dunha forma aguda de pancreatite, pode aparecer unha necrose, que afecta a unha gran parte do órgano. Neste sentido, o tecido adiposo fibroso comeza a crecer máis rápido. No caso da pancreatite crónica, o proceso inflamatorio non progresa tan rápido e non vai acompañado de síntomas dolorosos. Polo tanto, moi a miúdo unha persoa nin sequera sospeita de que se produzan cambios patolóxicos no seu corpo. Os signos da enfermidade só aparecen durante un ataque da enfermidade subxacente.
Simptomatoloxía
Co desenvolvemento da fibrose pancreática, os síntomas corresponden á enfermidade subxacente. Na fase inicial do desenvolvemento da enfermidade, non se observan signos pronunciados. Cunha exacerbación focal da pancreatite, poden aparecer os seguintes síntomas:
- dor baixo as costelas do lado esquerdo,
- dores de cinta de natureza paroxística aguda ou dores constantes,
- náuseas (especialmente despois de comer alimentos graxos e afumados),
- frecuentes movementos intestinais
- a presenza de alimentos non digeridos nas feces.

No caso dunha pancreatite permanente, poden aparecer os seguintes síntomas:
- trastornos dixestivos (perda de apetito, sensación de pesadez no estómago, feces irregulares),
- dor no lado esquerdo do hipocondrio, de natureza periódica,
- inchazo, flatulencia,
- anorexia.
Se a patoloxía é grave, aparecen os seguintes síntomas:
- dor severa do tipo cortante na rexión epigástrica e no hipocondrio esquerdo (especialmente despois de comer),
- dor de cinta na parte superior do abdome,
- sensación constante de inchazo e pesadez no estómago despois de comer,
- pronunciamento burping,
- náuseas
- perda de apetito
- flatulencia
- diarrea
- a presenza de alimentos non digeridos nas feces,
- anorexia.
Con fibrosis de etioloxía focal, os signos da enfermidade dependen directamente do grande que se formou a compactación. Se a maior parte do órgano sufriu cambios patolóxicos, os órganos veciños serán exprimidos pola glándula, como resultado do que o paciente terá moitas ganas de vomitar. A miúdo tal enfermidade leva ao desenvolvemento de ictericia.
Métodos de tratamento
A día de hoxe, non existen métodos específicos de tratamento de enfermidades fibróticas do páncreas. O principal obxectivo das medidas terapéuticas é normalizar a función dixestiva do órgano afectado, eliminar a dor e outros síntomas desagradables.
Durante a remisión da forma crónica de pancreatite, ao paciente prescríbelle unha dieta baseada no uso de alimentos ricos en proteínas, débese reducir a cantidade de graxa e carbohidratos. A comida debe tomarse en racións pequenas polo menos 5 veces ao día. A cantidade de sal non debe superar os 6 g por día. Está completamente prohibido beber alcohol, incluso en pequenas cantidades.

Co desenvolvemento da fibrose pancreática, o tratamento debe estar dirixido principalmente a regular o nivel de enzimas. Dependendo do tipo de proceso inflamatorio no órgano, o médico pode prescribir os seguintes medicamentos:
- fármacos antiespasmódicos
- axentes redutores de secreción gástrica
- antiinflamatorios non esteroides
- medicamentos analxésicos e analxésicos,
- antienzimas e medicamentos antiméticos
- glucocorticosteroides,
- preparados para interferón
- solucións de desintoxicación
- fármacos que reducen a glicosa no sangue
- antibióticos.
O principal criterio, que indica que a fibrose focal é tratada dun xeito correcto, é deter a perda de peso corporal e normalizar a dixestión.
A intervención quirúrxica e endoscópica pódese prescribir ante os seguintes factores:
- dor persistente que non desaparece despois de tomar medicamentos,
- ictericia mecánica
- a formación dun quiste post-necrótico no páncreas,
- espreme do conducto pancreático ou papila duodenal grande,
- a formación de tumores de distinta natureza.
O pronóstico para unha enfermidade deste tipo depende do tamaño dos tecidos que funcionen e do cumprimento do paciente con todas as receitas do médico. Se non descoidas o tratamento prescrito e abandonas completamente a comida lixeira e o alcol, pode que a patoloxía non progrese durante moito tempo. Non obstante, é imposible curar completamente a enfermidade.
Prevención de enfermidades
Recoméndase comezar a tomar medidas preventivas a tempo. A pesar do decepcionante prognóstico da enfermidade, é posible mellorar significativamente a calidade de vida e deter a progresión da patoloxía. En primeiro lugar, deben respectarse as seguintes regras:
- deixar de fumar
- evite comer en exceso (especialmente alimentos graxos),
- deixar de beber alcol.
Ademais, é importante manter unha alimentación adecuada. Para iso, cómpre axustar a calidade dos alimentos empregados e beber máis líquidos. Tamén debes levar un estilo de vida saudable e evitar a tensión nerviosa.

En presenza de diversas enfermidades crónicas, é importante parar os seus ataques puntualmente. Recoméndase prestar especial atención ás remisións de enfermidades pancreáticas, cando o corpo pode inflamarse baixo a influencia de certos factores externos.
É moi importante tratar oportunamente as enfermidades que poden desencadear cambios patolóxicos na estrutura da glándula. Para iso, debes visitar regularmente un médico e someterte a un exame médico de rutina obrigatorio.
A pesar de que hai un gran número de razóns que contribúen á aparición da fibrose, que non pode ser influenciada, é necesario levar un estilo de vida sa. Isto axudará a reducir o risco de moitas enfermidades dos órganos internos.
A fibrose é unha enfermidade moi grave, polo que a auto-medicación está estrictamente prohibida. Só contactando cun especialista experimentado que fará o exame necesario e prescribirá o tratamento adecuado, podes evitar a progresión da patoloxía e o desenvolvemento de complicacións graves.
Características da enfermidade
Os que son diagnosticados con esta necesidade deben saber de que se trata - fibrosis pancreática - e como se manifesta. Este órgano está composto por tecidos de diferente estrutura, como o estroma e o parénquima. O estroma é unha especie de marco que desempeña unha función de apoio. O parénquima é unha colección de células que producen hormonas e zume pancreático. A exposición a factores adversos leva á inflamación e á morte das células.
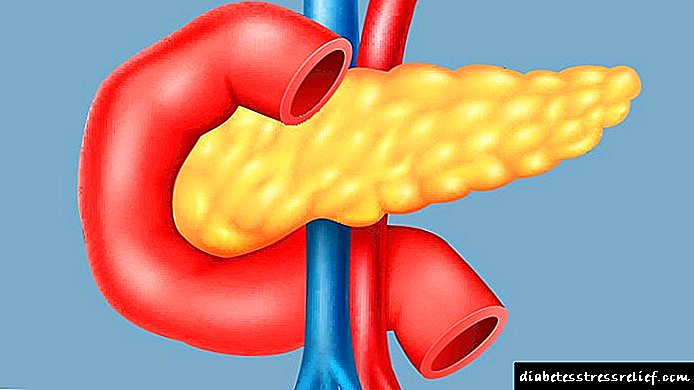
As zonas mortas son substituídas por tecido conectivo. Se o tecido cicatricial fórmase no lugar do tecido glandular, entón isto indica a aparición de fibrose. O problema é que o corpo xa non pode producir enzimas e hormonas normalmente, o que reduce significativamente a súa funcionalidade. Este é un proceso irreversible, xa que é simplemente imposible restaurar o tecido glandular morto. Nalgúns casos, é moi difícil de controlar, o que leva ao desenvolvemento do tumor.
Clasificación principal
É importante non só saber que é - fibrosis pancreática, senón tamén o que forma esta enfermidade. Pode ser:
A clasificación depende en gran medida do curso particular da enfermidade, da natureza dos cambios, do volume de tecidos afectados. A fibrose quística do páncreas caracterízase porque se forma un quiste nos conductos do órgano. Na fase inicial, a enfermidade é completamente asintomática. Os primeiros signos só aparecen a medida que se desenvolve o proceso patolóxico.
O órgano afectado comeza a producir un groso segredo pancreático que contén moitos encimas. Debido á presenza dun quiste, non entra no duodeno, que interfire coa dixestión normal.
A fibrose pancreática difusa caracterízase por unha substitución gradual e uniforme dunha parte sa dun órgano con tecido conectivo. Se o proceso patolóxico non se detén de xeito oportuno, sométese completamente a cambios. Hai unha diminución na produción de enzimas. Este tipo de enfermidade ten síntomas pronunciados e é bastante difícil.
Na fase inicial do seu desenvolvemento, a fibrose caracterízase por ser moderada, xa que non presenta síntomas graves. Só hai un lixeiro cambio nos tecidos do órgano, o que lle permite vivir con normalidade e case non produce inconvenientes.
A lesión fibrótica focal aparece só nunha área limitada do páncreas. Ademais, o proceso patolóxico non cobre completamente todos os tecidos. Os síntomas dependen en gran medida do tamaño dos focos.
Principais síntomas
Non se notan inmediatamente cambios no páncreas por tipo de fibrose. As primeiras queixas só aparecen no caso de violacións graves da estrutura deste corpo. Depende moito da gravidade do proceso patolóxico. Entre os principais síntomas que hai que destacar como:
- dor no hipocondrio esquerdo ou no abdome superior,
- burping
- sensación de pesadez despois de comer,
- diarrea
- inchazo
- perda de apetito
- náuseas
- perda de peso
- a presenza de residuos de alimentos non digeridos nas feces.

Se a proliferación de tecido conectivo é de natureza focal, despois dun tempo pode converterse en fibroma. A presenza de queixas neste caso dependerá do tamaño do tumor. Un gran tumor esmaga os órganos adxacentes e, ademais da dor, pode causar náuseas ou incluso ictericia.
Diagnósticos
Antes de comezar a tratar a fibrose pancreática, debes realizar un diagnóstico completo. Pódense detectar cambios patolóxicos empregando diversos métodos de investigación. Para facer un diagnóstico, o médico usa:
- datos clínicos
- probas de laboratorio
- probas funcionais
- diagnóstico por ultrasóns
- técnicas instrumentais.
É bastante difícil detectar cambios difusos no páncreas e fibrose nas fases iniciais, moitas veces a enfermidade detéctase por accidente. Neste caso, as probas prescríbense para axudar a detectar unha diminución da produción de encimas.

O método de diagnóstico máis informativo é a ecografía. Unha das características importantes de diagnóstico neste caso son os cambios difusos na glándula.
Características do tratamento
Non hai métodos específicos para tratar a fibrose pancreática, xa que é imposible curar completamente a enfermidade. O obxectivo principal da terapia é eliminar os síntomas cunha mellora temporal do benestar. Para o tratamento aplíquese:
- terapia farmacéutica
- facendo dieta
- realizar unha operación.
Con fibrosis, definitivamente debes seguir unha dieta estrita e cambiar de dieta. Isto fará posible o descanso do órgano afectado, reducindo así síntomas desagradables. Debe eliminarse da dieta sal, frito, afumado e doce. Non se recomenda usar produtos que aumenten a produción de zume gástrico. Con fibrosis, indícase bebida pesada e nutrición fraccionada.
Para o tratamento prescríbense medicamentos de amplo espectro de acción. En particular, antiespasmódicos, medicamentos antivómicos, drogas con enzimas dixestivas.
A operación prescríbese só como último recurso, por exemplo, coa formación de tumores moi grandes que presionan sobre órganos adxacentes. Para evitar o crecemento de neoplasias, recoméndase aos pacientes con fibrosis que sigan unha dieta estrita, descanso na cama, así como a eliminación doutros factores provocadores.
Fisioterapia
O tratamento con drogas da fibrose pancreática está seleccionado tendo en conta a gravidade da enfermidade e a tolerancia individual dos fármacos. Preséntase principalmente terapia etiotrópica.
Con síntomas dispepticos graves, prescríbense preparados enzimáticos que facilitan o proceso de dixestión dos alimentos. Adicionalmente, pódense prescribir medicamentos antiespasmódicos, antieméticos e antiinflamatorios.
Remedios populares
Para o tratamento do páncreas, os métodos populares só se usan como terapia adxuntiva. Aquí tes algunhas receitas.
- Tome 1 cda. l secar as sementes de eneldo e verter con 300 ml de auga fervendo. Poña ben elaborado e filtre. Aplique o produto acabado con regularidade.

- Tome 1 culler. menta e cervexa 1 cda. auga fervendo. Deixar repousar 40 minutos e logo filtrar e beber antes de comer. Este remedio axuda a desfacerse das náuseas.
- Tome 1 cda. avea, enxágüe ben e despeje 1 litro de auga fervendo. Enxágüe durante aproximadamente 1 hora. Cando o caldo se arrefriñou, filtre-lo polo queixo. O produto acabado axuda a eliminar danos fibrosos ao páncreas.
Facer dieta
Durante a terapia, recoméndase seguir unha dieta especial. Os alimentos fritos, graxos e irritantes deben excluírse da dieta. Provoca un aumento da produción de enzimas pancreáticas, o que aumenta a carga sobre este órgano. O menú debe estar deseñado para que haxa polo menos 5 comidas ao día.
Todos os pratos necesitan ser cocidos ao vapor, froitas ao forno e verduras fervidas. A dieta principal consiste en cereais, carne magra, cereais e verduras. Os alimentos doces non se permiten máis dunha vez ao día e necesitan consumirse nunha cantidade mínima. Como bebidas, debes escoller bebidas de froitas, té negro e verde, decoccións de bagas e verduras, compotas.
Posibles complicacións
Cun fácil percorrido da enfermidade como a fibrose, o páncreas non cambia demasiado. Ademais, o proceso patolóxico non supón absolutamente ningunha ameaza para a saúde, xa que só sinala a necesidade do inicio do tratamento.
As formas graves e difusas ameazan ao paciente con complicacións perigosas. É por iso que necesitas tomar regularmente preparados enzimáticos, así como realizar un curso de terapia nos departamentos de gastroenteroloxía. A cousa é que o método máis eficaz de terapia non existe. Isto significa que o páncreas xa non funcionará normalmente.
É de especial perigo a dexeneración graxa ou quística adicional no fondo do curso de enfermidades crónicas. Como resultado, pode haber necrose do parénquima pancreático. Esta condición ameaza a vida dunha persoa.
Con fibrosis pancreática, o pronóstico depende de varios factores, en particular:
- características do funcionamento do órgano afectado,
- o alcance da propagación da enfermidade,
- estilo de vida do paciente.
Se unha persoa cumpre estrictamente todas as receitas do médico e leva un estilo de vida saudable, ten todas as posibilidades de vivir unha vida longa e feliz. Non obstante, para iso terás que tomar regularmente preparados enzimáticos, renunciar ao tabaco e ao alcol.
Profilaxe
Dado que a fibrose non se pode curar completamente, recoméndase a profilaxe en tempo e forma. Primeiro de todo, cómpre desfacerse dos irritantes que provocan o inicio da enfermidade. Estes inclúen como:
- fumar
- abuso de alcol
- alimentar alimentos graxos.
É importante eliminar erros nutricionais, beber o máximo de líquido posible, non sobrecargarte con esforzo físico intenso e evitar o estrés. En presenza de enfermidades crónicas, é importante parar os ataques en tempo e forma. Debe prestarse especial atención ao período de remisión da inflamación do páncreas, cando o páncreas pode inflamarse baixo a influencia de factores provocadores.
Os pacientes con fibrosis están suxeitos a un recoñecemento médico obrigatorio e son enviados a un hospital. Os pacientes están rexistrados para un exame de rutina e para aclarar a imaxe completa e estudar o grao de cambios patolóxicos.
Máis información sobre Fibrose pancreática
O páncreas forma parte do sistema dixestivo humano e é responsable da produción de encimas especiais implicadas no proceso de procesamento de alimentos. Este órgano está composto por dous tipos de tecidos chamados estroma e parénquima.
O estroma é un tipo de marco de conexión que desempeña unha función de apoio.
As células que compoñen o parénquima son as responsables da implementación do funcionamento do órgano: segregan zume pancreático, producen enzimas e algúns tipos de hormonas.
Por fibrosis pancreática, entendemos o proceso durante o cal se produce a destrución do parénquima do órgano.
As células normais, naturais pola súa estrutura, convértense en tecido conectivo, incapaces de producir as substancias necesarias.
Artigo útil? Comparte a ligazón
O páncreas humano pode padecer tanto fibrose, durante a cal o tecido glandular dun órgano é substituído por tecido cicatricial, como por lipomatosis, un proceso caracterizado pola substitución do tecido glandular por tecido graxo.

En casos avanzados, tales procesos patolóxicos poden combinarse, tomando a forma de fibrolipomatosis.
Esta enfermidade obsérvase a miúdo en persoas que padecen trastornos metabólicos (en particular a diabetes mellitus).
Por desgraza, tanto a fibrosis como a lipomatosis, e a súa forma combinada - fibrolipomatosis - son enfermidades irreversibles.
Non obstante, coa axuda dun tratamento adecuado e, o máis importante, oportuno, estes procesos pódense localizar e evitar a degradación das células aínda intactas.
Se ignora o curso desta patoloxía e non toma ningunha medida conservadora ou cirúrxica para detela, pode provocar o desenvolvemento de procesos tumorales, como fibromas ou lipomas.
As principais causas da fibrose pancreática:
- procesos inflamatorios localizados nos tecidos do órgano,
- alcoholismo e tabaquismo,
- intoxicación grave con substitutos de alcol ou varios produtos químicos,
- diversas enfermidades infecciosas
- patoloxías inflamatorias características da vesícula biliar e do tracto biliar,
- unha dieta desequilibrada que conteña unha gran cantidade de alimentos graxos e fritos,
- obesidade
- o uso a longo prazo de medicamentos potentes sen a supervisión dun médico,
- hiperactividade da tiroide e fibrosis quística hereditaria.
Principios de nutrición adecuada para a fibrose pancreática
Os síntomas característicos desta enfermidade pódense paliar cunha alimentación adecuada e equilibrada.
Por regra xeral, as persoas que padecen esta patoloxía deben adherirse ao esquema nutricional recomendado pola dieta terapéutica nº 5, compilado por M. I. Pevzner, o fundador da dietética clínica na URSS.
Pevzner debe alimentarse fraccionalmente, comer polo menos cinco veces ao día. É necesario reducir conscientemente a cantidade de alimentos absorbidos para paliar a carga do tracto dixestivo e simplificar os procesos do seu procesamento.
Os alimentos destinados a persoas con síntomas de fibrose pancreática deben ser cálidos, non quentes nin fríos.

Todos os alimentos que tratan a calor deben ser ao vapor ou fervelos ou cocidos ao horno sen a adición de graxa animal ou vexetal.
Ademais, recoméndase abandonar o uso de sal ou reducir significativamente a súa cantidade nos pratos.
Tamén debes limitar o uso de azucre, outros potenciadores de sabor, especias e especias. Con restricións, tamén se deben consumir alimentos como mel, noces e cogomelos.
Produtos que se deben evitar en presenza de fibrose pancreática:
- variedades graxas de carne, peixe e aves, así como caldos cocidos na súa base,
- fígado, riles e outros férminos,
- carnes afumadas e salinidade,
- alimentos enlatados e alimentos ricos en potenciadores de sabor e varios suplementos nutricionais,
- aceites animais e vexetais (estes últimos pódense consumir, pero con restricións),
- produtos lácteos graxos, queixos duros,
- calquera tipo de alcol
- pan branco, pastelería,
- doces (especialmente chocolate, xeado, etc.),
- salsas picantes, maionesa, etc.
A fibrose pancreática é unha patoloxía grave que require un tratamento oportuno.
Unha dieta especial axudará a reducir a taxa de conversión do tecido glandular en cicatricial, cuxo significado é o rexeitamento completo da comida lixo.
O pronóstico para as persoas que causaron esta enfermidade na fase inicial da súa aparición é xeralmente positivo.
A ecografía do páncreas mostra o tamaño, os contornos e a forma do órgano. Ademais, determínase a presenza de calquera formación e a uniformidade do parénquima. Pero para identificar claramente: este é un tumor, quiste, pedras ou algo máis axudará aos diagnósticos adicionais. O ultrasonido é un procedemento obrigatorio, pero neste caso non é suficiente. Isto débese tamén a que os gases concentrados no intestino afectan á interpretación correcta dos resultados.
- Os cambios difusos do páncreas non son motivo de preocupación
- Disfunción pancreática
- Malnutrición e cambios pancreáticos difusos
Os cambios difusos do páncreas non son motivo de preocupación
De inmediato paga a pena notar que os cambios difusos no páncreas non pertencen ao grupo de enfermidades e non son un diagnóstico. Xorden debido ás desviacións da norma da cantidade de ferro. Recibido os resultados de exames ecolóxicos, clínicos e bioquímicos, recollendo queixas dos pacientes, o médico fai o diagnóstico correcto (por exemplo, pancreatite crónica) e prescribe tratamento, dá recomendacións sobre o estilo de vida e a nutrición (dieta para pancreatite).
Os cambios difusos no páncreas non suxiren a presenza de pedras, tumores ou quistes.
A conclusión da ecografía indica simplemente un cambio igualmente distribuído no órgano. Máis sobre isto con máis detalle ...
Malnutrición e cambios pancreáticos difusos
O páncreas adoita padecer as preferencias gustativas do seu propietario. Comidas graxas, salgadas, picantes, alcol. Todo isto crea unha carga adicional no páncreas, así como na vesícula biliar e no fígado. Como resultado de todo isto, o funcionamento dos órganos dixestivos é perturbado e diagnostícanse cambios difusos no órgano. Para superar as desagradables consecuencias, só precisa cambiar a dieta e comer comida sa. Se non, pode ocorrer pancreatite (inflamación do páncreas).
Pancreatite
Os cambios difusos son causados por varias enfermidades, o que significa que se manifestan de diferentes xeitos. Por exemplo, unha ecografía do páncreas, un paciente con pancreatite aguda, mostrará un tamaño de órgano aumentado, cambios difusos de ecogenicidade reducida (a capacidade de reflectir o son nun tecido é escura) e densidade reducida.
A pancreatite crónica non causa deformación do tamaño do órgano, pero hai cambios na ecogenicidade e densidade reducidas.
O diagnóstico de pancreatite requirirá non só unha ecografía, senón tamén un exame adicional do paciente. Un gastroenterólogo está implicado no tratamento. Na forma crónica, a base da terapia é a dieta, a pancreatite aguda é tratada permanentemente.
Lipomatosis e fibrosis pancreática
A lipomatosis é un reemplazo fragmentado do tecido pancreático coa graxa. Na maioría das veces, a lipomatosis ocorre en pacientes con diabetes mellitus e en anciáns. En canto aos cambios difusos, aumenta a ecogenicidade, mentres que o tamaño do órgano segue sendo normal.
A fibrose é unha densificación do tecido conectivo (cicatrices). Por regra xeral, aparece despois de procesos inflamatorios e como consecuencia de trastornos metabólicos. Os datos de ultrasóns para a fibrose son os seguintes: diminución do tamaño do páncreas, aumento da densidade e ecogenicidade.
En conclusión, é importante ter en conta que só un médico fai un diagnóstico despois dun diagnóstico completo. Os cambios difusos no páncreas son só as consecuencias de procesos no corpo que deben ser clarificados. Pero ao mesmo tempo, son un indicador de que se produciron algúns trastornos no traballo dun órgano tan importante (ou, máis precisamente, das glándulas), cuxa causa debe clarificarse para eliminar aínda máis a causa dunha posible enfermidade.
https://youtube.com/watch?v=wNm0jCWT3Wg
A ecogenicidade dun parénquima san do páncreas no ultrasonido é semellante á ecogenicidade do fígado e do bazo. Na súa estrutura, o ferro ten unha cabeza, corpo e cola de tamaño óptimo. Por desgraza, os especialistas que xa teñen problemas recorren a especialistas, e nos monitores dos dispositivos de diagnóstico adoitan ver signos de cambios difusos no páncreas debido á súa inflamación ou a outra patoloxía.
Cales son os cambios difusos do parénquima pancreático?
Os cambios patóxenos no tecido glandular son moitas veces crónicos e, polo tanto, non hai síntomas. Pero aumenta a ecografía con tamaños normais na ecogenicidade das glándulas. En pacientes anciáns que padecen enfermidades cardiovasculares, diabetes mellitus, as células saudables morren gradualmente, son substituídas por tecido conectivo ou adiposo.
Tamén, obsérvanse tales transformacións en violación do subministro de sangue ao órgano formador de encimas, fígado, en violación do funcionamento do tracto biliar, en violación dos procesos endócrinos e metabólicos. En que outros casos se producen cambios difusos no fígado e no páncreas?
Síntomas similares obsérvanse con pancreatite ou alteración distrófica do proceso metabólico. Non se pode confirmar o diagnóstico de pancreatite e, a continuación, non se prescribe o tratamento e o paciente non recoñece DIP. Normalmente prodúcense cambios de propagación no tecido glandular. No curso crónico das enfermidades, os cambios patóxenos nos tecidos son case asintomáticos. Trátase de cambios pancreáticos difusos leves.
Os principais signos de cambios difusos no páncreas
Por regra xeral, os signos de CI están asociados á enfermidade subxacente. A maioría das veces, os pacientes quéixanse de que senten pesadez no estómago, padecen diarrea frecuente ou, pola contra, estreñimiento. Na pancreatite aguda, a presión no conducto pancreático adoita aumentar, o que pode causar a súa deformación. Debido a unha función enzimática deteriorada, unha parte das enzimas dixestivas poden pasar polas células do parénquima pancreático e provocar intoxicación do corpo. Neste caso, o paciente experimenta dor á esquerda baixo o esternón, náuseas, a miúdo acompañado de vómitos. Obsérvase un pulso rápido e baixa presión arterial. Esta condición, por regra xeral, require hospitalización.
O estadio inicial da pancreatite crónica compensa a aparición de edema e hemorraxia nos tecidos da glándula. Entón ocorre a atrofia, a glándula diminúe de tamaño, prodúcese o crecemento do tecido conectivo e as células formadoras de encimas deixan de producir encimas dixestivas. A fibrose tamén se acompaña do desprazamento de células pancreáticas saudables e a substitución do seu tecido conectivo. Cesa a produción de hormonas e encimas. Na fase inicial, os síntomas son escasos e moitas veces similares aos signos de inflamación do páncreas. Aparecen cambios difusos moderados no páncreas.
Cambios na estrutura
A estrutura do parénquima pode ser homoxénea e de gran fino. O lixeiramente aumentado graciosidade tampouco é unha gran desviación. En conxunto, un aumento da granularidade indica inflamacións e cambios distróficos na glándula asociados á desnutrición.
Un parénquima pancreático sa se asemella á ecostrutura do fígado, que é igualmente homoxénea e de gran fino. Os cambios relacionados coa idade na ecogenicidade da estrutura das glándulas indican que se desenvolven lipomatosis, que a miúdo está asociada ao inicio da diabetes. Os signos de cambios pancreáticos difusos poden ser moi informativos.
DIPJ fibroso
Os MDs fibrosos están a cicatrizarse na glándula do tecido conectivo que se estende polas células do tecido. As razóns deste proceso son a miúdo:
1) trastorno metabólico.
2) Intoxicación por alcohol.
3) Lesións virales.
4) Procesos inflamatorios.
Ademais, as lesións causadas por virus afectan a todo o sistema hepatobiliario, e non só a un páncreas. Na ecografía, os cambios difusos no páncreas teñen unha elevada ecoxenicidade e densidade. A presenza de cambios fibróticos difusos pode indicar un tumor benigno existente do tecido glandular - fibroma, cuxo crecemento pode comprimir a glándula e causar dor.
Diferentes síntomas estarán presentes en función da localización do fibromo. Por exemplo, cando está situado na cabeza do páncreas, o conduto é pinchado e prodúcese un síntoma de ictericia. Se o tumor presiona sobre o duodeno, náuseas, vómitos e outros síntomas que requiren diferenciación coa obstrución intestinal. Que máis son os signos eco de cambios difusos no páncreas?
Que pode causar pancreatite?

- consumo de alcol en cantidades anormais coa aparición de varios tipos de enfermidades da vesícula causadas por ela (en primeiro lugar, estamos a falar da enfermidade do cálculo biliar, que é a causa raíz da pancreatite en 9 de cada 10 casos),
- a aparición de procesos inflamatorios no páncreas pode ser causada por outras razóns, en particular, por lesións e lesións de natureza mecánica, doenzas infecciosas e o uso de certos grupos de drogas, enfermidades que afectan o sistema vascular e apostar polo subministro de sangue normal aos órganos, mal funcionamento dos niveis hormonais e incluso metabolismo. .
Fibrolipomatosis pancreática: definimos os termos
A fibrolipomatosis é unha das enfermidades que se combinan co termo xeral "pancreatite". Non obstante, é imposible chamar esta condición de xeito inequívoco, a pesar de que os médicos a escriben na columna de "diagnóstico". Por que ocorre isto? Tratemos de descubrilo sen entrar en terminoloxía médica e falar nun idioma comprensible para os non estudantes.
O diagnóstico por ultrasóns está dirixido principalmente a comprobar e avaliar varios parámetros obrigatorios do corpo:
- localización na cavidade abdominal (se estamos a falar deste tipo de ultrasóns)
- forma e tamaño
- estrutura e grao de homoxeneidade dos tecidos, é dicir, a chamada ecoxenicidade.
Se o fondo do último parámetro se desvia en calquera dirección, isto dá ao especialista razóns para falar de cambios difusos.Polo tanto, unha conclusión non pode chamarse diagnóstico, xa que é só unha especie de punto de referencia para o médico e permítelle determinar a uniformidade dos cambios patolóxicos. Así, a fibrolipomatosis pancreática de ningún xeito pode considerarse directamente como o propio diagnóstico, ou como signo ou síntoma doutra enfermidade. A súa tarefa principal é só indicar a presenza de cambios nos tecidos do órgano, respectivamente, de carácter fibroso.
Conclusión: se o médico escribiu "fibrose" na túa tarxeta, isto indica unha diminución do nivel de ecogenicidade, o que implica un aumento da densidade do órgano. E a lipofibrose, pola contra, significa obesidade do páncreas. Este último, á súa vez, pode deberse á perturbación metabólica xa mencionada anteriormente ou a un proceso inflamatorio prolongado que se produce nos tecidos dun órgano.
Causas e diagnóstico da fibrolipomatosis
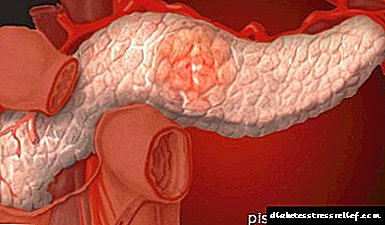
A fibrolipomatosis é un compañeiro invariable da pancreatite crónica e isto débese a varias razóns. Consideremos máis claramente esta dependencia. Cal é a esencia da pancreatite crónica, como calquera outra enfermidade que se presenta de forma crónica? Acompaña a unha persoa ao longo da súa vida, a maioría das veces practicamente sen perturbar e maniféstase periodicamente por períodos de exacerbación. Polo tanto, o seu tratamento tamén é de natureza episódica e está dirixido a eliminar ou, no mellor dos casos, evitar a aparición da exacerbación. Polo tanto, a progresión da enfermidade dura bastante lentamente, o que leva a cambios significativos no páncreas.
Outro factor que ten un enorme impacto no funcionamento deste órgano é a actividade da glándula tiroide, que é a responsable de crear o chamado fondo hormonal no corpo. Se a glándula ten hiperactividade, isto afecta inevitablemente ao estado do organismo no seu conxunto e ao páncreas en particular, que simplemente non poden responder aos saltos constantes de hormonas.
En canto ao diagnóstico da afección, a detección oportuna, incluso nas condicións do desenvolvemento da medicina moderna, segue sendo unha rareza. O feito é que tales cambios de ningún xeito se fan sentir, e unha persoa simplemente non sente que algo vai mal no seu corpo e, como resultado, non vai ao médico.