Hipoglucemia na diabetes mellitus tipo 2 - síntomas e prevención de complicacións

Suxerímoslle que lea o artigo sobre o tema: "Hipoglucemia en síntomas da diabetes e métodos de tratamento" con comentarios de profesionais. Se desexa facer unha pregunta ou escribir comentarios, pode facelo facilmente a continuación, despois do artigo. O noso endoprinólogo especialista responderá definitivamente.
| Vídeo (fai clic para reproducir). |
Hipoglicemia en diabetes mellitus tipo 2 - signos e tratamento
A hipoglicemia chámase baixar o azucre no sangue. Esta condición pode progresar e levar consecuencias graves: danos irreparables no cerebro e morte. Segundo a medicina oficial, a hipoglucemia reduce a glicosa a 2,8 mmol / l, cando unha persoa sente un malestar evidente ou a 2,2 mmol / l, cando o paciente non sente ningún síntoma. Máis a miúdo A convulsión ocorre en diabetes tipo 2.
O mecanismo deste estado de enfermidade é un: hai máis insulina que glicosa. O corpo comeza a carecer de hidratos de carbono, que proporcionan enerxía. Os músculos e os órganos internos senten "fame", e se non se toman medidas a tempo, as consecuencias poden ser graves e incluso mortais.
| Vídeo (fai clic para reproducir). |
Causas variado.
- Sobredose accidental de insulina ou cálculo incorrecto da dose.
- O uso de sulfonilureas, así como de arxila. A miúdo causan complicacións e afectan negativamente o funcionamento doutros sistemas e órganos. A medicina moderna non recomenda usalos para o tratamento.
- Pluma de insulina defectuosa
- Axuste do glucómetro (comeza a mostrar unha glicemia demasiado alta que non corresponde ao estado real)
Moitos casos de hipoglucemia están asociados non a medicamentos ou enfermidades crónicas, senón con dieta e problemas nutricionais.
- Síndrome de mala absorción. Trátase dunha mala asimilación dos nutrientes que recibe o corpo debido á falta de encimas dixestivas.
- Comida irregular ou saltado forzado doutra merenda.
- Unha dieta desequilibrada e baixa en hidratos de carbono.
- Inesperada actividade física grande, antes ou inmediatamente despois da que non foi posible tomar glicosa.
- Beber alcol.
- O desexo de reducir o peso cunha dieta moi estrita ou un rexeitamento completo dos alimentos. Neste caso, o diabético non reduce a dose de insulina e outros medicamentos.
- Baleiro moi lento do estómago e asimilación de alimentos como consecuencia dunha neuropatía diabética.
- Uso de insulina rápida antes das comidas e retraso da inxesta de alimentos.
Os pacientes con pantanos diabéticos non deben sentir fortes ataques de fame por unha saúde normal O primeiro sinal de falta de azucre no sangue. Polo tanto, os cambios na dieta e no tratamento deben ser tratados con coidado.
Tomando medicamentos para reducir o azucre, hai que ter en conta que cada paciente ten o seu propio nivel normal de glicemia. Unha falta significativa de azucre considérase unha diminución de 0,6 mmol / L a partir do indicador individual habitual. O mellor é que os indicadores coincidan cos observados nunha persoa sa. Pero nalgunhas situacións Os diabéticos teñen que provocar artificialmente hiperglicemia durante certo tempo.
Os signos de falta de hidratos de carbono comezan a manifestarse de forma leve e, finalmente, fanse máis pronunciados.
O primeiro síntoma é unha sensación de fame. Tamén con hipoglucemia obsérvase:
- palidez
- sudoración profusa
- fame aguda
- palpitaciones e calambres
- diminución da atención e concentración
- agresividade, ansiedade
- náuseas
Cando a glicemia cae a un nivel perigoso, pódense observar os seguintes:
- debilidade
- mareos e dor de cabeza grave
- discapacidade da fala, problemas de visión
- sensación de medo
- trastorno de movemento
- calambres, perda de consciencia
Os síntomas poden non aparecer ao mesmo tempo. e non todos. Nalgúns casos, aqueles que adoitan ter saltos na glicemia, levan moito tempo padecendo diabete, as persoas maiores poden non sentilas en absoluto ou sentirse un pouco malas.
Algúns diabéticos conseguen determinar a tempo que a glicemia é inferior ao habitual, miden os niveis de azucre e toman glicosa. E outros perden drasticamente a conciencia e poden recibir feridas adicionais. Persoas con diabetes propensas a hipoglucemia, está prohibido conducir un vehículo ou dedicarse a un traballo do que dependa a vida doutras persoas. Tomar certos medicamentos tamén pode interferir co seu problema.
Nalgúns casos, os pacientes con tales síntomas poden comportarse de forma inadecuada, confían en que a súa saúde estea ben ata o momento da perda de coñecemento. É posible unha reacción agresiva por consellos para tomar pastillas ou, pola contra, un ataque de debilidade, somnolencia e letarxia.
Débese prestar especial atención aos pacientes con diabetes, nos que se produce unha hipoglucemia nun soño. Nestes casos, o sono é inquedo, a respiración é intermitente e confusa, a pel é fría, especialmente no pescozo, o corpo está sudando con profusión. En nenos en tales casos, é conveniente medir a glicemia durante a noite e reducir a dose nocturna de insulina ou revisar a dieta. Nos recentemente nados, despois do final da lactación materna, é necesario desenvolver de inmediato un hábito de dieta baixa en carbohidratos.
O único xeito de evitar complicacións é monitor constantemente o seu nivel de azucre. Se tes fame, mide azucre e toma medidas para deter o ataque. Se non hai síntomas, pero está claro que non houbo un lanche nin actividade física oportuna, tome glicosa na tableta para evitar problemas. Actúa con rapidez e previsibilidade. Calcular a dose é bastante sinxela, entra no torrente sanguíneo en poucos minutos. Despois de 40-45 minutos, cómpre medir o nivel de azucre e, se é necesario, repite, come un pouco máis de glicosa.
Algúns diabéticos nestes casos prefiren comer fariña, doces, froitas, beber zumes de froitas ou grolos. Isto pode provocar un ataque de hiperglicemia, xa que estes produtos conteñen non só carbohidratos "rápidos", senón tamén "lentos". Son absorbidos máis lentamente, porque o sistema dixestivo debe pasar o tempo procesándoos. A abundancia de hidratos de carbono "lentos" nunhas horas despois de comer provocará un forte salto no azucre. A glicosa en combinación con auga absorbe instantaneamente da cavidade oral. Nin sequera é necesario traga-lo.
Podes determinar facilmente cantas pastillas de glicosa canto aumentan a glicemia. Isto é máis difícil de ver cos produtos. Cun susto ou nun estado algo inadecuado, existe o risco de sufrir excesivamente dano e aínda máis dano para a saúde.
Se non é posible mercar glicosa, pode levar con vostede franxas de azucre refinado e tomar 2-3 cubos para evitar a hipoglucemia.
Se o diabético xa non está en control e non pode tomar medidas, necesitará a axuda doutros.
Normalmente o paciente é débil, letárgico e case inconsciente. Non poderá masticar algo doce nin comer unha pastilla, existe o risco de sufocar. É mellor dar unha bebida doce, por exemplo, té quente con azucre ou solución de glicosa. Hai xeles especiais que se poden usar para lubricar a cavidade e a lingua bucais. Pódense substituír por mel ou marmelada. Os pacientes deben ser monitorados durante un ataque. Cando as túas medidas funcionen e poderá responder a preguntas, será preciso use con urxencia un glucómetro e descubra canto máis glicosa se necesita para normalizar e que provocou o malestar.
A causa desta afección pode ser non só a hipoglucemia, senón tamén un ataque cardíaco ou dor renal, un salto da presión arterial, polo que debes ter moito coidado.
Se un diabético desmaia, recomendado:
- pegue un pau de madeira nos dentes para que durante os calambres o paciente non se morde a lingua
- xire a cabeza cara a un lado para que non sofre saliva nin vómitos
- fai unha inxección de glicosa, en ningún caso intente beber nin alimentarse
- chamar a unha ambulancia
Como resultado de tales ataques, hai un risco de saúde deficiente.
Con hipoglucemia por falta de enerxía, mo cerebro e o sistema cardiovascular poden sufrir irreparablemente.
A saída incorrecta da afección provoca un salto no azucre e un novo deterioro da saúde, un salto na hipertensión, un ataque cardíaco e unha insuficiencia renal.
A perda de conciencia pode causar lesións graves. Calquera desequilibrio no azucre no sangue prexudicará ao benestar global.
Características do desenvolvemento da patoloxía
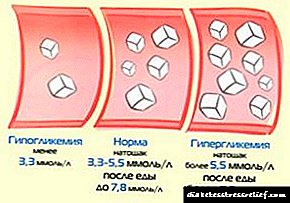 O mecanismo de desenvolvemento da hipoglucemia desencadéase se a concentración de glicosa no sangue é de 3,3-4 mmol / L e inferior (3,5-5,5 mmol / L considérase normal). A razón principal é a síntese excesiva de insulina, polo que a glicosa é completamente absorbida. O corpo está intentando restaurar os niveis normais de azucre, cuxas reservas están depositadas no fígado en forma de glicóxeno.
O mecanismo de desenvolvemento da hipoglucemia desencadéase se a concentración de glicosa no sangue é de 3,3-4 mmol / L e inferior (3,5-5,5 mmol / L considérase normal). A razón principal é a síntese excesiva de insulina, polo que a glicosa é completamente absorbida. O corpo está intentando restaurar os niveis normais de azucre, cuxas reservas están depositadas no fígado en forma de glicóxeno.
Para converter esta sustancia en glicosa, entran no torrente sanguíneo hormonas contrainsulares (adrenalina, glucagón, cortisol).
Se non é posible cubrir a falta de azucre, prodúcense consecuencias graves. Un ataque hipoglucémico ten un efecto negativo no cerebro, a fame de neuronas leva á conciencia deteriorada, convulsións e coma.
Hai 4 etapas da hipoglucemia:
- Desenvólvese hipoxia das células do sistema nervioso, algunhas áreas do cerebro. O paciente sente debilidade muscular, dor de cabeza, ansiedade, fame grave. Aparecen golpes de corazón e sudoración.
- Intensifícase a lesión da rexión subcortical-diencefálica. O rostro da persoa ponse vermello, os movementos volvéranse mal e o comportamento é inadecuado.
- Desenvólvese unha condición similar a un ataque de epilepsia. Aparecen convulsións, a presión arterial aumenta, a taquicardia e a sudoración intensifícanse.
- As funcións das partes superiores da medular oblongata son violadas, desenvólvese unha coma.
Tipos de hipoglucemia
Existen 2 tipos de patoloxía:
- Hipoglucemia en xaxún. O azucre cae despois do sono.
- Hipoglicemia despois de comer. Aparece despois de 2-3 horas despois de comer.


Non hai hipoglucemia nocturna. É perigosa porque os seus síntomas son imposibles de recoñecer. O paciente está suando, os pesadelos comezan a soñalo.
A hipoglicemia na diabetes mellitus tipo 1 non é particularmente diferente no mecanismo de desenvolvemento, pero ocorre máis rapidamente. Os ataques ocorren con máis frecuencia (case 10 veces), son máis graves que en pacientes con diabetes tipo 2. Ás veces hai signos dunha caída de azucre case ausentes, unha persoa pode perder a conciencia inmediatamente.
 A miúdo, a hipoglucemia ocorre durante o tratamento da diabetes tipo 2 con sulfonilurea ou en caso de sobredose destes fármacos. O azucre cae por baixo do normal, ás veces dentro dos 3 días despois do inicio de tomar tales medicamentos. O uso de medicamentos para reducir o azucre na fase de compensación da diabetes leva a unha diminución da glicosa se unha persoa toma o medicamento na mesma dose.
A miúdo, a hipoglucemia ocorre durante o tratamento da diabetes tipo 2 con sulfonilurea ou en caso de sobredose destes fármacos. O azucre cae por baixo do normal, ás veces dentro dos 3 días despois do inicio de tomar tales medicamentos. O uso de medicamentos para reducir o azucre na fase de compensación da diabetes leva a unha diminución da glicosa se unha persoa toma o medicamento na mesma dose.
- Cálculo incorrecto da dose de insulina ou sobredose.
- Administración incorrecta do fármaco (inxección intramuscular en vez de subcutánea).
- Cambio do sitio da inxección ou exposición a ela. Por exemplo, a masaxe leva a unha absorción máis rápida do medicamento, obtendo un salto na insulina.
- Prescrición dun novo medicamento, ao que o paciente non tivo tempo para adaptarse.
- Interacción con certos medicamentos. A sensibilidade ao aumento da insulina: anticoagulantes, barbitúricos, antihistamínicos, aspirina.
- Embarazo, lactación materna.
- Esforzo físico excesivo, esforzo excesivo.
- Incumprimento da dieta, saltándose as comidas.
- Nutrición pobre e dieta baixa en calor.
- Retardou os procesos de asimilación dos alimentos, baleirado do estómago.
- Trastornos dos riles, fígado.
- Beber alcol, especialmente cun estómago baleiro.
Síntomas de hipoglucemia
Un paciente con diabetes debe ser capaz de recoñecer a tempo signos de hipoglucemia. Se non detén o ataque, no corpo hai cambios irreversibles, unha persoa pode morrer ou quedar incapacitada. Hai hiperglucemia leve e grave. No primeiro caso, a condición patolóxica maniféstase por síntomas característicos, que inclúen:
- Transpiración
- Tremor
- Blanqueamento da pel,
- Frecuencia cardíaca
- A repentina aparición da fame
- Irritabilidade
- Ansiedade
- Fatiga
- Debilidade muscular
- Mareos
- Dor na cabeza
- A aparición de "pelas de oca" na pel,
- Discapacidade visual
- Adormecimiento dos dedos dos dedos
- Náuseas, diarrea,
- Micción frecuente.






Se o paciente non puido restaurar o nivel de glicosa, coa súa caída adicional (ata o nivel de 1,7 mmol / L e inferior) desenvólvese unha hipoglicemia grave. Unha persoa pode caer en coma, que se acompaña de perturbacións irreversibles. Os síntomas da hipoglucemia grave son:
- Atención, visión, coordinación, problemas
- Fortes cambios no comportamento (por exemplo, manifestacións de agresión),
- Alucinacións
- Perda de conciencia
- Cólicos
- Parálise muscular
- Trazo cerebral
Co desenvolvemento dunha forma severa, unha persoa non pode axudarse a si mesma.
Os médicos observan que os ataques hipoglucémicos en cada paciente se manifestan de forma diferente, polo que os síntomas dunha condición patolóxica poden ser puramente individuais.

Non todos os diabéticos senten que se achega a hipoglucemia, con risco hai pacientes que teñen diabete durante moito tempo, persoas maiores e persoas que teñen ataques con demasiada frecuencia. Ás veces o paciente sente só un lixeiro malestar.
Os signos de hipoglucemia atordan por outras razóns. Estes inclúen:
- Fibrose, necrose do tecido da glándula suprarrenal,
- Unha forma grave de neuropatía, que se desenvolve nun contexto de conducción deteriorada das terminacións nerviosas,
- Baixo glucosa durante moito tempo,
- Ao tomar beta-bloqueantes, estas drogas adoitan prescribirse despois dun ataque cardíaco,
- Unha dieta incorrecta que contén moitos hidratos de carbono.
Nestes casos, recoméndase medir regularmente a glicosa cun glucómetro. Cun resultado inferior aos 3,5 mmol / l, débense adoptar medidas para incrementalo.
Complicacións da hipoglucemia
Unha caída de azucre causa as seguintes complicacións:
- Actividade cerebral alterada,
- Aumenta a viscosidade do sangue,
- Ataque cardíaco, vertedura,
- Hipersensibilidade á hipoglucemia,
- Nos nenos - retraso mental, trastornos neurolóxicos.
 A hipoglicemia durante o embarazo aumenta o risco de defectos do nacemento nun bebé.
A hipoglicemia durante o embarazo aumenta o risco de defectos do nacemento nun bebé.
A probabilidade de complicacións aumenta nas persoas maiores, especialmente cando teñen sobrepeso.Unha complicación grave é o coma hipoglucémico, o que leva a discapacidade ou morte.
Que facer en caso de ataque de hipoglucemia
Xa son necesarias medidas urxentes se aparecen signos de hipoglucemia leve. O ataque queda parado se se asegura a inxestión de hidratos de carbono dixeribles rapidamente. Para iso, encaixa:
- Té doce
- Galletas
- Mel (2-3 táboa. L.),
- Zume de laranxa
- Caramelo (é mellor dar preferencia ao caramelo)
- Azucre






As pastillas de glicosa teñen un efecto máis efectivo. Coa diabetes tipo 2, existe unha relación directa entre a cantidade de hidratos de carbono consumidos e un aumento do azucre: el aumenta en 2 unidades. despois de tomar 2 g de glicosa. Estas pastillas eliminarán a necesidade de comer alimentos ilegais e evitarán o coma. Despois diso, sofre a fame ao consumir alimentos baixos en carbohidratos.
Despois de tomar hidratos de carbono, agarde 15 minutos. Se non hai mellora, come de novo o doce. O deterioro do benestar é un bo motivo para a atención médica urxente.
Se unha persoa está a piques de perder a consciencia, non poderá mastigar azucre nin pastillas. Dálle unha solución de glicosa (véndese na farmacia). Pola contra, podes facer xarope de azucre ti mesmo. Asegúrese de que o paciente poida tragar a solución. O produto terá efecto durante 5 minutos. Despois diso, necesitas medir o nivel de azucre.
Unha persoa que perdeu a consciencia debe colocarse nunha cama (do seu lado ou do seu estómago). Usa unha servilleta para liberar a boca de moco, restos de comida. Acceda ao aire fresco abrindo unha xanela. Despois chame a unha ambulancia.

Con coma, será necesaria a introdución de glucagón e unha solución de glicosa concentrada, isto fai os médicos de urxencia. Podes mercar un kit especial chamado Glucagon para atención de emerxencia. Está liberado baixo receita médica. A inxección faise intramuscularmente, despois de 20 minutos. a persoa recuperará a conciencia.
Prevención
É moi importante prestar atención ás medidas preventivas para o desenvolvemento da hipoglucemia, xa que as convulsións frecuentes ou demasiado longas levan consecuencias irreversibles.
- Supervise o teu azucre no diario cun medidor de glicosa no sangue.
- Se se sospeita hipoglucemia, mide o azucre canto antes. Se o indicador cae 0,6 mmol / L (en comparación coa norma habitual), aplique as medidas indicadas anteriormente.
- Consulte a un nutricionista para a dieta adecuada.
- Coma durante todo o día con pausas curtas. As porcións deben ser pequenas. Recoméndase comer cada 3 horas.
- Elixe o grao de actividade física segundo o estado de saúde, as características individuais do corpo.
- Con actividade física prolongada, consome alimentos proteicos e alimentos que conteñan hidratos de carbono cada hora (un bocadillo de carne é adecuado).
- Deixa o alcol.
- Leva comprimidos de glicosa (ou doces, azucre).
- Faga un seguimento do tempo de descanso entre a alimentación e a insulina.
- Consulte ao seu médico para a posible interrupción dos preparados de sulfonilurea. A probabilidade de hipoglucemia redúcese ao usar insulina mediante o método de dose baixa.
- Notifíquese a parentes, amigos e compañeiros sobre os signos de hipoglucemia, como detelo, para que poidan axudar se é necesario.
- Leva unha nota contigo onde se indicará o diagnóstico. Podes mercar unha pulseira de identificación especial. Isto permitirá que outros presten axuda adecuada se de súpeto perdeu a conciencia.
Hipoglucemia na diabetes mellitus tipo 2 - síntomas e prevención de complicacións
A hipoglicemia na diabetes tipo 2 é unha complicación aguda, acompañada dunha forte diminución do azucre no sangue. A patoloxía desenvólvese rapidamente, literalmente dentro de media hora. A falta das medidas necesarias, a hipoglucemia levará a un dano cerebral irreversible, a morte.
O mecanismo de desenvolvemento da hipoglucemia desencadéase se a concentración de glicosa no sangue é de 3,3-4 mmol / L e inferior (3,5-5,5 mmol / L considérase normal). A razón principal é a síntese excesiva de insulina, polo que a glicosa é completamente absorbida. O corpo está intentando restaurar os niveis normais de azucre, cuxas reservas están depositadas no fígado en forma de glicóxeno.
Para converter esta sustancia en glicosa, entran no torrente sanguíneo hormonas contrainsulares (adrenalina, glucagón, cortisol).
Se non é posible cubrir a falta de azucre, prodúcense consecuencias graves. Un ataque hipoglucémico ten un efecto negativo no cerebro, a fame de neuronas leva á conciencia deteriorada, convulsións e coma.
Hai 4 etapas da hipoglucemia:
- Desenvólvese hipoxia das células do sistema nervioso, algunhas áreas do cerebro. O paciente sente debilidade muscular, dor de cabeza, ansiedade, fame grave. Aparecen golpes de corazón e sudoración.
- Intensifícase a lesión da rexión subcortical-diencefálica. O rostro da persoa ponse vermello, os movementos volvéranse mal e o comportamento é inadecuado.
- Desenvólvese unha condición similar a un ataque de epilepsia. Aparecen convulsións, a presión arterial aumenta, a taquicardia e a sudoración intensifícanse.
- As funcións das partes superiores da medular oblongata son violadas, desenvólvese unha coma.
Existen 2 tipos de patoloxía:
- Hipoglucemia en xaxún. O azucre cae despois do sono.
- Hipoglicemia despois de comer. Aparece despois de 2-3 horas despois de comer.
Non hai hipoglucemia nocturna. É perigosa porque os seus síntomas son imposibles de recoñecer. O paciente está suando, os pesadelos comezan a soñalo.
A hipoglicemia na diabetes mellitus tipo 1 non é particularmente diferente no mecanismo de desenvolvemento, pero ocorre máis rapidamente. Os ataques ocorren con máis frecuencia (case 10 veces), son máis graves que en pacientes con diabetes tipo 2. Ás veces hai signos dunha caída de azucre case ausentes, unha persoa pode perder a conciencia inmediatamente.
A miúdo, a hipoglucemia ocorre durante o tratamento da diabetes tipo 2 con sulfonilurea ou en caso de sobredose destes fármacos. O azucre cae por baixo do normal, ás veces dentro dos 3 días despois do inicio de tomar tales medicamentos. O uso de medicamentos para reducir o azucre na fase de compensación da diabetes leva a unha diminución da glicosa se unha persoa toma o medicamento na mesma dose.
- Cálculo incorrecto da dose de insulina ou sobredose.
- Administración incorrecta do fármaco (inxección intramuscular en vez de subcutánea).
- Cambio do sitio da inxección ou exposición a ela. Por exemplo, a masaxe leva a unha absorción máis rápida do medicamento, obtendo un salto na insulina.
- Prescrición dun novo medicamento, ao que o paciente non tivo tempo para adaptarse.
- Interacción con certos medicamentos. A sensibilidade ao aumento da insulina: anticoagulantes, barbitúricos, antihistamínicos, aspirina.
- Embarazo, lactación materna.
- Esforzo físico excesivo, esforzo excesivo.
- Incumprimento da dieta, saltándose as comidas.
- Nutrición pobre e dieta baixa en calor.
- Retardou os procesos de asimilación dos alimentos, baleirado do estómago.
- Trastornos dos riles, fígado.
- Beber alcol, especialmente cun estómago baleiro.
Un paciente con diabetes debe ser capaz de recoñecer a tempo signos de hipoglucemia. Se non detén o ataque, no corpo hai cambios irreversibles, unha persoa pode morrer ou quedar incapacitada. Hai hiperglucemia leve e grave. No primeiro caso, a condición patolóxica maniféstase por síntomas característicos, que inclúen:
- Transpiración
- Tremor
- Blanqueamento da pel,
- Frecuencia cardíaca
- A repentina aparición da fame
- Irritabilidade
- Ansiedade
- Fatiga
- Debilidade muscular
- Mareos
- Dor na cabeza
- A aparición de "pelas de oca" na pel,
- Discapacidade visual
- Adormecimiento dos dedos dos dedos
- Náuseas, diarrea,
- Micción frecuente.
Se o paciente non puido restaurar o nivel de glicosa, coa súa caída adicional (ata o nivel de 1,7 mmol / L e inferior) desenvólvese unha hipoglicemia grave. Unha persoa pode caer en coma, que se acompaña de perturbacións irreversibles. Os síntomas da hipoglucemia grave son:
- Atención, visión, coordinación, problemas
- Fortes cambios no comportamento (por exemplo, manifestacións de agresión),
- Alucinacións
- Perda de conciencia
- Cólicos
- Parálise muscular
- Trazo cerebral
Co desenvolvemento dunha forma severa, unha persoa non pode axudarse a si mesma.
Os médicos observan que os ataques hipoglucémicos en cada paciente se manifestan de forma diferente, polo que os síntomas dunha condición patolóxica poden ser puramente individuais.
Non todos os diabéticos senten que se achega a hipoglucemia, con risco hai pacientes que teñen diabete durante moito tempo, persoas maiores e persoas que teñen ataques con demasiada frecuencia. Ás veces o paciente sente só un lixeiro malestar.
Os signos de hipoglucemia atordan por outras razóns. Estes inclúen:
- Fibrose, necrose do tecido da glándula suprarrenal,
- Unha forma grave de neuropatía, que se desenvolve nun contexto de conducción deteriorada das terminacións nerviosas,
- Baixo glucosa durante moito tempo,
- Ao tomar beta-bloqueantes, estas drogas adoitan prescribirse despois dun ataque cardíaco,
- Unha dieta incorrecta que contén moitos hidratos de carbono.
Nestes casos, recoméndase medir regularmente a glicosa cun glucómetro. Cun resultado inferior aos 3,5 mmol / l, débense adoptar medidas para incrementalo.
Unha caída de azucre causa as seguintes complicacións:
- Actividade cerebral alterada,
- Aumenta a viscosidade do sangue,
- Ataque cardíaco, vertedura,
- Hipersensibilidade á hipoglucemia,
- Nos nenos - retraso mental, trastornos neurolóxicos.
A hipoglicemia durante o embarazo aumenta o risco de defectos do nacemento nun bebé.
A probabilidade de complicacións aumenta nas persoas maiores, especialmente cando teñen sobrepeso. Unha complicación grave é o coma hipoglucémico, o que leva a discapacidade ou morte.
Xa son necesarias medidas urxentes se aparecen signos de hipoglucemia leve. O ataque queda parado se se asegura a inxestión de hidratos de carbono dixeribles rapidamente. Para iso, encaixa:
- Té doce
- Galletas
- Mel (2-3 táboa. L.),
- Zume de laranxa
- Caramelo (é mellor dar preferencia ao caramelo)
- Azucre
As pastillas de glicosa teñen un efecto máis efectivo. Coa diabetes tipo 2, existe unha relación directa entre a cantidade de hidratos de carbono consumidos e un aumento do azucre: el aumenta en 2 unidades. despois de tomar 2 g de glicosa. Estas pastillas eliminarán a necesidade de comer alimentos ilegais e evitarán o coma. Despois diso, sofre a fame ao consumir alimentos baixos en carbohidratos.
Despois de tomar hidratos de carbono, agarde 15 minutos. Se non hai mellora, come de novo o doce. O deterioro do benestar é un bo motivo para a atención médica urxente.
Se unha persoa está a piques de perder a consciencia, non poderá mastigar azucre nin pastillas. Dálle unha solución de glicosa (véndese na farmacia). Pola contra, podes facer xarope de azucre ti mesmo. Asegúrese de que o paciente poida tragar a solución. O produto terá efecto durante 5 minutos. Despois diso, necesitas medir o nivel de azucre.
Unha persoa que perdeu a consciencia debe colocarse nunha cama (do seu lado ou do seu estómago). Usa unha servilleta para liberar a boca de moco, restos de comida. Acceda ao aire fresco abrindo unha xanela. Despois chame a unha ambulancia.
Con coma, será necesaria a introdución de glucagón e unha solución de glicosa concentrada, isto fai os médicos de urxencia. Podes mercar un kit especial chamado Glucagon para atención de emerxencia. Está liberado baixo receita médica. A inxección faise intramuscularmente, despois de 20 minutos. a persoa recuperará a conciencia.
É moi importante prestar atención ás medidas preventivas para o desenvolvemento da hipoglucemia, xa que as convulsións frecuentes ou demasiado longas levan consecuencias irreversibles.
Sinais de hipoglucemia en diabetes mellitus tipo II
O que é hipoglucemia ou baixo contido de azucre na diabetes é unha condición aguda caracterizada por un baixo nivel de glicosa no sangue de 3,5 mmol / L, acompañado de varios síntomas - pel pálida, tremor e confusión. A hipoglicemia na diabetes tipo 2 non é diferente da hipoglucemia na diabetes tipo 1.
Terrible hipoglucemia coas súas consecuencias. Para evitar estas consecuencias, cómpre seguir regras simples. Aprenderá sobre estas regras no artigo.
Durante moitos anos estiven estudando o problema das DIABETES. Ten medo cando morren tantas persoas, e aínda máis quedan discapacitadas debido á diabetes.
Apresúrome a contar as boas novas: o Centro de Investigación en Endocrinoloxía da Academia Rusa de Ciencias Médicas conseguiu desenvolver un medicamento que cura completamente a diabetes. Polo momento, a eficacia deste medicamento achégase ao 100%.
Outra boa nova: o Ministerio de Sanidade asegurou a adopción dun programa especial que compense todo o custo da droga. En Rusia e os países da CEI diabéticos antes pode obter un remedio - GRATIS!
Na diabetes tipo II, o control da glicosa non debe ser menos que na diabetes tipo I. Cun control claro e competente, pódese evitar a hipoglucemia.
O azucre no sangue debe ser controlado e medido non só antes das comidas.
- De estómago baleiro pola mañá
- Antes e despois das comidas principais,
- Antes de ir para a cama
- Durante o exercicio
- Nunha xornada
- Monitorización especialmente coidadosa durante o embarazo,
- Antes de conducir
- Despois de sufrir estrés,
- Durante arrefriados ou outras enfermidades.
Non só un diabético con experiencia, senón tamén un novato enfróntase a hipoglucemia. O estado hipoglucémico ten precursores: debilidade, fame grave, etc. A hipoglicemia ocorre por varias razóns:
Os signos de hipoglucemia maniféstanse de diferentes formas coa diabetes. É importante notar que síntomas se manifesta a súa hipoglucemia. Isto axudará a recoñecer a hipoglicemia ao principio e detela máis rápido. Síntomas de hipoglucemia en adultos e nenos con diabetes tipo 2:
Segundo a OMS, cada ano no mundo morren 2 millóns de persoas por diabete e as súas complicacións. A falta de apoio cualificado para o corpo, a diabetes leva a varias clases de complicacións, destruíndo gradualmente o corpo humano.
As complicacións máis comúns son: gangrena diabética, nefropatía, retinopatía, úlceras tróficas, hipoglucemia, cetoacidosis. A diabetes tamén pode levar ao desenvolvemento de tumores cancerosos. En case todos os casos, un diabético morre, loita cunha enfermidade dolorosa, ou convértese nunha persoa real con discapacidade.
Que fan as persoas con diabetes? O Centro de Investigacións Endocrinolóxicas da Academia Rusa de Ciencias Médicas conseguiu facer un remedio que cura completamente a diabetes mellitus.
Actualmente está en marcha o programa federal "Nación saudable", no marco do cal este medicamento se entrega a todos os residentes da Federación Rusa e da CEI - GRATIS . Para máis información, consulte o sitio web oficial de MINZDRAVA.
- Unha repentina sensación de fame
- Os cambios de humor súbitos,
- Unha súbita sensación de cansazo
- Aumento da suor
- Discapacidade visual nítida,
- Palillo da pel,
- Dificultade para concentrarse,
- Tremor da man
- Cefalea
- Mareos
- Somnolencia
- Palpitacións cardíacas.
Non te alarmes Aquí están os síntomas máis comúns. Normalmente, un diabético ten 2-4 síntomas de hipoglucemia nesta lista. Normalmente, con hipoglucemia, o diabético di que está "axitando".
Se sucedeu así, a hipoglucemia superouche, non ten medo. É importante tomar medidas a tempo.
- Mide o azucre. Si, tes tremo. Pero, séntese como se o azucre permaneceu alto durante moito tempo e despois de que a droga baixou ao nivel prescrito, o cerebro dá un sinal de que o azucre caeu - cómpre comer.
- Cando o contador está por debaixo de 4,0 mmol / L, cómpre comer hidratos de carbono doces ou "rápidos", é dicir, alimentos con alto índice glucémico.Por exemplo, un vaso de zume (200 ml) son 2 unidades de pan. Se non hai zume na man, non importa. Coma 4-5 franxas de azucre. É importante beber auga morna ou unha bebida carbonatada. Antes de comezar o proceso de asimilación, o estómago "quenta" a comida, e só despois asimila. A bebida carbonatada acelera o proceso de absorción debido aos gases.
- Despois de comer, despois de 15 minutos, cómpre controlar adicionalmente o azucre no sangue. Para asegurarse de que o azucre non volveu diminuír.
- Cando se elimina a hipoglucemia, debes pensar por que pasou. Ten en conta este factor para que non che ocorra máis isto.
Os diabéticos que controlan correctamente o curso da diabetes poden facer fronte independentemente á hipoglucemia. Pero hai momentos nos que o paciente non pode axudar a si mesmo. Ten que confiar nos demais. A moda chegou de América para as tatuaxes coa inscrición "Eu son un diabético" etcétera. Para os defensores de medidas non radicais, tamén hai unha opción. Pulseira con gravado e inscrición específica.
Se o fígado dun diabético é relativamente sa, este órgano chega ao rescate con hipoglucemia. Se os carbohidratos non entran no corpo aos 30 minutos, o fígado "libera" glicóxeno, unha hormona que aumenta drasticamente o azucre no sangue a 15 mmol / L. Si, é moito, pero non te asustes, caerá coa norma durante o día. Se o fígado é afectado pola diabetes, xa non pode vir ao rescate. Unha persoa cae en coma ou inconsciente.
Disolver azucre con auga morna, beber o paciente a si mesmo. Hai outra alternativa: o xarope de azucre nun tubo. Verter debaixo da lingua. Ademais, baixo a lingua, podes poñer caramelos de caramelo, azucre refinado, po de glicosa.
Unha vez que axudaches a un diabético, debes chamar a unha ambulancia. Non te esquezas de comprobar o teu nivel de glicosa despois de 15 minutos.
Bessessen, D.G. Sobrepeso e obesidade. Prevención, diagnóstico e tratamento / D.G. Impotente. - M .: Binom. Laboratorio de Coñecemento, 2015. - 442 c.
Akhmanov M. A diabetes non é unha sentenza. Sobre a vida, o destino e as esperanzas dos diabéticos. SPb., Editorial "Nevsky Prospekt", 2003, 192 páxinas, circulación de 10.000 exemplares.
Kruglov, V.I. Diagnóstico: diabetes mellitus / V.I. Kruglov. - M .: Phoenix, 2010 .-- 241 p.

Déixeme presentarme. Chámome Elena. Levo máis de 10 anos traballando como endocrinólogo. Creo que actualmente son un profesional no meu campo e quero axudar a todos os visitantes do sitio a resolver tarefas complexas e non así. Recóllense e procesan coidadosamente todos os materiais do sitio para transmitir o máximo posible toda a información necesaria. Antes de aplicar o descrito no sitio web, é sempre necesaria unha consulta obrigatoria con especialistas.