A mellor forma de curar a exacerbación do páncreas: os segredos da terapia

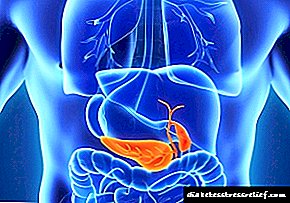
O páncreas con baixo peso (uns 60-80 g) cumpre funcións moi importantes no corpo. Sintetiza substancias enzimas dixestivas, así como insulina, reguladores do glucagón do metabolismo dos carbohidratos. Se a glándula sofre varios trastornos, os procesos dos que o órgano é responsable son perturbados.
Un problema pancreático moi común é a inflamación crónica (pancreatite). Caracterízase por cambios periódicos nas etapas de recaída e remisión. Baixo a influencia de factores favorables, prodúcense exacerbacións do proceso patolóxico, que se acompañan de síntomas desagradables. Para facilitarlles e conseguir unha remisión estable, é necesario comezar o tratamento máis rápido. A corrección do estado debe ser completa. Só neste caso se pode conseguir un efecto sustentable positivo.
Causas de agravamento das enfermidades dos órganos
Os procesos patolóxicos crónicos no órgano poden empeorar baixo a influencia de varios factores:
- enfermidades do tracto dixestivo (úlcera, erosión da mucosa gástrica, colecistite),
- dieta inadecuada (alimentación excesiva, falta de nutrientes na dieta, exceso de alimentos graxos e carbohidratos),
- alcoholismo
- tomar certos medicamentos que afectan negativamente ao páncreas (por exemplo, tetraciclina),
- a presenza de infeccións no corpo e enfermidades virais,
- choques nerviosos graves.
As enfermidades do tracto dixestivo, a colelitiasis, poden ser o resultado dunha pancreatite aguda non tratada. Posteriormente, tamén provocan exacerbacións no páncreas. Pero a maioría das veces, o órgano agrávase cando hai unha violación da dieta e debido ao consumo de alcol.
Como baixar a proxesterona en mulleres con taxas elevadas? Lea algunha información útil.
Unha lista de alimentos ricos en iodo e útiles para a glándula tiroide pódese ver neste artigo.
Cadro clínico
Por regra xeral, durante os períodos de remisión en pacientes non hai molestias importantes e manifestacións pronunciadas da enfermidade.
Para un estado de exacerbación, algúns síntomas son característicos:
- dor no hipocondrio, a natureza da dor pode ser aguda, opaca, dores,
- a dor nas omoplatos e nas costas é posible,
- amargura na boca
- revestimento branco na lingua,
- náuseas e vómitos
- falta de apetito
- diarrea, presenza de brillo oleoso nas feces e os restos de alimentos non dixeridos,
- perda de peso rápida
- somnolencia
- hipotensión.
Todos estes signos de exacerbación poden ocorrer en combinación ou por separado. A dor aguda no páncreas pode producirse fronte ao trastorno dispeptico, deterioración en xeral.
Ás veces prodúcese unha exacerbación sen síntomas pronunciados. O paciente pode queixarse de dor aburrido, ataques periódicos de náuseas, perda de apetito, estreñimiento ou diarrea. Esta condición pode durar ata 1-2 meses.
Se aparece un forte apetito, isto pode indicar o desenvolvemento de diabetes.
Primeiros auxilios para a dor aguda
Canto antes se adopten medidas para aliviar os síntomas da exacerbación, máis fácil será evitar consecuencias desagradables.
Os primeiros auxilios inclúen:
- Rexeita comer os primeiros 2-3 días de recaída.
- Para deter a maior síntese de enzimas dixestivas, beba 50 ml de auga limpa sen gas cada media hora.
- Observa o descanso na cama e o descanso absoluto.
- Desfacerse da roupa axustada, especialmente espremer a rexión abdominal.
- Respiración adecuada: inhalar superficialmente, manter a respiración periódicamente.
- Tome un comprimido No Shpa ou inxecte 2 ml do medicamento por vía intramuscular. Ademais, pode facer unha inxección de difenhidramina ou atropina.
Na casa está prohibido:
- aplicar frío para non provocar un vasospasmo,
- analxésicos para beber como Spazmalgon ou Analgin,
- tomar encimas
- lavar o estómago (só pode causar vómitos).
Medicamentos
Despois de realizar o diagnóstico diferencial e comprobouse que a exacerbación se produciu precisamente no páncreas, o médico pode prescribir medicamentos. A terapia debe realizarse nun hospital baixo a supervisión de especialistas. A exacerbación detense coa axuda de varios grupos de drogas.

Recoméndase a eliminación da dor no estadio inicial de exacerbación coa axuda de antiespasmódicos e AINE:
Se os fondos anteriores non son eficaces, con inflamación do páncreas, pódese prescribir un analgésico narcótico (Tramadol), bloqueado por Lidocaine. Despois do alivio da dor, os medicamentos para a dor son cancelados ou a súa dosificación redúcese.
Cando as enzimas do páncreas entran no torrente sanguíneo, se produce unha intoxicación grave, nese caso realízase unha terapia de desintoxicación. As solucións coloidal e cristalinoides son administradas por vía intravenosa. Ademais, recóllense diuréticos (Furosemida, Torasemida). Para previr as convulsións, administrase cloruro de calcio.
Se hai ameaza de infección bacteriana con exacerbación do páncreas, prescríbense antibióticos (cefalosporinas, fluoroquinolonas). Mesmo se non se confirma a presenza de bacterias no órgano, o tratamento antibacteriano, por regra xeral, realízase dende o comezo do desenvolvemento da exacerbación. As probas de laboratorio tardan en detectar unha infección, pero non hai tempo para a exacerbación do páncreas.
Coñece a norma de testosterona gratuíta en homes por idade, así como as razóns para a desviación dos niveis hormonais.
Recóllense neste artigo direccións xerais de terapia e métodos eficaces para tratar a ginecomastia en homes.
Para o tratamento do páncreas con fármacos e supresión do aumento da secreción, os inhibidores do grupo de protóns son prescritos:
Para restaurar a actividade enzimática do corpo, tómanse enzimas. Os fármacos máis eficaces con enzimas nunha cápsula resistente aos ácidos. Non se descompoñen baixo a influencia do zume gástrico, mestúranse con alimentos, axudándolle a ser dixerida.
Preparados populares enzimáticos para o tratamento do páncreas:
Características dietéticas e nutricionais

A organización dunha dieta adecuada é a base para estabilizar a condición durante a exacerbación de problemas co páncreas. Para dar a máxima tranquilidade ao corpo, os primeiros 2-3 días de recaída precisan asegurar só un réxime de bebida abundante (ata 2 litros por día), rexeitar a comida.
Cando os síntomas agudos comezan a diminuír, pode cambiar gradualmente a nutrición enteral. Debe comer fraccionalmente, por racións pequenas (comece con 2-3 culleres de sopa). Ao longo de 2 semanas, as porcións aumentan gradualmente ata os 200-300 g. Os pratos deben quedar relados, líquidos, en forma de calor, sen azucre e sal.
Preséntase unha dieta nº 5, que permite o uso de certos pratos:
- fariña de avea sen aceite,
- xelea de mazá
- pozos ao vapor
- froitos non ácidos
- puré de verduras
- lácteos baixos en graxa
- sopas de puré de verduras,
- tortilla de proteína ao vapor
- froita guisada, caldo de rosa salvaxe.
Gradualmente, a dieta pódese ampliar. Baixo a prohibición atópanse alimentos en conserva, graxos, fritos, picantes e fumados. A comida non debe irritar o tracto dixestivo.
Despois de deter unha exacerbación do páncreas na casa, haberá que seguir constantemente os alimentos dietéticos. En caso contrario, unha recaída da enfermidade aparecerá pronto.
Medidas preventivas
O páncreas pode agravarse por varias razóns. Para evitar a recaída, cómpre excluír os factores que a provocan.
Recomendacións:

- pegarse a unha dieta
- renuncia ao alcol
- organizar adecuadamente o réxime de traballo e descanso,
- tome medicamentos prescritos polo seu médico regularmente
- evitar o estrés e o esforzo físico excesivo,
- periodicamente é sometido a un exame por un gastroenterólogo e terapeuta.
Aprende máis sobre os signos de enfermidades do páncreas, as causas da agravación das patoloxías e as características da terapia despois de ver o seguinte vídeo:
Diagnóstico
Dado que o problema xa existe, non podes atrasar unha visita ao médico: xa que as convulsións afectan negativamente o proceso de dixestión e as toxinas envenenan todo o corpo.
Calquera tratamento para a exacerbación da pancreatite crónica comeza coa confirmación do diagnóstico, xa que aparecen síntomas similares con outras enfermidades.
O paciente ten que pasar:
- análise de sangue: bioquímicos, para o contido de azucre,
- análise fecal
- análise de orina
- Ultrasonido do raio X, ultrasonido do peritoneo,
- gastroscopia
- tomografía computada.

Ademais, realízase unha enquisa. Coa súa axuda, determine canto tempo pode durar o ataque, as causas da patoloxía.
Lea máis sobre as probas de pancreatite e outras patoloxías pancreáticas neste artigo ...
Tratamento do páncreas con agravamento da pancreatite:
- tomar medicamentos
- facendo dieta
- prevención da reagudización.
Os medicamentos e a dieta son prescritos só polo médico despois do exame e tendo en conta a patoloxía que o acompaña. Se os fármacos dan efectos analxésicos e antiinflamatorios, eliminan síntomas desagradables da enfermidade, entón a dieta proporciona repouso funcional ás glándulas.
Mediante a medicina tradicional pódense tomar só sen exacerbación. No período agudo, son máis propensos a causar danos.
Despois de deter unha exacerbación da pancreatite, pode recomendarse ao paciente as seguintes medidas:
- Prevención en institucións sanitarias: Mineralnye Vody, Kislovodsk e Zheleznovodsk, Truskavets (Ucraína), Karlovy Vary (República Checa).
- Tratamento de enfermidades que afectan indirectamente o estado do páncreas (colecistite, gastroduodenite, enfermidade do cálculo biliar).
Medicamentos
Exacerbación leve ou moderada pódese tratar na casa, despois de pasar probas e consultar un médico. Os pacientes cunha forma grave da enfermidade deben estar no hospital.
Medicamentos para o tratamento da exacerbación da pancreatite crónica:
- analxésicos e antiespasmódicos para o alivio da dor (Duspatalin, sen spa, Buscopan),
- procinética para normalizar a función motora do tracto gastrointestinal, parar náuseas e vómitos (domperidona, Tserukal, Ondansetron),
- medicamentos antisecretores para asegurar un descanso funcional do páncreas, reducir a acidez do zume gástrico (Omeprazol, Rabeprazol, Ranitidine, Almagel A, T),
- Os antibióticos só se usan en presenza de complicacións bacterianas,
- Os inhibidores da proteólise (Gordox) e os análogos da somatostatina (Octreotide) son altamente eficaces contra a pancreatite, son prescritos para patoloxía grave.
Todos os medicamentos deben ser prescritos por un médico, xa que ten en conta non só o estado do paciente, senón tamén outras enfermidades crónicas que ten, determinarán a duración do tratamento.
É importante saber que as enzimas do páncreas sintéticas (Creon, Pancreatina, Mikrasim) están contraindicadas na pancreatite aguda e na exacerbación das crónicas.

Modo de potencia
- Xexún de 2-3 días: reduce a actividade da produción de encimas e calma a glándula. A bebida só debe entrar no estómago: auga quente quente, té débil, decocção de rosa e nutrientes adminístranse por vía intravenosa ou a través dun tubo do estómago. Permitido 1,5-2 litros de bebida ao día - 50 ml por hora ou 200 ml 6 veces ao día. Auga alcalina permitida (Narzan, Essentuki-17, Borjomi) - un grolo varias veces ao día. A auga está excluída con ataques de vómitos, náuseas.
- Nutrición fraccional: en pequenas porcións ata 7 veces un puré, os alimentos líquidos ricos en carbohidratos, que son os máis débiles estimulan o páncreas. Amósanse sopas de cereais de leite e cereais sen manteiga, azucre, caldo de arroz, cenoria, puré de patacas, xelea de mazá sen azucre, produtos lácteos sen graxa. O tamaño da porción debe ser de 2-3 culleres de sopa.
- Durante os próximos 14 días, as porcións aumentan gradualmente ata os 200-300 gramos de comida. Os alimentos prepáranse sen sal, azucre, de forma líquida e puré.
- O paciente é transferido a unha dieta nº 5p. Está composto por alimentos cocidos, cocidos e cocidos.

O tratamento da pancreatite crónica no estadio agudo debe ir acompañado da exclusión de produtos que provocan unha secreción copiosa de zume gástrico: encurtidos, adobos, especias, caldos fritos e aceitosos, así como caldos fortes. Quedan excluídas todas as graxas de porco, cordeiro, oca e pato, agás os aceites vexetais lixeiros.
Medicina popular
Isto pode ser decoccións de plantas e taxas, tinturas de alcol, incluíndo salvia, Ajenjo, inmortela, cola de cabalo, avea, herba de San Xoán e outras herbas.
É importante lembrar que a medicina tradicional non é unha panacea: pode axudar a mellorar o estado, pero non curalo. Calquera uso de herbas debe acordarse co médico e usalo só con medicamentos e dieta.
Prevención
Inclúe:
- facer dieta e manter un peso saudable,
- deixar os malos hábitos: fumar e alcohol,
- medicamentos regulares prescritos polo seu médico
- visitas a balnearios e augas curativas por consello dun médico.
Estas accións axudarán a evitar outra exacerbación.
Primeiros auxilios
Se a pancreatite empeora, os primeiros auxilios adecuados diminuirán o desenvolvemento e aliviarán a afección.
A axuda é:
- Rexeitar calquera alimento. Cada media hora, necesitas beber 50 ml de auga quieta para deter a produción de enzimas.

- Asegurando un descanso completo, preferentemente unha posición horizontal ou sentada, inclinada cara adiante. Tamén se debe eliminar a roupa próxima, especialmente se fai presión sobre o estómago.
- Asegurar a respiración adecuada: respiracións pouco profundas con respiración intermitente.
- Se queres vomitar, chámao artificialmente premendo na lingua.
- Tomando 0,8 mg de No-Shpa, Drotaverina ou Papaverina, tamén pode disolver un comprimido de nitroglicerina baixo a lingua. Se é posible, paga a pena substituír a inxestión de comprimidos por inxección intramuscular: 2 ml de No-Shpa, unha solución do 2% de clorhidrato de Papaverina ou unha solución do 0,2% de hidrotartrato de Platifillina. Ademais, pode introducir 2 ml dunha solución ao 1% de difenhidramina ou 1 ml dunha solución ao sulfato de atropina ao 0,1%. As inxeccións son máis rendibles: non afectan o estómago, pero entran inmediatamente no torrente sanguíneo.
O que está prohibido facer na casa:
- Aplique frío, xa que isto provocará vasoconstricción e calambres.
- Dar analxésicos (por exemplo, "Analgin", "Spazmalgon"), xa que o seu efecto complicará o diagnóstico.
- Dálle encimas (por exemplo, Mezim, Festal), xa que só agravarán a situación.
- Enxágüe ti o estómago. Só se permite inducir vómitos se o paciente está moi enfermo.
A exacerbación da pancreatite é unha condición extremadamente perigosa caracterizada pola dor e o envelenamento do corpo por toxinas. En tal caso, é necesario consultar un médico o antes posible e comezar o tratamento, e antes diso aplíquese o primeiro auxilio.
Características do tratamento da exacerbación
Unha recaída de pancreatite considérase unha condición bastante grave, pero normalmente non se require cirurxía. Non obstante, deixar a enfermidade sen tratamento está estrictamente prohibido, xa que existe o risco dun trastorno dixestivo grave.
Como tratar a enfermidade, o médico asistente contará. Normalmente, a terapia está dirixida a reducir a secreción do páncreas, suprimir a dor, previr complicacións e usar encimas.
Para reducir a secreción pancreática, indícase unha dieta especial. Implica unha redución na inxestión de graxas, alimentos picantes, bebidas alcohólicas e produtos lácteos. Os médicos tamén prescriben algúns medicamentos:
- significa reducir a secreción do estómago,
- substancias para suprimir a actividade enzimática do páncreas,
- fármacos antiespasmódicos para reducir a presión nos condutos.
Con unha recaída de pancreatite, a principal tarefa é reducir a gravidade do proceso inflamatorio e a presión dentro dos condutos. Para isto, móstrase descanso secretario. Conséguese a través da dieta. Nos primeiros 2 días, o xaxún aplícase, despois do cal o paciente pasa á dieta nº 5 segundo Pevzner.
Para eliminar a dor, úsanse analxésicos, antiespasmódicos, enzimas, procinéticas. Coa steatorrea, na que hai unha perda de graxa superior a 15 g diarias, diarrea e perda de peso, substitúese unha función de órgano exocrino.

Fisioterapia
A pancreatite exacerbada require o uso de medicamentos antisecretores. Para este propósito, usa bloqueadores de histamina H2, como famotidina e ranitidina, así como inhibidores da bomba de protóns - rabeprazol, omeprazol.

Para facer fronte a unha recaída da enfermidade, o uso frecuente e fraccionado de antiácidos está incluído no réxime de tratamento da pancreatite pancreática con exacerbación. O seu médico pode prescribir maalox ou alfogel. Nalgúns casos é necesaria a supresión da secreción dun órgano ou a actividade dos seus encimas. Para iso, necesitas axentes antienzimas (por exemplo, gordoks ou contrycal).
Para xestionar a dor, use as seguintes categorías de fondos:
- anticolinérxicos - metacina, atropina,
- analxésicos non estupefacientes - analgin, ketorolac,
- antiespasmódicos - no-shpa, papaverina,
- substancias combinadas - baralxina,
- analxésicos opioides - meperidina, tramadol.
Para reducir os síntomas dispepticos e a insuficiencia secretora, úsanse preparados enzimáticos - creón ou cancitrado. Para combater a motilidade prexudicada, pode usar procinética - cisapride ou motilium.
Características da dieta
No primeiro día cunha exacerbación do proceso inflamatorio, a nutrición enteral debe estar completamente excluída ou limitada. Despois de deter o proceso agudo, móstranse os pratos máis afortunados. O menú pode conter estes produtos:
- sopas vexetarianas de verduras reladas,
- lácteos baixos en graxa
- puré de verduras
- verduras asadas
- froitos non ácidos
- mousse, gelatina, xelea,
- té débil
- caldo de rosa.

Posteriormente, a dieta pode ampliarse gradualmente, non obstante, están prohibidas as escabeche, pratos fritos e picantes, adobos, carnes afumadas. Todos os alimentos deben ser o máis suaves posibles para evitar a irritación do órgano afectado.

 Como baixar a proxesterona en mulleres con taxas elevadas? Lea algunha información útil.
Como baixar a proxesterona en mulleres con taxas elevadas? Lea algunha información útil. Coñece a norma de testosterona gratuíta en homes por idade, así como as razóns para a desviación dos niveis hormonais.
Coñece a norma de testosterona gratuíta en homes por idade, así como as razóns para a desviación dos niveis hormonais.