Insulinas de longa duración: nomes, prezo, análogos dos medicamentos

Se o páncreas dunha persoa, durante unha comida, produce unha cantidade insuficiente de insulina hormonal necesaria para a absorción de glicosa, o corpo necesita axuda.
Como podo axudarche? Pode axudar mantendo un medicamento curto de insulina para que a concentración desexada coincida co aumento do máximo de glicosa durante as comidas.
Que é a insulina de acción curta? Cales son os análogos e tipos?
Tipos de insulina
A industria farmacéutica proporciona aos pacientes non só unha serie de insulina corta e ultrahort, senón tamén unha enxeñería xenética humana, animal, de acción longa e intermedia.
Para o tratamento do primeiro e segundo tipo de diabetes mellitus, os endocrinólogos prescriben aos pacientes, segundo a forma, o estadio da enfermidade, diferentes tipos de fármacos, caracterizados pola duración da exposición, inicio e actividade máxima.
Feito interesante: por primeira vez, en 1921, a insulina illouse do páncreas do gando vacún. O mes de xaneiro seguinte estivo marcado polo inicio dos ensaios clínicos da hormona en humanos. En 1923, este maior logro de químicos foi galardoado co premio Nobel.
Tipos de insulina e seu mecanismo de acción (táboa):
| Especie | Drogas (nomes comerciais) | Mecanismo, aplicación |
| Insulina de acción ultra curta | ApidraNovorpidHumalog | A insulina por ultrasóns inxéctase no estómago antes de comer, xa que responde inmediatamente a un aumento da glicosa no sangue.A insulina por ultrasonido pode administrarse inmediatamente despois de comer |
| Insulina de acción curta | Actrapid NM, Insuman GT, Humulin Regular | Insulina rápida ou sinxela (curta). Parece unha solución clara. Eficaz en 20-40 minutos |
| Insulina de longa acción | Levemire, Lantus | Os preparados de insulina de acción longa non teñen un pico na actividade, actúanse despois dunha hora ou dúas, adminístranse 1-2 veces ao día. O mecanismo de acción é similar ao humano natural |
| Insulina media | Actrafan, Insulong, Cinta, Semilente, Protafan, Humulin NPH | Un medicamento de acción media admite o nivel fisiolóxico de glicosa no sangue. Prescríbese dúas veces ao día, a acción despois da inxección - despois dunha a tres horas |
| Combinado | Novolin, Humulin, novólogo | Na ampolla ou xeringa, a pluma indica que insulina está incluída. Comeza a actuar en 10-20 minutos, necesitas apuñalar dúas veces ao día antes de comer |
Como determinar cando administrar, que doses, variedades de preparados de insulina? Só un endocrinólogo pode responder a esta pregunta. Non se auto-medicar en ningún caso.
Características da acción da insulina curta
Un corpo sa produce unha hormona, sempre nas células beta do illote do páncreas de Langerhans. A síntese hormonal deteriorada provoca un mal funcionamento, un trastorno metabólico en case todos os sistemas do corpo e o desenvolvemento da diabetes. Nas fases iniciais do desenvolvemento da enfermidade, os pacientes adoitan receitarse insulinas de acción curta.
A insulina curta é relevante cando hai un aumento do nivel de azucre despois de comer:
- A insulina curta ten un comezo lento (de 20 a 40 minutos), polo que debe pasar un certo período de tempo entre a inxección da hormona e a comida.
- A cantidade de alimento que se debe comer despois de que se administrou insulina rápida debería ser apropiada para a dose do medicamento. En ningún caso debes cambiar a cantidade recomendada de inxestión de alimentos. Máis comida pode levar a hiperglicemia, menos a hipoglucemia.
- A introdución de insulina de acción curta require lanches - despois de 2-3 horas hai un pico na acción da droga, polo que o corpo necesita hidratos de carbono.
Atención: o tempo para calcular o tempo e a dose é indicativo: os pacientes teñen as súas propias características individuais do corpo.Polo tanto, a dose e o tempo son determinados polo endocrinólogo individualmente para cada paciente.
As inxeccións deben administrarse só cunha xeringa de insulina estéril e só nun momento específico. A droga adminístrase de forma subcutánea, ás veces intramuscular. Só o sitio de inxección pode cambiar lixeiramente, o que non é necesario masaxe despois da inxección, de xeito que o medicamento flúa fluído cara ao sangue.
É moi importante que o paciente non traslade ao médico asistente o proceso de seguimento constante do medicamento, el mesmo controla a súa dieta e estilo de vida.
Moitas veces, os endocrinólogos prescriben insulina rápida e á vez prolongada (media) ao mesmo tempo:
- a insulina rápida responde rapidamente á inxestión de azucres,
- a droga de liberación sostida mantén un certo nivel de hormona no torrente sanguíneo.
Como calcular de xeito independente o tempo da droga
Para iso, calcula o tempo no que o nivel de glicosa no sangue chega a ser o máis alto (un salto na glicosa):
- precisas introducir a dose do medicamento 45 minutos antes de comer,
- supervisar os niveis de glicosa cada cinco minutos,
- se o nivel de glicosa baixou 0,3 mmol, cómpre inmediatamente comer.
A administración correctamente calculada da hormona leva ao tratamento eficaz da diabetes mellitus e á prevención de complicacións. A dose de preparados de insulina para adultos é de 8 piezas a 24 pezas, para nenos - non máis de 8 piezas por día.
Contraindicacións
Como calquera medicamento, a insulina rápida ten contraindicacións e efectos secundarios.
Non está prescrito para tales enfermidades:
- hepatite, úlceras do duodeno e estómago,
- nefrolitiasis, xade,
- algúns defectos cardíacos.
As reaccións adversas maniféstanse en violación da dosificación: debilidade grave, sudoración aumentada, salivación, palpitacións, hai convulsións con perda de consciencia, coma.
Analóxicos curtos de insulina
Como non confundirse cos nomes de medicamentos similares nunha farmacia? A insulina de acción rápida, humana ou os seus análogos, é intercambiable:
| Nomes de insulina | Formulario de liberación (inxección por 100 UI / ml) | País | Prezos (RUB) |
| Actrapid NM | Botella de 10ml | Dinamarca | 278–475 |
| Actrapid NM | Botella de 40 UI / ml 10 ml | Dinamarca, India | 380 |
| Penfill NM Actrapid | Cartucho de vidro de 3ml | Dinamarca | 820–1019 |
| Apidra | Cartucho de vidro de 3ml | Alemaña | 1880–2346 |
| Apidra Solostar | 3ml, cartucho de vidro nunha xeringa | Alemaña | 1840–2346 |
| Biosulina P | Cartucho de vidro de 3ml | India | 972–1370 |
| Biosulina P | Botella de 10ml | India | 442–611 |
| Gensulina r | Botella de 10ml | Polonia | 560–625 |
| Gensulina r | Cartucho de vidro de 3ml | Polonia | 426–1212 |
| Insuman Rapid GT | Cartucho de vidro de 3ml | Alemaña | 653–1504 |
| Insuman Rapid GT | Botella de 5 ml | Alemaña | 1162–1570 |
| Penfill Novorapide | Cartucho de vidro de 3ml | Dinamarca | 1276–1769 |
| Novorapid Flexpen | 3ml, cartucho de vidro nunha xeringa | Dinamarca | 1499–1921 |
| Rinsulina P | Botella de 40 UI / ml 10 ml | Rusia | non |
| Rosinsulina P | Botella de 5 ml | Rusia | non |
| Humalogo | Cartucho de vidro de 3ml | Francia | 1395–2000 |
| Humulina Regular | Cartucho de vidro de 3ml | Francia | 800–1574 |
| Humulina Regular | Botella de 10ml | Francia, EUA | 462–641 |
Conclusión
A insulina curta é un medicamento prescrito por un endocrinólogo para tratar a diabetes.
Para que o tratamento sexa eficaz e non prexudicial en forma de hipoxiglicemia, adhírese estrictamente á dose, tempo de administración, réxime de alimentos. Substitúe a droga por análogos só despois de consultar a un médico.
É moi importante comprobar de forma independente o nivel de glicosa no sangue, facer probas periódicamente, axustar as medidas preventivas e de tratamento.
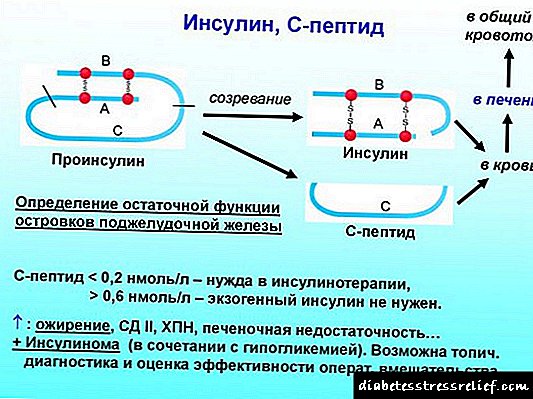
Insulina: preparados comerciais de insulina e análogos da insulina humana

 01 de marzo de 2011 Índice:
01 de marzo de 2011 Índice:
2. Edificio
3. Educación e secreción
4. A acción da insulina
5. Clearance da insulina
6. Regulación da glicosa no sangue
7. Enfermidades asociadas á acción da insulina8. Preparados para a insulina comercial e análogos da insulina humana
En anos anteriores, a concentración de insulina nos preparados comerciais foi de 40 UI / ml. Co paso do tempo, a concentración aumentouse a 100 U / ml.Preparados modernos de insulina comercial: conteñen 100 UI / ml, pero é mellor comprobalo examinando a etiqueta.
A continuación móstrase unha lista moi afastada de todos os preparados de insulina: a maioría das insulinas que saíron á produción e afundíronse no esquecemento son deliberadamente omitidas. Só os principais fabricantes mundiais están indicados.
Por exemplo, a produción de Darnitsa produce insulinas baixo a marca Indar repetindo Insuman, a compañía Farmak toma insulina Lilli como base, etc.
Ao escribir esta sección, empregamos información das empresas fabricantes de insulina e a sección "Preparados para insulina" escrita por cand. cariño Ciencias I. Yu. Demidova.
Insulina simple ou cristalina
Comezamos a revisión deste preparado para a preparación de insulina comercial xa que estes son os primeiros fármacos obtidos artificialmente. Eliminamos deliberadamente os preparativos descontinuados e presentamos modernos, altamente purificados, incluíndo semisintéticos, completamente idénticos á insulina humana.
- inicio - despois de 15 ... 20 minutos desde o momento da administración subcutánea,
- duración total da acción - 6 ... 8 horas.
- Actrapid MP: carne de porco, monópica
- Actrapid MC: carne de porco, de un só compoñente
- Actrapid HM - humano, monocomponent, semisintético
- Humulina Regular: humano, monocomponent, semisintético
- Insuman Rapid HM - humano, monocomponent, semisintético
Grupo de insulina Surfen a medio prazo
Un grupo moi especial de fármacos para a insulina porcina con pH ácido. A droga administrábase tres veces ao día cun intervalo de 8 horas. Posteriormente, as insulinas "ácidas" foron criticadas e perseguidas - substituídas por medicamentos modernos de acción curta e prolongada. Con todo, a moitos pacientes gustoulle a droga e aínda o recordan con nostalxia.
- inicio - despois de 1 ... 1,5 horas desde o momento da administración subcutánea,
- a duración total da acción é de 10 ... 12 horas.
- Insulina B - coñecida como insulina de Berlín. Fóra de produción.
- Tamén se interrompeu a monosurfinsulina producida na URSS.
Insulinas de longa acción, NPH
O grupo de insulinas NPH - nomeado polo autor "Neutral Protamine Hagedorn", tamén coñecido como PDI, na literatura científica en lingua rusa da URSS. Podes atopar o nome anterior "Isofan".
A insulina NPH obtense engadindo proteína tampón de fosfato e proteína a unha solución de insulina cristalina para manter un pH de 7,2. O primeiro intento de imitar a secreción basal de insulina.
Entendíase que dúas inxeccións de insulina de acción curta compensan o aumento dos niveis de azucre no sangue despois do almorzo e a cea, e unha única inxección de NPH proporcionará a secreción basal e compensará o aumento do xantar no azucre no sangue. A droga non saía a diario.
Pero calquera desvantaxe pódese converter nunha vantaxe: as empresas preparaban mesturas preparadas e recomendaban inxectar insulina dúas veces ao día en vez dun réxime intensivo con 4-5 inxeccións ao día.
- inicio - despois de 2 ... 4 horas desde o momento da administración subcutánea,
- a duración total da acción é de 16 ... 18 horas.
- Protaphane MP - Porco, Monopic
- Protaphane MC: carne de porco, de un só compoñente
- Protaphane HM - humano, monocomponent, semisintético
- Humulina NPH: humano, monocomponent, semisintético
- Insuman Basal HM - humano, monocomponent, semisintético
Fixáronse premezclas de insulina de acción curta e NPH
Os fabricantes de insulina crearon mesturas listas de preparados de insulina para o manexo de pacientes con diabetes mellitus no réxime de dúas inxeccións ao día. Vexa a sección "Terapia con insulina" para obter máis detalles.
Non obstante, non son axeitados para todos - unha confirmación indirecta é a presenza de varias variantes de mesturas dentro dunha mesma empresa fabricante e a ausencia case completa de medicamentos deste grupo no mercado farmacéutico.
Perfil de acción: depende da composición da mestura: canto maior sexa a porcentaxe de insulina cristalina, máis forte e máis curto é o efecto da mestura e viceversa.
Na práctica, a mestura 30/70 ten "raíz", ás veces úsase en lugar de insulina NPH ou combinada cun "formigueo" de insulina de acción curta antes do xantar.
Curiosamente, a mestura de "fiftififti" non é amada pola maioría dos endocrinólogos e pacientes: moitas veces leva á hipoglucemia.
- Mixtard HM 10/90 - mestura preparada Actrapid HM - 10% / Protaphane HM - 90%
- Mixtard HM 20/80 - Actrapid HM preparado - 20% / Protaphane HM - 80%
- Mixtard HM 30/70 - mestura preparada Actrapid HM - 30% / Protaphane HM - 70%
- Mixtard HM 40/60 - Actrapid HM preparado - 40% / Protaphane HM - 60%
- Mixtard HM 50/50 - Actrapid HM preparado - 50% / Protaphane HM - 50%
- Humulina M1: a mestura acabada Humulina Regular - 10% / Humulina NPH - 90%
- Humulin M2 - Humulina preparado para regular - 20% / Humulina NPH - 80%
- Humulina M3: a mestura acabada Humulina Regular - 30% / Humulina NPH - 70%
- Insuman Comb 15/85 - preparado preparado Insuman Rapid HM - 15% / Insuman Basal HM - 85%
- Insuman Comb 25/75 - a mestura acabada Insuman Rapid HM - 25% / Insuman Basal HM - 75%
- Insuman Comb 50/50 - preparado para preparar Insuman Rapid HM - 50% / Insuman Basal HM - 50%
Actuación estupenda
Este grupo de medicamentos adminístrase unha vez ao día e está deseñado exclusivamente para persoas con diabetes mellitus tipo 2. A principal característica patolóxica da diabetes tipo 2 é a resistencia á insulina.
Para superalo é necesario manter unha concentración constantemente elevada de insulina no sangue.
Os fármacos son especialmente convenientes para pacientes solteiros anciáns, con deficiencias visuais, que unha enfermeira administra na casa con insulina.
- inicio - "Ultralent": despois das 6 ... 8 horas desde o momento da administración subcutánea,
- "pico" - 16 ... 20 horas,
- a duración total da acción é de 24 ... 36 horas.
- Ultralente - porco, neutro
- Humulina U - monocomponente xenético humano, semisintético
- Ultratard HM: monocomponente de enxeñería xenética humana semi-sintética
Análogos de insulina humana de acción curta
Estas son variantes da secuencia de aminoácidos na cadea B da insulina humana natural obtida por enxeñaría xenética. Deseñado para a acción o máis preto posible do perfil natural das preparacións de insulina comercial administradas dende o exterior.
A vantaxe é un inicio precoz da acción e a ausencia dun aumento repetido da concentración dúas horas despois da inxección, o que requiriu a inxestión adicional de alimentos.
Ata o momento, Humalog superou ensaios clínicos: hai máis de 10 anos no mercado farmacéutico, está preto de completar os ensaios clínicos de Novorapid e Epidera está no comezo da viaxe.
- inicio - despois de 10 ... 20 minutos desde o momento da administración subcutánea,
- duración total da acción - 3 ... 5 horas.
- Humalog - Humalog, Liz-Pro Insulina
- NovoRapid - Novorapid, Insulina Aspart
- Apidra - ao contrario das regras, o fabricante le: "Epidera" - Glulizina de insulina
Análogos de insulina humana de acción longa
Deseñado para o bloqueo de insulina a longo prazo das células alfa pancreáticas, secretando un antagonista directo da insulina, o hormono glucagón. Contribuír á síntese de glicóxeno no fígado e nos músculos.
A duración de acción declarada é de 24 horas. Ata a data, ningún dos fármacos deste grupo completou ensaios clínicos.
O máis próximo ao prazo para os ensaios clínicos de dez anos está Lantus, que apareceu no mercado por primeira vez.
- comezando - a través? minutos desde o momento da administración subcutánea,
- "pico" - ausente, a concentración mantense ao mesmo nivel,
- duración total da acción - ata 24 horas.
- Lantus - Lantus, insulina Glargin obtívose por modificación: substitución do aminoácido Asparagine por glicina na cadea A e adición de dúas Argininas á cadea B - a diferenza de todas as insulinas de acción prolongada, está dispoñible como inxección e non suspensión. O único medicamento que hoxe confirma a duración da acción 24 horas.
- Levemir - Levemir, insulina Detemir. Segundo os informes, ás veces hai necesidade de dúas inxeccións ao día.
Análogos de insulina humana previamente mesturados
A aparición de tales mesturas preparadas desde o punto de vista da práctica da insulinoterapia non está completamente clara. Probablemente o fabricante intente nivelar a duración insuficiente do análogo "diario" sen pico de insulina humana.
- Novomix 30 - 30% da insulina humana análogo da acción ultrahort da insulina Aspart / 70% da insulina protexida Aspart.
- Humalog M25 - 25% Liz-Pro Ultra insulina humana de acción curta Analóxica / 75% Liz-Pro insulina protexida
- Humalog M50 - 50% Liz-Pro insulina de acción ultra-curta Analóxica / 50% Liz-Pro insulina protexida
Insulina Glargin: como usar unha pluma de xiringa, as instrucións especiais son máis baratos e as críticas


Un médico con diabetes mellite adoita prescribir Lantus, un análogo da insulina humana producido por cepas de bacterias obtidas mediante métodos de enxeñaría xenética.
O líquido incoloro é un axente hormonal con efecto duradeiro.
A solución de insulina glargina é un xeito eficaz de evitar a hiperglicemia, inclúe plumas de inxección fáciles de usar cunha pequena agulla.
Que é Lantus
A droga é unha insulina de longa acción. Lantus é o nome comercial común para a glargina fabricada por Sanofi-Aventis. O medicamento úsase como substituto da insulina humana endóxena na diabetes.
O propósito da droga é a regulación do metabolismo da glicosa. Lantus ven en cartuchos de vidro colocados en xeringas desbotables. Dentro do paquete - 5 pezas, a xeringa ten 100 UI de sustancia activa, 3 mililitros de líquido.
A droga tamén ten outros nomes comerciais, como Tujeo SoloStar e Lantus SoloStar.
A acidez da droga permítelle formar microprecipitación, secretando glargina en pequenas porcións durante moito tempo.
A glargina entra nun ligamento con receptores de insulina, ao tempo que demostra propiedades extremadamente próximas á insulina natural humana e produce un efecto correspondente.
A droga ten un efecto positivo no nivel de glicosa no sangue e na súa absorción por tecidos graxos e músculos esqueléticos. A absorción retardada permítelle ter un efecto duradeiro.
O fármaco inhibe a formación de glicosa no fígado (gluconeoxénese), lipólise en adipocitos, aumenta a cantidade de proteína sintetizada. Glargin pódese tomar unha vez ao día. Comeza a actuar unha hora despois da inxección, alcanza a forza máxima despois das 29 horas. Insulin Lantus, ademais da glargina, inclúe os seguintes compoñentes auxiliares:
- metacresol
- cloruro de cinc
- hidróxido de sodio
- glicerol
- ácido clorhídrico
- auga.
Indicacións de uso
A insulinoterapia é necesaria para manter a saúde dos pacientes con diabetes. Os pacientes con este diagnóstico requiren o uso de medicamentos hormonais para regular o metabolismo da glicosa. O uso de Glargin debe ser prescrito por un especialista segundo os resultados do exame. O uso independente dela pode ter resultados indesexables, especialmente para adolescentes ou nenos pequenos.
O medicamento Lantus é inxectado no tecido subcutáneo unha vez ao día con observancia exacta do tempo de inxección. Un especialista deberá determinar a cantidade de sustancia administrada eo tempo ideal para a inxección.
Unha inxección de insulina faise na zona da coxa, onde o medicamento será absorbido uniformemente e lentamente. Outros lugares para a administración de Lantus son as nádegas, a rexión deltoide do ombreiro e a parede abdominal anterior.
Antes de introducir a graxa subcutánea, o medicamento debe quentarse a temperatura ambiente.
É recomendable que inxecte insulina en varias partes da área seleccionada para evitar tal como a lipodistrofia. Lantus úsase tanto de forma independente como en insulina de acción curta.
En presenza de diabetes mellitus tipo 2, a hormona úsase en combinación con axentes hipoglucémicos orais.
Ao cambiar o réxime de tratamento, é necesario axustar a norma diaria da insulina basal e outros medicamentos antidiabéticos.
Instrucións especiais
Lantus non é adecuado para a cetoacidosis diabética. A administración intravenosa de insulina é inaceptable, está chea de hipoglucemia grave.
Tamén pode ser causado polos seguintes factores: cambiar a outro fármaco, demasiada actividade física, inxestión de alimentos intempestiva, enfermidades que reducen a inxestión de insulina do corpo (problemas cos riles, fígado, pituitaria, glándula tiroide ou cortiza suprarrenal), conflito con outras drogas.
A presenza de anticorpos contra Lantus require un axuste da dose para previr a hiperglicemia.
Saltar as inxeccións de insulina, os erros na determinación da dosificación requirida adoitan provocar hiperglucemia e cetoacidosis diabética en pacientes con diabetes tipo 1.
Se ten problemas cos riles, fígado, glándula tiroides, enfermidade de Addison e máis de 65 anos, cambiar a glargine pode requirir axustar a dose de Lantus.
A necesidade de aumentar a dosificación pode xurdir con actividade física máis intensa, con infeccións ou corrección da dieta. En pacientes con insuficiencia hepática grave, a dose de Lantus adoita axustarse á baixa, xa que diminúe a capacidade de biotransformar a insulina. É inaceptable inxectar unha solución que perdeu transparencia.
Lantus durante o embarazo
Estudos sobre o uso de insulina Lantus non revelaron un perigo inmediato para o feto. As mulleres que teñen un bebé teñen que ser extremadamente coidadosas, vixiando con atención a concentración de azucre no sangue.
O corpo feminino no primeiro trimestre do embarazo necesita menos insulina. Despois do parto, a situación con el normalízase, pero ás veces existe o perigo de hipoglucemia.
Seguir coidadosamente os niveis de azucre durante todo o período de lactación.
Interacción farmacolóxica
O compoñente hormonal de Lantus interactúa activamente cos inhibidores da MAO e axentes hipoglucémicos orais, así como inhibidores da ACE, fibratos, Pentoxifilina, Disopiramida, Fluoxetina e algúns outros fármacos que potencian o seu efecto. O efecto hipoglucémico da insulina diminúe co uso simultáneo de diuréticos, diazoxido e danazol. O mesmo efecto obsérvase no caso das hormonas estróxenas. A insulina Lantus con Pentamidina pode provocar hipoglucemia.
Efectos secundarios
A maioría dos efectos secundarios de Glargin están relacionados cos cambios que provoca no metabolismo dos carbohidratos. Cando a dose de Lantus supera a necesidade de insulina do corpo, a hipoglucemia desenvólvese, o que leva a danos no sistema nervioso. É importante controlar os efectos secundarios, incluíndo:
- condicións hipoglucémicas
- aumento da suor
- palpitacións cardíacas,
- os cambios de humor súbitos
- fame severa
- calambres, conciencia prexudicada,
- hinchazón, hiperemia, lipodistrofia, molestias na zona de inxección,
- Edema de Quincke, espasmos bronquiales, urticaria,
- deficiencia visual temporal, retinopatía diabética.
Condicións de venda e almacenamento
Glargin está dispoñible en farmacias só con receita médica. Os paquetes con insulina deberán almacenarse a unha temperatura de polo menos dous e non superior a oito graos centígrados.
Pode manter cartuchos dentro do frigorífico, pero asegúrese de que non entran en contacto coa comida ou a parede do conxelador.
A insulina non debe conxelarse e estar exposta á luz solar directa. Manter a Lantus fóra do alcance dos nenos.
A industria farmacéutica mundial produce un gran número de análogos da droga.
Con moita atención ás recomendacións do médico, a dose de insulina prescrita por el parece ser posible escoller un substituto por conta propia.
A elección debería facerse con medicamentos xaponeses, americanos e europeos, pero é mellor consultar un endocrinólogo antes de tomar. Os análogos de Lantus na composición inclúen:
- Tujeo SoloStar.
- Lantus SoloStar.
Análogos do efecto terapéutico (fármacos para o tratamento da diabetes mellitus dependente da insulina):
- Actrapid
- Anvistat
- Apidra
- B. insulina
- Berlinulin,
- Biosulina
- Glicformina
- Depósito insulina C,
- Dibikor
- Iletin
O prezo da insulina Glargin
O Lantus obtense a miúdo de xeito gratuíto, con receita por parte dun endocrinólogo. Se o paciente se ve obrigado a mercar o medicamento, terá que dar unha media de tres a cinco mil rublos nas farmacias de Moscova, o custo da insulina lantus depende do número de xeringas.
| Nome da droga | Custo, en rublos |
| Lantus SoloStar | 3400-4000 |
| Tujo SoloStar | 3200-5300 |
Insulinas de acción curta

En farmacoloxía, as insulinas son hormonas especiais que permiten regular o nivel de glicosa no sangue. A industria farmacolóxica moderna, estes medicamentos son producidos nunha enorme variedade.
Diferéncianse polo tipo de penso, os métodos de preparación e a duración da acción. Especialmente popular é a insulina de acción curta.
Esta droga está destinada principalmente ao alivio rápido dos picos alimentarios, pero tamén se pode usar no tratamento combinado da diabetes.
Insulinas de longa duración: nomes, prezo, análogos dos medicamentos. Tipos de insulina e a súa acción
A insulina é unha hormona producida polas células endocrinas do páncreas. A súa tarefa principal é manter o equilibrio de carbohidratos.
Os preparados de insulina son prescritos para a diabetes. Esta condición caracterízase por unha secreción inadecuada da hormona ou por unha violación da súa acción nos tecidos periféricos. Os medicamentos difiren na estrutura química e a duración do efecto. As formas curtas úsanse para reducir o azucre inxerido cos alimentos.
Indicacións para cita
A insulina prescríbese para normalizar os niveis de glicosa no sangue en varios tipos de diabetes. As indicacións para o uso da hormona son as seguintes formas da enfermidade:
- A diabetes tipo 1 asociada a danos autoinmunes ás células endocrinas e ao desenvolvemento dunha deficiencia hormonal absoluta,
- Tipo 2, que se caracteriza por unha falta relativa de insulina debido a un defecto na súa síntese ou unha diminución da sensibilidade dos tecidos periféricos á súa acción,
- diabetes gestacional en mulleres embarazadas
- a forma pancreática da enfermidade, que é o resultado da pancreatite aguda ou crónica,
- tipos de patoloxía non inmune - síndromes de Wolfram, Rogers, MODY 5, diabetes neonatal e outros.
Ademais do efecto de redución do azucre, os preparados de insulina teñen un efecto anabólico - promoven o crecemento muscular e a renovación ósea. Esta propiedade úsase a miúdo no culturismo. Non obstante, nas instrucións oficiais de uso non se rexistra esta indicación e a administración da hormona a unha persoa sa ameaza cunha forte caída de glicosa en sangue - hipoglucemia. Tal condición pode ir acompañada de perda de coñecemento ata o desenvolvemento de coma e morte.
Tipos de preparados de insulina
Dependendo do método de produción, illanse os preparados deseñados xenéticamente e os análogos humanos. O efecto farmacolóxico destes últimos é máis fisiolóxico, xa que a estrutura química destas substancias é idéntica á insulina humana. Todas as drogas difiren na duración da acción.
Durante o día, a hormona entra no sangue a diferentes velocidades.A súa secreción basal permítelle manter unha concentración estable de azucre independentemente da inxestión de alimentos. A liberación de insulina estimulada prodúcese durante as comidas. Neste caso, redúcese o nivel de glicosa que entra no corpo cos alimentos que conteñen hidratos de carbono. Con diabetes, estes mecanismos son interrumpidos, o que leva a consecuencias negativas. Por iso, un dos principios para tratar a enfermidade é restaurar o ritmo correcto de liberación hormonal no sangue.

Secreción fisiolóxica de insulina
As insulinas de acción curta úsanse para imitar a secreción hormonal estimulada asociada á inxestión de alimentos. Medicamentos de soporte a nivel de fondo con acción a longo prazo.
A diferenza das drogas de alta velocidade, úsanse formas estendidas independentemente da comida.
A clasificación da insulina preséntase na táboa:
Caracterización das formas prandiais
As insulinas prandiais son prescritas para corrixir a glicosa despois de comer. Son curtos e de ultrasóns e úsanse 3 veces ao día antes das comidas principais. Tamén se usan para reducir os niveis altos de azucre e manter a secreción de hormonas de fondo con bombas de insulina.
Os medicamentos difiren no momento do inicio da acción e a duración do efecto.
As características dos preparativos curtos e ultrahort preséntanse na táboa:
Método de aplicación e cálculo de dose
A insulina dispón das farmacias só por receita médica. Antes de usar o medicamento, debes familiarizarse co método de uso descrito nas instrucións.
Os medicamentos son producidos en forma de solucións que se inxectan no tecido subcutáneo. Antes dunha inxección de insulina prandial, a concentración de glicosa mídese usando un glucómetro. Se o nivel de azucre está preto da norma establecida para o paciente, entón úsanse formas curtas 20-30 minutos antes das comidas e as ultra-curtas inmediatamente antes das comidas. Se o indicador supera os valores aceptables, o tempo entre a inxección e a comida aumenta.

Solución de cartucho de insulina
A dose de medicamentos mídese en unidades (UNIDADES). Non é fixo e calcúlase por separado antes do almorzo, xantar e cea. Ao determinar a dosificación do medicamento, hai que ter en conta o nivel de azucre antes das comidas e a cantidade de hidratos de carbono que o paciente planea consumir.
Para maior comodidade, usa o concepto de unidade de pan (XE). 1 XU contén 12-15 gramos de carbohidratos. As características da maioría dos produtos preséntanse en táboas especiais.
Crese que 1 unidade de insulina reduce os niveis de azucre en 2,2 mmol / L. Tamén hai unha preparación aproximada de 1 XE durante todo o día. A partir destes datos, é fácil calcular a dose de medicamento para cada comida.
Necesidade estimada de insulina en 1 XE:
Supoña que unha persoa con diabetes ten 8,8 mmol / L de glicosa sanguínea en xaxún pola mañá cun estómago baleiro (para un obxectivo individual, 6,5 mmol / L), e que pensa comer 4 XE para o almorzo. A diferenza entre o indicador óptimo e o real é de 2,3 mmol / L (8,8 - 6,5). Para reducir o azucre á normalidade sen ter en conta os alimentos, é necesario 1 UNIDADE de insulina e con 4 XE, 6 outras UNIDADES do medicamento (1,5 UNIDADES * 4 XE) son necesarias. Entón, antes de comer, o paciente debe introducir 7 unidades dun medicamento prandial (1 unidade + 6 unidades).
Para os pacientes que reciben insulina, non se precisa unha dieta baixa en carbohidratos. As excepcións son sobrepesas ou obesas. Recoméndase comer 11-17 XE por día. Con intenso esforzo físico, a cantidade de hidratos de carbono pode aumentar ata 20-25 XE.
Técnica de inxección
Os medicamentos de acción rápida prodúcense en botellas, cartuchos e plumas de xiringa preparadas. A solución é administrada con xeringas de insulina, plumas de xeringa e bombas especiais.
Un medicamento que non se usa debe estar no frigorífico. A ferramenta para uso diario almacénase a temperatura ambiente durante 1 mes.Antes da introdución da insulina, compróbase o seu nome, a patencia da agulla, avalíase a transparencia da solución e a data de caducidade.
Inxectanse formas prandiais no tecido subcutáneo do abdome. Nesta zona, a solución absorbe activamente e comeza a actuar rapidamente. O sitio de inxección nesta área cambia cada día.
Esta técnica permítelle evitar a lipodistrofia: complicación que se produce cando se produce unha violación da técnica do procedemento.
Cando se usa unha xeringa, é necesario verificar a concentración do medicamento indicado sobre ela e o frasco. Por regra xeral, é de 100 U / ml. Durante a administración do medicamento, fórmase un pliegue da pel, faise unha inxección nun ángulo de 45 graos.
NovoRapid Flexpen Pen para uso único
Existen varios tipos de plumas de xeringa:
- Preencher (listo para o seu uso) - Apidra SoloStar, Humalog QuickPen, Novorapid Flexpen. Unha vez finalizada a solución, hai que eliminar a pluma.
- Reutilizable, con cartucho de insulina substituíble: OptiPen Pro, OptiKlik, HumaPen Ergo 2, HumaPen Luxura, Biomatic Pen.

Pluma reutilizable para introducir un analóxico ultrahort Humalog - HumaPen Luxura
Antes de usalos, realízase unha proba coa que se valora a patencia da agulla. Para iso, gaña 3 unidades da droga e prema o pistón de disparo. Se na súa punta aparece unha pinga dunha solución, pode inxectar insulina. Se o resultado é negativo, a manipulación repítese 2 veces máis e a agulla cámbiase a outra nova. Cunha capa de graxa subcutánea bastante desenvolvida, a administración do axente realízase nun ángulo recto.

As bombas de insulina son dispositivos que admiten niveis basais e estimulados de secreción hormonal. Instalan cartuchos con análogos ultrashort. A inxestión periódica de pequenas concentracións da solución no tecido subcutáneo imita o fondo hormonal normal durante o día e a noite, e a introdución adicional do compoñente prandial reduce o azucre recibido dos alimentos.
Algúns dispositivos están equipados cun sistema que mide a glicosa no sangue. Todos os pacientes con bombas de insulina son adestrados para configuralos e xestionalos.
No tratamento da diabetes úsanse varios tipos de insulina, un deles é insulina longa ou de acción prolongada. A droga debe poder dosificar e controlar.
A insulina é un fármaco para a administración contra unha enfermidade diabética, cuxa inxección reduce a concentración de glicosa no sangue, aumentando a súa absorción por tecidos (fígado e músculos). Chámase insulina longa porque a duración da súa acción supera a doutras variantes do fármaco e iso require unha menor frecuencia de administración.
Acción de insulina longa
Exemplos de nomes de drogas:
- Lantus
- Insulina Ultralente,
- Insulina Ultralong,
- Insulina Ultratard,
- Levemir,
- Levulina,
- Humulín.
Dispoñible en forma de suspensións ou solucións para inxección.
A insulina de acción longa reduce a concentración de glicosa no sangue, aumenta a súa absorción por músculos e fígado, acelera a síntese de produtos proteicos e reduce a taxa de produción de glicosa por hepatocitos (células do fígado).
Se se calcula correctamente a cantidade de insulina de acción prolongada, a súa activación comeza 4 horas despois da inxección. O pico de eficiencia debe esperar despois de 8-20 horas (dependendo das características individuais da persoa e da cantidade de insulina inxectada). A actividade da insulina no corpo redúcese a cero despois das 28 horas despois da administración. As desviacións destes marcos de tempo reflicten as patoloxías externas e internas do corpo humano.
A administración subcutánea permite que a insulina permaneza algún tempo no tecido adiposo, o que contribúe a unha absorción lenta e gradual no sangue.
Indicacións para o uso de insulina longa
- A presenza de diabetes tipo 1.
- A presenza de diabetes tipo 2.
- Inmunidade a medicamentos orais para reducir a glicosa no plasma.
- Uso como terapia complexa.
- Operacións
- Diabetes gestacional en mulleres embarazadas.

Forma de solicitude
A cantidade de hormona administrada é determinada polo médico asistente individualmente para cada paciente. Podes calcular a dose só despois de consultar a un especialista e realizar probas de laboratorio.
Está prohibido axitar a insulina. Só é necesario desprazarse nas palmas antes da inxección. Isto contribúe á formación dunha composición homoxénea e ao quecemento uniforme simultáneo da medicina desde o calor das mans.
Despois da inxección, non retire inmediatamente a agulla. É necesario deixar uns segundos baixo a pel durante unha dose completa.
A corrección está suxeita á transición da insulina de orixe animal á humana. A dose é de novo seleccionada. Ademais, a transición dun tipo de insulina a outro debería ir acompañada dunha supervisión médica e dunha comprobación máis frecuente da concentración de azucre no sangue. Se a transición deu lugar a que a dose administrada supera as 100 unidades, o paciente debería ser enviado a un hospital.
Todas as preparacións de insulina adminístranse subcutaneamente e cada inxección posterior debe realizarse nun lugar diferente. Non se poden mesturar e diluír os preparados de insulina.

Calcula a insulina estendida
Para que o nivel de glicosa no sangue permaneza en cantidades normais durante todo o día, é necesario introducir unha dose de fondo de insulina ou unha dose básica. A base é unha insulina de duración media ou prolongada, que está deseñada para manter o azucre no sangue sen comer nin co estómago baleiro, como nunha persoa sa, a secreción basal.
Co funcionamento normal das células do páncreas nos humanos prodúcense 24-26 UI de insulina ao día. Isto é de aproximadamente 1 unidade por hora. Isto significa que a cantidade total de insulina é o nivel de insulina base ou extensivo que precisa ingresar.
Se se planifica a cirurxía, a fame, o estrés do plan emocional e físico, o nivel de insulina estendida necesaria debe duplicarse.
Proba de insulina base
É posible entender de forma independente se o nivel de base está correctamente seleccionado. Esta é a responsabilidade de todos os diabéticos, porque incluso a dosificación de insulina prescrita polo seu médico pode ser incorrecta para o seu caso particular. Polo tanto, segundo din, confía, pero comproba, especialmente se se relaciona directamente coa túa saúde e benestar.
Para facer probas, ten que escoller un día específico, é mellor que sexa un día de descanso, xa que é preciso controlar coidadosamente a glicosa. Entón, como pode comprobar se a dose correcta de insulina estendida é prescrita para vostede.
- Non coma durante 5 horas.
- Cada hora necesitas medir o azucre cun glucómetro.
- Durante todo este tempo, non se debe notar a hipoglucemia ou un salto na glicosa de 1,5 mmol / l.
- Unha diminución do azucre ou un aumento indica a necesidade de axustar a base de insulina.
Tal proba debe realizarse repetidamente. Por exemplo, comprobou os seus niveis de insulina basal pola mañá, pero a situación con glicosa cambia pola tarde ou pola noite. Polo tanto, elixe outro día para comprobar a insulina nocturna e incluso nocturna.

Só hai que lembrar: para que a insulina curta inxectada pola noite non afecte o azucre no sangue, a proba debe realizarse 6 horas despois da súa administración (aínda que sexa tarde da noite).
Puntos de control
Existen tamén puntos de control de varias preparacións de insulina de acción longa ou media. Se resulta que ao comprobar o azucre nestes "puntos" aumentarase ou diminuirá, entón debería realizarse a proba basal descrita anteriormente.
En Lantus, a calquera hora do día, a glicosa non debe exceder un valor de 6,5 mmol / L nun estómago baleiro.
Protafan NM, Humalin NPH, Insumal Bazal, Levemir.Para estes fármacos, o punto de control debería ser antes da cea se se administra a dose pola mañá. Nese caso, se a dose se administra pola noite, entón debe controlarse pola mañá cun estómago baleiro. Tanto no primeiro coma no segundo caso, o valor da glicosa nun estómago baleiro non debe superar os 6,5 mmol / L.
Se notas que hai unha diminución ou aumento do azucre no estómago baleiro, non debes axustar ti mesmo a dose de insulina. Debe realizarse unha proba basal. E só despois cambiar a dosificación ou consultar a un médico para iso. Tales saltos poden producirse como consecuencia da síndrome da madrugada ou da dose incorrecta de insulina nocturna.
Sobredose
Incluso un pequeno aumento da concentración de insulina que non atende ás necesidades do corpo pode levar a hipoglucemia, que en ausencia da necesaria intervención médica pode levar á morte do paciente ou a complicacións graves.
Con hipoglucemia, o paciente necesita tomar carbohidratos rápidos, que en pouco tempo aumentarán a cantidade de glicosa no sangue.
Pode provocar convulsións, alteracións nerviosas e incluso coma. No futuro, é necesario controlar o médico e corrixir a nutrición e as doses inxectadas de insulina longa.
O medicamento Lantus é un análogo da insulina humana. Obtense no laboratorio a partir do aparato xenético dunha bacteria, E. coli. Diferencia do humano só en presenza de dúas moléculas de arginina e a presenza de asparagina en vez de glicina.
O Lantus, como calquera outra insulina, está prohibido mesturarse con outros tipos de insulina e, especialmente, con medicamentos para o azucre. A mestura levará á absorción inadecuada e intempestiva de insulina por parte do corpo. O efecto secundario máis perigoso da mestura será a precipitación.
Dado que a insulina Lantus ten anticorpos humanos, a súa absorción e susceptibilidade por parte do corpo é moito mellor que a dos análogos. Non obstante, na primeira semana paga a pena prestar máis atención á reacción do corpo ante este tipo de insulina, especialmente despois da transición doutra especie.
Lantus úsase por inxección subcutánea. A administración por vía intravenosa é inaceptable, xa que existe o risco de hipoglucemia aguda.
Dado que a insulina ten algunhas contraindicacións para o seu uso (infancia, insuficiencia renal), non foi posible identificar os efectos secundarios exactos con estas restricións, xa que non se realizaron estudos.
Para mulleres embarazadas e que amamantan, é posible o uso de insulina longa, pero baixo a supervisión dun especialista e co uso de medios auxiliares: comprimidos para reducir o azucre, dieta.
Como gardar
Debe atopar un lugar onde a temperatura media entre + 2 ° C e + 8 ° C. Normalmente, estes son os estantes laterais do frigorífico. É importante evitar a conxelación da insulina, o que significa que non debe almacenar tanto as inxeccións como o recipiente no conxelador.
Manter fóra do alcance dos nenos.
Unha vez aberto e comezado a usar, a temperatura de almacenamento non debe superar os +25 graos. Hai que ter en conta que a vida útil da insulina despois da apertura é de 4 semanas.
Na data de caducidade está prohibido o uso da droga.
Podes mercar insulina estendida só nunha farmacia e só con receita médica.
Na ciencia farmacolóxica, as insulinas denomínanse preparados especiais de esteroides que permiten regular o número de moléculas de glicosa no sangue do paciente. No mundo moderno no campo da produción farmacolóxica fabrícanse unha gran cantidade de diversos preparados de insulina. As máis comúns son insulina curta e longa. Entre as súas principais diferenzas inclúense: características das especies das materias primas a partir das cales se produce este produto, métodos de produción da sustancia e duración da acción. Hoxe, a insulina curta é máis popular.
A duración da súa exposición é de ata 8 horas.Esta ferramenta ten como finalidade: parar rápido os picos da inxesta de alimentos, así como unha terapia combinada de diabetes mellitus primario.
A insulina longa é usada para imitar a produción normal desta hormona polo corpo humano durante 24 horas. Dependendo das variedades da droga, ten un período de acción de 12 a 30 horas. Como variedades da hormona longa, segregan medicamentos de duración media e longa. Baixa moito o nivel de concentración de moléculas de glicosa contidas no sangue, mellora a capacidade dos músculos e do fígado para absorbilos, acelera a síntese de estruturas proteicas, reduce o tempo necesario para a produción de moléculas de azucre polas células do fígado.
As persoas que atoparon a diabetes primaria están naturalmente interesadas en tales preguntas: como escoller a insulina adecuada e cal é mellor para a administración? Estes puntos son moi graves, xa que a vida e a saúde futuras do paciente dependen da selección correcta da hormona e do cálculo da súa dose.
O que din os médicos sobre a diabetes
Doutor en Ciencias Médicas, profesor Aronova S. M.

Durante moitos anos estiven estudando o problema das DIABETES. Ten medo cando morren tantas persoas, e aínda máis quedan discapacitadas debido á diabetes.
Apresúrome a contar as boas novas: o Centro de Investigacións Endocrinolóxicas da Academia Rusa de Ciencias Médicas conseguiu desenvolver un medicamento que cura completamente a diabetes mellitus. Polo momento, a eficacia deste medicamento achégase ao 100%.
Outra boa nova: o Ministerio de Sanidade asegurou a adopción dun programa especial que compense todo o custo da droga. En Rusia e os países da CEI diabéticos antes pode obter un remedio GRATIS .
Selección da mellor preparación de insulina
Para calquera diabético dependente da insulina, é vital usar a dose correcta dun preparado de insulina.
Cómpre sinalar que é posible seleccionar a dosificación correcta da hormona adecuada para un determinado paciente só nun lugar hospitalario.
Existen varias regras básicas utilizadas polos médicos para seleccionar a dosificación necesaria do medicamento.
- É necesario comprobar o número de moléculas de azucre no sangue varias veces ao día. Os seguintes indicadores considéranse normais: cun estómago baleiro - 5-6 mmol / l e despois dun par de horas despois de comer - 8 mmol / l. A desviación máxima do último indicador é dun exceso de 3 mmol / L.
- Esta hormona debe seleccionarse tendo en conta a hora do día, a cantidade de compostos de carbohidratos consumidos, o nivel de mobilidade do paciente antes e despois de comer.
- Ademais, debe prestarse atención ao peso do paciente, á presenza doutras enfermidades agudas ou crónicas, ao tempo e á forma de usar outros medicamentos. De especial importancia, estes indicadores están no momento da cita dun curso constante de inxeccións dunha preparación de insulina de acción longa. A razón disto é a falta de dependencia das inxeccións á hora de comer, xa que ao usala créase un subministro constante desta hormona no soro sanguíneo do paciente.
- Un punto moi importante á hora de escoller unha boa dosificación dun medicamento é manter un diario especial. Nun diario, introdúcense indicadores do contido de moléculas de glicosa no sangue do paciente, a cantidade aproximada de unidades de hidratos de carbono consumidos durante as comidas e a dose de administración dunha curta preparación de insulina. A análise adoita facerse cun estómago baleiro. Moitas veces a cantidade de axente inxectado e as unidades de carbohidratos consumidas é unha proporción de 2 a 1. Se o número de moléculas de glicosa no sangue supera o admisible, é necesaria a administración adicional dunha preparación curta.
- Comezar o proceso de selección da dose de insulina con inxeccións nocturnas.Coa introdución da hormona na cantidade de 10 unidades, inmediatamente antes de ir para a cama, sempre que esta dose sexa adecuada, a glicosa no sangue non será superior a 7 mmol / L. Cando, despois da inxección da primeira dose, o paciente ten sudoración excesiva, aumenta o apetito, é necesario reducir a dose nocturna por un par de unidades. O valor de equilibrio entre as doses de insulina administradas día e noite debería ser de 2: 1.
No caso de que a dosificación do medicamento satisfaga as necesidades do corpo, o contido de moléculas de glicosa no soro sanguíneo non debería cambiar cara arriba ou cara a abaixo. A cantidade molecular de glicosa non debe cambiarse durante o día.
Teña coidado
Segundo a OMS, cada ano no mundo morren 2 millóns de persoas por diabete e as súas complicacións. A falta de apoio cualificado para o corpo, a diabetes conduce a varias clases de complicacións, destruíndo gradualmente o corpo humano.
As complicacións máis comúns son: gangrena diabética, nefropatía, retinopatía, úlceras tróficas, hipoglucemia, cetoacidosis. A diabetes tamén pode levar ao desenvolvemento de tumores cancerosos. En case todos os casos, un diabético morre, loita cunha enfermidade dolorosa, ou convértese nunha persoa real con discapacidade.
Que fan as persoas con diabetes? O Centro de Investigacións Endocrinolóxicas da Academia Rusa de Ciencias Médicas conseguiu facer un remedio que cura completamente a diabetes mellitus.
Actualmente está en marcha o programa federal "Nación saudable", no marco do cal este medicamento se entrega a todos os residentes da Federación Rusa e da CEI GRATIS . Para máis información, consulte o sitio web oficial de MINZDRAVA.
Para determinar a mellor insulina para un determinado paciente, é necesario escoller un medicamento basal. Para simular a produción basal, adoitan empregar longas preparacións de insulina. Agora a industria farmacéutica produce dous tipos de insulina:
- duración media, traballando ata 17 horas. Estes medicamentos inclúen Biosulina, Insuman, Gensulina, Protafan, Humulina.
- de duración ultra longa, o seu efecto é de ata 30 horas. Estes son: Levemir, Tresiba, Lantus.
Fondos de insulina Lantus e Levemir teñen diferenzas cardinais con outras insulinas. As diferenzas son que os fármacos son completamente transparentes e teñen unha duración de acción diferente sobre o paciente con diabetes. O primeiro tipo de insulina ten unha tonalidade branca e certa turbidez, polo que a medicina debe ser axitada antes do uso.
Cando se usan hormonas de duración media, pódense observar momentos máximos na súa concentración. Os medicamentos do segundo tipo non teñen esta característica.
Débese seleccionar a dosificación dunha longa preparación de insulina para que o medicamento poida frear a concentración de glicosa nos intervalos entre comidas dentro de límites aceptables.
Debido á necesidade dunha absorción máis lenta, a insulina longa é administrada baixo a pel da coxa ou das nádegas. Curto: no abdome ou nos brazos.
Preparativos de insulina de acción curta
As insulinas de acción curta son solubles e son capaces de normalizar rapidamente os procesos metabólicos no corpo humano asociados á absorción de glicosa.
A diferenza das insulinas de acción longa, as preparacións hormonais de acción curta conteñen unha solución hormonal excepcionalmente pura que non contén ningún aditivo.
Unha característica distinta de tales drogas é que comezan a funcionar moi rápido e en pouco tempo son capaces de baixar os niveis de azucre no sangue á normalidade.
A actividade máxima do medicamento obsérvase aproximadamente dúas horas despois da súa administración e logo hai un rápido descenso na súa acción. Despois de seis horas no sangue hai pequenas trazas do axente hormonal administrado. Estes medicamentos clasifícanse nos seguintes grupos segundo o tempo da súa actividade:
- Insulinas de acción curta que comezan a funcionar 30 minutos despois da administración. Recoméndaselles que o tomasen a media hora antes da comida.
- Insulinas de ultrasonido que comezan a funcionar despois dun cuarto de hora. Recoméndase que estas drogas se tomen aproximadamente entre 5 e 10 minutos antes da comida ou inmediatamente despois da comida.
Na táboa seguinte, para a súa comparación, preséntanse os valores da velocidade e duración da acción de varios tipos de axentes hormonais. Os nomes dos fármacos danse de xeito selectivo, xa que hai un número enorme das súas variedades.
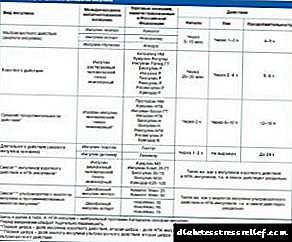
| Tipo de insulina | Exemplo de drogas | Comezando despois da introdución | Período de actividade máxima | Duración da acción |
| Ultra curto | Humalog, Novorapid, Apidra | 5-15 minutos | De media hora a 2 horas | 3 a 4 horas |
| Curto | Actrapid NM, Humulin R, Insuman, Rápido | 30 minutos | De 4 a 2 horas | 6 - 8 horas |
| Duración media | Protafan NM, Humulin NPH, Insuman, Bazal | 1-1,5 horas | De 4 a 10 horas | 12-16 horas |
| Longa actuación | Lantus | 1 hora | Non expresado | 24 - 30 horas |
| Levemire | 2 horas | 16 - 20 horas |
Características de insulina curta e ultrahort
A insulina curta é un medicamento hormonal puro que se fabrica de dúas formas:
- a base de insulina animal (porcino),
- empregando biosíntese empregando tecnoloxías de enxeñaría xenética.
Tanto iso, como outro medio corresponden completamente á hormona natural humana, polo tanto teñen un bo efecto de redución de azucre.
A diferenza de medicamentos similares de longa duración, non conteñen aditivos, polo que case nunca provocan reaccións alérxicas.
Para manter os niveis normais de azucre no sangue en pacientes con diabetes mellitus, adoitan usarse insulinas de acción curta, que se administran aproximadamente media hora antes das comidas.
É importante comprender que cada paciente ten as súas propias características fisiolóxicas, polo que o cálculo do volume requirido do medicamento é sempre realizado individualmente polo médico. Ademais, é moi importante que a cantidade de alimento tomado corresponda á dose administrada de insulina. As regras básicas para a administración dun medicamento hormonal antes das comidas son as seguintes:
- Para a inxección, só precisa empregar unha xeringa especial de insulina, que lle permita ingresar a dose exacta prescrita polo médico.
- O tempo de administración debe ser constante e o sitio de inxección debería cambiarse.
- Non se pode masificar o lugar onde se fixo a inxección, xa que a absorción natural do medicamento no sangue debe ser suave.
A insulina por ultrasóns é un análogo modificado da insulina humana, o que explica a gran velocidade dos seus efectos. Esta droga foi desenvolvida co obxectivo de asistencia de emerxencia a unha persoa que experimentou un salto no azucre no sangue por varias razóns. É por iso que raramente se usa no tratamento complexo da diabetes.
Tamén se recomenda unha inxección de insulina ultrahort no caso de que unha persoa non teña a oportunidade de esperar un tempo antes de comer.
Pero baixo a condición de nutrición adecuada, non se recomenda que se tome este medicamento debido a que ten un forte descenso na acción desde o valor máximo, polo que é moi difícil calcular a dose correcta.
Culturismo Insulina
As insulinas curtas e ultrahortes son moi utilizadas hoxe en día no culturismo. As drogas considéranse axentes anabólicos moi eficaces.
A esencia do seu uso na musculación é que a insulina é unha hormona transportadora que pode captar a glicosa e entregala aos músculos que responden a este rápido crecemento.
É moi importante que os atletas comecen a usar a droga hormonal gradualmente, acostumando así o corpo á hormona.Dado que os preparados de insulina son medicamentos hormonais moi fortes, está prohibido tomalos para atletas mozos principiantes.
A principal propiedade da insulina é o transporte de nutrientes. Pero ao mesmo tempo, a hormona realiza esta función en diferentes direccións, a saber:
- no tecido muscular
- na graxa corporal.
A este respecto, se o medicamento hormonal está tomado incorrectamente, non podes construír músculos fermosos, senón feo feo. Cómpre lembrar que ao tomar o remedio, o adestramento debería ser eficaz.
Só neste caso, a hormona transportadora entregará glicosa ao tecido muscular desenvolvido. Para cada atleta que se dedica ao culturismo, a dose asignase individualmente.
Establécese despois de medir a cantidade de glicosa no sangue e na orina.
Para non reducir o fondo hormonal natural do corpo e non reducir a produción de insulina polo páncreas, é imprescindible tomar pausas na toma de drogas. Opcionalmente, alterne o período de dous meses de tomar a droga cun descanso de catro meses.
Normas para tomar drogas e sobredose
Dado que as insulinas de corta e ultrahorta son medicamentos de alta calidade similares á insulina humana, raramente causan alerxias. Pero ás veces obsérvase un efecto desagradable como a picazón e a irritación no lugar da inxección.
Recoméndase que o axente hormonal sexa inxectado de forma subcutánea na cavidade abdominal inmediatamente despois do adestramento de forza. Debe comezar con pequenas doses e ao mesmo tempo precisa supervisar a reacción do corpo.
Aproximadamente un cuarto de hora despois da inxección, débese comer algo doce. A relación de hidratos de carbono consumidos coa unidade do medicamento administrado debería ser de 10: 1.
Despois diso, despois dunha hora, cómpre comer a fondo e a dieta debe conter alimentos ricos en proteínas.
Unha sobredose do medicamento hormonal ou a súa administración inadecuada pode causar a síndrome hipoglucémica, que está asociada a unha forte diminución do azucre no sangue. Case todas as veces despois de tomar ultrahort e curta insulina provocan un grao leve ou moderado de hipoglucemia. Maniféstase cos seguintes síntomas:
- mareos e escurecemento nos ollos cun forte cambio na posición corporal,
- fame aguda
- dor de cabeza
- frecuencia cardíaca
- aumento da suor
- estado de ansiedade interna e irritabilidade.
Despois da aparición de polo menos un destes síntomas, debes beber con urxencia unha gran cantidade dunha bebida doce, e despois dun cuarto de hora comer unha porción de alimentos proteínicos en carbohidratos. Tamén un signo lateral da hipoglucemia é a aparición dun desexo de durmir.
É categoricamente imposible facelo, xa que é posible agravar a condición. Cómpre lembrar que cunha sobredose de insulina de acción curta e ultrahort, un coma pode ocorrer moi rápido.
En caso de perda de coñecemento por parte dun atleta, é imprescindible buscar axuda médica.
A principal vantaxe dos preparados de insulina cando se utiliza o culturismo é que non se poden rastrexar nunha proba de dopaxe. A insulina curta e ultrahorta son medicamentos seguros que non afectan negativamente o funcionamento dos órganos internos.
Igualmente importante é que se poden mercar medicamentos sen receita médica e o seu custo, en comparación con outros anabolicos, é bastante accesible.
O inconveniente máis importante dos preparados de insulina, pero moi significativo ao mesmo tempo, é a necesidade de tomalos de acordo co calendario establecido polo médico.
Mecanismo de acción
O mecanismo do fármaco é sinxelo: a insulina capta a glicosa das células e lévaa por todo o corpo. A transferencia é posible:
- no tecido muscular, por iso os deportistas (culturistas) adoitan empregar inxeccións hormonais,
- no tecido adiposo - cunha dosificación inadecuada, o uso dun produto sen supervisión especializada provoca obesidade.
Non se exclúe a introdución de axentes farmacolóxicos hormonais de acción curta, subcutánea, intramuscular, en poucos casos, administración intravenosa. A inxección realízase con xeringas especiais para a administración de insulina. E asegúrese de comer.
En Estados Unidos, os científicos patentaron un novo desenvolvemento, en vez de inxectar insulina desenvolveron inhalacións con esta hormona. Despois de realizar estudos clínicos, os científicos notaron resultados positivos. Actualmente, os pacientes estadounidenses poden comprar inhaladores especiais para insulina curta.
Se o produto entra nunha vea ou baixo a pel o antes posible, o nivel de azucre no plasma redúcese significativamente. E pode observar o efecto da droga dentro da media hora despois da administración.
A fabricación de acción de corta duración
No mundo farmacolóxico moderno, un fármaco está feito de dúas formas:
- a base de insulina porcina
- o uso de tecnoloxías de enxeñaría xenética - a biosíntese de hormonas humanas.
Nas súas funcións, os dous fármacos son totalmente coherentes coa hormona humana. E o efecto de ambos é positivo: redución de azucre.
A diferenza das drogas de longa acción, estes produtos non conteñen aditivos, polo que os efectos secundarios en forma de reaccións alérxicas son extremadamente raros.
Instrucións de uso
Promoveu o uso de inxeccións curtas de insulina:
- o lugar de inxección é tratado cunha solución de alcol,
- para a inxección, ten que usar tantas xeringas especiais que se venden na farmacia para a insulina,
- é necesario administrar a droga lentamente,
- o sitio de inxección está cambiando constantemente
- A insulina curta é administrada principalmente diante da parede abdominal,
- despois da administración, é necesario aplicar coidadosamente un tampón de algodón humedecido con alcol no lugar da inxección, pero non se pode masaxear. A absorción da hormona no sangue debe ser gradual.
A insulina por ultrasóns é un análogo modificado do ser humano. Esta droga úsase para un forte salto nos niveis de azucre por varias razóns. Utilízase este tipo, xa que ten o tempo de exposición máis curto.
Se o paciente non ten a capacidade de soportar o tempo necesario antes de comer, o médico suxire que use insulina de acción ultra-curta. É realmente difícil calcular a súa dosificación, xa que despois do cumio da fase activa, prodúcese un descenso moi pronunciado.
Uso de fondos nos deportes
Hoxe en día úsase amplamente o uso de insulina nos deportes. Os fisiculturismo inxectanse coa droga para aumentar a taxa de construción muscular e adaptar o corpo ao estrés.
A cousa é que a hormona é un bo medicamento anabólico e, cando é controlada para o dopaje, non se pode detectar. Ademais, o axente farmacolóxico ten un prezo accesible en comparación con outros tipos de anabolizantes.
Non obstante, cada atleta debe comprender que, con un adestramento e dosificación inadecuados, os monosacáridos non serán transferidos ao tecido muscular, senón ao tecido adiposo. E en lugar do efecto esperado da construción muscular, o culturista recibirá só graxa corporal.
Exemplos hormonais
Ata a data, son os seguintes preparativos de insulina de acción curta:
- Humalog - é o equivalente á insulina humana. Ten a acción de inicio e final máis rápida. A exposición ao corpo prodúcese despois de 15 minutos, cunha duración de 3 horas,
- Actrapid NM: unha hormona sintética humana como parte do medicamento. Despois de 30 minutos, comeza unha diminución da glicosa no sangue. O resultado gárdase durante aproximadamente 8 horas,
- Insuman Rapid: a composición do medicamento contén insulina, similar na composición á hormona humana. A acción comeza 25-30 minutos despois do uso. Gardar resultados ata 6 horas.
Hai moitas farmacias en liña de insulina de acción curta. A diferenza entre eles en nome, composición e prezo.Pero sen consultar a un especialista, a selección e administración independentes do medicamento prexudica ao paciente.
Consellos de almacenamento e uso
Cando se usa unha hormona, é necesario observar as regras de almacenamento dun simple remedio, se non, perderá as súas propiedades e non haberá resultado. Para calquera tipo de hormona, as regras son sinxelas:
- debería almacenarse na neveira, preferiblemente na porta (non se pode conxelar),
- despois da inxección, a botella péchase ben,
- o produto é apto para un mes despois de abrir a botella,
- a luz solar directa é inaceptable
- axite ben antes do uso,
- Antes da inxección, hai que prestar atención ao precipitado, se hai escamas na solución. Asegúrese de prestar atención ás datas de caducidade.
Os pacientes deben comprender que o cumprimento das normas de almacenamento, a dosificación é a clave para unha vida sa. Observando as regras sinxelas ao usar, almacenar e dosificar un produto de acción curta ou ultra curta, os resultados serán extremadamente positivos. O paciente non experimentará complicacións, reaccións adversas e alérxicas.
Os nosos lectores escriben
Asunto: Diabetes gañados
A: my-diabet.ru Administración

Aos 47 anos, diagnosticáronme diabetes tipo 2. En poucas semanas gañei case 15 kg. A fatiga constante, a somnolencia, a sensación de debilidade, a visión comezou a sentarse. Cando cumprín os 66 anos, estaba acoitelando a miña insulina de forma estable; todo estaba moi mal.
E aquí está a miña historia
A enfermidade seguiu a desenvolverse, comezaron as convulsións periódicas, a ambulancia devolveume literalmente do seguinte mundo. Todo o tempo pensei que esta vez sería a última.
Todo cambiou cando a miña filla me deixou ler un artigo en Internet. Non podes imaxinar o agradecido que estou con ela. Este artigo axudoume a librarme completamente da diabetes, unha enfermidade supostamente incurable. Os últimos 2 anos comecei a moverme máis, na primavera e no verán vou ao país todos os días, levamos un estilo de vida activo co meu marido, viaxo moito. Todo o mundo está abraiado de como sigo todo, de onde vén tanta forza e enerxía, aínda non cren que teña 66 anos.
Quen queira vivir unha vida longa e enérxica e esquecer esta terrible enfermidade para sempre, leva 5 minutos e lea este artigo.
Vaia ao artigo >>>
As primeiras inxeccións de insulina longa realízanse durante a noite coas medicións de azucre tomadas cada 3 horas. En caso de cambio significativo nos indicadores de glicosa, faise o axuste da dosificación. Para identificar as causas dun aumento nocturno da glicosa, é necesario estudar o intervalo de tempo entre as 00.00 e as 03.00 horas. Cun descenso no rendemento, a dose de insulina durante a noite debe reducirse.
Determinar con máis precisión o volume necesario de insulina basal é posible na ausencia completa de glicosa e insulina curta no sangue. Polo tanto, ao avaliar a insulina nocturna, debes rexeitar a cea.
Para obter unha imaxe máis informativa, non debes usar insulina curta, non debes comer proteínas nin alimentos graxos
Para determinar a hormona basal durante o día, cómpre eliminar unha comida ou morrer de fame todo o día. As medicións fanse cada hora.
Non esquezas que todo tipo de insulina, ademais de Lantus e Levemir, ten secreción máxima. O momento máximo destes medicamentos prodúcese despois de 6-8 horas desde o momento da administración. Durante estas horas pode producirse unha caída de azucre que se corrixe comendo unidades de pan.
Tales comprobacións de dosificación deben realizarse cada vez que se cambian. Para entender o comportamento do azucre na dinámica, basta con facer unha proba de tres días. E só sobre a base dos resultados obtidos, o médico é capaz de prescribir unha dosificación clara dun medicamento.
Para avaliar a hormona básica durante o día e identificar o mellor medicamento, debes esperar cinco horas desde o momento en que absorbes a comida anterior. Os diabéticos que usan insulina curta deben soportar un período de tempo de 6 horas.Un grupo de insulinas curtas está representado por Gensulin, Humulin, Actrapid. As insulinas de ultrasonido inclúen: Novorapid, Apidra, Humalog. A hormona Ultrashort actúa de xeito curto, pero elimina a maioría das carencias. Ao mesmo tempo, esta ferramenta non é capaz de satisfacer a necesidade do corpo de insulina.
Non é posible dar unha resposta definitiva á pregunta de cal é a insulina mellor. Pero por recomendación dun médico, pode escoller a dosificación adecuada de insulina basal e curta.
Tira conclusións
Se le estas liñas, pode concluír que vostede ou os seus seres queridos están enfermos de diabetes.
Realizamos unha investigación, estudamos unha chea de materiais e comprobamos o máis importante dos métodos e drogas para a diabetes. O veredicto é o seguinte:
Se se deron todos os fármacos, só foi un resultado temporal, en canto se detivo a inxestión, a enfermidade intensificouse bruscamente.
O único medicamento que deu un resultado significativo é Difort.
Polo momento, este é o único medicamento que pode curar completamente a diabetes. A acción especialmente forte de Difort amosouse nas primeiras etapas da diabetes.
Pedimos ao Ministerio de Sanidade:
E para os lectores do noso sitio agora hai unha oportunidade
obter diforto GRATIS!
Atención! Os casos de venda da droga falsa Difort fixéronse máis frecuentes.
Ao facer unha solicitude usando as ligazóns anteriores, ten a seguridade de recibir un produto de calidade dun fabricante oficial. Ademais, ao pedir no sitio web oficial, recibe unha garantía de devolución (incluídos os gastos de transporte) no caso de que a droga non teña efecto terapéutico.
Para manter a glicosa no nivel obxectivo durante a diabetes durante toda a noite e asegurar a súa concentración normal nun estómago baleiro pola tarde, úsase insulina de acción prolongada. O seu obxectivo é achegar a hormona no sangue á súa secreción basal natural. A insulina longa adoita combinarse con curto, que se inxecta antes de cada comida.
É importante saber! Unha novidade aconsellada polos endocrinólogos para Seguimento continuo da diabetes Só é necesario todos os días.
As doses son estritamente individuais, pode recollelas exclusivamente por medios experimentais. Para previr a hipoglucemia, a cantidade inicial da hormona inflúese deliberadamente e logo diminúe gradualmente ata que a glicosa se normalice
Unha dose adecuadamente seleccionada de insulina longa alivia notablemente as complicacións da diabetes e permite que o paciente permaneza activo durante moitos anos.
Selección de insulina estendida
A liberación fisiolóxica de insulina no sangue non para todo o día, independentemente da presenza ou ausencia de alimentos. Pola noite e durante o día, cando unha porción de comida xa foi asimilada e a outra aínda non chegou, a concentración de hormona mantense. É necesario para a descomposición do azucre, que entra no sangue das tendas de glicóxeno. Para garantir un fondo uniforme e estable, é necesaria a introdución de insulina longa. Con base no anterior, está claro que unha boa droga debería teñen un efecto longo e uniforme , non teña picos e baixadas pronunciadas.
Para estes efectos úsanse:
A diabetes e as subidas de presión serán cousa do pasado
A diabetes é a causa de case o 80% de todos os golpes e amputacións. 7 de cada 10 persoas morren por arterias obstruídas do corazón ou do cerebro. En case todos os casos, a razón deste terrible fin é a mesma: azucre elevado no sangue.
O azucre pode e debe ser derribado, se non, nada. Pero isto non cura a enfermidade en si, senón que axuda a loitar contra a investigación, e non a causa da enfermidade.
O único medicamento que está oficialmente recomendado para a diabetes e que utilizan os endocrinólogos no seu traballo é o Ji Ado Diabetes Adhesive.
A eficacia do fármaco, calculada segundo o método estándar (o número de pacientes que se recuperaron ao número total de pacientes do grupo de 100 persoas que se someteron ao tratamento) foi:
- Normalización do azucre 95%
- Eliminación da trombose de veas - 70%
- Eliminación dun forte latido cardíaco 90%
- Desfacerse da presión arterial alta 92%
- Fortalecer o día, mellorar o sono durante a noite - 97%
Os produtores de Ji Dao non son unha organización comercial e están financiados polo estado. Polo tanto, agora todos os residentes teñen a oportunidade de obter a droga cun 50% de desconto.
| Drogas | Característica | Acción |
| Insulina humana complementada con protamina | Estes son o chamado NPH, ou insulina media, o máis común deles: Protafan, Insuman Bazal, . | Grazas á protamina, o efecto amplíase significativamente. O tempo medio de traballo é de 12 horas. A duración da acción é directamente proporcional á dose e pode ser de ata 16 horas. |
| Análogos longos de insulina | Estes axentes foron moi estudados e son moi empregados para todo tipo de diabetes dependente da insulina. Representantes: Lantus, Tujeo, Levemir. | Relacionarse co grupo máis progresivo, permita asegurar o máximo efecto fisiolóxico da hormona. Reduzca o azucre ao día e case non teñas pico. |
| Actuación extra longa | Ata o de agora, só se incluía unha droga no grupo: Tresiba. Este é o máis novo e máis caro análogo da insulina. | Ofrece 42 horas de acción uniforme sen picos. Con diabetes tipo 2, comprobouse a súa indubidable superioridade sobre outras insulinas. Coa enfermidade tipo 1, as súas vantaxes non son tan obvias: Tresiba axuda a baixar o azucre á primeira hora da mañá, aumentando o risco de hipoglucemia durante o día. |
A elección da insulina estendida é responsabilidade do médico asistente. Ten en conta a disciplina do paciente, a presenza de secreción residual da súa propia hormona, a tendencia á hipoglucemia, a gravidade das complicacións, a frecuencia da hiperglicemia en xaxún.
Como elixir insulina de longa acción:
- Na maioría dos casos, prefírese aos análogos da insulina, como o máis eficaz e estudado.
- Os axentes de protamina úsanse comunmente se non existe unha alternativa. As insulinas NPH poden proporcionar unha compensación suficiente para a diabetes tipo 2 ao comezo da terapia con insulina, cando a necesidade da hormona aínda é baixa.
- Tresiba pode ser utilizado con éxito por diabéticos tipo 1, que non son propensos a fortes gotas de azucre no sangue e comezan a sentir síntomas de hipoglucemia ao principio. Con diabetes tipo 2, Tresib é o líder indiscutible no mercado de insulina, xa que combina ben cos axentes hipoglucémicos orais, ten un efecto constante e reduce a frecuencia de hipoglucemia nocturna nun 36%.
O volume diario de insulina prolongada divídese en administración de mañá e tarde, a súa dose normalmente é diferente. A necesidade do medicamento depende da gravidade da diabetes. Para o seu cálculo desenvolvéronse varios métodos. Todos eles necesitan múltiples medicións de azucre no sangue. A selección da dose leva algún tempo, xa que a cantidade inicialmente calculada de insulina longa axústase tendo en conta as características da absorción e a descomposición da hormona no corpo dun determinado paciente. O nomeamento da dose inicial "por ollo" levará a unha descompensación máis longa e grave da diabetes mellitus, agravando as complicacións da enfermidade.
O criterio para unha dose correctamente seleccionada é a glicemia normal en xaxún, a minimización dos pulmóns e a ausencia de hipoglucemia grave. Durante o día, as flutuacións de azucre antes das comidas deberían ser inferiores a 1,5 mmol / l -.
Cálculo da dose nocturna
O primeiro en elixir a dose de insulina estendida, debe proporcionar o nivel de glicosa obxectivo durante a noite e pola mañá despois de espertar. Na diabetes mellitus, a miúdo obsérvase o "fenómeno da madrugada". Este é un aumento da glicemia nas horas da mañá, causado polo aumento da secreción de hormonas que debilita o efecto da insulina.En persoas saudables, a liberación de insulina aumenta durante este tempo, polo que a glicosa permanece estable.
Na diabetes mellitus, estas flutuacións só poden eliminarse con preparados de insulina. Ademais, o aumento habitual da dose pode baixar o azucre no sangue á mañá normal, pero levar á glicemia demasiado baixa ao comezo e no medio da noite. Como resultado, un diabético sofre pesadelos, o seu latido cardíaco e a sudoración intensifícanse, o seu sistema nervioso sofre.
Para resolver o problema da hiperglicemia pola mañá, sen aumentar a dose de medicamentos, idealmente pode usar unha cea anterior, 5 horas antes da introdución de insulina longa. Durante este tempo, todo o azucre dos alimentos terá tempo para pasar ao sangue, a acción da hormona curta rematará e a insulina prolongada só terá que neutralizar o glicóxeno do fígado.
- Para determinar correctamente a cantidade do medicamento para unha inxección nocturna, son necesarios números glicémicos durante varios días. Debe cear cedo, medir o azucre antes de durmir, e despois pola mañá inmediatamente despois de subir. Se a glicemia matinal foi maior, as medicións continúan durante outros 4 días. Quedan excluídos da lista os días nos que a cea resultou tarde.
- Para reducir o risco de hipoglucemia, selecciona a menor diferenza entre as dúas medicións entre todos os días.
- Calcúlase o factor sensibilidade á insulina. Esta é a magnitude da diminución da glicemia despois da introdución dunha unidade da hormona. Nunha persoa que pesa 63 kg, 1 unidade de insulina estendida reducirá a glicosa en 4,4 mmol / L de media. A necesidade do medicamento está crecendo en proporción directa ao peso. PSI = 63 * 4,4 / peso real. Por exemplo, cun peso de 85 kg, o PSI = 63 * 4.4 / 85 = 3.3.
- Calcúlase a dose inicial, que é igual á menor diferenza entre as medicións antes de durmir e pola mañá, dividida pola PSI. Se a diferenza é 5, entrar antes de durmir require 5 / 3,3 = 1,5 unidades.
- Durante varios días, o azucre mídese despois de espertar e, a partir destes datos, axústase a cantidade inicial de insulina. É mellor cambiar a dose cada 3 días, cada corrección non debe ser máis que unha unidade.
Con diabetes tipo 2, o azucre pola mañá pode ser máis baixo que á hora de durmir. Neste caso, a insulina prolongada non se inxecta pola noite. Se se aumenta a glicemia despois da cea, fan unha picada correctora da hormona rápida. Non se pode usar insulina longa para estes fins, é administrada na mesma dose.
Se o axuste da dose falla
A hipoglicemia pola noite pode ocultar, é dicir, o paciente en soño non sente nada e non sabe a súa presenza. Para detectar descensos ocultos no azucre no sangue, as medicións realízanse varias veces á noite: ás 12, 3 e 6 horas. Se ás 3 da mañá a glicemia está preto do límite inferior da norma, ao día seguinte mídese ás 1-00, 2-00, 3-00. Se se subestima polo menos un indicador, indica unha sobredose
Algúns diabéticos que necesitan pouca insulina enfróntanse a que a acción da hormona se debilita pola mañá e non basta con eliminar o fenómeno madrugador. Un aumento da dose neste caso leva a unha hipoglucemia nocturna. Este efecto pódese observar cando se usa non só insulina NPH obsoleta, senón tamén Lantus, Tujeo e Levemira.
Formas de resolver o problema: administración adicional de 1-2 unidades de insulina prolongada a 2-00 ou poplite correccional de 0,5-1 unidades dunha preparación curta a 4-00.
Se hai unha oportunidade financeira, pode discutir a necesidade de insulina extra-longa co seu médico. As accións de Treshiba duran toda a noite, polo que o azucre no sangue pola mañá será normal sen inxeccións adicionais. Durante o período de transición é necesario un control máis frecuente da glicemia para evitar a súa diminución pola tarde.
A maioría dos endocrinólogos recomendan cambiar a Treshiba só para indicacións. Os diabéticos, para os que os axentes probados proporcionan unha compensación normal pola enfermidade, aconséllanse que se absteren de nova insulina ata que o fabricante realizase un número suficiente de estudos e se adquiriu experiencia co medicamento.
Selección de doses matinais
É necesaria insulina durante o día para baixar o azucre cando a comida xa está dixerida. Os carbohidratos dos alimentos son compensados por unha breve hormona. Para que o seu efecto non interfira coa elección da cantidade adecuada de insulina estendida, terá que morir de fame parte do día.
Doutora en Ciencias Médicas, xefa do Instituto de Diabetoloxía - Tatyana Yakovleva
Levo moitos anos estudando diabetes. Ten medo cando morren tantas persoas, e aínda máis quedan discapacitadas debido á diabetes.
Apresúrome a contar as boas novas: o Centro de Investigacións Endocrinolóxicas da Academia Rusa de Ciencias Médicas conseguiu desenvolver un medicamento que cura completamente a diabetes mellitus. Polo momento, a eficacia deste medicamento achégase ao 98%.
Outra boa nova: o Ministerio de Sanidade asegurou a adopción dun programa especial que compense o elevado custo da droga. En Rusia, diabéticos ata o 4 de abril (inclusive) pode conseguilo - Por só 147 rublos!
Algoritmo de cálculo da dose diaria:
- Elixe un día completamente gratuíto. Cena cedo. Mide o azucre no sangue despois de espertar, despois dunha hora, e despois tres veces máis cada 4 horas. Todo o tempo que non se pode comer, só se permite auga. Despois da última medida podes comer.
- Elixe o nivel de azucre máis pequeno do día.
- Calcula a diferenza entre este nivel e o obxectivo, para o que se toman 5 mmol / l.
- Calcula a insulina diaria: divide a diferenza por PSI.
- Despois dunha semana, repita as medidas cun estómago baleiro, se é necesario, axusta a dose en función dos datos
Se está prohibido o xaxún a longo prazo para diabéticos, pódense realizar medicións en varias etapas: primeiro saltar o almorzo, ao día seguinte - xantar, ao día seguinte - cea. De comer ata medir o azucre debería levar 5 horas se o paciente inxecta análogos curtos de insulina antes de comer e aproximadamente 7 horas se se usa insulina humana.
Exemplo de cálculo
Un paciente con diabetes tipo 2 que pesa 96 kg non é suficiente con axentes hipoglucemicos, polo que se lle prescribe insulina. Para calcular a dose diaria de insulina longa, medimos:
O valor mínimo é de 7,2. A diferenza co nivel de destino: 7,2-5 = 2,2. PSI = 63 * 4,4 / 96 = 2,9. A dose diaria requirida = 2,2 / 2,9 = 0,8 unidades, ou 1 unidade. suxeito ao redondeo.
Comparación das regras para o cálculo das doses da mañá e da noite
| Indicador | Cantidade necesaria de insulina estendida | |
| por un día | para a noite | |
| Necesidade de introdución | Se a glicemia diaria é sempre maior de 5. | Se a glicemia en xaxún é maior que á hora de durmir. |
| A base para o cálculo | A diferenza entre a glicemia diaria mínima e a meta. | A diferenza mínima na glicemia en xaxún e antes de durmir. |
| Determinación do factor de sensibilidade | Igualmente nos dous casos. | |
| Axuste da dose | Necesario se as medicións repetidas mostran anormalidades. | |
Con diabetes tipo 2, non é necesario ter insulina curta e prolongada en terapia. Pode resultar que o propio páncreas xorde proporcionando un fondo basal normal e non se necesita hormona adicional. Se o paciente se cumpre co estrito, pode que non haxa necesidade de insulina curta antes das comidas. Se un diabético require insulina longa tanto para o día como para a noite, a dose diaria adoita ser menor.
No debut da diabetes tipo 1, o tipo e cantidade da droga necesaria son seleccionados normalmente nun hospital. As regras de cálculo anteriores pódense usar para axustar a dose se a orixinal deixou de dar unha boa compensación.
Desvantaxes da NPH-insulina
En comparación con Levemir e Lantus, as insulinas NPH teñen varias desvantaxes importantes:
- amosa un pico de acción pronunciado despois de 6 horas, polo tanto, simula unha secreción de fondo mal, que é constante,
- destruído desigualmente, polo que o efecto pode diferir en diferentes días,
- máis probabilidade de causar alerxias en diabéticos. O risco de reaccións anafilácticas aumenta con antibióticos, substancias radiopacas, AINE,
- Son unha suspensión, non unha solución, polo que o seu efecto depende da mestura completa da insulina e do cumprimento das normas para a súa administración.
As insulinas longas modernas están desprovistas destas deficiencias, polo que é preferible o seu uso no tratamento da diabetes.
Asegúrese de aprender! Cres que a administración permanente de pílulas e insulina é o único xeito de manter o azucre baixo control? Non é certo! Podes comprobalo ti mesmo comezando a utilizalo.
A diabetes tipo 2 tamén se denomina diabetes non dependente da insulina. Esta é unha enfermidade grave caracterizada por ...
Ao prescribir o medicamento, o médico debe estudar as notas do paciente que reflicten o nivel de glicosa no sangue nas últimas tres semanas e, preferiblemente, de un a dous meses.
Para a vida normal, prescríbese insulina longa como basal, para os pacientes con diagnóstico de "", cun diagnóstico de "", prescríbese insulina de acción prolongada como monoterapia.
A insulina basal é unha insulina producida no corpo constantemente as 24 horas do día, independentemente do tempo e frecuencia da inxestión de alimentos. Non obstante, en pacientes con diabetes tipo II, o páncreas non é capaz de producir a hormona en doses mínimas. As inxeccións de insulina de longa acción danse 1 vez pola mañá, antes das comidas, ás veces dúas. A medicación comeza a funcionar ao cabo de tres horas e permanece válida ata 24 horas.
No tratamento da diabetes tipo 1, a insulina basal compleméntase necesariamente con inxeccións curtas ou ultrahortes.
A insulina de acción longa, cuxos nomes se indican a continuación, son necesarias nos seguintes casos:
- estabilización pola mañá antes das comidas,
- retención dos niveis de hormona necesarios durante a noite,
- reducir os efectos de tal cousa como "amencer de mañá",
- prevención e conservación de células beta en diabetes tipo 1,
- estabilización do estado do corpo e a súa retención ante o desenvolvemento da enfermidade na diabetes tipo 2.
O tamaño da dose de insulina longa só o determina o médico, despois dun exame detallado do paciente e unha serie de inxeccións experimentais. Para previr a hipoglucemia nas doses iniciais, a concentración da hormona está sobreestimada. Entón a concentración diminúe gradualmente para normalizar o nivel de glicosa no sangue.
A insulina prolongada é importante para usar correctamente. Non axuda, como axuda de emerxencia, a estabilizar o azucre no sangue despois de comer, como a insulina curta ou ultra-curta. A súa acción non é tan rápida. As inxeccións prolongadas de insulina requiren unha estricta adhesión ao réxime e programa. As desviacións do momento previsto provocarán consecuencias graves para a saúde do paciente, xa que o indicador de glicosa no sangue non será estable.
Usando insulinas de longa acción, o paciente proporciona ao seu corpo a imitación máis precisa da hormona humana. Convencionalmente, a insulina de acción longa, cuxos nomes se tratarán a continuación, divídese en dous grupos: a duración da acción é de 15 horas ea duración da acción é de ata 30 horas.

Unha vez alcanzado o punto da maior concentración a ritmo lento, a insulina de acción prolongada comeza a mesma diminución gradual sen provocar reaccións agudas e saltos no sangue do paciente. E aquí o máis importante é non perder o momento en que o efecto da inxección se fai cero e entrar na seguinte dose do medicamento. A insulina longa ten as súas vantaxes e desvantaxes como calquera outro medicamento.
- sinxela introdución
- o réxime de tratamento é moi sinxelo e comprensible tanto para o paciente como para os seus familiares,
- indicador baixo da combinación de habilidades e da información necesaria para o tratamento,
- falta de vixilancia constante dos niveis de glicosa no sangue,
- É posible un control independente sobre o transcurso da enfermidade e a terapia en curso.
- risco estable de hipoglucemia,
- hiperinsulinemia estable, o que aumenta o risco de desenvolver hipertensión,
- dieta estricta e inxección,
- aumento de peso
Nomes de drogas
A ausencia de picos de actividade na insulina de acción longa débese á presenza da hormona glargina na súa composición, que penetra no sangue de xeito uniforme. O equilibrio de Ph de Glargine é ácido e este factor exclúe a súa interacción con preparados de equilibrio de Ph neutros, i.e. insulina curta e ultrahorta.
Os nomes máis famosos de insulinas de longa duración inclúense na táboa cunha descrición detallada:

Os expertos aconsellan un tratamento eficaz da diabetes na casa DiaLife . Esta é unha ferramenta única:
- Normaliza a glicosa no sangue
- Regula a función pancreática
- Elimina a inflamación, regula o metabolismo da auga
- Mellora a visión
- Indicado para adultos e nenos.
- Non ten contraindicacións
Ofrecemos un desconto aos lectores do noso sitio.
Compre no sitio web oficial
| Nome da droga | Acción | Característica |
|---|---|---|
| , Insuman, Bazal | A protamina prolonga significativamente o efecto da droga. A acción dura ata 12 horas, con todo, depende da dose. Ás veces este tipo de insulina funciona ata 16 horas | Insulina media chamada NPH. Son un análogo da hormona humana coa adición de protamina |
| , | Preparativos dunha nova xeración coa acción progresiva da hormona. Con un uso adecuado, estabilice o nivel de glicosa no sangue durante o día. Diferencia a penetración leve no sangue e unha lixeira diminución da concentración | Insulinas longas. Estes medicamentos superaron todas as probas de laboratorio, foron profundamente estudados e son moi empregados na cita dun réxime de tratamento para a diabetes tipo 1 e 2. |
| Presenta unha longa acción estable sen picos durante 42 horas. No tratamento da diabetes tipo 2, ten unha gran superioridade sobre outras drogas. Non obstante, no tratamento da diabetes tipo 1 a súa vantaxe é menos perceptible. O medicamento estabiliza perfectamente o nivel de glicosa no sangue pola mañá, pero aumenta a probabilidade de desenvolver hipoglucemia pola tarde. | Insulina extra longa. Só hai un neste grupo. Este é o último análogo da insulina humana, pero tamén o máis caro. |
Drogas populares
A pesar dunha ampla selección de insulinas longas, os nomes que se indican anteriormente na táboa, os máis populares ata o de agora son Lantus e Levemir. Vexamos por que.
O medicamento que os pacientes usan con máis frecuencia que outros. Non se precisa axitar antes da inxección, a composición da suspensión é transparente e sen precipitación. Dispoñible en forma de pluma, xeringa, cartucho e sistemas de cinco cartuchos. A presenza de tal elección permite ao paciente escoller que opción é aceptable para el.