Microalbuminuria na diabetes mellitus: tipos, análises, interpretación dos resultados
O desenvolvemento de microalbuminuria na diabetes mellitus (UIA) indica a presenza de danos nos riles. Relacionanse cos órganos diana que sofren primeiro. A albumina é un grupo de proteínas de pequeno tamaño que circulan no plasma humano. A súa aparición nos ouriños é característica da derrota do aparello de filtrado glomerular. A microalbúmina na orina fíxase tanto nunha proba de laboratorio como na casa coa axuda de tiras de proba.
IMPORTANTE SABER! Incluso a diabetes avanzada pode curarse na casa, sen cirurxía nin hospitais. Basta ler o que di Marina Vladimirovna. lea a recomendación.
Que tipo de enfermidade?
A nefropatía diabética desenvólvese como consecuencia dos danos nos vasos sanguíneos e nos tecidos renales na diabetes mellitus. As primeiras manifestacións da patoloxía son a formación de albumina na orina. A norma fisiolóxica permite certa concentración na orina. Esta condición chámase microalbuminuria. A medida que a patoloxía avanza, as proteínas máis grandes xa non se filtran. Unha análise de orina para a microalbuminuria revela a primeira etapa da nefropatía diabética, que pode ser tratada con medicación. Desenvólvese de media máis de 7 anos. Ademais, a relación de albumina e creatinina úsase para valorar a función renal - a norma é inferior a 30 mg / g ou 2,5-3,5 mg / mmol.
O azucre redúcese ao instante! A diabetes co paso do tempo pode levar a unha serie de enfermidades, como problemas de visión, condicións de pel e cabelo, úlceras, gangrena e incluso tumores cancerosos. A xente ensinou experiencia amarga para normalizar os niveis de azucre. ler máis.
Que é a microalbuminuria
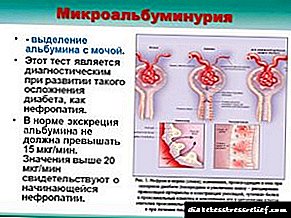
A microalbuminuria é un diagnóstico que se fai cando hai unha dose maior de proteína albúmina na orina. Os riles procesan 1,5-2 litros de sangue en 24 horas, entre os que o 60% de todas as proteínas son albúmina. Despois do procesamento, a proteína é devolta ao sangue e todas as substancias nocivas son filtradas e excretadas na orina.
Normalmente, unha pequena porción de albumina pode saír na urina (non máis de 30 mg en 24 horas). Noutros casos, a presenza de proteínas no sangue indica graves anomalías fisiolóxicas e require análises e diagnósticos adicionais.
Se se lle deu este diagnóstico, non se trata dunha frase, senón só un sinal de que non todo está en orde no corpo. E se non identifica a causa a aparición de proteínas no sangue e non inicia o tratamento, haberá un risco ata a morte.
A microalbuminuria pódese comparar cun pequeno burato nun barco. E a través deste pequeno burato baleiuse auga, inundando os compartimentos do buque (é dicir, o noso corpo). E aquí o principal é atopar este buraco no tempo e pegalo ata que todo o barco afogou (ata que morreu a persoa).
Razóns que implican microalbuminuria:
- diabetes e as súas complicacións,
- aumento da glicosa
- feridas
- pielonefrite,
- amiloidosis renal,
- aumento da hemoglobina glicada no sangue,
- hipertensión arterial
- estrés oxidativo
- glomerulonefrite,
- síndrome metabólica
- exceso de peso
- o risco de arteriosclerose,
- adicción á nicotina
- vellez
Se a albúmina está presente na orina, isto supón unha violación do sistema de purificación do sangue debido a danos nos capilares nos riles e outros órganos (ver tamén o dano renal na diabetes). Polo tanto, as probas de microalbuminuria mostran o estado do sistema capilar de todo o organismo: desde a cabeza ata as patas mesmas.
Tipos de microalbuminuria e as súas etapas
Dependendo do tipo de microalbuminuria, os especialistas seleccionan os tipos de tratamento e a regularidade das probas.
- Microalbuminuria temporal ou transitoria. A causa da manifestación son factores externos: enfermidade, tensión física, estrés.
- Microalbuminuria persistente. A causa da aparición é crónica.
- Microalbuminuria reversible. Os resultados desta especie son indicadores de albúmina na orina, que non superan os 100 mg / día.
- Microalbuminuria irreversible. Non está suxeita a tratamento, pero este tipo de enfermidades pode "conxelarse" e non se pode avanzar aínda máis.
Por que e como se desenvolve na diabetes?
A concentración aumentada de glicosa no sangue provoca un aumento da cantidade de líquido que é filtrado polos riles durante un minuto. Como resultado, aumenta a presión nos capilares dos glomérulos. A excesiva carga leva a un engrosamento compensatorio do tecido e da membrana do soto. Ademais, os vasos das nefronas teñen buracos dun certo diámetro polos que poden pasar moléculas dun tamaño específico. Tamén se estenden, o que permite que a albúmina entre na orina. Como resultado de ambos os mecanismos, os capilares no medio dos glomérulos son forzados co tempo. Unha diminución significativa do número de nefronas activas leva a unha violación da función filtrante dos riles. Non se pode descartar o factor de predisposición xenética.
Grupo de risco
Non todos os pacientes con diabetes teñen o mesmo risco de desenvolver enfermidades renales crónicas. O grupo de alto risco inclúe pacientes con presión arterial alta. Ademais, un curso non controlado, unha predisposición hereditaria e un aumento do nivel de lípidos no plasma sanguíneo aumentan significativamente as posibilidades de desenvolver nefropatía diabética. As persoas con obesidade, tolerancia aos carbohidratos deterioradas, disfunción do miocardio e con malos hábitos tamén están en risco para a UIA.
Simptomatoloxía
Os síntomas da nefropatía diabética desenvólvense entre 15 e 20 anos despois da manifestación da diabetes no caso de que non se controlase. Criterios de patoloxía:
- debilidade
- dores de cabeza
- trastornos gastrointestinais,
- coceira
- respiración do rato
- dispnea soa
- espasmos e calambres das extremidades,
- conciencia prexudicada
- coma.
Como se realiza a análise?
- A urina recóllese en UIA nun prazo de 24 horas.
- A primeira porción da mañá non se ten en conta, e o resto recóllense nun recipiente.
- Almacene o recipiente a unha temperatura de entre 4 a 8 ºC durante todo o proceso de recollida.
- A porción diaria mídese ao final da recolección, mestúrase e vértese nun recipiente estéril.
- Indique a cantidade diaria de ouriños, altura e peso.
- Entrega ao laboratorio.
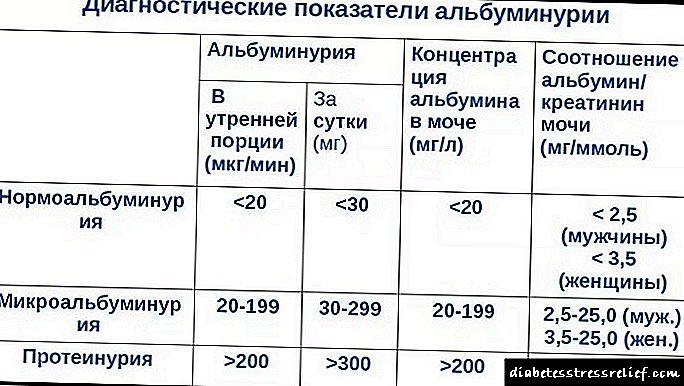 Indicadores de albúmina na urina en adultos.
Indicadores de albúmina na urina en adultos.
- Nos nenos, está ausente.
- Máis de 30 mg / día - un grao leve de nefropatía.
- Máis de 300 mg / día é un curso grave.
Métodos para o tratamento da microalbuminuria na diabetes
O tratamento inclúe a exclusión de alimentos enlatados, cereais, salsas picantes, carne, alimentos excesivamente salados da dieta. Recoméndase comidas fraccionadas e frecuentes. Está prohibido o uso de alcol. Se admiten té débil e non azucrado, auga, zumes sen azucre. É importante deixar de fumar e outros malos hábitos. A monitorización da presión arterial realízase dúas veces ao día. A actividade física regular contribúe á normalización da presión. Observe o nivel de azucre.
Os medicamentos que teñen efectos antihipertensivos e nefroprotectores preséntanse na táboa:
| Norma | 30 mg / día | 17 mg / g (homes) 25 mg / g (mulleres) ou 2,5 mg / mmol (homes) 3,5 mg / mmol (mulleres) | 30 mg / l |
Nos nenos non debe haber practicamente albúmina na urina, tamén se xustifica fisioloxicamente baixar o seu nivel en mulleres embarazadas en comparación con resultados anteriores (sen signos de malestar).
Descifrado de datos de análise
Dependendo do contido cuantitativo de albúmina, pódense distinguir tres tipos da posible condición do paciente, que son convenientemente tabuladas:
| Norma | 30 mg / día | 25 mg / g | 3 mg / mmol |
| Microalbuminuria | 30-300 mg / día | 25-300 mg / g | 3-30 mg / mmol |
| Macroalbuminuria | 300 mg e máis | 300 e máis mg / g | 30 e máis mg / mmol |
Tamén se usa ás veces un indicador de análise chamado a taxa de excreción de albúmina urinaria, que se determina nun intervalo de tempo específico ou por día. Os seus valores son descifrados do seguinte xeito:
- 20 mcg / min - albuminuria normal,
- 20-199 mcg / min - microalbuminuria,
- 200 e máis: macroalbuminuria.
Estas figuras pódense interpretar do seguinte xeito:
- o limiar existente é probable que se baixe no futuro. O motivo disto son estudos relacionados cun aumento do risco de patoloxías cardíacas e vasculares xa a un ritmo de excreción de 4,8 μg / min (ou de 5 a 20 μg / min). A partir disto podemos concluír: non descoidar a selección e análises cuantitativas, aínda que unha única proba non mostrase microalbuminuria. Isto é especialmente importante para as persoas con presión arterial alta non patolóxica,
- se se detecta microconcentración de albúmina no sangue, pero non hai un diagnóstico que permita que o paciente poida estar en risco, é recomendable que achegue un diagnóstico. O seu obxectivo é descartar a presenza de diabetes mellitus ou hipertensión,
- se a microalbuminuria se produce no fondo da diabetes ou da hipertensión, é necesario coa axuda da terapia achegar os valores recomendados de colesterol, presión, triglicéridos e hemoglobina glicada. Un conxunto de tales medidas é capaz de reducir o risco de morte nun 50%,
- se se diagnostica macroalbuminuria, é recomendable analizar o contido de proteínas pesadas e determinar o tipo de proteinuria, o que indica unha lesión pronunciada dos riles.
O diagnóstico de microalbuminuria ten un gran valor clínico en presenza de non un resultado de análise, senón varios, realizado cun intervalo de 3-6 meses. Permiten ao médico determinar a dinámica dos cambios que se producen nos riles e no sistema cardiovascular (así como a eficacia da terapia prescrita).
Causas da alta albumina
Nalgúns casos, un único estudo pode revelar un aumento da albúmina por razóns fisiolóxicas:
- a dieta principalmente proteica,
- sobrecarga física e emocional,
- embarazo
- violación do réxime de beber, deshidratación,
- tomar medicamentos antiinflamatorios non esteroides,
- vellez
- sobrecalentamento ou viceversa, hipotermia do corpo,
- exceso de nicotina que entra no corpo ao fumar,
- días críticos nas mulleres
- características de carreira.
Se os cambios na concentración están asociados ás condicións enumeradas, entón o resultado da análise pode considerarse falso positivo e non informativo para o diagnóstico. Nestes casos, é necesario asegurar a correcta preparación e pasar o biomaterial de novo despois de tres días.
A microalbuminuria tamén pode indicar un aumento do risco de enfermidades cardíacas e vasculares e un indicador de dano renal nas etapas moi temperás. Nesta capacidade, pode acompañar as seguintes enfermidades:
- diabetes tipo 1 e tipo 2: a albúmina penetra na urina por danos nos vasos sanguíneos dos riles no medio dun aumento do azucre no sangue. A falta de diagnóstico e terapia, a nefropatía diabética progresa rapidamente,
- hipertensión arterial: unha análise de UIA suxire que esta enfermidade sistémica xa comezou a causar complicacións nos riles,
- síndrome metabólica con obesidade concomitante e tendencia á trombose,
- aterosclerose xeral, que non pode afectar aos vasos que proporcionan o fluxo sanguíneo nos riles,
- enfermidades inflamatorias do tecido renal. En forma crónica, a análise é especialmente relevante, xa que os cambios patolóxicos non son agudos e poden producirse sen síntomas graves,
- intoxicación crónica con alcol e nicotina,
- síndrome nefrótico (primario e secundario, en nenos),
- insuficiencia cardíaca
- intolerancia conxénita á fructosa, incluso nos nenos,
- lupus eritematoso sistémico: a enfermidade está acompañada de proteinuria ou nefritis específica,
- complicacións do embarazo,
- pancreatite
- inflamación infecciosa do sistema xenitourinario,
- mal funcionamento dos riles despois do trasplante de órganos.
O grupo de risco, a cuxos representantes móstrase un estudo de rutina sobre albúmina na urina, inclúe pacientes con diabetes mellitus, hipertensión, glomerulonefrite crónica e pacientes tras o transplante dun órgano doante.
Como prepararse para a UIA diaria
Este tipo de exames proporciona a maior precisión, pero requirirá a aplicación de recomendacións sinxelas:
- un día antes da recolección e durante a mesma para evitar tomar diuréticos, así como medicamentos antihipertensivos do grupo inhibidor da ACE (en xeral, tomar calquera medicamento debería discutir co seu médico con antelación),
- un día antes da recollida de ouriños, debes evitar situacións estresantes e de dificultade emocional, un adestramento físico intenso,
- polo menos dous días para deixar de beber alcol, "enerxía", se é posible fumar,
- observar un réxime de beber e non sobrecargar o corpo con alimentos proteicos,
- a proba non debe realizarse durante inflamacións ou infeccións non infecciosas, nin días críticos (nas mulleres),
- un día antes da recollida, evite as relacións sexuais (para homes).
Como pasar a análise
Recoller biomaterial diario é un pouco máis difícil que unha única porción, polo que é preferible facelo todo con coidado, minimizando a posibilidade de distorsión do resultado. A secuencia de accións debe ser a seguinte:
- Paga a pena recoller a ouriña de forma que se asegure a súa entrega ao laboratorio ao día seguinte, observando o intervalo de recollida (24 horas). Por exemplo, recolla a ouriña de 8:00 a 8:00.
- Prepare dous envases estériles: pequenos e grandes.
- Baleira a vexiga inmediatamente despois de espertar sen recoller ouriños.
- Coida a condición hixiénica dos xenitais externos.
- Agora, durante cada micción, é necesario recoller o líquido excretado nun recipiente pequeno e vertelo nun gran. Almacenade estes últimos no frigorífico.
- Débese fixar o tempo da primeira diurese para a recollida.
- A última porción de ouriña debe recollerse na mañá do día seguinte.
- Avanza o volume de líquido nun recipiente grande, escriba na folla de dirección.
- Mestura a urina correctamente e verte uns 50 ml nun pequeno recipiente.
- Non esquezas notar sobre a forma a altura e o peso, así como o momento da primeira micción.
- Agora podes traer ao laboratorio un pequeno recipiente con biomaterial e dirección.
Se se toma unha única porción (proba de cribado), as regras son similares á superación dunha proba xeral de ouriños.
A análise para a detección de microalbuminuria é un método indoloro para o diagnóstico precoz de enfermidades cardíacas e insuficiencia renal concomitante. Axudará a recoñecer unha tendencia perigosa incluso cando non haxa diagnósticos de "hipertensión" ou "diabetes mellitus" ou dos seus máis pequenos síntomas.
A terapia puntual axudará a previr o desenvolvemento de futuras patoloxías ou a facilitar o curso das existentes e reducir o risco de complicacións.
Outros artigos relacionados recomendados
Microalbuminuria na diabetes mellitus - ¿que ameaza o aumento da proteína?
A diabetes mellitus é unha enfermidade na que o corpo non pode manter o nivel de glicosa requirido para o bo funcionamento dos sistemas vitais.
Esta é unha enfermidade para a vida, pero coa táctica adecuada de tratamento e nutrición, pódese manter baixo un control estrito.
A miúdo, a diabetes prolongada ou non tratada leva complicacións. Unha destas complicacións é a función renal prexudicada.
Microalbuminuria: que é esta enfermidade?
Se se atopa unha proteína na orina humana, isto indica unha enfermidade como a microalbuminuria. Cun longo curso de diabetes, a glicosa ten un efecto tóxico nos riles, provocando a súa disfunción.
Como resultado, a filtración é perturbada, o que provoca a aparición nos ouriños de proteínas que normalmente non deben pasar polo filtro renal. A maioría das proteínas son albúmina. A etapa inicial da aparición de proteínas na orina chámase microalbuminuria, é dicir. A proteína aparece nas microdoses e este proceso é bastante fácil de eliminar.
Indicadores normais de microalbumina na urina:
| 2,6-30 mg | 3,6-30 mg |
Se a microalbumina na urina é elevada (30 - 300 mg), entón é a microalbuminuria, e se o indicador é superior a 300 mg, entón a macroalbuminuria.
Causas e mecanismo para o desenvolvemento da patoloxía na diabetes
Un aumento da glicosa no sangue provoca unha intensa sede nos pacientes (así intenta eliminar o exceso de azucre do corpo) e, en consecuencia, aumenta a cantidade de líquido consumido, que carga moi fortemente os riles.
Como resultado, a presión sobre os capilares dos glomérulos aumenta, os vasos das nefronas están estirados - todo isto e pasa a proteína aos ouriños (é dicir, a filtración está completamente prexudicada).
As principais razóns que poden causar esta violación son:
- predisposición xenética
- diabetes tipo 1 e tipo 2
- enfermidades oncolóxicas
- enfermidades do sistema cardiovascular,
- hipertensión crónica ou frecuente (presión arterial alta),
- colesterol en sangue elevado
- altos niveis de lípidos
- unha gran cantidade de alimentos proteicos, é dicir, a carne,
- malos hábitos, especialmente fumar.
Síntomas da enfermidade
O proceso de desenvolvemento de enfermidade renal é bastante longo. Dentro de 6-7 anos, ocorre a primeira etapa da enfermidade: asintomática. Caracterízase pola ausencia de síntomas dolorosos. Pódese detectar só pasando unha análise especial sobre microalbúmina. Na análise xeral da orina, todo é normal. Con axuda oportuna, a función renal pode restaurarse por completo.
Despois de 10-15 anos, ocorre a segunda etapa: proteinuria. Na análise xeral da orina, as proteínas aparecen por valor de máis de 3 mg e os glóbulos vermellos aumentan, na análise de microalbumina os indicadores superan o valor de 300 mg.
Creatinina e urea tamén aumentan. O paciente quéixase de presión arterial alta, dores de cabeza, inchazo no corpo. Cando aparece tal etapa, é urxente contactar cun nefrólogo.Este é un estadio irreversible: a función renal está deteriorada e non se pode restaurar completamente. Nesta fase, o proceso só se pode "conxelar" para evitar unha perda completa de función renal.
Entón, ao longo dos 15-20 anos, desenvólvese a terceira etapa: a insuficiencia renal. Nun estudo diagnóstico, o contido de glóbulos vermellos e proteínas aumenta significativamente e tamén se detecta azucre na orina. Unha persoa soluciona cambios bruscos na presión arterial.
O inchazo adquire unha aparencia estable e moi pronunciada. A incomodidade constátase constantemente no lado esquerdo do corpo e aparece dor. O estado xeral dunha persoa empeora. Aparecen dores de cabeza constantes, a conciencia confúndese, o discurso perturba.
Pode producirse convulsións, perda de coñecemento e incluso coma. Para resolver o problema da terceira etapa só é posible dentro das paredes do hospital. Moi a miúdo este problema ten que resolverse mediante hemodiálise e transplante de ril.
Como se dá unha análise de orina?
Para as persoas con alto nivel de azucre no sangue, as probas estándar de orina non son suficientes.
Debe realizarse unha proba especial de urina para a microalbuminuria. O médico está obrigado a anotar a dirección para esta análise - isto debe facelo ben un terapeuta ou un especialista cun foco estreito.
Para recoller unha proba de orina, necesitas recoller ouriños diarios, isto garante un resultado máis preciso da proba, pero podes consultar unha única dose matinal de ouriña.
Recolle a urina diariamente, ten que respectar certos puntos.
Precísase un recipiente especial para recoller ouriños. É mellor mercalo nunha farmacia, xa que un novo recipiente estéril non che permitirá distorsionar os resultados de diagnóstico (a maioría das veces é de 2,7 l). Tamén necesitará un recipiente regular para a súa análise cun volume de 200 ml (preferiblemente estéril).
A urina debe recollerse nun gran recipiente durante o día, e debe facerse do seguinte xeito:
- por exemplo, para recoller a análise de 7:00 a 7:00 ao día seguinte (24 horas),
- non recoller a primeira porción de ouriña ás 7 da mañá (despois da noite),
- logo recolla toda a ouriña nun buque grande ata as 7 da mañá do día seguinte,
- ás 7 da mañá dun novo día nunha cunca separada para recoller 200 ml de ouriña despois do sono,
- engade estes 200 ml a un recipiente con líquido previamente recollido e mestura ben,
- despois de botar 150 ml do volume total do líquido recollido e transportalo ao laboratorio para a investigación,
- é moi importante indicar o volume de ouriña diaria (canto líquido se recolle ao día),
- conteña ouriña na neveira durante a recollida para que os resultados non se deformen,
- á hora de recoller a análise é necesario levar a cabo a hixiene dos órganos xenitais externos,
- non fagas unha análise durante os días críticos,
- antes de recoller a análise, excluír produtos que poidan manchar ouriños, diuréticos, aspirina.
Pódese obter un resultado fiable observando todos os puntos anteriores.
Estratexia de tratamento
A terapia para a microalbuminuria e a diabetes require un tratamento complexo.
Os medicamentos prescríbense para reducir o colesterol no corpo, para reducir a presión arterial:
- Lisinopril
- Liptonorm,
- Rosucard
- Captopril e outros.
A cita só pode facelo un médico.
Tamén se prescriben medios para controlar o contido de azucre. Se é necesario, prescríbese insulinoterapia.
O tratamento da segunda e terceira etapa da enfermidade prodúcese exclusivamente nun hospital, baixo a constante supervisión dun médico.
Para estabilizar a condición do paciente, debe seguir unha dieta saudable adecuada. Os produtos deben seleccionarse exclusivamente naturais, sen aditivos químicos en forma de colorantes, estabilizantes e conservantes.
O alimento debe ser baixo en carbohidratos e baixo contido en proteínas. Requírese excluír malos hábitos en forma de consumo de alcol e cigarros. O volume consumido de auga depurada debe ser de 1,5-2 litros por día.
Para excluír a microalbuminuria ou suprimila na fase inicial, debes:
- Supervisa regularmente o nivel de glicosa no corpo.
- Supervise o colesterol.
- Trae a presión arterial á normalidade, mídela regularmente.
- Evite enfermidades infecciosas.
- Siga unha dieta.
- Elimina os malos hábitos.
- Controla a cantidade de auga empregada.
As persoas con disfunción do páncreas deberían facer unha proba de orina para a microalbumina polo menos unha vez ao ano. É importante lembrar que o estadio inicial pode previrse e os riles funcionan completamente. Os exames regulares e un estilo de vida saudable axudarán a afrontalo.
Outros artigos relacionados recomendados
Un prexudicador do dano renal na diabetes, é tamén a microalbuminuria: a norma de análise de orina e tácticas de tratamento
Os signos iniciais de dano renal inclúen microalbuminuria na diabetes, o que é importante identificar para determinar as tácticas de tratamento.
Por regra xeral, non prestan a debida atención á afección dos riles. Isto explícase polo desenvolvemento a longo prazo da nefropatía con signos escasos.
Pero leva ao resultado final a insuficiencia renal. A capacidade de previr unha formidable complicación do hipoinsulinismo, a glomerulosclerose, depende da rapidez do diagnóstico.
Que é a albuminuria?
As albuminas son un tipo de proteína que se forma no fígado e está presente no plasma sanguíneo. O seu volume é de aproximadamente o 60% de todas as proteínas.
As funcións que a albúmina desempeña son importantes para:
- presión osmótica estable nos sistemas do corpo,
- o transporte de produtos producidos tanto por órganos internos (bilirrubina, ácidos graxos, urobilina, tiroxina) como procedentes de fóra,
- creando unha reserva proteica.
As moléculas de albúmina, de pequeno volume, teñen maior mobilidade e a maioría.
Polo tanto, se hai unha violación nos riles, as funcións de filtrado pérdense en primeiro lugar. A aparición dunha pequena cantidade de proteínas na orina - microalbuminuria - é característica do nivel inicial de dano renal diabético.
A insidiosidade deste estadio é a ausencia de manifestacións externas da lesión, pero o proceso patolóxico segue a desenvolverse. Despois duns anos (12-15) desde a manifestación da diabetes, comeza a etapa de proteinuria: unha clara perda de proteínas por parte do corpo.
Xa hai síntomas evidentes da enfermidade: inchazo, acumulación de presión, debilidade. A progresión da patoloxía leva ao estadio uremico - a insuficiencia renal desenvólvese.
Así, o dano renal na diabetes pasa polas etapas de:
As perdas de incluso unha pequena cantidade de proteínas indican xa importantes danos nos riles. Pero na primeira fase, con tratamento oportuno, é posible suspender o proceso.
É importante identificar a patoloxía nun estadio temperán, incluso antes dos signos clínicos, cando a terapia sexa efectiva.
Normas en persoas saudables e diabéticas
As persoas saudables tamén segregan unha pequena cantidade de proteínas. A cantidade total de proteínas é normal - aproximadamente 150 mg / dl e albúmina - menos de 30 mg / dl nunha soa porción.
Pérdidas diarias ata 30-300 mg / día. Un aumento de indicadores pode indicar patoloxía.
Cando é difícil determinar o momento en que se recolleu a orina, determínase a relación de albumina con creatinina. Nos homes, este indicador é lixeiramente menor - 2,5 mg / μmol é normal. Para mulleres, 3,5 mg / μmol. Os números aumentados falan da dor do proceso.
Dado que a excreción de albumina nos ouriños depende de moitos factores e pódese detectar ocasionalmente nun corpo sa, recoméndase facer tres análises sucesivamente en 3-6 meses.
É importante en caso de diabetes realizar un control regular da análise de orina para a microalbumina.
Razóns para o rexeitamento dos resultados da investigación
Os danos nos riles en diabetes tanto de tipo 1 como de tipo 2 están asociados a unha lesión específica:
- sistemas metabólicos
- vasos (arteriolas).
A deficiencia de insulina leva a un engrosamento da membrana principal dos capilares glomerulares e un aumento do lumen intravascular debido ao aumento da adherencia de azucre ás moléculas.
O factor vascular no trastorno diabético inicial afecta o aumento da taxa de filtración glomerular, o que provoca un aumento da presión no interior dos capilares. A hipertrofia dos glomérulos e a permeabilidade vascular aumentan. Isto promove a penetración de albumina nos ouriños.
Tratamento e normalización da microalbuminuria na diabetes
No desenvolvemento de métodos para tratar a diabetes, a diabetoloxía obtivo resultados significativos. Todos os novos fármacos están a crearse constantemente para substituír a insulina endóxena.
Tamén esta sección de medicamentos dedícase á selección de dietas individuais, a prevención primaria, que ten como obxectivo non só o tratamento da diabetes, senón tamén a redución da súa aparición.ads-mob-1
Na etapa da microalbuminuria, que xa é unha complicación da enfermidade, é necesario:
anuncios-PC-4
- axustar de preto o metabolismo dos carbohidratos dos fármacos (principalmente mediante a transferencia ás variantes de insulina),
- incluso cun lixeiro aumento da presión arterial, use inhibidores da ACE ou un grupo analóxico (se son intolerantes), xa que teñen propiedades nefroprotectoras,
- usa estatinas en terapia,
- someterse a tratamento en curso con anxioprotectores e antioxidantes.
Ademais, é necesario observar un certo réxime en:
- nutrición (restrición de hidratos de carbono sinxelos, fritos, picantes, salgados),
- traballo e descanso (non excesos)
- actividade física (exercicio regular con carga dosificada),
- funcionamento saudable (sen adiccións nocivas).
Seguindo todas as recomendacións no tratamento e prevención na etapa de microalbuminuria mellorará significativamente o estado e prolongará a vida.
Sobre a microalbuminuria na diabetes no vídeo:
Microalbuminuria e diabetes

A aparición de proteínas na orina sempre indica a presenza de cambios negativos no corpo. A microalbuminuria indica unha maior dose de proteína albúmina, que á súa vez implica unha violación do sistema de purificación do sangue. Isto leva a danos aos capilares e outros buques en todo o corpo ou en partes do mesmo.
A microalbuminuria é un diagnóstico que se fai cando hai unha dose maior de proteína albúmina na orina. Os riles procesan 1,5-2 litros de sangue en 24 horas, entre os que o 60% de todas as proteínas son albúmina. Despois do procesamento, a proteína é devolta ao sangue e todas as substancias nocivas son filtradas e excretadas na orina.
Normalmente, unha pequena porción de albumina pode saír na urina (non máis de 30 mg en 24 horas). Noutros casos, a presenza de proteínas no sangue indica graves anomalías fisiolóxicas e require análises e diagnósticos adicionais.
Se se lle deu este diagnóstico, non se trata dunha frase, senón só un sinal de que non todo está en orde no corpo. E se non identifica a causa a aparición de proteínas no sangue e non inicia o tratamento, haberá un risco ata a morte.
A microalbuminuria pódese comparar cun pequeno burato nun barco. E a través deste pequeno burato baleiuse auga, inundando os compartimentos do buque (é dicir, o noso corpo). E aquí o principal é atopar este buraco no tempo e pegalo ata que todo o barco afogou (ata que morreu a persoa).
Razóns que implican microalbuminuria:
- diabetes e as súas complicacións,
- aumento da glicosa
- feridas
- pielonefrite,
- amiloidosis renal,
- aumento da hemoglobina glicada no sangue,
- hipertensión arterial
- estrés oxidativo
- glomerulonefrite,
- síndrome metabólica
- exceso de peso
- o risco de arteriosclerose,
- adicción á nicotina
- vellez
Se a albúmina está presente na orina, isto supón unha violación do sistema de purificación do sangue debido a danos nos capilares nos riles e outros órganos (ver tamén o dano renal na diabetes). Polo tanto, as probas de microalbuminuria mostran o estado do sistema capilar de todo o organismo: desde a cabeza ata as patas mesmas.
Dependendo do tipo de microalbuminuria, os especialistas seleccionan os tipos de tratamento e a regularidade das probas.
- Microalbuminuria temporal ou transitoria. A causa da manifestación son factores externos: enfermidade, tensión física, estrés.
- Microalbuminuria permanente. A causa da aparición é crónica.
- Microalbuminuria reversible. Os resultados desta especie son indicadores de albúmina na orina, que non superan os 100 mg / día.
- Microalbuminuria irreversible. Non está suxeita a tratamento, pero este tipo de enfermidades pode "conxelarse" e non se pode avanzar aínda máis.
Manifestacións clínicas:
- A primeira etapa da manifestación da microalbuminuria son os síntomas asintomáticos. O paciente comeza gradualmente a producir cambios no corpo, comportando un estadio inicial.
- A continuación chega a fase inicial, na que o contido de albúmina na orina non supera os 30 mg por día.
- Etapa prenotrótica. Os niveis de microalbúmina aumentan en máis de 300 mg por día. Aparecen os primeiros síntomas tanxibles: aumento da presión e aumento da taxa de filtración renal.
- Etapa dos cambios nefróticos. O paciente é atormentado pola presión arterial alta, aparece inchazo, na análise da orina de moita proteína e glóbulos vermellos.
- Etapa da uremia (insuficiencia renal). A presión arterial preocupa regularmente ao paciente, polo que é máis difícil tratar o edema. As probas de orina empeoran, a filtración renal redúcese, a creatinina e a urea están presentes na orina. Non hai glicosa nas análises, que á súa vez detén a excreción de insulina do corpo. O colesterol aumenta, o paciente sente dor nos riles.
Proba de microalbuminuria
Para realizar unha análise da microalbuminuria, primeiro debe tomar un derivado dun médico líder. O estudo de proteínas é prescrito polos seguintes especialistas:
Para que os resultados da análise sexan o máis fiables posibles, cómpre prepararse con antelación para a súa entrega, familiarizarse coas normas para recoller a ouriña para a microalbuminuria. O biomaterial recóllese nun recipiente especial un día antes da proba.
O procedemento para pasar a análise de microalbuminuria:
- Prepare un recipiente de orina estéril.
- Verter 200 ml de biomaterial nun recipiente.
- Dentro de 2 horas, leva a análise ao laboratorio.
- Os resultados mostran a tira de proba + ten en conta os datos físicos do paciente (idade e peso).
O procedemento de proba de diabetes:
- Prepárase un recipiente volumétrico estéril (1,5 l) para recoller toda a orina excretada durante o día. Manteña o recipiente nun lugar fresco (preferiblemente na neveira).
- Ao día seguinte, unha dose de 200 ml de urina recóllese nun recipiente separado e mestúrase con biomaterial previamente recollido.
- Vertéronse 150 ml de ouriña do líquido mesturado nun recipiente separado e envíanse ao laboratorio.
- No recipiente final indícanse o nome, a idade, o peso e o volume total de ouriños (por día).
En que casos prescríbese unha análise para a microalbuminuria:
- Cun diagnóstico de diabetes mellitus tipo 1 e 2.
- Patoloxías asociadas ao embarazo (edema, presión, proteína na orina).
- No proceso de tratamento de tumores e quimioterapia.
- Con hipertensión arterial (1 vez ao ano).
A análise de microalbuminuria realízase de dúas formas:
- Análise cualitativa - realizada mediante tiras de proba especiais. Moi cómodo de usar, resultado rápido e capacidade para realizar investigacións na casa.
- Análise cuantitativa: realizada en condicións de laboratorio. O resultado é preciso, detallado. Podes obter datos sobre albúmina por día ou incluso minutos.
Considere tres opcións principais para avaliar a orina da microalbumina:
- A recollida de ouriños de mañá é a recollida de biomateriais máis precisa e recomendada. Permite valorar racionalmente a cantidade de albúmina na ouriña, eliminando as imprecisións derivadas do físico. cargas
- Recollida de ouriños nocturnos: permítelle ver a diferenza de flutuacións nos resultados durante o día seleccionando o físico. carga e presión diferencial.
- A recolección diaria de ouriños é un procedemento obrigatorio para realizar un método estándar e óptimo para a comprobación da albumina de orina.
Se non é posible pasar a porción de urina da mañá, podes examinar algunha mostra (durante o día ou a noite), o principal é notar con antelación a avaliación da relación de albumina entre creatinina:
- Norma: ata 2,5 mg en mulleres, ata 3,5 mg en homes.
- Microalbuminuria: de 2,6 mg a 30 mg en mulleres, de 3,6 mg a 30 mg en homes.
Non se realizan probas para a presenza de albumina nos ouriños en todos os casos. Existen circunstancias nas que os resultados do estudo poden ser incorrectos:
- se hai outras enfermidades renales,
- despois do esforzo físico activo,
- se hai unha infección no tracto urinario,
- con insuficiencia cardíaca conxestiva,
- a alta temperatura ou febre grave,
- con complicacións graves de diabetes,
- se unha muller ten un período menstrual.
É de destacar que nunha persoa os resultados de microalbuminuria en diferentes días poden ter unha diferenza de ata o 40%. Por iso, recoméndase que as probas de albúmina se realicen tres veces dentro de 3-6 meses. Se en dous casos aumenta a microalbumina, pode confirmarse o diagnóstico.
Moitos formularios para cubrir os resultados da análise conteñen moitos termos escuros e valores numéricos difíciles de descifrar para un paciente sinxelo. E esperar a que un médico descubra o diagnóstico ás veces é moi longo. Ofrecémosche familiarizarse de xeito independente cos principais criterios para os resultados da análise de microalbuminuria:
Resultados da proba para a orina da mañá en mg:
- ata 30 - a norma,
- de 30 a 300 - microalbuminuria,
- de 300 ou máis arriba: macroalbuminuria.
Os resultados das probas realizadas nunha única porción de ouriños:
- ata 20 - a norma,
- de 20 a 200 - microalbuminuria,
- desde 200 e máis arriba: macroalbuminuria.
Estas normas preséntanse por normas internacionais establecidas e son iguais para todos os laboratorios do mundo. Os indicadores de microalbuminuria indícanse na columna "valores ou norma de referencia".
A análise da microalbuminuria debería complementarse preferentemente cunha proba especial con ácido sulfacílico, que dá unha reacción a todas as proteínas. Se a proba é positiva, hai outras proteínas na urina, como as inmunoglobulinas ou as proteínas.
A análise da presenza de microalbuminuria pódese realizar en combinación cos seguintes estudos:
- análise xeral de ouriños e sangue,
- bioquímica do sangue
- exames de ril
- perfil lipídico
- proba de glicosa
- cultura de ouriños,
- análise de hemoglobina glicada:
- proba de albúmina
- proba de coagulación do sangue,
- exame de sangue do factor VIII.
Factores que poden afectar (para mal) os resultados das probas de diabetes:
- Actividade física activa, feridas, enfermidades infecciosas.
- Deshidratación, hematuria, orina con alcalino aumentado.
Todas estas condicións contribúen á manifestación dun resultado de proba falso positivo.
En pacientes con diabetes mellitus tipo 1, a microalbuminuria pode aparecer no 25% dos pacientes nos primeiros 5 anos da enfermidade.
Causas da proteína na orina
Ata o momento, os científicos non determinaron o mecanismo exacto para o desenvolvemento da nefropatía diabética, o que leva á aparición de proteínas na orina. As principais teorías dos mecanismos do seu desenvolvemento son:
- Metabólico. Resulta na versión de que un aumento prolongado dos niveis de glicosa no sangue contribúe ao inicio dunha serie de trastornos bioquímicos que causan danos no tecido renal.
- Hemodinámica. Suponse que a hiperglicemia prolongada provoca un aumento da presión nos glomérulos dos riles (xa que a glicosa constantemente "atrae" moito líquido xunto con ela). Como resultado, a velocidade de filtración glomerular diminúe e a membrana que rodea os glomérulos e os tecidos comezan a engrosar.Neste proceso, os capilares son desprazados dos glomérulos e deixan de funcionar. O número restante de glomérulos filtra o sangue peor e, como resultado, a proteína no sangue "se filtra" na urina. Co paso do tempo, o tecido conectivo medra nos riles, dando lugar a un deterioro constante da súa capacidade de filtración.
- Xenético. Os presupostos dos científicos baséanse na presenza de mecanismos xenéticos predispoñentes desencadeados por trastornos hemodinámicos e metabólicos característicos dunha enfermidade como a diabetes.
O máis probable é que a aparición de proteínas na ouriña sexa provocada por todos os mecanismos descritos nas tres teorías.
Nefropatía diabética
Distínguense as seguintes etapas da nefropatía diabética:
- Asintomático: o paciente non presenta síntomas e os niveis de microalbumina urinaria non superan os 30 mg / día. Ao comezo desta etapa, pode deteriorarse a función renal por signos de velocidade de filtración glomerular acelerada, hipertrofia renal e aumento do fluxo sanguíneo renal.
- Cambios estruturais iniciais - ademais dos signos da etapa anterior, o paciente ten os primeiros cambios na estrutura dos glomérulos dos riles (os capilares engrosan, o mesanxio expándese).
- Prenotrótico: os indicadores do nivel de microalbúmina aumentan (30-300 mg / día), pero non hai proteína na orina (o paciente pode ter casos ocasionais e menores de proteinuria), a filtración glomerular e o fluxo sanguíneo seguen sendo normais (ou aumentan), os episodios de aumento indicadores de presión arterial
- Nefrótico: a proteína detéctase constantemente na orina, ás veces en cilindros e sangue. A hipertensión arterial faise persistente, o paciente desenvolve edema, a anemia desenvólvese, a ESR, o nivel de colesterol e outros parámetros sanguíneos. En orina, os niveis de creatinina e urea son normais ou lixeiramente elevados.
- Nefrosclerótico (ou uremico): obsérvase un forte aumento no nivel de creatinina e urea no sangue debido a unha forte diminución da función de concentración e filtración dos riles, a proteína na urina está constantemente presente. O paciente ten edema persistente e significativo e anemia grave. A presión arterial aumenta constantemente e aumenta notablemente. O nivel de glicosa no sangue aumenta, pero non se detecta na orina. Nesta fase, a necesidade de administración de insulina pode diminuír debido á baixa cantidade de azucre no sangue. A etapa remata co desenvolvemento da insuficiencia renal crónica.
Co desenvolvemento da insuficiencia renal nun paciente, aparecen os seguintes síntomas:
- frecuente letarxia
- coceira na pel
- dor de cabeza
- sabor metálico na boca
- cheira a orina da boca,
- vómitos
- diarrea
- falta de respiración con mínimo esforzo e en repouso,
- calambres frecuentes ou calambres nas pernas (normalmente pola noite),
- perda de consciencia e coma.
A nefropatía diabética é unha complicación grave, e a proteína na ouriña aparece só nos seus estadios tardíos, cando xa é difícil inhibir o seu desenvolvemento. É por iso que con diabetes mellitus, para detectar o seu inicio, deberían usarse probas especiais para a microalbuminuria. Normalmente, o contido de microalbúmina na urina non debe superar os 30 mg / día.
A detección continua de proteinuria indica unha filtración no 50% dos glomérulos renales, debido á súa esclerose irreversible. Por regra xeral, a etapa de microalbuminuria desenvólvese 5 anos despois da detección de diabetes mellitus, e a etapa de proteinuria - 20-25 anos despois.
Antes do desenvolvemento da etapa pre-nefrótica, aconséllase que o paciente tome medicamentos inhibidores da ACE profiláctica incluso en ausencia de hipertensión arterial. Estas drogas non só poden eliminar a hipertensión, senón tamén eliminar a filtración intracraneal.
O inicio do tratamento para nefropatía diabética comeza co desenvolvemento da etapa prenfótica. Recoméndase ao paciente:
- axusta a dieta limitando a inxestión de proteínas,
- tome medicamentos inhibidores da ACE,
- para corrixir a dislipidemia seguindo unha dieta con restrición de graxas.
Co desenvolvemento da etapa nefrótica, o tratamento consiste nas seguintes medidas:
- dieta baixa en proteínas
- dieta de restrición de graxa e sal,
- tomar inhibidores da ACE,
- tomar medicamentos para reducir os niveis de graxa no sangue: estatinas, ácido lipoico e nicotínico, Probucol, Fenofibrato, etc.
Na fase nefrótica, o paciente pode diminuír o azucre no sangue. Por iso debería controlar o seu nivel máis a miúdo.
Co desenvolvemento do estadio nefrosclerótico, ás actividades prescritas no estadio nefrótico, engádese:
- medidas para a prevención da osteoporose (inxestión de vitamina D3),
- Tratamento da anemia
- Atender a necesidade do nomeamento de métodos de cirurxía sanguínea gravitacional (diálise peritoneal ou hemodiálise) e transplante de ril.
Causas do dano renal na diabetes e que é a microalbuminuria?
 Comprobouse que ademais da hiperglicemia crónica, as adiccións contribúen á aparición de nefropatía. Estes inclúen fumar e comer moitos alimentos proteicos, especialmente carne.
Comprobouse que ademais da hiperglicemia crónica, as adiccións contribúen á aparición de nefropatía. Estes inclúen fumar e comer moitos alimentos proteicos, especialmente carne.
Aínda hai problemas nos riles a miúdo no fondo da hipertensión, que tamén é un síntoma de tales trastornos. O seguinte signo é o colesterol alto.
A microalbuminuria diagnostícase cando se detecta albúmina na orina. Hoxe, pódese facer unha análise para identificalo incluso na casa, mercando tiras especiais na farmacia.
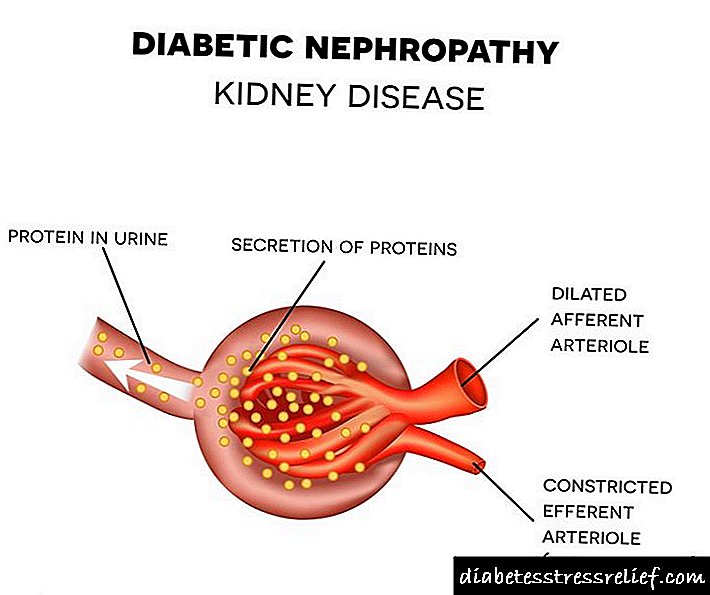
A enfermidade desenvólvese con hiperfiltración glomerular, que é unha das funcións renales prexudicadas. Ao mesmo tempo, a arteriola estreitase en pacientes, como resultado do cal comeza o proceso de filtración reforzada, debido á cal aumenta a concentración de albúmina na orina.
Pero tamén se observa un alto contido en albúmina con danos nos vasos do endotelio. Neste caso, a barreira glomerular, que é a responsable da obstrución das proteínas, faise máis permeable.
Por regra xeral, a microalbuminuria na diabetes desenvólvese durante 5-7 anos. Neste período fórmase a primeira etapa da enfermidade. A segunda etapa - proteinuria - pode levar ata 15 anos e a terceira (insuficiencia renal) dura 15-20 anos desde o momento do fracaso na produción de insulina.
Na fase inicial, o diabético moitas veces non sente dor. Ademais, a microalbuminuria pódese tratar ata que o normal funcionamento dos riles estea completamente restaurado. Non obstante, nas etapas 2-3 da nefropatía, o proceso xa está a ser irreversible.
Na fase inicial, os indicadores son de 30-300 mg de albumina. Cabe destacar que anteriormente non se lle deu moita importancia á identificación deste tipo de proteínas nos ouriños, ata que se aclarou a súa relación coa progresión de 2-3 formas da enfermidade.
Por iso, hoxe todos os diabéticos están sometidos a un estudo que identifica a presenza de albúmina na urina, o que permite un tratamento oportuno e a continuación da función renal.
Análise de microalbuminuria: como se leva a cabo, recomendacións, transcrición
 Para realizar unha análise da microalbuminuria, precisa obter un derivado dun médico. Despois de todo, este estudo non é parte do exame xeral da orina.
Para realizar unha análise da microalbuminuria, precisa obter un derivado dun médico. Despois de todo, este estudo non é parte do exame xeral da orina.
Para o procedemento pódese usar unha dose única ou diaria de urina. Non obstante, para unha maior efectividade, é desexable estudar só a porción diaria de ouriña, noutro caso, os resultados a miúdo son pouco fiables.
Para a súa análise, a ouriña recóllese durante a noite nun bote. Despois diso, o recipiente debe axitarse e rexistrar o volume total de ouriños.
A continuación, a partir dunha lata común, vértense 150 ml de ouriña nun recipiente máis pequeno (200 ml), que posteriormente é levado ao laboratorio. Neste caso, o asistente do laboratorio debería dicir cal era a cantidade total de ouriña, para que poida calcular a dose de proteína diaria.
Se a cantidade de albumina non supera os 30 mg en 24 horas, considérase normal este indicador. Se se supera a norma, debes consultar a un médico que avaliará o grao de perigo para o estado do paciente.
Na primeira etapa, a cantidade de proteína chega ata os 300 mg / día. Pero nesta fase, o tratamento pode ser bastante efectivo. A segunda etapa caracterízase por un exceso de albúmina (máis de 300 mg). Con proteinuria forte, créase un diabético que pode poñer en risco a vida.
Non obstante, é importante asegurarse de que as respostas sexan fiables. De feito, no caso de incumprimento das normas para a entrega de biomateriais ou no caso de certas enfermidades, os resultados poden ser distorsionados.
As principais recomendacións para recoller a orina para determinar a microalbuminuria:
- Para recoller a ouriña, podes usar unha botella de tres litros ou mercar nunha farmacia un recipiente especial de 2,7 litros.
- Non é preciso recoller a primeira porción de ouriña, pero hai que notar o tempo de micción.
- A recollida debe realizarse exactamente un día, por exemplo, das 9.00 ás 9.00 horas do día seguinte.
- Pode ouriñar inmediatamente nun recipiente ou noutros pratos secos e limpos, pechando firmemente ambos recipientes con tapas.
- Para manter o biomaterial fresco e non contaminado, débese conservar no frigorífico.
Que facer cando se detecta microalbuminuria?
 Na nefropatía diabética é necesario controlar a glicemia (información máis detallada sobre o diagnóstico é a glicemia na diabetes mellitus tipo 2). Para este propósito, o médico pode prescribir a inxección de insulina iv.
Na nefropatía diabética é necesario controlar a glicemia (información máis detallada sobre o diagnóstico é a glicemia na diabetes mellitus tipo 2). Para este propósito, o médico pode prescribir a inxección de insulina iv.
Non obstante, é completamente imposible recuperarse desta complicación, pero é bastante posible aliviar o seu rumbo. Se o dano renal foi significativo, pode ser necesario un transplante ou diálise de órganos, onde se limpe o sangue.
Dos medicamentos populares para a microalbuminuria, prescríbense Renitek, Kapoten e Enap. Estes fármacos son inhibidores que controlan a presión arterial e evitan que a proteína albúmina entre na urina.
Ademais, para previr e retardar o proceso de danos nos riles, é necesario tratar oportunamente enfermidades infecciosas. Para este propósito, pódense prescribir medicamentos antibacterianos e antisépticos. Ás veces, os diuréticos son prescritos para compensar os riles e restaurar o equilibrio auga-sal.
Ademais, o tratamento pode non ser eficaz se o diabético non segue unha dieta que reduce o colesterol. Os produtos que reducen o contido desta sustancia nociva inclúen:
- peixe (bacallau, troita, atún, salmón),
- cereais e leguminosas (fabas, chícharos, lentellas, avea) que combaten o colesterol debido ao contido de fibra grosa neles,
- froitas e froitas sen azucre,
- aceites vexetais (linaza),
- verdes
- sementes e noces (améndoas, sementes de cabaza, abelás, liño),
- vexetais e cogomelos.
Entón, con colesterol elevado, toda a dieta debería consistir en produtos naturais. E a partir de alimentos con ingredientes sintéticos (estabilizantes, colorantes, etc.), hai que abandonar os alimentos rápidos e os alimentos de conveniencia.
Así, para evitar o desenvolvemento de nefropatías diabéticas, é necesario controlar coidadosamente o nivel de hiperglicemia e controlar os indicadores de presión arterial, porque no caso de que o paciente teña hipertensión e diabetes, o estado do paciente deteriorarase drasticamente. Se non se normalizan os indicadores de glicemia e presión arterial, isto afectará negativamente non só o traballo dos riles, senón tamén os vasos sanguíneos, o cerebro e outros órganos.
Tamén é importante controlar os niveis de lípidos. De feito, a relación deste indicador co desenvolvemento de complicacións da diabetes, incluído o alto contido en albúmina, estableceuse recentemente. Se en condicións de laboratorio se comprobou que a concentración de lípidos é demasiado alta, o paciente debería excluír da dieta as carnes afumadas, a crema agria e a maionesa.
Ademais, hai que esquecer o tabaquismo, xa que este mal hábito aumenta o risco de complicacións en 25 veces. Tamén é importante controlar o nivel de hemoglobina, normalmente non debe superar o 7%.As probas de hemoglobina deben tomarse cada 60 días. O que di a proteína na orina dos diabéticos - o vídeo neste artigo contará.
Descifrar a análise de orina para a microalbuminuria
Moitos formularios para cubrir os resultados da análise conteñen moitos termos escuros e valores numéricos difíciles de descifrar para un paciente sinxelo. E esperar a que un médico descubra o diagnóstico ás veces é moi longo. Ofrecémosche familiarizarse de xeito independente cos principais criterios para os resultados da análise de microalbuminuria:
Resultados da proba para a orina da mañá en mg:
- ata 30 - a norma,
- de 30 a 300 - microalbuminuria,
- de 300 ou máis arriba: macroalbuminuria.
Os resultados das probas realizadas nunha única porción de ouriños:
- ata 20 - a norma,
- de 20 a 200 - microalbuminuria,
- desde 200 e máis arriba: macroalbuminuria.
Estas normas preséntanse por normas internacionais establecidas e son iguais para todos os laboratorios do mundo. Os indicadores de microalbuminuria indícanse na columna "valores ou norma de referencia".

A análise da microalbuminuria debería complementarse preferentemente cunha proba especial con ácido sulfacílico, que dá unha reacción a todas as proteínas. Se a proba é positiva, hai outras proteínas na urina, como as inmunoglobulinas ou as proteínas.
A análise da presenza de microalbuminuria pódese realizar en combinación cos seguintes estudos:
- análise xeral de ouriños e sangue,
- bioquímica do sangue
- exames de ril
- perfil lipídico
- proba de glicosa
- cultura de ouriños,
- análise de hemoglobina glicada:
- proba de albúmina
- proba de coagulación do sangue,
- exame de sangue do factor VIII.
Factores que poden afectar (para mal) os resultados das probas de diabetes:
- Actividade física activa, feridas, enfermidades infecciosas.
- Deshidratación, hematuria, orina con alcalino aumentado.
Todas estas condicións contribúen á manifestación dun resultado de proba falso positivo.
En pacientes con diabetes mellitus tipo 1, a microalbuminuria pode aparecer no 25% dos pacientes nos primeiros 5 anos da enfermidade.
Proteínas, graxas, carbohidratos e fibra nunha dieta para a diabetes
Vexamos máis de preto como diferentes tipos de nutrientes afectan o azucre no sangue en pacientes con diabetes. Establecéronse patróns xerais de como actúan as graxas, as proteínas, os carbohidratos e a insulina, e imos describilos en detalle a continuación. Ao mesmo tempo, é imposible prever de antemán canto un determinado produto alimentario (por exemplo, queixo cottage) aumentará o azucre no sangue nun determinado diabético. Isto só se pode determinar por proba e erro. Aquí convén volver a solicitar: Mide con frecuencia o azucre no sangue. Aforrar en tiras de proba do contador de glicosa. Vaia a tratar as complicacións da diabetes.
- Canta cantidade de proteínas necesita comer.
- Como limitar as proteínas se os riles están enfermos.
- Que graxas aumentan o colesterol.
- ¿Unha dieta baixa en graxa axuda a perder peso?
- Que graxas necesitas e come ben.
- Unidades de carbohidratos e pan.
- Cantos carbohidratos comer por día.
- Verduras, froitas e fibra.

Os seguintes compoñentes dos alimentos proporcionan enerxía ao corpo humano: proteínas, graxas e carbohidratos. Os alimentos con eles conteñen auga e fibra, que non é dixerida. O alcol tamén é unha fonte de enerxía.
É raro que o alimento conteña proteínas, graxas ou carbohidratos puros. Por regra xeral, comemos unha mestura de nutrientes. Os alimentos proteicos a miúdo están saturados de graxas. Os alimentos ricos en carbohidratos normalmente tamén conteñen poucas proteínas e graxas.
Por que a xente está predisposta xeneticamente á diabetes tipo 2
Durante centos de miles de anos, a vida das persoas na terra consistiu en meses curtos de abundancia de alimentos, que foron substituídos por longos períodos de fame. A xente non estaba segura de nada, salvo que a fame sucedería unha e outra vez. Entre os nosos antepasados, sobreviviron e deron a luz os que desenvolveron a capacidade xenética para sobrevivir á fame prolongada.Ironicamente, estes mesmos xenes hoxe en día, en termos de abundancia de alimentos, fannos propensos á obesidade e á diabetes tipo 2.
Se a fame en masa estivese de súpeto hoxe, quen a sobreviviría mellor que ninguén? A resposta son as persoas que son obesas, así como as persoas con diabetes tipo 2. Os seus corpos son os máis capaces de almacenar graxa durante os períodos de abundancia de alimentos, para que poida sobrevivir ao longo inverno con fame. Para iso, no curso da evolución desenvolveron unha maior resistencia á insulina (mala sensibilidade celular á acción á insulina) e unha ansia irrepresible de hidratos de carbono, tan familiar para todos nós.
Agora vivimos unha situación de abundancia de alimentos e os xenes que axudaron aos nosos antepasados a sobrevivir, convertéronse nun problema. Para compensar a predisposición xenética á diabetes tipo 2, cómpre comer unha dieta baixa en carbohidratos e exercicio. Avanzar unha dieta baixa en carbohidratos para a prevención e control da diabetes é o principal propósito para o que existe o noso sitio.
Pasemos ao efecto das proteínas, graxas e carbohidratos sobre o azucre no sangue. Se vostede é un diabético "experimentado", descubrirá que a información a continuación neste artigo é absolutamente contraria á información estándar que recibiu de libros ou dun endocrinólogo. Ao mesmo tempo, as nosas directrices dietéticas para a diabetes axudan a reducir o azucre no sangue e mantelo normal. Unha dieta estándar "equilibrada" axuda a isto mal, como xa vistes a ti mesmo.
No proceso de dixestión, as proteínas, as graxas e os hidratos de carbono no corpo humano divídense nas súas partes compoñentes, "bloques de construción". Estes compoñentes entran no torrente sanguíneo, son transportados con sangue por todo o corpo e son utilizados polas células para manter as súas funcións vitais.
- Como ser tratado para a diabetes tipo 2: unha técnica paso a paso
- Que dieta seguir? Comparación de dietas baixas en calor e con poucos carbohidratos
- Medicamentos contra a diabetes tipo 2: artigo detallado
- Tabletas Siofor e Glucofage
- Como aprender a gozar de educación física
As proteínas son cadeas complexas de "bloques de construción" chamados aminoácidos. As proteínas dos alimentos divídense en aminoácidos por encimas. Entón o corpo usa estes aminoácidos para producir as súas propias proteínas. Isto crea non só células musculares, nervios e órganos internos, senón tamén hormonas e as mesmas encimas dixestivas. É importante saber que os aminoácidos poden converterse en glicosa, pero isto ocorre lentamente e non demasiado eficientemente.
Para o tratamento de articulacións, os nosos lectores usaron con éxito DiabeNot. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.

Moitos alimentos que a xente consome conteñen proteínas. As fontes de proteínas máis ricas son a clara de ovo, o queixo, a carne, as aves de corral e o peixe. Practicamente non conteñen hidratos de carbono. Estes alimentos forman a base dunha dieta baixa en carbohidratos eficaz no control da diabetes. Que alimentos son bos para a diabetes e cales son malos. As proteínas tamén se atopan en fontes vexetais - feixóns, sementes de plantas e noces. Pero estes alimentos, xunto con proteínas, conteñen hidratos de carbono e hai que ter coidado coa súa diabetes.
Como afectan as proteínas na dieta do azucre no sangue
As proteínas e os carbohidratos son compoñentes dos alimentos que aumentan o azucre no sangue, aínda que o fagan de formas completamente diferentes. Ao mesmo tempo, as graxas comestibles non afectan o azucre no sangue. Os produtos animais conteñen aproximadamente un 20% de proteínas. O resto da súa composición son graxas e auga.
A conversión de proteínas a glicosa no corpo humano prodúcese no fígado e en menor medida nos riles e intestinos. Este proceso chámase gluconeoxénese. Aprende a controlalo. A hormona glucagón desencadea se o azucre baixa demasiado ou se queda pouca insulina no sangue. O 36% das proteínas convértese en glicosa. O corpo humano non sabe como converter a glicosa en proteínas.O mesmo coas graxas: non se poden sintetizar proteínas. Polo tanto, as proteínas son un compoñente indispensable dos alimentos.
Mencionamos anteriormente que os produtos animais conteñen un 20% de proteínas. Multiplicar un 20% por 36%. Resulta que aproximadamente o 7,5% do peso total dos alimentos proteicos pode converterse en glicosa. Estes datos úsanse para calcular a dose de insulina "curta" antes das comidas. Cunha dieta "equilibrada", as proteínas non se teñen en conta para calcular as doses de insulina. E hai que ter en conta unha dieta baixa en carbohidratos para a diabetes.
- Programa de tratamento da diabetes tipo 1 para adultos e nenos
- Dieta de diabetes tipo 1
- Período de lúa de mel e como estendelo
- A técnica de inxeccións de insulina indolora
- A diabetes tipo 1 nun neno é tratada sen insulina usando a dieta correcta. Entrevistas coa familia.
- Como frear a destrución dos riles
Canta proteína precisa comer
As persoas cun nivel medio de actividade física aconséllanse comer 1-1,2 gramos de proteína por 1 kg de peso corporal ideal todos os días para manter a masa muscular. Carne, peixe, aves e queixos conteñen aproximadamente un 20% de proteína. Coñeces o teu peso ideal en quilogramos. Multiplica esta cantidade por 5 e descubrirás cantos gramos de alimentos proteicos podes comer todos os días.
Obviamente, non tes que morrer de fame cunha dieta baixa en carbohidratos. E se fas exercicio con pracer segundo as nosas recomendacións, podes permitirte comer aínda máis proteínas e todo isto sen prexudicar o control do azucre no sangue.
Aquí están dispoñibles receitas para unha dieta baixa en carbohidratos para a diabetes tipo 1 e tipo 2.
Cales son os alimentos proteicos máis saudables?
Os máis axeitados para unha dieta baixa en carbohidratos son aqueles alimentos proteicos que practicamente están libres de hidratos de carbono. A súa lista inclúe:
- tenreira, tenreira, cordeiro,
- pollo, pato, pavo,
- ovos
- peixe de mar e de río,
- carne de porco fervida, carpaccio, jamón e produtos similares,
- xogo
- carne de porco
Teña presente que se poden engadir hidratos de carbono aos produtos enumerados anteriormente durante o procesamento, e isto debe temerse. O libro americano sobre unha dieta baixa en carbohidratos para a diabetes di que as salchichas son practicamente non hidratos de carbono. Ha, ja, ...
Case todos os queixos non conteñen máis dun 3% de carbohidratos e son axeitados para o consumo por diabéticos. Ademais de queixo feta e queixo cottage. Os carbohidratos que contén o seu queixo deben considerarse á hora de planificar o menú, así como para calcular as doses de pastillas de insulina e / ou diabetes. Para todos os produtos de soia - lea a información do paquete, considere os seus carbohidratos e proteínas.
Alimentos proteicos e insuficiencia renal
Entre os endocrinólogos e os pacientes con diabetes existe unha ampla crenza de que as proteínas da dieta son máis perigosas que o azucre porque aceleran o desenvolvemento da insuficiencia renal. Este é un punto de vista erróneo que destrúe a vida dos diabéticos. Un alto nivel de inxestión de proteínas non danan os riles en pacientes con diabetes, se o azucre no sangue se mantén normal. De feito, a insuficiencia renal provoca un azucre no sangue crónicamente elevado. Pero aos médicos quere "escribir" isto sobre as proteínas alimentarias.
- Danos nos riles na diabetes mellitus, o seu tratamento e prevención
- Que probas necesitas pasar para comprobar os riles (ábrese nunha xanela separada)
- Nefropatía diabética: etapas, síntomas e tratamento
- Importante! Dieta de riles
- Estenosis da arteria renal
- Transplante de riñón diabético
Que evidencias apoian esta revolucionaria afirmación:
- Hai Estados nos Estados Unidos que se especializan na cría de gando. Alí, a xente come carne de vacún 3 veces ao día. Noutros estados, a carne de vacún é máis cara e menos consumida alí. Ademais, a prevalencia de insuficiencia renal é aproximadamente a mesma.
- Os vexetarianos teñen problemas nos riles con menos frecuencia que os consumidores de produtos animais.
- Realizamos un estudo a longo prazo sobre persoas que doaron un dos seus riles para salvar a vida dun ser querido.Os médicos recomendaron restrinxir a inxestión de proteínas a un deles, mentres que o outro non. Anos despois, a taxa de fracaso do ril restante era a mesma para ambos.
Todo o anterior refírese a pacientes con diabetes, nos que os riles seguen traballando normalmente ou o dano renal só está na fase inicial. Examine as etapas da insuficiencia renal. Para evitar a insuficiencia renal, céntrese en manter un azucre no sangue normal cunha dieta baixa en carbohidratos. Se a insuficiencia renal está en fase 3-B ou superior, é demasiado tarde para ser tratada cunha dieta baixa en carbohidratos e a inxestión de proteínas debería limitarse.
As graxas comestibles, especialmente as graxas animais saturadas, son acusadas inxustamente de:
- causar obesidade
- aumentar o colesterol no sangue
- levar a ataques cardíacos e vertedura.
De feito, todo isto é un enorme estribo do público en xeral por parte de médicos e nutricionistas. A propagación deste estafo, iniciada na década de 1940, provocou unha epidemia de obesidade e diabetes tipo 2. A recomendación estándar é non consumir máis do 35% de calorías de graxa. É moi difícil non superar esta porcentaxe na práctica.

As recomendacións oficiais do Ministerio de Saúde dos Estados Unidos sobre a restrición de graxas nos alimentos provocaron auténticos delirios entre os consumidores. Os produtos lácteos con pouca graxa, a margarina e a maionesa teñen unha gran demanda. De feito, o verdadeiro culpable dos problemas enumerados anteriormente son os carbohidratos. Hidratos de carbono especialmente refinados, para o consumo dos cales o corpo humano non está xeneticamente adaptado.
Por que é necesario comer graxas
As graxas comestibles descomponse en ácidos graxos durante a dixestión. O corpo pode usalos de diferentes xeitos:
- como fonte de enerxía
- como material de construción para as súas células,
- deixar de lado.
A graxa comestible non é o noso inimigo, o que dirían os nutricionistas e médicos ao respecto. Comer graxas naturais é absolutamente esencial para a supervivencia humana. Hai ácidos graxos esenciais que o corpo nunca ten que tomar, excepto en graxas dietéticas. Se non os come por moito tempo, perecerás.
Graxas comestibles e colesterol no sangue
Os diabéticos, incluso máis que persoas saudables, sofren aterosclerose, ataques cardíacos e golpes. En pacientes con diabetes, o perfil de colesterol normalmente é peor que a media en persoas saudables da mesma idade. Suxeriuse que as graxas comestibles teñen a culpa. Este é un punto de vista erróneo, pero, desgraciadamente, logrou a súa raíz. Á vez, incluso se cría que as graxas na dieta causan complicacións na diabetes.
De feito, os problemas co colesterol no sangue en persoas con diabetes, como as persoas con azucre normal no sangue, non están en absoluto relacionados coas graxas que comen. A gran maioría dos diabéticos aínda comen comida case magra, porque se lles ensinou a ter medo ás graxas. De feito, un mal perfil de colesterol é causado polo azucre elevado no sangue, é dicir, a diabetes, que non se controla.
Vexamos a relación entre a graxa na dieta e o colesterol no sangue. Tradicionalmente recoméndase ás persoas que queiran baixar o colesterol no sangue para comer máis hidratos de carbono. Os médicos aconsellan limitar o consumo de produtos animais e, se comer carne, só ten graxa. A pesar da aplicación dilixente destas recomendacións, os resultados das probas de sangue para o colesterol "malo" en pacientes por algún motivo seguen deteriorando ...
Cada vez hai máis publicacións que unha dieta rica en hidratos de carbono, case enteiramente vexetariana, non é en absoluto tan saudable e segura como se pensaba anteriormente. Comprobouse que os carbohidratos dietéticos aumentan o peso corporal, empeoran o perfil de colesterol e aumentan o risco de enfermidades cardiovasculares. Isto incluso se aplica a hidratos de carbono "complexos" que se atopan nas froitas e produtos dos cereais.
A agricultura comezou a desenvolverse hai non máis de 10 mil anos.Antes disto, os nosos antepasados eran cazadores e recolectores. Comían carne, peixe, aves, un pouco de lagartos e insectos. Todo isto é un alimento rico en proteínas e graxas naturais. As froitas só se podían comer durante uns meses ao ano, e o mel era unha raro delicadeza.
A conclusión da teoría "histórica" é que o corpo humano non está xeneticamente adaptado para consumir moitos hidratos de carbono. E os carbohidratos modernos refinados son un verdadeiro desastre para el. Pode renunciar por un longo tempo por que é así, pero é mellor comprobar. ¿Inútil é unha teoría que falla na práctica, está de acordo?
Como comprobalo? Moi sinxelo - segundo os resultados das medicións de azucre cun glucómetro, así como probas de sangue de laboratorio para o colesterol. Unha dieta baixa en hidratos de carbono leva a que o azucre no sangue dun paciente diabético diminúa, e é posible mantelo estable na norma, como en persoas saudables. Nos resultados das probas de sangue de laboratorio, verás que o colesterol "malo" diminúe e aumenta o "bo" (protector). A mellora do perfil de colesterol tamén contribúe á aplicación das nosas recomendacións para o consumo de graxas saudables naturais.
Graxas e triglicéridos no sangue
No corpo humano hai un "ciclo" de graxas constante. Entran no torrente sanguíneo dos alimentos ou das tendas corporais, logo son usados ou almacenados. No sangue, as graxas circulan en forma de triglicéridos. Hai moitos factores que determinan o nivel de triglicéridos no sangue en cada momento. Isto é a herdanza, a forma física, a glicosa no sangue, o grao de obesidade. As graxas comestibles teñen pouco efecto na concentración de triglicéridos no sangue. A maioría dos triglicéridos están determinados por cantos carbohidratos comeron recentemente.
As persoas delgadas e delgadas son as máis sensibles á acción da insulina. Normalmente teñen niveis baixos de insulina e triglicéridos no sangue. Pero incluso no seu sangue os triglicéridos aumentan despois dunha comida saturada de hidratos de carbono. Isto débese a que o corpo neutraliza o exceso de glicosa no sangue, converténdoa en graxa. Canto maior sexa a obesidade, menor será a sensibilidade das células á insulina. En persoas obesas, os triglicéridos sanguíneos son en media maiores que nos delgados, axustados para a inxestión de carbohidratos.
Por que o nivel de triglicéridos no sangue é un indicador importante:
- cantos máis triglicéridos circulen no sangue, máis forte será a resistencia á insulina,
- Os triglicéridos contribúen á deposición de graxas nas paredes internas dos vasos sanguíneos, é dicir, ao desenvolvemento de aterosclerose.
Realizouse un estudo no que participaron atletas adestrados, é dicir, persoas moi sensibles á insulina. Estes atletas recibiron inxeccións intravenosas de ácidos graxos. Resultou que, como resultado, produciuse temporalmente unha forte resistencia á insulina (mala sensibilidade das células á acción da insulina). O lado da moeda é que pode reducir a resistencia á insulina se cambia a unha dieta baixa en hidratos de carbono, reduce o azucre no sangue normal, fai exercicio e tenta perder peso.
A comida graxa causa obesidade?
Non as graxas, pero os carbohidratos no corpo baixo a acción da insulina convértense en graxas e acumulan. Este proceso descríbese en detalle máis tarde no artigo. As graxas comestibles practicamente non participan nel. Son depositados no tecido adiposo só se consomen moitos hidratos de carbono con eles. Todas as graxas que come nunha dieta baixa en hidratos de carbono "quéimase" rapidamente e non aumentan o peso corporal. Ter medo a engordar das graxas é o mesmo que ter medo a converterse en azul debido a comer berenxena.
Os carbohidratos son o compoñente máis perigoso dos alimentos para os diabéticos. Nos países desenvolvidos, os hidratos de carbono forman a maior parte do alimento que consume a poboación. Dende a década de 1970, a porcentaxe de graxas nos alimentos consumidos nos EUA foi diminuíndo e a porcentaxe de hidratos de carbono foi aumentando.En paralelo, a epidemia de obesidade e a incidencia da diabetes tipo 2, que xa tomou o carácter dunha catástrofe nacional, están a medrar.
Se es obeso ou diabetes tipo 2, significa que é adicto a alimentos que conteñen hidratos de carbono refinados. Esta é unha adicción real, similar ao alcol ou ás drogas. Quizais os médicos ou libros con listas de dietas populares recomendan comer alimentos con pouca graxa. Pero é mellor que cambies a unha dieta baixa en carbohidratos no seu lugar.

O corpo usa graxa comestible como material de construción ou como fonte de enerxía. E só se o consumes con hidratos de carbono, a graxa depositarase en reserva. A obesidade e a epidemia de diabetes tipo 2 non é causada pola inxestión excesiva de graxa. Provoca unha abundancia na dieta de hidratos de carbono refinados. Ao final, comer graxa sen hidratos de carbono é case imposible. Se o intentas, inmediatamente experimentará náuseas, azia ou diarrea. O corpo é capaz de parar a tempo o consumo de graxas e proteínas e carbohidratos - non pode.
¿Necesitamos hidratos de carbono?
Existen graxas comestibles esenciais, así como aminoácidos esenciais que se atopan nas proteínas. Pero os hidratos de carbono esenciais non existen, incluso para os nenos. Non só podes sobrevivir, senón que tamén te sentes ben nunha dieta que non contén carbohidratos. Ademais, tal dieta reduce moito o risco de ataque cardíaco e derrame cerebral. As probas de sangue de colesterol, triglicéridos e outros factores de risco cardiovascular están a mellorar. Así o demostra a experiencia dos pobos do norte, que antes da chegada dos colonialistas brancos non comían nada senón peixe, carne de selo e graxa.
É prexudicial para os pacientes con diabetes tipo 1 e tipo 2 consumir non só hidratos de carbono refinados, senón mesmo carbohidratos "complexos" nunha cantidade de máis de 20-30 gramos ao día. Porque calquera hidrato de carbono provoca un salto rápido no azucre no sangue e é necesario unha gran dose de insulina para neutralizala. Toma un glucómetro, mide o azucre no sangue despois de comer e comproba por si mesmo que os hidratos de carbono fan que salta, mentres que as proteínas e as graxas non o fan.
Como o corpo humano metaboliza os carbohidratos
Desde o punto de vista dun químico, os hidratos de carbono son cadeas de moléculas de azucre. Os hidratos de carbono dietéticos, na súa maior parte, son cadeas de moléculas de glicosa. Canto máis curta sexa a cadea, máis doce é o sabor do produto. Algunhas cadeas son máis longas e complicadas. Teñen moitas conexións e incluso ramas. A isto chámanse carbohidratos "complexos". Non obstante, todas estas cadeas rómanse instantaneamente, nin sequera no estómago, senón tamén na boca humana. Isto ocorre baixo a influencia de encimas que se atopan na saliva. A glicosa comeza a ser absorbida no sangue desde a membrana mucosa da boca e, polo tanto, o azucre no sangue sobe ao instante.
O proceso de dixestión no corpo humano é que os alimentos se descompoñen en compoñentes elementais, que logo se usan como fontes de enerxía ou "materiais de construción". O compoñente elemental da maioría dos hidratos de carbono dietéticos é a glicosa. Crese que as froitas, as verduras e o pan integral conteñen "hidratos de carbono complexos". Non deixes que este concepto se engane a ti mesmo! De feito, estes alimentos elevan o azucre no sangue tan rápido e potente como o azucre de mesa ou o puré de patacas. Consulte cun glucómetro e xa o verás.
Ao parecer, os cocidos e as patacas non son en absoluto como o azucre. Non obstante, durante a dixestión, inmediatamente convértense en glicosa, ao igual que o azucre refinado. Os hidratos de carbono que se atopan nas froitas e produtos dos cereais aumentan os niveis de glicosa no sangue tan rápido coma o azucre de mesa. A Asociación Americana da Diabetes recoñeceu recentemente oficialmente que o pan é o equivalente completo ao azucre de mesa polo seu efecto na glicosa. Pero en vez de prohibir aos diabéticos comer pan, déixanse comer azucre no canto doutros hidratos de carbono.
Como os carbohidratos danan a diabetes
Que pasa no corpo de pacientes con diabetes despois dunha comida composta principalmente por hidratos de carbono? Para entender isto, primeiro lea cal é a secreción de insulina bifásica. En pacientes con diabetes tipo 2, a primeira fase da resposta á insulina está prexudicada. Se se conserva a segunda fase da secreción de insulina, despois dunhas horas (4 horas ou máis), o azucre no sangue despois de comer pode caer á normalidade sen intervención humana. Ao mesmo tempo, día tras día, o azucre no sangue permanece elevado durante varias horas despois de cada comida. Neste momento, a glicosa únese ás proteínas, perturba o funcionamento de diversos sistemas corporais e aparecen complicacións da diabetes.
Os pacientes diabéticos tipo 1 calculan a dose de insulina "curta" ou "ultrahort" antes de comer, que é necesario cubrir os hidratos de carbono que comen. Cantos máis hidratos de carbono teñades que comer, máis insulina necesitas. Canto maior sexa a dose de insulina, máis problemas hai. Esta situación catastrófica e o seu xeito de superalo descríbense en detalle no artigo “Como regular o azucre no sangue con pequenas doses de insulina”. Este é un dos materiais máis importantes do noso sitio web para pacientes con todo tipo de diabetes.

As froitas conteñen hidratos de carbono de alta velocidade en grandes cantidades. Eles teñen un efecto nocivo sobre o azucre no sangue, como se describiu anteriormente, e polo tanto están contraindicados na diabetes. Quédate lonxe das froitas! Os beneficios potenciais deles son moitas veces inferiores ao dano que causan ao corpo de diabéticos. Algunhas froitas non conteñen glicosa, senón frutosa ou maltosa. Estes son outros tipos de azucre. Son absorbidos máis lentamente que a glicosa, pero tamén aumentan o azucre no sangue.
Na literatura popular sobre dietas, gústalles escribir que os hidratos de carbono son "sinxelos" e "complexos". Sobre alimentos como o pan integral, escriben que están compostos de hidratos de carbono complexos e, polo tanto, son beneficiosos para os diabéticos. De feito, todo isto é un despropósito completo. Os carbohidratos complexos aumentan o azucre no sangue tan rápido e potente como os hidratos de carbono simples. Isto pódese comprobar facilmente medindo o azucre no sangue cun glucómetro nun paciente diabético despois de comer a intervalos de 15 minutos. Cambia a unha dieta baixa en carbohidratos e o seu azucre no sangue baixará á normalidade e as complicacións da diabetes retrocederán.
Como os hidratos de carbono se converten en graxa baixo a influencia da insulina
A principal fonte de graxa que se acumula no corpo son os carbohidratos dietéticos. Primeiro descompoñen a glicosa, que é absorbida no sangue. Baixo a influencia da insulina, a glicosa convértese en graxa, que se deposita nas células graxas. A insulina é a principal hormona que contribúe á obesidade.
Supoñamos que comiches un prato de pasta. Considere o que sucede neste caso no corpo de persoas saudables e pacientes con diabetes tipo 2. O azucre no sangue saltará rapidamente e o nivel de insulina no sangue tamén subirá inmediatamente para "saciar" o azucre. Un pouco de glicosa do sangue "queimarase" inmediatamente, é dicir, empregarase como fonte de enerxía. Outra parte deposítase en forma de glicóxeno no fígado e nos músculos. Pero as capacidades de almacenamento de glicóxeno son limitadas.
Para neutralizar toda a glicosa e restar azucre no sangue normal, o corpo convérteo en graxa baixo a acción da insulina. Esta é a mesma graxa que se deposita no tecido adiposo e leva á obesidade. A graxa que come atrasa só se a come xunto con moitos hidratos de carbono - con pan, patacas, etc.
Se es obeso, isto significa resistencia á insulina, é dicir, mala sensibilidade dos tecidos á insulina. O páncreas ten que producir máis insulina para compensalo. Como resultado, máis glicosa convértese en graxa, aumenta a obesidade e a sensibilidade á insulina redúcese aínda máis. Este é un ciclo vicioso que remata nun ataque cardíaco ou diabetes tipo 2. É posible rompelo coa axuda dunha dieta baixa en carbohidratos e educación física, como se describe no artigo "Resistencia á insulina e o seu tratamento".
Vexamos o que pasa se come un anaco de deliciosa carne graxa en vez de pasta. Como comentamos anteriormente, o corpo pode converter as proteínas en glicosa. Pero isto sucede moi lentamente ao longo de varias horas. Polo tanto, a segunda fase da secreción de insulina ou unha inxección de insulina "curta" antes das comidas poden evitar completamente un aumento do azucre no sangue despois de comer. Lembre tamén que a graxa comestible non se converte en glicosa e non aumenta o azucre no sangue. Non importa a cantidade de graxa que come, a necesidade de insulina non aumentará.
Se comes produtos proteicos, o corpo converterá parte da proteína en glicosa. Pero aínda así, esta glicosa será pequena, non superior ao 7,5% do peso da carne comida. É precisa moi pouca insulina para compensar este efecto. Un pouco de insulina significa que o desenvolvemento da obesidade vai parar.
Que carbohidratos se poden comer con diabetes
En diabete, os carbohidratos non deben dividirse en "sinxelos" e "complexos", senón en "de acción rápida" e "lentos". Rexeitamos os carbohidratos completamente de alta velocidade. Ao mesmo tempo, permítense pequenas cantidades de hidratos de carbono "lentos". Por regra xeral, atópanse en verduras, que teñen follas comestibles, brotes, cortes e non comemos froitas. Exemplos son todo tipo de repolo e feixón verde. Consulte a lista de alimentos permitidos para unha dieta baixa en carbohidratos. Os vexetais e as noces incluíronse na dieta baixo contido de carbohidratos para a diabetes porque conteñen vitaminas saudables, naturais, minerais e fibra. Se as come pouco, aumentan lixeiramente o azucre no sangue.
As seguintes porcións de alimentos considéranse 6 gramos de hidratos de carbono nunha dieta baixa en carbohidratos:
- 1 cunca de leituga da lista de legumes permitidos,
- ⅔ cuncas de verduras enteiras da lista de produtos permitidos, tratados térmicamente,
- ½ cunca de verduras picadas ou picadas da lista de permitidos, cocidos,
- ¼ cuncas de puré de verduras dos mesmos vexetais,
- 120 g de sementes de xirasol cruas,
- 70 g abelás.
As verduras picadas ou picadas son máis compactas que as verduras enteiras. Polo tanto, a mesma cantidade de carbohidratos está contida nun volume menor. Un puré vexetal é aínda máis compacto. Nas partes anteriores, tamén se ten en conta a corrección de que durante o proceso de quecemento se converte parte da celulosa en azucre. Despois do tratamento térmico, os carbohidratos procedentes dos vexetais absorbense moito máis rápido.

Incluso os alimentos permitidos que conteñan hidratos de carbono "lentos" deben consumirse con moderación, en ningún caso en exceso para non caer baixo o efecto dun restaurante chinés. O efecto dos hidratos de carbono sobre o organismo diabético descríbese en detalle no artigo "Como regular o azucre no sangue con pequenas doses de insulina". Este é un dos nosos artigos clave se quere controlar realmente a súa diabetes.
Se os carbohidratos son tan perigosos para os diabéticos, por que non abandonalos por completo? Por que incluír vexetais nunha dieta baixa en carbohidratos para controlar a diabetes? Por que non obter todas as vitaminas necesarias de suplementos? Porque é probable que os científicos aínda non descubriran todas as vitaminas. Quizais as verduras conteñan vitaminas vitais que aínda non coñecemos. En calquera caso, a fibra será boa para os teus intestinos. Todo o anterior non é motivo para comer froitas, vexetais doces ou outros alimentos prohibidos. Son extremadamente nocivos na diabetes.
Fibra para dieta de diabetes
A fibra é un nome común para os compoñentes dos alimentos que o corpo humano non é capaz de dixerir. A fibra atópase nos vexetais, froitas e grans, pero non nos produtos animais. Algunhas das súas especies, por exemplo, a pectina e a goma guar, disólvense na auga, outras non. Tanto a fibra soluble como a insoluble afectan o paso dos alimentos polos intestinos. Algúns tipos de fibra insoluble (por exemplo, psyllium, tamén coñecida como plátano de pulgas) úsanse como laxante para o estreñimiento.
As fontes de fibra insoluble son a maioría dos vexetais de ensalada. A fibra soluble atópase en legumes (fabas, chícharos e outros), así como nalgunhas froitas. Isto, en particular, pectina na pela das mazás. Para a diabetes, non intente baixar o azucre no sangue ou o colesterol con fibra. Si, o pan de salvado non aumenta o azucre tan forte coma o pan de fariña branca. Non obstante, aínda causa un aumento rápido e potente do azucre. Isto é inaceptable se queremos controlar coidadosamente a diabetes. Os alimentos prohibidos na dieta baixa en carbohidratos son moi prexudiciais na diabetes, aínda que lle engades fibra.
Realizáronse estudos que demostraron que o aumento de fibra na dieta mellora o perfil de colesterol no sangue. Non obstante, máis tarde resultou que estes estudos estaban tendenciosos, é dicir, os seus autores fixeron todo de antemán para obter un resultado positivo. Estudos máis recentes demostraron que a fibra dietética non ten efectos notables sobre o colesterol. Unha dieta baixa en hidratos de carbono realmente axudará a controlar o azucre no sangue e tamén mellorará os resultados das probas de sangue por factores de risco cardiovascular, incluído o colesterol.

Recomendamos que trate con coidado os alimentos "dietéticos" e "diabéticos" que conteñan farelo, incluída a avena. Por regra xeral, estes produtos conteñen unha porcentaxe enorme de fariña de gran, polo que provocan un rápido salto no azucre no sangue despois de comer. Se decides probar estes alimentos, primeiro come un pouco e mide o azucre 15 minutos despois de comer. O máis probable é que o produto non sexa adecuado para ti, porque aumenta moito o azucre. Os produtos bran que conteñen unha cantidade mínima de fariña e son realmente adecuados para persoas con diabetes dificilmente se poden mercar nos países de fala rusa.
A inxestión excesiva de fibras provoca inchacións, flatulencias e ás veces diarrea. Tamén leva a un aumento incontrolado do azucre no sangue debido ao "efecto dun restaurante chinés", para máis detalles, consulte o artigo "Por que os saltos de azucre no sangue nunha dieta baixa en carbohidratos poden continuar e como solucionalo". A fibra, como os hidratos de carbono dietéticos, non é absolutamente necesaria para unha vida sa. Os esquimos e outros pobos do norte viven plenamente, comendo só alimento animal, que contén proteína e graxa. Teñen unha excelente saúde, sen signos de diabetes ou enfermidades cardiovasculares.
A adicción aos hidratos de carbono e o seu tratamento
A gran maioría das persoas con obesidade e / ou diabetes tipo 2 padecen unha ansia irrepresible de hidratos de carbono. Cando teñen un ataque de glution descontrolada, comen carbohidratos refinados en cantidades incribles. Este problema está herdado xeneticamente. Debe ser recoñecida e controlada, do mesmo xeito que se controla a adicción ao alcol e á droga. Consulte o artigo Como usar medicamentos para a diabetes para controlar o apetito. En calquera caso, unha dieta baixa en carbohidratos é a primeira opción para a dependencia dos carbohidratos.
A clave para un bo control do azucre no sangue da diabetes é comer a mesma cantidade de carbohidratos e proteínas todos os días para o almorzo, o xantar e a cea. Para iso, debes aprender a elaborar un menú para unha dieta baixa en carbohidratos. É posible e necesario cociñar diferentes pratos, alternando produtos da lista de permitidos, se só a cantidade total de hidratos de carbono e proteínas por partes segue a ser a mesma. Ao mesmo tempo, as doses de comprimidos de insulina e / ou diabetes tamén permanecerán iguais e o azucre no sangue será estable ao mesmo nivel.
Diabetes e consumo de graxas
Se tes diabetes, xa sabes que necesitas calcular coidadosamente os carbohidratos para manter un nivel estable de azucre no sangue. Pero aquí o que é igualmente importante cando se trata da dieta diabética e do manexo da diabetes en xeral: control da inxestión de graxa.
Isto é debido a que a diabetes xa te pon en risco de padecer enfermidades cardíacas: a diabetes dana lentamente as arterias do corpo se o azucre no sangue está mal controlado. Se non segue unha dieta diabética que reduce o consumo de graxa, é probable que aumente aínda máis o risco de ataque cardíaco e vertedura. Tres de cada catro persoas con diabetes morren por algún tipo de enfermidade cardíaca e os datos dos médicos indican que o risco de sufrir un ictus en adultos con diabetes é entre dúas e catro veces maior que os que non padecen esta enfermidade.
Graxas malas, graxas boas
Non todas as graxas son malas para vostede, pero é importante saber a diferenza.
- Graxas saturadas e graxas trans. Considéranse graxas malas porque aumentan a produción de colesterol de baixa densidade (LDL). Tamén provocan formación de placas nas arterias coronarias, estreitando as arterias e fan que o corazón funcione máis duro para bombear sangue. Isto aumenta o risco de ataque cardíaco e vertedura.
- Graxas monoinsaturadas e poliinsaturadas e ácidos graxos omega-3. Estas son graxas boas. Estas graxas en realidade axudan a eliminar o fluxo sanguíneo do colesterol LDL, reducindo o risco de obstrución arterial.
- Colesterol Esta substancia tipo graxa desempeña moitas funcións útiles no corpo. Pero o fígado produce colesterol por si só, polo que a inxestión de colesterol dos alimentos debería limitarse a 200 miligramos ao día se tes diabetes, se non, aumenta o risco de arterias obstruídas.
Teña presente que para un bo manexo da diabetes, incluso se deben consumir graxas boas en pequenas cantidades. Todas as graxas, tanto boas como malas, conteñen máis do dobre de calorías por gramo de carbohidratos ou proteínas. Debe comer un pouco de graxa para manter as funcións vitais do corpo, pero consumir moita cantidade de graxa engadirá calorías non desexadas, o que pode levar a aumento de peso.
Control da inxestión de graxa
Unha dieta para diabete require que elimine tantas graxas malas como sexa posible. Use estas directrices para facer a mellor elección:
- As graxas saturadas son normalmente sólidas a temperatura ambiente. Estes inclúen graxa animal atopada en carnes en rodajas, produtos lácteos como leite, manteiga e queixos, aceites de coco e palma, e a pel de polo, pavo e outras aves de curral. Debe manter a inxestión de graxa saturada ata o 7% do seu total diario de calorías. Para unha dieta media de 15 gramos.
- As graxas trans son aceites líquidos que se converten en graxas sólidas nun proceso chamado hidroxenación. Son especialmente malas para ti, xa que non só aumentan o nivel de graxas malas, senón que tamén reducen a cantidade de graxas boas no torrente sanguíneo. Pódense atopar en moitos alimentos porque son moi estables e axudan a prolongar a vida útil. Debería esforzarse por eliminar completamente as graxas trans da súa dieta.
Xa que necesitas algunhas graxas como parte da túa dieta diaria, debes substituír as graxas malas por graxas boas, como estas:
- As graxas monoinsaturadas atópanse en aguacates, noces, xirasoles, aceite de oliva, aceite de canola e manteiga de cacahuete.
- As graxas poliinsaturadas atópanse na maioría doutros tipos de aceites vexetais, como o millo, o algodón, o azafrán e a soia.
- Os ácidos graxos omega-3 atópanse en peixes, produtos de soia, noces e sementes de liño.
Reducir ou eliminar a inxestión de graxas malas e controlar a inxestión de graxas boas fará un longo camiño cara a reducir o risco de enfermidades cardíacas.