O páncreas vólvenos polos nosos erros
 O órgano máis importante do tracto gastrointestinal é o páncreas. E se supoñemos que os fallos comezan nas súas funcións, entón isto pode levar á desestabilización de toda a saúde.
O órgano máis importante do tracto gastrointestinal é o páncreas. E se supoñemos que os fallos comezan nas súas funcións, entón isto pode levar á desestabilización de toda a saúde.
Se o páncreas falla, os seus signos están claramente manifestados:
- dor severa no hipocondrio esquerdo,
- dores de cintas
- inchazo
- náuseas ondulantes, sen parar, cun aumento de vómitos indomables
- dor abatida en posición dobrada.
As convulsións agudas son difíciles de aliviar, os antiespasmódicos son débiles, o vómito faise incontrolable, os estómagos cólicos.
Síntomas de fallo do páncreas
Con un seguimento dinámico do estado dunha persoa enferma, determínase un aumento da temperatura ata os indicadores subfebrísiles.
Síntomas adicionais polos que pode determinar o fracaso do páncreas e non confundilos coa manifestación doutras enfermidades:
- diarrea
- aumento do reflexo da mordaza,
- taquicardia
- calor súbito de calor e sudoración,
- amarillento da proteína da pel e dos ollos.
A pancreatite non tratada toma unha forma crónica e empeora periódicamente, especialmente no caso dunha violación da dieta, despois dunha abundante festa ou unha festa divertida cun mar de alcol. A forma crónica de pancreatite caracterízase por unha sensación de aumento do páncreas, entón hai unha sensación de estourido na rexión das costelas, a respiración é difícil.
Co herpes zoster, as dores son tan graves que poden confundirse facilmente con manifestacións de osteocondrose, colecistite, pielonefrite, apendicite. O fracaso do páncreas non é sorprendente confundir, xa que con toda a forza as dores son moi diversas: puxante, corte afiado, calambres graves ou ata varios días duradeiros continuamente de intensidade media.
Que facer se falla o páncreas?
En calquera caso, as primeiras accións en caso de fracaso do páncreas son tomar antiespasmódicos, analxésicos, antiinflamatorios, cambiar a unha dieta con fame, bebida alcalina. Con confirmación de laboratorio das desviacións dos niveis de azucre, prescríbelle insulina ao paciente, xunto con medicamentos que conteñen enzimas.
Materiais interesantes sobre este tema.
O páncreas é o responsable da produción de encimas específicas, incluída a hormona insulina. Con pancreatite.
As enfermidades do páncreas adoitan levar a interrupcións do intestino, o que á súa vez pode causar desenvolvemento.
A aparición de puntos vermellos no corpo dun paciente que sofre pancreatite, os gastroenterólogos asócianse cunha forte exacerbación da enfermidade. Normalmente semellante.
Quen é ela?
Os antigos gregos o sabían e chamárono "páncreas". O páncreas produce zume de páncreas: contén todos os encimas necesarios que axudan á dixestión de proteínas, graxas e carbohidratos nos intestinos. E o seu segundo deber é producir hormonas, digamos, insulina que é familiar para todos: regula o nivel de glicosa no sangue. Se o conduto da glándula está bloqueado por, por exemplo, cálculos biliares, as enzimas non poden saír "fóra", permanecen no páncreas e destruír as súas células. Hai inflamación - pancreatite. Pode ser aguda e crónica.
Por que o páncreas se inflama
En primeiro lugar, ela vingase de nós polos nosos erros. O primeiro lugar na clasificación de "provocadores" é compartido polo alcol e as enfermidades biliares: isto é máis do 70% dos casos. Por certo, a pancreatite aguda pode comezar de súpeto nunha persoa que non bebe, se "pasou". En xeral, din os expertos, hai máis de cen razóns para o desenvolvemento da enfermidade. O máis común:
● enfermidades do duodeno (duodenite, úlcera péptica),
● tomar certos medicamentos (diuréticos, sulfonamidas, etc.),
Infeccións (hepatite viral B, C),
● trastorno metabólico,
Por que é perigoso?
A pancreatite aguda pódese imaxinar como cadros dun filme de terror. As enzimas "funden" as células do páncreas e se o proceso é demasiado activo, desenvólvese unha insuficiencia cardiovascular, respiratoria e renal aguda ... Por suposto, os médicos fan todo para salvar ao paciente, pero incluso cando o perigo parece estar detrás, pode producirse unha nova ameaza grave. . Nas cinzas da recente batalla hai unha infección mortal.
A pancreatite crónica non é tan agresiva, pero, a diferenza da aguda, leva a cambios irreversibles no páncreas. As células mortas que traballan son substituídas por células de tecido conxuntivo que non poden producir enzimas e hormonas dixestivas. A consecuencia é a enfermidade intestinal, o desenvolvemento da diabetes. Ás veces, a pancreatite crónica tamén leva ao cancro de páncreas.
Ola, rápido?
Intolerable dor abdominal, náuseas, vómitos, febre, golpes do corazón a miúdo, a miúdo - estes son os principais síntomas da pancreatite aguda. En tal situación
Necesidade:
● Chame inmediatamente a unha ambulancia.
● rexeitar comida e bebida: irrita o páncreas e estimula a produción de encimas.
É imposible:
● tome analxésicos e outros medicamentos antes de que chegue o médico,
● Poña unha almofada de calefacción no estómago.
Pode:
● Para aliviar a dor, o mellor é sentarse lixeiramente dobrado e unir un quentador de burbullas de xeo ao lado esquerdo do abdome, xusto debaixo das costelas. Non é esa casa? Use unha bolsa de comida conxelada.
Crónica pobre pobre
Na pancreatite crónica, as caras son diferentes. Existe unha chamada forma de dor, o seu principal síntoma é a dor no hipocondrio dereito ou esquerdo, na parte traseira. Aumentan drasticamente despois do alcol, os alimentos graxos ou picantes. A forma dispéptica da enfermidade é a diarrea frecuente, residuos de alimentos non digeridos nas feces, inchazo.
Non obstante, existe unha forma asintomática de pancreatite crónica, desde hai moito tempo unha persoa nin sequera se decata da enfermidade.
No hospital e na casa
Como se trata a inflamación do páncreas? Pancreatite aguda - só no hospital, con un ataque "quente" de hospitalización crónica tamén é necesario.
"Para tratar eficazmente a pancreatite, cómpre comprender claramente o que está a suceder", comenta o gastroenterólogo Lyudmila Zharkova, "polo tanto, un exame de urxencia (radiografía, ecografía, etc.) realízase inmediatamente no hospital e fanse as probas necesarias. Con severidade leve e moderada da pancreatite aguda, primeiro hai que aliviar cólicos e dor e suprimir a produción de enzimas pancreáticas, ademais de reducir a intoxicación e evitar a deshidratación; a un paciente se lle contan contagotas con solución salina, glicosa. Dous ou tres días - absolutamente ningún alimento, pero precisa unha bebida abundante - auga mineral alcalina sen gas. O médico pode prescribir antibióticos.
Pero as situacións son diferentes: por exemplo, a pancreatite aguda pode causar problemas de respiración, hipoxia. Entón, necesitamos subministración de osíxeno a través da máscara e, ás veces, tratamento de reanimación e isto só é posible no hospital. Unha complicación grave é a insuficiencia renal e entón o paciente necesita diálise. Algunhas formas de pancreatite aguda requiren cirurxía de urxencia.
O tratamento da pancreatite crónica adoita ser conservador: o médico prescribe medicamentos para aliviar a dor, encimas se o páncreas produce poucos deles. Ás veces tamén se necesita insulina para regular os niveis de glicosa no sangue. E o máis importante - a dieta, é que aforra das recaídas.
Como comer con pancreatite?
Pode:
Produtos lácteos, tortillas proteínas, carne con pouca graxa, aves de cor, peixe, cereais - avea, trigo mouro, arroz, verduras, fervidas e cocidas en forma purificada (patacas, coliflor, cenorias, cabaza, cabaza, remolacha, chícharos verdes), froitas e bagas - puré cru ou cocido.
É imposible:
Noces, cogomelos, leguminosas, caldos fortes, pratos graxos, picantes e azedo, embutidos, embutidos, embutidos, desechos, carnes e encurtidos afumados, caviar, peixes graxos, cítricos, froitas azosas e froitas, pan moreno, mijo, produtos cocidos frescos, tortas , bolos, chocolate, xeados, alcol, kvass, café, bebidas carbonatadas.
Por certo
Os pacientes necesitan limitar bruscamente o uso de sal. O mellor é cociñar ao vapor. A manteiga ou aceite vexetal só se poden engadir ao prato acabado: as graxas tratadas térmicamente son prexudiciais para o páncreas.
Comentario especialista
A nutricionista Marina Uvarova:
- Despois da pancreatite aguda, unha persoa normalmente "mantén" a dieta. Pero as crónicas - moito máis difíciles: certas restricións alimentarias permanecen con elas case de por vida. Que se pode facer para paliar a situación dun membro da familia enferma? Aprende a cociñar deliciosamente. Por certo, moitos pratos dietéticos poden converterse no estándar de ouro para toda a familia: esta é unha dieta adecuada e racional que protexerá contra enfermidades do tracto gastrointestinal e moitas outras, e conservará a harmonía.
É moi importante que o paciente non quede colgado dos seus problemas. Por suposto, un mes despois dunha exacerbación, a dieta debe ser observada máis severamente (por certo, cómpre sentarse nunha dieta de aforro durante a gripe, o resfriado e outras infeccións, con agravamento de enfermidades crónicas). A continuación, dentro de seis meses, amplialo gradualmente. Está todo ben?
Estupendo Lentamente, podes volver á túa dieta habitual (por suposto, sen sobresaltos), coidar e non abusar de produtos perigosos. Se a remisión é persistente, pode pagar un pequeno vaso de viño lixeiro na mesa festiva. Só non merenda ensalada de Olivier. Pero un anaco de peixe vermello pode pagar. As crónicas non deben ser excesivas: a glándula debe funcionar sen tensión. Non teñas fame comendo unha porción máis pequena, un vaso de auga axudará se o bebes media hora antes das comidas. E non esquezas outra regra: intente comer aproximadamente ao mesmo tempo para que o páncreas non funcione en balde.
Comparte isto:
Nas noticias, a causa da morte de Vladislav Galkin (38 anos) foi formulada como "insuficiencia cardíaca aguda que xurdiu no fondo da pancreatite aguda", que o actor tratou hai dous meses no hospital Botkin.
A pancreatite é unha inflamación do páncreas, cuxos poderes no corpo son tan grandes que debido á súa enfermidade poden morrer todos os outros órganos. Polo tanto, a palabra principal neste diagnóstico é "pancreatite", e non "insuficiencia cardíaca". Ao final, todas as persoas morren polo feito de que o seu corazón deixe de latir, pero os patólogos buscan o que provocou esta parada, como din, a "causa da morte". A necrose pancreática (o tipo máis perigoso de pancreatite: a inflamación é tan intensa que as células do páncreas morren) - esta é a causa, e é a consecuencia o paro cardíaco.
O páncreas pesa arredor de 80 gramos e semella unha porción de masa de levadura ampolla tenra. Sitúase "detrás do estómago", que se reflicte no nome ruso. Os antigos gregos descubriron ferro, pero por que realmente non sabían o que era. Adiantáronse ideas, por exemplo, que este é o revestimento do estómago, que o separa da columna vertebral. Durante os seguintes quincecentos anos, os científicos continuaron dividindo o corpo humano como un crebacabezas infantil - en grandes partes: corazón, pulmóns, fígado, etc.
As funcións do páncreas só se comprenderon aproximadamente a principios do século XX.
Este corpo funciona en dous frontes. A parte externa é a dixestión, a maior parte da glándula traballa nela: a través de condutos especiais segrega encimas no lumen intestinal que pode dixerir rapidamente un anaco de kebab ou patacas fritas.
A parte interior é a produción das hormonas máis importantes (insulina e glucagón), que, entrando no sangue, regulan o metabolismo dos carbohidratos. Nun microscopio, o ferro é semellante ao queixo suizo, onde en vez de buracos, o taller de produción de hormonas, e o propio "queixo" son células que forman enzimas. Se por algún motivo se perturba a saída de enzimas dixestivas do páncreas, entón se "dixerirá" coa velocidade do raio. Este proceso é a necrose pancreática.
Agora imaxina: a glándula desborda de súpeto as encimas máis fortes e comeza a "dixerir" a si mesma. Os sitios de tecido excesivamente cociñados morren (necróticos) e a necrose esténdese aos órganos veciños As paredes intestinais adxacentes á glándula se inflaman, pérdense "soltas", permeables e as bacterias do intestino superan esta barreira case sen esforzo, infectando todo o que lles rodea. Comeza a intoxicación sanguínea: sepsis. O equilibrio de líquidos e sales perturba. As substancias que aumentan a inflamación son liberadas. Pero non é unha rabuñada na pel que está inflamada, senón todos os órganos e sistemas. Os riles, pulmóns, fígado e intestinos deixan de funcionar. O sangue coagula nos lugares incorrectos e o sangrado ocorre simultaneamente. Hai un fallo de órgano múltiple.
Esta trama non é como nada. No fígado e no bazo - a súa situación é realmente similar ao páncreas - tal catástrofe non ocorre. Non teñen encimas cáusticas, polo que a necrose non se desenvolve e teñen unha estrutura densa que os protexe da propagación de procesos perigosos. As infeccións non son fáciles de entrar no corazón, porque ao seu carón só hai órganos "limpos" - pulmóns e vasos sanguíneos, e as causas da necrose muscular cardíaca están asociadas con arterias obstruidas e non con "devorarse" desde dentro. Unha persoa cun ataque cardíaco sen tratamento sobrevive nun 75 por cento dos casos, cunha necrose pancreática infectada - nunca.
Unha variedade de persoas padecen necrose pancreática. No 10 por cento dos casos, a causa da enfermidade é descoñecida, pero sabemos o principal do 90 por cento restante. A metade dos pacientes beben a fondo, aproximadamente a mesma cantidade de pedras na vesícula biliar, que, como vostede sabe, xorden debido á inactividade física, á obesidade e ás comidas raras.
Está en seguridade relativa, se o índice de masa corporal é inferior a 25, cada día móvese rapidamente durante polo menos 30-40 minutos continuamente. Tes almorzo, xantar, cea e un par de veces máis, se tes fame. Vostede non bebe máis de dúas copas de viño (ou dous vasos de vodka) ao día e non ten o costume de beber máis de catro copas nas "vacacións". Estar saudable!
Características do funcionamento do páncreas
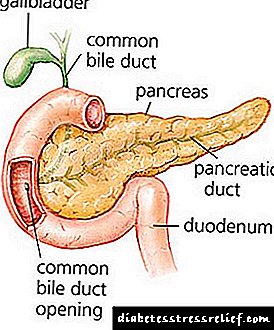
Este pequeno órgano cumpre unha serie de funcións importantes no corpo: dixestiva, externamente e intrasecretoria. A glándula está situada na rexión retroperitoneal, unha bolsa omentum sepáraa do estómago.
Preto do páncreas atópase un oco, vea esquerda e aorta. O órgano está dividido en varios departamentos: cola, corpo e cabeza.
O zume de páncreas entra no intestino a través do conducto Wirsung. Pero antes de entrar no tracto dixestivo, entra no conducto biliar.
A glándula parénquima consta de dúas partes cunha estrutura diferente:
- Illas de Langerhans. Neste momento, segríase insulina e glucagón.
- A parte glandular. Produce zume pancreático.
 Que rexeita o páncreas? A causa raíz das enfermidades do tracto dixestivo é a miúdo a desnutrición.
Que rexeita o páncreas? A causa raíz das enfermidades do tracto dixestivo é a miúdo a desnutrición.
Cando o funcionamento da glándula non se perturba, non afecta negativamente os seus propios tecidos. Co desenvolvemento da inflamación, comeza o proceso de auto-dixestión, debido ao cal as células enzimáticas do órgano están danadas.
A principal causa de disfunción das glándulas é o abuso de alcol e unha dieta desequilibrada. Tales factores levan á aparición de enfermidades nun 70% dos casos.
Causas da pancreatite aguda e crónica:
- predisposición xenética
- lesión de órganos
- tomando certos medicamentos
- infeccións (micoplasmosis, virus da hepatite),
- enfermidade do cálculo biliar
- trastornos endocrinos.
Ademais das razóns anteriores, hai unha serie de factores específicos que afectan o desenvolvemento de diversas patoloxías de órganos. Se o páncreas falla con necrose pancreática, entón os factores predispostos poden ser a colelitiasis, a colecistite.
O cancro do órgano parénquima desenvólvese debido ao tabaquismo, a alimentación excesiva, a presenza de enfermidades crónicas (diabetes, pancreatite). Os pacientes maiores de 60 anos, na súa maioría homes, teñen risco de oncoloxía.
As causas da formación de quistes, ademais dos fenómenos anteriores, son: invasión helmíntica e aumento da concentración de colesterol no sangue. Ademais, a glándula pode negarse a traballar con diabetes.
A principal causa da hiperglucemia crónica reside nas características xenéticas do corpo. Outros factores predispoñentes son a obesidade, o estrés e a vellez.
O cadro clínico da pancreatite aguda e crónica
O principal signo de inflamación aguda da glándula é a dor "de perforación". Inicialmente, localízanse na rexión epigástrica e nos dous hipocondrios. Entón pode sentirse molestias na parte traseira e no estómago.
Os síntomas comúns da pancreatite aguda inclúen vómitos frecuentes, o que leva a deshidratación, eructos, flatulencias, diarrea, perda de peso súbita, boca seca. Cando o estado do paciente empeora, aparece unha temperatura (ata 40 graos), a hipotensión desenvólvese e o ritmo cardíaco aumenta.
Moitas veces o curso da enfermidade vai acompañado de branqueamento do integumento. E se a cara se pon azul, entón isto indica unha forma grave da enfermidade, na que se produce unha intoxicación grave cun trastorno de circulación periférica.
Un terzo dos pacientes con pancreatite aguda desenvolven un síntoma como a ictericia. Ás veces aparecen manchas nas nádegas, cara e estómago, semellantes ás petequias ou hemorraxias. Tamén poden producirse erupcións redondas na espalda, no estómago e no peito.
 A forma crónica de inflamación do páncreas caracterízase pola substitución de células de órganos sans por tecido conectivo. O curso da enfermidade divídese en 2 períodos - aguda e remisión. Polo tanto, dependendo da fase da enfermidade, a intensidade dos síntomas varía.
A forma crónica de inflamación do páncreas caracterízase pola substitución de células de órganos sans por tecido conectivo. O curso da enfermidade divídese en 2 períodos - aguda e remisión. Polo tanto, dependendo da fase da enfermidade, a intensidade dos síntomas varía.
O paciente pode padecer dor constante ou periódica. A miúdo aparecen no epigástrico ou no hipocondrio 30 minutos despois de comer.
Moitas veces a dor dálle ao ombreiro, ás costas, ás extremidades superiores e ao peito. Se toda a glándula está inflamada, entón o malestar ten un carácter de cinguido. Ademais, o malestar severo acompaña a miúdo de náuseas e vómitos.
Cun agravamento da pancreatite crónica, o paciente ten os mesmos signos de trastorno dispeptico que na forma aguda da enfermidade. Ademais, o paciente séntese débil e axiña se cansa.
En persoas que padecen inflamación crónica da glándula hai máis de 10 anos, prodúcese un fracaso funcional. Así, unha diminución da secreción de zume contribúe ao desenvolvemento de varios síntomas:
- feces molestas ata 3 veces ao día,
- flatulencia
- as feces son brillantes, grises, teñen consistencia semellante ás gachas e un cheiro desagradable.
En moitos pacientes, no contexto dun longo curso da enfermidade, prodúcese unha deficiencia de nutrientes no corpo. Polo tanto, con inflamación crónica do páncreas, o paciente adoita padecer osteoporose, anorexia, disbiose e anemia.
Unha exacerbación da enfermidade adoita levar ao desenvolvemento dun estado pre-hipoglucémico e coma posterior. Tales fenómenos pódense recoñecer por varios síntomas: debilidade grave, tremor por todo o corpo, suor fría, desmaio.
O curso prolongado de pancreatite crónica aumenta significativamente a posibilidade de que un paciente desenvolva unha complicación tan perigosa como a diabetes mellitus secundaria. Pero esta consecuencia pode desenvolverse non só na inflamación aguda ou crónica da glándula.
Ademais, os tumores, cistos e outros procesos destrutivos ocorridos no órgano parénquima teñen un efecto negativo sobre o corpo.
Por iso, é importante saber que signos acompañan a outras enfermidades pancreáticas perigosas.
Síntomas que indican a insuficiencia das glándulas en cancro, quistes, diabetes, pedras e necrose pancreática
 Con cistos localizados no páncreas, fórmase unha cápsula no órgano onde se acumula fluído. A educación pode aparecer en calquera parte da glándula. Os seus síntomas ocorren a miúdo cando o tumor se fai grande e despraza órganos adxacentes.
Con cistos localizados no páncreas, fórmase unha cápsula no órgano onde se acumula fluído. A educación pode aparecer en calquera parte da glándula. Os seus síntomas ocorren a miúdo cando o tumor se fai grande e despraza órganos adxacentes.
Con quiste, o paciente pode padecer dor no abdome superior. Non é raro que unha persoa perda peso de xeito dramático e sufra molestias dixestivas.
Palpase unha formación grande durante a palpación. O tumor comprime os órganos próximos, o que complica a saída da bilis. Polo tanto, o paciente pode cambiar a cor das feces e da orina.
En presenza dun quiste no páncreas, unha persoa constantemente séntese débil. Se a infección se une, entón aparecen signos como dor muscular, febre, xaquecas e calafríos.
Síntomas da falla pancreática coa formación de pedras no órgano:
- dor paroxística que se produce no abdome superior e esténdese cara ás costas,
- ao mover pedras ao conducto biliar, aparecen manifestacións de ictericia obstructiva
- ás veces está presente un trastorno dixestivo.
Na necrose do páncreas, cando os tecidos dun órgano morren, hai súbitas fortes sensacións dolorosas no epigastrio ou detrás do esternón, a miúdo irradiando cara á clavícula, cara abaixo ou cara atrás. A dor pode ser tan intensa que unha persoa perde a conciencia.
Outros signos de necrose pancreática son a boca seca, a taquicardia, a respiración, o estreñimiento, os ataques de vómitos e as náuseas, a flatulencia. O paciente sofre fatiga crónica. Un signo característico da patoloxía é a aparición no peritoneo das manchas de cianose e a hiperemia da pel do rostro.
O cancro de páncreas é raro, pero bastante perigoso, polo que o pronóstico da recuperación adoita ser desfavorable. O tumor crece rapidamente, afectando as veas superiores, arterias e vasos de órganos próximos.
Dado que o cancro afecta aos plexos nerviosos, o paciente experimenta dor severa. En presenza dun tumor, obsérvase unha rápida perda de peso, unha sede constante e vómitos causada pola presión da formación no tracto dixestivo.
Ademais, os pacientes quéixanse de boca seca, sensación de pesadez no hipocondrio dereito e feces de molestias (feces líquidas cun cheiro desagradable). Nalgúns pacientes, as membranas mucosas e a pel póranse de cor amarela debido a mal funcionamentos na saída da bilis.
Se se produce un aumento de cantidade de glucágono cun tumor pancreático, a enfermidade será perturbada pola dermatite e a glicosa aumentará no seu sangue. O cancro do órgano parénquima é perigoso porque dá metástases precores a pulmóns, fígado, ganglios linfáticos e moito máis. Por iso, é importante diagnosticar a enfermidade de xeito oportuno e realizar un tratamento eficaz que salva a vida do paciente.
A presenza de diabetes pode ser determinada por varios síntomas característicos:
- micción frecuente
- perda de peso súbita sen cambiar a dieta,
- fame insaciable
- adormecemento das extremidades
- dor abdominal
- visión diminuída
- náuseas e vómitos
- pel seca e coceira
- sede
- curación lenta das feridas.
Tratamento e prevención
 A terapia de pancreatite aguda e pancreatosis realízase nun hospital. No hospital prescríbense diuréticos para o paciente, eliminando cólicos e eliminando toxinas. Se é necesario, úsanse axentes analxésicos, vómitos, antimicrobianos e inmunostimulantes.
A terapia de pancreatite aguda e pancreatosis realízase nun hospital. No hospital prescríbense diuréticos para o paciente, eliminando cólicos e eliminando toxinas. Se é necesario, úsanse axentes analxésicos, vómitos, antimicrobianos e inmunostimulantes.
Nos primeiros días do tratamento, os pacientes necesitan rexeitar a comida. E nas próximas semanas e meses, o paciente terá que seguir unha dieta especial.
Coa ineficacia ou inapropiación da terapia tradicional, realízase a cirurxía, con acumulación de pus no lavado peritoneal. Elimínanse os tecidos necróticos do órgano, cun quiste, faise unha resección, con cancro, quimioterapia ou radioterapia.
A pancreatite crónica durante a exacerbación trátase con alimentos de dieta. Para que o páncreas non falla, quedan excluídos da dieta doces, picantes, graxos e salgados. O alcohol debe descartarse totalmente.
Como medida preventiva, é útil substituír o té forte e o café por decoccións de herbas de lingonberry, ortiga, rosa de cadeira ou dente de león. Se aparecen varios dos síntomas á vez, debes consultar inmediatamente a un gastroenterólogo ou endocrinólogo.
A información sobre os signos de enfermidade pancreática inclúese no vídeo neste artigo.
Función pancreática

O papel do páncreas é moi grande
Como se mencionou anteriormente, o páncreas realiza moitas funcións moi importantes, grazas ás cales o corpo funciona como debería. As principais funcións que realiza o ferro son:
- A produción de encimas, é dicir, a participación directa no proceso de dixestión. Se polo menos un encima se produce en cantidades menores ou maiores, isto pode levar a procesos irreversibles, por mor dos cales o corpo experimentará un estrés tremendo
- Regulación no proceso do metabolismo, concretamente a produción de células de insulina
No caso de que se produza un problema incluso co desempeño dunha das funcións anteriores, o proceso de dixestión e metabolismo queda interrompido, e é moi difícil restablecelo polo motivo de que as infraccións non sempre se poden notar de inmediato. Na maioría das veces descóbrense cando non se pode facer nada.
Para garantir o desempeño normal do páncreas das súas funcións, só precisa comer ben. É un alimento adecuado e saudable que afecta positivamente a produción de todos os encimas necesarios.
Síntomas e signos de enfermidade pancreática
Moi a miúdo, a xente ignora calquera manifestación de dor no abdome superior, pensando que isto desaparecerá por si só. Pero, por desgraza, calquera dor, incluso a curto prazo, non é a norma, indica que hai algúns problemas co páncreas. Un dos principais signos de que se está a desenvolver unha enfermidade da glándula será a perda de peso e, logo, cando unha persoa come normalmente e non se adheri a ningunha dieta.
Entre os principais signos de enfermidade, destacan claramente ataques sen náuseas e ás veces vómitos. Para unha persoa absolutamente sa, esta será unha sorpresa completa e faralle que se preste atención. A aparición de náuseas indica que os procesos de dixestión son perturbados e, polo tanto, provocan vómitos ou náuseas. Hai moitas enfermidades pancreáticas que teñen os seus propios signos especiais. Os principais síntomas de manifestación inclúen:
- Dor que aparece moi bruscamente e localízase aproximadamente na rexión das costelas inferiores e desde a parte traseira
- Dolor que cingue, como así fose. Faise insoportable cada minuto e unha persoa nin sequera pode moverse
- A aparición dun reflexo de vómito, que aparece principalmente no momento en que se nota o pico do ataque de dor. Neste momento, unha persoa pode vomitar máis dunha vez e o vómito terá un cheiro azedo, o que indica unha violación do ambiente alcalino no estómago
- Pobre apetito. Unha persoa pode incluso renunciar aos seus alimentos favoritos e reducir o número de comidas ao día a unha, porque simplemente non quere comer
- A temperatura corporal elevada, que se produce con inflamación grave do páncreas
- A dor diminúe se unha persoa se inclina cara adiante. A dor pode desaparecer completamente ou reducirse ata o momento en que a persoa toma a súa posición anterior
Nalgúns casos, os síntomas se desenvolven tan axiña que unha persoa nin sequera pode entender o que pasou. En tal situación, debes chamar de inmediato a unha ambulancia, xa que na maioría dos casos é necesaria a hospitalización urxente do paciente.
Causas da enfermidade

Artigo útil? Comparte a ligazón
Basicamente, a principal causa de problemas do páncreas é un estilo de vida anormal, é dicir, o abuso de alcol ou o tabaquismo excesivo. Ademais, a dieta xoga un papel enorme. No caso de que unha persoa come predominantemente só alimentos moi graxos e picantes, ten unha maior probabilidade de desenvolver problemas coa glándula. As principais causas de varios problemas e enfermidades co páncreas pódense atribuír a:
- Problemas co duodeno. No corpo humano, todo está intimamente interconectado. E se un fallo se produce nun lugar, este afectará certamente a outro órgano
- Cirurxía no estómago ou outro órgano do tracto gastrointestinal
- Lesión abdominal
- Tomar medicamentos que poden converterse na principal causa de inhibición das funcións pancreáticas e, como resultado, o desenvolvemento de enfermidades
- Penetración de infeccións no corpo. Moitas veces, un adulto pode non prestar atención a un pequeno malestar, aínda que indicará que unha infección entrou no corpo. E, por regra xeral, tales infeccións son as causas da disfunción do páncreas
- Malformacións conxénitas no páncreas. Normalmente inclúe un estreitamento excesivo do conducto biliar ou, pola contra, a súa expansión
- Problemas metabólicos que levan ao desenvolvemento doutras enfermidades, porque os órganos non reciben as substancias necesarias ou, pola contra, reciben en cantidades máis do necesario
- Trastorno do fondo hormonal. Isto pode suceder debido ao estrés, así como debido ao desenvolvemento doutras enfermidades.
- Problemas vasculares. As enfermidades vasculares conducen a que a subministración de sangue a algúns órganos diminúe, reducindo así a cantidade de nutrientes e microelementos esenciais que entran neles
- Herdanza. Por regra xeral, os nenos cuxos pais padecen enfermidades pancreáticas tamén son susceptibles de converterse en propietarios destas enfermidades.
As razóns para o desenvolvemento de enfermidades deste órgano son moitas e, de feito, é moi difícil controlalo todo. É por iso que, se se produce algún ataque de dor, aínda que sexa tolerable e non grave, debes consultar inmediatamente un médico para obter consello, xa que só el pode facer un diagnóstico preciso e descubrir o problema.
Pancreatite

A dor como un dos principais síntomas da enfermidade pancreática
Unha das enfermidades máis comúns deste órgano é a pancreatite. A pancreatite é unha inflamación bastante severa de todos os tecidos pancreáticos. Existen dúas formas de pancreatite: aguda e crónica. Os seguintes signos e síntomas son característicos da forma aguda de pancreatite:
- Dor abdominal grave
- Incremento significativo da temperatura corporal
- Formación excesiva de gas
- Problemas co feces, é dicir, a diarrea, que pode ser de 10 a 15 veces ao día
- Deshidratación grave. A deshidratación prodúcese debido á diarrea aguda, que elimina case todo o fluído do corpo.
- Náuseas e ás veces vómitos, o que non sensa alivio
- Palpitacións cardíacas
- Boca seca
- Falta de respiración
- Ictericia Este síntoma é moi raro, pero aínda se atribúe aos principais signos de pancreatite aguda.
Entre as principais causas de pancreatite aguda están:
- Enfermidade do tracto biliar
- Formación de cálculos biliares
- Recibiu un trauma e, como resultado, unha intervención cirúrxica
- Problemas cos buques que conducen a un subministro insuficiente de órganos con osíxeno
- Infeccións que entran no duodeno
- Calquera proceso inflamatorio que ocorre con calquera órgano da cavidade abdominal
- Reacción alérxica
- Exposición a toxinas
Se falamos da forma crónica de pancreatite, entón os seguintes síntomas son característicos:
- Dolores dolorosas que traen leves molestias
- Unha sensación de pesadez no hipocondrio esquerdo
- Problemas con feces, que poden manifestarse como estreñimiento e, pola contra, diarrea
- Unha cadeira con sobras de comida non digeridas. Isto débese a que hai suficientes encimas para a dixestión normal dos alimentos.
- A perda de peso, que se produce debido a que a maioría dos nutrientes non se absorben no corpo.
As principais causas da pancreatite crónica inclúen:
- Mal tratamento da pancreatite aguda
- Problemas vasculares
- Nutrición inadecuada, é dicir, un consumo excesivo de alimentos moi graxos e picantes que son mal absorbidos polo corpo
- Enfermidade da tiroides
- Problemas de conduto biliar
A miúdo, a pancreatite crónica empeora na primavera ou no outono. Ademais, antes das vacacións de Aninovo, recoméndase ás persoas con tal enfermidade que comecen a beber encimas auxiliares co fin de transferir as festas da forma máis sinxela e sinxela posible.
Diabetes mellitus

O páncreas como órgano vital
A diabetes mellitus é unha das enfermidades pancreáticas máis comúns que está asociada á non produción de insulina. Na maioría dos casos, a diabetes desenvólvese gradualmente, e ás veces suaviza todos os síntomas e permite que a persoa se acostume a eles. E isto é moi perigoso. Os principais signos de que unha persoa ten diabetes pódense atribuír a:
- Boca seca. Ademais, a sensación será constante e, mesmo cando se bebe unha gran cantidade de auga, non pasará
- Aumento da produción de orina
- Un forte aumento e, nalgúns casos, unha forte diminución do peso humano
- A pel seca
- A formación de pústulas na pel
- Debilidade muscular constante
- Feroz, incluso pequenas feridas, curan por moito tempo
Se a enfermidade pasou a un estadio máis grave, entón a visión dunha persoa pode deteriorarse, comezan a aparecer feridas que se curan durante moito tempo, atormentan dores de cabeza constantes, conciencia prexudicada e hai un cheiro persistente de acetona da pel humana. As principais causas da diabetes inclúen:
- Herdanza. En risco están aqueles cuxos pais ou avós tiñan esta enfermidade
- Exceso de peso
- Estrés
- Idade. Os científicos demostraron que canto maior sexa a persoa, máis probabilidade terá de ser o dono da diabetes
Debido a que a insulina deixa de producirse no corpo, debe reabastecerse. A miúdo, os pacientes reciben inxeccións de insulina. Se a etapa da diabetes é leve, pode facelo tomar pastillas ou seguir unha dieta estrita.
Causas da falla pancreática
A pancreatite aguda - a principal enfermidade do páncreas, é grave e con complicacións. O desenvolvemento rápido da enfermidade é difícil de predecir: o paciente pode morrer ás poucas horas ou durante a primeira semana despois do inicio dos primeiros síntomas. As principais causas que provocan o inicio da enfermidade e as súas consecuencias:
- o abuso de alcol (25-30%): causa danos agudos no páncreas nos homes,
- A enfermidade do cálculo biliar (40-70%) - leva á morte do páncreas nas mulleres.
Ademais deles, os cambios profundos nos tecidos pancreáticos son provocados por:
- trauma na área de localización do órgano, incluída a cirurxía na propia glándula ou órganos veciños,
- complicada úlcera péptica do estómago ou duodeno con penetración na cabeza do páncreas,
- lesións vasculares ateroscleróticas que provocan o desenvolvemento da isquemia - unha violación do subministro de sangue á glándula e cambios necróticos nos seus tecidos,
- virsungolitiasis: pedras no conduto principal, viola a súa patencia e a asignación de zume pancreático,
- alerxias alimentarias graves
- infeccións virais
- hipoparatiroidismo.

En risco están as persoas:
- abusar de alimentos graxos, fritos e picantes,
- cunha predisposición hereditaria
- con obesidade (o risco de pancreatite grave aumenta 3 veces, a mortalidade - 2).
En total, a literatura describe máis de 40 causas que provocan o desenvolvemento dun proceso inflamatorio agudo no páncreas. O maior número de casos rexístrase no período invernal, no verán o seu número (especialmente formas destrutivas) redúcese debido a un cambio na natureza da nutrición. No verán, aumenta o consumo de verduras, froitas, verdes, mentres que as graxas e a carne diminúe.
Síntomas e signos de falla pancreática
Os principais síntomas da falla pancreática inclúen:
O lugar de aparición da dor no abdome é diferente, pero no 95% está localizado no epigastrio, pode ser herpes zoster. No 50%, o síntoma da dor é de alta intensidade, acompañado de colapso. O baloncesto ao comezo da enfermidade está asociado á paresis (parálise) do colon transversal.
Cun exame obxectivo, tanto nun adulto como nun neno, a afección xeral despois dun mal funcionamento do páncreas é grave. Atopado:
- marmuramento da pel,
- cianose
- falta de respiración
- taquicardia
- caída da presión arterial ata colapsar.
A palpación do abdome revela dor aguda no hipocondrio e no epigastrio, ás veces tensión muscular. Con necrose pancreática desenvolvida, faise sentir un infiltrado na rexión epigástrica. A perturbación, acompañada dun extenso proceso necrótico no páncreas, caracterízase por síntomas de trastorno de múltiples órganos e afecta a violación:
- respiratoria
- cardiovascular
- función hepática-renal.
As frecuentes exacerbacións da pancreatite crónica tamén levan á interrupción do páncreas. Con cada recaída, os síntomas aumentan, unha persoa comeza a perder peso, a diarrea de tipo característico (gris cun brillo graso e restos de comida non digerida) tórnase constante, a dor aumenta e intensifícase, o apetito desaparece, a glándula comeza a morrer e pronto deixa de funcionar. Se non se toman medidas médicas de emerxencia en tempo e forma, isto pode ameazar a morte do paciente.
As consecuencias da falla pancreática
O páncreas ten unha marxe de seguridade limitada. As consecuencias da pancreatite poden ser bastante graves e poñer en risco a vida. Cunha forma hemorráxica ou mixta de necrose pancreática, aumenta a probabilidade de que se produza un desenlace fatal. En moitos casos con pancreatite aguda, hai que facer unha operación de emerxencia, pero aínda despois, o prognóstico non sempre é favorable.
É posible restaurar o páncreas despois dun fallo?
No caso dun resultado exitoso da patoloxía pancreática aguda despois do tratamento cirúrxico ou intensivo con drogas, o paciente terá que facer moitos esforzos para restaurar o órgano. Non se restablecen as células perdidas do páncreas, polo tanto, durante unha vida de calidade relativamente alta, prescríbese unha dieta longa e ríxida e unha terapia de substitución de medicamentos. Só coa aplicación exacta e estrita de todas as recomendacións se pode evitar outra recaída con prognóstico desfavorable. O tratamento, ademais da dieta, realízase baixo a supervisión dun médico que realiza a corrección da nutrición, así como dos medicamentos tomados e das súas dosificaciones.

Continúa unha dieta estrita durante todo o ano. En moitos casos, tes que cumprir as restricións alimentarias toda a vida. A base é a táboa nº 5p segundo Pevzner. Os pratos graxos, fritos, picantes, afumados e salgados son limitados. Ademais, ten que seguir a dieta - debe ser fraccionada e frecuente. En pequenas porcións, é necesario comer unha cantidade diaria de alimentos por 6-8 veces. Ao mesmo tempo, a comida debe estar a unha temperatura cómoda - é inaceptable consumir alimentos demasiado quentes ou fríos, isto pode afectar negativamente aos procesos de dixestión. A comida debe estar coidada durante a cociña. Non se pode comer en anacos grandes, o que leva ao estrés funcional do páncreas: para a dixestión, o ferro ten que producir unha cantidade máis elevada de zume dixestivo cun alto contido de enzimas relevantes, o que pode agravar o proceso. Ao cociñar, os produtos son procesados por ebulición, vapor, cocido, cocido no forno.
Se a diabetes comeza tras a pancreatite aguda, prescríbese a dieta nº 9 cunha redución significativa ou exclusión de hidratos de carbono da dieta e un tratamento adecuado. En calquera caso, é necesario un rexeitamento completo do alcol (incluso bebidas con baixo alcol), fumar.
Modificación do estilo de vida recomendada baixo a forma de:
- aumento da actividade motora (especialmente con obesidade, o que é un factor de risco importante),
- reducir situacións estresantes
- normalización do traballo e descanso cun sono adecuado en cantidades suficientes.
A terapia farmacéutica tamén se prescribe:
- na diabetes mellitus - medicamentos adecuados para a redución de azucre,
- despois da pancreatite cunha violación da dixestión dos alimentos - uso prolongado de enzimas.
Todos os medicamentos son prescritos individualmente: a dosificación, a duración do medicamento e o medicamento específico son seleccionados en función da gravidade da condición, dos parámetros de laboratorio e das habilidades funcionais do corpo despois do proceso agudo. Hai que lembrar que o páncreas mata rapidamente, polo que a auto-medicación é inaceptable. Non pode dubidar con patoloxías do páncreas: cos primeiros síntomas é preciso poñerse en contacto cun especialista. Isto dará a oportunidade de manter a saúde durante moitos anos.
Cancro de páncreas

Malestar despois de comer como alarma
Outra das principais enfermidades pancreáticas que leva o liderado é o cancro. Os principais signos de cancro son:
- Amarelo da pel
- Dor que normalmente vai cara ás costas
- Perda de peso dramática, perda completa do apetito
- Feces soltas
Entre as principais causas do cancro de páncreas están:
- Nutrición inadecuada, é dicir, comer grandes cantidades de carne e caldos de carne graxa
- Fumar
- Cambios de tecido pancreático que se producen durante o envellecemento
- Diabetes mellitus
- A pancreatite, concretamente a súa forma crónica
Cómpre salientar que o cancro de páncreas se fai sentir principalmente nas últimas etapas, cando as metástases xa se estenderon a outros órganos. É por iso que o cancro deste órgano é considerado un dos máis terribles e impetuosos, xa que unha persoa "arde" xusto diante dos nosos ollos.
As enfermidades pancreáticas son moi difíciles de tratar, xa que na maioría dos casos detéctanse incluso cando pouco se poden cambiar. Por iso, actualízase a cuestión dos principais signos das enfermidades deste órgano, porque se o sabes, pode poñerse en contacto cun especialista para facer un exame. Moitos médicos recomendan un exame polo menos unha vez cada dous anos para identificar posibles anomalías.
Sobre algúns signos de patoloxía do páncreas dirá o vídeo:
O páncreas desempeña as funcións máis importantes no corpo humano: intracecretor, extra secretorio ou dixestivo. Así, en violación da funcionalidade deste órgano, todo o organismo padece. Como se manifestan as enfermidades do páncreas e como evitalas?
O papel do páncreas e a súa funcionalidade
A pesar do seu pequeno tamaño, o páncreas é un órgano moi importante!
O páncreas desempeña as funcións máis importantes no corpo humano: intracecretor, extra secretorio ou dixestivo. Sitúase retroperitonealmente, e a bolsa das glándulas separa o estómago da glándula. Preto do ferro está a vea renal esquerda, a vena cava e aorta. Convencionalmente, o páncreas divídese en departamentos:
O zume de páncreas entra no intestino a través do conducto Wirsung ou, como se denomina doutro xeito, por páncreas. Antes de entrar no intestino, combínase co conducto biliar.
O páncreas inclúe dúas partes, de estrutura diferente:
- illotes de Langerhans (producen glucagón e insulina),
- parte glandular (sintetiza zume de glándulas pancreáticas).
A causa do inicio dunha enfermidade ou exacerbación convértese nunha dieta incorrecta. Os síntomas das enfermidades asociadas ao páncreas son moi similares, trátase de síndromes dispepticos e da dor. O proceso de enfermidades pancreáticas vai acompañado de trastornos dixestivos. É por iso que o cumprimento das normas nutricionais é parte integrante do proceso de recuperación.
Cun estado saudable da glándula, as enzimas non afectan os seus propios tecidos. No proceso inflamatorio, comeza o proceso de auto-dixestión do tecido pancreático, as células das glándulas ricas en encimas son danadas. As enzimas saen e teñen un efecto prexudicial sobre os tecidos non tratados, pechando así o círculo.
Pancreatite crónica: síntomas
A pancreatite crónica é unha enfermidade progresiva. Como consecuencia do curso da enfermidade, o tecido pancreático normal substitúese por tecido conectivo. A causa máis común de pancreatite crónica é o abuso de alcol. O segundo lugar entre as causas da pancreatite é a patoloxía do tracto biliar.
Outros factores que levan á pancreatite son: operacións e lesións no páncreas, tracto biliar, fígado, hepatite viral B e C, metabolismo da graxa. Unha dieta fatal é un factor de partida para o desenvolvemento da enfermidade. A frecuencia da pancreatite crónica está representada por dous períodos: o período agudo e a remisión.
Síntomas de agravamento da enfermidade: dor periódica ou constante, que ten unha intensidade diferente, ocorre con máis frecuencia media hora despois da última comida na rexión epigástrica, na zona subcostal. A dor irradia para o brazo, as costas, o esternón e o ombreiro. Se todo o páncreas se ve afectado, entón a dor será o teito. Ao mesmo tempo, engádese náuseas e vómitos á dor do cinto, o que non achega ao paciente nin o máis mínimo alivio.
Os signos de dixestión tamén se fan sentir: obsérvanse trastornos do apetito, flatulencias, aumento da temperatura corporal, debilidade xeral do corpo e fatiga.
Se o paciente sofre pancreatite crónica desde hai máis de dez anos, non sequera a síndrome da dor, pero a insuficiencia funcional das glándulas sae á cabeza. A diminución da produción de zume ten os seus propios trazos distintivos: trastorno de feces (consistencia semellante á minga, non máis de 3 veces ao día, olor gris, brillante, desagradable, restos de comida que non se dixeren), flatulencia.

Alimentación constante: carga no páncreas!
A violación do proceso dixestivo durante a enfermidade leva a deficiencia de vitaminas, deficiencia de graxas, proteínas, carbohidratos, varios micro e macro elementos. Noutras palabras, hai grandes problemas coa absorción dos compoñentes beneficiosos dos alimentos.
O paciente ten unha forte perda de peso, o desenvolvemento de anemia, disbiose, osteoporose. É por esta parte do tratamento que a nutrición está completa, seguindo unha dieta adecuada, que axuda a preservar as substancias beneficiosas no corpo.
A exacerbación da pancreatite crónica convértese na causa do desenvolvemento nas primeiras etapas de condicións hipoglucemicas, como tremores no corpo, suor fría, debilidade do corpo. Con un longo curso da enfermidade, unha enfermidade máis grave pode desenvolverse ao longo do tempo: a diabetes mellitus (secundaria).O proceso de tratamento comeza nun hospital con xaxún forzado, que despois convértese nunha dieta estrita: pratos quentes, fervidos e ao vapor, é posible usar sopas lixeiras.
Síntomas da enfermidade
Ao principio, a enfermidade continúa de xeito imperceptible, o paciente non sempre ten queixas de saúde, mesmo desde o lado da dixestión. A causa da ansiedade é a dor, que se localiza no estómago, sub-costela. Ás veces a dor faise correa, pode darse nas costas. A dor faise máis forte co inicio da noite. No futuro, o paciente nota perda de peso, sen motivo aparente, así como debilidade, fatiga e pesadez na rexión epigástrica.
Co desenvolvemento do cancro de páncreas, a dieta non é o principal, é máis importante comezar o tratamento cirúrxico.
No momento en que o tumor alcanza un tamaño suficiente, engádese outro síntoma: ictericia. Crece rapidamente, a pel adquire unha tonalidade marrón verdosa. Isto débese á compresión do conducto biliar polo tumor. Ademais, engádese coceira á pel aos síntomas e as feces descolóranse.
O paciente perde o apetito habitual, está preocupado pola náuseas, a eclosión maniféstase. Hai reticencias a comer carne, así como pratos graxos. A perda de fluído no corpo aumenta, a perda de peso é cada vez máis significativa. O cumprimento da dieta está a converterse nun requisito previo para unha recuperación rápida.
Sinais de cancro da cola e glándula corporal

Os síntomas dependen da localización da lesión do páncreas.
Este tipo de enfermidade é aínda máis raramente detectada. A razón disto é a localización do tumor, que só con tamaño significativo chega ao conducto biliar. O tumor crece rapidamente nas arterias e nas superiores. Nun dos cinco casos, obsérvase o desenvolvemento de diabetes mellitus (secundario) debido á morte destas células que son responsables da produción de insulina.
Desde a cola, o tumor ás veces medra nos vasos da bazo e a vea portal. Todo isto leva a un aumento do tamaño do bazo. É con tal localización onde a dor é especialmente pronunciada, xa que o tumor crece nos plexos nervios adxacentes.
Para a maioría dos tumores, só é aceptable o tratamento paliativo. Nas primeiras etapas, diagnostícanse tumores que se segregan con hormonas específicas. Tumores deste tipo caracterízanse por un crecemento lento, pero isto non impide que un efecto cardinal sobre o estado das hormonas no corpo.
Os síntomas dependerán directamente do tipo de crecemento da enfermidade.
No caso de que durante a enfermidade se produza gran cantidade de glucágono, a persoa estará alarmada por dermatite e aumentará o nivel de glicosa no sangue. As enfermidades do páncreas, en particular o cancro, son perigosas con posibles metástasis precoz no tecido do fígado, óso, ganglios linfáticos, pulmóns, etc. Esta é toda a insidiosidade da enfermidade. Para determinar a dirección correcta do tratamento, é necesario diagnosticar o corpo cunha biopsia. A cirurxía segue sendo importante na detección dun tumor no páncreas.
Prevención de enfermidades pancreáticas, dieta
A dieta xoga un papel crucial no tratamento e prevención de enfermidades pancreáticas. A lista de produtos que son recomendados para o uso por persoas con enfermidades pancreáticas. É imprescindible engadir pan á dieta diaria (branco, negro, só se a cocción de onte). O menú para un paciente con enfermidades da glándula debe conter necesariamente os primeiros pratos: sopas de leite e vexetais, sopa de repolo, borscht.

A dieta é a base da saúde pancreática!
Como segundo prato, podes comer carne de vaca, peixe cocido ou en forma de chuletas ao vapor. É posible o uso de carne de coello, guiso e polo magro. Tampouco están prohibidas as verduras de todas as formas posibles, agás as fritas. Tamén inclúense na dieta cereais, produtos lácteos e pratos, cereais e pastas para o tratamento e prevención de enfermidades do páncreas.
As graxas deben eliminarse da dieta, podes usar manteiga, pero en pequenas cantidades, como o aceite vexetal. Está permitido comer un ovo fervido ao día. De bebidas, debes escoller xelea, té débil, compota ou marmelada. A dieta non debe incluír:
- pratos demasiado fríos ou quentes
- carne, así como caldos de peixe,
- variedades graxas de peixe e calquera carne,
- chocolate
- especias
- xeado
- mazás azedo
- alcol
- cogomelos.
Un punto importante, os pratos deben cociñarse fervidos ou ao vapor, engadindo especias a eles está prohibido. Como prevención de enfermidades, é útil, en primeiro lugar, seguir unha dieta especial e abandonar hábitos negativos: fumar tabaco, lanches, beber excesivamente e unha dieta rica en alimentos demasiado graxos.
Todo o anterior debe evitarse. É moi útil como prevención de enfermidades para mimarse con tés de herbas de ortiga, dente de león, arándanos, roseiras e cadeiras. Se sente que se achegan os problemas co páncreas, coida con antelación a túa saúde: renuncia a alimentos picantes, alimentos moi graxos, rexeita lanches e bebe alcohol.
Para evitar enfermidades, asegúrese de diversificar a dieta con alimentos máis saudables. É máis útil comer polo menos 4-5 veces ao día cos mesmos intervalos entre as comidas. Non alimentar demasiado, tamén afecta negativamente o tracto gastrointestinal, causando varias enfermidades.
O páncreas está exposto a influencias externas ... Que enfermidades poden ser? Mira o vídeo:
A pancreatite do páncreas é unha enfermidade moi grave na que a glándula está danada, e no futuro isto levará a cambios metabólicos. Hoxe en día consideramos as causas desta enfermidade, como tratar con ela, que métodos usar.
As causas da enfermidade
O diagnóstico da pancreatite pancreática nos nosos tempos é bastante frecuente. Pero por que as persoas a sofren cada vez máis? Comprenderá todo cando descubra as razóns que estimulan a aparición desta enfermidade.
- Xogo con bebidas alcohólicas.
- Nutrición inadecuada, é dicir, o uso frecuente de alimentos salgados, picantes e graxos.
- Exceso de peso.
- Enfermidades concomitantes, como: colecistite, hepatite, colelitiasis, úlceras, gastrite, inchazo.
- Cirurxía pancreática ou lesión.
- Fumar
- Alerxia alimentaria.
- Herdanza.
- Tomar medicamentos, tras os cales aparece a enfermidade (tetraciclinas, citostáticos, sulfonamidas).
Síntomas da pancreatite aguda
Con esta forma da enfermidade, a saída libre de zume de páncreas é perturbada, deixa de ser dixerida polos seus propios encimas. Para o diagnóstico da pancreatite aguda pancreática, son característicos os seguintes:
- Dor severa. Ocorre no lado esquerdo do abdome e ao cabo dun tempo esténdese a todo o abdome.
- Náuseas e ata vómitos.
- A presión arterial desorganízase.
- A comprensión da realidade é violada.
- Pode producirse unha condición de choque.
Estes síntomas son demasiado graves para tratar a enfermidade na casa. Polo tanto, na pancreatite aguda, debería chamarse con urxencia unha ambulancia. Un cirurxián experimentado debe examinar o paciente e, sen fallo, identificalo no hospital para máis tratamentos e observacións. É pouco probable que se poida evitar a cirurxía pancreática na forma aguda da enfermidade.
Período de danos por páncreas
Aquí os signos teñen a seguinte natureza:
- As dores non son tan obvias como no primeiro caso.
- Neste caso, predomina a síndrome dispéptica: azia, eructos, náuseas, balonamento.
- Hai unha síndrome de maldixestión. É cando hai unha violación da dixestión dos alimentos a esas partículas que serían absorbidas.
- Hai unha síndrome de malabsorción. Neste caso, o mecanismo de absorción no intestino delgado é completamente perturbado.
Para a maldixestión e a mala absorción, os seguintes síntomas son característicos:
- feo, abundante feces,
- perda de peso
- diminución da visión á noite,
- Aparece un sangrado de encía
- Pode producirse conxuntivite, estomatite e picor da pel
- desenvólvese anemia
- debido a que existe unha violación da absorción de calcio, hai calambres e dor ósea,
- excitación neuropsíquica,
- a aparición de suor fría
- tremendo no corpo
- pel seca
- hai unha sensación de sede constante.
É necesario tratar a pancreatite crónica para evitar a cirurxía pancreática. A terapia debe ser adecuada e razoable. Só despois de superar todas as probas necesarias, así como consultar cun médico, pódese prescribir a terapia. Agora consideraremos que diagnósticos debe someterse o paciente para que a imaxe da enfermidade quede clara.
Recoñecemento de enfermidades
Os seguintes tipos de diagnósticos darán unha imaxe completa da enfermidade:
- Exame de ecografía A ecografía pancreática da pancreatite é un procedemento de análise integral. Este tipo de diagnóstico mostra canto se aumenta de tamaño, mostra a heteroxeneidade da estrutura, a posible presenza de quistes e a expansión dos condutos. A exactitude deste estudo é do 80-85%. Este non é un resultado moi alto, polo que tamén se deben facer probas de laboratorio.
- Informática e resonancia magnética. Tales tipos de diagnósticos, como no primeiro caso, mostran canto se agranda o páncreas. Ademais, coa axuda de tales estudos, pódense detectar formacións malignas, pseudocistas e lesións de órganos veciños.
- Colangiopancreatografía retrógrada endoscópica. Este é o procedemento máis preciso, que mostra case o 100% de resultado. Ademais, este tipo de diagnóstico é o máis barato dos anteriores. Certo, hai un menos: este método non é o máis agradable e, nalgúns casos, é doloroso.
Que probas hai que facer para facer un diagnóstico?
Ademais dos métodos anteriores para recoñecer unha enfermidade, o médico dá instrucións para pasar tales estudos:
- Examen de sangue xeral. Os seus resultados mostran signos de inflamación e posible anemia.
- Doazón de sangue para determinar o azucre no sangue. Tal análise é necesaria para saber se a diabetes está presente no paciente.
- Análise de orina Mostra unha posible enfermidade renal.
- Un electrocardiograma e unha ecocardiografía excluen as enfermidades cardíacas.
Despois de superar as probas anteriores, a imaxe será claramente visible, así como o diagnóstico da pancreatite pancreática se fai ou non.
O papel dos especialistas no tratamento da enfermidade
A pancreatite do páncreas require un tratamento adecuado. Polo tanto, o paciente non debe ser consultado por un médico, senón por varios, para que se desenvolva unha imaxe xeral do seu estado e os médicos prescribíronlle a terapia correcta.
O paciente debe consultar a tales especialistas:
- Gastroenterólogo. Prescribe tratamento.
- Ao cirurxián. É necesaria a axuda deste especialista se a dor non se detén ou hai complicacións.
- Endocrinólogo. É necesario se o paciente ten diabetes mellitus.
- Ao cardiólogo. É necesaria a consulta con este especialista para excluír posibles patoloxías do sistema cardiovascular.
O resultado do tratamento dependerá das cualificacións dos médicos. Polo tanto, ten que escoller o mellor dos mellores nos seus campos. Podes preguntar sobre a experiencia dos médicos, cantas operacións realizaron, se hai estatísticas. A túa saúde está nas túas mans. E por canto de especialista sexa o especialista, a velocidade e eficacia do seu tratamento e recuperación rápida dependerá do 80%.
Os principios dunha nutrición adecuada para a pancreatite. Dieta
Con esta enfermidade, é importante seguir certas regras sobre nutrición. Xa que o benestar do paciente dependerá da calidade e da cantidade de alimentos tomados. Os seguintes principios que debes coñecer:
- Debe comer comida polo menos 5-6 veces ao día. Debe comer un pouco, por racións pequenas.
- É mellor comer puré. O certo é que con tal porción do prato, a membrana mucosa do estómago non se irrita.
- As proteínas (150 gramos por día) deberían prevalecer na dieta. A cantidade de graxa non debe ser superior a 80 gramos por día. Os carbohidratos tamén teñen que ter coidado.
- O tabú é demasiado quente ou, pola contra, pratos fríos.
- No período de agravamento da afección, é recomendable abandonar completamente calquera alimento durante polo menos un día.
Agora considere que os alimentos teñen un efecto beneficioso sobre o estado do páncreas.
Lista de produtos destacados
A principal condición para unha enfermidade como a pancreatite pancreática é unha dieta. Este é o principal principio de tratamento. Cal é a esencia dunha dieta? En uso só aqueles alimentos e pratos que non irritarán a membrana mucosa do páncreas. Os seguintes produtos poden e deben ser consumidos por persoas que padecen este tipo de inflamación.

- O pan de trigo rancio de onte.
- Sopa secundaria de caldo de polo ou tenreira.
- Carne: polo, tenreira, pavo. Método de preparación: ferver, cocer no forno. A carne non debe conter condimentos.
- Peixe ao vapor, cocido ou cocido ao forno.
- Produtos lácteos cun baixo contido en graxa.
- Verduras fervidas. Se queres en bruto, só hai que mollarse.
- Diferentes tipos de pasta.
- Groats (trigo mouro, arroz, avea).
- Froitas ao forno (mazás e peras presente).
- Xelea.
- Froitas guisadas, marmelada, té débil.
Lista de alimentos contraindicados na pancreatite
- Caldos de carne ou peixe primarios. É dicir, graxa e de alto contido calórico.
- O millo non se debe comer de cereais.
- Carnes graxas, peixes, aves de curral.
- De verduras, tabú para rabanete, rábano, repolo, sorrel e espinaca.
- Pan fresco ou calquera pastelería.
- Varios tipos de embutidos, conservas.
- Bebidas alcohólicas.
- Xeados
- Té forte, café.
O uso dos produtos anteriores levará un resultado negativo, que se denomina "inflamación do páncreas" (pancreatite, simplemente dito). Para non xogar coa ruleta coa súa saúde, lembre os alimentos que está prohibido comer con esta enfermidade. Ao final, a dieta xa é o 60% do resultado positivo do curso da enfermidade.
Tratamento da pancreatite crónica
A terapia desta enfermidade está dirixida a reducir a cantidade de bilis. A pancreatite do páncreas, cuxo tratamento se reduce só ao uso de comprimidos especiais, dará un resultado temporal. E se, ademais disto, o paciente comerá correctamente, seguirá unha dieta, este será case un 100% de garantía dunha recuperación exitosa.
Pero agora deixémonos de drogas que axudan a loitar contra esta enfermidade.
Entón, medicamentos que axudan a eliminar o espasmo muscular:
- Estas son pastillas para o páncreas. A pancreatite é tratada cos seguintes antiespasmódicos: No-Shpa, Spazmoverin, Spazmol.
- A sustancia para a preparación da dosificación forma "Papaverina".
Os seguintes medicamentos reducen a secreción de zume gástrico:
- Cápsulas Omeprazol.
- Tabletas "Ranitidina", "Famotidine".

Os seguintes fármacos normalizan o proceso dixestivo e regulan a función pancreática. "Allohol", "pancreatina", "fenipentol" - son comprimidos do páncreas. A pancreatite non é unha sentenza.
Tamén prescríbense medicamentos que inhiben a produción de enzimas pancreáticas para o tratamento da pancreatite. Entre estes fármacos úsase a solución Aprotinina a miúdo.
Se hai dor severa ou unha persoa perde peso, entón a hospitalización e a terapia adicional son posibles baixo a supervisión dos especialistas.A intervención cirúrxica prescríbese se o páncreas xa non está sometido a terapia. O tratamento, a dieta cunha derrota severa non axudará. Só a eliminación dunha parte salvará dunha nova destrución.
Isto non quere dicir que despois do tratamento médico, se produza unha recuperación completa. É triste dicir, pero a pancreatite non se pode curar completamente. Pero para que o páncreas non se descompoña aínda máis, é importante someterse a tratamento, así como seguir unha dieta estrita, que se describiu anteriormente.
Tratamento da pancreatite aguda
Este tipo de enfermidade require hospitalización. Nun hospital, prescríbelle ao paciente a seguinte terapia:
- Unha infusión intravenosa de medicamentos que axudará a limpar o sangue de toxinas e encimas pancreáticas.
- Medicamentos para a dor.
- Pílulas que destruirán os encimas da glándula. Por exemplo, tabletas Cordox.
- Medicamentos contra o vómito.
- Antibióticos.
- Antiespasmódicos.
Ademais, a terapia inclúe:
- Interrupción completa da nutrición pola boca ata 6 días. Isto é necesario para que a actividade do páncreas quede temporalmente suspendida.
- Nutrición intravenosa.
- Activación artificial da micción para que as substancias tóxicas sexan máis propensas a saír do corpo con ouriños.
- Lavado de intestino.
Prevención da pancreatite
Para non recaer e a enfermidade non te derruba de novo, é importante observar as seguintes regras:
- Coma ben. O cumprimento da dieta é a condición máis importante para manter a saúde do páncreas.
- Unha prohibición categórica de todo tipo de bebidas alcohólicas.
- Deixar de fumar
- Reduce a actividade física. Correr, saltar, visitar os baños e as saunas son malas para o páncreas. A opción ideal son exercicios de respiración e masaxes.
No artigo, aprendiches o que constitúe unha enfermidade chamada pancreatite pancreática. Determinaron que métodos para tratar esta enfermidade, así como como recoñecer a enfermidade. Decatámonos de que unha dieta estrita é a clave para unha rápida recuperación do paciente.
A eliminación do páncreas é unha solución radical. ¿En que condicións está xustificada unha operación para eliminar unha glándula?
¿Pode vivir unha persoa sen páncreas? Como afectará a operación á calidade de vida? Que facer despois da eliminación? As respostas a estas e outras preguntas preséntanse no artigo.
Indicacións e recomendabilidade da eliminación do páncreas
O páncreas é un órgano do sistema dixestivo situado detrás do estómago, entre o intestino delgado e o bazo.
Esta glándula máis grande do sistema dixestivo está composta por:
O páncreas forma parte do sistema endocrino. A glándula é a responsable da produción de insulina, glucagón, polipéptido.
Os fallos no páncreas causan diabetes mellitus, o desenvolvemento de pancreatite aguda e crónica.
Con estas enfermidades do páncreas, viven moitos anos se seguen unha dieta e seguen todas as instrucións do médico.
O páncreas produce substancias que están implicadas na descomposición de graxas, proteínas, carbohidratos, facilitan a asimilación dos compoñentes beneficiosos dos alimentos.

A función principal do páncreas é descompoñer os alimentos en pequenas partículas. Nunha persoa que perdeu o páncreas, desaparece o enlace dixestivo necesario, que é o responsable da entrada de nutrientes no corpo.
Ademais, o páncreas produce insulina, que é a responsable da absorción de glicosa e axuda aos nutrientes a ser absorbidos no sangue.
O traballo da glándula é perturbado por varios factores:
- abuso de alcol
- desnutrición
- fumar
- herdanza
- malformación conxénita
- trastorno metabólico (metabolismo).
A cirurxía pancreática sempre é arriscada. É difícil prever como irá a cirurxía e dar un prognóstico favorable de antemán.
Incluso nos casos en que a operación se realiza en órganos próximos á glándula, pode desenvolverse pancreatite aguda.
Antes de recorrer á intervención cirúrxica, realízase un tratamento conservador.
Só despois da confirmación da infección do tecido morto ou da aparición dun tumor pancreático, prescríbese a cirurxía.
Primeiro de todo, descubren as causas da inflamación e o tipo de tumor. Moitas veces a enfermidade do cálculo biliar provoca inflamación, polo que as pedras son eliminadas, se non axuda, entón a vesícula biliar.
Despois da inflamación da glándula, pode aparecer un falso quiste (tumor). A inflamación prolongada no páncreas pode provocar o desenvolvemento dun tumor maligno. Tal tumor no páncreas compórtase de xeito agresivo.
Tales tumores están en crecemento rápido. Os síntomas da manifestación da enfermidade dependen da localización do foco.

Con neoplasia na cabeza do páncreas, prodúcese un estreitamento dos conductos biliares, o que causa un amarelado da pel da cara, se o tumor está no corpo ou na cola do páncreas, entón hai dores na cavidade abdominal ou dor nas costas.
Por iso, a pesar da complexidade da operación, hai momentos en que non se pode evitar:
- tumores malignos
- exacerbación da pancreatite,
- necrose pancreática,
- lesión de órganos
- hemorraxia
Durante a pancreatectomía, o cirurxián elimina todo o órgano, ou só algunha parte do páncreas.
En certas circunstancias, os órganos próximos á glándula tamén son eliminados: a vesícula biliar, bazo, parcialmente o estómago ou intestinos e ganglios linfáticos.
Durante a operación, son posibles complicacións: hemorraxia ou infección.
Por iso, é importante eliminar as causas que contribúen á aparición de complicacións:
Ao nomear unha operación, ten en conta o estado xeral de saúde do paciente e a súa idade.
Postoperatorio
Distínguese a eliminación parcial e completa de órganos. Con danos importantes no órgano, un tumor grande, cando a eliminación parcial non axuda, elimina toda a glándula.
Hai dous tipos de operacións de eliminación. Se o tumor está localizado na cabeza da glándula, elimine a cabeza cun fragmento do intestino delgado.
Moitas veces é necesario eliminar parte do estómago coa vesícula e os ganglios linfáticos. Se a formación está na cola, elimine a cola, o corpo da glándula, o bazo con vasos sanguíneos.
É difícil prever de antemán como irá a operación.
Posibles complicacións postoperatorias:
Mesmo se non hai complicacións, é necesaria unha longa rehabilitación. Para que o corpo se recupere, leva tempo e observación estrita das receitas do médico. Despois da eliminación de órganos, a miúdo obsérvase unha produción de hormonas insuficiente.
Ademais da condición física, é importante unha actitude psicolóxica. É difícil sobreestimar a necesidade de apoio moral, porque a cirurxía é o estrés para o corpo.
Eliminar o páncreas leva a diabetes mellitus, trastornos metabólicos. O nivel moderno de medicina permite que unha persoa poida vivir aínda sen un órgano tan importante.
Neste caso, é necesario observar a dieta máis estrita, controlar o estado de saúde, probas frecuentes, terapia de reemplazo de hormonas durante toda a vida (preparados enzimáticos - insulina ou glucagón) e adherencia ao descanso na cama.
O médico determinará cando levantarse e canto sentarse. Todo isto é importante para que non se formen coágulos, coágulos de sangue.
Se a eliminación do páncreas foi só parcial, a parte restante do órgano compensa a función perdida.
Quizais, non se precise insulina e hormonas e será posible limitarse a unha dieta, a un estilo de vida saudable e ao control do azucre no sangue.
Dieta despois da cirurxía
A pesar de que é difícil predicir como se comportará o corpo despois da extracción do órgano, moito depende do propio paciente e dos seus coidados. Deixar de fumar e alcohol é necesario.
A alimentación saudable debe ser un requisito previo para a vida:
- varios días despois da cirurxía, alimentarse por vía intravenosa. Só terán permiso beber auga por conta propia,
- despois de 3 días, introdúcese na dieta un té cunha pequena galleta de fariña de trigo,
- cando o corpo se adapta, a comida amplíase con puré de sopa e ovos revoltos,
- logo introdúcense cereais, verduras ralladas, soufflé de peixe,
- no décimo día, introducen novos produtos, observando a reacción do corpo,
- os alimentos fritos, graxos e afumados terán que ser esquecidos para sempre.
Antes de introducir un novo produto, debes consultar ao teu médico. Limitado á fariña, amidón, especias, leite integral, doces.
É importante que a dieta conteña proteínas, minimizando graxas, carbohidratos e azucres. A comida tómase en pequenas porcións cada 2 horas, ten que beber polo menos un litro de auga ao día.
Limitar a noite é limitado: só se admite un vaso de kefir baixo en graxa. Moitas veces, tamén se prescriben complexos vitamínicos e minerais.
Tras a eliminación do páncreas, a nutrición redúcese aos seguintes principios:
- peixe e carne baixo en graxa fervida retorcida,
- Os produtos lácteos non graxos, distintos do leite integral, son aceptables
- Admítense galletas, sopas vexetarianas, froitas sen azucre e pratos ao vapor.
Eliminar o páncreas non é unha decisión fácil, cuxo propósito é salvar a vida.
Aínda que o prognóstico é favorable, a vida adicional requirirá supervisión médica e tomar medicamentos para o resto da súa vida. Pero para moita xente, esta operación deume a oportunidade de vivir.