Como obter inxeccións sen dor - 12 consellos para diabéticos e moito máis
Os pacientes están convencidos: por moi intelixente que sexa a enfermeira, a necesidade dun gran número de inxeccións leva case inevitablemente a complicacións. Tatyana Orlova, profesora de facultade de medicina, di que os perigos agardan a cada paso: unha infección ou un aire pode poñerse no lugar da inxección.
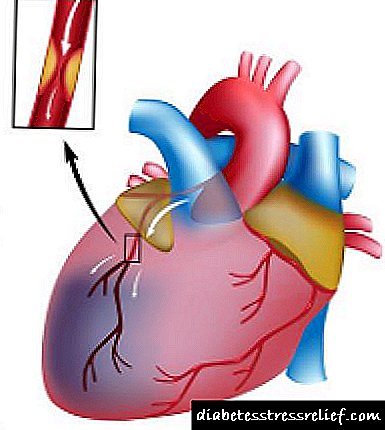
Científicos de todo o mundo están tratando de resolver este problema. O Instituto Tecnolóxico de Massachusetts ofrece a súa propia versión. Despois xurdiron unha inxección absolutamente indolora da droga cun chorro de líquido. Un pequeno dispositivo sen agullas usa o poder da indución electromagnética: baixo a súa acción, un pistón emite un fino fluxo de medicamentos á velocidade do son, que pasa pola pel coma un coitelo a través do aceite.
Por desgraza, este dispositivo ata o de agora só pode resolver o problema da administración subcutánea, non máis profunda. Pero o soño de que as inxeccións eran indoloras, captaron firmemente a mente dos enxeñeiros e médicos, especialmente dos pediatras. De feito, o medo dos nenos á inxección pode levar a graves consecuencias - o espasmo muscular pode incluso romper a agulla. Os veterinarios teñen un problema similar: os seus pacientes tampouco están afeitos a esperar nada bo cunha inxección.
Os científicos esperan que no futuro, a automatización non só poida facer unha inxección, senón que tamén decida se é preciso e se é así, cal. Os sensores rexistran presión, pulso e outros indicadores, o sistema fai preguntas adicionais, intentando, como un médico, facer o diagnóstico máis probable dun xeito lóxico. E ela inxecta a medicina mesma.
Sobre outros desenvolvementos chamados a facer inxeccións indoloras, - no programa "Milagre da tecnoloxía".
Medos comúns
O doutor Joni Pagenkemper, que traballa con diabéticos na Nebrasca Medicine, está de acordo cun compañeiro que "o medo ten grandes ollos". "Os pacientes presentan unha enorme agulla que os atravesará", riu.

Se tes medo ás inxeccións, non estás só. Os estudos demostran que entra nun 22% da poboación total da terra que, como un hipopótamo do debuxo animado soviético, se desbota no pensamento das inxeccións.
Mesmo se está tranquilo polo feito de que alguén máis lle fará unha inxección, probablemente teña medo de tomar a xeringa nas súas propias mans. Por regra xeral, o maior horror é o pensamento dun xogo longo e a posibilidade de "chegar a algún lugar mal."
Como reducir a dor
Hai algúns consellos que fan que a autoinxección sexa sinxela e indolora:
- A menos que as instrucións estean prohibidas, quente o medicamento a temperatura ambiente
- Agarde ata que o alcol co que limpou o lugar da inxección estea completamente seco.
- Use sempre unha nova agulla
- Elimina todas as burbullas de aire da xeringa.
- Asegúrese de que a agulla estea unida de forma uniforme e segura á xeringa.
- Inserir a agulla (non a cura!) Cun movemento rápido decisivo
Plumas, non xeringas
Afortunadamente para as persoas con diabetes, a tecnoloxía médica non se mantén parada. Moitas drogas véndense agora en plumas de inxección, en vez de en xeringas con frascos. En tales dispositivos, a agulla é medio máis curta e sensiblemente máis fina que incluso nas xeringas en miniatura, que se usan para as vacinacións. A agulla dos tiradores é tan fina que, se non es completamente delgado, nin sequera necesitas dobrar a pel.
Inxección intramuscular
Se tes diabete, o máis probable é que necesite aproximadamente 4 inxeccións ao día.
O tratamento doutras enfermidades, como a esclerose múltiple ou a artrite reumatoide, tamén require inxeccións diarias, pero non tan frecuentes, de drogas. Non obstante, as inxeccións neste caso non son necesarias subcutaneamente, senón intramusculares, e as agullas son moito máis longas e grosas. E os medos aos pacientes medran en proporción á lonxitude da agulla. Non obstante, hai consellos eficaces para tales casos.
- Respire profundamente e longo (isto é importante e realmente axuda) exhalacións antes de relaxarse.
- Aprende a ignorar os pensamentos automáticos: "Vai doer agora", "Non podo", "Non funcionará"
- Antes da inxección, manteña o xeo no lugar da inxección, esta é unha especie de anestesia local
- Intente relaxar os músculos no lugar da inxección antes da inxección.
- Canto máis rápido e decisivamente introduza a agulla e canto máis rápido a retire, menos inxección será a inxección. En canto á velocidade da administración de fármacos, debes consultar ao teu médico - algúns medicamentos requiren unha administración lenta, outros pódense administrar rapidamente.
- Se aínda ten éxito lentamente, practique cunha agulla real e unha xeringa sobre algo sólido: un colchón ou un rodo de cadeiras suaves, por exemplo.
Motivación e apoio
Calquera que sexan as inxeccións que necesite, é importante sintonizar correctamente. A doutora Verónica Brady, que ensina a enfermeiras na Universidade de Nevada, dille aos seus pacientes con diabetes: "Este disparo de insulina está entre vostede e o hospital. Fai a túa elección. " Isto normalmente axuda moito.
Brady tamén subliña que é importante transmitirlle ao paciente o pensamento de que terá que vivir con isto toda a vida. "Imaxina que este é un traballo a tempo parcial que pode odiar, pero a túa vida depende diso".
E lembre, despois da primeira inxección deixará de ter medo tanto, con cada medo posterior desaparecerá.
Indicacións de uso
Na práctica médica é moi utilizada a vitamina B12 (inxeccións) e designado nos seguintes casos:
- Polineurite, neuralxia e ciática.
- Anemia crónica que se desenvolve nun contexto de falta de cianocobalamina.
- Insuficiencia renal e cirrosis.
- Lesións do nervio periférico, parálise cerebral.
- Para a profilaxe coa cita de vitamina C, biguanidas, PASK en alta dosificación.
- Alcoholismo, condicións febriles prolongadas.
- Enfermidades da pel: dermatite atópica, fotodermatose, psoríase e outros.
- Patoloxías do intestino e do estómago asociadas coa absorción prexudicada de B12.
- Tumores do intestino e páncreas.
- Enfermidades infecciosas e condicións de estrés, patoloxías nos riles.
- Enfermidade de Down, mielose funicular.
O papel da cianocobalamina no corpo
A vitamina B12 ten inxeccións seguinte acción:
- Acelera a produción de glóbulos brancos implicados na destrución de elementos extraños e perigosos para o corpo. Grazas a esta acción, o sistema inmunitario fortalece.
- Elimina os estados depresivos, axuda na loita contra o estrés, mellora a memoria e normaliza a actividade cerebral.
- Aumenta a calidade e a actividade do esperma no sexo máis forte.
- Cunha diminución da cantidade de osíxeno entrante, mellora a capacidade das células para "absorber" osíxeno do plasma sanguíneo. Esta característica é útil para mergullo ou para respirar.
- A produción de proteínas. Os procesos anabólicos teñen lugar coa participación de cianocobalamina. É por iso que a vitamina é recomendable para atletas durante o período de crecemento muscular.
- Normalización do ciclo de vixilia e sono. A inxestión regular de B12 axuda ao corpo a adaptarse aos cambios de ciclo e alivia o insomnio.
- Regulación da presión. O cianocobalamina volve a presión á normal coa hipotensión.
Contraindicacións
Vitamina B12 (inxeccións) non recomendado nas seguintes situacións:
- Embarazo (admisión por decisión dun médico está permitido). Os estudos demostraron o risco de efectos teratoxénicos da cianocobalamina se se toma en alta dosificación.
- Hipersensibilidade á substancia activa.
- Eritrocitose, eritremia e tromboembolismo.
- O período de alimentación do bebé.
Prescríbese en doses limitadas (logo de consultar a un médico) ante tales problemas:
- angina pectorais
- tumores (malignos e benignos),
- deficiencia de cianocobalamina,
- tendencia á trombose.
Antes de inxectar B12, paga a pena estudar as instrucións, consultar un médico e determinar a dosificación adecuada para ti. A droga está tomada:
- oralmente (dentro)
- baixo a pel
- por vía intravenosa
- intramuscularmente
- intralumbal (no canal espinal).
A dosificación depende do tipo de enfermidade:
- Anemia de Addison-Birmer 150-200 mcg por díacada 2 días.
- Mielosis funicular, anemia macrocítica - 400-500 mg durante os primeiros sete días (tomado todos os días). Ademais, entre as inxeccións, realízanse intervalos de 5-7 días. O ácido fólico está prescrito para aumentar a eficacia en combinación con B12. Durante a remisión, a dosificación redúcese a 100 mcg por día cunha frecuencia de administración dúas veces ao mes.
- Deficiencia de ferro ou anemia posthemorráxica - 30-100 mcg. A frecuencia de ingreso é todos os días.
- Anemia aplástica - 100 mcg por día. A droga tómase antes dunha notable mellora do estado do corpo.
- Trastornos do SNC - 300-400 mcg unha vez cada dous días. O curso é de 40-45 días.
- Cirrosis do fígado ou hepatite. 40-60 mcg por día ou 100 mcg cada dous días. O curso é de 25-40 días.
- Enfermidade por radiación 50-100 mcg. Tómase todos os días, un curso de 20-30 días.
- Esclerose lateral aminotrófica 20-30 mcg cun aumento gradual da dosificación ata un nivel 220-250 mcg.
- Para eliminar a deficiencia de cianocobalamina (intramuscularmente, por vía intravenosa) - 1 mcg unha vez ao díab. O curso é de 7-14 días. A efectos preventivos, o medicamento inxectase unha vez ao mes nunha dose de 1 mcg.
- Os bebés prematuros, anemia nutricional na infancia - 30 mcg por día todos os días durante 15 días.
- Parálise cerebral, enfermidade de Down, distrofia (infantil) - 20-30 mcg, unha vez cada dous días. O medicamento é inxectado baixo a pel.
Acción farmacolóxica
Moitos están interesados en que se dan as inxeccións de B12, que dan. A principal vantaxe desta forma de sustancia é a súa rápida liberación ao sangue, despois do cal o medicamento ten un efecto homeopático e metabólico. No corpo, o elemento convértese nunha forma de coenzima, a saber, cobamamida e adenosilcobalamina. As substancias mencionadas pertencen ás formas activas de cianocobalamina e están implicadas na produción de encimas vitais do corpo.
A vitamina B12 é parte de moitos encimas, incluída a redución de B9 no ácido titrahidrofólico e tamén ten unha actividade biolóxica potente. Así mesmo, a acción da sustancia ten como obxectivo acelerar a formación de glóbulos vermellos, a acumulación dos seus compostos, así como aumentar a tolerancia á hemólise. Ademais, o fármaco é útil para o sistema circulatorio pola capacidade de acumular grupos sulfahidrais en compostos de glóbulos vermellos. No caso de ingreso nunha dosificación aumentada, a actividade de protrobmin aumenta e os niveis de colesterol diminúen. Despois de completar o curso, normalízase o funcionamento do sistema nervioso e aumenta a capacidade dos tecidos para recuperarse.
Efectos secundarios e instrucións especiais
Coñecer os beneficios da vitamina B12, por que se inxecta cianocobalamina e cal debe ser a dosificación, moitas veces non é suficiente. É importante considerar efectos secundarios desde a recepción:
- Aumento da axitación.
- As reaccións alérxicas, ás veces - kropivnitsa.
- Dor no corazón, palpitacións cardíacas.
- Violación do metabolismo purino, hipercagulación.
Instrucións especiais:
- A falta de cianocobalamina pódese confirmar de xeito diagnóstico, antes do nomeamento do medicamento. Isto débese á capacidade dunha sustancia para ocultar deficiencia de ácido fólico.
- Control da conta de sangue periférica. Nos 6-8 días despois do inicio do tratamento, paga a pena determinar o nivel de ferro e o número de reticulocitos. Ademais, é importante controlar o índice de cor, o volume de hemoglobina e glóbulos vermellos. A inspección realízase dentro dos 30 días unha ou dúas veces por semana. Despois de 3-4 probas son suficientes durante 30 días. No caso de alcanzar o nivel de 4-4,5 millóns / μl (para os glóbulos vermellos), as comprobacións realízanse con menos frecuencia - unha vez cada 5-6 meses.
- En presenza de anxina pectoral, unha tendencia a formar coágulos de sangue, así como durante a lactación e o embarazo, está prohibido superar a dosificación.
Interacción
Non se recomenda combinar nunha xeringa, cianocobalamina en forma líquida e ácido ascórbico. Un requisito similar aplícase ás sales de metais pesados, así como a outras vitaminas do grupo B. A razón é que o ión cobalto, que está contido en B12, destrúe e reduce a eficacia das substancias anteriores.
A inxestión de colchicina, salicilatos, aminoglicósidos e antiepilépticos leva a unha diminución da absorción de B12. No caso de co-administración con tiamina e en presenza de alerxias, o efecto desta é mellorado. No caso de uso parenteral, o cloramfenicol reduce o efecto hematopoietico da B12 (estimulación da eritro e leucopoiese) en caso de anemia.
Non se recomenda a administración con coceptivos hormonais. Neste caso, a concentración de vitamina B12 no sangue diminúe. Ademais, a combinación con fármacos, cuxa acción está dirixida a mellorar a coagulación sanguínea.
Como apuñalar B12?
A auto-administración da droga cianocobalamina é perigoso para a saúde, polo que paga a pena actuar só por recomendación dun médico. Tamén é importante saber inxectar correctamente vitamina B12, e que normas se deben seguir en primeiro lugar:
- Obteña toda a información., que se relaciona coa dosificación e contraindicacións do medicamento. En presenza dunha reacción alérxica ao cobalto ou cobalamina, está prohibida a inxección. Informe os seguintes problemas ao teu provedor de saúde:
- Arrefriados ou alerxias.
- Enfermidades do fígado ou dos riles.
- Falta de ácido fólico ou ferro.
- Enfermidades infecciosas.
- Tomar medicamentos que afectan a medula ósea.
- Embarazo ou plans para ter un bebé.
- O ombreiro. As inxeccións nesta área son adecuadas para persoas de idade media ou nova. Na vellez, será difícil facer unha inxección por conta propia. Se a dosificación supera o 1 ml por día, entón debes escoller outro lugar para a inxección.
- Coxa Esta parte do corpo é preferida por persoas que se inxectan ou cianocobalamina é administrada a nenos menores de cinco anos. A vantaxe dunha inxección na coxa é unha gran cantidade de músculo e graxa nesta área. Neste caso, faise unha inxección no músculo femoral lateral situado no medio entre a rexión inguinal e a rótula, polo que é imposible perder.
- Nádegas. Unha inxección, por regra xeral, faise na parte superior do músculo gluteal (esquerda ou dereita). A confianza só é un profesional médico, porque hai unha gran acumulación de vasos sanguíneos e o nervio ciático. Se se fai unha inxección incorrecta, o risco de danos é elevado.
- A parte femoral externa. A inxección neste lugar é axeitada para adultos e nenos. Este sitio está situado no lateral, preto do óso pélvico. Moita xente elixe esta opción debido á falta de risco de engancharse nervios e vasos sanguíneos.
- Inxección intramuscular. Este método é máis común. Neste caso, a agulla insírese nun ángulo recto e insírese profundamente no tecido vivo. O cianocobalamina entra inmediatamente nos músculos e entra no sangue aos poucos minutos.
- Inxección subcutánea. Aquí se inxecta o medicamento cunha xeringa nun ángulo de 45 graos. A agulla insírese superficialmente e, no momento da inxección, a pel está lixeiramente tirada dos músculos. Con este tipo de inxección, o ombreiro considérase o mellor lugar.
- Vitamina B12
- bolas de algodón
- xeringa cunha agulla
- Xeso adhesivo
- recipiente de eliminación de agulla,
- alcol.
- Estire a pel para unha inserción máis sinxela.
- Afonda a agulla no ángulo desexado e presione sobre o pistón ata que o fluído estea completamente sacado da xeringa. É recomendable que os músculos neste momento estean relaxados.
- Mentres entras en B12, mire o contido da xeringa: non debe haber sangue no recipiente.
- Baixar a pel e eliminar a agulla. Recoméndase retirar a agulla do mesmo ángulo.
- Sumerxa o lugar da inxección cun tampón especial, despois limpa a superficie e deixa de sangrar.
- Pegue o xeso adhesivo no lugar da inxección para protexerse contra a entrada de substancias nocivas no sangue.
- Fixar a tapa na lata de café. Use esta cinta adhesiva para estes efectos. Despois corta un oco na tapa suficiente para pasar a agulla. A continuación, o produto é eliminado.
Hoxe en día non é difícil atopar información sobre o que se inxecta a vitamina B6 e a B12 e tamén cal é a dosificación. A pesar disto, está prohibido actuar de forma independente e tomar o medicamento sen receita médica. Se non, existe o risco de que un efecto negativo da vitamina sobre o corpo e a presenza de efectos secundarios.
Cal é a técnica para a administración da insulina: algoritmo de administración de fármacos
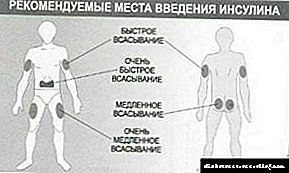
O que cómpre saber coa diabetes sobre a tecnoloxía do seu tratamento, o algoritmo de accións para a introdución de insulina en humanos. Recomendacións para resolver problemas asociados a esta enfermidade perigosa e a súa correcta aplicación.
A infusión do medicamento no tratamento terapéutico dunha enfermidade endócrina pode ser de varias maneiras máis axeitada para un determinado paciente. Pódese levar a cabo unha administración adecuada de insulina:
- Método subcutáneo,
- Intramuscularmente
- E ás veces por vía intravenosa (xa que cando se administra por vía intravenosa, só se utilizan hormonas de acción curta e só cando se produce coma de tipo diabético).
É necesario picar esta hormona correctamente cumprindo un certo algoritmo de administración e almacenamento da droga. Por iso, para compensar totalmente a diabetes, é necesario non só levar o estilo de vida adecuado, senón tamén comprender como administrar correctamente a hormona.
- Antes de administrar insulina, ten que asegurarse de que o medicamento ten unha temperatura ambiente, debido á duración da absorción dunha solución máis fría,
- Non garde ampolas ao sol ou electrodomésticos con elementos de calefacción, debido a algún tipo de supresión da droga debido ás altas temperaturas,
- É máis aconsellable facer inxeccións de insulina no dobre de graxa subcutánea e alternar lugares para inxeccións cada vez,
- É mellor facer inxeccións de insulina con xeringas con agullas delgadas e curtas.
Os principais lugares de introdución
Pódense seleccionar lugares para inxeccións de hormona para o diabético segundo as súas preferencias e biodisponibilidade (a eficacia da hormona que entra no sistema hematopoietico). Para algúns coñecementos mutuos entre traballadores médicos e pacientes, estes lugares de produción de hormonas indícanse con nomes comúns:
- No abdome: toda a rexión umbilical-lumbar (eficiencia inferior ao 100%),
- Baixo a escápula está a zona para inxeccións de insulina situada directamente debaixo dela, ou mellor dito, o seu ángulo máis baixo (eficiencia inferior ao 40%),
- Na man onde se inxecta insulina - a súa parte traseira, que vai desde o cóbado ata a articulación do ombreiro (eficiencia inferior ao 80%),
- Na perna - a superficie exterior da coxa (eficiencia inferior ao 80%).
Nuancias e consellos
A mellor área para inxeccións de insulina é o estómago. Os puntos prioritarios onde inxectar unha insulina no estómago e o mellor de todo están situados a unha distancia de dous dedos no lado dereito e esquerdo do ombligo. As inxeccións para o paciente nestes lugares están moi doentes. Para reducir a sensación de dor, débese inxectar insulina en diabetes máis preto dos lados.
Está contraindicado inxectar insulina nestas zonas con certa constancia. Despois da administración de insulina, a seguinte inxección debe facerse a non menos de 3 cm de distancia. A seguinte formulación e administración do medicamento preto do último punto de inxección non debe ser como mínimo de 3 días.
¿É posible inxectar insulina na rexión escapular?
Os médicos non recomendan inxeccións de insulina nesta zona debido á mala absorción do medicamento aquí.
Recoméndase alternar áreas de insulina. É necesario poñer insulina do seguinte xeito ("estómago" - "man", e "estómago" - na "perna").
Con diabetes mellitus e a súa terapia con fármacos a curto e longo prazo, é máis recomendable inxectar insulina curta no estómago. Unha inxección a longo prazo de insulina no brazo ou zona da coxa.
A inxección de insulina en diabetes cunha xeringa pode levarse a cabo en calquera parte. Usando unha simple xeringa de insulina, é máis conveniente realizar inxeccións de forma independente no abdome e nas pernas, e non nas mans.
Frecuencia diaria de administración da sustancia e como inxectar insulina
Entón, como inxectar insulina na diabetes? Antes de comezar o proceso de administración do medicamento cos dedos da man esquerda, é necesario tirar da pel no lugar dunha futura inxección de insulina de diabetes mellitus e introducir rapidamente a agulla da xeringa nun ángulo de 45 graos directamente no pliego da pel. E a introdución da droga debe levarse a cabo lentamente, sen présa. Despois hai que agardar uns segundos e só entón prema o lugar da inxección de insulina cun tampón de alcohol húmido. E só despois elimina a agulla.
Como inxectar insulina? Non é necesario poñer constantemente a hormona no mesmo lugar todos os días.
Ademais, limpando os lugares para inxeccións con alcol, isto tampouco é recomendable, debido a que a insulina cando se mestura con este antiséptico pode provocar unha reacción negativa na pel, así como cambiar a actividade do propio medicamento.
É importante recordar a que hora adoita inxectarse o medicamento con inxeccións de insulina 30 minutos antes das comidas. Despois da inxección, o paciente debe ser alimentado despois dun tempo para asegurar as necesidades fisiolóxicas necesarias do corpo.
A dose e a cantidade de inxección de insulina dependerán dun grao ou outro da enfermidade.
Ao proporcionar os chamados primeiros auxilios, para reducir o nivel de azucre e devolvelo á normalidade, os diabéticos novos, en particular, para evitar calquera complicación, poden receitarse terapia intensiva cunha preparación de insulina.
A continuación, as normas para administrar insulina esixirán que poñas o medicamento de 3 a 5 veces ao día. O mesmo conxunto de doses de insulina ofrecidas con urxencia ás mulleres embarazadas.
Pero normalmente tomar unha hormona é suficiente de 1 a 3 inxeccións ao día, especialmente cando se trata de pacientes anciáns.
Normas para recoller o fármaco cunha xeringa de insulina
Hai máis dun xeito de inxectar insulina nunha xeringa antes dunha inxección. Pero a técnica do método anterior é moito máis superior que outras. É este conxunto de insulina na xeringa o que evita a formación de aire na xeringa.
En principio, a inxestión de aire cunha administración adecuada de insulina non supón ningún perigo para a saúde. Pero con pequenas doses do medicamento, as burbullas de aire poden mostrar a cantidade incorrecta de sustancia inxectada.
O método descrito é adecuado para insulina diferente, pero limpa e transparente. É imprescindible quitar a tapa da agulla da xeringa. Se o pistón ten unha tapa adicional, deberá eliminarse.Despois necesitas encher a xeringa cunha cantidade igual de aire, a cantidade estimada da hormona.
A punta do material de selado do pistón situado preto da agulla debe axustarse a cero e pasar gradualmente á marca correspondente á dose desexada da hormona.
Se o selo ten unha forma cónica, entón o proceso deberá ser controlado non polo seu extremo afiado, senón pola súa ancha parte.
A continuación, empregando unha agulla, cómpre perforar correctamente o tapón do frasco cuberto cunha hormona directamente no seu medio e deixar que o aire que quede na xeringa directamente na botella. Como resultado destas accións, sen crear un baleiro, pode sen ningunha dificultade marcar a seguinte dose da droga.
Ao final do proceso, a xeringa coa botella dáse a volta. Aquí tes como facer un conxunto sinxelo e sen esforzo de insulina nunha xeringa.
A introdución do medicamento ou como facer inxeccións
O algoritmo de inxección de insulina é as regras básicas de como facer unha inxección, que debe realizarse de xeito implacable, seguindo as instrucións propostas.
Primeiro cómpre verificar a idoneidade da droga, averiguar o seu tipo, duración da exposición e dosificación. Despois de tratar e lavar as mans completamente e asegurarse de que haxa lugares limpos para inxeccións.
A seguinte é a técnica para a administración da insulina:
- Antes de facer a administración subcutánea de insulina, o medicamento debe quentarse nas mans ata a temperatura ambiente. Non precisa axitar a botella debido á formación de burbullas nela,
- Antes de facer unha inxección, a tapa da botella debe ser limpiada cun 70% de alcol,
- A tecnoloxía de introducir insulina implica a recollida de aire na xeringa para o número necesario de unidades da hormona e a súa inxección no frasco. A continuación, ten que marcar unha certa dose do medicamento (+ ata 10 unidades máis),
- Despois necesitas dosificar o medicamento, mantendo a xeringa ao nivel dos ollos,
- Despois de que toque lixeiramente a botella, eliminando as burbullas de aire,
- Non se recomenda que os lugares con inxeccións de insulina sexan tratados con axentes que conteñan alcol. Dado que o alcol destrúe a hormona, o que adoita levar a lipodistrofia. Permítese un disparo de insulina a través da roupa,
- Recoméndanse os sitios de inxección: 2 cm da rexión umbilical, 3 cm do húmero, coxa, rexión superior do glúteo. Onde apuñalar, cómpre formar o dedo pulgar e o dedo índice, sen capturar a capa muscular, xa que o medicamento é absorbido da capa muscular máis rápido que o feito por vía subcutánea. Como inxectar correctamente a hormona amosará a foto a continuación:
Punto 1 incorrecto Punto 2 incorrecto
- Despois da introdución de insulina, pódese consumir alimentos non antes de 30 minutos, debido á absorción horaria do medicamento. Despois da introdución da insulina, o algoritmo de accións en termos de comer é exactamente este.
É posible inxectar insulina nos nenos? É necesario! Pero o algoritmo para administrar insulina aos nenos é o seu propio:
- A dosificación media de hormona exóxena é unha guía para a necesidade de inxestión diaria na hormona,
- A selección de doses nocturnas e de día debería realizarse 2: 1,
- A introdución de insulina en nenos debe realizarse cunha agulla especial, cuxa lonxitude debe ser de 8 cm,
- A selección de doses tamén debe ser totalmente coherente co médico.
Todos os problemas das persoas que padecen diabetes deben resolverse cun médico: como inxectar insulina, en que lugares e se este ou ese remedio poden facer fronte a esta enfermidade formidable. Con un tratamento adecuado e unha certa dieta, pódese evitar o consumo de insulina co paso do tempo.
Este artigo está dirixido á posibilidade de resolver unha compensación por diabetes mellitus e as normas para a aplicación de recomendacións médicas para erradicar esta enfermidade.
Inxección de insulina

Non só a calidade, de feito, a vida do paciente depende do correcto comportamento do diabético. A insulina terapia baséase en ensinar a cada paciente os algoritmos de acción e o seu uso en situacións comúns.
Segundo expertos da Organización Mundial da Saúde, un diabético é o seu propio médico. O endocrinólogo supervisa o tratamento e os procedementos son asignados ao paciente. Un dos aspectos importantes no control da enfermidade endocrina crónica é a cuestión de onde se debe inxectar insulina.
Problema a gran escala
Na maioría das veces, os mozos están en insulinoterapia, incluíndo nenos moi pequenos con diabetes tipo 1. Co tempo, aprenden a habilidade de manexar equipos de inxección e os coñecementos necesarios sobre o procedemento correcto, digno da cualificación de enfermeira.
As mulleres embarazadas con función pancreática deteriorada reciben unha preparación de insulina durante un determinado período. A hiperglicemia temporal, cuxo tratamento require unha hormona de natureza proteica, pode ocorrer en persoas con outras enfermidades endócrinas crónicas baixo a influencia dun estrés grave e unha infección aguda.
Na diabetes tipo 2, os pacientes toman a medicación por vía oral (a través da boca). Pode producirse un desequilibrio no azucre no sangue e un deterioro no benestar dun paciente adulto (despois de 45 anos) como consecuencia dunha violación da dieta estrita e ignorando as recomendacións do médico. A mala compensación da glicosa no sangue pode levar a unha enfermidade dependente da insulina.
As zonas de inxección deben cambiar porque:
- a taxa de absorción de insulina é diferente,
- o uso frecuente dun lugar no corpo pode levar a lipodistrofia local do tecido (a desaparición da capa de graxa na pel),
- pódense acumular múltiples inxeccións.
A insulina acumulada subcutaneamente "en reserva" pode aparecer de súpeto, 2-3 días despois da inxección. Baixar significativamente a glicosa no sangue, provocando un ataque de hipoglucemia.
Ao mesmo tempo, unha persoa desenvolve suor fría, sensación de fame e as mans tremían. O seu comportamento pode ser suprimido ou, pola contra, excitado.
Os signos de hipoglucemia poden ocorrer en diferentes persoas con valores de glicosa no sangue no intervalo de 2,0-5,5 mmol / L.
En tales situacións, é necesario aumentar rapidamente o nivel de azucre para evitar a aparición de coma hipoglucémico. Primeiro debes beber un líquido doce (té, limonada, zume) que non conteña edulcorantes (por exemplo, aspartamo, xilitol). Despois come alimentos con hidratos de carbono (bocadillo, galletas con leite).
Zonificación por inxección no corpo do paciente
A eficacia do medicamento hormonal sobre o corpo depende do lugar da súa introdución. As inxeccións dun axente hipoglucémico dun espectro diferente de acción realízanse nun mesmo lugar. Entón, onde podo inxectar preparados de insulina?
- A primeira zona é o estómago: ao longo da cintura, con transición cara ás costas, á dereita e á esquerda do ombligo. Absorbe ata o 90% da dose administrada. Característico é un rápido despregamento da acción da droga despois de 15-30 minutos. O pico prodúcese despois de aproximadamente 1 hora. A inxección nesta área é a máis sensible. Os diabéticos inxectan insulina curta no seu estómago despois de comer. "Para reducir o síntoma da dor, picar nas faldras subcutáneas, máis preto dos lados", - estes endocrinólogos adoitan darlles consellos aos seus pacientes. Despois de que o paciente poida comezar a comer ou incluso facer unha inxección con comida, inmediatamente despois da comida.
- A segunda zona son as mans: a parte externa do membro superior desde o ombreiro ata o cóbado. A inxección nesta área ten vantaxes: é a máis indolora. Pero é inconveniente para o paciente facer unha inxección na man cunha xeringa de insulina. Hai dúas formas de saír desta situación: inxectar insulina cunha pluma de xiringa ou ensinar aos seres queridos a facer inxeccións aos diabéticos.
- A terceira zona son as patas: a coxa externa desde a inguinal ata a articulación do xeonllo. A partir de zonas situadas nas extremidades do corpo, a insulina absorbe ata o 75% da dose administrada e desenvólvese máis lentamente. O inicio da acción é de 1,0-1,5 horas.Úsanse para a inxección cun fármaco, de acción prolongada (prolongada, prolongada no tempo).
- A cuarta zona son as omoplatos: situadas na parte traseira, baixo o mesmo óso. A taxa de despregamento de insulina nun determinado lugar e a porcentaxe de absorción (30%) son as máis baixas. O ombreiro considérase un lugar ineficaz para inxeccións de insulina.
Os mellores puntos con máximo rendemento son a rexión umbilical (a unha distancia de dous dedos). É imposible coitela constantemente en lugares "bos". A distancia entre as últimas inxeccións e as próximas inxeccións debe ser de polo menos 3 cm. A inxección repetida ata o punto anterior no tempo é permitida despois de 2-3 días.
Se segues as recomendacións para aferrarse "curto" no estómago e "longo" na coxa ou no brazo, entón o diabético ten que facer 2 inxeccións á vez.
Os pacientes conservadores prefiren usar insulinas mixtas (Novoropid mix, Humalog mix) ou combinar de forma independente dous tipos nunha xeringa e facer unha inxección en calquera lugar.
Non todas as insulinas se permiten mesturarse entre si. Só poden ser espectros de acción curtos e intermedios.
Técnica de inxección
Os diabéticos aprenden técnicas de procedemento na aula en escolas especializadas, organizadas sobre a base de departamentos de endocrinoloxía. Os pacientes demasiado pequenos ou indefensos son inxectados cos seus seres queridos.
As principais accións do paciente son:
- Na preparación da zona da pel. O lugar de inxección debe estar limpo. Limpar, especialmente frotar, a pel non precisa alcol. É coñecido o alcol que destrúe a insulina. Basta con lavar unha parte do corpo con auga morna xabonosa ou tomar unha ducha (baño) unha vez ao día.
- Preparación de insulina ("pluma", xeringa, frasco). O medicamento debe ser rodado nas mans durante 30 segundos. É mellor introducilo ben mesturado e quente. Marque e verifique a exactitude da dose.
- Realización dunha inxección. Coa man esquerda, fai un dobre de pel e introduce a agulla na súa base nun ángulo de 45 graos ou cara á parte superior, sostendo a xeringa vertical. Despois de baixar o medicamento, agarde 5-7 segundos. Podes contar ata 10.
Observacións e sensacións durante a inxección
Basicamente, o que experimenta o paciente con inxeccións considéranse manifestacións subxectivas. Cada persoa ten un limiar de sensibilidade á dor.
Hai observacións e sensacións xerais:
- non hai a menor dor, o que significa que se usou unha agulla moi afiada e non chegou ao final do nervio,
- Pode producirse unha dor leve se golpea un nervio
- a aparición dunha gota de sangue indica danos no capilar (pequeno vaso sanguíneo),
- o hematoma é o resultado dunha agulla contundente.
A agulla nas xeringas é máis fina que nas xeringas de insulina, practicamente non lesiona a pel.
Para algúns pacientes, o uso deste último é preferible por razóns psicolóxicas: existe unha dose independente, claramente visible.
O hipoglucémico administrado pode ingresar non só no vaso sanguíneo, senón tamén baixo a pel e o músculo. Para evitar isto, é necesario recoller o dobre da pel como se mostra na foto.
A temperatura do ambiente (ducha quente), a masaxe (golpes lixeiros) do lugar da inxección poden acelerar a acción da insulina. Antes de usar o medicamento, o paciente debe verificar a vida útil adecuada, a concentración e as condicións de almacenamento do produto.
Non se debe conxelar a medicina diabética. Pódese gardar na neveira a unha temperatura de +2 a +8 graos centígrados.
A botella que se usa actualmente, a pluma de xiringa (desbotable ou cargada cunha funda de insulina) é suficiente para manter a temperatura ambiente.
Sitios de inxección de insulina para a diabetes: como facer unha inxección?

As persoas dependentes da insulina necesitan constantemente insulina artificial.Dado que as inxeccións deben facerse diariamente, é importante saber en que áreas do corpo hai que inxectar, para que non haxa irritacións e hinchazón.
A terapia con insulina adoita ser complicada polo feito de que a xente simplemente non sabe administrar adecuadamente as inxeccións de insulina. Os pais con fillos con diabetes enfróntanse a este problema.
Actualmente, o número de enfermidades da diabetes está en constante crecemento. Para un gran número de persoas, o problema das inxeccións de insulina cobra importancia e o coñecemento sobre elas faise vital.
Como se introduce a insulina no corpo
Son necesarias inxeccións diarias de toda a vida para persoas con diabetes tipo 1. No segundo tipo de enfermidade tamén se necesita insulina. As inxeccións puntuais de insulina poden salvalo da morte debido a un coma diabético. A insulina tamén está indicada para a diabetes gestacional para evitar anormalidades fetales durante o embarazo.
Agora o método máis popular de inxectar insulina é unha pluma de xiringa. Esta unidade pódese levar a todos os lugares contigo cun bolso ou bolsa. A pluma de xeringa ten un aspecto agradable e inclúense agullas desbotables.
Agora as xeringas case prefiren non poñer. As xeringas de mango úsanse máis, xa que é máis conveniente administrar insulina no brazo e noutras partes do corpo.
Pódense administrar inxeccións de insulina:
A insulina de acción curta é administrada durante a formación dun coma diabético. Pode descubrir como se pode inxectar insulina, pero hai algúns segredos. Ao realizar o procedemento para administrar insulina, debe observarse unha certa secuencia de accións.
Debe facer inxeccións segundo certas regras:
- Antes de facer unha inxección, ten que lavarse ben as mans cun xabón de calidade,
- asegúrese de que o lugar onde inxecta a insulina estea limpo,
- a zona non se frega con alcol porque destrúe insulina,
- xire a xeringa varias veces para evitar a mestura do medicamento,
- a dose calcúlase, o medicamento está marcado nunha xeringa, previamente comprobada para o seu rendemento,
- cada vez que necesite coller unha agulla nova,
- para facer unha inxección, necesitas dobrar a pel e inxectar a droga alí,
- a agulla está na pel durante 10 segundos, a substancia inxecta lentamente,
- o pliegue está enderezado e non precisa limpar a área de inxección.
É importante saber onde se pode inxectar insulina. A peculiaridade da introdución está afectada polo peso dunha persoa. Existen diferentes xeitos de administrar esta hormona. Para determinar onde injectar insulina, debes prestar atención ao peso da persoa.
Se con diabetes unha persoa ten sobrepeso ou normal, inxecta insulina vertical. No caso de persoas delgadas, a xeringa debe colocarse nun ángulo de 45-60 graos á superficie do dobre da pel.
A administración puntual dunha inxección de insulina é a clave para a saúde e para salvar vidas dun diabético.
Onde se realizan as inxeccións de insulina?
Podes poñer inxeccións de insulina en varias áreas do corpo. Para facilitar a comprensión mutua entre o paciente e o médico, estas áreas teñen certos nomes. Por exemplo, o nome xenérico "estómago" é unha rexión case umbilical ao nivel do cinto.
A biodisponibilidade é a porcentaxe da sustancia no sangue. A eficacia da insulina depende directamente de onde se administra a insulina.
O mellor é inxectar insulina no abdome. Os mellores puntos para a inxección son áreas a poucos centímetros á esquerda e dereita do ombligo. As inxeccións nestes lugares son bastante dolorosas, polo que inxecta despois do desenvolvemento de habilidades.
Para reducir a dor, pódese inxectar insulina na coxa, máis preto do lado. Nestes lugares para a inxección cómpre picar con pouca frecuencia. Non podes facer unha segunda inxección in situ, debes retroceder uns centímetros.
Na zona dos omoplatos, a insulina non se absorbe así como noutras zonas. Os lugares para a insulina deben alternarse. Por exemplo, "perna" é "barriga" ou "man" é "barriga".Se a terapia se realiza con insulinas de acción longa e curta, entón a curta colócase no estómago e a longa colócase no brazo ou na perna. Así actuará a droga o máis rápido posible.
Coa introdución de inxeccións de insulina mediante unha xeringa de pluma, calquera área do corpo vólvese accesible. Usando unha xeringa regular de insulina, pódense facer inxeccións na perna ou no estómago.
Unha persoa diagnosticada de diabetes debe ensinar á súa familia e aos seus seres queridos como administrar inxeccións de insulina.
Como se administra insulina?
Agora a insulina adóitase administrar con xeringas para pluma ou xeringas comúns desbotables. Esta última opción é a máis frecuentemente usada por persoas de idade avanzada. A xeración máis nova prefire usar unha xeringa, porque este dispositivo é máis cómodo, pódese levar contigo.
Antes de realizar a inxección, cómpre comprobar se a pluma de xiringa funciona. O dispositivo pode romperse, o que levará a unha dose incorrecta ou a administración sen éxito do medicamento.
Entre as xeringas de plástico, cómpre escoller as opcións cunha agulla incorporada. Por regra xeral, a insulina non permanece en tales dispositivos despois da inxección, o que significa que o volume chegará por completo ao paciente. É importante notar cantas unidades de insulina inclúen unha división a escala.
Todas as xeringas de insulina son desbotables. Na maioría das veces, o seu volume é de 1 ml, isto corresponde a 100 UI - unidades médicas. A xeringa ten 20 divisións, cada unha das cales corresponde a dúas unidades de insulina. Na pluma de xeringa, a división da escala é de 1 UI.
A xente adoita ter medo a comezar inxeccións de insulina, especialmente no estómago. Pero se realizas correctamente a técnica, podes realizar inxeccións con éxito, onde se inxecta insulina por vía intramuscular.
Os diabéticos con diabetes mellitus tipo 2 non queren cambiar ás inxeccións de insulina para non recibir inxeccións todos os días. Pero aínda que unha persoa ten precisamente este tipo de patoloxía, aínda debe aprender a técnica de administración de insulina.
Sabendo onde se dan as inxeccións con insulina e con que frecuencia debe suceder, unha persoa poderá asegurar un nivel óptimo de glicosa no sangue. Así, preverase a prevención de complicacións.
Non esquezas que calquera zona na que se administre insulina pode cambiar as súas características. Se quenta a pel, por exemplo, tómate un baño, entón na zona da inxección comezarán os procesos biolóxicos activos.
Non deberían aparecer feridas no lugar da inxección, especialmente no abdome. Nesta zona, a sustancia absorbe máis rápido.
No caso das nádegas, a absorción do medicamento acelerarase se realizas exercicios físicos ou andas en bicicleta.
A sensación de inxeccións de insulina
Ao realizar inxeccións de insulina en certas áreas, aparecen diferentes sensacións. Con inxeccións no brazo, case non se sente dor, o máis doloroso é o abdome. Se a agulla é afiada e as terminacións nerviosas non se tocan, entón a dor é ausente cando se inxecta en calquera zona e con diferentes tipos de administración.
Para garantir a acción cualitativa da insulina, debe introducirse na capa de graxa subcutánea. Neste caso, a dor é sempre leve e as contusións pasan rapidamente. Non é necesario poñer inxeccións nestes lugares antes de que desapareza o hematoma. Se se libera unha gota de sangue durante unha inxección, isto significa que a agulla entrou no vaso sanguíneo.
Ao realizar insulinoterapia e escoller a área de inxección, debes saber que a eficacia da terapia e a velocidade de acción dunha sustancia dependen, en primeiro lugar, de:
- área de inxección
- condicións de temperatura do ambiente.
Na calor, a acción da insulina acelérase e no frío faise máis lenta.
Unha masaxe lixeira da zona de inxección mellorará a absorción de insulina e evitará a deposición. Se se fan dúas ou máis inxeccións no mesmo lugar, entón os niveis de glicosa no sangue poden baixar drasticamente.
Antes das inxeccións, o médico examina a sensibilidade individual do paciente a varias insulinas co fin de evitar efectos secundarios inesperados durante a terapia con insulina.
Áreas de inxección mellor excluídas
É importante abordar de forma responsable as recomendacións do médico que asiste e facer inxeccións en áreas do corpo que se lles permita. Se o paciente realiza a inxección por conta propia, entón debes escoller a parte dianteira da coxa para a insulina de longa acción. Inxectanse insulinas curtas e ultrahortes no peritoneo.
A inxección de insulina nas nádegas ou no ombreiro pode ser difícil. En moitos casos, unha persoa non pode facer un dobre na pel nestas áreas de forma que se entre na capa de graxa subcutánea.
Como resultado, o medicamento é inxectado no tecido muscular, o que non mellora en absoluto o estado dunha persoa con diabetes. Para eliminar lugares inapropiados para o procedemento, cómpre asegurarse de que non haxa inxeccións na área prevista:
- selos
- vermelhidão
- cicatrices
- sinais de danos mecánicos na pel,
- contusións
Isto significa que cada día unha persoa necesita tomar varias inxeccións de insulina para sentirse satisfactoria. Neste caso, o lugar de administración da insulina debería cambiar constantemente, de acordo coa técnica de administración do medicamento.
A secuencia de accións implica varias opcións para o desenvolvemento de eventos. Podes realizar unha inxección preto do lugar da anterior, retrocedendo uns dous centímetros.
Tamén está permitido dividir a zona de introdución en catro partes. Un deles úsase durante unha semana e logo comezan as inxeccións na seguinte. Así, a pel poderá recuperarse e descansar.
O experto no vídeo neste artigo contaráche máis sobre a técnica de administración de insulina.
Indique o seu azucre ou selecciona un xénero para recomendacións Buscando. Non atopado Mostrar. Buscando. Non atopado. Mostrar. Buscando. Non se atopou.
Normas para a administración de insulina, onde e como picar

Normas para a administración de insulina, onde e como se pica 5 (100%) pasou 1
A diabetes non é unha enfermidade, senón un modo de vida. Se tes diabetes dependente da insulina e o endocrinólogo prescribiu inxeccións, entón é hora de descubrir como se pode inxectar insulina correctamente. É o teu desexo e independencia o que xogará un papel importante, recordade isto.
IMPORTANTE Está prohibido administrar por conta propia insulina a nenos menores de 12 anos, persoas con baixa visión, e tamén con discapacidade física con discapacidade física e pacientes con retraso mental. Neste caso, a inxección debe realizala SÓ por parte dun profesional médico.
Antes de continuar coa administración de insulina, cada paciente debe saber que a insulina é un medicamento potente, cuxo uso descontrolado pode levar a un efecto irreversible para o paciente con diabetes.
Como inxectar a insulina correctamente na diabetes
Antes da introdución da insulina, ten que asegurarse de que dispón de todas as ferramentas para administrar insulina, agullas de esterilidade.
Para a inxección precisa:
- xeringa
- insulina a temperatura ambiente (elimine 30 minutos antes da inxección) e cunha vida útil non máis tarde de 28 días despois da apertura
- a agulla
- la de algodón
- alcol
- recipiente para a xeringa usada
Lave as mans con auga e xabón. Se limpas o sitio de inxección con alcol, agarde a que se evapore da superficie da pel.
Antes de usar insulina, verifique sempre que non existan impurezas. Mentres o líquido estea claro, pódese usar sen axitar.
Como obter insulina
- Quite a tapa da agulla.
- Tire o émbolo da xeringa sobre cantas unidades de insulina precise.
- Introduza a agulla no frasco de insulina, manteña o frasco recto e non o envorque e dirixa a agulla estrictamente de arriba abaixo. Presione todo o aire acumulado na botella.
- Despois de introducir a agulla, xire a botella de cabeza para abaixo, suxeitando a xeringa e a insulina cunha man e, coa outra, presionando o pistón, recolla a cantidade necesaria de insulina.
- Comprobe que a xeringa teña burbullas, toque lixeiramente co dedo e exprima o aire se é necesario.
- Saque a agulla do frasco e coloque sobre unha superficie estéril.
Se precisa inxectar unha mestura de varios tipos de insulina, asegúrese de que a primeira reciba insulina curta e, a continuación, a longa.
Regras e técnicas para administrar insulina, algoritmo
O médico asistente adoita amosar como inxectar insulina, pero moitos pacientes son pouco atentos ou simplemente esquecen todas as indicacións. Axudarémosche a recordar os principais puntos, pero necesitas ter en conta as características individuais do corpo e o curso da enfermidade. Polo tanto, aclarar as súas regras para a administración de insulina co seu endocrinólogo de tratamento.
1. Non pode levar a cabo a introdución de insulina na superficie endurecida da pel nin depósitos graxos (lipomas, etc.). A distancia do ombligo é de 5 cm como mínimo, desde as talas - polo menos 2 cm.
Onde inxectar insulina
2. Os principais lugares para a administración de insulina son o abdome, os ombreiros, as cadeiras e as nádegas.. O mellor lugar para a inxección de insulina é o abdome, xa que ten unha taxa de absorción máxima.
Tamén é conveniente que a inxección se poida facer en pé. É necesario alternar o sitio de inxección de insulina, para que pica segundo o patrón - estómago, nádega, coxa.
Así, a sensibilidade das zonas á insulina non caerá.
A resposta ás preguntas: "Onde podo apuñar, poña insulina" - no abdome.
Características da introdución de insulina, como inxectar
3. A área na que se inxectará insulina debe ser tratada con coidado con etanol e deixarse secar completamente. Agarra a pel do sitio con dous dedos para obter o dobre correcto e introducir a agulla de xeito oblicuo.
4. Introduza a agulla no lugar da inxección vigorosamente, con un empuxe, e logo tire o pistón un pouco cara atrás. No caso de que o sangue entra na xeringa (moi raramente, a agulla entra nun pequeno vaso), a inxección debe trasladarse a outro lugar.
5. A insulina debe administrarse lentamente e uniformemente. Sinais de inxección incorrecta (intradérmica): o pistón móvese con dificultade, a pel no lugar da inxección é característica inchada e comeza a facerse branca. Nestes casos, asegúrese de empurrar a agulla máis profundamente.
6. Despois de que a administración de insulina estea completa, agarde 5 segundos e tire a agulla cun movemento pronunciado.
Elimina a xeringa usada correctamente. Hai recipientes especiais para iso. Pódese levar un recipiente completo a unha empresa de reciclaxe. Manter este recipiente fóra do alcance dos nenos.
Como administrar insulina sen dor
- A dor que adoita sentir un paciente con diabetes debido a retrasos (accións incertas).
- Elixe agullas máis finas e máis curtas.
- Non espreme fortemente o engurro da pel.
Agora xa sabes facer (poñer) inxeccións de insulina na diabetes, onde se inxecta insulina e como evitar sensacións dolorosas.
Lea sobre as características do uso de plumas de xiringa aquí.
Inxeccións de insulina ou como facer inxeccións
Moitas enfermidades requiren inxeccións regulares, especialmente esta necesidade aplícase a diabéticos de tipo 1, é dicir, a pacientes dependentes da insulina. As inxeccións para a diabetes, a maioría das veces, os pacientes teñen que facer por conta propia, polo que é moi importante aprender un oficio tan difícil. Os diabéticos tipo 2 tamén poden recibir un tratamento por inxección, que requirirá un adestramento inmediato na selección de xeringas e a inxección adecuada.
Unhas mans hábiles poden facer unha inxección de insulina completamente indolora, polo que non debe ter medo a dominar a técnica de inxección. Moitos diabéticos levan varios anos inxerindo dores só por facelos mal. Coa axuda de instrucións detalladas e unha pouca experiencia, cada paciente poderá dominar facilmente o oficio vital.
Importante: o nivel de glicosa no corpo depende da correcta administración da hormona.
Recheo de xeringa
Por regra xeral, ao encher unha xeringa con medicamentos, unha pequena cantidade de aire entra no recipiente con esta última. Por suposto, non hai nada de malo co aire baixo a pel, pero un pequeno erro de dosificación aínda pode estar presente se se fan inxeccións no estómago por diabetes. A continuación móstrase a instrución para cubrir a xeringa sen obter aire baixo a pel. Non obstante, este método é adecuado para a hormona transparente.
É necesario eliminar os tapóns da agulla e do pistón da xeringa, para logo tirar na xeringa unha cantidade de aire igual á cantidade requirida de insulina. Sumerxe a agulla no frasco do medicamento e libera o aire acumulado. Este procedemento evitará a formación de baleiro na botella. En posición vertical, a xeringa está presionada lixeiramente co dedo pequeno ata a palma da man e cun forte movemento da man coa axuda do pistón, o medicamento está introducido na xiringa con 10 unidades máis que a dose prescrita. Entón, o exceso de medicina tamén se esprende verticalmente no frasco cun pistón. Da botella, retírase a agulla coa xeringa nunha posición estritamente vertical. Hoxe está de moda a inxección astral de diabetes mellitus. Este método non require o desenvolvemento de complexos procesos de recheo e inxección de xeringa.
O procedemento para cubrir a xiringa será lixeiramente diferente se se usa protafan (insulina npc) como medicamento. A NPH-insulina é un medicamento de duración media. A hormona está dispoñible nos frascos. É un líquido transparente que contén un precipitado gris. Agite ben o frasco antes do uso para que o precipitado gris estea uniformemente contido no líquido. Se isto non se fai, a acción da hormona será inestable.
A agulla da xeringa está inmersa no medicamento co método anterior. Non obstante, despois de mergullar a botella, recoméndase axitala ben 6-10 veces, e logo encher o medicamento no recipiente con exceso. Despois de eliminar o exceso de volta ao recipiente, a xeringa elimínase en posición vertical. A continuación, aprenderás a facer inxeccións por diabetes.
Inxección
Antes da inxección, a superficie do recipiente farmacéutico é tratada con etanol ao 70%. Tamén se frega con alcol e o lugar do corpo do paciente, onde está previsto inxectar. As inxeccións para a diabetes tipo 2 fanse unha engrenaxe no abdome, no ombreiro ou na coxa. Os dedos abrazan a pel, formando un pliegue. Débese introducir unha agulla na súa base.
A hormona introdúcese no corpo presionando o pistón. Non é necesario eliminar a agulla do pliegue inmediatamente despois da introdución, isto debe facerse ao cabo dun tempo, se non, a droga se filtrará. Acontece que as inxeccións na diabetes 2 van acompañadas dunha fuga de insulina da ferida. Se se producen fugas, o diabético cheira a metacrestol.
En ningún caso se debe inxectar unha dose adicional do medicamento. Basta escribir no diario de autocontrol sobre as perdas que se produciron. No contador aumentará o azucre, non obstante, debería realizarse unha compensación unha vez rematada a acción desta dose de insulina. Ademais, o lugar de inxección pode sangrar durante algún tempo. O peróxido de hidróxeno axudará a eliminar as manchas de sangue da roupa.
Ademais da insulina, pódense prescribir inxeccións de vitamina B ou actovexina para diabéticos. A vitamina participa no tratamento da polineuropatía e Actovegin - no tratamento da encefalopatía. A administración intramuscular do medicamento difire pouco da subcutánea. A diferenza é a ausencia de dobras na pel. A agulla insírese no músculo mediante un ángulo recto. En canto á administración intravenosa da hormona, este procedemento é realizado exclusivamente por un especialista experimentado, se o paciente se atopa nunha situación extremadamente difícil.

Importante: está prohibido dúas veces a mesma xeringa. O uso repetido dunha xeringa de insulina ameaza con causar infección e polimerización da insulina.
A diabetes mellitus é unha enfermidade ben estudada e comprendida. E cando o médico ve a unha persoa na recepción.
Niveis altos de insulina con azucre normal - características de aparición e regras de comportamento
A insulina é unha das hormonas máis importantes secretadas polo corpo humano. É el.
Como tomar preparados de insulina? En que paga a pena prestar atención?
Antes de pasar directamente a este tema, entenderemos que é a insulina.
Como inxectar a insulina correctamente
Cando se diagnostica diabetes, os pacientes teñen moitos medos. Un deles é a necesidade de controlar a concentración de glicosa no sangue por inxeccións. Moitas veces este procedemento está asociado a unha sensación de malestar e dor. No 100% dos casos, isto indica que non funciona correctamente. Como inxectar insulina na casa?

Por que é importante inxectar correctamente
Aprender a inxectar insulina é importante para todos os diabéticos. Mesmo se controla o azucre con pílulas, exercicio e unha dieta baixa en carbohidratos, este procedemento é indispensable. Con calquera enfermidade infecciosa, inflamación nas articulacións ou riles, danos cariñosos nos dentes, o nivel de glicosa no sangue aumenta drasticamente.
Á súa vez, diminúe a sensibilidade das células do corpo á insulina (resistencia á insulina). As células beta teñen que producir aínda máis esta sustancia. Non obstante, coa diabetes tipo 2, xa están debilitados inicialmente. Debido a cargas excesivas, o seu groso morre e o curso da enfermidade agrávase. No peor dos casos, a diabetes tipo 2 convértese a tipo 1. O paciente terá que producir polo menos 5 inxeccións de insulina ao día para a vida.
Ademais, o azucre no sangue elevado pode causar complicacións mortais. Na diabetes tipo 1, esta é cetoacidosis. As persoas maiores con diabetes tipo 2 teñen coma hiperglucémico. Con metabolismo moderado da glicosa, non haberá complicacións graves. Con todo, isto levará a enfermidades crónicas: insuficiencia renal, cegueira e amputación das extremidades inferiores.
Réxime de administración de insulina en diabetes tipo 1 e tipo 2
Cando se lle pregunta cantas veces ao día hai que facer inxeccións de insulina, non hai unha única resposta. O esquema de administración de fármacos está determinado polo endocrinólogo. A regularidade e a dose dependen dos resultados dun seguimento semanal da glicosa no sangue.
Os diabéticos de tipo 1 necesitan inxeccións rápidas de insulina antes ou despois das comidas. Ademais, antes de durmir e pola mañá, recíbese unha inxección de insulina prolongada. Isto é necesario para manter unha concentración adecuada de azucre no sangue. Tamén se require unha actividade física lixeira e unha dieta baixa en carbohidratos. Se non, a terapia con insulina rápida antes das comidas será ineficaz.
En canto aos diabéticos tipo 2, a maioría custa un número mínimo de inxeccións antes das comidas. Normalizar o azucre no sangue permite unha dieta baixa en carbohidratos. Se o paciente nota un malestar causado por enfermidades infecciosas, recoméndase inxeccións todos os días.
Moitas veces coa diabetes tipo 2, as inxeccións rápidas de insulina son substituídas por comprimidos. Non obstante, despois de tomalos, debes esperar polo menos unha hora antes de comer. Neste sentido, poñer inxeccións é máis práctico: despois de 30 minutos podes sentarte á mesa.
Preparación
Para saber cantas unidades de insulina necesita entrar e antes de que comida, obtén unha escala de cociña. Coa súa axuda, pode controlar a cantidade de hidratos de carbono nos alimentos.
Mide tamén a súa glicosa no sangue. Fai isto ata 10 veces ao día durante unha semana. Grava os resultados nun caderno.
Obter insulina de calidade. Asegúrese de comprobar a data de caducidade da droga. Observe rigorosamente as condicións de almacenamento. Un produto caducado pode non funcionar e pode ter farmacodinámica inadecuada.
Antes de inxectar insulina, non é necesario tratar a pel con alcol ou outros desinfectantes. Basta con lavalo con xabón e aclarado con auga morna.Cun único uso de agullas de xeringa ou unha xeringa de insulina é pouco probable a infección.
Selección de xiringa e agulla
As xeringas de insulina son de plástico e teñen unha agulla curta e fina. Están destinados a un uso único. O máis importante do produto é a escala. Determina a dose e precisión da administración. É fácil calcular o paso da escala. Se hai 5 divisións entre 0 e 10, entón o paso é 2 unidades da droga. Canto máis pequeno sexa o paso, máis precisa é a dosificación. Se precisa unha dosificación de 1 unidade, elixe unha xeringa cun paso a escala mínima.
Unha pluma de xiringa é un tipo de xeringa que sostén un pequeno cartucho con insulina. O punto menos do aparello é unha escala cunha dimensión dunha unidade. É difícil introducir unha dose exacta de ata 0,5 unidades.
Os que teñen medo de meterse no músculo, é mellor escoller agullas curtas de insulina. A súa lonxitude varía de 4 a 8 mm. En comparación co estándar, son máis delgados e teñen un diámetro menor.
A técnica de administración indolora
Para inxectar na casa, necesitarás unha xeringa de insulina. A sustancia debe administrarse baixo a capa de graxa. A súa absorción máis rápida prodúcese en lugares como o estómago ou o ombreiro. É menos eficaz inxectar insulina na zona por encima das nádegas e por riba do xeonllo.
Técnica para a administración subcutánea de insulina curta e longa.
- Introduza a dose necesaria de medicamento na pluma ou xeringa.
- Se é necesario, forme un dobre de pel no abdome ou no ombreiro. Fágao co dedo pulgar e o dedo índice. Intenta capturar só fibra baixo a pel.
- Cunha picadura rápida, insira a agulla nun ángulo de 45 ou 90 °. A indolor dunha inxección depende da súa velocidade.
- Pulse lentamente sobre o émbolo da xeringa.
- Despois de 10 segundos, retire a agulla da pel.
Acelerar a xeringa a 10 cm ata o obxectivo. Faino do máis coidado posible para evitar que a ferramenta caia das mans. Aceleración é máis fácil de conseguir se move a man ao mesmo tempo que o antebrazo. Despois diso, a boneca está conectada ao proceso. Dirixirá a punta da agulla ao punto de punción.
Asegúrese de que o émbolo da xeringa estea completamente presionado despois de inserir a agulla. Isto asegurará unha inxección eficaz de insulina.
Como cubrir correctamente unha xeringa
Hai varias formas de encher unha xeringa con medicamentos. Se non se poden aprender, as burbullas de aire formaranse no dispositivo. Poden inhibir a administración de doses precisas do medicamento.
Quite a tapa da agulla da xeringa. Mova o pistón á marca correspondente á súa dosificación de insulina. Se o final do selo é cónico, determine a dose pola súa ancha parte. A agulla perfora a tapa de goma do frasco da droga. Libera o aire dentro. Debido a isto, non se forma un baleiro na botella. Isto pode axudarche a gañar facilmente o seguinte lote. Finalmente, gire o frasco e a xeringa.
Co dedo pequeno, preme a xeringa na palma da man. Así, a agulla non sae do tapón de goma. Con un forte movemento, levante o pistón cara arriba. Introduza a cantidade necesaria de insulina. Continúa mantendo a estrutura en posición vertical e elimina a xeringa do frasco.
Como administrar diferentes tipos de insulina
Hai momentos nos que necesitas introducir varios tipos de hormonas ao mesmo tempo. Nun primeiro momento, será correcto inxectar insulina curta. É un análogo da insulina humana natural. A súa acción comezará aos 10-15 minutos. Despois disto realízase unha inxección cunha substancia estendida.
A insulina prolongada de Lantus adminístrase cunha xiringa de insulina separada. Tales requisitos están dictados por medidas de seguridade. Se a botella contén a dose mínima doutra insulina, Lantus perderá parcialmente a súa eficacia. Tamén cambiará o nivel de acidez, o que provocará accións imprevisibles.
Non se recomenda mesturar distintos tipos de insulina. É extremadamente indesexable inxectar mesturas preparadas: o seu efecto é difícil de predecir. A única excepción é a insulina, que ten o hagedorn, unha protamina neutra.
Posibles complicacións por inxeccións de insulina
Con administración frecuente de insulina aos mesmos lugares, fórmanse selos - lipohipertrofia. Identificalos ao tacto e visual. Edema, vermelhidão e inchazo tamén se atopan na pel. A complicación impide a absorción completa da droga. A glicosa no sangue comeza a saltar.
Para evitar a lipohipertrofia, cambie o sitio da inxección. Inxecta insulina a 2-3 cm de perforacións anteriores. Non toques a zona afectada durante 6 meses.
Outro problema é a hemorragia subcutánea. Isto sucede se golpeas un vaso sanguíneo cunha agulla. Isto sucede en pacientes que inxectan insulina no brazo, a coxa e outros lugares inapropiados. A inxección é intramuscular, non subcutánea.
En poucos casos, prodúcense reaccións alérxicas. Pódense sospeitar coa aparición de picazón e manchas vermellas nos sitios de inxección. Consulte co seu profesional sanitario. Pode que necesite substituír a droga.
Comportamento ao filtrar parte da insulina xunto co sangue
Para recoñecer o problema, coloque o dedo no lugar da inxección e despois olfateo. Cheirará o conservante (metacrestol) que sae da perforación. Non é aceptable compensar as perdas por inxección repetida. A dose recibida pode ser demasiado grande e provocar hipoglucemia. Indique no diario de autocontrol sobre o sangrado que se produciu. Isto despois axudará a explicar por que os niveis de glicosa foron inferiores ao normal.
Durante o seguinte procedemento, necesitará aumentar a dose do medicamento. O intervalo entre dúas inxeccións de ultrashort ou insulina curta debe ser como mínimo de 4 horas. Non permitas que dúas doses de insulina rápida actúen simultaneamente no corpo.
A capacidade de administrar de forma independente a insulina é útil non só para diabéticos tipo 1, senón tamén para persoas con diabetes tipo 2. Despois de todo, calquera enfermidade infecciosa pode causar un aumento do azucre no sangue. Para iso, domina a técnica de inxección correcta.
Administración de insulina: onde e como picar
Administración de insulina: descubre todo o que necesitas. Despois de ler este artigo, os teus medos desaparecerán, aparecerán solucións a todos os problemas. O seguinte é un algoritmo paso a paso para a administración subcutánea de insulina cunha xeringa e un bolígrafo. Despois dun pequeno adestramento, aprenderás a facer inxeccións que baixan o azucre no sangue, absolutamente sen dor.
Lea as respostas ás preguntas:

 Administración de insulina subcutánea: artigo detallado, algoritmo paso a paso
Administración de insulina subcutánea: artigo detallado, algoritmo paso a paso
Non confíe na axuda dos médicos para aprender a técnica de administración de insulina, así como noutras habilidades do autocontrol da diabetes. Estuda materiais no sitio web endocrin-patient.com e practica de forma independente. Controla a enfermidade mediante un plan de tratamento da diabetes tipo 2 paso a paso ou un programa de tratamento da diabetes tipo 1. Será capaz de manter estable o azucre 4,0-5,5 mmol / l, como en persoas saudables, e estará protexido de complicacións crónicas.
Doe inxectar insulina?
O tratamento con insulina prexudica aos que usan a técnica de inxección incorrecta. Aprenderás a inxectar esta hormona completamente indolora. Nas xeringas e nas plumas modernas, as agullas son moi delgadas. As súas puntas agudízanse coa tecnoloxía espacial mediante un láser. Condición principal: a inxección debe ser rápida . A técnica correcta de inserción de agullas é semellante á de tirar un dardo ao xogar a dardos. Unha vez e xa remataches.
Non debes levar a agulla á pel e pensalo. Despois dunha breve sesión de adestramento, verás que as inxeccións de insulina son unha tontería, non hai dor. As tarefas serias son a compra de bos medicamentos importados e o cálculo de doses adecuadas.

Que pasa se os diabéticos non inxectan insulina?
Depende da gravidade da túa diabetes. O azucre no sangue pode subir moito e provocar complicacións mortais. En pacientes anciáns con diabetes tipo 2, isto é un coma hiperglicémico. En pacientes con diabetes tipo 1, cetoacidosis. Con metabolismo moderado da glicosa, non haberá complicacións agudas.Non obstante, o azucre permanecerá bastante estable e isto levará ao desenvolvemento de complicacións crónicas. O máis terrible deles é a insuficiencia renal, a amputación das pernas e a cegueira.
Pode producirse un ataque cardíaco fatal ou un ictus antes de que se desenvolvan complicacións nas pernas, na vista e nos riles. Para a maioría dos diabéticos, a insulina é unha ferramenta indispensable para manter o azucre no sangue normal e protexer contra as complicacións. Aprende a inxectalo sen dor, como se describe a continuación nesta páxina.
Que pasa se perda unha inxección?
Se perda unha inxección de insulina, o nivel de glicosa no sangue aumenta. A cantidade de azucre aumentará depende da gravidade da diabetes. En casos graves, pode haber unha conciencia deteriorada cun posible resultado fatal. Esta é a cetoacidosis na diabetes tipo 1 e coma hiperglucémica na diabetes tipo 2. Os niveis elevados de glicosa estimulan o desenvolvemento de complicacións de diabetes crónicas. Pernas, riles e vista poden verse afectadas. Tamén se aumenta o risco de ataque cardíaco e ictus precoz.




Cando poñer insulina: antes ou despois dunha comida?
Tal cuestionamento indica un baixo coñecemento do diabético. Estude coidadosamente neste sitio materiais materiais para calcular as doses de insulina rápida e estendida antes de comezar a inxectar. En primeiro lugar, consulte o artigo “Cálculo das doses de insulina: respostas ás preguntas dos pacientes”. Lea tamén as instrucións para os medicamentos que se lle prescribiron. As consultas individuais pagadas poden resultar útiles.
¿Con que frecuencia necesitas inxectar insulina?
É imposible dar unha resposta sinxela a esta pregunta, porque cada diabético necesita un réxime de insulinoterapia individual. Depende de como se comporta normalmente o azucre no sangue ao longo do día. Ler máis artigos:
Estudados estes materiais, descubrirás cantas veces ao día necesitas picar, cantas unidades e a que horas. Moitos médicos prescriben o mesmo réxime de insulinoterapia a todos os seus pacientes diabéticos sen afondar nas súas características individuais. Este enfoque reduce a carga de traballo do médico, pero dá malos resultados para os pacientes. Non o empregues.

Técnica de inxección de insulina
A técnica de administración de insulina varía lixeiramente segundo a lonxitude da agulla da xiringa ou da pluma. Podes formar un pliegue da pel ou prescindir dela, facer unha inxección nun ángulo de 90 ou 45 graos.
- Prepare unha preparación, xeringa nova ou agulla de pluma, algodón ou pano limpo.
- É recomendable lavarse as mans con xabón. Non limpe o lugar da inxección con alcol ou outros desinfectantes.
- Introduza a dose adecuada do medicamento na xiringa ou na pluma.
- Se é necesario, forme un pliegue da pel co dedo pulgar e o dedo índice.
- Introduza a agulla nun ángulo de 90 ou 45 graos - hai que facelo con rapidez, sensualmente.
- Presione lentamente o émbolo ata o final para inxectar a droga baixo a pel.
- Non te apresure a sacar a agulla! Agarde 10 segundos e só despois elimine.
¿Debo limpar a pel con alcol antes de administrar insulina?
Non hai necesidade de limpar a pel con alcol antes de administrar insulina. Basta con lavalo con auga morna e xabón. A introdución de infección no corpo durante as inxeccións de insulina é extremadamente improbable. Sempre que use unha xeringa ou unha agulla de insulina para unha pluma de xiringa non máis dunha vez.

Que facer se a insulina flúe despois dunha inxección?
Non é preciso tomar inmediatamente unha segunda inxección a cambio da dose que se filtrou. Isto é perigoso porque pode provocar hipoglucemia (baixa glicosa). Enténdese que garda un diario de autoxestión da diabetes. Na nota para a medición do azucre, rexistre que se filtrou insulina. Non é un problema grave se ocorre raramente.
Quizais, en medidas posteriores, aumentarase o nivel de glicosa no sangue. Cando realice a seguinte inxección planificada, ingrese unha dose de insulina superior á habitual para compensar este aumento. Considere pasar a agullas máis longas para evitar fugas repetidas.Despois de facer unha inxección, non te apresure a sacar a agulla. Agarde 10 segundos e só logo sácao.
Moitos diabéticos que se inxectan con insulina consideran que non se pode evitar o baixo contido de azucre no sangue e os seus terribles síntomas. De feito, non é así. Pode manter o azucre normalmente normal incluso con enfermidade autoinmune grave. E máis aínda, con diabetes tipo 2 relativamente leve. Non é necesario aumentar artificialmente o nivel de glicosa no sangue para asegurarse de hipoglicemia perigosa. Vexa un vídeo no que o doutor Bernstein discute este problema co pai dun neno con diabetes tipo 1. Aprende a equilibrar as doses de nutrición e insulina.
Como inxectar insulina
A súa tarefa é inxectar insulina na graxa subcutánea. A inxección non debe ser demasiado profunda para evitar entrar no músculo. Ao mesmo tempo, se a inxección non é o suficientemente profunda, o medicamento se filtrará na superficie da pel e non funcionará.
As agullas das xeringas de insulina adoitan ter unha lonxitude de 4-13 mm. Canto máis curta sexa a agulla, máis doado é inxectar e menos sensible será. Cando se usan agullas de 4 e 6 mm de lonxitude, os adultos non precisan formar un pliegue da pel e pode facer unha inxección nun ángulo de 90 graos. Agullas máis longas requiren a formación dun pliegue da pel. Quizais lles sexa mellor inxectar nun ángulo de 45 graos.
Por que aínda se producen agullas longas? Porque o uso de agullas curtas aumenta o risco de fugas de insulina.

Onde é mellor administrar insulina?
Recoméndase inxectar insulina na coxa, nádega, abdome, así como no músculo deltoide do ombreiro. Fai inxeccións só nas áreas da pel que se amosan na imaxe. Cada vez hai sitios de inxección alternos.
Importante! Todos os preparados de insulina son moi fráxiles e se deterioran facilmente. Aprende regras de almacenamento e siga con detemento.
As drogas inxectadas no estómago, así como na man, absorbense relativamente rapidamente. Alí pode inxectar insulina curta e ultrahort. Porque require só un comezo rápido da acción. As inxeccións de coxas deben facerse a unha distancia de polo menos 10-15 cm da articulación do xeonllo, coa formación obrigatoria dun pliegue da pel incluso en adultos con sobrepeso. No estómago, ten que ingresar o medicamento a unha distancia de polo menos 4 cm do ombligo.
Onde inxectar insulina estendida? Que lugares?
Insulina longa Levemir, Lantus, Tujeo e Tresiba, así como Protafan medio pódense inxectar no estómago, coxa e ombreiro. Non é desexable que estas drogas actúen demasiado rápido. É necesario que a insulina estendida funcione sen problemas e durante moito tempo. Por desgraza, non hai unha relación clara entre o lugar de inxección e a taxa de absorción da hormona.




Oficialmente, crese que a insulina inxectada no estómago é absorbida rapidamente, pero lentamente no ombreiro e na coxa. Non obstante, que pasa se un diabético camina moito, corre, fai squats ou axita as pernas nas máquinas de exercicio? Obviamente, a circulación sanguínea nas cadeiras e nas pernas aumentará. A insulina prolongada inxectada na coxa comezará e acabará actuando máis cedo.
Polas mesmas razóns, Levemir, Lantus, Tujeo, Tresiba e Protafan non se deben inxectar no ombreiro de diabéticos que se dedican ao traballo físico ou lle dan a man durante o adestramento de forza. A conclusión práctica é que se pode e debe experimentar con lugares de inxeccións de insulina longa.
Onde introducir insulina curta e ultrahort? Que lugares?
Crese que a insulina rápida se absorbe con máis rapidez se se pica no estómago. Tamén se pode inserir na coxa e nádega, a rexión do músculo deltoide do ombreiro. Nas imaxes móstranse áreas de pel adecuadas para a administración de insulina. A información indicada refírese aos preparativos de insulina curta e ultrahort Actrapid, Humalog, Apidra, NovoRapid e outros.




Canto tempo debe pasar entre a inxección de insulina longa e curta?
Pódese inxectar insulina longa e curta ao mesmo tempo.Sempre que o diabético comprenda os obxectivos de ambas inxeccións, sabe calcular correctamente a dose. Non hai que esperar. As inxeccións deben facerse con xeringas diferentes, unas das outras. Lembre que o doutor Bernstein non recomenda usar mesturas preparadas de insulina longa e rápida - Humalog Mix e similares.
É posible inxectar insulina no glúteo?
Pode inxectar insulina na nádega, se é conveniente para vostede. Debuxa mentalmente unha cruz ancha polo medio na nádega. Esta cruz dividirá a nádega en catro zonas iguais. A picadura debería estar na zona exterior superior.

Como facer unha inxección na coxa?
As imaxes mostran que áreas necesita inxectar insulina na coxa. Siga estas indicacións. Cada vez hai sitios de inxección alternos. Dependendo da idade e do físico do diabético, pode ser necesario formar un pliegue da pel antes da inxección. Recoméndase oficialmente inxectar insulina estendida na coxa. Se está activo físicamente, o medicamento inxectado comezará a actuar máis rápido e rematará máis pronto. Intente ter isto en conta.
¿Podo poñer insulina e durmir inmediatamente?
Por regra xeral, podes ir para a cama inmediatamente despois dunha inxección nocturna de insulina estendida. Non ten sentido manterse esperto, á espera de que funcione a droga. O máis probable é que actuará con tanta facilidade que non o notarás. Ao principio, é recomendable espertar no espertador no medio da noite, comprobar o nivel de glicosa e logo durmir. Entón protexes de hipoglucemia nocturna. Se queres durmir pola tarde despois de comer, non ten sentido rexeitar isto.
Cantas veces pode inxectar insulina coa mesma xeringa?
Cada xeringa de insulina pódese usar só unha vez. Non inxecte coa mesma xeringa varias veces. Porque pode arruinar a súa preparación de insulina. O risco é moi grande, isto case sucederá. Sen esquecer que as inxeccións se fan dolorosas.
Despois das inxeccións, sempre queda un pouco de insulina dentro da agulla. A auga seca e as moléculas de proteína forman cristais microscópicos. A próxima vez que sexan inxectados, moi probablemente acabarán nun frasco ou cartucho de insulina. Alí, estes cristais darán lugar a unha reacción en cadea, como resultado do cal a droga se deteriorará. O aforro de Penny nas xeringas adoita levar ao estragamento de caras preparados de insulina.

¿Podo usar insulina caducada?
A insulina caducada debe descartarse, non se debe picar. Recoller medicamentos caducados ou estragados a doses máis altas para compensar a eficacia reducida é unha mala idea. Basta tiralo. Comece a usar un cartucho ou botella nova.
Pode que estea afeito a usar alimentos caducados con seguridade. Non obstante, coas drogas, e especialmente coa insulina, este número non funciona. Por desgraza, as drogas hormonais son moi fráxiles. Se deterioran pola menor violación das normas de almacenamento, así como despois da data de caducidade. Ademais, a insulina estragada adoita ser transparente e non cambia de aparencia.
Como afectan as inxeccións de insulina á presión arterial?
As inxeccións de insulina non baixan exactamente a presión arterial. Poden aumentalo seriamente, así como estimular o edema, se a dose diaria supera as 30-50 unidades. Pasar a unha dieta baixa en carbohidratos axuda a moitos diabéticos de hipertensión e edema. Neste caso, as doses de insulina redúcense en 2-7 veces.
Ás veces a causa da presión arterial alta é as complicacións nos riles - nefropatía diabética. Para obter máis información, consulte o artigo "Riles na diabetes". O edema pode ser un síntoma de insuficiencia cardíaca.
Tipos de insulina existentes
A insulina é unha hormona producida nas células beta do páncreas. En pacientes con diabetes, o azucre destrúe estas células, o que causa unha deficiencia de hormona no corpo, e os pacientes están obrigados a inxectala artificialmente.
As inxeccións para a diabetes non só poden aliviar o curso da enfermidade, senón que tamén eliminan completamente síntomas desagradables. O principal é escoller o medicamento adecuado. Dependendo da orixe distínguense os seguintes tipos de insulina:
- Gando vacún. Está sintetizado a partir das células do páncreas do gando vacún e pode provocar unha reacción alérxica. Este tipo inclúe medicamentos "Ultralent", "Insulrap GPP", "Ultralent MS".
- Porco. A composición é a máis próxima ao ser humano, pero aínda pode causar síntomas alérxicos. Os medicamentos máis comúns para a insulina porcina son Insulrap SPP, Monodar Long e Monosuinsulin.
- Enxeñaría xenética. Obtense a partir do páncreas de porcos ou E. coli. A maioría hipoalergénicas. Úsase nos medios "Humulin", "Insulin Actrapid", "Protafan", "Novomiks".
¿Podo inxectar insulina de diferentes fabricantes?
Si, os diabéticos que inxectan insulina longa e rápida adoitan usar drogas de diferentes fabricantes ao mesmo tempo. Isto non aumenta o risco de reaccións alérxicas e outros problemas. Pódese inxectar insulina rápida (curta ou ultrahort) e prolongada (longa, media) ao mesmo tempo, con xeringas diferentes, en diferentes lugares.
Variedades de insulina
Indique o seu azucre ou selecciona xénero para obter recomendacións
Indique a idade do home
Indique a idade da muller
As insulinas introducidas no corpo humano poden variar na duración da acción. O medicamento é sempre seleccionado individualmente para cada paciente.
Ademais, as drogas distínguense por orixe:
- Gando obtido do páncreas do gando vacún. Desvantaxe: moitas veces provoca alerxias. Estes fondos inclúen Ultralente MS, Insulrap GPP, Ultralente.
- A insulina porcina é similar á humana, tamén pode provocar unha alerxia, pero con moita menos frecuencia. A maioría das veces usado Insulrap SPP, Monosuinsulin, Monodar Long.
- Insulina de enxeñería xenética e análogos do IRI humano. Estas especies obtéñense a partir de Escherichia coli ou do páncreas. Representantes populares do grupo son Insulina Actrapid, Novomix e Humulin, Protafan.
A clasificación por tempo e duración do efecto tamén pode ser diferente. Entón, hai insulina sinxela, que actúa despois de 5 minutos, e a duración do efecto é de ata 5 horas.
A insulina curta comeza a actuar despois da administración aos 30 minutos. A maior concentración conséguese despois de 2,5 horas, e a duración do efecto dura 5-6 horas.
Os fármacos de acción media estabilizan a condición do paciente durante 15 horas. A súa concentración conséguese un par de horas despois da administración. Un día cómpre facer 2-3 inxeccións por diabetes.
A insulina de liberación prolongada úsase como hormona base. Medicamentos similares recollen e acumulan a hormona. En 24 horas, cómpre facer ata 2 inxeccións. A maior concentración alcánzase despois das 24-36 horas.
Entre a categoría de medicamentos que teñen un efecto duradeiro, cabe destacar as insulinas sen pico, xa que actúan con rapidez e non causan graves molestias no seu uso. Os medicamentos máis populares deste grupo inclúen Lantus e Levemir.
Os fondos combinados actúan media hora despois da inxección. En media, o efecto dura 15 horas. E a concentración de pico está determinada pola porcentaxe de hormona no medicamento.
Ata 1978, a insulina derivada dos animais usouse para tratar a diabetes mellitus dependente da insulina. E no ano indicado, grazas ás invencións da enxeñaría xenética, foi posible sintetizar insulina usando Escherichia coli. Hoxe en día non se usa insulina animal. A diabetes é tratada con tales drogas.
- Insulina por ultrasonido. A aparición da súa acción prodúcese nos 5-15 minutos despois da administración e dura ata cinco horas. Entre eles están Humalog, Apidra e outros.
- Insulina curta. Trátase de Humulin, Aktrapid, Regulan, Insuran R e outros.O inicio da actividade desta insulina é de 20-30 minutos despois da inxección cunha duración de ata 6 horas.
- A insulina media actívase no corpo dúas horas despois da inxección. Duración: ata 16 horas. Estes son Protafan, Insuman, NPH e outros.
- A insulina prolongada comeza a actividade unha a dúas horas despois da inxección e dura ata un día. Trátase de drogas como Lantus, Levemir.
¿Canto tempo despois da administración de insulina debe alimentarse o paciente?
Noutras palabras, pregunta cantos minutos antes das comidas precisa facer inxeccións. Estuda o artigo "Tipos de insulina e o seu efecto". Ofrece unha táboa visual, que mostra cantos minutos despois da inxección, comezan a actuar diferentes drogas. As persoas que estudaron este sitio e son tratadas por diabetes segundo os métodos do doutor Bernstein inxectanse con doses de insulina 2-8 veces inferiores ás normas. Dosis tan baixas comezan a actuar un pouco máis tarde do especificado nas instrucións oficiais. Debe esperar uns minutos máis antes de comezar a comer.
Posibles complicacións por inxeccións de insulina
En primeiro lugar, estuda o artigo "Baixo azucre no sangue (hipoglucemia)". Faga o que di antes de comezar a tratar a diabetes con insulina. Os protocolos de insulinoterapia descritos neste sitio reducen moitas veces o risco de hipoglucemia grave e outras complicacións menos perigosas.
A administración repetida de insulina nos mesmos lugares pode provocar un endurecemento da pel chamado lipohipertrofia. Se continúa picando nos mesmos lugares, as drogas absorberanse moito peor, o azucre no sangue comezará a saltar. A lipohipertrofia determínase visual e por tacto. Esta é unha complicación grave da insulinoterapia. A pel pode ter vermelhidão, endurecemento, inchazo, hinchazón. Deixar de administrar a medicación alí durante os próximos 6 meses.
 Lipohippertrofia: complicación dun tratamento inadecuado da diabetes con insulina
Lipohippertrofia: complicación dun tratamento inadecuado da diabetes con insulina
Para evitar a lipohipertrofia, cambie o sitio da inxección cada vez. Divide as áreas que está a inxectar en áreas como se mostra. Use diferentes áreas de cada vez. En calquera caso, administre insulina polo menos 2-3 cm do lugar anterior de inxección. Algúns diabéticos seguen inxectando as súas drogas en lugares de lipohipertrofia, porque estas inxeccións son menos dolorosas. Renuncia a esta práctica. Aprende a facer inxeccións cunha xeringa de insulina ou unha pluma de xiringa sen dor, como se describe nesta páxina.
Por que ás veces sangra unha inxección? Que facer en tales casos?
Ás veces, durante as inxeccións de insulina, a agulla entra en pequenos vasos sanguíneos (capilares), o que provoca sangrado. Isto ocorre periodicamente en todos os diabéticos. Isto non debe ser motivo de preocupación. O sangrado adoita parar por si só. Despois deles permanecen pequenas contusións durante varios días.
Unha molestia pode estar sacando sangue nas roupas. Algúns diabéticos avanzados transportan peróxido de hidróxeno con eles para eliminar rapidamente e facilmente as manchas de sangue da roupa. Non obstante, non use este produto para deixar o sangrado ou sanitizar a pel, porque pode causar queimaduras e dificultar a curación. Pola mesma razón, non teñas con iodo ou verde brillante.
Parte da insulina inxectada flúe co sangue. Non intente compensar inmediatamente por unha segunda inxección. Porque a dose recibida pode ser demasiado grande e provocar hipoglucemia (glicosa baixa). No diario de auto-monitoreo, cómpre indicar que se produciu hemorraxia e, posiblemente, se filtrou parte da insulina inxectada. Isto axudará a explicar máis tarde por que o azucre era maior do normal.
Pode que sexa necesario aumentar a dose do medicamento durante a seguinte inxección. Non obstante, non se debe precipitarse nel. Entre dúas inxeccións de insulina curta ou ultrahort, deberán pasar polo menos 4 horas. Non se debe permitir que dúas doses de insulina rápida actúen simultaneamente no corpo.
Por que pode haber manchas vermellas e picazón no lugar da inxección?
O máis probable é que se producise unha hemorragia subcutánea debido a que un vaso sanguíneo (capilar) foi golpeado accidentalmente cunha agulla. Este é a miúdo o caso de diabéticos que inxectan insulina no brazo, na perna e noutros lugares inapropiados. Porque se dan inxeccións intramusculares en vez de subcutáneas.
Moitos pacientes pensan que as manchas vermellas e a coceira son manifestacións dunha alerxia á insulina. Non obstante, na práctica, as alerxias son raras despois de abandonar os preparativos de insulina de orixe animal.
As alerxias deben sospeitarse só nos casos en que se repiten as manchas vermellas e a picor despois das inxeccións en diferentes lugares. Hoxe en día, a intolerancia á insulina en nenos e adultos, por regra xeral, ten un carácter psicosomático.
Os diabéticos que seguen unha dieta baixa en carbohidratos requiren dosas de insulina entre 2 e 8 veces inferiores ás normas. Isto reduce significativamente o risco de complicacións da insulina.
Como inxectar insulina durante o embarazo?
As mulleres que se atoparon con alto contido de azucre durante o embarazo reciben primeiro unha dieta especial. Se os cambios na nutrición non son suficientes para normalizar os niveis de glicosa, aínda se deben facer inxeccións. Non se deben empregar comprimidos para reducir o azucre durante o embarazo.

Centos de miles de mulleres xa pasaron por inxeccións de insulina durante o embarazo. Está comprobado que é seguro para o neno. Por outra banda, ignorar o azucre elevado no sangue nas mulleres embarazadas pode crear problemas tanto para a nai como para o feto.
Cantas veces ao día adoitan recibir insulina ás mulleres embarazadas?
Este problema debe ser abordado individualmente para cada paciente, xunto co seu médico asistente. Pode ser necesaria unha a cinco inxeccións de insulina ao día. O calendario de inxeccións e doses depende da gravidade do metabolismo deteriorado da glicosa. Ler máis nos artigos Diabetes embarazadas e diabetes gestacional.
A introdución de insulina en nenos
Primeiro de todo, descobre como diluír a insulina para inxectar con precisión baixas doses adecuadas para os nenos. Os pais de nenos diabéticos non poden prescindir da dilución da insulina. Moitos adultos delgados que teñen diabetes tipo 1 tamén teñen que diluír a insulina antes das inxeccións. Isto leva moito tempo, pero aínda así. Porque canto máis baixas son as doses requiridas, máis actúan de forma previsible e estable.
Moitos pais de nenos diabéticos esperan o milagre de usar unha bomba de insulina en lugar de xeringas e plumas de xiringa regulares. Non obstante, cambiar a unha bomba de insulina é caro e non mellora o control da enfermidade. Estes dispositivos teñen importantes inconvenientes, que se describen no vídeo.
Os inconvenientes das bombas de insulina superan os seus beneficios. Por iso, o doutor Bernstein recomenda inxectar insulina a nenos con xeringas convencionais. O algoritmo de administración subcutánea é o mesmo que para adultos.
A que idade se lle debe dar a un neno a inxectar insulina por conta propia, transferíndolle a responsabilidade de controlar a súa diabetes? Os pais necesitan un enfoque flexible para resolver este problema. Quizais o neno quererá amosar a súa independencia facendo inxeccións e calculando a dosificación óptima de drogas. É mellor non incomodalo niso, exercendo o control descaradamente. Outros nenos valoran a atención e atención dos pais. Incluso na súa adolescencia, non queren controlar a súa diabetes por si só.
- como ampliar o período inicial da lúa de mel,
- que facer cando aparece acetona na orina,
- como adaptar un neno diabético á escola,
- Características do control do azucre no sangue en adolescentes.
Sitios de inxección de insulina

Existen algunhas áreas do corpo humano nas que pode inxectar insulina:
- nos brazos: o exterior dos brazos dende o ombreiro ata o cóbado,
- no estómago: cinto á esquerda e á dereita do ombligo cunha transición cara á parte traseira,
- en pés: diante das coxas desde a engrena ata os xeonllos,
- debaixo dos ombreiros: área na base das omoplatas, esquerda e dereita da columna vertebral.
A eficacia da absorción e da acción da insulina dependendo do lugar da inxección
| Barriga | 90 | Comeza a actuar máis rápido |
| Brazos, pernas | 70 | A acción ten lugar máis amodo |
| Omoplatos | 30 | A acción da insulina é a máis lenta |
Dado que as inxeccións baixo o ombreiro son as máis ineficaces, normalmente non se usan.
O mellor e máis efectivo lugar para unha inxección son as áreas situadas á esquerda e dereita do ombligo, a dous dedos entre si. Non obstante, debes lembrar: non podes apuñar todo o tempo nos mesmos lugares. As inxeccións de estómago son as máis sensibles. É máis fácil coitela nos pregamentos do abdome, máis preto dos lados. A punción no brazo é indolora. As inxeccións na perna son as máis notables.
O sitio de inxección non se pode fregar con alcol, senón lavado con auga morna e xabón. Para a inxección cos dedos da man esquerda, debes tirar a pel no lugar adecuado e introducir a agulla na base do dobre da pel nun ángulo de corenta e cinco graos ou verticalmente na parte superior do dobre da pel.
A barra de xeringa é presionada suavemente. Despois agarde outros cinco a sete segundos (contar con dez). Saque a agulla e bombee o pistón varias veces para eliminar os residuos de insulina na agulla e secala dende dentro cun fluxo de aire. Poña a tapa e coloque a xeringa no lugar.
Non é necesario eliminar o tapón de goma, que está pechado na parte superior da botella. Perforan cunha xeringa e recollen insulina. Con cada punción, a xeringa está escura. Polo tanto, tome unha agulla grosa para unha xeringa médica e perfora o cortiza no centro varias veces. Inserir unha agulla de xiringa de insulina neste burato.
Antes da inxección, a botella de insulina debe rodarse entre as palmas durante uns segundos. Esta operación é necesaria para insulinas de acción intermedia e longa, xa que o prolongador debe mesturarse con insulina (resólvese). Ademais, a insulina quentarase, e é mellor entrar en calor.
As inxeccións fanse cunha xeringa de insulina ou unha pluma de xiringa. Usar unha xeringa, é inconveniente inxectarse no brazo. Teña que recorrer á axuda exterior. Podes pincharte cunha xeringa en todas estas áreas sen axuda externa.
É necesario observar a distancia (polo menos dous centímetros) entre a anterior e posterior inxección. A repetición da inxección no mesmo lugar só é posible despois de polo menos dous a tres días.
A eficacia da insulina non depende só do lugar da inxección. Tamén depende da temperatura ambiente: o frío diminúe a acción da insulina, a calor acelera. Se realizou varias inxeccións seguidas nun só lugar, pode "acumularse" nos tecidos e o efecto aparecerá máis tarde, o que pode provocar unha diminución da glicosa no sangue.
Para unha absorción máis rápida de insulina, pode facer unha lixeira masaxe no lugar da inxección.
As xeringas de inxección son fabricadas en moitos países por moitas empresas.
Unha xeringa de insulina é un produto feito de plástico transparente, que consta de catro partes: un corpo cilíndrico con marcado, un talo móbil, unha agulla e unha tapa que se leva.
Un extremo da vara do pistón percorre a carcasa e o outro ten unha especie de asa coa que se move a varilla e o pistón. Pódese extraer a agulla nalgúns modelos de xeringas, noutros está intimamente ligada ao corpo.
As xeringas de insulina son estériles e son desbotables. Deseñouse unha xeringa estándar para un mililitro de insulina a unha concentración de 40 U / ml. A marca do corpo da xeringa aplícase en unidades de insulina, cun só paso e os números 5,10,15, 20, 25, 30, 35, 40.
Para aqueles que necesitan ser administrados unha vez máis de corenta unidades, hai xeringas máis grandes deseñadas para dous mililitros e que albergan 80 PIECES de insulina de concentración habitual (40 PIECES / ml).
O mellor é usar a xeringa unha vez para non sentir dor. Pero tal xeringa pódese inxectar de tres a catro veces (aínda que está aburrido dende a inxección ata a inxección).Para non ferir, pica mentres a xeringa está afiada, as dúas primeiras ou tres veces - no estómago, logo - no brazo ou na perna.
As plumas de xeringa foron desenvolvidas por Novo Nordisk. O primeiro modelo saíu á venda en 1983. Na actualidade, varias empresas producen plumas de xeringa. Unha pluma de xiringa é un produto máis complexo que unha xeringa. En deseño e aparencia, aseméllase a unha pluma de pistón convencional para a tinta.
As plumas xiringas teñen as súas vantaxes e desvantaxes. A súa principal vantaxe é que a insulina pódese administrar sen desposuír en calquera lugar. A agulla da pluma da xeringa é máis fina que a agulla nunha boa xeringa. Practicamente non lesiona a pel.
Normalmente, introdúcese unha manga con insulina na súa cavidade e, por outra banda, hai un botón de obturador e un mecanismo que permite establecer a dose cunha precisión de 1 PECO (o mecanismo fai clic ao establecer a dose: un clic - unha unidade).
Tal xeringa colócase normalmente nunha caixa de caixa, similar a un caso para unha pluma. Como usar unha pluma xeringa - indicada nas instrucións.
Regras e algoritmo para a administración de insulina na diabetes

A insulinoterapia está a converterse nunha parte integral no tratamento da diabetes. O resultado da enfermidade depende en gran medida do ben que o paciente domine a técnica e cumprirá as regras e algoritmos xerais para a administración subcutánea de Insulina.
Baixo a influencia de varios procesos no corpo humano, danse mal funcionamentos do páncreas. Secreción retardada e a súa principal hormona: a insulina.
Os alimentos deixan de ser dixeridos nas cantidades adecuadas, reducindo o metabolismo enerxético. A hormona non é suficiente para a ruptura de glicosa e entra no torrente sanguíneo. Só a insulinoterapia é capaz de deter este proceso patolóxico.
Para estabilizar a situación úsanse inxeccións.
Normas xerais
A inxección realízase antes de cada comida. O paciente non pode contactar co profesional médico tantas veces e terá que dominar o algoritmo e as regras de administración, estudar o dispositivo e tipos de xeringas, a técnica para o seu uso, as regras para almacenar a propia hormona, a súa composición e variedade.
É necesario respectar a esterilidade, para cumprir as normas sanitarias:
- lavarse as mans, usar luvas,
- tratar adecuadamente as áreas do corpo onde se realizará a inxección,
- aprende a escribir medicina sen tocar a agulla con outros obxectos.
É recomendable comprender que tipos de fármacos existen, canto tempo funcionan, así como a que temperatura e canto tempo se pode almacenar a droga.
Moitas veces, a inxección almacénase na neveira a unha temperatura de 2 a 8 graos. Esta temperatura normalmente mantense na porta do frigorífico. É imposible que os raios do sol caian sobre a droga.
Hai un gran número de insulinas clasificadas segundo diferentes parámetros:
- categoría
- compoñencia
- grao de purificación
- velocidade e duración da acción.
A categoría depende de que a hormona está illada.
- carne de porco
- balea
- sintetizado do páncreas do gando vacún,
- humano
Hai preparados monocompoñentes e combinados. Segundo o grao de purificación, a clasificación diríxese a aqueles que se filtran con etanol ácido e cristalizan con purificación profunda a nivel molecular e cromatografía de intercambio iónico.
Dependendo da velocidade e duración da acción, distinguen:
- ultra curto
- curto
- duración media
- longo
- combinado.
Táboa de duración da hormona:
Actrapida de insulina simple
Duración media 16 - 20 horas
Longo 24 a 36 horas
Só un endocrinólogo pode determinar o réxime de tratamento e prescribir unha dose.
Onde inxectan?
Para a inxección, hai áreas especiais:
- coxa (zona na parte superior e dianteira),
- estómago (preto da fosa umbilical),
- nádegas
- o ombreiro.
É importante que a inxección non entre no tecido muscular. É necesario inxectar na graxa subcutánea, se non, ao ter o músculo, a inxección provocará sensacións e complicacións desagradables.
É necesario considerar a introdución dunha hormona cunha acción prolongada. É mellor introducilo nas cadeiras e nádegas - absórbese máis lentamente.
Para un resultado máis rápido, os lugares máis axeitados son os ombreiros e o estómago. É por iso que as bombas sempre están cargadas con insulinas curtas.
Lugares e regras inadecuadas para cambiar lugares de inxección
As áreas do abdome e as cadeiras son máis adecuadas para aqueles que realizan inxeccións por conta propia. Aquí é moito máis conveniente recoller o dobre e a picadura, asegurándose de que sexa precisamente a zona de graxa subcutánea. Pode ser problemático atopar lugares para a inxección para persoas delgadas, especialmente aquelas que padecen distrofia.
Débese seguir a regra de sangría. Deberíase retirar polo menos 2 centímetros de cada inxección anterior.
Importante! O lugar de inxección debe ser examinado con coidado. Non pode picar en lugares de irritación, cicatrices, cicatrices, contusións e outras lesións na pel.
Os sitios de inxección deben cambiarse constantemente. E dado que cómpre apuñalar constantemente e moito, hai dúas formas de saír desta situación: dividir a área destinada á inxección en 4 ou 2 partes e inxectar nunha delas mentres o resto está en repouso, sen esquecer retirar 2 cm do lugar da inxección anterior. .
É recomendable asegurarse de que o sitio de inxección non cambie. Se a administración do medicamento na coxa xa comezou, entón é necesario apuñalar na cadeira todo o tempo. Se no estómago, entón tes que continuar aí para que a velocidade da entrega de drogas non cambie.
Técnica subcutánea
Na diabetes mellitus existe unha técnica especialmente rexistrada para administrar o medicamento.
Elaborouse unha xeringa específica para inxeccións de insulina. As divisións nela non son idénticas ás divisións comúns. Están marcados en unidades. Esta é unha dose especial para pacientes con diabetes.
Ademais da xiringa de insulina, hai unha pluma de xeringa, é máis conveniente usar, está dispoñible para uso reutilizable. Hai divisións que corresponden á metade da dose.
Podes destacar a introdución de usar unha bomba (dispensador). Esta é unha das invencións convenientes modernas, que está equipada cun panel de control montado nun cinto. Introdúcense datos para o consumo dunha dose específica e no momento adecuado o dispensador calcula a porción para a inxección.
A introdución ten lugar a través dunha agulla, que se introduce no estómago, fixada con cinta adhesiva e conectada ao matraz de insulina mediante tubos elásticos.
Algoritmo de uso da xeringa:
- esterilizar as mans
- elimine a tapa da agulla da xeringa, sáelle aire e libérao na botella con Insulina (necesítaselle moito aire como haberá unha dose para a inxección),
- axitar a botella
- marcar a dose prescrita algo máis que a etiqueta desexada,
- desfacerse das burbullas de aire
- limpar o lugar da inxección cun drenaje antiséptico,
- co polgar e o dedo íntegro, recolla o pregamento no lugar onde estará a inxección,
- facer unha inxección na base do triángulo dobre e inxectar presionando lentamente o pistón,
- elimina a agulla despois de 10 segundos
- só entón solte a engrenaxe.
O algoritmo para administrar a hormona cunha pluma de xiringa:
- a dose vai chegando
- arredor de 2 unidades no espazo,
- na placa está establecida a dose requirida,
- faise unha dobra no corpo, se a agulla é de 0,25 mm, non é necesario,
- o medicamento adminístrase presionando o extremo da pluma,
- despois de 10 segundos, retírase a pluma de xiringa e a solta é liberada.
É importante ter en conta que as agullas para inxeccións de insulina son moi pequenas: de 8-12 mm de lonxitude e 0,25-0,4 mm de diámetro.
A inxección cunha xiringa de insulina debe facerse nun ángulo de 45 ° e unha xeringa-pluma - en liña recta.
Hai que lembrar que a medicina non se pode sacudir. Tirando a agulla, non podes frotar este lugar.Non podes facer unha inxección cunha solución fría: ao sacar o produto da neveira, tes que mantelo nas palmas das mans e desprazar lentamente ata quentar.
Importante! Está prohibido combinar de forma independente diferentes tipos de insulina.
Despois da inxección, debes comer comida despois de 20 minutos.
Podes ver o proceso con máis claridade no material de vídeo do Dr. Malysheva:
Complicacións do procedemento
As complicacións ocorren con máis frecuencia se non cumpren todas as regras de administración.
A inmunidade ao fármaco pode provocar reaccións alérxicas asociadas á intolerancia ás proteínas que compoñen a súa composición.
Pódese expresar unha alerxia:
- vermelhidão, picazón, colmeas,
- hinchazón
- broncoespasmo
- Edema de Quincke,
- choque anafiláctico.
Ás veces desenvólvese o fenómeno Arthus: aumenta a vermelhidão e o inchazo, a inflamación adquire unha cor vermello-vermello. Para deter os síntomas, recorre á agrietación de insulina. O proceso inverso fórmase e unha cicatriz fórmase no sitio da necrose.
Do mesmo xeito que con calquera alerxia, prescríbense axentes desensibilizadores (Pipolfen, Diphenhydramine, Tavegil, Suprastin) e hormonas (Hydrocortisone, microdoses de porco multicomponentes ou insulina humana, Prednisolona).
Recorre localmente ás virutas con doses cada vez maiores de insulina.
Outras posibles complicacións:
- Resistencia á insulina. É cando as células deixan de responder á insulina. A glicosa no sangue aumenta ata altos niveis. A insulina é necesaria cada vez máis. Nestes casos, prescribir unha dieta, facer exercicio. Non é eficaz o tratamento con drogas con biguanidas (Siofor, Glucofage) sen dieta e exercicio.
- Hipoglicemia - unha das complicacións máis perigosas. Sinais de patoloxía: aumento do latido cardíaco, sudoración, fame constante, irritabilidade, tremor (temblor) das extremidades. Se non se toma ningunha acción, pode producirse coma hipoglucémico. Primeiros auxilios: darlle dozura.
- Lipodistrofia. Hai formas atróficas e hipertróficas. Tamén se denomina dexeneración graxa subcutánea. Aparece con máis frecuencia cando non se seguen as regras para inxectar: non se observa a distancia correcta entre as inxeccións, se administra unha hormona fría e se sobresae o lugar onde se fixo a inxección. Non se identificou a patoxénese exacta, pero isto débese a unha violación do trofismo tisular con trauma constante aos nervios durante a inxección e á introdución de insulina insuficientemente pura. Restaurar a zona afectada chocando cunha hormona monocomponente. Existe unha técnica proposta polo profesor V. Talantov: cortar cunha mestura de novocaína. A curación do tecido comeza xa na 2ª semana de tratamento. Presta especial atención a un estudo máis profundo da técnica de inxección.
- Baixar o potasio no sangue. Con esta complicación obsérvase un aumento do apetito. Prescribe unha dieta especial.
Pódense mencionar as seguintes complicacións:
- veo ante os ollos
- inchazo das extremidades inferiores,
- aumento da presión arterial,
- aumento de peso
Non son difíciles de eliminar con dietas e réximes especiais.
Por que se debe administrar insulina?
As inxeccións para a diabetes tipo 2 deben facerse empregando xeringas especiais desbotables. Na súa superficie hai marcas que determinan a cantidade da droga.
Non obstante, a falta de xeringas de insulina, pódense usar xeringas desbotables convencionais de 2 ml. Pero neste caso, a inxección faise mellor baixo a orientación dun médico.
Non obstante, a mellor absorción prodúcese se se fai unha inxección no abdome, no que está máis desenvolvido o sistema circulatorio. Pero os lugares deben cambiarse, apartándose da zona da última inxección por 2 cm. Se non, formaranse selos na pel.
Antes de comezar o procedemento, lave as mans con xabón. A área de introdución e a tapa do envase limpanse con alcol (70%).
Moitas veces no proceso de encher a xeringa entra un pouco de aire, o que pode afectar lixeiramente á dosificación.Por iso, é importante estudar as instrucións para o procedemento correcto.
En primeiro lugar, elimínanse tapóns da xeringa, e logo recóllese aire nunha cantidade igual ao volume de insulina. A continuación, a agulla insírese no frasco coa droga e libérase o aire acumulado. Isto non permitirá que se forme un baleiro na botella.
A xeringa debe estar en posición vertical, suxeitándoa co dedo pequeno ata a palma da man. Entón, co pistón, é necesario tirar na xiringa 10 unidades máis que a dose requirida.
Despois do pistón, o exceso de axente é vertido de novo na botella e a agulla é eliminada. Neste caso, a xeringa debe manterse en posición vertical.
Moi a miúdo coa diabetes fan inxeccións de oris astrais. A vantaxe da técnica é a falta da necesidade de encher a xeringa e a complicada administración da droga.
Se se usa insulina Protafan, o método de encher a xiringa é lixeiramente diferente. Este medicamento ten unha duración media de acción, tamén está dispoñible en botellas.
A NPH-insulina é unha sustancia transparente cun precipitado gris. Antes do seu uso, a botella co produto debe ser batida para distribuír o sedimento no líquido. Se non, o efecto da droga será inestable.
Antes de facer inxeccións para a diabetes tipo 2, debes procesar unha botella con 70% de alcol. Tamén debes limpar a zona do corpo onde se fará a inxección.
A pel debe estar suxeita cos dedos para obter unha engrenaxe, na que necesitas introducir a agulla. A insulina adminístrase presionando o émbolo. Pero non debes eliminar inmediatamente a agulla, porque o medicamento pode filtrarse. Neste caso, notarase o cheiro a Metacrestol.
Non obstante, non volva ingresar á droga. Só precisa notar a perda no diario de autocontrol. Aínda que o contador demostrará que o azucre é elevado, a compensación só se debe facer só cando remate o efecto da insulina.
A zona da pel onde se fixo a inxección pode sangrar. Para eliminar as manchas de sangue do corpo e da roupa, recoméndase o uso de peróxido de hidróxeno.
É de destacar que, ademais da insulina para a diabetes, a miúdo prescríbense inxeccións de Actovegin e vitamina B (inxección intramuscular ou subcutánea). Estas últimas úsanse como parte da terapia complexa para a polineuropatía.
É de notar que o método de administración i / m practicamente non é diferente do subcutáneo. Pero neste último caso, non é preciso facer un dobre de pel.
A agulla insírese en ángulo recto no tecido muscular en ¾. Respecto ao método intravenoso, un proceso debe ser realizado por un médico ou unha enfermeira experimentada. Pero as inxeccións de iv raramente se fan cando o paciente está en estado moi grave.
A inxestión excesiva de carbohidratos provoca un azucre elevado no sangue, que require unha inxección de insulina. Non obstante, unha gran cantidade da hormona inxectada pode baixar moito o nivel de glicosa, o que levará á hipoglucemia, que tamén ten os seus propios efectos adversos.
Polo tanto, cómpre supervisar estrictamente a cantidade de hidratos de carbono consumidos, debido a que a dose do medicamento é minimizada. E isto permitirá controlar con precisión a concentración de azucre no sangue.
Os carbohidratos deben ser substituídos por proteínas, que tamén son un produto bastante satisfactorio, e graxas vexetais saudables. Na categoría de produtos permitidos para a diabetes tipo 2 atópanse:
- queixo
- carnes magras
- ovos
- marisco
- soia
- vexetais, preferiblemente verdes, pero non patacas, xa que é rico en hidratos de carbono,
- noces
- nata e manteiga en pequena cantidade,
- iogur sen azucre e sen azucre.
Os cereais, doces, alimentos amidónicos, incluídos os vexetais e as froitas, deben eliminarse da dieta. Tamén paga a pena abandonar queixo cottage e leite integral.
É de destacar que as proteínas tamén aumentan a concentración de glicosa, pero por unha pequena cantidade. Polo tanto, estes saltos pódense extinguir rapidamente, o que non se pode dicir sobre alimentos con hidratos de carbono.
Un importante tamén na vida dun diabético que non quere depender da insulina debe ser un deporte. Non obstante, débese elixir a carga afortalando, por exemplo, unha operación especial de benestar. Tamén pode ir a natación, ciclismo, tenis ou exercicio no ximnasio con baixo peso. Como administrar insulina contará e amosará o vídeo neste artigo.
As inxeccións desta hormona permiten que as células beta pancreáticas se recuperen. Se comeza o tratamento oportuno da enfermidade con insulina, as complicacións chegarán moito máis tarde. Pero isto só se pode conseguir se o paciente está nunha dieta especial cunha cantidade reducida de hidratos de carbono.
Hai células beta no páncreas que producen insulina. Se os sometes a unha carga pesada, comezarán a morrer. Tamén son destruídos polo azucre constantemente alto.
Na etapa inicial da diabetes mellitus, algunhas das células xa non funcionan, outras están debilitadas e outra parte funciona ben. As inxeccións de insulina só axudan a descargar as células beta restantes. Así as inxeccións de insulina son vitais para pacientes con calquera tipo de diabetes.
Moitos pacientes preocúpanse de que as inxeccións de insulina doerán. Temen a inxectar correctamente a hormona vital, poñéndose en perigo. Mesmo se non inxectan insulina, viven constantemente con medo de que algún día terán que facer unha inxección e soportar a dor.
Todos os pacientes deben comezar a inxectar insulina, especialmente o tipo non dependente da insulina. Cun frío e un proceso inflamatorio, o nivel de azucre aumenta e non se pode prescindir dunha inxección. Ademais, con este tipo de diabetes, é moi importante reducir a carga sobre células beta. E con diabetes de primeiro tipo, tales inxeccións deben facerse varias veces ao día.
A inxulina inxéctase subcutaneamente. O médico mostra aos seus pacientes a técnica de tales inxeccións. As partes do corpo onde necesitas apuñalar son:
- no abdome inferior, na zona arredor do ombligo - se hai unha absorción moi rápida,
- superficies externas da coxa - para absorción lenta,
- rexión gluteal superior - para absorción lenta,
- superficie externa do ombreiro - para unha absorción rápida.
Todas estas áreas conteñen a maior cantidade de tecido adiposo. A pel deles é máis conveniente dobrar co dedo pulgar e o dedo índice. Se agarramos o músculo, obtemos unha inxección intramuscular.
Para inxectar correctamente, tome a pel nun pliegue. Se a pel ten unha gran capa de graxa, entón é correcto picala directamente nela. A xeringa debe estar suxeita co dedo pulgar, e outras dúas ou tres. O principal é que debes aprender a facelo rapidamente, coma se lances un dardo por un dardo.
Será máis conveniente inxectar con novas xeringas que teñan unha agulla curta. No momento en que a agulla caeu baixo a pel, prema rapidamente o pistón para introducir instantáneamente fluído. Non elimine inmediatamente a agulla - é mellor esperar uns segundos e despois retiralo rapidamente.
Non é necesario reutilizar xeringas de insulina. Neste caso, un alto risco de polimerización da insulina. Non se pode usar insulina polimerizada xa que non reduce o azucre. Nunha xeringa, tampouco é necesario mesturar distintos tipos de fármaco: de feito, teñen un efecto imprevisible.
A taxa de concentración de insulina
Para unha persoa adulta, a norma de insulina varía de 3 a 30 µU / ml (ou ata 240 pmol / l). Para os menores de 12 anos, este indicador non debe superar o umbral de 10 μU / ml (ou 69 pmol / l).
Os diabéticos viven con baixos niveis de insulina e compensan de forma artificial. Os inmunomoduladores tamén poden facilitar a produción de insulina, especialmente durante o arrefriado e as enfermidades infecciosas, que poden aumentar a inmunidade.
Que é unha lúa de mel
Cando a unha persoa lle diagnostican diabetes dependente da insulina, por regra xeral ten un contido anormalmente alto en glicosa.É por iso que experimentan constantemente os síntomas característicos da diabetes, como perda de peso, sede e micción frecuente.
Se deixa de inxectar insulina, o azucre do paciente permanece estable e dentro dos límites normais. A falsa impresión é que chegou a curación dunha enfermidade grave. Esta é a chamada lúa de mel.
Se segues unha dieta baixa en carbohidratos e ao mesmo tempo inxectas doses reducidas de insulina, entón tal lúa de mel pódese ampliar. Ás veces pódese gardar de por vida. É perigoso se o paciente deixa de inxectar insulina e cometa erros na dieta.
Así que expón o páncreas a enormes cargas. É necesario medir constantemente e con precisión o azucre e inxectar insulina para que o páncreas poida relaxarse. Isto debe facerse para calquera tipo de diabetes.