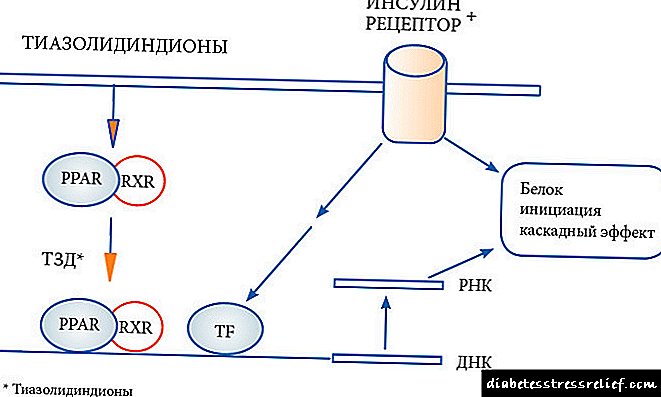
Choque de insulina e coma na diabetes: que é?
Os diabéticos poden sentir de súpeto mal. Isto débese a unha forte diminución ou aumento do azucre no sangue.
Os síntomas da hiperglicemia inclúen os seguintes: sede, dor de cabeza, debilidade.
A hipoglicemia, por regra xeral, vai acompañada de tremor das mans, tremor, mareos, debilidade, nalgúns casos - perda de visión.
Que significa a aparición do coma na diabetes?

 A coma na diabetes é unha grave complicación da enfermidade. Desenvólvense nun paciente que sofre diabetes mellitus tipo 2 por situacións estresantes inesperadas.
A coma na diabetes é unha grave complicación da enfermidade. Desenvólvense nun paciente que sofre diabetes mellitus tipo 2 por situacións estresantes inesperadas.
A condición de coma é provocada por un forte salto no nivel de azucre no paciente, que supera incluso os indicadores sobreestimados, como resultado do que se produce unha deshidratación grave do corpo. A cetoacidosis é unha complicación de síntomas bastante similar que afecta ao corpo das persoas con diabetes tipo 1.
Non obstante, esta forma de coma diabético non activa a produción de corpos cetonas, polo tanto, a concentración de base ácida no sangue do paciente practicamente non aumenta. A progresión da cetoacidosis en pacientes con diabetes tipo 2 a maioría das veces non se produce.
A diabetes mellitus é máis perigosa con complicacións graves asociadas ao curso da patoloxía, afectando significativamente a saúde do paciente. A medicina moderna pode manter con seguridade esta enfermidade baixo control, evitando que as complicacións inicien o desenvolvemento e afecten finalmente ao corpo.
Este control só é posible co tratamento competente da patoloxía e da autodisciplina persoal do paciente.
Considéranse que as razóns máis probables de provocar as graves consecuencias da diabetes mellitus son: terapia diabética inadecuada, alimentación mal controlada do paciente, o uso do paciente de alimentos prohibidos, superior á cantidade permitida de alimentos permitidos. A consecuencia destas violacións é un poderoso aumento da porcentaxe de glicosa, ao tempo que provocan unha serie de complicacións graves. Se non se dispón de coidados de urxencia cualificados, hai unha alta probabilidade de falecemento.
Con base nos resultados de estudos realizados polos Centros de Control e Prevención de Enfermidades dos Estados Unidos, o coma en persoas con diabetes adoita aparecer aos 60 anos ou máis.
Por que neste límite de idade? Normalmente isto ocorre debido á debilitada sensibilidade da sede dunha persoa anciá, o que serve como unha excelente base para o desenvolvemento da deshidratación.
Moitos dos que sufriron coñecemento da súa enfermidade, pero a maioría non se someteron a un diagnóstico de alta calidade do corpo e, polo tanto, non recibiron tratamento competente.
Na maioría das veces, o suposto diagnóstico en persoas de mediana idade confírmase cunha sensación forte de sede, boca seca e excreción urinaria profusa.
A urinación aumentada, a manifestación de fortes subidas na glicosa no sangue empuxan activamente o corpo do paciente a unha deshidratación grave. A perda dunha gran cantidade de líquido valioso provocará choque, por iso é posible tamén un desenlace fatal.
A probabilidade deste último, segundo a organización especificada, cun tratamento inapropiado chega ao 48%.
As razóns para a aparición de coma na diabetes
O coma diabético prodúcese debido a un aumento inaceptable do nivel de glicosa contido no sangue de cada persoa. Como resultado, a taxa de insulina natural producida no páncreas faise críticamente pequena.
Ademais, a falta dunha dieta sistemática, ben planificada, métodos de tratamento inapropiados, inxestión incontrolada de medicamentos que regulan o nivel de azucre no corpo, estes motivos son os principais provocadores do coma en pacientes con diabetes mellitus.
Tipos de diabetes
Grazas á hormona insulina, a glicosa sofre un proceso completo de procesamento, descompoñéndose en compoñentes separados. Nesta forma ten unha serie de propiedades útiles.
A ausencia ou a falta de insulina fai que o procesamento da glicosa sexa imposible, o nivel do seu contido no sangue alcanza un máximo crítico.
A resposta do corpo é o mal funcionamento do fígado: o corpo, crendo que hai unha falta de glicosa, comeza a producilo por si só, intentando eliminar a escaseza de substancias útiles.
En paralelo a este proceso, o corpo é reintegrado intensivamente con corpos cetonas. O exceso de glicosa en relación á concentración gradual de corpos cetonas leva a perda de conciencia, prodúcese coma hiperglucémico. Se hai un aumento simultáneo do contido do corpo cetónico e do nivel de glicosa, prodúcese un coma cetoacidótico.
A acumulación de azucre no sangue adoita ir acompañada dunha reposición excesiva de lactatos - produtos do proceso metabólico no corpo humano que non chegaron ao estado de oxidación final. Cando se produce esta situación, fórmase unha alta probabilidade de que apareza un coma hiperosmolar, que leva un segundo nome: hiperlactacidémico.
Con coma, que está baseado en causas diabéticas, hai unha serie de signos que presentan manifestacións bastante similares entre os tipos de coma mencionados anteriormente.
Os síntomas dun determinado tipo de coma pódense aclarar empregando un estudo de laboratorio completo das probas do paciente.
O principal indicador para establecer coma diabético é un nivel de azucre no sangue superior a 33 mmol / L (a norma é de 3,5-5,5 mmol / L).
Os signos comúns de coma inminente pódense expresar na seguinte lista:
- sensación de náuseas (vómitos é posible)
- falta de ansia por comida,
- aumento do nerviosismo, somnolencia,
- síndrome da dor de cabeza
- debilidade de todo o organismo
- aumento da micción
- sede grave e boca seca.
Débese prestar especial atención: se, ante tales síntomas da patoloxía, non hai medidas necesarias para prestar asistencia cualificada durante máis de dous días, prodúcese un verdadeiro coma.
Ademais, a conciencia está completamente desconectada dos estímulos externos, mergullándose nunha forma extrema de coma.
Un especialista experimentado, que examina o paciente con probabilidade de coma diabético, é capaz de determinar os seguintes síntomas:
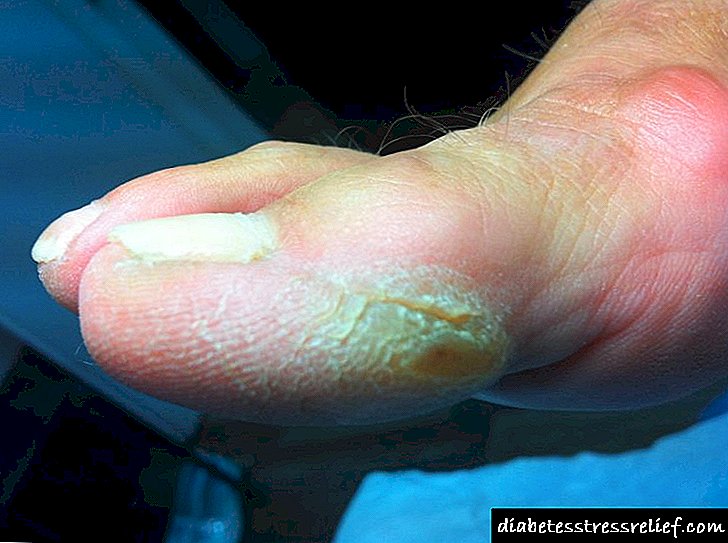
- alta sequedad da pel,
- a cavidade oral comeza a emitir un cheiro que se asemella a mazás azedo (a acetona é un signo característico de coma hiperglicémica, cetoacidótica),
- presión arterial baixa
- obsérvase suavidade dos globos oculares,
- alta temperatura da pel.
Coma hiperosmolar
A diferenza doutros tipos de coma diabético, esta forma de complicación da patoloxía ten un ritmo de desenvolvemento relativamente lento, pode ocorrer dentro duns días ou de dúas a tres semanas.
A lista de sinais é:
- perda crítica de fluído corporal
- diminución da micción,
- convulsividade muscular
- disfunción do aparello de voz,
- movementos incontrolados do globo ocular
- varios síntomas de natureza neurolóxica,
- debilitamento crítico do corpo.
Esta forma de diabetes coma é bastante rara en relación a outros tipos de coma causados por un elevado nivel de glicosa no sangue do paciente. As vítimas máis comúns de coma hiperosmolar son pacientes con patoloxía diabética tipo 2.
Primeiros auxilios para a diabetes coma
Coa aparición de pequenos signos de coma, a vítima está de lado para excluír a posibilidade de sufocar o vómito e retraerse a lingua.
É necesario organizar rapidamente un débil edulcorado con doces, cubrir o paciente con mantas e tratar de quentar as pernas.
Despois dos primeiros auxilios, sempre se solicita atención de emerxencia: só o poden proporcionar persoal médico cualificado.
En canto o paciente é trasladado a condicións clínicas, diagnostícase unha forma de coma DS, normalizarase o nivel de glicosa no corpo, para o que se administra a dose necesaria de insulina artificial. Ao mesmo tempo, establécense unha serie de contagotas e certas inxeccións mediante terapia de infusión para normalizar a composición do electrólito, purificar o sangue e restablecer o equilibrio de fluídos no corpo.
Que facer se un diabético necesita axuda?
Se de súpeto aumenta o nivel de azucre no sangue dun diabético, entón o primeiro que debes facer é inxectalo con insulina. Despois de 2-3 horas, é necesario medir o azucre, se o nivel de glicosa non diminuíu, entón repite a inxección. 
Con hipoglucemia, primeiro hai que medir o azucre no sangue do paciente. Despois diso, necesitas tomar de 5 a 15 gramos de carbohidratos rápidos. Atópanse en zume e mel. Tamén pode tomar glicosa en comprimidos. Despois de 15 minutos, repita o procedemento: mide o azucre, se o indicador aínda é baixo, tome outros 5-15 g de hidratos de carbono rápidos.
A perda de conciencia no paciente significa que é urxente chamar a unha ambulancia.
As consecuencias dun coma diabético -


Unha ausencia prolongada de insulina no sangue dun paciente con diabetes pode levar a varias consecuencias negativas, por exemplo, a un coma diabético. Pode desenvolverse como resultado dun maior contido en glicosa ou cun contido en azucre reducido.
Antes de falar das consecuencias dun coma diabético, debes considerar os signos característicos que preceden ás complicacións:
- Condición predomatosa
- A sede aumentada no paciente
- Cefaléia e debilidade de todo o organismo,
- Náuseas, que adoitan acompañarse de vómitos,
- Presión arterial baixa
- Pulso rápido e semanal.
Co paso do tempo, a somnolencia e a debilidade do paciente aumentan. É posible unha perda parcial ou completa de consciencia. En estado crítico, unha persoa cheira a acetona (mazás maduras) da boca. Se durante este período ao paciente non se lle proporciona toda a axuda que necesita, as consecuencias dun coma diabético poden chegar a ser as máis terribles, simplemente morrerá.
A que pode levar un coma diabético?
A elevada glicosa no sangue leva á fame nos tecidos. Por esta razón, comezan a producirse cambios patolóxicos no corpo humano:
- Deshidratación
- A cantidade diaria de urina está aumentando,
- Aumento de inxestión de fluídos,
- Ao reducir o volume de sangue que circula nos vasos, a presión cae drasticamente. Isto orixina a interrupción da nutrición celular non só de tecidos e órganos internos, senón tamén do cerebro,
- A hiperracidosis desenvólvese.
Canto antes o paciente estea baixo a supervisión dos médicos, máis rápida e con éxito terá lugar a súa rehabilitación.
Se a ambulancia atrasa ou se lle brinda primeiros auxilios ao paciente, entón un coma diabético pode levar a edema cerebral e incluso morte. Unha coma pode durar varias semanas, meses e incluso décadas.
Hai un caso coñecido cando un paciente estaba en coma diabético hai máis de 40 anos. Por iso, é tan importante proporcionar unha persoa con toda a asistencia necesaria en tempo e forma.
Unha longa estancia do paciente en coma, cando o cerebro non pode obter a cantidade adecuada de osíxeno e nutrientes, levará certamente a edema cerebral. Posteriormente, un coma diabético convértese nunha causa de deterioración da coordinación dos movementos, da fala, parálise temporal ou prolongada, problemas cos órganos internos e o sistema cardiovascular.
Que facer despois?
O coma diabético leva non só varios cambios no corpo humano, senón que tamén cambia o seu estilo de vida.
No proceso de coma, o paciente perde moitas substancias útiles: macro- e microelementos, así como vitaminas.
Na vida dun diabético, despois do alta do hospital, inmediatamente aparece un conxunto de normas que deben ser observadas para minimizar as consecuencias dun coma diabético e evitar a súa reaparición:
- Seguindo estrictamente unha dieta deseñada individualmente,
- Visitas regulares a institucións médicas para as probas de laboratorio necesarias,
- Autocontrol
- Manter un estilo de vida activo con actividade física,
- Seguimento das complicacións derivadas dun coma diabético
- Rexeitamento da auto-medicación por remedios populares ou outros medicamentos non prescritos por un médico,
- Dosificación de inxeccións de insulina.
Pódese minimizar o dano por coma diabético. O máis importante é o desexo do diabético de normalizar a súa vida e cambiar lixeiramente os seus hábitos. Isto permitirá a unha persoa levar o modo de vida máis común con só pequenas restricións que lle permitirán vivir unha vida longa e digna.
Coma diabético (coma para diabetes)

Un tipo de coma diabético é o coma cetoacidótico hiperglucémico. Este coma prodúcese con descompensación da diabetes.
Máis a miúdo, a diabetes mellitus complícase por coma con insulina terapia inadecuada (doses incorrectas), pacientes con dieta deficiente (alimentación excesiva, abuso de alcol), aparición doutras enfermidades, moitas veces de orixe infecciosa (por exemplo, pneumonía, abscesos postinxección). Ás veces, o coma pode ser o primeiro sinal de que unha persoa ten diabetes.
Diagnóstico de coma diabético
Para o diagnóstico de coma hiperglicémico é importante unha anamnesis. Entón, os familiares poden informar de que o paciente estivo mal durante os últimos días, queixándose de debilidade xeral, mareos, sede constante, náuseas e vómitos. Tiña urinación frecuente, tiña a boca cheira a acetona. Pouco a pouco o paciente acougouse, quedou durmido e logo "deixou de espertar".
A nivel bioquímico, en tales pacientes hai unha violación da absorción de glicosa por parte das células do corpo. A acumulación de azucre no sangue contribúe ao crecemento da súa osmolaridade. A auga das células móvese ao torrente sanguíneo, o que causa sede. O exceso de glicosa do sangue é excretado polos riles.
A hiperosmolaridade da orina contrarresta a reabsorción da auga dos túbulos renais e contribúe ao aumento da micción. O corpo está en gran parte deshidratado. Ao mesmo tempo, a fame enerxética ocorre nas células debido á mala absorción de glicosa e os procesos de metabolismo das proteínas e dos ácidos graxos son perturbados. Acumulan corpos cetonas, que "acidifican" as células.
Unha gran cantidade de potasio vén das células ao sangue, que despois se perde irreversiblemente na orina.
Síntomas de coma de diferentes graos de profundidade:
- sinais de hipohidratación: perda de peso, pel seca e membranas mucosas, diminución da turgor da pel, ton do globo ocular, diminución da presión venosa arterial e central, diminución da produción de urina,
- sinais de desequilibrio ácido-base (acidosis metabólica): o cheiro a acetona da boca, respiración ruidosa profunda compensatoria, hiperemia da cara (a "acidificación" do sangue contribúe a un lumen expandido de pequenos vasos, o que leva ao seu suministro de sangue),
- náuseas e vómitos debido á eliminación de "alimentos ácidos" da mucosa do tracto gastrointestinal,
- nun estudo de laboratorio, ponse de manifesto un aumento da concentración de azucre no sangue, un límite superior da norma (6,6 mmol / L) - ás veces ata 30-40 mmol / L e superior.Hai unha diminución significativa do pH (ata 7,2 e inferior), o que indica acidosis descompensada. O aumento da concentración de potasio no sangue débese á súa saída das células, onde hai unha deficiencia aguda deste electrólito. Na urina aparecen corpos cetónicos, que normalmente indícanse co signo "+". Un aumento dos parámetros de hemoconcentración (hematocrito, hemoglobina, proteínas e glóbulos vermellos) indica deshidratación.
Primeiros auxilios para a coma diabética
Os primeiros auxilios consisten en proporcionar principios xerais para o tratamento dos pacientes comatosos: poñer o paciente ao seu lado coa parte superior do corpo baixada, limpar a cavidade oral e evitar que a lingua se enraice ou morde, e evita que os contidos gástricos entren nas vías respiratorias.
Tratamento da coma diabética
O tratamento dos pacientes nun hospital inclúe:
- baixada gradual de azucre no sangue mediante a introdución de pequenas doses de insulina (a razón de 0,1 unidades de insulina por 1 kg de peso corporal por hora),
- corrección simultánea de hipovolemia e hipohidratación por goteo de solucións isotónicas (cloruro sódico, timbrado, acesol, etc.) en volumes de 4-7 litros por día (a deficiencia de fluído é determinada pola fórmula usando o índice de hematocrito),
- corrección suave da acidosis metabólica baixo o control de datos CBS con solución de bicarbonato sódico ou Trisamina,
- control constante do nivel de potasio no sangue, e cando se reduce a 4 mmol / l e a diurese da introdución da mestura polarizante mantense a razón de 10-20 mmol de potasio por hora. Neste caso, a dose de insulina increméntase (tendo en conta o nivel de glicemia),
Mostra de receita de mestura polarizante:
- Solución de glicosa 5% - 400 ml
- Unha solución de cloruro de potasio 7,5% - 10 ml
- Insulina - 12 unidades.
- Introduza o goteo lentamente ao longo dunha hora.
terapia antibacteriana: tanto co fin de tratar a patoloxía infecciosa revelada, que supuxo unha descompensación da diabetes mellitus, como para a súa prevención, xa que os pacientes debilitaron drasticamente a inmunidade. Utilízanse antibióticos de amplo espectro,
- vitaminoterapia - para mellorar o metabolismo dos tecidos,
- segundo as indicacións, a terapia sintomática úsase para mediadores vasodilatadores, nootrópicos, hepatotrópicos, cardiotrópicos, etc.
Ao coidar pacientes nun hospital, é necesario controlar detidamente as funcións fisiolóxicas (respiración, presión arterial e pulso, presión venosa central, temperatura corporal, saída de ouriños, actividade intestinal), para identificar a patoloxía concomitante que provocou a descompensación da diabetes e o seu tratamento.
Coma hipersmolar
Unha das opcións para descompensar a diabetes é coma hiperosmolar non cetoacidótico, que se caracteriza por unha alta hiperglicemia sen signos de cetoacidosis.
Esta complicación ocorre en pacientes con diabetes mellitus, principalmente maiores, no fondo dunha importante perda de auga (con diarrea, vómitos, queimaduras, sudoración excesiva e diurese).
Pódese sospeitar dun coma hiperosmolar medindo ou calculando a osmolaridade plasmática.
Cun aumento da osmolaridade plasmática de máis de 320 mosm / l, o coma no paciente considérase hiperosmolar.
Unha peculiaridade do tratamento de tales pacientes é a terapia de rehidratación masiva con solucións hipotónicas de cloruro sódico (0,45%) e glicosa (2,5%) coa corrección da glicemia no contexto da terapia intensiva da enfermidade subxacente. Está contraindicado introducir unha solución do 4% de bicarbonato sódico (refresco), cuxa osmolaridade é tres veces superior á osmolaridade plasmática!
Coma diabética hiperlactacidémica
O coma diabético hiperlactacidémico ocorre en pacientes con descompensación de diabetes mellitus no fondo de hipoxia (alteración da respiración externa ou da función de transporte de osíxeno do sangue). En condicións de deficiencia de osíxeno, a fosforilación oxidativa está bloqueada nas células, e os produtos finais da respiración anaerobia, o ácido láctico, acumulan.
Causas comúns de hipoxia en tales pacientes poden ser pneumonía, choques e anemia.
No tratamento destes pacientes, ademais dos coidados intensivos tradicionais para hiperglucemia, en primeiro lugar, elimina a hipoxia:
- Axuste a función da respiración externa (se é necesario - ventilación mecánica),
- establecer oxixoterapia (máscara de osíxeno, tenda, catéter endonasal, hiperbaroterapia, etc.),
- sacar o paciente baixo choque,
- con anemia severa: realice terapia de transfusión de sangue,
- administrar antipoxantes (citocromo C, hidroxibutirato de sodio),
- reducir a intensidade do metabolismo celular (normalizar a temperatura corporal, aplicar sedantes, antipsicóticos, etc.).
Coma hipoglicémico
A diferenza dos anteriores, desenvólvese rapidamente: dentro de decenas de minutos. A causa máis común da mesma é a introdución dunha dose excesiva de insulina ou unha violación da dieta (comer prematuramente despois da administración de insulina).
Unha característica das manifestacións deste coma é a axitación expresada do paciente, vólvese inadecuada e logo perde a conciencia, moitas veces ten convulsións xeneralizadas. Estes signos débense á desnutrición do cerebro (a diferenza doutros órganos, as células do SNC consumen só glicosa).
A hipoglicemia (nivel de azucre por baixo dos 2 mmol / l) provoca un trastorno no seu funcionamento (coma). A hipoglucemia a longo prazo (máis de 4-6 horas) pode levar á morte irreversible das células do cerebro e á súa morte intravital.
Entre os síntomas do coma hipoglucémico caracterízase por unha palidez da cara, que logo está cuberta, coma o orballo. Dado que non hai trastornos significativos da homeostase no corpo, agás o sistema nervioso central, non hai trastornos da hemodinámica e do metabolismo da sal da auga en tales pacientes.
O ton dos globos oculares e da pel consérvase, a lingua está húmida. A venosa central e a presión sanguínea non son perturbadas. O alento non é Kussmaulivsky, o cheiro a acetona da boca non é audible. A diresis non se cambia.
Este complexo de síntomas é relativamente fácil establecer o diagnóstico correcto, o que se confirma con datos de laboratorio de hipoglucemia.
O principio básico de tratamento para estes pacientes é a rápida normalización dos niveis de azucre no sangue. Para iso, inxecte 20-40 ml dunha solución de glicosa do 40% por vía intravenosa (ou gotee 400 ml dunha solución de glicosa ao 5%).
A falta de eficacia de tal terapia, o paciente prescríbelle hormonas contra-hormonais: glucocorticoides (prednisona), clorhidrato de adrenalina, glucagono.
Un paciente incluso saído dun coma hipoglucemico debe ser hospitalizado na unidade de coidados intensivos para máis observacións, corrección de homeostase e prevención de posibles encefalopatías.
Coma contra a diabetes


A coma é quizais unha das complicacións máis significativas da diabetes. Esta condición é provocada por unha concentración excesiva de glicosa, unha violación do metabolismo material, así como unha falta de insulina.
Que facer se un diabético cae nun estado de choque de insulina?
O choque de insulina caracterízase por inundar a mente, pugnacidade, mareos, frío, pel seca e un pulso rápido no paciente.
Un choque de insulina (crise de azucre) prodúcese cando hai demasiado azucre ou moita insulina no corpo do paciente. Isto sucede normalmente nos casos en que o paciente non come durante moito tempo ou experimentou tensión física.
Se ves que unha persoa ten signos desta enfermidade, debes chamar inmediatamente a un médico. Se sabe inxectar glucagón e sabe en que dosagens debe usarse, ingrese este medicamento ao paciente. Nos demais casos, dálle ao paciente un doce ou un anaco de azucre na súa forma pura, ou dilúe o azucre nun vaso de auga e deixe que o paciente bebe esta mestura.
Lembre que se o paciente perdeu a consciencia, non lle deas nada para comer e beber e chama con urxencia a un médico.
Se dubidas sobre o que provocou a condición do paciente: baixo nivel de azucre ou, pola contra, o seu aumento, dálle ao paciente un anaco de azucre. Con choque de insulina, podes salvar a vida da vítima. Cun nivel baixo de glicosa, a túa acción non prexudicará ao paciente.
Un exceso de azucre no corpo do paciente e falta de insulina poden causar coma diabético.
Esta condición é insidiosa porque chega lentamente. A coma diabética moitas veces pode equivocarse con intoxicación, porque vai acompañada de desorientación e confusión. Tamén se poden notar outros síntomas: somnolencia, mareos, falta de respiración, pel quente.
No caso de que sospeite que o paciente caeu en coma diabético, chame inmediatamente a un médico. Se o paciente está consciente, dálle comida ou bebida que conteña azucre para aliviar os síntomas antes de que chegue a ambulancia.
Recomendacións diabéticas
Prevenir o choque de insulina e coma diabético só é posible coa axuda dunha compensación competente da diabetes
Use brazaletes para indicar o seu estado médico. Así que os descoñecidos poderán entender que ten diabetes e en caso de ataque brindarlle a axuda necesaria
Leva glucagón contigo e adestra a túa familia para que o use
Transporte sempre fontes de hidratos de carbono rápidos
Coma tipo hiperosmolar
A causa do chamado coma hiperosmolar é a falta de insulina. Entre os factores provocadores desta condición inclúense:
- ataque cardíaco
- todo tipo de inflamacións
- hemorraxia
- diálise.
Este tipo de coma caracterízase por unha maior concentración de glicosa no sangue, así como por unha diminución da saturación do corpo con auga. É a súa falta a que provoca unha diminución do fluxo sanguíneo en varios órganos e tecidos.
O primeiro órgano que recibe o golpe son os riles, xa que son eles os que deixan de excretar sodio. Ademais, os elementos sanguíneos comezan a agregarse, o que provoca a aparición de coágulos de sangue.
Moitas veces, este tipo de coma desenvólvese nunhas poucas semanas. Na fase inicial, o paciente ten sede, molestas a boca excesivamente secada, fatiga excesiva, así como a pel anormalmente seca.
Despois disto, a conciencia pérdese, a presión baixa significativamente. Obsérvase a suavidade do abdome, os globos oculares e a redución de turgor da pel. Quizais os signos máis pronunciados deste tipo de coma son:
- trombose vascular,
- trastornos do sistema nervioso,
- insuficiencia renal.
En canto ao tratamento, a axuda máis eficaz para o coma só se pode proporcionar nun hospital, mediante o método de reanimación. Os médicos restablecen as tendas de glicóxeno no corpo, inxectan cócteles hipotónicos, prevén edema cerebral, eliminan a deficiencia de insulina, restablecen o equilibrio de electrólitos e tamén prevén a trombose.
Coma hiperglucémico
Os factores que afectan o seu desenvolvemento son:
- a cantidade incorrecta de insulina
- rexeitamento das inxeccións dunha hormona,
- detección da enfermidade nun estadio tardío,
- selección incorrecta de fondos que conteñan insulina.
Cando a insulina cae por baixo dun nivel crítico, a inxestión de azucre nas células queda simplemente bloqueada, por mor do cal o corpo comeza a sufrir a fame. Neste sentido, procede á compensación da condición adversa, empregando funcións adicionais. Así, a concentración de glicosa aumenta de xeito incontrolado.
O corpo segrega moitas hormonas no sangue. Bloquean os efectos da insulina, así como a adrenalina con cortisol. Neste sentido, a concentración de azucre aumenta aínda máis e comezan a aparecer signos de hiperglicemia.
A pesar do aumento de azucre, as células seguen a mor de fame e comeza o proceso de descomposición das células graxas. Desglosan o estado das substancias cinéticas e dos ácidos graxos, que só serven de fonte temporal para a nutrición muscular e cerebral. Non obstante, dado que o corpo padece de falta de insulina, aumenta a cantidade de elementos cetonas, o que leva a cetoacidosis diabética.
Unha consecuencia desta afección é un fracaso no metabolismo da auga e dos electrólitos. Isto provoca unha violación do funcionamento de varios órganos.
O desenvolvemento de coma de azucre deste tipo prodúcese bastante lentamente durante polo menos catorce días. Nun principio, unha persoa, aínda que é consciente, sinte letarxia e somnolencia constante. Ademais, está preocupado polas náuseas, dor abdominal, micción frecuente, dor na cabeza.
Neste caso, secas mucosas e pel. Durante a inhalación, pódese escoitar un cheiro difuso de acetona. En caso de progresión da cetoacidosis, os síntomas anteriores fanse máis fortes.
Cando se produce unha enfermidade grave, unha persoa perde a consciencia, o seu estómago se incha, as pupilas diminúen e a pel conxélase. Neste contexto, aparece arritmia, a urina sae de forma involuntaria e case non se palpa o pulso.
A asistencia en coma só é posible nun hospital. Alí, a heparina adminístrase a unha persoa para evitar a trombose, estabilizar o metabolismo dos carbohidratos, repor as reservas de glicosa, restaurar o funcionamento do corazón, estabilizar o equilibrio de electrólitos e tamén normalizar o equilibrio de álcalis e ácidos.
Características do coma hipoglucémico
Unha coma deste tipo fórmase debido á diminución da concentración de azucre no sangue. Os factores para a súa aparición son:
- exercicio excesivo
- sobredose de insulina
- comer inadecuado despois da administración de insulina.
As células nerviosas perden a capacidade de usar glicosa e, polo tanto, todo o sistema carece de enerxía necesaria. Como resultado, as células simplemente non reciben osíxeno na cantidade adecuada. Así, o primeiro órgano que sofre este tipo de coma é o cerebro.
O coma hipoglicémico desenvólvese moi rápido. Unha persoa sente debilidade inesperada, tremer, sensación de fame. Ademais, aumenta a presión e a suor aparece na pel.
Despois desta perda de conciencia, aparecen convulsións. Non obstante, a presión é normal e non se nota o cheiro á acetona. E aínda que os ollos están en boa forma, as pupilas engádense.
A quen este tipo pode ser facilmente previsto na fase inicial comendo algo doce. Ademais, pódense evitar os síntomas do coma inxectando glicosa nunha vea.
Se se trata de coidados intensivos, ademais da inxección de glicosa, o paciente recoméndalle un conxunto de procedementos:
- prevención do edema cerebral,
- saturación do corpo con adrenalina,
- a introdución de corticoides
- en ausencia de respiración: ventilación pulmonar artificial.
É de destacar que o coma na diabetes mellite require atención médica de emerxencia. A procrastinación pode custar a vida a unha persoa. Ademais, a terapia oportuna é a clave para previr as peores consecuencias de tal condición.
Coma tipo hiperlactacidémico
A chamada coma de acidosis láctica fórmase no fondo dunha falta de insulina e acumulación de ácidos lácticos no sangue. Entre os factores que inflúen na aparición deste tipo de coma están:
- enfermidade hepática
- enfermidade renal
- ataque cardíaco
- alcoholismo
- hemorraxia
- enfermidades infecciosas.
Neste caso, o principal motivo de aparición de coma é a falta de osíxeno, debido ao cal se acumula ácido. E se en persoas saudables convértese en glicóxeno, no caso da diabetes, este proceso é perturbado e, como resultado, prodúcese a acidosis.
A progresión desta condición prodúcese bastante rápido. O precoma de fase caracterízase por trastornos do sistema dixestivo, dor no corazón e músculos.Cando se produce un coma directamente, unha persoa perde a consciencia, a presión diminúe e aparece a taquicardia. Neste caso, o cheiro a acetona durante a exhalación está ausente.
Os primeiros auxilios para este tipo de coma de azucre consisten en administrar insulina, saturar o corpo cunha solución de refresco para desfacerse da acidosis, así como medidas terapéuticas para eliminar a insuficiencia vascular e cardíaca.
Causas do coma diabético, primeiros auxilios e prognóstico


Os pacientes con diabetes teñen que facer esforzos diarios para manter artificialmente os procesos metabólicos nun estado o máis próximo posible á normal. Os pequenos erros de terapia acumúlanse e, eventualmente, levan complicacións da diabetes.
Ola O meu nome é Galina e xa non teño diabete! Levoume só 3 semanasdevolver o azucre á normalidade e non ser dependente de drogas inútiles
>> Podes ler a miña historia aquí.
A falta de tratamento ou erros graves na dosificación de medicamentos, prodúcese un coma diabético. Esta é unha condición mortal grave e en progresión rápida. Pode desenvolverse con ambos tipos de enfermidade, independentemente do uso de insulina. Con insuficiente atención á súa saúde ou rápida perda da función pancreática, o coma pode aparecer incluso antes do diagnóstico da diabetes.
Causas da coma diabética
A principal causa do coma en diabéticos é unha desviación crítica dos niveis de azucre do normal, tanto cara a un forte aumento - hiperglicemia como diminución - hipoglucemia.
Estes indicadores de glicosa distorsionan todos os procesos metabólicos no corpo, o que produce que un paciente perda o control da situación, a conciencia deteriorada, o desenvolvemento rápido do coma.
Neste momento, a vida dun diabético depende só das accións correctas dos demais e da rapidez do parto ao centro médico.
Con grave falta de insulina, o azucre non pode penetrar do sangue nos tecidos. En resposta á fame celular, o corpo comeza a extraer por si só a glicosa do músculo e da graxa.
Como resultado da descomposición das células graxas, os corpos cetonas acumúlanse, comeza a intoxicación.
A deficiencia de insulina e os procesos dentro da célula distórtanse - inhibe a ruptura de glicosa e os produtos metabólicos intermedios - lactatos - entran no torrente sanguíneo.
Independentemente do escenario segundo o que se desenvolverá a hiperglucemia, os vasos cetonais ou lactatos acumularanse nos vasos, o pH do sangue cambia, faise máis ácido.
En canto a acidez supera o fisiolóxico, as células comezan a descompoñerse no corpo, as enzimas perden a súa actividade, o que orixina arritmias cardíacas, disfunción do sistema nervioso e o tracto gastrointestinal ata a morte.
O desexo do corpo de desfacerse do exceso de azucre eliminándoo na orina tamén pode causar a alguén. O aumento da diurose sen inxestión suficiente de auga leva a unha deshidratación grave e un fluxo sanguíneo deteriorado no cerebro.
Hipoglicemia: unha condición aínda máis perigosa, xa que cunha diminución do azucre, os pacientes caen en coma en só un par de horas. A elevada mortalidade do coma diabético por hipoglucemia explícase pola inanición do cerebro, as súas células deixan primeiro de facer o seu traballo, o que provoca disfuncións en todos os sistemas do corpo e logo comezan a morrer.
A maioría das veces, un coma diabético é causado por:
- Falta de xestión da diabetes por iniciativa do paciente debido a feridas graves, alcoholismo ou trastornos mentais.
- Erros no cálculo da dose de insulina.
- Insulina pobre e medios que funcionan mal para a súa introdución.
- Frecuentes trastornos graves na dieta (nutrición para a diabetes tipo 2), unha inxestión dunha soa dose de carbohidratos rápidos.
- Infeccións graves, cirurxía, embarazo con diabetes sen axuste de dose de drogas, incluída a insulina.
Cales son os tipos de coma na diabetes?
Clasificación do coma diabético segundo a causa:
Hiperglicémico - un forte aumento do azucre no sangue por riba dos 13 mmol / l, ás veces ata os 55, independentemente do motivo do aumento.
- Cetoacidótico - aumento da concentración de ácidos acetónicos e ceto. A coma desenvólvese cunha falta crítica de insulina, ocorre máis a miúdo con diabetes dependente da insulina (lea sobre a cetoacidosis).
- Hiperosmolar - cambios no metabolismo da auga e da sal debido á deshidratación. Desenvólvese lentamente, característico da diabetes descompensada non dependente da insulina.
- Acidosis láctica - acumulación de lactato. É menos común que outros tipos de coma diabético, normalmente consecuencia de enfermidades concomitantes.
Hipoglucémico - unha caída rápida da glicosa ata 2,6 mmol / l e por baixo. Este coma é o máis mal recoñecido polos pacientes, polo tanto o máis perigoso. Acompañado por un comportamento inadecuado e unha rápida conciencia deteriorada.
É moi importante: Deixar de alimentar constantemente á mafia da farmacia. Os endocrinólogos fan que gastemos infinitamente cartos en pastillas cando o azucre no sangue pode normalizarse con só 143 rublos ... >> le a historia de Andrey Smolyar
O tipo de coma en desenvolvemento pódese determinar de forma independente se coñece os síntomas característicos e usa as ferramentas de diagnóstico máis sinxelas: un glucómetro e tiras de proba en corpos de cetonas.
Coma síntomas e signos
Síntomas comúns para todo tipo de coma diabético:
- confusión,
- resposta inadecuada ás preguntas
- apatía ou agresión,
- coordinación prexudicada dos movementos e deglución,
- resposta diminuída a sons fortes, luz, dor,
- perda de coñecemento.
Arbingers individuais de coma diabético:
| Tipo de coma | Signos do inicio do coma diabético |
| Cetoacidótico | Sede, poliuria, pel e respiración con cheiro a acetona, náuseas, tensión dos músculos abdominais e dor nel, especialmente cando se preme, respiración forte. |
| Hiperosmolar | Forte sede e micción nos dous días anteriores, membranas mucosas secas, perda de peso súbita, pulso frecuente, baixa presión arterial, tensión muscular, calambres nas extremidades. |
| Acidosis láctica | Pesadez no peito, dor nos músculos, semellante ás sensacións de adestramento, falta de respiración, respiración frecuente, dedos azulados, triángulo nasolabial. Non hai cheiro a acetona. Ver artigo sobre acidosis láctica. |
| Hipoglucémico | Fame severa, tremor nas mans e dentro do corpo, náuseas, mareos, deficiencias visuais, debilidade, sudoración, medo sen causas. |
Características do coma diabético en nenos
Na infancia, o coma é a complicación máis común da diabetes. Ademais dos motivos anteriores, os saltos de azucre nos nenos poden ser provocados por flutuacións hormonais e estrés psicoemocional.
As características do inicio do coma diabético nun neno son un inicio rápido, un curso rápido con síntomas graves, un forte descenso nas funcións do corpo.
O paciente non pode describir os seus sentimentos, perde a conciencia rapidamente.
As formas de coma hiperosmolares e ácidas lácticas son extremadamente raras, en aproximadamente o 5% dos casos.
Na maioría das veces, o coma desenvólvese durante un período de rápido crecemento, a partir dos 7 anos ou máis, así como na adolescencia, cando os adultos pasan parte do control da diabetes ao neno.
En bebés, pódese sospeitar que se aborda un coma de micción frecuente, estreñimiento, succión codiciosa no peito e diminución da elasticidade da pel. Os cueiros secos vólvense duros do azucre, que se excreta na orina.
Atención: Se o neno sente ansiedade ou somnolencia inusual, o estómago doe o vómito comeza, a miúdo bebe ou queixa dunha boca seca, o primeiro que necesita medir é o azucre. Un minuto dedicado ao diagnóstico pode evitar un coma diabético e salvar a vida dun bebé.
Atención de urxencia en coma diabética
Algoritmo de emerxencia para sospeitoso que se achegue a coma diabético:
- Chama a unha ambulancia, antes de todos os demais eventos. Se hai evidencias de que unha persoa ten diabetes, avisa ao operador.
- Poña o paciente do seu lado para evitar a asfixia dunha lingua afundida ou vómitos. Se comeza o vómito, intente limpar a boca.
- Incorporar un par de culleres de azucre nun vaso de auga ou mercar unha bebida doce (preste atención á composición, o refrixerante con edulcorante non axudará)dar unha copa ao paciente. Con hiperglucemia, esta dose non agravará significativamente a afección, pero coa hipoglucemia pode salvar a vida dunha persoa. Non dea caramelos diabéticos nin cubitos de azucre. En estado precompático, a función de masticación falece máis rápido que a deglución, polo que o paciente pode sufocar.
- En caso de perda de coñecemento, monitor constantemente a presenza de respiración e latidos do corazón, se é necesario, comeza a reanimación e continúa ata unha mellora significativa ou ata que chegue a ambulancia.
Para que outros poidan prestar primeiros auxilios, un diabético debe familiarizar aos seus familiares, amigos e compañeiros con estas regras, así como ensinarlle a usar o contador.
Con hiperglicemia grave, un médico non pode prescindir dunha corrección do estado do paciente só é posible nun hospital.
A hipoglicemia ata a etapa media (sen perda de coñecemento) pode ser corrixida de xeito independente consumindo entre 10 e 15 gramos de glicosa.
Tratamento por coma
Réxime de corrección de coma diabético nun centro hospitalario:
| Fases do tratamento | Características | |
| Hiperglicemia | Hipoglicemia | |
| Recuperación do ritmo cardíaco e da respiración | Reanimación, conexión a un aparello de respiración artificial, hormonas intramuscularmente. | |
| Normalización da glucosa | Administración intravenosa de insulina ata que a afección se estabiliza, despois a adición de glicosa por vía oral ou en forma de contagotas. | Os goteros con glicosa, insulina só se permite despois de alcanzar a norma do azucre. |
| Corrección da acidez | Droppers alcalinos. Necesítase coma coma ácido láctico e cetoacidótico grave. | Non é necesario. |
| Recuperación de perdas de fluídos e electrólitos, eliminación de produtos metabólicos | Salina en grandes volumes, cloruro de potasio. | |
| Eliminando as causas do coma | Tratamento de enfermidades concomitantes, selección dunha dose de insulina, familiarización coas regras para a corrección da glicosa en diabetes mellitus. |
O éxito do tratamento do coma depende en boa medida da corrección dos coidados de urxencia, da velocidade do parto do paciente ao centro médico e das habilidades compensatorias do corpo. Se todo vai ben, o paciente pasa varios días en coidados intensivos e logo é trasladado ao departamento terapéutico.
Posibles consecuencias
Non hai un só órgano no corpo polo que pasa un coma diabético sen rastro. As complicacións máis perigosas son o edema cerebral, o dano ao músculo cardíaco, a infección dun corpo debilitado. Se o cerebro está afectado ou se produce un mal funcionamento en varios órganos, a duración do coma aumenta e é probable un desenlace fatal.
As posibles consecuencias para un diabético despois de saír de coma son a voz alterada, a memoria, a coordinación dos movementos, a parálise parcial ou completa.
Teña en conta: Soñas desfacerse da diabetes dunha vez por todas? Aprende a superar a enfermidade, sen o uso constante de drogas caras, usando só ... >> ler máis aquí