Por que os diabéticos sempre queren comer con diabetes?
O curso da diabetes vai acompañado dunha longa lista de manifestacións clínicas. Algúns síntomas son típicos para a fase de plena floración da enfermidade, mentres que para outros pódese sospeitar cambios iniciais no corpo. Así, unha forte sensación de fame pode indicar un funcionamento deteriorado do sistema nervioso e endócrino.
A tríada clásica dos síntomas da diabetes é a polifia, a poliuria, cando o volume de urina se excreta e a polidipsia aumenta, é dicir, un aumento significativo da sede cando unha persoa bebe moito pero non pode emborracharse. Por iso, é importante saber por que con diabetes tipo 2 tes fame para non perder o debut dunha enfermidade grave.

Fame de diabetes
A insulina é unha hormona producida polas células únicas dos illotes do páncreas. A diabetes tipo 1 morren como consecuencia dunha reacción autoinmune ou por influencia de factores ambientais nocivos. Nesta situación, os médicos diagnostican unha insuficiencia absoluta de secreción hormonal. A bioquímica indica que a súa función principal é a transferencia de glicosa do sangue ás células.
En caso de deficiencia, as células experimentan un estado de falta aguda de nutrientes. O cerebro necesita glicosa a maioría dos outros órganos, xa que non ten almacén de glicóxeno e a glicosa é o único sustrato enerxético das neuronas. Os tecidos do corpo envían un sinal ao cerebro de que as reservas están esgotadas e a emoción do centro da fame aumentará. Polo tanto, unha persoa quererá constantemente comer. E con cada comida, a concentración de azucre no sangue aumenta.
Interesante saber! Debido a que case non se utiliza a glicosa na diabetes, o corpo pasa a fontes alternativas de alimentos. A enerxía das células deriva da graxa. Polo tanto, os diabéticos están a perder quilogramos rapidamente. Tales cambios metabólicos están asociados a un cambio patolóxico no estado ácido-base. No segundo tipo, as graxas, pola contra, deposítanse con maior intensidade debido a un exceso de insulina, á que as células son resistentes.
Ademais da polifagia, os pacientes notan debilidade severa e perda de forza. A capacidade de concentración diminúe, aparece a somnolencia. Un tremor involuntario nos dedos pode producir latidos do corazón. Ás veces os diabéticos desenvolven náuseas e vómitos. Os pacientes vólvense inquedos, ansiosos e incluso agresivos debido á excesiva secreción de hormonas do estrés das glándulas suprarrenais - adrenalina e cortisol. Pode considerarse unha reacción protectora dun organismo enfermo.
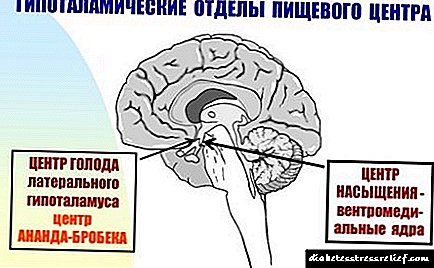
Por que a fame é constante?
Con calquera tipo de diabetes, unha gran cantidade de glicosa está constantemente na cama circulatoria. Dado que o azucre dos alimentos non entra nos tecidos, as células non sinalan saciedade, o centro da fame estoupa todo o tempo, polo que o diabético ten fame constantemente. Se o paciente con diabetes ten un apetito reducido, é recomendable consultar un gastroenterólogo para excluír enfermidades do tracto gastrointestinal.
Como atenuar a sensación de fame na diabetes?
Ademais do tratamento principal para a diabetes coa utilización de réximes especiais de insulina e comprimidos de azucre, hai xeitos eficaces de reducir a intensidade da fame. Os especialistas inclúen os seguintes eventos:
- seguimento constante da glicemia,
- cumprimento estricto da dieta, a exclusión completa de alimentos que poden provocar un forte aumento do azucre,
- a actividade física moderada contribúe a unha absorción máis completa da glicosa e unha diminución da resistencia á insulina,
- control do peso corporal e cun alto valor de IMC, cómpre desfacerse dos quilos adicionais.
Como tratar un problema?
A polifia en diabetes mellitus non se pode ignorar en ningún caso. Esta condición require un tratamento completo oportuno.
Importante! A terapia para a diabetes debe realizarse de por vida e sempre baixo a supervisión dun endocrinólogo cualificado.
Antes de comezar o tratamento, é necesario someterse a unha consulta cun especialista e un exame completo. Normalmente, os endocrinólogos prescriben unha lista de probas de laboratorio, que inclúe:
- proba de sangue clínica
- proba de glicosa en xaxún
- determinación do nivel de azucre despois de comer,
- detección de glicosa nos ouriños,
- proba de tolerancia á glicosa
- determinación do nivel de hemoglobina glicada,
- estudo de fraccións de lípidos en análise bioquímica,
- determinación de creatinina e urea,
- detección de proteínas na orina,
- análise sobre corpos cetonas.
Tamén se pode prescribir un exame por ecografía dos órganos abdominais e fibrogastroduodenoscopia para avaliar o estado morfolóxico e funcional do tracto gastrointestinal.
Os principais métodos para controlar o curso da diabetes son a insulinoterapia, o uso de medicamentos para reducir o azucre e a nutrición médica.
Insuloterapia
O obxectivo principal que perseguen os médicos á hora de prescribir preparados de insulina é o de maximizar traer as fluctuaciones diarias de insulina ás que son características dunha persoa sa. Na práctica médica moderna, úsase insulina de orixe animal e humana, obtida biosintéticamente. Son máis naturais para o corpo e practicamente non provocan reaccións inmunes.
Segundo a velocidade de inicio do efecto da droga, divídense nos seguintes grupos:
- insulinas ultra-curtas adecuadas para atención de emerxencia,
- acción curta
- insulina de duración media ou prolongada,
- drogas de acción mixta.
Ao combinar diferentes medicamentos, os endocrinólogos seleccionan un réxime de insulina terapéutica individual. Hai varios modos principais:
- bolo básico, cuxo significado é o uso de fármacos de acción curta antes de cada comida no contexto da administración por dúas veces de insulina prolongada,
- tradicional, cando se administra simultaneamente un medicamento curto e prolongado dúas veces ao día pola mañá e pola noite, úsase máis a miúdo nos nenos,
- individual, coa introdución ou medicación prolongada 1-2 veces ao día, ou só curto.
A decisión a favor dunha determinada técnica é tomada polo médico, tendo en conta os indicadores de glicemia e o estado xeral do paciente.
Importante! Os diabéticos deben comprobar a concentración de glucosa cun glucómetro antes de cada administración de fármacos.
Medicamentos para reducir o azucre
A base para o tratamento médico da diabetes tipo 2 é o uso de drogas que reducen o azucre. Os médicos de máis confianza e os máis populares entre os pacientes son Metformin ou o nome comercial Siofor. O seu mecanismo de acción é aumentar a sensibilidade das células á hormona do páncreas. A medicación regular axuda a reducir a fame e a reducir o peso.
Para facilitar o control do apetito ao paciente, os médicos prescriben medicamentos que retardan o baleiro do estómago. Grazas a isto, a sensación de plenitude dura máis. Usan drogas do grupo incretina - Bayet ou Viktoza.
Pílulas ben establecidas que manteñen os niveis de glicosa despois das comidas, chamadas Glucobai. Así, a fame redúcese e unha persoa está saturada con menos alimentos.
Tratamento dietético
É fundamental a dieta no tratamento da diabetes. Sen respectar as regras dunha dieta sa, incluso o réxime máis moderno de terapia farmacéutica non dará o resultado desexado. Unha dieta ben deseñada axudará a reducir a fame e proporcionará ao corpo todos os nutrientes necesarios. A comida debe comer en porcións pequenas, 5-6 veces ao día. Recoméndase comer aproximadamente á mesma hora.
Os pratos prepáranse a partir de produtos frescos que non provocan fortes fluctuacións nos niveis de glicosa. Hai táboas especiais que recollen alimentos cun baixo índice glicémico. Na dieta deben estar presentes produtos como:
- grans integrais, incluído o trigo mouro e a avena,
- legumes - chícharos, feixóns, lentellas,
- verduras verdes - brócoli, calabacín, pepino, pemento, cebola, eneldo, perejil, albahaca,
- mazás, groselhas, limóns, pomelo, ameixas, albaricoques, cereixas,
- aceite vexetal de liño, xirasol, aceitunas,
- Carne dietética, polo ou pavo
- peixe de río magro - lixo, navaga, dourada, pescada,
- produtos lácteos desnatados
É necesario abandonar completamente os alimentos ricos en carbohidratos rápidos e azucre branco refinado. Por iso está prohibido comer diversos pratos de comida rápida, todo tipo de patacas fritas, galletas, salsas compradas, ketchup, maionesa. É mellor non comer sêmola e gachas de arroz, así como patacas, especialmente en forma de puré de patacas. Non é desexable comer pan branco, debe ser substituído por gran integral.
Importante! Non te esquezas de recordar que para diabéticos a boliña prohibida, a cocción da pastelería, o chocolate e as bebidas alcohólicas.
As persoas con exceso de peso corporal necesitan reducir o consumo diario de calorías e centrarse en pratos de carne e vexetais. Pode organizar días de xaxún, como unha mono-dieta, pero o xaxún está estrictamente contraindicado.

De feito, para afrontar o agravamento da fame, é necesario reconsiderar a súa forma de vida habitual, para facela máis sa e correcta. Tamén debe seguir as instrucións do médico. Só entón se poden evitar complicacións graves da diabetes e vivir unha vida completa.
Fame de diabetes tipo 1
 A diabetes mellitus cunha forma dependente da insulina prodúcese con insuficiencia absoluta de secreción de insulina. Isto débese á destrución do tecido pancreático e á morte das células.
A diabetes mellitus cunha forma dependente da insulina prodúcese con insuficiencia absoluta de secreción de insulina. Isto débese á destrución do tecido pancreático e á morte das células.
O apetito elevado refírese a un dos primeiros signos da diabetes. A principal razón pola que tes fame de diabetes 1 é que as células non poden obter a cantidade correcta de glicosa do sangue. Ao comer, a insulina non entra no torrente sanguíneo, polo que a glicosa despois da absorción do intestino permanece no sangue, pero as células experimentan a fame.
Un sinal sobre a falta de glicosa nos tecidos entra no centro da fame no cerebro e unha persoa quere constantemente comer, a pesar dunha recente comida. Na diabetes mellitus, a deficiencia de insulina non permite acumularse e almacenarse graxa, polo que, a pesar do aumento do apetito, a diabetes tipo 1 leva a perder peso.
Os síntomas do aumento do apetito combínanse cunha debilidade grave debido á falta de sustancia enerxética (glicosa) para o cerebro, que non pode existir sen ela. Tamén hai un aumento destes síntomas unha hora despois de comer, a aparición de somnolencia e letarxia.
Ademais, con diabetes mellitus tipo 1 durante o tratamento con preparados de insulina, moitas veces prodúcense ataques de redución de azucre no sangue debido á inxesta de alimentos prematura ou a unha maior dose de insulina. Estas condicións prodúcense cun aumento do estrés físico ou mental e tamén poden producirse con estrés.
Ademais da fame, os pacientes quéixanse de tales manifestacións:
- Tremendo as mans e torcimiento muscular involuntario.
- Palpitacións cardíacas.
- Náuseas, vómitos.
- Ansiedade e agresividade, ansiedade aumentada.
- Debilidade crecente.
- Transpiración excesiva.
Con hipoglucemia, como reacción protectora do corpo, as hormonas do estrés entran no sangue - adrenalina, cortisol. O seu maior contido provoca sensación de medo e perda de control sobre o comportamento alimentario, porque un paciente con diabetes pode tomar unha dose excesivamente alta de carbohidratos neste estado.
Ao mesmo tempo, tales sensacións tamén poden producirse con cifras normais de glicosa no sangue, se antes diso o seu nivel foi durante moito tempo elevado. A percepción subxectiva da hipoglucemia para os pacientes depende do nivel ao que o seu corpo se adaptou.
Polo tanto, para determinar a táctica do tratamento, é necesario un estudo frecuente do azucre no sangue.
Polifia en diabetes tipo 2
 Coa diabetes tipo 2, o nivel de glicosa no sangue tamén aumenta no corpo, pero o mecanismo de falta de saturación está asociado a outros procesos.
Coa diabetes tipo 2, o nivel de glicosa no sangue tamén aumenta no corpo, pero o mecanismo de falta de saturación está asociado a outros procesos.
A diabetes ocorre nun contexto de secreción normal ou aumentada da hormona insulina polo páncreas. Pero desde que se perdeu a capacidade de reacción a ela, a glicosa permanece no sangue e non é empregada polas células.
Así, con este tipo de diabetes, hai moita insulina e glicosa no sangue. O exceso de insulina leva a que as graxas se depositen intensamente, a súa descomposición e excreción redúcense.
A obesidade e a diabetes tipo 2 acompáñanse mutuamente, dando lugar á progresión de trastornos do metabolismo de graxas e carbohidratos. Polo tanto, o aumento do apetito e a alimentación asociada fai imposible axustar o peso corporal.
Está demostrado que a perda de peso conduce a un aumento da sensibilidade á insulina, unha diminución da resistencia á insulina, o que facilita o curso da diabetes. A hiperinsulinemia tamén afecta a sensación de plenitude despois de comer.
Cun aumento do peso corporal e un aumento do seu contido en graxa, aumenta a concentración basal de insulina. Ao mesmo tempo, o centro da fame no hipotálamo perde a sensibilidade ao aumento da glicosa no sangue que se produce despois de comer.
Neste caso, comezan a aparecer os seguintes efectos:
- O sinal sobre a inxestión de alimentos prodúcese máis tarde do normal.
- Cando incluso se consume unha gran cantidade de alimentos, o centro da fame non transmite sinais ao centro de saturación.
- No tecido adiposo, baixo a influencia da insulina, comeza a produción excesiva de leptina, o que tamén aumenta o subministro de graxa.
Tratamento do aumento do apetito pola diabetes
 Para reducir os ataques de fame incontrolada contra a diabetes mellitus, primeiro cómpre cambiar o estilo e a dieta. Recoméndase comidas fraccionadas frecuentes polo menos 5-6 veces ao día. Neste caso, cómpre usar produtos que non produzan cambios bruscos no nivel de glicosa no sangue, é dicir, cun índice glicémico baixo.
Para reducir os ataques de fame incontrolada contra a diabetes mellitus, primeiro cómpre cambiar o estilo e a dieta. Recoméndase comidas fraccionadas frecuentes polo menos 5-6 veces ao día. Neste caso, cómpre usar produtos que non produzan cambios bruscos no nivel de glicosa no sangue, é dicir, cun índice glicémico baixo.
Estes inclúen todas as verduras verdes - calabacín, brócoli, repolo de follas, pepinos, eneldo, perejil, pementón verde. Tamén o máis útil é o seu uso fresco ou o vapor a curto prazo.
De froitas e bagas, o baixo índice glicémico de groselhas, limóns, cereixas, pomelo, ameixas, langostas, albaricoques. Dos cereais, os máis útiles son o trigo mouro e a cebada, a avea. O pan debe usarse gran integral, con salvado, de fariña de centeo.
Ademais, os produtos proteicos deben estar presentes na dieta de pacientes con diabetes:
- Variedades baixas en graxa de polo, pavo, tenreira, tenreira
- Variedades de peixe con baixo ou medio contido en graxa: lixo, bacallau, lico, azafrán.
- Os produtos lácteos, agás a crema azedo graxa, a crema e o queixo cottage son máis do 9% de graxa.
- Proteínas vexetais de lentellas, chícharos, feixóns verdes.
Os aceites vexetais son recomendados como fontes de graxa; tamén se pode engadir un pouco de manteiga ás comidas preparadas.
Para evitar ataques de fame, é preciso abandonar produtos como azucre, galletas, gofres, arroz e sêmola, galletas, granola, pan branco, pasta, muffins, bolos, pastelería, patacas fritas, puré de patacas, cabaza cocida, datas, sandía, figos, uvas, mel, marmelada.
Para pacientes con sobrepeso, recoméndase reducir a inxestión de calorías debido a hidratos de carbono simples e graxas saturadas. Para lanches, use só proteínas ou pratos vexetais (de verduras frescas).Tamén é necesario reducir o número de salsas, produtos en conserva, condimentos que potencian o apetito, abandonan completamente o alcol.
 Con perda de peso lenta, organiza días de xexún: carne, peixe, kefir. É posible realizar o xaxún a curto prazo baixo a supervisión do médico asistente, a condición de que a inxestión suficiente de auga.
Con perda de peso lenta, organiza días de xexún: carne, peixe, kefir. É posible realizar o xaxún a curto prazo baixo a supervisión do médico asistente, a condición de que a inxestión suficiente de auga.
Para reducir o apetito con medicamentos, Metformin 850 (Siofor) úsase en pacientes con diabetes mellitus tipo 2. O seu uso permite reducir a glicosa no sangue aumentando a sensibilidade dos tecidos á insulina. Cando se toma, o peso aumentado redúcese e a fame é controlada.
O uso dunha nova clase de fármacos do grupo de incretinas está asociado á súa capacidade de retardar o baleirado gástrico despois de comer. Byeta e Viktoza son administrados como insulina unha ou dúas veces ao día. Hai recomendacións para o uso de Bayeta unha hora antes dunha comida pesada para evitar un ataque de glutonía.
En pacientes con diabetes tipo 2, tamén se recomenda usar fármacos do segundo grupo de incretinas, inhibidores de DPP-4, para controlar o apetito mentres toma Siofor. Estes inclúen Januvius, Ongliza, Galvus. Eles axudan a alcanzar un nivel estable de glicosa no sangue e normalizan o comportamento alimentario dos pacientes. O vídeo neste artigo está destinado a axudar a un diabético con peso.
Causas do aumento do apetito
O desexo constante de comer algo é un síntoma alarmante que fala de problemas de saúde. A fame difícil de calmar, a constante e a grave debe alertar. As causas desta condición poden ser:
- diabetes mellitus
- mal funcionamento da glándula tiroides,
- estado deprimido.
Se se lle engade sensación de ansiedade e ansiedade frecuente no váter, entón é probable que unha persoa estea diagnosticada de diabetes mellitus.

A fame en pacientes con diabetes non é provocada por factores psicolóxicos, como nun estado de alta ansiedade e depresión, senón por necesidade fisiolóxica.
O alimento é unha fonte de enerxía para os humanos. Durante a dixestión, descomponse á glicosa. É ela quen subministra enerxía ás células, que é necesaria para a organización de procesos vitais.
Para que a glicosa entre na célula, precisa dun axudante: a hormona insulina. É sintetizado polo páncreas e entra no torrente sanguíneo cando unha persoa come. Así continúa o proceso de entrada de glicosa nas células nunha persoa sa.
O diagnóstico de diabetes mellitus indica que este proceso está prexudicado. O sistema hormonal non funciona correctamente e o contido de moléculas libres de glucosa no sangue. Pero, a pesar do seu gran número - non entran nas células e hai falta de enerxía. Isto provoca un desexo constante de comer.
Diabetes tipo 1
A diabetes tipo 1 ocorre en medio da función anormal do páncreas. Non produce a hormona insulina en cantidades suficientes. Un pequeno número de moléculas hormonais non pode axudar a que a glicosa entre nas células. Isto provoca unha falta de enerxía e unha frecuente sensación de fame.
Innovación en diabetes: basta beber todos os días.
Para normalizar a condición, cómpre restaurar a cantidade requirida de insulina.

Diabetes tipo 2
O motivo do desenvolvemento da diabetes tipo 2 é a inmunidade das células á acción da hormona. O páncreas sintetiza unha cantidade suficiente de insulina, pero as células non a perciben. Como resultado, a glicosa non pode entrar nas células e, como resultado, unha persoa quere comer.
A terapia para este tipo de diabetes vén a tomar medicamentos que normalizan o azucre no sangue e fan dieta. Ás veces é suficiente excluír algúns alimentos da dieta.
Con diabetes, é importante controlar o que come o paciente e en que cantidade. O apetito elevado debe normalizarse. Para iso, observa as seguintes regras:
- Supervise as concentracións de glicosa no sangue. En caso de desviacións da norma, é necesario realizar unha terapia adecuada, o que axudará a normalizar a afección.
- Desfacerse do exceso de peso. Unha gran cantidade de tecido adiposo interfire coa absorción normal de azucre por parte das células.
- Aumenta a actividade física. Un estilo de vida activo e activo axuda a que a insulina funcione correctamente. Isto afecta favorablemente á capacidade celular de absorber a glicosa do sangue.
- Exclúe da dieta os alimentos que teñan un alto índice glicémico. Provocan un forte aumento da glicosa libre no sangue.
- Consulte a un especialista. O médico axudará a escoller unha terapia farmacéutica eficaz para esta enfermidade. Normalmente, prescríbense medicamentos que aumentan a sensibilidade celular aos efectos da insulina.

Os pacientes diagnosticados de diabetes mellitus tipo 1 reciben tratamento mediante inxeccións de insulina.
O réxime de tratamento e a dosificación da hormona calcúlase individualmente para cada paciente. Só un médico pode determinar o curso do tratamento, para iso analiza os resultados dun exame completo do paciente.
A insulina das ampolas non substitúe a hormona completamente natural que é secretada polo páncreas. Pero é eficaz para combater o azucre no sangue.
Medicamentos
O tratamento con medicamentos que reducen a glicosa prescríbese a pacientes con diabetes tipo 2.
Tipos de medicamentos que reducen o azucre no sangue:
- medicamentos que potencian a síntese de insulina pancreática,
- medicamentos que aumentan a sensibilidade celular á acción da hormona,
- medicamentos que paran a absorción de hidratos de carbono.
Un grupo de medicamentos que estimulan a síntese de insulina inclúen Maniil, Diabeton e Novonorm. A susceptibilidade celular faise maior debido ao traballo dos fármacos Siofor, Aktos e Glucofage. A droga Glucobai impide a absorción de carbohidratos dos alimentos e, polo tanto, mantén unha concentración normal de glicosa.
Ofrecemos un desconto aos lectores do noso sitio.
Atención! A elección dun medicamento é determinada só polo médico, que controla a condición do paciente. Non auto-medicar.
Só os medicamentos e medicamentos non poden resolver o problema da fame constante. A terapia para esta enfermidade debe ser completa. A dieta correcta xoga un papel igualmente importante.
A principal regra nutricional para a diabetes é unha diminución da dieta de alimentos cun alto índice glicémico. Este indicador mostra a velocidade coa que os carbohidratos dos alimentos son absorbidos polo corpo.

Débese excluír da dieta:
- patacas
- cocción de manteiga
- azucre
- cervexa
- refresco doce
- Repostería
- froita confitada
- sêmola
- muesli
- chocolate e caramelo.

As persoas que son diagnosticadas de diabetes mellorar recomendan construír unha dieta con produtos que consisten en hidratos de carbono "lentos". Entre os vexetais, inclúense:
- calabacín
- repolo de brócoli
- repolo branco,
- pepinos
- pementa (verde),
- eneldo
- chícharos verdes
- fabas
- lentellas
- perexil.
Froitas e froitos cun baixo índice glicémico:

As proteínas e os produtos cereais deben estar na dieta. A partir de cereais, é posible usar trigo mouro, cebada e avea. Os pacientes con diabetes tamén poden comer o pan, pero hai que ter preferencia aos grans integrais.
Entre os produtos cárnicos, a carne magra debe incluírse na dieta. Débese preferir o polo, o pavo, a tenreira ou a carne de vaca. De peixe zander, bream ou lucio axeitado.
Pódense comer produtos lácteos para a diabetes. O principio principal para escoller debe ser o contido baixo en graxa.
Non pode excluír a graxa da dieta. Polo tanto, os diabéticos poden, e incluso precisan, engadir vexetais e manteiga en pequenas cantidades aos pratos.
Ademais de comer certos alimentos, a dieta dunha persoa con diabetes debe ser fraccionada. Esta regra implica comer 5 veces ao día, en pequenas porcións. Este principio permite non só controlar o nivel de azucre no sangue, senón tamén normalizar o peso.

Prevención e recomendacións
Para evitar subidas bruscas de azucre, recoméndase cumprir unhas regras preventivas sinxelas:
- realizar un control regular das concentracións de glicosa no sangue,
- siga os principios da nutrición para a diabetes,
- controlar o peso corporal
- levar un estilo de vida activo e exercicio diario,
- non saltes tomando medicamentos
- excluír o uso de bebidas que conteñan alcohol,
- deixar de fumar
- cumprir o réxime de beber, beber polo menos 2 litros de auga ao día,
- proporcionar un sono completo polo menos oito horas ao día,
- normalizar o estado psicoemocional.

A fame permanente de diabetes é unha alarma. Así, o corpo di que hai demasiada glicosa libre no sangue. Polo tanto, cómpre controlar este síntoma e, polo tanto, o nivel de azucre. Se te desvías da norma, debes tomar o medicamento.
Unha norma importante na atención á diabetes é a prevención. Observando normas sinxelas de nutrición e comportamento - pode manter a enfermidade en estado de remisión durante moito tempo.
Os alimentos cun baixo índice glicémico deberían ser a base da dieta dunha persoa con diabetes. Un menú composto adecuadamente mantén os valores de glicosa normalmente.

A diabetes sempre leva a complicacións mortais. O exceso de azucre no sangue é extremadamente perigoso.
Aronova S.M. deu explicacións sobre o tratamento da diabetes. Ler completo
Mito número 1. Non hai dieta universal
Algunhas dietas recomendadas para a diabetes son demasiado estritas e difíciles de seguir. Unha restrición significativa de produtos, un número insuficiente de calorías pode causar interrupcións. As consecuencias destas interrupcións non se forman á velocidade do raio e ás veces teñen consecuencias a longo prazo. Quizais por estas razóns por os rumores que circulan entre pacientes con diabetes que non hai unha dieta específica para a diabetes, pode comer calquera cousa, o máis importante, en pequenas cantidades.
De feito, neste erro hai un núcleo racional. Non pode limitarse á nutrición só cando non hai risco de desenvolver complicacións de diabetes. O cal é extremadamente raro. Polo tanto, se o obxectivo do paciente é vivir feliz nunca despois sen complicacións de diabetes, entón haberá que observar a dieta - limitar os carbohidratos. Hoxe, este non é só o único xeito de evitar picos nos niveis de azucre no sangue, tamén é o máis seguro e, co enfoque adecuado, unha opción agradable.
Mito número 2. Comida gratuíta: corriximos erros con pastillas

Na continuación do primeiro mito, os pacientes a miúdo non limitan a nutrición, a inxestión de carbohidratos e prefiren controlar as subidas de glicosa no sangue con insulina ou drogas.
A diabetes é unha enfermidade bastante grave que está chea de desenvolver complicacións graves, basta con recordar a neuropatía, o pé diabético, a gangrena e a amputación. E só unha pastilla ou inxección de insulina non axudarán a evitar un aumento da glicosa no sangue despois de comer. Os pacientes que descoidan as regras básicas do control da diabetes poden desenvolver complicacións vasculares. Ademais, a altas doses de insulina, pode desenvolverse unha condición como a hipoglucemia, unha diminución do azucre no sangue. Esta é unha condición aguda que pode poñer en perigo a vida do paciente.
Mito número 3. Os pacientes con diabetes poden comer azucre
Ás veces tes ganas de tomar té ou café con azucre, pero a diabetes prohibe tal luxo. Pero, mentres tanto, hai quen cre que non se pode negar o pracer, o principal é unha pequena cantidade de azucre.
Todas as dietas aceptables teñen prohibido o consumo calquera azucre de mesa e calquera carbohidratos rápidos. Tamén é necesario excluír da dieta todos os produtos co seu contido. Mesmo pequenas doses de azucre poden aumentar significativamente os niveis de glicosa no sangue con todas as consecuencias seguintes.
En vez de azucre, pode usar os seus substitutos, antes de mercar o que debe consultar un especialista.
Mito número 4. Pan, pasta e patacas - toda a cabeza, sen eles é imposible comer
A cultura alimentaria de moitos pobos, especialmente o espazo post-soviético, non pode existir sen pan e patacas. Para moitos é difícil imaxinar como se pode comer sen pan e estar cheo, e as patacas, o produto que está presente en todas as sopas, adoitan usarse como prato e aparecen a diario en moitas mesas. Quizais por estas razóns se pode escoitar a opinión de que o pan, a pasta e as patacas pódense comer con diabetes.
De feito, estes produtos, incluídos algúns cereais, están sobrecargados con hidratos de carbono e poden aumentar rapidamente e significativamente os niveis de glicosa no sangue. É necesario seguir estrictamente os principios e regras da dieta recomendada.
Mito número 5. Un desastre en hidratos de carbono

A diabetes fai que os pacientes non só entendan o que está a suceder no seu corpo, senón que comprendan tamén a complexa estrutura dos hidratos de carbono. Para un mellor entendemento, todos os hidratos de carbono pódense dividir en rápido e lento. Os carbohidratos rápidos inclúen todos os doces, xa que cando se consumen, unha gran cantidade de azucre é liberada inmediatamente ao sangue. Os carbohidratos lentos requiren unha dixestión coidadosa e os niveis de azucre aumentan gradualmente. Segundo algúns pacientes, só os carbohidratos rápidos resultan ser perigosos, pero os lentos non deben ser limitados.
De feito, todos os hidratos de carbono en diabetes deben limitarse e eliminarse, á vez que centrarse nos alimentos que están permitidos pola dieta.
Mito número 6. Falar sobre fructosa e nutrición especial para a diabetes
Unha nutrición adecuada e segura para a diabetes está sempre asociada a falta de azucre. Moitos pacientes están seguros de que a frutosa (azucre da froita) é segura. E cando se consume, non hai aumentos de glicosa no sangue. Pero a frutosa tamén está excluída. É capaz de baixar a sensibilidade dos tecidos á insulina, aumentar o nivel de colesterol malo no sangue. Ademais, o seu uso alterará a regulación do apetito e a sensación de plenitude neste caso chega moito máis tarde e máis lentamente.
Por certo, en produtos especializados para diabéticos, a fructosa úsase no canto do edulcorante e o seu uso descontrolado pode causar as consecuencias anteriores. Con diabetes tipo 2, normalmente é mellor non usar edulcorantes, porque poden interferir na perda de peso, que é extremadamente importante no tratamento.
Mito número 7. As dietas diabéticas poden causar hipoglucemia

Normalmente, tales efectos están previstos por unha dieta baixa en carbohidratos. En efecto, o uso de tal dieta pode provocar unha diminución do azucre no sangue, pero só se non se revisaron as dosas de drogas e insulina.
Polo tanto, calquera dieta, os seus principios, a lista de produtos e un menú de mostra debería acordarse co médico. A dosificación de drogas, a insulina depende directamente da nutrición. Polo tanto, a miúdo con diabetes mellitus tipo 2, os medicamentos son cancelados por completo, unha dieta baixa en carbohidratos é suficiente para controlar a enfermidade e manter os niveis normais de azucre no sangue. Con diabetes tipo 1, a dose de insulina redúcese varias veces. Só nestas condicións, non pode ter medo ao desenvolvemento da hipoglucemia.









A persoa que publicou este material, obviamente, non sabe case nada sobre a diabetes. E o que o escribiu claramente non é diabetólogo nin endocrinólogo. Hai algúns principios nutricionais para a diabetes. Pero cada paciente necesita escoller unha dieta individualmente, xa que cada persoa ten unha enfermidade diferente, e o transcurso do proceso tamén cambia co paso do tempo, polo que o axuste está en curso.O máis importante é saber o que é imposible e controlar regularmente o azucre. Digamos se o notorio pan, pasta e patacas están prohibidos, só podes determinar medindo o azucre no sangue despois de comer. Pero o mito principal poñería o mito de que o trigo mouro non aumenta o azucre no sangue tanto como as patacas. Persoalmente estiven máis dunha vez convencido de que sucede o contrario. En canto á prohibición completa do azucre: coñecín nun libro especializado que, con diabetes compensado, ás veces podes permitirte produtos con 5-10% de azucre, sempre que sexa razoable abordar o asunto. E finalmente non dixeron en absoluto cales son os principais inconvenientes e vantaxes da fructosa.
8 comentarios
A persoa que publicou este material, obviamente, non sabe case nada sobre a diabetes. E o que o escribiu claramente non é diabetólogo nin endocrinólogo. Hai algúns principios nutricionais para a diabetes. Pero cada paciente necesita escoller unha dieta individualmente, xa que cada persoa ten unha enfermidade diferente, e o transcurso do proceso tamén cambia co paso do tempo, polo que o axuste está en curso. O máis importante é saber o que é imposible e controlar regularmente o azucre. Digamos se o notorio pan, pasta e patacas están prohibidos, só podes determinar medindo o azucre no sangue despois de comer. Pero o mito principal poñería o mito de que o trigo mouro non aumenta o azucre no sangue tanto como as patacas. Persoalmente estiven máis dunha vez convencido de que sucede o contrario. En canto á prohibición completa do azucre: coñecín nun libro especializado que, con diabetes compensado, ás veces podes permitirte produtos con 5-10% de azucre, sempre que sexa razoable abordar o asunto. E finalmente non dixeron en absoluto cales son os principais inconvenientes e vantaxes da fructosa.
Irina, estou de acordo contigo no sentido de que a dieta debe ser seleccionada individualmente e sempre baixo o control do azucre no sangue. Por desgraza, os nutricionistas non sempre están presentes nas institucións médicas, pero un nutricionista e un endocrinólogo deben levar ao paciente nun só paquete. E, por suposto, é necesario desenvolver disciplina no paciente con diabetes. Eu, hai 3 meses, tiña un nivel de azucre de 9-12, agora é 5,2-5,8 Todo isto grazas ao traballo dun nutricionista + endocrinólogo comigo. Boas azucres para ti, Irina!
Zagifa,
Irina Tamén estou de acordo contigo. Tales autores nun disparo de canón non se poden permitir aos diabéticos.
Cando hai 11 anos o meu neto padecía diabete
todos estabamos aterrorizados. porque ninguén de nós atopamos unha enfermidade coma sempre, os pais están no traballo e, polo tanto, como pensionista traballado, tiven que deixar o traballo. Pero tivemos sorte dúas veces. En primeiro lugar, tivemos un gran endocrinólogo (moitos dos seus veráns), intelixente, competente e minucioso, sacudiu aos seus fillos coma o propio. En segundo lugar, ao mesmo tempo, un equipo de médicos de Suecia sobre diabetes infantil chegou á nosa cidade a través da liña "Médicos sen Fronteiras". Estiveron con nós a Escola de Diabéticos, incluíndo un endocrinólogo, un nutricionista e un pediatra e incluso un cociñeiro, durante seis días, nove pais e o noso endocrinólogo asistiron a clases sobre como tratar a un neno con diabetes. Como alimentar que alimentarse. e que facer se o azucre sobe ou cae: como usar insulina, como calcular unidades de pan. como cociñar alimentos. Despois desta escola, estabamos listos en todas as cuestións, pero sobre todo quedáronnos impactados polas palabras que dixo o endocrinólogo ao separarse. El díxonos: Chega o ano novo e lle darás ao neno un anaco de bolo ou caramelo. "Por suposto, aumentará o azucre, pero lle darás insulina e o azucre diminuirá. E se comes unha torta e non a darás, aumentará o azucre por resentimento que non poderás derrubar dentro dun mes "O neno está crecendo e necesita comer todo en pequenas doses. Azucre de remolacha, sêmola, arroz e mingau totalmente excluídos
pero se unha vez ao mes come un bollo doce ou unha cullerada de arroz, isto non é fatal. Nun principio, a norma de azucre no sangue era de 7,5-8,, 5. Agora ten xa 18 anos e a norma aumentou ata os 9-10. Todos os anos metérano no hospital para facer un exame completo. Grazas a Deus sen cambios e desviacións. Agora, se o azucre baixa a 7, comeza a tremer. Agora xa é un estudante de segundo ano.
Para aqueles que teñan preguntas sobre a diabetes, podo recomendar un libro chamado "O manual de diabéticos" de H. Astamirova e M. Akhmanov. O libro é estupendo. Dispoñible electrónicamente en Internet
Por que unha persoa ten fame
En diabetes tipo non dependente da insulina, a obesidade convértese nun verdadeiro desastre para os humanos. A cousa é que canto máis peso ten unha persoa, máis insulina no seu sangue (á que se está formando gradualmente a resistencia á insulina). Unha maior cantidade de insulina leva a que o tecido adiposo se queime menos activamente, incluso baixo estrés físico.
Ao mesmo tempo, unha elevada cantidade de insulina reduce excesivamente o azucre no sangue, o que provoca unha fame. E se o detras só con carbohidratos, o peso da persoa aumentará rapidamente e todos os intentos de perder peso serán inútiles.
Se o paciente ten dúas enfermidades: diabetes non dependente da insulina (tipo 2) e obesidade, normalizar o peso debería ser o mesmo obxectivo estratéxico que normalizar o nivel de glicemia. Se o paciente consegue perder uns quilogramos, aumenta a sensibilidade das células do corpo humano á hormona pancreática. Á súa vez, isto dá a oportunidade de gardar parte das células beta.
Os estudos demostran que se unha persoa ten o segundo tipo de diabetes e foi capaz de normalizar o seu peso, será moito máis doado para el manter os niveis normais de azucre e ao mesmo tempo facer con doses máis pequenas de comprimidos. E unha das formas de manter o peso do paciente é a través do xaxún. Por suposto, debe realizarse só baixo a supervisión dun médico experimentado.
Obsérvase unha grande sede en pacientes con diabetes tipo 1 e tipo 2. A principal razón para este doloroso síntoma da enfermidade é a micción aumentada, o que leva ao desenvolvemento de deshidratación grave. Isto á súa vez leva a un aumento da sequidade da pel e das mucosas.
Por falta de líquido no paciente, a saliva deixa de producirse case por completo, o que crea unha desagradable sensación de boca seca. Como consecuencia disto, un diabético pode secar e rachar os beizos, aumentar as hemorraxias e aparecer un revestimento branquecento na lingua.
Signos característicos
A principal característica da sede de diabetes é que non pode ser apagada por moito tempo. Despois de beber un vaso de auga, o paciente recibe só alivio temporal e logo unha vez máis sedento. Polo tanto, os pacientes con diabetes beben unha cantidade naturalmente grande de fluído - ata 10 litros por día.
A sede maniféstase especialmente en pacientes con diabetes mellitus tipo 1, nos que o paciente perde unha enorme cantidade de líquido e sofre moito a deshidratación. Na diabetes tipo 2, a sede e a poliuria poden ser menos intensas, pero a medida que a enfermidade progresa, a sede aumenta notablemente.
Unha forte sede de diabetes vén acompañada de moitos signos característicos. Coñecelos, unha persoa poderá sospeitar dun tempo elevado de azucre no sangue e recorrer a un endocrinólogo para obter axuda. Entre eles, hai que destacar os seguintes síntomas:
- Boca seca. Ao mesmo tempo, poden producirse feridas dolorosas na cavidade oral do paciente, inchazo e sangrado das enxivas, a sensibilidade das papilas gustativas a diminuír, os beizos a secar e racharse e as convulsións poden aparecer nas esquinas da boca. A boca seca na diabetes aumenta cun aumento do azucre no sangue
- A pel seca. A pel é moi escamosa, aparece fisuras, erupcións cutáneas e lesións pustulares. O paciente experimenta picazón grave e frecuentemente peina a pel. Neste caso, os cálculos tenden a inflamarse e provocar a aparición de dermatite,
- Hipertensión Debido ao consumo de grandes cantidades de fluído e á capacidade de glicosa para atraer auga en pacientes con diabetes, a presión arterial pode aumentar significativamente. Por iso, unha das complicacións comúns da diabetes é o ictus,
- Síndrome dos ollos secos. Por falta de líquido lacrimal, o paciente pode padecer sequedad e dor nos ollos. A hidratación inadecuada pode causar inflamación das pálpebras e incluso a córnea do ollo,
- Desequilibrio de electrólitos. Xunto coa urina, unha cantidade maior de potasio é excretada do corpo, o que xoga un papel crucial no traballo do sistema cardiovascular. A falta de potasio leva a un aumento da presión arterial e ao desenvolvemento de hipertensión.
A deshidratación crónica debilita gradualmente o corpo do paciente, debido a que padece forza e somnolencia. Déuselle con dificultade calquera esforzo físico incluso leve, como subir escaleiras ou limpar a casa. Axiña se cansa, e a recuperación leva moito tempo.
Ademais, a sed constante interfire co descanso normal, incluso pola noite. A miúdo un diabético esperta por ganas de beber e despois de beber auga, sente un malestar grave por unha vexiga ateigada. Este círculo vicioso converte o sono dunha noite nun auténtico pesadelo.
Pola mañá, o paciente non se sente descansado, o que aumenta aínda máis a sensación de fatiga crónica por deshidratación. Isto afecta o seu estado emocional, convertendo ao paciente nunha persoa irritable e sombría.
Debido á caída da capacidade de traballo, as súas calidades profesionais tamén o padecen. Un paciente diabético deixa de facerse cos seus deberes e adoita cometer erros.
Isto provoca un estrés constante e a falta de descanso normal impide que se relaxe e distraia os problemas.
Síntomas de hipoglucemia e resposta
Tendo en conta os principais signos do inicio dunha diminución da glicosa no corpo, débese sinalar:
- tremor das extremidades superiores e inferiores,
- suor
- fame
- "Néboa" ante os ollos,
- latido do corazón
- dor de cabeza
- formigueo de beizos.
É debido á alta probabilidade de desenvolver tales síntomas que debería ter un glucómetro portátil contigo, o que permitirá medir de inmediato a cantidade de glicosa no sangue e tomar as medidas oportunas.
As pastillas de glucosa (4-5 pezas), un vaso de leite, un vaso de té negro doce, un puñado de pasas, un par de doces non diabéticos, medio vaso de zume de froita doce ou limonada axudarán a afrontar unha pinga de azucre. Ademais, pode disolver simplemente unha cucharadita de azucre granulado.
Nos casos en que a hipoglucemia foi o resultado dunha inxección de exposición prolongada á insulina, ademais, será bo empregar 1-2 unidades de pan (XE) de hidratos de carbono facilmente dixeribles, por exemplo, un anaco de pan branco, algunhas culleres de sopa de porridge. O que é unha unidade de pan descríbese en detalle no noso sitio web.
Aqueles diabéticos que non son obesos pero que reciben medicamentos poden pagar un máximo de 30 g de hidratos de carbono facilmente digeribles, as receitas para estes alimentos son comúns, polo que non hai problema en conseguilas. Isto só é posible con un coidadoso control regular de niveis de glicosa.
Que eficacia é este tratamento?
Dado que os pacientes adoitan preguntar aos médicos se é posible axexar a diabetes tipo 2, paga a pena falar máis sobre isto, porque o xaxún con diabetes tipo 2 é útil varias veces ao ano para controlar a cantidade de glicosa no sangue dunha persoa. Pero paga a pena mencionar de inmediato que usar este método de tratamento sen consultar a un médico pode ser perigoso para a saúde.
Non todos os médicos consideran que a fame é unha boa solución para manter a súa saúde, pero tamén hai médicos que están seguros de que rexeitar a comida durante un tempo axuda a manter o nivel de azucre en bo estado.
Unha folga de fame non só axuda a normalizar a cantidade de azucre no corpo, senón que tamén permite reducir rapidamente o peso corporal, e isto é simplemente necesario se o paciente con diabetes tamén ten obesidade.

Nas persoas diagnosticadas de diabetes, a sede está directamente relacionada co azucre no sangue. Polo tanto, a sede de diabetes é tratada dun só xeito - ao diminuír a concentración de glicosa no corpo. En pacientes con diabetes ben compensado, a sede maniféstase en moi pouca medida e aumenta só en casos raros.
A base para o tratamento da diabetes tipo 1 é a inxección de preparados de insulina. Para os pacientes con esta forma da enfermidade, é moi importante escoller a dosificación adecuada, o que baixará o azucre no sangue a un nivel normal, pero non provocará o desenvolvemento de hipoglucemia.
Para os diabéticos con enfermidades tipo 2, as inxeccións de insulina son unha medida extrema. Con diabetes non dependente da insulina, é moito máis importante seguir unha dieta terapéutica especial que exclúa todos os alimentos cun alto índice glicémico. Estes inclúen todos os alimentos ricos en hidratos de carbono, concretamente doces, produtos de fariña, cereais, froitas doces e algúns vexetais.
A diabetes tipo 2 está asociada a unha cantidade insuficiente de hormona insulina no sangue. A insulina é unha sustancia que transporta azucre (produto da descomposición de hidratos de carbono) ás células, e transfire as moléculas de azucre polas paredes dos vasos sanguíneos.
Con falta de insulina, fórmase unha cantidade maior de azucre no sangue, que destrúe os vasos sanguíneos, crea condicións para enfermidades cardiovasculares, ataques cardíacos e golpes.
Que esperar durante o procedemento de negativa da diabetes?
Segundo os endocrinólogos e científicos, hai unha boa situación a favor de rexeitar a comida. Non obstante, nótase de inmediato que na diabetes, o xaxún diario non produce o máximo efecto. E incluso despois de 72 horas, o resultado será insignificante. Por iso, recoméndase soportar a fame moderada e prolongada na diabetes.
Cabe dicir que este consumo é obrigatorio neste período. Polo tanto, polo menos 2 ... 3 litros por día, beba. A primeira vez que o xaxún con diabetes realízase nun hospital. Aquí, baixo a supervisión de médicos profesionais - nutricionistas, endocrinólogos, desenvólvese un sistema de limpeza corporal. Isto é unha obriga para os diagnosticados de diabetes tipo 2.
A fame de diabetes en tales situacións vólvese incontrolable. O resultado dunha folga de fame é unha crise hipoglucémica. Na maioría dos casos ocorre o 4º ... 6º día. Neste caso, o mal alento desaparece por completo. Noutras palabras, segundo os médicos convencen, comezou a producirse o establecemento dun nivel óptimo de cetonas no sangue.
Por suposto, a glicosa normalízase. Cando xaxamos con diabetes, todos os procesos metabólicos comezan a funcionar correctamente. E a falta de carga no páncreas, o fígado leva á desaparición de signos da enfermidade.
Os endocrinólogos aconsellan non asumir riscos e centrarse nun tratamento de 10 días con fame. Durante este tempo, hai unha mellora do estado xeral do corpo.
Dieta para diabete
En primeiro lugar, gustaríame chamar a atención sobre os principios sobre os que se debe basear a dieta para diabéticos. É necesario comer de tal xeito que as necesidades enerxéticas do corpo sexan satisfeitas; estamos a falar de usar polo menos 2000 kcal para persoas cun grao medio de actividade.

Ademais, é moi recomendable asegurar unha inxestión equilibrada de compoñentes vitamínicos e elementos adicionais.
Tamén é necesario dividir a inxestión de alimentos en cinco a seis comidas ao día. É igualmente importante que a nutrición estea dirixida a reducir o peso corporal, moi importante para a diabetes tipo 2.
Ademais, gustaríame observar que a dieta dun diabético debe conter carbohidratos absorbidos lentamente, é dicir, almidón, fibra e pectinas. Atópanse en alimentos como legumes, cereais e vexetais de folla.
Estes son os principios básicos da dieta, que son moi recomendables para a diabetes de calquera tipo.É igualmente importante prestar atención aos alimentos prohibidos na diabetes e por que é imposible ou indesexábel comelos.
Será o máis correcto rexeitar certos tipos de temperado, concretamente o uso de maionesa, mostaza ou pementa negra. O tabú absoluto debe considerarse o uso de calquera tipo de azucre, xa sexa unha variedade branca ou marrón. Non se poden empregar en ningunha, nin sequera cantidade mínima, porque de inmediato notarase un aumento dos niveis de azucre no sangue.
Ademais, non pode comer certos tipos de cereais en diabetes, trátase de sêmola, arroz e millo, porque se caracterizan pola capacidade de aumentar o nivel de azucre. Ademais, teñen un alto índice glicémico, que tamén é prexudicial para cada un dos diabéticos.
Recoméndase encarecidamente que deixes de beber bebidas carbonatadas, porque inclúen moitos azucres e tamén afectan negativamente o estado dos dentes e do sistema dixestivo.
Comentarios sobre o xaxún da diabetes
Alexey, 33 anos, Kirov
Dende hai varios anos, estou loitando coa diabetes adquirida, que me atormenta constantemente, ademais de ter que limitar a miña dieta e beber pastillas constantemente, comecei a notar un aumento de peso constante nos últimos cinco anos.
Foi polo exceso de peso que decidín seguir nesta dieta estrita, na que só se permite auga potable. Ao quinto día de rexeitar a comida, comecei a notar o terrible cheiro de acetona da miña boca, o médico asistente dixo que debería ser así, estiven fame durante unha semana, xa que xa era difícil vivir sen comida.
Durante a fame, case non aumentou o azucre, estabas xirando e dor de cabeza constantemente, volvíame máis irritable, pero perdín os cinco quilogramos adicionais.
Quizais fixen unha dieta equivocada, pero a min resultoume moi dura, a sensación de fame non deixou ata o final, e rexeitei a comida durante dez días enteiros. Os últimos catro días foron os máis difíciles, xa que a debilidade era insoportable, por este motivo non puiden ir traballar.
Xa non vou realizar tales experimentos a min mesmo, aínda que o azucre era normal e o meu peso diminuíu lixeiramente, pero mellor usar medicamentos probados e non facerme dano ao xaxún.