Tipos de placas ateroscleróticas e aterosclerose: clasificación da enfermidade
Clasificación clínica da aterosclerose
outros trastornos vasomotor
trastornos constitucionais e hereditarios do metabolismo dos lípidos
enfermidades endocrinas (diabetes, hipotiroidismo, insuficiencia xenital)
aterosclerose coronaria
aterosclerose da aorta e as súas ramas
arteriosclerose cerebral
aterosclerose da arteria renal
aterosclerose das arterias mesentéricas
Aterosclerose arterial periférica
ІІІ. Períodos de desenvolvemento:
b) aterosclerose cun curso latente
período de manifestacións clínicas
Etapa I - isquémica
II estadio: necrótico (trombonecrótico)
ІІІ etapa - fibrosa
ІV. Fases de desenvolvemento
fase de progresión (activa)
fase de estabilización (inactiva)
fase de regresión (remisión)
Características dos cambios ateroscleróticos máis comúns
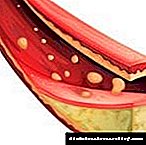 O desenvolvemento de cambios ateroscleróticos nos vasos do corazón caracterízase por un longo período latente. Pódese pasar máis dun ano dende a aparición das primeiras manchas de graxa na superficie da íntima vascular ata a formación de placas de colesterol completas.
O desenvolvemento de cambios ateroscleróticos nos vasos do corazón caracterízase por un longo período latente. Pódese pasar máis dun ano dende a aparición das primeiras manchas de graxa na superficie da íntima vascular ata a formación de placas de colesterol completas.
Na maioría das veces, os síntomas característicos aparecen no momento en que os depósitos de colesterol que forman perturban significativamente o subministro de sangue do miocardio. Durante este período obsérvase o desenvolvemento de tal complicación como a isquemia cardíaca.
Este tipo de enfermidade vai acompañada da aparición de ataques de angina pectoral e arritmia, ademais, hai inchazo das extremidades inferiores.
A progresión da enfermidade leva á insuficiencia da función do ventrículo esquerdo, obsérvase un aumento do peso corporal. A complicación máis perigosa desta forma da enfermidade é o infarto de miocardio.
A forma cerebral da enfermidade caracterízase pola presenza de tres etapas no seu desenvolvemento:
- O primeiro é inicial, caracterizado pola aparición de trastornos funcionais.
- A segunda caracterízase por que as anormalidades morfolóxicas se unen ás funcionais e as manifestacións do proceso son máis persistentes.
- O terceiro - o último maniféstase pola presenza de ataques isquémicos frecuentes, que levan á necrosis das rexións cerebrais e á perda de determinadas funcións por parte dunha persoa.
Os principais signos son a inestabilidade emocional, unha diminución das funcións de memoria e unha diminución das capacidades intelectuais. Con máis progresión, aparecen parásise e parálise.
A aterosclerose obrigatoria das extremidades inferiores caracterízase pola formación de depósitos de colesterol na superficie interna das arterias que fornecen sangue aos tecidos das extremidades inferiores.
O principal factor desencadeante é a diabetes e as varices. Neste tipo de enfermidades, na arteria da cadeira prodúcense depósitos de LDL e VLDL.
A progresión da enfermidade provoca a aparición de síntomas como adormecemento e calafríos nas extremidades e, posteriormente, claudicación intermitente.
A aterosclerose obliterana leva a un cambio na cor natural dos pés e o cesamento do crecemento do pelo na extremidade afectada. A última etapa caracterízase pola aparición de necrose tisular. O que leva á gangrena.
Cando se forman depósitos de colesterol na aorta, pode ocorrer o aneurisma, que se rompe, leva á morte.
A aterosclerose multifocal é unha lesión xeralizada de vasos arteriales. Esta enfermidade caracterízase porque capta case todos os vasos que transportan sangue arterial no corpo.
Esta variedade non presenta síntomas evidentes, o que a converte nun dos máis perigosos e difíciles de diagnosticar.
Co paso do tempo, nas etapas posteriores, aparecen signos de dano nas arterias coronarias, cerebrais e sistemas vasculares das pernas.
Clasificación segundo o grao de desenvolvemento da placa
 O especialista soviético no campo da cardioloxía A. L. Myasnikov propuxo unha clasificación da patoloxía dependendo dos procesos que se producen nos vasos.
O especialista soviético no campo da cardioloxía A. L. Myasnikov propuxo unha clasificación da patoloxía dependendo dos procesos que se producen nos vasos.
A clasificación das placas ateroscleróticas está baseada na división da enfermidade en tipos e etapas propostas por Myasnikov.
Hai varios tipos de placas ateroscleróticas que se forman nas paredes do sistema vascular do corpo humano.
Distínguense tres etapas na formación de placas.
Na primeira etapa, a formación de selos de colesterol nas arterias. Esta etapa caracterízase por unha lenta progresión. Non hai unha sintomatoloxía característica nesta fase da enfermidade, e a detección da enfermidade é moi difícil.
Na segunda etapa, prodúcese un lento aumento da área e do volume de compactación da graxa. A compactación en expansión leva a un solapamento parcial do lumen, o que provoca a aparición de signos característicos. Esta etapa da formación de depósitos de colesterol é diagnosticada realizando diagnósticos de hardware.
Na terceira etapa de formación, os depósitos de colesterol adquiren dimensións volumétricas e manteñen unha estrutura suave. Nesta fase aumenta o risco de rotura da placa do endotelio ou obstrución do buque. O que desencadea o desenvolvemento dun ataque cardíaco. AVC e outros trastornos no sistema cardiovascular.
A última etapa da formación de placas caracterízase pola aparición de todo o espectro de síntomas característicos da enfermidade.
Distínguense 3 tipos de placas pola súa estrutura e densidade.
Placas ateroscleróticas de baixa estabilidade. A acumulación de colesterol forma unha estrutura homoxénea que non difire do fluxo sanguíneo. Esta forma de placa é a máis desfavorable. Caracterízase por un rápido crecemento, e o seu crecemento vai acompañado de signos de insuficiencia coronaria. Na maioría das veces, tales placas son detectadas só nos estadios tardíos da enfermidade.
Placas de estabilidade media. Estas formacións teñen unha estrutura solta e están cubertas cunha membrana fibrosa, que ten unha alta tendencia á ruptura. Co crecemento desta formación, fórmase un coágulo de sangue, que ten unha alta probabilidade de separación e transporte a través do sistema circulatorio. As placas deste tipo son facilmente diagnosticables e tratables.
As placas de alta estabilidade están compostas por fibras de coláxeno e teñen alta elasticidade. Esta formación caracterízase por un crecemento lento con calcinación simultánea. Esta estrutura dificulta o proceso de diagnóstico para avaliar a estenosis do lumen.
Ademais disto, os depósitos divídense en homoxéneos e heteroxéneos. Dependendo do tipo de placa, a elección do método da terapia depende.
No vídeo neste artigo ofrécese unha breve información sobre a aterosclerose.
Angioloxía clínica
- enfermidades de arterias e veas de natureza inflamatoria e non inflamatoria, etioloxía e patoxénese, trazos clínicos e diagnóstico, tratamento e prevención de enfermidades vasculares.
Aterosclerose - unha enfermidade común caracterizada por unha lesión específica das arterias de tipo elástico e músculo-elástico en forma de crecemento focal na súa parede de tecido conectivo en combinación con infiltración de lípidos da membrana interna. En conexión cos engrosamentos resultantes, as paredes das arterias fanse máis densas, os seus lumes estreitan e os coágulos de sangue adoitan formarse. o que á súa vez leva a trastornos circulatorios xerais de órganos ou (e). A maioría das persoas maiores están enfermas, o curso adoita ser grave, adoitan observarse casos de discapacidade e morte de pacientes. Dependendo do grao de aterosclerose e a súa localización no sistema vascular, obsérvanse certas manifestacións clínicas, algunhas das cales distínguense en síndromes e incluso formas nosolóxicas (enfermidades coronarias, aterosclerose da aorta, vasos cerebrais, arterias mesentéricas, etc.).
A etioloxía e a patoxénese da aterosclerose son complexas e aínda mal entendidas.
Descríbense máis de 30 factores de risco de aterosclerose. Particularmente desfavorable é a combinación de factores de risco como a herdanza cargada, a tensión do sistema nervioso, a hipertensión arterial, a hipercolesterolemia, a mala alimentación e a hipokinesia. Non obstante, non hai probas convincentes de que cada un destes factores "etiolóxicos" leva individualmente ao desenvolvemento da aterosclerose. Máis ben, son factores de risco que contribúen á progresión ou manifestación clínica da aterosclerose. Entre os conceptos da orixe da aterosclerose, a teoría da infiltración do colesterol, máis recentemente recoñecida, baseouse nos datos de estudos experimentais de N. N. Anichkov e S. S. Khalatov (1912), sobre os seus traballos posteriores, así como os traballos de A. L. Myasnikov. Segundo a teoría da infiltración de J. Page (1954), coa aterosclerose, a penetración de lipoproteínas a través da parede vascular é prexudicada, retéñense na membrana interna coa posterior liberación de lípidos, principalmente colesterol. A razón disto son: 1) un cambio na composición do sangue (hipercolesterolemia). un aumento no número de certas lipoproteínas, 2) unha violación da permeabilidade da propia parede arterial. Os datos da literatura (D. S. Fredrickson et al. 1967) indican que o metabolismo dos lípidos xoga un papel fundamental na orixe da aterosclerose. Os autores propuxeron unha clasificación da hiperlipoproteinemia e mostraron a importancia dos seus tipos individuais no desenvolvemento da aterosclerose. A clasificación da hiperlipoproteinemia baséase en cambios en cinco indicadores da composición lipídica do plasma e do soro sanguíneo: o contido de chilomicronos, colesterol, triglicéridos, beta-lipoproteínas (lipoproteínas de baixa densidade - LDL), lipoproteínas pre-beta (lipoproteínas de moi baixa densidade - VLDL). Neste caso, identificáronse cinco tipos de hiperlipoproteinemia - HFL (A. N. Klimov, 1978, D. S. Fredrick-son, 1969). No desenvolvemento da aterosclerose, a presenza de tipos de HFL principalmente II e IV ten unha importancia primaria, moito menos veces - tipos III e aínda menos frecuentes - V.
Os máis ateróxenos son LDL e VLDL. Na patoxénese da aterosclerose atribúeselle importancia á relación de lipoproteínas arogénicas (LDL e VLDL) e lipoproteínas alfa antiateróxenas ou lipoproteínas de alta densidade (HDL). Así, estamos a falar da importancia na patoxénese da aterosclerose non tanto da hiperlipoproteinemia como da dislipoproteinemia, é dicir, do desequilibrio entre os lípidos ateróxenos e antiateróxenos. Ademais dos cambios cuantitativos e cualitativos nos lípidos plasmáticos, un papel importante no desenvolvemento da aterosclerose xoga un polimorfismo preexistente das propiedades das células endoteliais e intimais da parede do vaso (E.I. Chazov, 1982).
Nos últimos anos volveuse discutir activamente a teoría trombogénica da orixe da aterosclerose. Nela dáselle un lugar especial á relación das plaquetas e a parede vascular, a saber: o desequilibrio entre a formación de tromboxano plaquetario, que provoca a agregación de placas e a entrega de prostaciclina - prostoglandina da parede vascular con efecto vasodilatador e antiplaquetario.
Distínguense macroscópicamente os seguintes tipos de cambios ateroscleróticos: 1) tiras e manchas de graxa, zonas de cor amarela pálida que non soben por encima da superficie e que conteñen lípidos, 2) placas fibrosas - branquecinas, ás veces como de aparencia pera ou lixeiramente xelatinosa, subindo por encima da superficie do íntimo, a miúdo fusionándose entre si, 3) placas fibrosas con ulceraciones, hemorraxias e aplicación de masas trombóticas, 4) calcificación ou aquerocalcinose - ás veces a deposición dunha gran cantidade de sales de calcio en placas fibrosas. Estes cambios poden existir ao mesmo tempo, dándolle á imaxe da lesión unha maior diversidade e variabilidade. A aterosclerose afecta de forma selectiva a vasos individuais en maior medida, o que leva á formación de certas síndromes e enfermidades clínicas. Entón, a aorta (especialmente a súa parte abdominal), as arterias coronarias, os vasos cerebrais e as arterias renales son afectadas principalmente. No noso país, a clasificación da aterosclerose proposta por A. L. Myasnikov (1955, 1960) é xeralmente aceptada. Segundo esta clasificación distínguense dous períodos do curso da aterosclerose. No primeiro período da enfermidade (preclínica), non hai cambios nos órganos, non obstante, xa se observan trastornos do metabolismo lipídico, aumento da permeabilidade vascular, así como un cambio no curso dos procesos neurovasculares, que se manifestan por espasmos arteriales xerais e rexionais. O segundo período é o período de manifestacións clínicas, que se divide en tres etapas: I - isquémica, caracterizada por isquemia periódica de varios órganos vitais, II - trombonecótica, na que se producen cambios dexenerativos-necróticos nos órganos como resultado da trombose dos vasos sanguíneos, III - fibroso, ou cirrótico, co desenvolvemento nos vasos e órganos do tecido conectivo e posterior violación grave da función do órgano. A clasificación anterior distínguese por unha secuencia de descricións de períodos e fases. Non obstante, na práctica tal secuencia non sempre se observa. Así, coa enfermidade coronaria, a fase trombonecrótica ocorre a miúdo despois do fibrótico (infarto de miocardio no fondo de aterosclerose e fibrosis aórtica, arterias coronarias do corazón, cardiosclerose aterosclerótica). Obviamente, as etapas descritas caracterizan o grao de dano dos órganos asociado á aterosclerose máis que o estadio de desenvolvemento da aterosclerose como enfermidade xeral, que foi o propio A. L. Myasnikov. A. M. Wiechert et al. (1975) cren que os períodos do curso da enfermidade deben considerarse en orde da posibilidade e fiabilidade do recoñecemento da aterosclerose. Os autores identificaron os seguintes períodos:
2. O período clínico latente cando os cambios nas propiedades físicas das arterias ou a súa función hemodinámica só se detectan mediante métodos instrumentais: a velocidade de propagación dunha onda de pulso, a reovasografía, a angiografía, etc. Non hai outros signos clínicos. A fiabilidade da conexión entre a lesión vascular detectada e a aterosclerose aumenta coa detección simultánea de trastornos do metabolismo lipídico.
3. O período de manifestacións clínicas non específicas, caracterizado por síntomas de trastornos isquémicos transitorios nos órganos (etapa isquémica de aterosclerose segundo A. L. Myasnikov), como en hipertensión ou angioneurose (isto ten en conta no diagnóstico diferencial). Estes síntomas combínanse con métodos instrumentais detectables de signos de lesións vasculares ateroscleróticas ou con cambios persistentes no metabolismo dos lípidos. Xa durante este período, son posibles ataques cardíacos nos órganos e esclerose focal (estadio fibroso segundo A. L. Myasnikov), que tampouco son estrictamente específicos para aterosclerose (obsérvanse en caso de hipertensión arterial maligna, eritremia, vasculite), sen embargo, a miúdo obsérvanse en aterosclerose. 4. O período de oclusión arterial crónica, acompañado de trastornos isquémicos nas áreas de dano vascular cunha certa carga física xeral dos órganos correspondentes: a angina pectorais (ou os seus equivalentes) con aterosclerose coronaria, alternando a cordeira con oclusión vascular das extremidades, sapo abdominal con danos nas arterias mesentéricas, etc. Durante este período, a miúdo detéctanse cambios fibróticos nos órganos e o diagnóstico de aterosclerose non é especialmente difícil, xa que existe un diferencial aterosclerose Vat e vasculite é moito menos común.
Dependendo da situación da aterosclerose (nas arterias do corazón, aorta, arterias mesentéricas e periféricas, arterias dos riles, cerebro, pulmóns), cada un dos períodos anteriores caracterízase por diferentes manifestacións clínicas.
Como clasificar a aterosclerose vascular por etapas e formas de desenvolvemento?
A aterosclerose é unha enfermidade común na que se acumulan depósitos nas arterias e na formación de placas de colesterol. A clasificación da aterosclerose permite ver as características da manifestación da enfermidade, o grao e a ubicación da lesión.
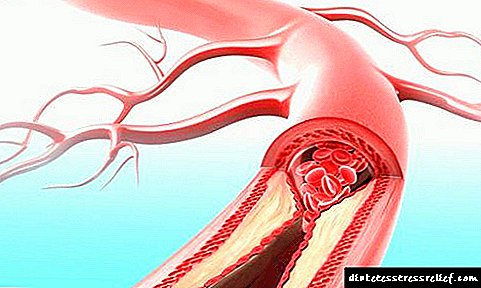
Esta é unha das enfermidades máis comúns que afecta non só ás persoas maiores, senón tamén á xeración máis nova. A expansión do tecido conectivo e a formación de placas de colesterol levan a superposición do lumen dos vasos sanguíneos e interrupcións na circulación sanguínea. Por iso, a aterosclerose é unha das principais causas de morte, por diante das consecuencias de enfermidades infecciosas e oncolóxicas.
Causas da enfermidade
A principal razón para o desenvolvemento da aterosclerose é hereditaria, que se manifesta debido a factores de risco herdados. Estes non inclúen o uso de drogas hormonais, malos hábitos, etc.
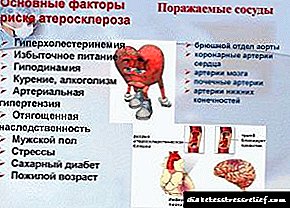 Factores que poden causar enfermidade vascular 4 graos:
Factores que poden causar enfermidade vascular 4 graos:
- diabetes mellitus
- alteracións hormonais
- hipertensión ou hipotensión,
- enfermidades cardiovasculares, a presenza de accidentes cerebrovasculares nos familiares,
- cambios relacionados coa idade.
Non obstante, hai causas da enfermidade que dependen do estilo de vida dunha persoa. Isto pode ser a presenza de malos hábitos, unha tendencia a comer en exceso e comer comida gorda e lixo, que como resultado leva á aparición de exceso de peso, obesidade, tomar anticonceptivos orais ou falta de actividade física, un estilo de vida sedentario.
Grao de derrota
Dependendo do estadio de desenvolvemento da enfermidade, distínguense os seguintes graos de aterosclerose:
 Con aterosclerose, os procesos patolóxicos afectan só ás paredes das arterias, o que acaba coa súa destrución gradual.
Con aterosclerose, os procesos patolóxicos afectan só ás paredes das arterias, o que acaba coa súa destrución gradual.A etapa inicial da aterosclerose vascular é a formación de manchas lipídicas. Isto ocorre como resultado da saturación das paredes das arterias con moléculas de graxa, mentres que se asentan só en áreas limitadas. Nestes lugares de localización aparecen tiras amareladas que están situadas ao longo de toda a lonxitude da arteria enferma.
A peculiaridade da primeira forma é a ausencia de síntomas obvios, manifestacións de calquera trastorno específico que poida axudar a determinar a presenza dun problema e a tempo para evitar mal funcionamentos na circulación sanguínea polas arterias.
A formación de manchas de lípidos pódese acelerar como resultado de factores como problemas con quilos adicionais, presión alta e diabetes.
 A segunda etapa, que se define como a fase da liposclerose, caracterízase polo desenvolvemento da inflamación das manchas lipídicas. Estes procesos levan a que as membranas das células do sistema inmune comecen a sufrir danos.
A segunda etapa, que se define como a fase da liposclerose, caracterízase polo desenvolvemento da inflamación das manchas lipídicas. Estes procesos levan a que as membranas das células do sistema inmune comecen a sufrir danos.
Os procesos inflamatorios prolongados provocan a descomposición simultánea de graxas depositadas na parede arterial e a expansión do tecido conectivo na mesma. Isto remata coa aparición de placa fibrosa, que é un momento distintivo deste período.
O estreitamento do lumen do vaso e a violación da circulación sanguínea prodúcese debido á posición elevada da placa en relación á superficie da arteria afectada.
A etapa final no desenvolvemento da enfermidade vascular é a aparición de complicacións directamente relacionadas coa formación de placas fibrosas.
Xa desde o 3º grao, os síntomas da enfermidade comezan a manifestarse. Esta etapa de aterosclerose está determinada pola aquerocalcinose. Avanzan os procesos de deformación da placa, o que leva a compactar e depositar sales de calcio neles.
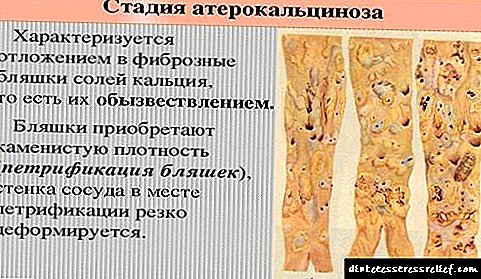
As placas ateroscleróticas poden manifestarse de diferentes formas: ou están paradas no lugar ou crecen gradualmente, debido a que continuarán os procesos de deformación do lumen do buque afectado e o seu estreitamento. Á súa vez, isto leva a que os cambios no subministro de sangue do órgano que recibe nutrientes da arteria afectada comezan a adquirir unha forma crónica progresiva.
A probabilidade de oclusión, é dicir, o bloqueo, que debido a un coágulo sanguíneo ou no proceso de descomposición da placa, bloquea completamente o lumen do vaso. Os procesos rematan coa derrota do subministro de sangue ao órgano ou á extremidade, o que resulta nun ataque cardíaco ou gangrena.
Problemas nas pernas
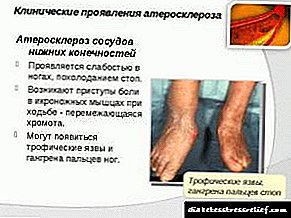 Existen este tipo de aterosclerose das extremidades inferiores:
Existen este tipo de aterosclerose das extremidades inferiores:
- A enfermidade maniféstase só despois dun esforzo físico pesado. Os primeiros síntomas son sensación de entumecimiento, formigueo, frialdade nas pernas e fatiga. Hai casos de hiperhidrose.
- Esta forma da enfermidade afecta aos síntomas do tipo 1, aos que se une a claudicación intermitente, o que indica un suministro de sangue insuficiente ás extremidades inferiores durante as cargas funcionais.
- Para o grao 3, unha característica é a aparición de dores que se fan permanentes. Incluso en estado tranquilo, durante o sono, o paciente sente molestias nas pernas.
- Hai defectos ulcerativos, signos de gangrena. A dor é tan significativa que o paciente ten que usar analxésicos fortes.
Os problemas vasculares pódense identificar mediante a clasificación da aterosclerose das extremidades inferiores A. Pokrovski. Polo tanto, a etapa inicial vén determinada polo feito de que unha persoa pode camiñar facilmente e sen dor dunha distancia de 1 km.
A 2 graos, a claudicación intermitente comeza a molestar despois de 0,2 km ou menos. No estadio 3, a distancia diminúe a 25 m, e no estadio final, a dor constrúe constantemente.
Tipos de placas ateroscleróticas e aterosclerose: clasificación da enfermidade
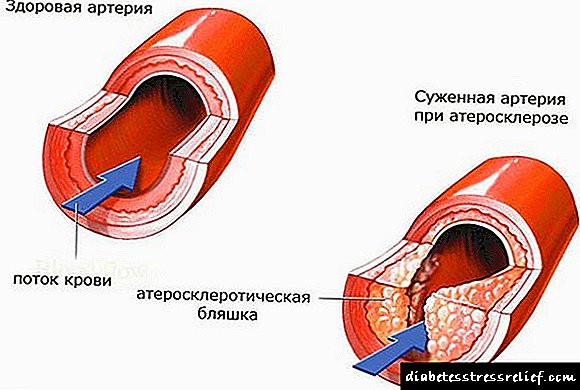
A aterosclerose é un trastorno patolóxico, acompañado pola formación de depósitos de colesterol na superficie interna das paredes dos vasos arteriais do sistema circulatorio. No proceso de progresión prodúcese a proliferación de tecido conectivo e a formación de placas ateroscleróticas.
Como resultado do proceso patolóxico, o lumen dos vasos se solapa, o que leva a un subministro de sangue deteriorado para tecidos e órganos. O resultado de tal violación é a aparición de fame de células, tanto de osíxeno como de fame por falta de nutrientes.
Esta enfermidade, segundo as estatísticas médicas dispoñibles, é unha das enfermidades máis comúns. En termos de mortalidade e desenvolvemento da discapacidade, esta enfermidade é líder entre outras enfermidades.
No mundo moderno, a enfermidade deixou de ser unha afección que afectaba ao corpo dos anciáns, a enfermidade comezou a afectar incluso aos organismos da xente nova e de mediana idade.
Os principais tipos de aterosclerose
A aterosclerose é unha enfermidade vascular acompañada dunha acumulación de depósitos de lípidos nas paredes, proliferación de tecido conectivo e formación de placas de colesterol. Como resultado, o lumen dos vasos está bloqueado, o sangue non pode circular normalmente.
Esta enfermidade é unha das máis comúns, a maior parte da poboación dos países desenvolvidos está exposta a ela. En termos de mortalidade e discapacidade, a aterosclerose está por diante de calquera outra enfermidade, incluído o cancro e enfermidades infecciosas.
Unha característica tamén é que a aterosclerose non é unha enfermidade exclusivamente dos anciáns. Hoxe, hai unha tendencia constante a "rexuvenecer" a patoloxía.
- Toda a información do sitio só ten carácter orientativo e NON é unha guía de acción.
- Podes definir a DIAGNÓSTICO EXACTA Só un DOCTOR!
- Pedímoslle amabilidade que non se medicase, pero rexístrate a un especialista!
- Saúde para vostede e os seus seres queridos!
A aterosclerose refírese a enfermidades, o estudo das causas e métodos eficaces de tratamento das que se realiza especialmente intensamente. Non obstante, aínda non é posible establecer completamente a súa etioloxía.
Máis de 30 factores de risco poden desencadear o desenvolvemento da patoloxía. Ademais, os factores poden estar predispostos ao desenvolvemento da enfermidade e causala directamente.
Os factores predispoñentes inclúen:
- a predisposición xenética, así como a constitución,
- malos hábitos, especialmente fumar,
- sobrepeso
- unha ampla gama de enfermidades (diabetes, gota, enfermidades de natureza infecciosa, hipotiroidismo, enfermidade de cálculos biliares, nefrosis, así como outras enfermidades asociadas ao colesterol alto).
A presenza destes factores non é suficiente para o desenvolvemento da aterosclerose, aínda que poden aumentar significativamente as súas manifestacións.
Segundo a teoría neurolabólica de Myasnikov, os factores que causan a enfermidade divídense en:
Hai outra clasificación que divide os factores en:
Estudouse a influencia da nutrición no desenvolvemento da aterosclerose realizando experimentos con coellos e cans. En condicións naturais, estes animais non desenvolven unha enfermidade.
Durante o estudo, os animais recibiron alimentos con alto colesterol. Como resultado obtivéronse datos que indican un exceso significativo da norma de colesterol no sangue (despois duns meses, os indicadores iniciais superaron o 400%).
Unha autopsia mostrou signos de lipoidosis (3-4 meses despois do inicio do experimento) e, a continuación, a presenza de placas ateroscleróticas. Así, empiricamente, confirmouse a relación entre a dieta e o desenvolvemento da aterosclerose.

Non obstante, mesmo con estes datos, hai puntos pendentes. Por exemplo, en iguais condicións en animais (unha idade, peso, dose recibida de colesterol), xurdiron diferentes reaccións do corpo.
Para algúns, observouse a estabilización do proceso e a cesación do nivel de colesterol, para algúns este indicador incluso diminuíu. Ao redor do 10% dos animais non responderon ao colesterol inxectado: o nivel da sustancia no sangue non aumentou, non hai signos de aterosclerose.
Pódese concluír que cun metabolismo metabólico adecuado, a influencia dos alimentos ricos en colesterol non é tan crítica e que esa nutrición non pode ser un factor fundamental predisposta ao desenvolvemento da aterosclerose.
Herdanza
Os investigadores sosteñen que unha predisposición xenética é, sen dúbida, importante para o desenvolvemento da aterosclerose, pero non está no seu núcleo. Crese que se poden transmitir trastornos hereditarios asociados ao metabolismo metabólico e á regulación das funcións vasculares.
Por iso, considéranse como antecedentes factores xenéticos, unha combinación deles con outras causas externas pode levar ao desenvolvemento da enfermidade. Algúns científicos cren que as reaccións do corpo ás influencias ambientais están herdadas xeneticamente.
A relación directa entre a herdanza e o desenvolvemento da aterosclerose non está confirmada. Como fonte de provocar o desenvolvemento da enfermidade, considéranse unha combinación de trastornos do metabolismo lipídico existentes, o sistema de coagulación do sangue, outros factores transmitidos con influencias ambientais externas.
Influencia doutros factores
- A obesidade chámase unha das razóns que poden levar á aterosclerose.
- Non obstante, non todo é sinxelo aquí. Non houbo relación directa entre a cantidade de graxa corporal e o desenvolvemento de aterosclerose.
- Crese que existe unha certa dependencia do desenvolvemento da enfermidade do estilo de vida dunha persoa con obesidade en xeral: a inactividade física, a alimentación excesiva desempeña un papel. As persoas con sobrepeso teñen colesterol elevado, así como presión arterial.
- Está confirmada a relación entre a presenza de diabetes e o desenvolvemento de aterosclerose.
- Explícase polo feito de que o metabolismo dos carbohidratos e dos lípidos tamén están relacionados.
- Polo tanto, unha violación do metabolismo dos carbohidratos observada na diabetes mellitus tamén provoca unha violación do metabolismo da graxa.
- Tamén se atopou unha relación entre a idade e o número de pacientes con aterosclerose. Se entre os 30 e os 39 anos a porcentaxe de persoas con aterosclerose é do 81,5%, aos 40-49 anos esta cifra é xa case do 86%.
- Pero este non é un factor clave, xa que nalgúns casos non hai signos de lesións ateroscleróticas incluso en persoas de moi idade.
Os investigadores din que nas persoas que conducen un estilo de vida activo, un sangue de lipoproteínas de alta densidade atópase no sangue para evitar o desenvolvemento de procesos ateroscleróticos.
Os tipos de aterosclerose dependen de que parte das patoloxías da arteria do sistema vascular xurdiron.
Existe unha certa clasificación dos períodos de desenvolvemento da aterosclerose segundo o grao de manifestación dos síntomas. A partir desta clasificación pódese realizar un diagnóstico precoz:
Ler máis sobre a cirurxía da arteria carótida para aterosclerose.
Por situación
Dependendo da área de dano, hai os seguintes tipos de aterosclerose:
- Estes son os lugares máis vulnerables.
- A través destas arterias, o corazón recibe sangue, polo que unha violación da circulación sanguínea neles leva ao desenvolvemento de infarto de miocardio e angina pectorais.
- Moitas veces, a formación de placas combínase coa formación de coágulos de sangue.
- O sangue pasa pola aorta, proporcionando trofismo en case todos os órganos e sistemas.
- Polo tanto, a formación de placas ateroscleróticas na aorta afecta negativamente ao estado do corpo no seu conxunto.
- Con unha violación do subministro de sangue ás arterias carótidas, a nutrición cerebral deteriora, que se manifesta por dores de cabeza, mareos, deterioro das funcións visuais e auditivas e o zumbido.
A hipertensión severa causa aterosclerose das arterias renales. A deformación das paredes destes vasos pode levar á insuficiencia renal. Con danos nas arterias mesentéricas, obsérvanse dores paroxísticas no abdome superior, acompañadas de violacións do tracto dixestivo.
- Un dos primeiros síntomas é un deterioro na memoria a curto prazo.
- No futuro, hai labilidade emocional e unha diminución da función intelectual.
- Son ruídos e unha sensación de pulsación na cabeza, é posible o desenvolvemento do tremor das extremidades.
- A consecuencia máis perigosa é un ictus isquémico.
- Os primeiros síntomas inclúen a aparición de dor no músculo da pantorrilla que aparece mentres camiñaba.
- No futuro, a dor esténdese a toda a extremidade, obsérvase adormecemento e cianose.
- Aparece a atrofia dos músculos da perna e do pé, fórmase úlceras nos dedos e entre eles, que son difíciles de tratar.
Calquera das manifestacións da aterosclerose é xa unha complicación, e nunha fase inicial é bastante difícil identificar a enfermidade.
Desenvolvemento tranquilo pero continuo
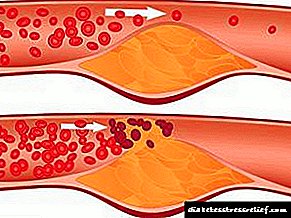 A enfermidade pode desenvolverse e progresar ao longo de moitos meses, ou incluso anos, sen causar queixas específicas ao paciente. Mentres unha persoa é perturbada periódicamente pola presión arterial alta, dores de cabeza, angina pectorais e pesadez nas pernas, os vasos sanguíneos en todo o corpo sofren graves cambios. Danos nas paredes das veas e arterias, deposición de lipoproteínas nocivas e a posterior formación dunha placa aterosclerótica - todo isto ocorre de xeito imperceptible para o paciente.
A enfermidade pode desenvolverse e progresar ao longo de moitos meses, ou incluso anos, sen causar queixas específicas ao paciente. Mentres unha persoa é perturbada periódicamente pola presión arterial alta, dores de cabeza, angina pectorais e pesadez nas pernas, os vasos sanguíneos en todo o corpo sofren graves cambios. Danos nas paredes das veas e arterias, deposición de lipoproteínas nocivas e a posterior formación dunha placa aterosclerótica - todo isto ocorre de xeito imperceptible para o paciente.
A insidiosidade da aterosclerose reside en que é moi difícil diagnosticar e localizar, especialmente no estadio inicial do desenvolvemento.
Hoxe, os médicos determinan 4 estadios de aterosclerose, cada un deles caracterizado por certos cambios no corpo.Pode rastrexar os principais síntomas e comezar o tratamento só despois de exames exhaustivos, é dicir doar sangue para o colesterol total, a proporción de lipoproteínas útiles e nocivas, someterse a unha ecografía ou resonancia magnética. Se enumera as fases da aterosclerose, hai que destacar as seguintes:
- Preclínica Pode denominarse período pre-aterosclerótico. Adóitase dar a pacientes en risco - con trastornos alimentarios, malos hábitos, falta de actividade física. É bastante posible previr a aparición dunha enfermidade de segundo grao ao corrixir o estilo de vida do paciente.
- Aterosclerose da segunda etapa. Nesta fase, hai desviacións nos indicadores de colesterol, violacións da integridade das paredes dos vasos sanguíneos. Os pacientes tamén comezan a desenvolver síntomas característicos da enfermidade: manchas amarelas na pel e esclerosa, dor no corazón e anxina pectora, pesadez nas pernas.
- A terceira etapa caracterízase por un aumento dos síntomas, así como pola adición de trastornos isquémicos. Todos os signos da enfermidade fanse visibles a simple vista.
- A última forma de aterosclerose caracterízase pola aparición dunha cariña peculiar nun paciente, danos nos vasos coronarios, angina pectoral, dores de cabeza, etc.
A pesar de que a clasificación da aterosclerose e os seus principais síntomas son coñecidos polos médicos durante moito tempo, é extremadamente raro determinar a enfermidade. Isto débese non á medicina subdesenvolvida, senón ao desenvolvemento latente e lento da enfermidade.
Variedades de enfermidade
Por desgraza, en todos os pacientes, a enfermidade maniféstase de diferentes xeitos. É por iso que os médicos presentaron unha clasificación da aterosclerose segundo a localización da patoloxía nos vasos sanguíneos. As máis comúns son as lesións de placa aterosclerótica do corazón e os seus vasos. Neste caso, os pacientes teñen máis probabilidades de desenvolver enfermidades coronarias, risco de ataques cardíacos e angina pectorais. As etapas iniciais e posteriores da progresión da enfermidade caracterízanse por falta de respiración, fatiga excesivamente rápida, mareos, inchazo de tecidos brandos (especialmente nas extremidades).
Se as placas de colesterol comezan a formarse nas arterias que levan ao cerebro, o paciente padecerá outros síntomas. En primeiro lugar, o paciente notará deficiencia de memoria e a atención distraída, dores de cabeza, mareos e tinnitus converteranse en compañeiros constantes. En segundo lugar, a visión e a audición comezarán a diminuír. Os cambios patolóxicos ateroscleróticos no corpo, ao final, levarán a unha fame prolongada de osíxeno no cerebro, aumentando o risco de accidente vascular cerebral.
Esta forma da enfermidade nos círculos médicos chámase cerebral. A natureza neurolóxica das patoloxías leva ás veces consecuencias irreversibles.
Os cardiólogos adoitan usar o termo aterosclerose multifocal. Define, máis ben, non unha especie de enfermidade, senón unha característica do seu desenvolvemento. Os pacientes que expresaron este terrible diagnóstico terán que prepararse para un peor resultado: amputación de extremidades debido a lesións extensas de vasos sanguíneos en varios órganos internos.
O principal é a prevención
Ademais dos medicamentos que se prescriben para o tratamento da aterosclerose, os pacientes precisan prestar atención ás medidas preventivas. Independentemente de que órgano se localizou o proceso patolóxico, os pacientes deberían axustar a dieta, engadir actividade física moderada ao hábito e seguir estrictamente as recomendacións do médico que asiste. O rexeitamento de malos hábitos tamén pode afectar positivamente a saúde do paciente. Tales medidas refírense á prevención primaria da enfermidade.

A prevención secundaria da aterosclerose implica o uso de fármacos antiplaquetarios. Eles axudarán non só a delimitar o sangue, senón tamén a reducir o risco de danos vasculares, estreitando o seu lumen. Recoméndase aos pacientes que tomen un curso de aspirina ou clopidogrel (dependendo das contraindicacións individuais).
Cómpre sinalar que as medidas preventivas secundarias só se toman baixo a estricta supervisión do médico asistente. Se non, a probabilidade de desenvolver varias complicacións é alta.