Necrose pancreática pancreática
O páncreas é un órgano cuxa enfermidade é máis frecuentemente invisible para unha persoa na etapa inicial, polo que o paciente aprende sobre ela despois dun ataque de dor aguda. Por iso, para un tratamento oportuno e eficaz, debe poñerse en contacto inmediatamente cun especialista para realizar diagnósticos de calidade. Un dos métodos máis eficaces para diagnosticar e tratar o páncreas é a laparoscopia.
IMPORTANTE SABER! Incluso un tracto gastrointestinal "descoidado" pode ser curado na casa, sen operacións e hospitais. Basta ler o que di Galina Savina lea a recomendación.

Os beneficios da laparoscopia
A laparoscopia é un método relativamente novo de procedementos cirúrxicos e de diagnóstico. Coa súa axuda, simplifícase o proceso de investigación diferencial de órganos abdominais, especialmente no que se refire ás complicacións asociadas ao páncreas. A laparoscopia simplifica a cololangiografía usando contraste, radiografía, biopsia e fotografía en cor de órganos internos. O método permite atopar a causa da enfermidade, especialmente útil nos casos de emerxencia. Así, pódense distinguir as vantaxes da laparoscopia:
- non hai cicatrices na parte dianteira do abdome,
- os resultados diagnósticos son máis precisos,
- o procedemento é indolor
- pequena perda de sangue
- o número de complicacións posibles é moito menor
- redúcese o período postoperatorio no hospital,
- o período de rehabilitación posterior á cirurxía é menor.
Estas operacións raramente necesitan transfusións de sangue, a diferenza das convencionais, cando case sempre é unha necesidade.
É posible mover os músculos abdominais un día despois da cirurxía, o paciente está dado de baixa despois de aproximadamente 4 días, xa que o risco de complicacións é extremadamente pequeno.
A Laparoscopia, como método de cirurxía, prescríbese para:
- a formación de necrose pancreática en presenza de pancreatite aguda,
- a necesidade de examinar as deformidades do páncreas con pancreatite,
- a presenza de quistes e neoplasias diversas, como consecuencia da pancreatite crónica.
A laparoscopia, como método de investigación, úsase para:
- ictericia, que avanza cando precisa saber a súa orixe,
- hepatomegalía, cuxa xénese non se sabe,
- ascite, cuxa orixe non se pode diagnosticar doutro xeito (a miúdo se atopa cirrosis do fígado ou células cancerosas ao mesmo tempo),
- eliminando a presenza de células cancerosas na vesícula biliar,
- definicións de enfermidades do tracto urinario.
O diagnóstico laparoscópico permite comprobar en que fase se atopa a pancreatite, a súa gravidade.
Resección de páncreas para tumores malignos
Os cistadenomas (tumores pancreáticos benignos) poden ser utilizados para tal resección a maioría das veces, é eficaz a aplicación do procedemento para un tumor neuroendocrino que se atopa no mesmo órgano. Non se deben eliminar deste xeito as formacións malignas. Non obstante, se cumpre as regras para traballar con células cancerosas, a resección laparoscópica pode considerarse un dos métodos máis seguros e fiables.
 Un gran mínimo de tal resección é que hai poucas persoas que se someteron ao procedemento, polo que o método considérase experimental e require confirmación e estudo adicional. A miúdo, a laparoscopia revela tumores malignos, que antes do procedemento se consideraban tumores seguros. Se se produciu tal situación, teña en conta os seguintes feitos:
Un gran mínimo de tal resección é que hai poucas persoas que se someteron ao procedemento, polo que o método considérase experimental e require confirmación e estudo adicional. A miúdo, a laparoscopia revela tumores malignos, que antes do procedemento se consideraban tumores seguros. Se se produciu tal situación, teña en conta os seguintes feitos:
Isto é moi importante! Non se pode iniciar o tracto gastrointestinal, pero ameaza cun cancro. O produto céntimo 1 contra as dores no estómago. APRENDER >>
- cales son as enfermidades asociadas ao paciente,
- hai células tumorais no bordo da resección,
- é posible realizar un tratamento eficaz,
- É necesario facer outra resección, pero xa segundo as regras dos procedementos oncolóxicos.
Se o paciente necesita tal resección no páncreas con pancreatite, é necesario prepararse para iso, é dicir:
- realizar unha inspección visual externa,
- realizar diagnósticos bioquímicos de laboratorio para determinar se hai probabilidade de que o tumor estea hormonal,
- fai unha tomografía TC con franxas de 0,3-0,4 cm,
- realizar unha ecografía endoscópica e biopsia se hai sospeita de que o tumor sexa maligno,
- ás veces é necesario facer unha creatografía colangiopán retrógrada.
A análise bioquímica realízase de xeito selectivo. Os parámetros de diagnóstico determínanse segundo os síntomas. Se os datos de bioquímica se mesturan, é posible facer unha proba ou investigación provocativa en lugares específicos.
Vantaxes e indicacións de laparoscopia pancreática
A laparoscopia é unha técnica relativamente nova para a intervención cirúrxica e os procedementos de diagnóstico. Un estudo así axuda a diferenciar varias patoloxías, especialmente no que se refire ás complicacións causadas por unha violación da funcionalidade do páncreas.
O procedemento simplifica moito a cololangiografía usando compoñentes de contraste, radiografía, biopsia. A técnica permite establecer a causa exacta da enfermidade, o que axuda en casos urxentes a comezar rapidamente o tratamento.
 As vantaxes inclúen a ausencia de cicatrices na parede abdominal anterior, alta precisión diagnóstica, manipulación indolora e leve perda de sangue. Ademais, un período de rehabilitación acurtado, un risco mínimo de complicacións postoperatorias.
As vantaxes inclúen a ausencia de cicatrices na parede abdominal anterior, alta precisión diagnóstica, manipulación indolora e leve perda de sangue. Ademais, un período de rehabilitación acurtado, un risco mínimo de complicacións postoperatorias.
Os músculos abdominais poden moverse 24 horas despois da intervención. A hospitalización do paciente realízase só durante 4 días despois de que o paciente sexa dado de alta na casa. A laparoscopia como técnica cirúrxica pódese realizar nos seguintes casos:
- A morte do tecido pancreático en presenza dun ataque agudo de pancreatite,
- A necesidade de visualizar a deformación do órgano interno con inflamación do páncreas,
- A presenza de cistos e diversos tipos de formacións resultantes da forma crónica de pancreatite.
O procedemento laparoscópico realízase como método de investigación. A indicación é ictericia (axuda a establecer a etioloxía exacta), ampliación patolóxica do fígado de etioloxía descoñecida, ascite - se non é posible diagnosticar a causa do desenvolvemento por outros métodos. É recomendable levar a cabo con colecistite co fin de excluír a presenza de células cancerosas, así como determinar enfermidades do tracto urinario.
A laparoscopia para a pancreatite axuda a determinar en que fase se atopa a enfermidade, o grao de dano no órgano interno.
Preparación preoperatoria
Antes de dicir cal é a preparación, pronunciaremos contra-indicacións. É imposible realizar manipulacións contra o fondo de neoplasias tumorales, se antes era posible establecer a súa natureza maligna. A segunda contraindicación é a inexperiencia do médico na realización de intervencións cirúrxicas abertas no páncreas ou procedementos laparoscópicos complexos.
 A intervención realízase na dirección do médico asistente. Ademais, tales manipulacións son ofrecidas por institucións médicas privadas. O prezo consta de moitos factores, incluída a política de prezos da clínica. O custo mínimo é de 35.000 rublos.
A intervención realízase na dirección do médico asistente. Ademais, tales manipulacións son ofrecidas por institucións médicas privadas. O prezo consta de moitos factores, incluída a política de prezos da clínica. O custo mínimo é de 35.000 rublos.
Antes da cirurxía realízanse diagnósticos de laboratorio e instrumentais. Asigne un exame de sangue xeral, exame bioquímico, tomografía computada, resonancia magnética, angiografía, biopsia.
Recibidos os resultados destes estudos, elabórase un plan de operacións.Preparación xusto antes do procedemento:
- Visualización da estrutura anatómica do órgano dixestivo.
- Un exame bioquímico de sangue para excluír a dependencia do tumor das hormonas.
- A tomografía computarizada axuda a determinar a localización ideal para o acceso ao páncreas durante a cirurxía.
- Cribado de marcadores de cancro. O evento está indicado para todo tipo de tumores pancreáticos.
A miúdo, a laparoscopia revela neoplasias malignas que se consideraban benignas antes da cirurxía. Neste caso, téñense en conta outros criterios: enfermidades concomitantes, a presenza / ausencia de células na marxe de resección e a posibilidade dunha terapia efectiva.
A cuestión tamén se está solucionando se é necesario realizar outra operación, pero xa segundo os protocolos médicos dos procedementos oncolóxicos.
Características da laparoscopia
 Para realizar a laparoscopia diagnóstica realízase anestesia. Para iso, realízase a premedicación e logo o paciente é entregado ao quirófano nun carriño. Despois de poñer a mesa de traballo, elixe a posición ideal. Entón o paciente é anestesia, introdúcese un tubo na tráquea e, a continuación, anestesia endotraqueal.
Para realizar a laparoscopia diagnóstica realízase anestesia. Para iso, realízase a premedicación e logo o paciente é entregado ao quirófano nun carriño. Despois de poñer a mesa de traballo, elixe a posición ideal. Entón o paciente é anestesia, introdúcese un tubo na tráquea e, a continuación, anestesia endotraqueal.
Para evitar tal complicación como a tromboflebite, colócase un dispositivo especial para compresión intermitente en cada membro inferior do paciente. A parede frontal do abdome é tratada cunha solución antiséptica, a área cirúrxica está cuberta de tecido estéril.
Realízase unha pequena incisión para inserir instrumentos médicos. Tras a excisión da neoplasia tumoral, a necrose tisular, o aparato elimínase con coidado e as suturas aplícanse á incisión. Despois de instalar o trocar - un instrumento cirúrxico que se necesita para perforar a cavidade abdominal, se precisa liberar fluído e gases.
A pancreatectomía laparoscópica distal realízase mediante tres métodos:
- Con excisión do bazo nun bloque,
- Coa conservación do bazo e dos vasos sanguíneos,
- Cruzamento dos vasos esplénicos, sen embargo, sen retirar o bazo.
No proceso de intervención cirúrxica, o médico intenta preservar o bazo, xa que este órgano interno xoga un papel especial na loita contra os microorganismos patóxenos, que á súa vez ten un efecto beneficioso sobre a esperanza de vida dunha persoa. Esta información non está plenamente confirmada, polo tanto, algúns médicos excitan o bazo, especialmente cando é difícil preservar os vasos sanguíneos durante a manipulación laparoscópica. Tal procedemento é máis doado e rápido porque non necesita pasar un tempo mobilizando vasos sanguíneos.
Inmediatamente despois da intervención, o paciente é dirixido á unidade de coidados intensivos, onde está a aparición dun estado estable. Logo o paciente será trasladado á cirurxía abdominal ou ao departamento xeral, onde recibe tratamento e nutrición.
Despois do alta, recoméndase que o paciente teña unha observación profiláctica, visitando un especialista médico polo menos unha vez cada seis meses para realizar un exame ecográfico de control. Asegúrese de prescribir medicamentos, alimentación dietética (siga unha dieta de 5 con pancreatite durante polo menos un ano), un estilo de vida sa.
No vídeo deste artigo móstrase como se realiza unha laparoscopia pancreática.
LAPAROSCOPIA EN PANCREECONECROSIS: INDICADA OU CONTRAINDICADO?
Ciencia médica moderna, diagnóstico médico e tecnoloxías terapéuticas e equipos están a mellorarse constantemente. Ao mesmo tempo, a medicina doméstica é o tipo de actividade científica e práctica máis conservadora. As posibilidades de diagnósticos de radiación modernos (ecografía, TC, RM) e a experiencia de usar métodos de diagnóstico e tratamento mínimamente invasivos baixo a supervisión da ecografía, excluen completamente a laparoscopia do proceso de tratamento en pancreatite aguda / necrose pancreática (OP / PN).
Permítome expresar a opinión de que a laparoscopia (xunto con laparotomía e lumbotomía) está contraindicada en OP / PN:
- O diagnóstico de OP / PN pódese establecer mediante introscopia moderna nun 100% sen o uso de laparoscopia diagnóstica (DL).
- Todas as tarefas que se lle dan á laparoscopia médica (LL) resólvense mediante a utilización de métodos percutáneos mínimamente invasivos baixo a supervisión de ultrasóns.
- A eficacia clínica de DL / LL para OP / PN non supera a eficacia clínica de métodos de diagnóstico por radiación e métodos de diagnóstico mínimos invasivos e tratamento cirúrxico baixo Uz.
- As peculiaridades de realizar DL / LL e as complicacións emerxentes destas manipulacións agravan o curso da OP / PN.
Mesmo tarefas de verificación difíciles perforación do órgano oco, trombose dos vasos da cavidade abdominal (infarto intestinal), saneamento da cavidade abdominal con peritonite pancreatogénica, necrosecestrectomía de focos retroperitoneais de destrución pancreatogénica, saneamento de flemón retroperitoneal, pódese resolver con éxito sen DL / LL (e sen laparotomía, lumbotomía).
Por brevidade, propoño “Un complexo de métodos de diagnóstico de radiación cunha tecnoloxía mínimamente invasiva de tratamento cirúrxico OP / PN baixo UZ ”denominarase Cirurxía mínimamente invasiva da pancreatonecrose (IIHP).
OPINIÓN CONSOLIDADA DA CIRURXÍA TRADICIONAL POR SOLICITUDE DL / LL
Segundo o MES - O diagnóstico debe comprobarse durante os dous primeiros días de hospitalización do paciente nun hospital cirúrxico.
LAPAROSCOPIA DIAGNÓSTICA(INDICACIÓNS):
- Diagnóstico diferencial de peritonite de diversas etioloxías (incluída a sospeita de perforación do órgano oco e trombose dos vasos da cavidade abdominal - infarto intestinal).
- Avaliar o alcance ea natureza das lesións pancreáticas.
- Valorar o alcance ea natureza da lesión peritoneal.
- Valorar a escala e natureza da lesión da fibra tisular retroperitoneal.
- Verificar a forma de necrose pancreática diagnosticada clínicamente.
- Sospeita de colecistite aguda.
CONTROL DINÁMICO LAPAROSCÓPICO (INDICACIÓNS):
Aumento da cantidade de efusión na drenaxe da cavidade abdominal.
· Cambio na intensidade e / ou natureza da cor da efusión a través do drenaxe da cavidade abdominal.
A TERAPIA DE LAPAROSCOPIA PERMITE:
Drena a cavidade abdominal con peritonite pancreatogénica.
Cateterizar o ligamento redondo do fígado para a administración prolongada de fármacos.
· Aplicar colecistostomía para a descompresión da vesícula biliar.
· Abre a bolsa de recheo, zonas de destrución retroperitoneal, parapancreática e realice necrsecvestrectomía, drenaxe das zonas de destrución (retroperitoneoscopia).
TRATAMENTO DE LAPAROSCOPIA (INDICACIÓNS):
· A presenza de pancreatitis destrutiva (MES - "A Laparoscopia é un método de diagnóstico e tratamento obrigatorio").
Necrose pancreática infectada e / ou absceso pancreatogénico.
· Celulite séptica da fibra retroperitoneal.
Peritonite pancreatogénica (enzimática, abacteriana).
Peritonite purulenta, independentemente do grao de trastornos múltiples dos órganos.
Colecistite flegmonosa aguda.
· Falla de órgano múltiple persistente ou progresivo, independentemente do feito de infección, a pesar da terapia conservadora intensiva e complexa durante 1-3 días, que indica unha necrose pancreática extensa e tecido retroperitoneal ou un alto risco de desenvolver infección pancreatogénica.
· Pacientes que, segundo a angiografía CT, teñen unha escala de necrose superior ao 50% do parénquima pancreático e / ou foron diagnosticados coa propagación da necrose ao espazo retroperitoneal, o que corresponde a un alto risco de infección e complicacións sistémicas mortais.
ÁMBITO DE INTERVENCIÓNS MEDICINAIS LAPAROSCÓPICAS:
Drenaxe abdominal laparoscópico.
Saneamento da cavidade abdominal con peritonite pancreatogénica.(A diálise peritoneal non se realiza, xa que a drenaxe abdominal laparoscópica continua con control da dinámica é un método bastante eficaz para tratar a peritonitis pancreatogénica enzimática.)
Bloqueo e cateterismo do ligamento redondo do fígado.
Descompresión da vesícula biliar.
· Necsesesvestrectomía (drenaxe endoscópica e rehabilitación do espazo retroperitoneal) a través da omentopancreatobursostomía formada.
Lavado da cavidade da bolsa de recheo.
· Necrosecvestrectomía (drenaxe endoscópica e rehabilitación do espazo retroperitoneal) a través dos accesos extraperitoneais lumbares (lumbostomía).
TRATAMENTO CIRÚRXICO TRADICIONAL DA PANCREONECROSIS
(extracto de "Estándares de tratamento da pancreatite aguda "-O proxecto foi elaborado polo departamento de cirurxía dos facultativos cun curso de anestesioloxía-reanimación e un curso de cirurxía cardiovascular da Universidade Federal de Medicina (xefe - académico da RAS e RAMS B.C. Savelyev) da Universidade Médica do Estado Ruso, tendo en conta os datos do cuestionario das clínicas cirúrxicas da Federación Rusa.)
"Hai diferenzas fundamentais sobre os principios do tratamento cirúrxico diferenciado da necrose pancreática e as súas complicacións sépticas. Relacionanse con termos e modos óptimos de intervención cirúrxica, acceso, tipos de operacións no páncreas, sistema biliar, métodos de drenaxe do espazo retroperitoneal e cavidade abdominal.
A indicación para a cirurxía por necrose pancreática é:
• Necrosis pancreática infectada e / ou absceso pancreatogénico, flemón séptico do tecido retroperitoneal, peritonite purulenta, independentemente do grao de trastornos múltiples do órgano.
• Falla de órgano múltiple persistente ou progresivo, independentemente do feito de infección, a pesar da terapia conservadora intensiva e complexa durante 1-3 días, que indica unha necrosis pancreática extensa e tecido retroperitoneal ou un alto risco de desenvolver infección pancreatogénica.
• O tratamento cirúrxico está indicado para pacientes nos que, segundo a angiografía CT, a escala de necrose supera o 50% do parénquima pancreático e / ou a diagnose da propagación da necrose ao espazo retroperitoneal, o que corresponde a un alto risco de infección e complicacións sistémicas mortais.
A peritonite pancreatogénica (enzimática, abacteriana) é unha indicación para o desbridamento laparoscópico e o drenaxe da cavidade abdominal.
O feito de infección de tecidos necróticos é un importante, pero non o único indicio para a cirurxía, especialmente nas etapas iniciais da enfermidade.
O uso de escalas integradas para avaliar a gravidade dun paciente con pancreatite destrutiva desempeña un papel importante na hora de indicar as indicacións para a cirurxía.
Os métodos de tratamento cirúrxico varían moito, o que se determina pola dinámica do proceso patomorfolóxico no TOC, no tecido retroperitoneal e na cavidade abdominal. A solución técnica da etapa de necrosecestrectomía é do mesmo tipo, polo que é necesario dar especial importancia á elección do método de operacións de drenaxe no espazo retroperitoneal, xa que o método de drenaxe escollido xa na primeira operación determina substancialmente a elección do modo de táctica operativa.
Actualmente, úsanse tres métodos principais de cirurxía de drenaxe para a necrose pancreática, que proporcionan diversas condicións para o drenaxe do espazo retroperitoneal e da cavidade abdominal, dependendo da escala e natureza da lesión do páncreas, do tecido retroperitoneal e da cavidade abdominal.
Os métodos propostos de operacións de drenaxe inclúen algúns métodos técnicos de drenaxe externa de varios departamentos do tecido retroperitoneal e da cavidade abdominal, que necesariamente implica a selección de certos modos tácticos de intervencións repetidas:
• revisións e saneamentos programables de todas as zonas de destrución e infección necróticas en varios departamentos do espazo retroperitoneal ("segundo o programa")
• intervencións urxentes e forzadas repetidas (“baixo demanda”) por complicacións existentes e / ou desenvolvidas (secuestro continuo, drenaxe inadecuada, hemorraxia, etc.) na dinámica de transformación patomorfolóxica de zonas de necrose / infección no espazo retroperitoneal e na cavidade abdominal.
Os métodos de operacións de drenaxe do espazo retroperitoneal na necrose pancreática clasifícanse do seguinte xeito:
I. O método "pechado" de operacións de drenaxe implica o drenaxe activa do tecido retroperitoneal e da cavidade abdominal nas condicións da integridade anatómica da bursa omental e da cavidade abdominal. Isto conséguese coa implantación de estruturas de drenaxe de silicona multicanal para a introdución de solucións antisépticas de forma fraccionada ou gotear no lugar de destrución (infección) con aspiración activa constante. Un método de drenaxe "pechado" implica intervencións repetidas só "baixo demanda". O control do lugar de destrución / infección mediante a función de drenaxe realízase segundo os resultados de técnicas de ultrasonido, TC, fistulografía video-óptica.
É recomendable empregar os métodos de bursomentoscopia peparoscópica e de rehabilitación da caixa de recheo. Usando técnicas laparoscópicas, realízase laparoscopia, descompresión da vesícula biliar, saneamento, drenaxe da cavidade abdominal, e, mediante unha instrumentación especialmente deseñada, examínase o páncreas, realízase a necsecestrectomía completa e fórmase pancreatomento-bursostomía. A partir dos 3-5 días despois da cirurxía, cun intervalo de 1-3 días, realízase a reorganización de etapas. período interoperatorio realizar lavado da cavidade da bolsa de recheo.
Aplicar métodos de drenaxe endoscópica e rehabilitación do espazo retroperitoneal a través dos accesos extraperitoneais lumbares. Os métodos cirúrxicos mínimamente invasivos para a drenaxe percutánea punzada da zona parapancreática e outros departamentos do tecido retroperitoneal, a vesícula biliar baixo o control de ultrasóns e TC son cada vez máis estendidos. Realízanse intervencións mínimamente invasivas, menos traumáticas e eficaces cunha indicación razoable e cumprimento da metodoloxía. Coa ineficacia dos métodos de drenaxe anteriores para a necrose pancreática, mostrando laparotomía.
As principais indicacións para o método de drenaxe "aberto" e "medio aberto" do espazo retroperitoneal son:
• formas a grande escala de necrose pancreática en combinación con danos nos tecidos retroperitoneais,
• necrose pancreática infectada e absceso pancreatogénico en combinación con grandes formas focais de necrose pancreática infectada,
• relaparotomía despois dun método de drenaxe "pechado" ou "medio aberto" ineficaz.
II. O método "aberto" de cirurxía de drenaxe para necrose pancreática implica a implementación de revisións e saneamentos programables do espazo retroperitoneal e ten as principais solucións técnicas, determinadas pola escala predominante da natureza da lesión do espazo retroperitoneal e da cavidade abdominal. Este método inclúe:
Unha indicación para pancreatomentobursostomía + lumbotomía é unha necrose pancreática xeneralizada infectada e estéril en combinación con lesións de parapancreática, paracólica e fibra pélvica. O pancreato-omentobursostomía está formado por suturar fragmentos do ligamento gastrointestinal ao peritoneo parietal no terzo superior da laparotomía ferida polo tipo de marsupialización e drenaxe de todas as áreas de necrose / infección con drenaxe de Penrose en combinación con estruturas tubulares de múltiples lumes. O drenaxe da pene, mencionada na literatura rusa como "tampón de gasa de goma", está impregnado de antisépticos e pomadas sobre unha base soluble en auga ("Levosin", "Levomekol"). Estas tácticas cirúrxicas permiten no futuro un acceso non obstáculo a estas áreas e a implementación dunha necrsecvestrectomía adecuada nun modo programado cun intervalo de 48-72 horas.A substitución en fase dos drenaxes de Penrose elimina o seu importante inconveniente asociado á función de drenaxe a curto prazo e á infección (re) exóxena. Como o tecido retroperitoneal está limpo de necrose e detrito, coa aparición de tecido de granulación, móstrase unha transición ao método de drenaxe "pechado".
Co desenvolvemento de peritonitis purulenta común e a extrema severidade do estado do paciente con necrose pancreática xeneralizada e / ou infectada (sepsis grave, choque séptico, APACHE II> 13 puntos, Ranson> 5 puntos), laparostomía, saneamento programado do tecido retroperitoneal e cavidade abdominal a través de 12- 48 horas.
III. O método de drenaxe "medio aberto" para a necrose pancreática implica a instalación de estruturas tubulares de drenaxe multi-lumen en combinación co drenaxe de Penrose. Baixo estas condicións, a ferida laparotómica sutúrase en capas e o deseño combinado dos drenaxes elimínase mediante unha ampla contrapertura nas partes lumbar-laterais do abdome (lumbotomía). Tales operacións denomínanse "tradicionais", cando o cambio das estruturas de drenaxe, por regra xeral, atrasa 5-7 días. Con necrose a gran escala e secuestro, topografía complexa das canles formadas, a miúdo créanse condicións para un drenaje inadecuado de focos de necrose / infección e cirurxías repetidas nun 30-40% dos pacientes realízanse con tempo solicitado. Polo tanto, para evitar estas complicacións, o potencial de drenaxe da fibra retroperitoneal pode incrementarse se se realiza unha substitución adecuada do drenaxe no modo "programado", é dicir. polo menos despois das 48-72 horas, empapar a drenaxe de Penrose con solucións antisépticas, combinar con sorbentes ou pomadas sobre unha base soluble en auga ("Levosin" / "Levomekol"). A implementación de tácticas cirúrxicas adecuadas nas condicións dun método "semiaberto" de drenaxe externa para necrose pancreática conséguese realizando só intervencións cirúrxicas programables. O réxime de "demanda" nesta situación debe ser recoñecido como non efectivo, carecendo de xustificación teórica ou práctica.
Cómpre salientar especialmente que os métodos presentados de drenaxe "pechado" e "aberto" de fibra retroperitoneal non son competidores, xa que, baixo a metodoloxía e as probas razoables, están deseñados para garantir unha rehabilitación adecuada e completa de todas as áreas de destrución necrótica e infección pancreatogénica. "
Para visualizar e comparar as capacidades de diferentes métodos, combinamos DL / LL eMHP nunha soa táboa:
Que significa laparoscopia pancreática?

A laparoscopia é un procedemento de diagnóstico e tratamento mínimamente invasivo cirúrxico que se realiza mediante unha ferramenta especial - un laparoscopio. É un tubo telescópico cun conxunto de lentes e dúas canles. A través dun, suminérase luz e, a través da outra, transmítese ao monitor unha imaxe de vídeo para controlar plenamente a manipulación.
Un laparoscopio e instrumentos cirúrxicos introdúcense na cavidade abdominal a través de pequenos orificios (non superior a 1,5 cm), o que fai posible realizar o procedemento coas menos lesións e reducir os riscos de complicacións despois da manipulación.
Como método médico e diagnóstico

Anteriormente, a laparoscopia usábase só para detectar cancro de páncreas. Co desenvolvemento da tecnoloxía, as posibilidades de empregar este método para o diagnóstico e tratamento de enfermidades do órgano parénquima expandíronse significativamente. Como método de diagnóstico, non se usa a miúdo, só nos casos en que o uso de ultrasóns e resonancia magnética non foi posible identificar a área da necrose tisular, o dano do tumor, se os resultados dos estudos difiren.
Cómpre salientar que debido ás peculiaridades da localización do páncreas, a súa estreita conexión con órganos próximos, o diagnóstico precoz da pancreatite é moi difícil.A laparoscopia é un método diagnóstico altamente informativo cun cadro clínico incomprensible, ineficiencia doutros métodos menos invasivos e incapacidade de excluír outras enfermidades que requiren unha intervención urxente.
Por regra xeral, as indicacións para o uso deste método de diagnóstico son:
- Itericia como síntoma de hepatite ou dano aos conductos biliares por un tumor, pedras.
- Aclaración da natureza da peritonite.
- A necesidade de determinar o alcance, a gravidade e a natureza da enfermidade pancreática.
- Determinación da forma de necrose pancreática.
Este diagnóstico permítelle examinar non só o páncreas, senón tamén a bile, o páncreas, a vesícula biliar, así como o estómago, os intestinos, a cavidade abdominal.
Dado que se atopan preto, hai unha maior probabilidade de que se produza unha lesión concomitante ou o retorno da dor a outra zona, o que pode servir de base para un falso diagnóstico.
A laparoscopia é un dos tratamentos máis populares e de uso común para moitas lesións pancreáticas. Coa súa axuda realízase:
- eliminación de acumulacións purulentas da cavidade abdominal con peritonite,
- apertura, limpeza das áreas de destrución, descomposición ao redor da glándula e nos tecidos do propio órgano,
- eliminación de factores de compresión na bile e nos conductos pancreáticos,
- drenaxe de cistos, en que se crean condicións para a saída do seu contido ao tracto dixestivo, debido ao cal o quiste "diminúe",
- Punción de quiste, establecemento da saída de formacións fluídas no páncreas e os seus conductos baixo a supervisión de ultrasóns, TC.
As dúas primeiras accións na medicina tamén se chaman saneamento do páncreas, rexión abdominal, eliminación da compresión - descompresión.
A pancreatite aguda pode levar ao desenvolvemento de falsos quistes. Os quistes falsos poden resolver, sen embargo, se o seu tamaño é superior a cinco centímetros e non se resolven nun prazo de seis semanas, drenaxe realízase. A Laparoscopia dos falsos e verdadeiros quistes pancreáticos é un procedemento moi eficaz no tratamento desta enfermidade.
Como a cirurxía

Usando este método, son posibles as seguintes intervencións cirúrxicas:
| Condición | Características |
| Con exacerbación da inflamación do páncreas | A laparoscopia en pancreatite aguda realízase para eliminar o tecido pancreático morto. É necesario para frear os procesos de infección, a intoxicación do corpo, o que pode levar ao desenvolvemento de choques endotóxicos pancreáticos (sen urxencia no 50% dos casos acaba coa morte). |
| Eliminación de pedras do conduto biliar | É necesario extraer as formacións que obstruen a boca do conduto biliar, o conducto pancreático e o lumen do duodeno. |
| Resección de pancreatoduodenal que conserva o píloro | A operación implica a eliminación da cabeza do páncreas e a preservación do duodeno. O estómago consérvase ata a zona despois do píloro. Tal intervención realízase cunha lesión cancerosa da cabeza da glándula, así como cunha pancreatite crónica prolongada, cando non hai xeito de curar a enfermidade cun fármaco ou o órgano está sobrecargado de tecido cicatricial, o que dificulta a drenaxe de enzimas pancreáticas. |
| Resección pancreática cara á esquerda | Durante este procedemento, pódese eliminar ao mesmo tempo a cola, o corpo do páncreas ou ambas as partes. Realízase cunha lesión tumoral, así como cunha pancreatite crónica prolongada. |
| Con cancro | A laparoscopia é eficaz para o cancro de páncreas nos casos en que é posible usar un laparoscopio para acceder ao tumor e unha boa visión xeral da parte do corpo operada. |
Se o tumor afecta a tecidos adxacentes, pode ser necesario eliminar parte do estómago, intestinos, así como a vesícula biliar, bazo.Ao eliminar partes de órganos para normalizar o paso de alimentos, fluídos e segredos polo tracto dixestivo, os médicos fan bucles artificiais para conectar os órganos.
En que casos está programado?
A laparoscopia do páncreas realízase con:
- Necrose do tecido pancreático, acompañada do desenvolvemento de infeccións e abscesos.
- Peritonite enzimática.
- Fallo de órganos múltiples, que se desenvolve e persiste durante tres días despois da terapia conservadora, xa que este é un claro síntoma da morte do tecido da glándula e da zona retroperitoneal.
- Na TC ou RMN atopouse a morte do 50% do tecido da glándula.
- A propagación da necrose á rexión retroperitoneal.
- A formación de quistes.
- O exceso de glándula con tecido cicatricial para restaurar a saída de enzimas dixestivas na pancreatite crónica crónica.
- A formación de pedras bloqueando a bile, o conducto pancreático e o lumen do duodeno.
- Masas tumorais.
- Cáncer periampicular.
- Ascites pancreática.
Antes de decidir a elección da laparoscopia como método de tratamento ou intervención cirúrxica, é necesario avaliar a posibilidade e eficacia da súa implementación nun caso determinado para asegurarse de que non hai contraindicacións.
Contraindicacións de laparoscopia
A Laparoscopia para pancreatite non se realiza nestes casos:
- Falta de equipos técnicos, a incapacidade de crear o máximo acceso á parte afectada do órgano e unha revisión da zona operada.
- Articulacións adhesivas no abdome superior, omentum.
- Obesidade
- Trastorno da coagulación do sangue.
- A capacidade de limpar a cavidade abdominal doutro xeito menos invasivo.
Con cancro de páncreas en ausencia de acceso ás áreas afectadas do órgano, considérase unha laparotomía un método máis eficaz - unha operación común cunha incisión abdominal.
Tamén hai que sinalar que, a diferenza de moitos outros tipos de cancro, recoméndase non facer unha punción pancreática por oncoloxía, xa que debido ás peculiaridades da súa localización, existe un alto risco de abrir hemorraxias, lesionar os órganos veciños e a formación dunha fístula. Por este motivo, os cirurxiáns están intentando crear un acceso óptimo ao corpo e eliminar a formación do tumor.
Efectos negativos
Antes de decidir se debe realizar laparoscopia, debes asegurarte de que non hai xeito de resolver o problema con outros métodos menos invasivos.
O procedemento, aínda que menos traumático, pode levar ao desenvolvemento dalgunhas complicacións, especialmente se se realizou mal.
Entre as posibles complicacións despois da manipulación están:
- Lesións de vasos sanguíneos, intestinos.
- Subcollemento de gases secos que se introducen para inflar o abdome.
- Queimaduras de electrodos.
- O desenvolvemento de infeccións.
É moi importante atopar un médico con experiencia profesional en laparoscopia, xa que o éxito da manipulación depende desta metade.
Vantaxes e desvantaxes da técnica

Debido a que durante a laparoscopia se realizan pequenas incisións, os dispositivos son de pequeno diámetro e están equipados con lentes que permiten obter unha imaxe de alta calidade, ten moitas vantaxes respecto a unha operación convencional que implica unha gran sección da cavidade abdominal.
Estes beneficios inclúen:
- parede abdominal menos traumática e órganos internos,
- a mellor visualización da zona operada,
- curta estancia no hospital
- a rehabilitación é máis rápida e menos dolorosa
- despois do procedemento, quedan pequenas cicatrices limpas, que curan moito máis rápido que os rastros de grandes incisións,
- menos trauma reduce o risco de complicacións postoperatorias.
Ao mesmo tempo, este método ten algunhas desvantaxes:
- debido ao uso de ópticas, a percepción da profundidade de introdución do laparoscopio está distorsionada. Para calcular a profundidade desexada e entrar correctamente no dispositivo é necesaria a profesionalidade,
- o dispositivo non é tan flexible e molesto coma as mans do médico, tal lentitude reduce o alcance do procedemento,
- é difícil calcular a forza de presión dos instrumentos sobre o tecido, xa que non hai sensación táctil, de novo require experiencia e profesionalidade,
- non hai xeito de calcular algunhas características dos órganos (por exemplo, a densidade do tumor),
- durante o procedemento, o médico ve só a zona específica que se está a operar e non pode examinar a rexión abdominal no seu conxunto (por este motivo pode saltarse a presenza de formacións tumorales no espazo que se atopa fóra da área visualizada).
Esquema de cirurxía pancreática laparoscópica

Para descubrir que a laparoscopia é posible e non é perigoso nun determinado caso, o paciente debe someterse a algunha investigación. Asignado a:
- Análise clínica, bioquímica do sangue, análise da súa coagulabilidade.
- Análise toxicolóxica de orina e sangue.
- Ecografía do espazo abdominal e retroperitoneal.
- En casos especiais, TC e análise de marcadores de tumor.
- É necesario someterse a fluorografía, un cardiograma e ser probado por VIH e hepatite.
Se a operación é urxente, realízanse probas de sangue, probas de orina, indicadores de coagulación, o grupo sanguíneo e o rhesus. Con decisión positiva, prescríbese unha operación laparoscópica.
Fase preparatoria
A preparación directa para a operación implica o xaxún durante oito horas antes da manipulación. Se a operación está prevista para a mañá, non se recomenda comer despois das 18:00 horas do día anterior, para que o corpo teña tempo para dixerir todo o alimento. A falta de alimentos no esófago reduce o risco de desenvolver unha infección abdominal e a aparición de vómitos durante a anestesia.
O día da manipulación, unha hora antes do procedemento, ao paciente tamén se lle dá un enema de limpeza, se é necesario, ou se lle dan medicamentos para limpar os intestinos.
Antes do procedemento, o paciente debe eliminar xoias, lentes, próteses.
Inmediatamente antes da operación, o paciente é inxectado con medicamentos que facilitan a entrada na anestesia, evitan o desenvolvemento do medo, reducen a secreción de glándulas e os riscos de reaccións alérxicas. A anestesia adóitase administrar por vía intravenosa e a través das vías respiratorias.
Progreso da operación
A operación realízase segundo o seguinte algoritmo:
- A introdución na rexión abdominal de dióxido de carbono para crear un espazo libre que permita a visualización da zona operada, a libre circulación de ferramentas. O gas acumúlase mediante unha agulla, que se introduce polo burato creado no ombligo.
- Os tubos ocos insérense mediante pequenas incisións no abdome, que abren o camiño para os instrumentos cirúrxicos empregados durante a operación. Por regra xeral, introdúcense tres tubos: un para o laparoscopio (insérese na incisión umbilical realizada anteriormente), os outros dous para a introdución de instrumentos adicionais.
- Insírese un laparoscopio no que se fixa unha guía de luz e unha cámara de vídeo.
- A cavidade abdominal examínase para a presenza de lesións existentes, o grao do seu crecemento, a presenza de adhesións e focos inflamatorios.
- Realízanse accións terapéuticas planificadas (descompresión, drenaxe, saneamento) ou eliminación de tecidos, tumores, adhesións ou pedras.
- O material é tomado para o exame histolóxico e biolóxico.
- Os contidos purulentos (se os hai) móstranse no exterior.
- A cavidade abdominal examínase para garantir que se completen todos os procedementos de emerxencia.
- Elimínanse os instrumentos cirúrxicos.
- Elimínase gas.
- Aplícanse suturas ás incisións realizadas (por regra xeral só hai tres delas).
Se as costuras son cosméticas, resolveranse por si mesmas, se son ordinarias, o día dez despois da manipulación.
Rehabilitación

No proceso de rehabilitación é moi importante previr a infección das suturas, o crecemento do tecido conectivo no seu lugar, adherirse a unha dieta que non aforra. Os puntos de rehabilitación máis importantes son:
| Factor | Recomendacións |
| Dieta | O primeiro día despois da cirurxía, recoméndase rexeitar a comida, só pode beber unha pequena cantidade de auga alcalina non carbonatada. Ao día seguinte, dependendo da condición do paciente e da gravidade da operación, pódese empregar unha nutrición artificial con mesturas especiais ou realizar unha transición cara a unha alimentación afortalada segundo a quinta táboa dietética. |
| Coidados de costura | Despois de retirar os fíos durante dúas semanas, recoméndase tratar os puntos con verde brillante / iodo para evitar a infección e cambiar os apósitos periodicamente. Pode nadar, por regra xeral, o terceiro día despois da eliminación dos puntos. Un mes despois da operación, para unha mellor curación das cicatrices a falta de signos de inflamación, pódense tratar con pomadas especiais. |
| Cargas | De dúas a tres semanas despois da cirurxía suxiren unha restrición da actividade física. |
| Vida sexual | Cunha dinámica positiva de recuperación, a actividade sexual pode comezar dúas semanas despois da operación. |
Seguir estes puntos é moi importante para unha rápida recuperación e prevención de complicacións postoperatorias.
 O uso dunha taxa de mosteiro para o tratamento da pancreatite
O uso dunha taxa de mosteiro para o tratamento da pancreatite
Quedará sorprendido coa rapidez que retrocede a enfermidade. Coida o páncreas! Máis de 10.000 persoas notaron unha mellora significativa na súa saúde só bebendo pola mañá ...
 Desenvolveuse un páncreas biónico para reducir a carga dun órgano enfermo.
Desenvolveuse un páncreas biónico para reducir a carga dun órgano enfermo.
O aparello creado permite aliviar a condición dos pacientes ao notar as funcións prexudicadas dun órgano enfermo. Calcula a dose óptima de insulina e a inxecta no corpo, mantendo así a glicosa a un ritmo estable.
 Como se realiza unha cirurxía de transplante de páncreas e hai riscos para o procedemento?
Como se realiza unha cirurxía de transplante de páncreas e hai riscos para o procedemento?
Nótase que a calidade e a esperanza de vida dos pacientes que se someteron a un transplante exitoso aumentan varias veces. Despois de un a dous anos, a glándula do doante segue funcionando en aproximadamente o 87% das persoas
 Métodos de resección de páncreas e posibles consecuencias e risco para o paciente
Métodos de resección de páncreas e posibles consecuencias e risco para o paciente
Ao realizar un tratamento cirúrxico do ferro, pódese eliminar completamente ou por parte del. Ademais, por razóns médicas, os órganos próximos poden cortarse
Coa axuda da laparoscopia, drenouse un falso quiste. O procedemento foi rápido e sen complicacións, as cicatrices se curaban con rapidez.
Antes dunha laparoscopia, é moi importante atopar un bo especialista, xa que esta operación, aínda que menos traumática, pero o seu éxito e a ausencia de complicacións dependen fortemente da profesionalidade e experiencia do cirurxián.
Pancreatectomía distal laparoscópica
As indicacións para o procedemento son as mesmas que noutra operación. Pero a pancreatectomía distal non se usa para traballar con neoplasias malignas. Este método é adecuado para eliminar pseudocistas e tumores na glándula ou na súa cola. O uso deste método está prohibido para:
- cancro de páncreas
- médicos que non teñen habilidades en cirurxía aberta ou procedementos complexos que empregan esta metodoloxía.
Hoxe desenvolvéronse 3 opcións para o procedemento:
- elimina simultáneamente o bazo,
- non violen a integridade do bazo e dos seus vasos,
- cruzar barcos, pero non tocar o bazo.
Intentan salvar o bazo debido a que xoga un papel importante na loita contra os microorganismos patóxenos capsulares. Isto afecta favorablemente ao traballo do corpo e á esperanza de vida.Esta información non está totalmente confirmada, polo tanto, moitos cirurxiáns eliminan o órgano, especialmente porque é difícil manter os vasos sanguíneos durante a laparoscopia. Así que o procedemento é máis sinxelo e rápido, xa que non hai necesidade de implicarse na mobilización de vasos sanguíneos. Se non se conserva a arteria e a vea, aumenta o risco de infarto de órganos, o que non supón un gran perigo. Na maioría das veces, elimínase a si mesmo.
- dar anestesia
- fai intubación endotraqueal,
- coloca un catéter Foley,
- a posición do paciente depende da localización do tumor,
- poña medias de compresión nas pernas,
- facer estéril a cavidade abdominal.
 Procedemento:
Procedemento:
- coa axuda dun video laparoscopio realízase un exame da cavidade abdominal,
- por disección chegar ao páncreas,
- Para unha detección precisa de tumores e grandes vasos no páncreas, úsase ecografía laparoscópica,
- á procura dun lugar relativamente delgado na glándula,
- as embarcacións mobilízanse cunha grapadora, excepto para as que se axusten ben,
- unha parte do órgano resérvase e é sacada do abdome,
- poñer un tubo de drenaxe,
- eliminar a fuga.
Este método protexe a cavidade abdominal da infección do exterior. A probabilidade de desenvolver hernias e dor redúcese a cero. Despois da cirurxía durante un ano, o paciente debe respectar estrictamente a dieta prescrita. Pasado este tempo, o paciente recupérase completamente. Despois debería someterse a unha ecografía unha vez cada medio ano.
Outra cirurxía do páncreas
A cirurxía pancreática realízase mediante diferentes métodos. Primeiro de todo, o cirurxián fai pequenos cortes no abdome e insire un laparoscopio. Así, pode examinar os órganos e determinar se hai unha metástase tumoral. O tipo de intervención cirúrxica depende de onde se atopa a neoplasia: na cabeza - operación Whipple, na cola - pancreatectomía distal, no corpo - pancreatectomía total:
- Durante a cirurxía de Whipple, o médico elimina a cabeza do órgano, en parte o estómago, o intestino delgado e o conduto biliar, a súa integridade restablece co paso do tempo.
- Mediante a laparoscopia, realízase un diagnóstico, durante o cal se busca a localización de metástases cancerosas. Este é o último método de investigación que dá resultados finais sobre a extensión do tumor. Debido a que hoxe os laparoscopios teñen fibras ópticas avanzadas, dispositivos de biopsia e outros instrumentos, as posibilidades de laparoscopia aumentaron. Este método de diagnóstico axuda a determinar con máis precisión as tácticas da futura terapia pancreática para a pancreatite.
- Operación cun pseudo-quiste. Método empregado: acceso transgástrico. Dirixen o seu páncreas a través do estómago mediante un endoscopio e un laparoscopio. Drenaxe de gasto.
- Enucleación laparoscópica. Úsase para neoplasias benignas. O método require unha mínima resección. Aplícase a tumores superficiais de ata 20 mm. Para determinar a cantidade de tecido que se debe cortar, utilízase un sensor especial. Ábrese a fascia anterior e elimínase o tumor.
- Pancreaticoduodenectomía. O método é experimental e non se probou o seu uso.
¿SE VE QUE FACER UN TRATO GASTROINTESTINAL É DIFICULTADO?
A xulgar polo feito de estar lendo estas liñas, a vitoria na loita contra as enfermidades do tracto gastrointestinal aínda non está do teu lado.
E xa pensou en cirurxía? É comprensible, porque todos os órganos do tracto gastrointestinal son vitais, e o seu bo funcionamento é a clave para a saúde e o benestar. Frecuentes dor abdominal, azia, balonaduras, eclosión, náuseas, alteración das feces. Todos estes síntomas son coñecidos de primeira man.
Pero é posible tratar a causa máis que o efecto? Recomendamos ler a historia de Galina Savina, como ela cura os problemas gastrointestinais. Lea o artigo >>
Indicacións para a operación
As indicacións para realizar unha cirurxía laparoscópica para pancreatite poden ser tales patoloxías:
- Diagnóstico de patoloxías non explicadas do páncreas,
- Necrose pancreática na pancreatite aguda,
- A formación de quistes e outras neoplasias de natureza maligna e benigna na pancreatite crónica.
Que métodos de diagnóstico se poden usar para prescribir laparoscopia?
Antes da laparoscopia, pódense prescribir ao paciente os seguintes métodos de diagnóstico e instrumental:
Despois de realizar un determinado conxunto destes procedementos diagnósticos, o médico toma unha decisión sobre a necesidade de cirurxía laparoscópica e elabora un plan para a preparación posterior do paciente para o procedemento.
Laparoscopia diagnóstica realízase en poucos casos. Por exemplo, se é imposible determinar a localización do proceso tumoral ou o sitio de necrose mediante ultrasonido.
Baixo que tipo de anestesia se realiza unha operación laparoscópica para enfermidades do páncreas?
- Para realizar a laparoscopia diagnóstica, o médico realiza anestesia.
- Para realizar a operación, o paciente é sedado e entregado nunha carriza ao quirófano.
- Colocáronse na mesa de operacións, escollendo a posición que é mellor para a operación.
- Despois diso, o médico introduce ao paciente nun certo estadio de anestesia e un tubo insértase na tráquea para intuir a tráquea e continúa a anestesia endotraqueal.
Como se realiza a operación?
- Para a prevención, colócase un dispositivo especial para compresión intermitente en cada perna, que axuda a previr a tromboflebite.
- A parede frontal do abdome está tratada con material antiséptico e está cuberta con liño estéril.
- O médico realiza unha pequena incisión e insire instrumentos laparoscópicos na cavidade abdominal.
- Despois de eliminar a necrose ou a neoplasia, o médico elimina os instrumentos e sutura as incisións, instalando un trocar.
A duración da operación está determinada pola complexidade do acceso á localización da patoloxía e o diagnóstico do paciente. Por regra xeral, leva aproximadamente 2,5-3 horas.
Coidados postoperatorios
Despois de completar a operación, o paciente é levado á unidade de coidados intensivos e está baixo o control do persoal médico ata que se estabilice o seu estado xeral. Despois, pode ser trasladado ao departamento de cirurxía xeral ou abdominal.
O médico que atende o paciente determina as novas tácticas de tratamento, segundo o seu diagnóstico. Despois do alta, aconséllase que o paciente controle e, se é necesario, prescríbese un tratamento preventivo, incluída a dieta, a normalización da nutrición e o estilo de vida.
Experiencia - 21 anos. Estou escribindo artigos para que unha persoa poida recibir información veraz sobre unha enfermidade molesta en Internet, comprender a esencia da enfermidade e evitar erros no tratamento.
Mecanismo de desenvolvemento
Podes falar do inicio do desenvolvemento da enfermidade incluso antes de detectar os primeiros síntomas. A base para o desenvolvemento da necrose pancreática é a falla dos mecanismos locais de protección do páncreas.
A progresión da enfermidade prodúcese en 3 etapas:
- Etapa da toxemia. Despois de que o factor provocador exercise a súa influencia sobre o páncreas, prodúcese un aumento da secreción externa do órgano e unha sobreestreación dos conductos da glándula, como consecuencia do que aumenta a presión e o inicio do proceso de necrose do tecido do órgano. É dicir, o corpo dixeríase a si mesmo. No caso da activación da lipase, a necrose das células graxas prodúcese; esta forma clínica e anatómica de necrose pancreática chámase graxa. E se se produce a activación da elastase, comeza a destrución vascular, nese caso é habitual falar dunha forma hemorrágica.Nos dous casos, non se pode evitar a insuficiencia múltiple do órgano, é dicir, as lesións de todos os órganos vitais - o corazón, o fígado, os riles e o cerebro.
- Despois de que a enfermidade comezou o seu desenvolvemento, comeza a etapa do absceso. Nesta fase, fórmase un proceso inflamatorio na glándula, que posteriormente se estende a outros órganos coa posterior formación de cavidades purulentas.
- Para aumentar as posibilidades dun resultado favorable, é necesario evitar o desenvolvemento da terceira fase de desenvolvemento da necrose pancreática - a formación de focos purulentos. Se a enfermidade chegou a esta fase, incluso o tratamento máis moderno e profesional non dá ningunha garantía.
Causas e síntomas da necrose pancreática
Hai varias razóns para o desenvolvemento da enfermidade.
O factor máis común que afecta o estado do páncreas e o desenvolvemento da patoloxía é o abuso prolongado de alcol.
Ademais disto, unha das causas máis probables da enfermidade pode ser unha violación da dieta, o consumo excesivo de alimentos graxos e fritos.
Ademais, os factores de risco son:
- infeccións ou virus concomitantes no corpo,
- úlcera estomacal ou duodenal,
- cálculos biliares
- Cirurxía ou lesións abdominais
- enfermidades gastrointestinais xa existentes,
- consumo de drogas.
Tras a exposición por unha ou varias razóns, pode producirse unha necrose pancreática, que ten tres fases de desenvolvemento:
- Toxemia - neste caso, as toxinas secretadas polas bacterias circulan no sangue.
- Un absceso é unha supuración limitada do páncreas e ás veces órganos en contacto con el.
- Cambios purulentos - na glándula e fibra próxima.
Segundo as fases da necrose, danse síntomas característicos:
- dor - a maioría das veces os pacientes descríbeno como moi forte, insoportable, pero pode diminuír se está cos xeonllos presionados no estómago,
- náuseas
- vómitos - non está relacionado con comer, mentres que unha persoa vomita masas mucosas sanguentas, pero non sente alivio,
- síndrome de deshidratación: prodúcese por deshidratación grave, pacientes por vómitos indomables, o paciente quere beber todo o tempo, a pel e as mucosas están secas, a micción é significativamente reducida ou está completamente ausente,
- primeiro vermelhidão e despois palidez da pel,
- hipertermia
- inchazo
- taquicardia importante,
- a aparición de manchas roxas no estómago, nádegas e costas,
A causa máis común de necrose pancreática é beber alcohol e comer mal. Ademais, na maioría dos casos, a necrose pancreática detéctase precisamente despois dun único uso de alcol e alimentos graxos en grandes cantidades. A maioría das veces isto ocorre durante as vacacións, despois de longas festas cunha abundancia de pratos graxos e bebidas alcohólicas. Os síntomas do desenvolvemento da enfermidade pódense detectar xa o primeiro día despois da exposición a un factor provocador.
A seguinte razón pola que se pode desenvolver a necrose pancreática é a presenza de colelitiasis no paciente. Neste caso, os condutos do páncreas obstruíronse, como resultado da subida da presión intraductal e do tecido do órgano.
As causas da necrose pancreática tamén poden ser as complicacións que xurdiron despois da cirurxía, lesións no abdome e un trastorno gastrointestinal molesto. Como resultado dun dos factores anteriores, ocorre o refluxo: a bile é arroxada ao páncreas e a activación de proenzimas, o que provoca o desenvolvemento de reaccións enzimáticas.
A patoxénese da pancreatite pancreática baséase nunha violación do mecanismo de protección local do órgano.A inxestión de alimentos e alcol en cantidades abundantes aumenta significativamente a produción de secreción externa, debido á que a saída de zume de páncreas é perturbada e os conductos do órgano son estendidos. Debido ao aumento da presión no interior dos conductos, fórmase un edema de parénquima, os acini do órgano son destruídos.
Todo iso provoca necrosis masiva de tecidos de órganos (auto-dixestión de células de graxa e paredes vasculares). Coa entrada adicional de encimas e produtos de descomposición de tecidos no sistema circulatorio, exerce un efecto tóxico sobre todo o organismo. As lesións ocorren no fígado, riles, corazón, cerebro.
E aínda que ninguén está a salvo do desenvolvemento da necrose pancreática, pode determinar o grupo de risco para a aparición desta enfermidade. Isto debe incluír alcohólicos crónicos, así como pacientes que padecen enfermidade do cálculo biliar, patoloxía hepática e trastornos do tracto gastrointestinal. Aquí tamén pertencen persoas con anomalía conxénita na estrutura do páncreas ou órganos dixestivos.
A principal razón para o desenvolvemento da necrose pancreática é o abuso de bebidas alcohólicas durante moito tempo. Aproximadamente o 25% dos pacientes teñen antecedentes de colelitiasis. Aproximadamente o 50% dos pacientes con este diagnóstico alimentan regularmente. A súa dieta contén alimentos graxos fritos, afumados.
Outros motivos para o desenvolvemento da necrose pancreática inclúen:
- lesións abdominais
- progresión dunha úlcera duodenal,
- penetración de virus
- o desenvolvemento de patoloxías infecciosas,
- úlcera do estómago.
Outro factor provocador é a longa estancia nunha situación estresante. Ás veces, a necrose pancreática desenvólvese nun contexto de inxestión incorrecta de certos medicamentos.
Tipos de operacións por volume de intervención
Dependendo da distribución e localización de procesos destrutivos, hai:
- necrose pancreática limitada,
- estendida (por necrose pancreática do páncreas, está afectada case toda a superficie do órgano),
- total (derrota completa de todo o volume de órgano).
Dependendo de se o curso da enfermidade vai acompañado dun proceso infeccioso:
- cunha infección, é dicir, unha persoa infectada,
- estéril: ningunha infección.
A forma estéril de necrose pancreática pode producirse nunha das tres formas anatómicas clínicas:
- Graxa. A progresión do proceso necrótico prodúcese lentamente, ao longo de 4-5 días, o pronóstico neste caso é o máis favorable.
- Hemorráxica. O desenvolvemento da enfermidade é rápido, a miúdo con hemorraxias internas.
- Mixto. Hai signos dunha forma graxa e hemorrágica, esta forma é máis común.
Toda a variedade de operacións no páncreas divídese en grupos, segundo o volume e o método de intervención. Por volume, poden conservar órganos ou eliminar a glándula ou a súa parte.
Trátase de intervencións nas que non se elimina o tecido da glándula, pero realízase a apertura e drenaxe do absceso, hematomas, disección da cápsula con hinchazón severo da glándula, sutura do tecido da glándula danada, drenaxe da bursa omental na pancreatite aguda para drenar o fluído.
Estas intervencións divídense en 2 grupos:
- resección - eliminación dunha parte da glándula,
- pancreatectomía: eliminación completa da glándula.
Pódese realizar a resección en varios departamentos onde hai un tumor, quiste, sitio de necrose (necrose tisular): na zona da cola, corpo ou cabeza da glándula.
A operación máis difícil neste grupo é a resección pancreato-duodenal: eliminación da cabeza da glándula, duodeno, vesícula biliar, parte do estómago. Realízase cun tumor maligno da cabeza e implica a eliminación de órganos adxacentes a ela. A operación é moi traumática, ten unha alta porcentaxe de mortalidade e complicacións.
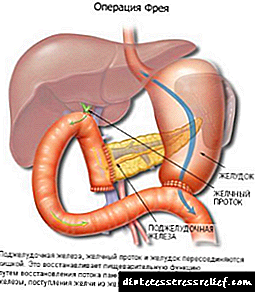
Para a resección da cabeza, úsase a operación de Frey no páncreas, coa conservación do duodeno 12. É menos traumático, indícase con cambios pronunciados na cabeza con pancreatite, obstrución do conduto pancreático. Despois de que a parte da cabeza se elimine, o conducto pancreático se disecou por lonxitude e se sutura ata o bucle do intestino delgado, créase unha ampla anastomose entre el e o intestino para un fluxo libre de zume de páncreas no intestino.
A eliminación completa da glándula ou pancreatectomía realízase con necrose pancreática total, feridas graves cunha glándula esmagada, quistes múltiples e un extenso tumor maligno.
Diagnóstico previo e preparación antes da laparoscopia
Podes diagnosticar o desenvolvemento da enfermidade valorando a historia do paciente, escoitando as súas queixas, examinando e organizando un conxunto de exames adicionais.
Na necrose pancreática é necesario realizar un diagnóstico de laboratorio, consistente nunha proba de sangue xeral (para azucre, calcitonina, reconto de glóbulos brancos, ESR, hemocrit, granularidade de neutrófilos), orina (para o nivel de tripsina), análise de crecemento de AST e ALT (encimas hepáticas).
A continuación, tes que ir a diagnósticos instrumentais, incluíndo:
- Ecografía da cavidade abdominal e do tracto biliar, que permite detectar a presenza de quistes e abscesos e determinar a súa localización,
- tomografía computada, que determina o grao de ampliación da glándula, condutos pancreáticos, presenza de focos de necrose, inflamación do tecido,
- resonancia magnética
- radiografía do abdome,
- punción e semente bacteriana do fluído resultante na lesión,
- Angiografía pancreática
- colangiopancreatografía retrógrada (avaliación do estado dos conductos pancreáticos) e laparoscopia diagnóstica.
Só unha implementación consistente, oportuna e de alta calidade de todas estas accións pode dar un resultado preciso. O médico non pode descoidar ningunha das fases do exame, se non, a imaxe da enfermidade non será fiable.
Antes da cirurxía laparoscópica, son necesarios os seguintes tipos de métodos de investigación e laboratorio:
- Reconto completo de sangue
- Bioquímica do sangue
- Tomografía computarizada,
- Resonancia magnética,
- Anxiografía
- Biopsia
Despois de recibir os resultados, o médico asistente toma unha decisión sobre a viabilidade da laparoscopia. Elaborará un plan detallado do procedemento e o que hai que facer inmediatamente antes da operación:
- Diagnóstico visual, que é necesario para determinar con precisión a estrutura anatómica do páncreas.
- Análise bioquímica do sangue para determinar a presenza de neoplasia dependente das hormonas.
- Tomografía computarizada do órgano, deseñada para escoller a ubicación ideal para o acceso ao páncreas durante a cirurxía.
- Diagnóstico por ecografía, unido a unha biopsia.
- Proba de marcadores de tumor.
Medicamento para o tratamento da necrose pancreática
Primeiro de todo, ao paciente prescríbelle un estrito descanso en cama, xaxún terapéutico. O principal obxectivo do médico é deter a síndrome da dor.
Para iso, introdúcense analxésicos e antiespasmódicos. Para suprimir a función secretora do páncreas, debido á que, de feito, se produce a súa destrución, ao paciente prescríbense preparados antienzimáticos.
O máis famoso deles e moi utilizado na práctica médica é Kontrikal (os seus outros nomes son Trasilol e Gordoks). O seguinte paso é reabastecer as reservas de líquido perdido durante os vómitos intensos. Para iso, prescríbese un goteo intravenoso de solucións coloides. Tamén é desexable reducir a temperatura na área da inflamación - aplicar xeo. Antibióticos obrigatorios: para destruír a flora bacteriana.
Se toda a terapia é ineficaz, produciuse unha infección do páncreas ou o proceso estendeuse aos órganos veciños e ao peritoneo (peritonite), indícase un tratamento cirúrxico urxente.
Como se fará o diagnóstico final, é necesario recorrer a realizar manipulacións médicas. O paciente está inmediatamente hospitalizado na unidade de coidados intensivos do departamento de cirurxía. O complexo de medidas terapéuticas debería levarse a cabo exclusivamente nun hospital. Primeiro de todo, a terapia está dirixida a suprimir procesos destrutivos no corpo: previr a auto-dixestión do páncreas, eliminar os efectos da embriaguez e, se se atopan signos de complicacións, suprimilos inmediatamente.
Para o tratamento da necrose pancreática úsanse métodos conservadores e cirúrxicos. Algúns métodos conservadores inclúen os seguintes:
- asegurando un descanso absoluto do paciente, é dicir, unha limitación completa da súa actividade física,
- a exclusión da inxesta de alimentos (o corpo aliméntase usando solucións especiais a través de contagotas),
- a introdución de medicamentos que suprimen a dor (isto debe facerse para evitar o desenvolvemento de complicacións como o choque de dor),
- bloqueando a secreción do estómago, páncreas e duodeno (mediante administración intravenosa de axentes antifermentos e lavado gástrico con auga fría),
- a falta de colelitiasis acompañante, é posible a introdución de fármacos coleréticos,
- proporcionar hipotermia local (aplicando frío no estómago),
- a introdución de medicamentos antibacterianos co fin de previr e deter o proceso inflamatorio na glándula (pódense usar antibióticos como Cepepim, Ciprofloxacin e Metronidazol),
- administración intramuscular de cerucal para suprimir os vómitos,
- con graves manifestacións de embriaguez, o sangue purifícase mediante plasmoféresis, hemosorción, diálise peritoneal, hemofiltración,
- Para evitar a aparición de hemorraxia interna, adminístrase somatostatina.
Se temos en conta os métodos de tratamento cirúrxico, entón no diagnóstico de necrose pancreática, na maioría dos casos, o paciente debe someterse a unha cirurxía, xa que a porcentaxe de escapalo é insignificante. A intervención cirúrxica é necesaria para restaurar o fluxo de zume das glándulas, eliminar áreas post-necróticas e formacións purulentas, parar o sangrado interno.
O tratamento cirúrxico da necrose pancreática debe realizarse despois da fase aguda da enfermidade, que pode durar uns 4-5 días. Pódese realizar unha intervención cirúrxica urxente se se observa necrose subtotal e total do tecido pancreático, peritonite purulenta e absceso pancreatogénico. Na maioría dos casos, os pacientes móstranse en reoperación para eliminar os restos da infección e focos necróticos.
Despois da cirurxía e outros procedementos médicos, os médicos poden formular outro prognóstico para o paciente e os seus familiares. Con necrose pancreática pancreática, un resultado fatal é posible incluso despois de proporcionar unha atención médica adecuada e oportuna. Incluso despois da terapia exitosa, o paciente necesitará varias medidas complexas de rehabilitación. Dentro de 3-4 meses ou máis, considerarase unha persoa discapacitada.
Para evitar o desenvolvemento de necrose pancreática, é necesario evitar factores provocadores coñecidos polo seu efecto negativo sobre o corpo. Esta é unha dieta inadecuada, un estilo de vida sedentario e un consumo de alcol.
Despois da operación, o paciente pasa a ser un dispensario. Cada seis meses, unha persoa comprométese a examinar o tracto dixestivo. A el móstrase o paso do ultrasonido. Á vez resóltase a resonancia magnética abdominal.
A vida dun paciente despois da necrose pancreática do páncreas varía moito. Recibiu a dieta máis estrita. É importante proporcionar unha nutrición fraccionada. A comida debe quentarse. Está excluído o uso de bebidas efervescentes non alcohólicas. Un gran beneficio para o corpo é o rexeitamento dos doces.
Se unha persoa rompe a dieta, a súa esperanza de vida redúcese. Cando se produce o modo latente, a lista de produtos permitidos pode ampliarse.
Nalgúns pacientes despois da cirurxía, a presión arterial diminúe un 20%. O 30% das persoas ten graves problemas cos seus órganos visuais. Moitos quedan cegos. Ás veces a hipoxia arterial desenvólvese no sistema pulmonar. Aparecen luminosos síndromes de socorro das vías respiratorias. Algúns pacientes presentan un quiste benigno.
Operacións abertas
Trátase de intervencións tradicionais cunha gran incisión na pel do abdome, que proporcionan un bo acceso ao órgano. Hoxe en día estanse implementando cada vez menos en relación coa chegada de novas tecnoloxías máis afortunadas.
Trátase de operacións laparoscópicas no páncreas, realizadas por varias pequenas incisións na pel do abdome. A través deles introdúcese un laparoscopio de vídeo e instrumentos especiais. O cirurxián controla o progreso da operación na pantalla. Tras tales intervencións, a rehabilitación é moito máis curta ea duración da estadía no hospital queda reducida a varios días.
Operacións sen sangue
Úsanse principalmente para eliminar os tumores das glándulas. Entre estes inclúese a radiocirurxía, a eliminación de radiacións poderosas (ciber-coitelo), a criocirurxía, a conxelación do tumor, a ecografía centrada, a cirurxía láser Se o cisafibio non require ningún contacto co corpo, outras tecnoloxías realízanse a través dunha sonda inserida no duodeno.
Despois da cirurxía do páncreas, o prognóstico depende do transcurso do período postoperatorio, da calidade da rehabilitación, do desenvolvemento de complicacións e non son raros. Entre as complicacións que máis veces se desenvolven:
- Hemorraxia intraabdominal.
- Trombose e tromboembolismo.
- Infección, desenvolvemento de abscesos, peritonite.
- A formación de fístula pancreática.
Case sempre a inevitable consecuencia da cirurxía do páncreas é a deficiencia de enzimas e o trastorno dixestivo e a diabetes mellitus desenvólvese cando se reseca a cola. Estes fenómenos pódense compensar mediante o nomeamento de preparados enzimáticos-substitutos e axentes hipoglucémicos.
En calquera caso, a vida despois da cirurxía do páncreas está cambiando e hai que revisala. Primeiro de todo, é necesario separar con malos hábitos e cumprir estrictamente unha dieta: excluír o alcol, pratos graxos e picantes, repostería.
Que se pode facer despois da cirurxía do páncreas? A dieta debe incluír unha cantidade suficiente de proteínas (carne magra, peixe, queixo), fibra e vitaminas: cereais de cereais, verduras, froitas, herbas, tés de herbas medicinais. A comida debe tomarse polo menos 5 veces ao día en pequenas porcións.
Tamén é necesario levar un estilo de vida sa, combinar a actividade física con bo descanso e ser observado regularmente por un médico.
A cirurxía pancreática é complexa, require especialista altamente cualificado e condicións apropiadas na clínica. O seu resultado tamén depende en gran medida do propio paciente, do cumprimento das instrucións e da dieta do médico.
Os seguintes tipos de intervencións cirúrxicas:
- Resección total. Ás veces, o cirurxián ten que tomar decisións importantes durante o procedemento. A intervención ten unha duración de 7 horas como mínimo.
- A pancreatectomía subtotal é unha eliminación parcial do páncreas. Só queda unha pequena parte do órgano, situada preto do duodeno.
- A resección pancreato-duodenal é a operación máis difícil. Elimínanse o páncreas, o duodeno, a vesícula biliar e parte do estómago.Prescríbase en presenza de tumores malignos. É perigoso con alto risco de lesións nos tecidos circundantes, aparición de complicacións postoperatorias e morte.
Laparoscopia
A cirurxía laparoscópica, antes utilizada exclusivamente con fins diagnósticos, agora pode mellorar o estado do paciente con necrose pancreática e tumores benignos do páncreas. A operación caracterízase por un curto período de recuperación, baixo risco de complicacións. Cando se usa o método endoscópico, accédese ao órgano a través dunha pequena incisión e o control de vídeo fai que o procedemento sexa seguro e eficaz.
Eliminación de tumores
A eliminación de tumores pancreáticos benignos realízase de dúas formas:
- Operación de inicio. O acceso ao órgano é a través da disección do ligamento gastrocolico, despois da que se separa a vea mesentérica superior. Nas partes superior e inferior do páncreas aplícanse suturas. Tras a excisión radical, a cabeza do órgano do istmo é elevada e separada da vea portal superior.
- Operación Frey: eliminación parcial da parte ventral da cabeza do páncreas con pancreatojejunostomiasis lonxitudinal.
Preséntase unha operación similar para a diabetes grave. As contraindicacións son as mesmas que para o transplante doutros órganos. O páncreas para transplante obtense dun doador novo con morte cerebral. Esta operación está asociada a un alto risco de rexeitamento do órgano transplantado, polo tanto, lévase a cabo no contexto da terapia inmunosupresora. A falta de complicacións, o metabolismo normalízase, desaparece a necesidade de administración de insulina.
A resección total está indicada para enfermidades acompañadas de necrose dos tecidos do órgano. A operación prescríbese só despois dun exame completo do corpo, en presenza de indicios absolutos. Despois da eliminación completa do páncreas, o paciente necesitará unha inxestión permanente de enzimas, insulina, unha dieta especial, visitas regulares ao endocrinólogo.
Stenting
A cirurxía é un xeito eficaz de desfacerse da ictericia obstructiva. Ten un baixo risco de complicacións e sinxeleza na execución. O stenting do conducto pancreático realízase endoscópicamente. Durante a operación instálase unha prótesis metálica, recuberta por pulverización antibacteriana. Isto reduce o risco de obstrución e infección por stent.
Indicacións para
As indicacións para cirurxía pancreática laparoscópica son:
- A necesidade dun diagnóstico de alta calidade do órgano,
- Necrose pancreática parcial ou completa nun ataque agudo de enfermidade pancreática,
- A formación de neoplasias de etioloxía benigna ou maligna na forma crónica de pancreatite.
A laparoscopia é un método moderno de diagnóstico, cuxas vantaxes xustifican o procedemento:
- Indolor
- Precisión da investigación
- Rehabilitación de emerxencia
- Falta de cicatrices.
As razóns para o nomeamento da cirurxía pancreática:
- pancreatite aguda, acompañada de rotura de tecidos,
- o desenvolvemento da peritonite,
- procesos patolóxicos acompañados de supuración,
- abscesos
- un quiste, cuxo crecemento orixina unha dor grave,
- tumores benignos e malignos,
- bloqueo dos conductos biliares dun órgano,
- necrose pancreática.
Cirurxía pancreática: onde e como facelo, complicacións e que se pode facer despois da laparoscopia
A taxa de mortalidade media por necrose pancreática é do 50%, o indicador oscila entre o 30 e o 70%.
Os pacientes con supervivencia deben recibir un tratamento adecuado e oportuno.
Despois da enfermidade, só se afecta a función exocrina do páncreas, é dicir, a secreción de enzimas dixestivas está afectada.
Ao mesmo tempo, a función endocrina é normal - as hormonas que regulan o nivel de glicosa no sangue (insulina, glucagón) son excretadas.
As seguintes complicacións da enfermidade anterior son posibles:
- indixestión,
- proceso inflamatorio crónico no páncreas,
- nunha cuarta parte dos casos - diabetes
- pódense producir falsos quistes no interior da glándula,
- desequilibrio na cantidade de lípidos no sangue,
- pedras nos condutos.
A necrose pancreática repetida é posible con:
- Sobrepeso
- Enfermidade do cálculo biliar
- Alcoholismo crónico
As consecuencias máis comúns da cirurxía pancreática son:
- hemorraxia interna masiva
- trombose
- febre
- trastornos dixestivos (náuseas e vómitos, estreñimiento, seguidos de diarrea),
- o apego de infeccións bacterianas,
- a formación de fístulas e abscesos,
- peritonite
- síndrome de dor aguda
- desenvolvemento de condicións de choque,
- exacerbación da diabetes
- necrose do tecido no órgano despois da resección
- alteración circulatoria.
Prognóstico tras necrose pancreática e prevención da enfermidade
O tratamento conservador e cirúrxico da necrose pancreática ten un prognóstico moi mixto.
A posibilidade de sobrevivencia é aproximadamente do cincuenta por cento. Todo depende do resultado da operación, como xa se dixo, do xénero e idade dos pacientes, da calidade do traballo dos cirurxiáns, do cumprimento da dieta dos pacientes e do uso regular de medicamentos prescritos.
Se o paciente come comida lixo, fuma, bebe alcohol, a súa remisión non durará moito.
Un estilo de vida pode levar a unha necrose repetida inmediata da glándula e o prezo por tal neglixencia pode ser demasiado alto.
Os pacientes que se someteron a cirurxía por necrose pancreática deberían continuar a terapia prescrita polo médico asistente toda a vida, seguindo estrictamente as súas recomendacións.
Os pacientes deben facer unha proba regular de glicosa para non perder o posible desenvolvemento da diabetes mellitus, unha proba xeral de orina para estudar a diurese diaria e a relación entre a micción do día e a noite e visitar unha sala de ultrasóns para ver se hai tumores despois da cirurxía.
Se tes diabete, é importante ter paciencia e administrar oportuna insulina e tomar comprimidos para o azucre.
A prevención da enfermidade é a seguinte:
- Tratamento oportuno e completo de enfermidades hepáticas (hepatite, cirrosis, dexeneración graxa) e tracto biliar (colelitiasis),
- É recomendable rexeitar a presenza na dieta de alimentos graxos, salgados, afumados, en conserva, en conserva ou minimizar o seu uso,
- É necesario abandonar os malos hábitos - alcohol, tabaco e drogas, porque teñen un pronunciado efecto tóxico sobre o fígado e o páncreas,
- Debe ter coidado coas lesións abdominais,
- Para as primeiras violacións do tracto dixestivo, debes consultar ao teu médico,
- Recoméndase realizar unha actividade física moderada diariamente,
Ademais, debería abandonar completamente o uso ou minimizar a adicción ás bebidas carbonatadas doces.
Sobre a necrose pancreática descríbese no vídeo neste artigo.
Previsión de vida
A duración ea calidade de vida do paciente dependen da condición xeral do corpo, do tipo de operación realizada, do cumprimento das instrucións do médico no período de recuperación.
A resección da glándula con cancro está asociada a un maior risco de recaída. A taxa de supervivencia media de cinco anos despois de tal operación non supera o 10%. O paciente ten todas as posibilidades de volver á vida normal despois da resección da cabeza ou a cola do órgano en pancreatite aguda ou tumores benignos.

 O uso dunha taxa de mosteiro para o tratamento da pancreatite
O uso dunha taxa de mosteiro para o tratamento da pancreatite