Absceso ou pancreatite purulenta
Abceso pancreático - Esta é unha cavidade chea de pus e masas necróticas no tecido da glándula. Na gran maioría dos casos, desenvólvese despois dunha pancreatite alcohólica aguda. Caracterízase pola aparición de febre, dor de cintura, leucocitosis, formación de tumor na cavidade abdominal preto de dúas semanas despois dun ataque de pancreatite. O diagnóstico faise despois dunha ecografía, resonancia magnética ou TC da cavidade abdominal, análise de parámetros bioquímicos e clínicos xerais do sangue. O único tratamento eficaz é o desbridamento cirúrxico do absceso, seguido da antibioterapia.
Información xeral
O absceso pancreático é unha enfermidade grave que se desenvolve en pacientes que sufriron pancreatite (exacerbación aguda ou repetida) ou necrose pancreática coa formación dunha cavidade purulenta delimitada na glándula. A enfermidade é perigosa para a vida do paciente e a súa insidiosidade reside na eliminación da clínica fronte aos antecedentes da antibioterapia. É por iso que na gastroenteroloxía moderna é habitual prescribir antibióticos para a pancreatite só con lesións concomitantes do tracto biliar ou complicacións bacterianas probadas. Todos os casos de febre e dor abdominal dentro das dúas semanas posteriores á pancreatite deben considerarse un probable absceso pancreático. O único tratamento que leva á recuperación é a cirurxía por drenaxe do absceso. Sen cirurxía, a mortalidade nesta patoloxía chega ao 100%.

Un absceso pancreático desenvólvese no fondo da pancreatite aguda, pode formarse en calquera forma de patoloxía, excepto edema, o 3-4% dos casos desta enfermidade orixinan un absceso. A maioría das veces detectouse no fondo da pancreatite alcohólica. As razóns para a formación dunha cavidade purulenta no páncreas non están completamente claras. Suponse que a infección pode ser introducida por un fluxo sanguíneo, cun pseudocista punteador (se non se observa aséptico), coa formación dunha fístula do quiste cos intestinos.
Na gran maioría dos casos, con aspiración e inoculación do contido do absceso, Escherichia coli ou enterobacterias segregan. Segundo estudos no campo da gastroenteroloxía, a adición dunha infección secundaria obsérvase en case o 60% dos casos de necrose pancreática, polo que no tratamento desta enfermidade debería ter en conta a probabilidade dunha cavidade con contido purulento. O desenvolvemento dun absceso está promovido por pancreatite grave con máis de tres factores de risco, pancreatite postoperatoria, laparotomía precoz, inicio precoz da nutrición enteral e antibioterapia irracional.
Cando se produce unha pancreatite aguda, o tecido da glándula está danado, debido a que as enzimas entran tanto na propia glándula como nos tecidos circundantes, destruíndoas. Por mor disto, pode comezar a necrose pancreática, fórmanse pseudocistas: cavidades cheas de contido líquido e tecidos necróticos. Ao entrar na área do proceso patolóxico da infección, desenvólvese un flemón pancreático, unha fusión purulenta total ou un absceso. Cómpre destacar que o flemón é unha condición máis grave e prognosticamente desfavorable, que na clínica practicamente non difire dun só absceso. Ademais, con absceso nos tecidos poden formarse múltiples abscesos.
Síntomas dun absceso
O absceso pancreático fórmase durante moito tempo - normalmente polo menos 10-15 días. Así, nun prazo de dúas a catro semanas desde o inicio da pancreatite, a temperatura aumenta ata os números febrís, aparecen calafríos, taquicardia e intensifícase a dor no abdome superior. As dores son semellantes ás cintas. O paciente chama a atención sobre a debilidade, a fatiga, a falta de apetito, o aumento da sudoración. Preocupado por náuseas, vómitos, despois do que se sente amargura na boca durante moito tempo. Hai todos os signos de embriaguez. Ao palparse o abdome é importante destacar a presenza dun tumor e a tensión muscular da parede abdominal anterior.
Complicacións
Un absceso do páncreas é moitas veces complicado pola maior propagación da infección, a formación de múltiples úlceras na propia glándula e órganos circundantes. Pus pode fluír retroperitonealmente, irromper nos órganos ocos (intestinos, estómago), tecido subfrenico e periocárdico, cavidades pleurais e pericárdicas e, polo tanto, pode formarse un absceso intestinal, absceso subfrenico, pleuresia purulenta e pericardite. Ademais, o absceso pode romper ocasionalmente pola pel coa formación dunha fístula. Se as paredes do buque son destruídas por encimas, pode producirse hemorraxias graves, ás veces cun desenlace fatal.
Diagnósticos
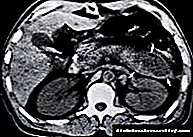
Un especialista en cirurxía xeral diagnostica un absceso pancreático despois dun exame profundo do paciente. Na análise xeral do sangue, hai unha elevada leucocitosis, un cambio na fórmula do leucocito cara á esquerda, un aumento da ESR, anemia. Nunha proba de sangue bioquímica, destaca un aumento do nivel de enzimas pancreáticas, a hiperglucemia. O nivel de amilase de orina é elevado, aínda que durante a formación dun absceso a súa cantidade pode diminuír gradualmente.
Exame por raios X do absceso pancreático ten algunhas características. Dado que a glándula está situada detrás do estómago, a sombra da cavidade do absceso pode solaparse coa burbulla de gas do estómago. Polo tanto, a exposición debería ser máis longa e se se sospeita dun absceso, inxectase un medio de contraste na cavidade do estómago e faise unha foto vertical en proxección lateral; neste caso, unha sombra redondeada cun borde fluído (absceso) estará detrás do estómago. Cando o contraste entra na cavidade do absceso, podemos falar da presenza dunha fístula. Tamén nas imaxes pódense ver sinais de compresión do intestino, desprazamento de órganos. A cúpula diafragmática esquerda é alta, a súa mobilidade é limitada, pode haber unha efusión na cavidade pleural.
A ecografía do páncreas, a tomografía TC dos órganos abdominais determinará a situación e o tamaño da lesión, o número de abscesos. Se é necesario, é posible punción percutánea simultánea con aspiración, exame e sementeira do contido. O diagnóstico diferencial realízase cun pseudocista do páncreas, necrose do páncreas.
Tratamento de abscesos pancreáticos
O tratamento é realizado por un cirurxián abdominal. Un absceso é unha indicación absoluta para a rehabilitación e a drenaxe. A práctica demostra que o drenaxe percutánea de abscesos leva a curar só nun 40% dos casos, ademais, con tales tácticas, flemón, múltiples abscesos e a propagación da infección ao tecido pancreático circundante pode saltar. É por iso que a precisión endoscópica ou clásica de laparotomía e o drenaxe do absceso serán a mellor solución.
Durante a operación realízase un exame minucioso dos órganos circundantes, tecido retroperitoneal para abscesos secundarios. En paralelo, ao paciente recíbese antibioterapia segundo os cultivos recibidos, analxésicos, antiespasmódicos e inhibidores da encima. Realizouse terapia de infusión co obxectivo da desintoxicación.
Previsión e prevención
Dado que as causas da formación de abscesos pancreáticos non se comprenden completamente, ata o momento non hai medidas preventivas para o desenvolvemento desta patoloxía despois da pancreatite e a necrose pancreática. Así, a prevención do abceso é a prevención da pancreatite, porque un absceso pode formarse só no seu fondo.
O prognóstico para a formación de abscesos é grave: sen tratamento cirúrxico, a mortalidade é do 100%, despois da cirurxía, a taxa de supervivencia chega ao 40-60%. O resultado da enfermidade depende da puntualidade do tratamento, do diagnóstico rápido e do tratamento cirúrxico. Canto antes se faga o diagnóstico e se efectúe a operación, mellor serán os resultados a longo prazo.
Factores que provocan o desenvolvemento dun absceso
A pancreatite purulenta do páncreas, ou doutro xeito un absceso, pode formarse baixo a influencia de toda unha lista de factores provocadores. Os principais son procesos anormais no páncreas, que se desenvolven desde o nacemento e a progresión da inflamación nos órganos do tracto gastrointestinal. Ademais, a supuración na rexión da glándula pode provocar os seguintes fenómenos:
- uso excesivo de produtos que conteñen alcohol, unha fase progresiva de alcoholismo, máis común nos homes que nas mulleres,
- procesos de intoxicación xeral de todo o corpo humano,
- a progresión de enfermidades infecciosas virais,
- violación da funcionalidade dos conductos biliares e da vesícula biliar,
- trastornos patolóxicos no sistema do tracto dixestivo, así como no fígado,
- varios procedementos cirúrxicos para o órgano parénquima,
- uso prolongado de certos tipos de medicamentos.
Así mesmo, o desenvolvemento dun absceso pode levar ao desenvolvemento dun proceso inflamatorio no apéndice.
O desenvolvemento da actividade encimática do páncreas
Algúns estudos médicos demostraron que un absceso pancreático pode desenvolverse no medio da intensa actividade das enzimas pancreáticas producidas pola propia glándula.
Isto explícase polo feito de que a función principal do órgano en cuestión é a secreción de substancias hormonais - insulina e encimas pancreáticas, que participan activamente no tracto dixestivo. Unha vez na cavidade intestinal, estes encimas comezan a activarse e descompoñer proteínas, graxas e carbohidratos, axudando o corpo a absorber plenamente estes compoñentes. Antes de que as enzimas estean nos intestinos, son inactivas e inofensivas.
Pero, a pancreatite aguda, ou unha exacerbación da inflamación crónica, leva ao fracaso de todos os procesos no páncreas, o que provoca unha activación prematura de encimas pancreáticas cando aínda están na propia glándula.
Todo isto convértese en provocador do desenvolvemento de procesos de autoxestión do órgano parénquima. Como resultado, as estruturas dos tecidos do órgano se inflaman, aparece unha sensación grave, a súa integridade é violada e fórmase un absceso, que morre.
Abceso intestinal
Un absceso intestinal é un foco limitado de inflamación purulenta na parede intestinal. A gastroenteroloxía considera esta patoloxía como unha forma de procesos purulento-inflamatorios na cavidade abdominal, unha transición do proceso purulento dos órganos veciños ou como unha complicación das intervencións cirúrxicas na cavidade abdominal. As características anatómicas e fisiolóxicas da cavidade abdominal, incluíndo as propiedades do peritoneo e a topografía dos órganos provocan a formación dun foco inflamatorio limitado no intestino. Nalgúns casos, un absceso no intestino pode formarse como resultado dunha infección hematóxena (cun fluxo sanguíneo) ou linfogeno (con fluxo linfático), incluso de focos purulentos distantes, por exemplo, con angina, osteomielite, furunculose. No 8% dos casos, non é posible establecer a causa específica do desenvolvemento dun absceso intestinal.
Causas do absceso intestinal
O principal factor etiolóxico no desenvolvemento da enfermidade é Escherichia coli - en máis da metade dos casos, o axente causante tamén pode ser estafilococo - 9-11%, estreptococo - 7-10%, Pseudomonas aeruginosa - 7-8%, Proteus - 5-8%, ata 25 % - flora anaerobia.
Un absceso pode desenvolverse como resultado dunha transición directa (en contacto) da infección das áreas adxacentes, como resultado da perforación, a penetración dunha úlcera duodenal ou outra parte do intestino, unha apendicite destrutiva, unha peritonite. Unha causa igualmente común son as complicacións postoperatorias: un absceso pode ser o resultado dunha drenaxe insuficientemente eficaz, unha eliminación incompleta de efusión ou tecidos danados, a supuración dun hematoma postoperatorio e pode formarse ao longo da canle da ferida, ao redor de corpos estranxeiros (incluídos drenaxes).
A inflamación purulenta limitada pódese organizar de varias formas: formando un foco no sitio da infección, supuración de exudado infectado, acumulación de sangue ou bile na área de intervención cirúrxica, así como limitar o proceso patolóxico que se produce dos órganos veciños, incluída a peritonite.
Tratamento do absceso intestinal
A base para o tratamento de abscesos intestinais é a eliminación cirúrxica dun absceso en combinación con antibiótica masiva. Os antibióticos son prescritos dos grupos de cefalosporinas, aminoglicósidos, fluoroquinolonas, eficaces contra a flora aeróbica e anaerobia.
O tratamento cirúrxico consiste en abrir o foco da inflamación purulenta, a súa rehabilitación e o drenaxe. Utilízase o acceso laparotómico, a localización do cal está determinada polo lugar do absceso. Se a localización do foco purulento non está claramente definida ou hai dificultades de diagnóstico, realízase unha laparotomía mediana, que lle permite ao cirurxián acceder a todas as partes do intestino. Con danos nas seccións finais do intestino, é posible a cirurxía mediante acceso transrectal. Asegúrese de que o foco da inflamación purulenta está drenado para a posterior aspiración da descarga e lavado.
Phlegmon do estómago
Flegmon do estómago - lesión purulenta aguda de todo o estómago ou a súa parte coa propagación a todas as capas da parede do estómago. A enfermidade é moi rara, máis frecuentemente en homes de 40 a 60 anos.
Flegmonos primarios e secundarios do estómago están illados. Os flemas secundarios son de contacto ou metásticos, é dicir. desenvólvese como complicación da enfermidade subxacente. A etioloxía e a patoxénese do flemón gástrico primario aínda non están claras.
O axente causante do flegmón gástrico son os estafilococos brancos e dourados, estreptococos, E. coli, etc. Na maioría das veces, o flémon gástrico desenvólvese contra unha enfermidade inflamatoria (gastrite, úlcera péptica) ou un dano mucoso (corpos estranxeiros, queimaduras, etc.). O axente causante da enfermidade pode penetrar na parede do estómago tanto desde o lado da mucosa como desde o lado da membrana serosa (flegmón secundario). Na maioría das veces, a enfermidade comeza co estómago pilórico, aínda que tamén pode comezar co cardíaco.
Toda a parede do estómago, que ten a forma dun infiltrado con depósitos fibrinosos tanto da membrana mucosa como da cuberta serosa, está bastante rápido implicada no proceso purulento. O proceso ten tendencia a estenderse, con menos frecuencia hai unha lesión purulenta do estómago limitada. Na profundidade do infiltrado atópase un groso pus, que se pode obter por punción cunha agulla grosa. O estómago cunha lesión purulenta tórnase bruscamente hiperemico e tenso.
O exame histolóxico nas primeiras etapas revela edema e plétora de todas as capas da parede do estómago na área de infiltrado. A medida que a enfermidade se desenvolve, edema e hiperemia dos tecidos intensifícanse, aumenta a súa infiltración de leucocitos.
Cadro clínico
O flegmon do estómago refírese a enfermidades graves. O curso clínico depende do estadio da enfermidade, a condición xeral do corpo, o tipo (primario ou secundario) e o tipo de flemón (limitado ou común), a idade do paciente, as complicacións.
A enfermidade comeza con agudeza. A temperatura sobe ata 39-40 ° C.Os pacientes quéixanse dunha dor severa no abdome superior, que diminúe aínda máis, pero non diminúe por completo, forte debilidade, náuseas, vómitos, brote de aire, inchazo. A peristalsis nas primeiras etapas está debilitada e detense. Lingua seca, recuberta de revestimento branco ou gris. O pulso aumenta a 140 por minuto, o seu recheo está deteriorando. A presión arterial diminúe.
En fase de intoxicación purulenta severa, pode aparecer o amarillo das membranas mucosas e da pel. O abdome está moderadamente hinchado, está insuficientemente implicado na respiración ou non está implicado en absoluto. A parede abdominal é tensa e fortemente dolorosa en todos os departamentos, especialmente na parte superior, onde ás veces é posible sentir unha formación redonda, suave e fortemente dolorosa que ocupa toda a rexión epigástrica.
Os síntomas de irritación peritoneal nas etapas iniciais da enfermidade están mal expresados, pero a medida que o flegmon se desenvolve e se propaga, faise máis pronunciado. Todas estas manifestacións son máis características do flemón xeneralizado do estómago.
Unha proba de sangue indica un proceso inflamatorio: o número de leucocitos aumenta a 15-18 x 109 / l, aumenta a ESR, obsérvase un desprazamento da fórmula do leucocito cara á esquerda. De gran axuda no diagnóstico de flemón gástrico é o exame de raios X, no que se revela a suavidade e o desnivel dos pregamentos da membrana mucosa e a ausencia de peristalsis nesta sección do estómago. Coa progresión da enfermidade, pódese detectar un defecto de recheo con contornos uniformes e lisos.
As posibilidades de ecografía con flemón gástrico son limitadas, pero a TC proporciona información importante: un engrosamento limitado da parede do estómago, a súa expansión, ás veces revelan gas na parede do estómago.
O exame endoscópico facilita o diagnóstico da enfermidade. A esofagogastroscopia e a laparoscopia son métodos decisivos no diagnóstico preoperatorio e determinación do tratamento do flemón gástrico.
Cun exame gastroscópico, a membrana mucosa do estómago, a miúdo o seu departamento pirórico, está cuberta de depósitos fibrinosos e está inchada. Cando o proceso purulento pasa dos órganos veciños ao estómago (flemón secundario), pódese observar un rebumbio da parede do estómago na sección afectada. A gastroscopia debe realizarse con extrema precaución, xa que con flegmon do estómago pode producirse facilmente a perforación da parede cun instrumento cando o estómago estire co aire.
O exame laparoscópico do flemón do estómago na fase inicial determina o abombamento do omentum no estómago, pode haber depósitos fibrinosos no omentum. O estómago é hiperemico na zona afectada, inchada, cuberta de fibrina. Coa progresión da enfermidade, o exsudado seroso aparece primeiro na cavidade abdominal, e despois o purulento.
O diagnóstico é difícil, xa que a enfermidade é rara, e os síntomas son similares a outras enfermidades agudas da cavidade abdominal: úlcera estomacal perforada ou úlcera duodenal, colecistite aguda, pancreatite aguda, gastrite aguda, gastroenterite. Cos fenómenos de peritonite, o diagnóstico de flemón gástrico é aínda máis difícil de establecer. Un exame endoscópico ou laparoscopia pode axudar ao diagnóstico.
Nas primeiras etapas da enfermidade, cuxo diagnóstico é posible só con exame endoscópico, pode limitarse a un tratamento conservador: antibioterapia masiva, tratamento antiinflamatorio e desintoxicación, dieta e observación dinámica.
O tratamento cirúrxico está indicado para unha forma progresiva da enfermidade, así como para un tratamento conservador ineficaz de formas locais de flemón gástrico. Con flegmon secundario do estómago, é necesario tratar activamente a enfermidade subxacente. Canto antes se realice a operación, mellor será o resultado da enfermidade.
As operacións máis típicas do flegmón do estómago: a súa resección dentro de tecidos sans, gastrostomía, drenaxe da cavidade abdominal. O volume de cirurxía depende da condición do paciente, o desenvolvemento e o tipo de proceso (limitado, estendido), as complicacións. A intervención óptima é a resección gástrica, que se pode realizar a falta de complicacións e a condición relativamente satisfactoria do paciente.
Incluso con esta operación radical, a hinchazón dos tecidos e as lesións purulentas da parede do estómago requiren non só unha alta técnica cirúrxica, senón tamén un equipamento e un equipamento adecuados. Nas condicións da peritonitis, un proceso común, é máis conveniente limitarse a gastroenteroanastomose ou gastrostomia xunto con muescas ao longo da parede do estómago ata a capa muscular, tratamento da parede con antisépticos, chipping con solucións antibióticas e rematar a operación co drenaxe da cavidade abdominal.
A incisión da liña media superior abre a cavidade abdominal. Con flegmon, que afecta a unha parte do estómago, realízase unha resección. Con dano total no órgano, se non se pode realizar gastrectomía debido á gravidade do estado do paciente, a operación consiste en drenar a cavidade abdominal introducindo tubos de drenaxe e delimitando tampóns de gasa. A través dunha incisión separada no hipocondrio esquerdo, realízase a drenaxe con varias aberturas laterais no espazo subfrenico esquerdo ata o fondo do estómago.
A segunda drenaxe e tampón realízanse mediante unha incisión no hipocondrio dereito e conducen polo espazo subhepático ata o pequeno omentum. O terceiro tubo de drenaxe é levado na bolsa de recheo a través dunha abertura feita no ligamento gastrointestinal: o drenaxe é traído á parede posterior do estómago e é sacado a través dunha incisión de liña media. A operación complétase coa introdución dunha sonda permanente no estómago.
Con flema do estómago, complicado por peritonite purulenta xeneralizada, cunha fonte de infección non reparada, fórmase unha laparostomía con saneamento paso a paso posterior da cavidade abdominal.
No período postoperatorio indícanse antibióticos masivos, terapia de desintoxicación, diálise peritoneal, axentes cardiovasculares e sintomáticos. Dende os primeiros días, é necesario combater activamente a pareza do estómago e dos intestinos. A terapia de desintoxicación inclúe diurese forzada, métodos de desintoxicación extracorpóreos, corrección de disturbios volémicos, proteínos e electrólitos. A inmunoterapia ocupa un lugar importante: o uso de inmunoglobulinas específicas, pentaglobina, sandobulina e gabriglobina.
Para o tratamento da peritonite utilízase o saneamento planificado da cavidade abdominal mediante unha laparostomía, usando necrectomia en etapas, lavando a cavidade abdominal con solucións antisépticas. Lavar o estómago a través dunha sonda constante 1-2 veces ao día cunha solución ao 1-2% de bicarbonato sódico para auga limpa.
Dende os primeiros días, estimúlase a motilidade intestinal.
Destacan as complicacións do flemón gástrico, a peritonite purulenta, a sepsis, a insuficiencia de órganos múltiples, o sangrado secundario, que pode levar á morte do paciente.
O pronóstico depende da condición xeral, idade do paciente, prevalencia e velocidade da enfermidade, intoxicación purulenta, complicacións e, finalmente, da puntualidade do diagnóstico e tratamento do paciente. O pronóstico de flemón gástrico é desfavorable, a mortalidade é alta.
Flegmon intestinal
Flegmon intestinal: inflamación purulenta aguda da parede intestinal. A enfermidade é rara, obsérvase principalmente á idade de 35-55 anos igualmente a miúdo en homes e mulleres, pero tamén ocorre en nenos de 2 meses ou máis. O flemón intestinal pode ser primario ou secundario (metastático ou de contacto).
A etioloxía e a patoxénese do flemón primario aínda non están claras. Os axentes causantes da enfermidade son E. coli, estafilococos, menos frecuentemente estreptococo. Enfermidades inflamatorias intestinais, corpos estranxeiros, invasión helmíntica, trastornos circulatorios nos vasos do mesenterio como consecuencia da enfermidade adhesiva, a cirrosis pode levar a flema. Nalgúns casos, o flemón é unha complicación de enterite e colite.
A maioría das veces, o flemón intestinal localízase no íleo terminal con posterior propagación a todo o íleo e o xunio. Ás veces o proceso inflamatorio pode capturar o colon: cego, colon ascendente, transversal, descendente e sigmoide. O alcance da inflamación pode variar: desde uns centímetros ata un metro ou máis e, posiblemente, lesións segmentarias do intestino.
A inflamación difusa comeza na capa submucosa e espállase tanto polo intestino como por todo o grosor da súa parede. A propagación da inflamación ao peritoneo pode levar á perforación intestinal. O infiltrado inflamatorio estreita significativamente o lumen intestinal debido a unha perda na capacidade da capa muscular de contraerse á obstrución. Nas etapas tardías, cando a paresis intestinal se une ao proceso inflamatorio, o lumen do intestino aumenta significativamente.
Con flemón intestinal, non se produce unha lesión intestinal total, senón unha alternancia das áreas afectadas con cambios. No fondo do espasmo e da infiltración intestinal, determínase unha forte hiperemia da cuberta serosa. Varias petequias son visibles baixo a membrana mucosa. Posteriormente, a membrana serosa do intestino está cuberta con placa fibrinosa.
O suministro de sangue ao intestino dos vasos do mesenterio consérvase, incluso a vasodilatación nótase no fondo do edema do mesenterio. Os ganglios linfáticos na raíz do mesenterio poden aumentar. No futuro, debido ao proceso inflamatorio ao longo do intestino, desenvólvese un proceso adhesivo no que varios lazos do intestino están implicados coa formación de abscesos e fístulas interintestinais.
Curso clínico e diagnóstico
A enfermidade comeza de súpeto con dor abdominal, febre ata números subfebrís. Co desenvolvemento de flemón intestinal, a condición xeral do paciente queda significativamente prexudicada. Preocupado pola dor abdominal (a localización da dor pode variar), debilidade, febre ata 39-40 ° C, aumento da fatiga, náuseas, vómitos. O cadro clínico do abdome agudo está aumentando gradualmente. A lingua está revestida de branco ou gris. O abdome non está suficientemente implicado na respiración, pero moderadamente disténdese.
A dor determínase segundo a localización do flemón do intestino. Ás veces pode sentir a través da parede abdominal un engrosamento oblongo, suave, liso e doloroso ao longo do intestino. Coa progresión da enfermidade, aparecen síntomas peritoneais: a lingua está seca, revestida de placa, o abdome está inchado, non participa na respiración, é uniformemente tenso, sen unha clara localización da dor, aparecen síntomas de irritación peritoneal. Pode haber un atraso no taburete e no gas, ás veces diarrea. O estado xeral empeora significativamente a medida que aumenta a intoxicación purulenta.
No curso agudo da enfermidade, obsérvase a leucocitosis, un aumento da ESR, un desprazamento da fórmula do leucocito cara á esquerda.
Cunha pronunciada imaxe da peritonite purulenta con causa descoñecida e indicacións absolutas para a cirurxía, o flegmon intestinal pode converterse nun achado operativo. Na cavidade abdominal, un exsudado nublado ou afluencia sanguenta, o intestino afectado está inchado, ensanchado, a súa parede está grosamente engrosada, consistente densa ou pastosa. Na membrana serosa do intestino superposicións fibrinosas.
Na forma crónica de flemonia intestinal, os fenómenos inflamatorios non se expresan claramente, a condición xeral distórbase lixeiramente, a temperatura non aumenta, pero predominan os fenómenos de estenose intestinal e o desenvolvemento de enfermidades adhesivas.
O flegmon intestinal agudo debe diferenciarse das enfermidades inflamatorias agudas dos órganos abdominais: apendicite aguda, colecistite aguda, pancreatite aguda, exacerbación da úlcera péptica do estómago e duodeno, inflamación aguda do útero, obstrución aguda do intestino.
A flemonia intestinal crónica debe diferenciarse dun tumor intestinal, apendicite crónica, colite, gastrite, inflamación do útero, tuberculose intestinal, actinomicosis, linfogranulomatosis, infiltrado apendicular. Unha abundancia de enfermidades (con flemón raro intestinal), a ausencia de síntomas típicos desta enfermidade compliquen enormemente o diagnóstico. A miúdo establécese un diagnóstico preciso só durante a cirurxía.
Métodos especiais de investigación, ecografía, TC, cuxas posibilidades están limitadas pola paresis intestinal, a acumulación de gas, nalgúns casos permiten revelar un engrosamento da parede intestinal, ás veces alcanzando os 2 cm, hipoechoicidade, diminución do peristalsis nunha determinada zona. A resolución de TC neste caso é superior á ecografía.
No curso crónico da enfermidade, é posible un exame de raios X do intestino. Neste caso, determínase un defecto de recheo con contornos lisos e claros, o que restrinxe significativamente o lumen intestinal. Os defectos de recheo pódense localizar en varias partes do intestino. O diagnóstico está asistido por un exame laparoscópico, no que se revela unha efusión abdominal, unha sección densa do intestino densa con hiperemia, hemorragias puntuais e superposicións fibrinosas.
Entre as complicacións do flemón intestinal, a peritonite purulenta, a formación de abscesos e fístulas intestinais, a obstrución intestinal, a enfermidade adhesiva distínguense.
Tipos de formacións e causas da súa aparición
- Tipos de formacións e causas da súa aparición
- Síntomas e diagnóstico da enfermidade
- Tratamento da enfermidade
Formacións purulentas localizadas na cavidade abdominal, os gastroenterólogos divídense en intraperitoneal (intraperitoneal), retroperitoneal (retroperitoneal), visceral (intraorganico, intraorganico).
As formacións dos 2 primeiros grupos localízanse en bolsas e petos anatómicos na cavidade abdominal e no espazo celular da fibra retroperitoneal.
Os abscesos intraorganicos da cavidade abdominal localízanse nas paredes dos órganos internos. Por exemplo, no parénquima do páncreas, os lóbulos hepáticos.
A capacidade plástica da parede abdominal axuda a limitar a inflamación. Fórmase gradualmente unha cápsula pióxena, que impide a propagación do pus.
A educación por localización divídese en tres grupos:
- intraperitoneal: inclúen interintestinais, pélvicas, paracolicas, subfrenicas e as situadas no cuadrante dereito ou esquerdo inferior,
- retroperitoneal - perinefral, páncreas,
- visceral - esplénico, hepático.
A orixe do absceso é:
- postraumático
- postoperatorio
- metastásico
- perforado.
No desenvolvemento da inflamación participan os seguintes microorganismos:
- microflora intestinal,
- bacilos aerobios gram-negativos,
- asociacións microbianas
- invasión amebica,
- fungos
- estreptococos,
- estafilococos.
Un absceso da cavidade abdominal pode formarse despois da cirurxía, traumatismo no abdome, infección, así como despois da perforación das paredes dos órganos e procesos inflamatorios que se producen no rad.
A infección pode entrar no fluído abdominal despois da rotura do intestino ou da apendicite inflamada.
Movendo-se en diferentes direccións, as bacterias forman focos de inflamación en distintas zonas do abdome. Por exemplo, un tipo de absceso subfrénico.
Despois da apendicite destructiva, un avance dunha úlcera ou estómago duodenal, fórmase un tipo intestinal de absceso.
A peritonite purulenta, que o paciente podería sufrir anteriormente, tamén leva a isto. Normalmente, a formación aparece un mes despois desta enfermidade.
Os síntomas da enfermidade son diferentes, segundo o tamaño do absceso e onde se atopa. A dor faise sentir debaixo das costas, dobrando as pernas fortalece.
Un absceso pode formarse despois do tratamento da inflamación dos órganos xenitais femininos (adnexitis, parametrite, salpingite aguda e outros).
As enzimas que actúan sobre a fibra circundante arredor do páncreas forman un proceso inflamatorio en presenza de pancreatite.
A colecistite aguda nalgunhas situacións é un factor provocador para a formación dun absceso na cavidade abdominal.
Estas formacións adoitan ter unha flora piogénica polimicrobiana, que combina asociacións aeróbicas e anaerobias de microbios.
Síntomas e diagnóstico da enfermidade
Todos os tipos de abscesos ao comezo da enfermidade presentan síntomas similares:
- intoxicación
- calafríos
- aumento de temperatura
- febre
- frecuencia cardíaca e latido cardíaco
- tensos músculos abdominais
- perda de apetito
- náuseas
- estreñimiento
- se a formación está situada xunto á vexiga, entón hai frecuentes ganas de orinar.
A palpación pode determinar o absceso derivando dores. Os abscesos subfrénicos presentan síntomas non expresados e a sobrecarga do músculo abdominal indica a formación de tecido mesogástrico.
A dor baixo as costelas, que se estende ata o ombreiro e a rexión escapular, prodúcese cun absceso subfrénico.
Os síntomas dunha cápsula de pus na zona pélvica inclúen micción frecuente, dor abdominal e irritación do intestino. O absceso retroperitoneal caracterízase por dor na parte inferior das costas.
Con unha enfermidade que ocorre no espazo Douglas, os pacientes senten presión e pesadez. Despois disto, o cólico prodúcese no baixo abdome, a febre aumenta.
As formas interintestinais do absceso caracterízanse por dor dolor moderada que non ten unha certa localización, flatulencia.
Durante o exame inicial, o terapeuta debe prestar atención á postura forzada adoptada polo paciente para reducir a dor: dobrar, deitado nas costas, ao seu lado e outros.
O médico examinará a lingua e palpará o abdome. Isto permitiralle identificar lugares dolorosos que corresponderán á localización do absceso (na pelvis, baixo as costelas, etc.).
Tamén é necesario un exame externo do corpo, porque un absceso sub-diafragmático dobra o peito, movendo as costelas.
Para determinar o diagnóstico exacto, o paciente debe pasar varias probas:
- bioquímica do sangue
- análise de sangue xeral
- análise de orina
- biomaterial para sementeira bacteriana.
Se os datos recollidos son insuficientes, o médico derivará ao paciente para un exame adicional.
Os restantes abscesos axudarán a identificar unha radiografía panorámica da cavidade abdominal.
O uso de fistulografía, irrigoscopia, radiografías do tracto gastrointestinal cun axente de contraste determina o grao de desprazamento do estómago e dos intestinos con infiltrado. O exame de ultrasóns máis informativo.
O exame de pacientes con absceso baséase no uso de:
- Exame de raios X,
- Ecografía
- CT
- dixitalización radioisótopo.
Cando o absceso está situado preto do diafragma, pode producirse unha efusión pleural, diminución da mobilidade e unha alta posición da cúpula do músculo do diafragma e outros síntomas.
Causas da pancreatite purulenta
Tendo en conta todos os casos de enfermidade grave dos pacientes, o 10-15% está asignado ao desenvolvemento de complicacións purulentas. Isto significa que cada 10 pacientes padecen pancreatite purulenta. A infección que penetra no páncreas non é suficiente para empeorar a condición con graves consecuencias, é necesaria unha combinación de moitos factores. As violacións na estrutura dos conductos, vasos sanguíneos, mucosa pancreática levan inflamación purulenta. O desenvolvemento desta condición vai acompañado de varias causas raíz:
- consumo excesivo de bebidas alcohólicas (alcoholismo),
- exposición prolongada a substancias tóxicas,
- infeccións bacterianas
- pedras nos conductos biliares e vexiga,
- enfermidades dos órganos dixestivos (úlcera gástrica, inflamación da membrana duodenal),
- efecto secundario de tomar medicamentos que afectan negativamente o traballo do páncreas,
- as consecuencias da cirurxía
- o resultado de lesións pancreáticas,
- apendicite
- herdanza.
Un órgano sa produce enzimas inactivas, movéndose ao longo do tracto dixestivo onde se activan. Con pancreatite, as enzimas vólvense activas directamente no páncreas, corroindo as súas paredes. O proceso agrávase por moitos factores adicionais e o proceso agudo de inflamación complícase por danos nos condutos, nos vasos sanguíneos e na aparición de focos pustulares.
O bo funcionamento do órgano está prexudicado, a inflamación pode dirixirse aos órganos da cavidade abdominal. A purulenta descarga, que entra no sangue, a cavidade abdominal envelena o corpo, perturba o funcionamento dos órganos vitais.
O tratamento da enfermidade
Un requisito previo para o tratamento da enfermidade é un hospital.
Un paciente con diagnóstico de pancreatite purulenta debe ser inmediatamente colocado nun hospital baixo a constante supervisión dos médicos. A fase edematosa da enfermidade lévase a cabo baixo o lema: frío, famento, tranquilo.
O repouso de cama atribuído ao paciente, o lavado gástrico probado con auga fría e a aplicación de xeo no estómago provocan unha diminución da inflamación. A fame completa conséguese parando a produción de enzimas, como resultado: unha redución da dor. Para fortalecer o resultado, preséntanse inxeccións de anestésicos (papaverina, sen spa) e fármacos que reducen a produción de encimas (almagel, trasilol), os diuréticos reducen o edema.
No período agudo da enfermidade, que se acompaña de hemorragia, a supuración nos tecidos do páncreas require unha intervención cirúrxica. As tácticas correctamente seleccionadas poden eliminar a intoxicación, evitar a deshidratación e evitar a destrución completa da glándula. A intervención cirúrxica non se pode realizar en caso de choque do paciente e imposible saída del.
Unha operación que permite eliminar a putrefacción das paredes da mucosa chámase laparatomía. Penetrando na cavidade abdominal, baixo un seguimento constante do equipo, o médico determina a localización dos abscesos e elimínanos. Ao mesmo tempo, realízase un exame da vesícula biliar, e segundo o seu estado, tómase unha decisión (eliminación ou drenaxe).
O efecto das infeccións
O desenvolvemento de procesos purulentos-necróticos na cavidade do órgano parénquima contra o fondo de enfermidades infecciosas ou virais prodúcese debido á penetración de patóxenos no corpo a través dos conductos biliares, o que contribúe á inflamación das súas estruturas dos tecidos.
A infección da glándula pode contribuír ao desenvolvemento de focos purulentos, que co paso do tempo se fan máis grandes e, ao final, poden estoupar. Este fenómeno proporcionará unha propagación instantánea de masas purulentas a órganos e tecidos próximos, asegurando o desenvolvemento dun proceso de intoxicación xeral.
En tales situacións, a probabilidade de morte equivale ao 100 por cento.
Os procesos purulentos-necróticos difusos no órgano parénquima denomínanse flemón pancreático. O flegmón tamén se desenvolve baixo a influencia de patóxenos infecciosos, no contexto de procesos necróticos que se desenvolven despois de activar a actividade dos encimas pancreáticos. Todo isto pode levar a unha deterioración irreversible da funcionalidade e doutros órganos internos, que sen un tratamento adecuado levará certamente á morte do paciente. Por iso, é moi importante prestar atención a todos os signos manifestos de funcionalidade deteriorada do órgano parénquima.
A principal sintomatoloxía con pancreatite purulenta
O desenvolvemento dun absceso pode contribuír á manifestación de moitos signos sintomáticos como:
- sensación constante de náuseas
- vómitos intensos e regulares que non causan alivio á afección xeral,
- perda de apetito, ata a súa perda completa,
- inchazo do abdome.

É importante destacar que o desenvolvemento deste deterioro patolóxico da capacidade de traballo da glándula contribúe á perda de peso intensiva ante un contexto de funcionalidade deteriorada e outros órganos do tracto dixestivo.
Ademais, os síntomas dun absceso pancreático poden manifestarse do seguinte xeito:
- a aparición de ataques dolorosos na rexión epigástrica,
- aumento da frecuencia cardíaca,
- sensacións de calafríos no fondo dunha temperatura corporal elevada do paciente,
- respiración pesada
- diminución da presión arterial,
- trastornos nas feces con desenvolvemento de diarrea ou estreñimiento,
- agravamento do benestar xeral do paciente.
Con pancreatite dunha forma purulenta do curso, o paciente sente constantemente molestias, incluso en momentos de ausencia completa de dor na rexión epigástrica. Esta patoloxía atrae toda a enerxía e forza do paciente. Con calquera movemento repentino do corpo, ou con tose, pode aparecer dor aguda intolerable.
Os científicos médicos, baseados en estudos, argumentan que a formación dun absceso, na maioría dos casos, comeza ás 2-3 semanas, despois dun ataque exacerbado de enfermidade pancreática da glándula.
E a primeira manifestación sintomática dunha forma purulenta de enfermidade pancreática é a aparición de dor aguda na rexión epigástrica cun regreso á rexión escapular do lombo. A dor pode ter unha manifestación tan intensa que a miúdo os pacientes non poden soportala e perder a conciencia ante o fondo da formación de choque de dor.
O estadio progresivo do absceso caracterízase pola aparición na pel na rexión umbilical e no abdome de manchas escuras ou borgoñas. En casos máis raros, tales manifestacións poden ocorrer nos lados laterais do abdome.
Métodos de diagnóstico
A identificación do desenvolvemento dun absceso é posible despois dunha serie de procedementos diagnósticos. O primeiro paso é facer análises de sangue para un estudo clínico e detallado xeral, así como unha análise de orina e un procedemento de raios X para todos os órganos situados na cavidade peritoneal.
Nalgúns casos, poden ser necesarios métodos de investigación adicionais para confirmar o diagnóstico. Nestes casos, o paciente é enviado a unha ecografía, despois do cal o médico pode determinar con precisión o lugar dunha lesión purulenta ou a localización de formacións císticas.
Ademais, pódese usar un método de exame laparoscópico para identificar o estadio de desenvolvemento, o tipo e a gravidade da patoloxía, sen usar intervención cirúrxica.
Hai casos en que o diagnóstico dun absceso é moi difícil, debido ao tratamento tardío do paciente para axuda médica. Nas fases iniciais do desenvolvemento da patoloxía, o seu diagnóstico completo pode realizarse en condicións estacionarias ordinarias.
En casos graves, o diagnóstico de pancreatite purulenta realízase na unidade de coidados gastroenterolóxicos ou de coidados intensivos, o que salvará ao paciente da morte.
Métodos de tratamento
Os métodos terapéuticos para o tratamento da pancreatite cun absceso realízanse só despois de que o paciente sexa hospitalizado nun hospital, baixo a estrita supervisión de especialistas cualificados e competentes. O principio do tratamento é o uso de fame, frío e descanso. Estes compoñentes son capaces de aliviar a inflamación e normalizar o rendemento do páncreas.
O tratamento dun absceso consiste en realizar procedementos para limpar a cavidade do estómago con auga fría, así como en repouso completo.
Para eliminar algúns signos sintomáticos de patoloxía e aliviar o proceso inflamatorio, anímase aos pacientes a aplicar frío no páncreas. Ademais, recoméndase unha bebida alcalina separada, na que se pode usar auga mineral sen gases, así como unha dieta estrita.
Unha forma leve de enfermidade purulenta é tratada poñendo contagotas con analxésicos e diuréticos necesarios para aliviar o inchazo. Os calmantes máis eficaces son Heparina e Novocaína, e entre os fármacos que reducen a función secretora da glándula, Almagel, Trasilol e Rinisan son os máis eficaces.
As formas graves dun absceso, acompañadas de hemorragias e a formación dunha lesión multifocal do páncreas, requiren unha cirurxía urxente. Unha contraindicación a tal método de tratamento só pode ser unha condición extremadamente grave dunha persoa e unha alta probabilidade de morte antes da finalización da cirurxía.
Un dos métodos máis modernos de cirurxía do páncreas é a intervención laparatómica que, facendo un pequeno burato na cavidade abdominal, permite chegar á lesión e eliminalo sen cortar a cavidade abdominal. O curso desta intervención cirúrxica é controlada usando un aparello especial, que simultaneamente realiza unha exploración completa do órgano operado.
O desenvolvemento da pancreatite purulenta é unha patoloxía moi grave, xa que as súas complicacións son incompatibles coa vida humana. Polo tanto, só o diagnóstico oportuno e o tratamento cualificado axudarán a evitar complicacións e a salvar a vida do paciente.
Por que os abscesos se producen coa inflamación do páncreas
As razóns polas que se forman as cavidades cheas de pus no páncreas aínda non se entenden por completo. Os expertos cren que o principal para o desenvolvemento dun absceso pode ser:
- Infección externa
- Punción non profesional da cabeza de pseudocista,
- A aparición dunha fístula situada entre o quiste e os intestinos,
- Tratamento incorrecto do páncreas ou a súa terminación demasiado cedo.
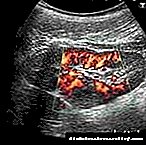 Segundo as estatísticas, na parte principal dos casos cando se sementa pus con un absceso, detéctanse bacterias e coli que causan infección intestinal. Se os pacientes teñen necrose pancreática, unha alta probabilidade dunha infección secundaria que provoca o desenvolvemento dunha cavidade con pus. Están en risco e son examinados especialmente con coidado.
Segundo as estatísticas, na parte principal dos casos cando se sementa pus con un absceso, detéctanse bacterias e coli que causan infección intestinal. Se os pacientes teñen necrose pancreática, unha alta probabilidade dunha infección secundaria que provoca o desenvolvemento dunha cavidade con pus. Están en risco e son examinados especialmente con coidado.
En canto ao mecanismo de formación de tal cavidade, é bastante claro. Despois dun ataque agudo, o tecido pancreático sofre unha caries parcial.
As enzimas non dixeridas afectan a superficie da glándula e os órganos circundantes, destruíndoa. Isto leva ao crecemento de pseudocistas ou ao desenvolvemento de necrose pancreática, que son a base para o desenvolvemento de cavidades purulentas. Se unha infección penetra nelas, ou contribúe ao desenvolvemento de fusión purulenta a gran escala ou provoca a aparición dun absceso. O flegmón segundo o sistema de clasificación ICD refírese a enfermidades máis graves con prognóstico desfavorable, sen embargo, é clínicamente case o mesmo que un absceso, expresado nunha única cavidade. Polo tanto, os pacientes con sospeitosos abscesos, os médicos deben examinar o máis coidadosamente posible para excluír a presenza de flemón neles.
Medidas preventivas para previr os abscesos do páncreas
Dado que as causas exactas de aparición de abscesos pancreáticos despois dun ataque agudo de pancreatite ou debido a necrose pancreática aínda non se aclararon completamente, non hai unha lista exacta e a súa prevención. Os médicos recomendan tomar medidas para evitar o desenvolvemento destas enfermidades, porque as cavidades purulentas forman exclusivamente os seus antecedentes. Para iso:
- Desistir de malos hábitos,
- Non alimentar excesivamente, xa que o sobrepeso aumenta o risco de desenvolver a enfermidade,
- Examine regularmente se hai persoas da familia que padecen enfermidades do páncreas ou cálculos biliares.
 Se unha persoa xa sufriu tales enfermidades, debería seguirse cunha dieta estrita, eliminar completamente o alcol, as bebidas azucradas, os pratos graxos e picantes. A súa duración depende da gravidade e duración da enfermidade.Ao mesmo tempo, a dieta debe incluír pratos cun alto contido en proteínas, verduras e froitas cunha alta porcentaxe de caroteno, vitamina C. Non se poden comer produtos fritos e afumados, produtos de fariña de fariña integral. Debe evitar os pratos con moita fibra vexetal, porque estimula a produción de hormonas que afectan negativamente o páncreas.
Se unha persoa xa sufriu tales enfermidades, debería seguirse cunha dieta estrita, eliminar completamente o alcol, as bebidas azucradas, os pratos graxos e picantes. A súa duración depende da gravidade e duración da enfermidade.Ao mesmo tempo, a dieta debe incluír pratos cun alto contido en proteínas, verduras e froitas cunha alta porcentaxe de caroteno, vitamina C. Non se poden comer produtos fritos e afumados, produtos de fariña de fariña integral. Debe evitar os pratos con moita fibra vexetal, porque estimula a produción de hormonas que afectan negativamente o páncreas.
En canto ás predicións dunha enfermidade como un absceso, non teñen ambigüidade, sen intervención cirúrxica, o seu resultado será fatal. Se se levou a cabo de xeito oportuno e profesional, a terapia posterior foi realizada correctamente e con dilixencia, as posibilidades de recuperación aumentan significativamente. Pode ser completa se non descoida as recomendacións dos médicos, monitor a súa propia saúde e non expón o corpo a cargas excesivas. O principal para unha cura completa é buscar axuda canto antes, sen agardar un deterioro catastrófico.
A información sobre o páncreas inclúese no vídeo neste artigo.
Medidas preventivas
A pancreatite purulenta refírese a unha enfermidade máis fácil de previr que curar. Observando medidas preventivas sen complicacións, pode evitar problemas co páncreas:
- Seguimento da saúde, diagnóstico oportuno de enfermidades do tracto gastrointestinal. A aparición dos primeiros síntomas require consello especializado.
- Tratamento correcto e eficaz das enfermidades de acordo coas instrucións dos especialistas.
- Alimentar excesivamente, alcohol, fumar son os inimigos dun estilo de vida sa, amigos das enfermidades gastrointestinais. Seguindo unha dieta, unha nutrición adecuada axudará a previr enfermidades ou a evitar complicacións no proceso crónico de enfermidades do tracto gastrointestinal.
Ameazas á enfermidade
Un diagnóstico oportuno é a vida salvada dunha persoa.
As consecuencias da enfermidade son graves. A putrefacción das paredes do páncreas leva á liberación no sangue do produto en descomposición do órgano e producen enzimas, o que leva á intoxicación do corpo. A intoxicación e as dores graves levan ao paciente a un estado de shock. A intoxicación corporal non pasa sen rastro. Provoca insuficiencia renal, ictericia, edema pulmonar.
O exceso de encimas producidas afectan negativamente á cavidade abdominal. A consecuencia é unha complicación da peritonite. É importante, cando se diagnostica, abandonar completamente as bebidas alcohólicas. Beber alcohol cunha forma severa de pancreatite purulenta duplica a taxa de mortalidade. Unha intoxicación grave do corpo con toxinas en combinación con complicacións purulentas aumenta o risco de mortalidade. O desenvolvemento tardío de complicacións (sepsis, absceso, flemón) empeora o pronóstico positivo da recuperación.
Dieta para a pancreatite purulenta
Durante o período de tratamento, asegúrese de seguir unha dieta.
O cumprimento da nutrición especial complementa o proceso de tratamento, aumentando as posibilidades de recuperación:
- O máis importante é a ausencia de alcol.
- Negación completa dos alimentos durante a exacerbación da enfermidade.
- Dieta baixa en calor e equilibrada durante a remisión. A comida tómase en pequenas porcións 5-6 veces ao día.
- Asegúrese de beber moito. O día, o paciente bebe polo menos 1,5 litros de auga (té verde, auga mineral non carbonatada, caldo de rosehip).
- O principal produto do paciente son as verduras. As verduras cocidas, crúas, cocidas ao vapor, conteñen vitaminas, microelementos útiles e restablecen o deterioro rendemento do páncreas.
- A prohibición de fumar, fritir, fariña, glicosa.