Insulinoma pancreático (causas, signos, métodos de tratamento)
O insululinoma é un tumor do páncreas (páncreas) que crece a partir de células beta, illotes de Langerhans. Por natureza, refírese a formacións endócrinas, é dicir, está hormona-activa. Difire en que produce insulina nunha cantidade incontrolada aumentada, provocando hiperinsulinismo e, como resultado, hipoglucemia.
Todos os síntomas e o seu nome están asociados a isto. Normalmente é sólido, único, pero en 105 casos pode ser múltiple. A súa actividade hormonal é autónoma. No 85-90% dos casos é benigno e só no 10-15% é maligno. Pode desenvolverse a calquera idade, incluso en bebés, pero isto é raro. Máis común despois de 45 anos, nas mulleres 4 veces máis veces.
O insululinoma pode crecer en calquera parte do páncreas, pero máis a miúdo na súa parte caudal. No 1% dos casos, a localización é ectópica ou extrapancreática: a porta do bazo, da parede do estómago ou do duodeno, no fígado.
Normalmente, o tamaño do tumor non supera os 2 cm (para grandes é maligno). A frecuencia da enfermidade é de 1 caso por millón. Un número tan raro causa diagnósticos erróneos e un tratamento inadecuado e moitos médicos non o atopan durante a súa práctica.
Tumores con hormona activa

Todos os tumores pancreáticos benignos son raros: 1-3 casos / millón. Se nos homes compoñen un 3,5%, nas mulleres - ata un 16%. A maioría deles son endocrinos. O seu tamaño varía de 0,5 cm a 15 cm. Todas as neoplasias pancreáticas benignas son tratadas só por cirurxía. Segundo a secreción de hormonas, divídense en tipos:
- insulinoma: leva o 75%,
- VIPoma (máis a miúdo, no 70% dos casos, ocorre en mulleres despois de 45 anos) - produce un péptido intestinal vasoactivo,
- gastrinoma (afecta máis aos homes de idade media),
- glucagonoma: a frecuencia é de 1 caso por 20 millóns, máis frecuentemente nas mulleres, no 80% é maligna.
Síntomas de insululinoma
A pesar de que o insulinoma é moitas veces benigno, é moi insidioso. A produción incontrolada de insulina polo tumor leva a unha diminución pronunciada da concentración de glicosa no sangue (hipoglucemia), isto provoca os síntomas da enfermidade. Depende directamente do número, tamaño e actividade dos focos tumorales. Non debemos esquecer que a hormona segue sendo sintetizada por células saudables do páncreas.
Ataques de hipoglicemia
O principal signo máis chamativo da enfermidade son os ataques de hipoglucemia aguda, que poden manifestarse de diferentes xeitos. Na gran maioría dos casos, un ataque desenvólvese á primeira hora da mañá, cun estómago baleiro, cando pasou bastante tempo despois da última comida e o nivel de azucre no sangue é baixo.
É difícil espertar unha persoa pola mañá durante un ataque, despois de espertar pode permanecer desorientado durante moito tempo, dificilmente pode responder a preguntas sinxelas e realiza movementos inapropiados. Trátase de signos dun trastorno da conciencia causado pola inanición de carbohidratos do sistema nervioso central.
Os ataques pódense observar non só pola mañá, senón tamén durante o día, especialmente se transcorre moito tempo entre as comidas, con estrés físico e psicoemocional. A hipoglucemia aguda pode ir acompañada dun ataque de axitación psicomotora. Os pacientes poden manifestar agresión, xurar, berrar algo, responder inadecuadamente a preguntas, polo exterior pode parecer un estado de intoxicación grave con alcohol.
Ademais, os pacientes adoitan presentar convulsións epiléptiformes, unha síndrome convulsiva prolongada, movementos involuntarios en varios grupos musculares e tremor dos dedos. Os pacientes poden queixarse de que son "arroxados" a unha febre, logo de frío, unha sensación de falta de aire, unha sensación de medo inexplicable.
A progresión da hipoglucemia pode levar a unha profunda deterioración da conciencia, sen a prestación de asistencia médica, o paciente pode incluso morrer.
Período interictal
Os síntomas que se poden detectar en pacientes con insulinoma durante o período interictal non son absolutamente específicos e na maioría dos casos son de natureza neurolóxica, o que dificulta facer un diagnóstico correcto.
Con hipoglucemia prolongada, os nervios craniais sofren, concretamente o facial e o glosfaringe. Isto pódese manifestar pola asimetría da cara, a suavidade dos pregamentos nasolabiais, o afogamento das esquinas da boca, a perda de expresións faciais, a lacrimación, a perturbación do gusto, a aparición de dores na zona da raíz da lingua e as amígdalas. Tras o exame, o médico pode detectar a aparición dalgúns reflexos patolóxicos ausentes en persoas saudables. Os pacientes tamén observan un deterioro na memoria e na atención, faise difícil para eles facer o traballo habitual, hai indiferencia polo que está pasando. Tales síntomas neurolóxicos tamén se poden observar con pequenos tumores inactivos.
Debido a tales síntomas inespecíficos da enfermidade, os pacientes son a miúdo tratados sen éxito por neuropatólogos e psiquiatras durante moito tempo.
Diagnóstico do insulinoma
A evidencia anamnestica de que as convulsións se producen nun estómago baleiro pola mañá, despois de saltar as comidas, a actividade física, antes da menstruación nas mulleres debería sospeitarse de ter este tumor nun paciente.
Existe unha tríada de signos que permiten sospeitar dunha neoplasia que segrega insulina:
- hipoglucemia en xaxún,
- A glicosa no sangue no momento do ataque está por baixo dos 2,7 mmol / l,
- A administración intravenosa de solución de glicosa elimina o paciente do ataque.
Durante un ataque, determínase o nivel de insulina no sangue, normalmente este indicador é elevado a un nivel de glicosa moi baixo. Tamén ten un valor prognóstico a definición de secreción de proinsulina e péptido C.
Debido a que as neoplasias son a miúdo pequenas de tamaño, o diagnóstico por ultrasóns e a tomografía computada non son informativos.
A día de hoxe, a angiografía pancreática recoñécese como un dos métodos diagnósticos máis eficaces, xa que os tumores adoitan ter unha extensa rede vascular. Isto permítelle determinar con maior precisión a situación e o tamaño dos insulinomas.
Insulinoma: tratamento
Na maioría dos casos recorren ao tratamento cirúrxico dos insulinomas, a eliminación do tumor leva a unha recuperación completa do paciente.
Se o tratamento cirúrxico non é posible, os pacientes reciben terapia farmacéutica dirixida a reducir a secreción de insulina e retardar o crecemento do tumor e as súas metástases. Tamén se recomenda a inxestión frecuente de carbohidratos ou a introdución de glicosa para evitar ataques de hipoglucemia.
Con que médico contactar
Se unha persoa ten periodicamente unha sensación aguda de fame, tremores musculares, irritabilidade, dor de cabeza, seguida de letarxia ou incluso perda de coñecemento, debe poñerse en contacto cun endocrinólogo. Ademais, pode ser necesaria unha consulta de neurólogos. O tratamento dos insulinomas adoita ser realizado polo cirurxián.
O exceso de insulina sintetizada polo corpo pode ser causada por varias razóns. A hipoglicemia (condición causada por un exceso de insulina) pode ser o primeiro sinal de que un tumor benigno, o insulinoma, apareceu no corpo do paciente.
O insululinoma é moi raro, polo que non se pode atribuír ao número de patoloxías comúns. Por regra xeral, desenvólvese en persoas maiores de 45 anos. O insululinoma pode converterse nun tumor maligno, pero isto ocorre en non máis do 7% dos pacientes.
A aparición dun tumor leva a trastornos hormonais, como consecuencia dos cales aumenta a síntese de insulina. O exceso de insulina é permanente e pode provocar hipoglucemia.
Os seguintes síntomas axudarán a determinar a hipoglucemia:
- xaquecas e mareos,
- debilidade súbita e somnolencia,
- concentración prexudicada,
- aumento da fame
- sensación de ansiedade.
Se esta condición non se detén a tempo, o nivel de glicosa baixará aínda máis e pode producirse coma hipoglucémico.
Así, primeiro aparece un tumor que estimula a produción de insulina e provoca hipoglucemia. As causas da aparición de insulinomas aínda non se comprenden completamente.
Dous tipos de enfermidades
Un tumor benigno é unha enfermidade endocrinolóxica e é tratado por un endocrinólogo. A neoplasia provoca unha violación da síntese de hormonas, polo que a terapia é seleccionada polo endocrinólogo. O principal risco de insulinoma benigno é o desenvolvemento de hipoglucemia. Unha forte diminución da concentración de glicosa pode ter consecuencias negativas ata un coma, que pode ser fatal.
Ademais do hormonal, o isnulloma pode ser de natureza oncolóxica. Neste caso, hai un risco de metástase, como ocorre en calquera neoplasia maligna.
A localización do insulinoma é o páncreas, polo que o diagnóstico inclúe examinar o páncreas e determinar a estrutura do tecido.
Síntomas de insululinomas
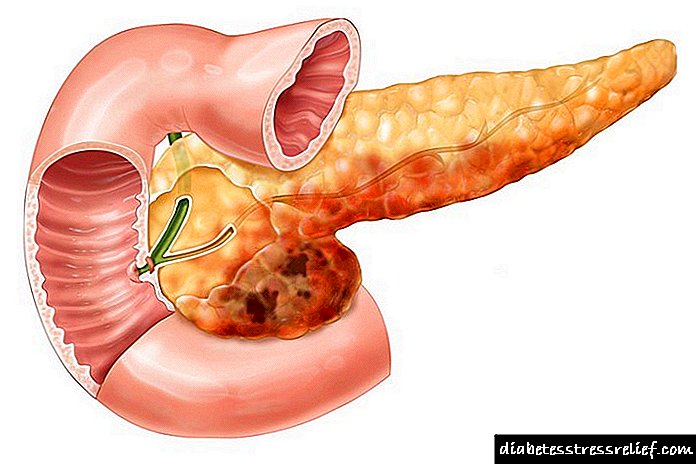
O insulinoma pancreático afecta principalmente ao sistema endocrino do paciente. Polo tanto, os principais síntomas da enfermidade son o aumento do apetito e a obesidade grave no paciente.
Os síntomas da hipoglucemia visitan ao paciente a última hora da tarde. Isto débese a unha abundante nutrición ao longo do día. Por regra xeral, a hipoglucemia desaparece durante a noite e pola mañá o paciente volve sentirse ben. Tal sintomatoloxía leva a que os pacientes intenten non prestar atención á súa propia saúde e prefiren non ver a un médico.
Ademais do sistema endocrino, o insulinoma suprime a actividade do sistema nervioso do paciente.
Os síntomas da enfermidade do sistema endócrino:
- o desenvolvemento de taquicardia,
- ataques de pánico (produción súbita de adrenalina),
- suor fría
- dedos tremendo
O sistema nervioso reacciona ante a neoplasia cos seguintes síntomas:
- debilidade, mareos e xaquecas,
- agresión sen fundamento
- concentración prexudicada
Así, o insulinoma pancreático (neoplasia) ten os mesmos síntomas que a hipoglucemia. Se se atopan, debes visitar inmediatamente a un médico. A hipoglicemia pode provocar un coma, que á súa vez provoca un ataque cardíaco. Dado que a enfermidade afecta ás persoas a maiores, esta condición pode ser fatal.
Diagnóstico da enfermidade

O diagnóstico do insulinoma é realizado por un endocrinólogo. O diagnóstico oportuno asegura un resultado favorable e un tratamento eficaz.
- determinación dos niveis de insulina,
- estudo do tecido pancreático,
- determinación do nivel de glicosa no sangue,
- ecografía pancreática,
- tomografía computarizada do páncreas.
Estes diagnósticos a varios niveis permitirán determinar cambios cuantitativos na produción de insulina e na supresión de glicosa. O diagnóstico do páncreas permite determinar a natureza do insulinoma.
Como é o tratamento
Se sospeitas que o paciente ten insulinoma, se constantemente hai síntomas de hipoglucemia, debes acudir ao médico e someterte a un exame completo.
Se o isnullinoma foi confirmado por diagnóstico, o tratamento comeza despois de determinar a natureza do tumor. Inmediatamente elimínase cirurxicamente un tumor benigno. O tratamento adicional está dirixido a eliminar os síntomas da hipoglucemia e as súas consecuencias. A operación adoita causar varias complicacións, polo que o tratamento tamén inclúe a súa eliminación. O tratamento tamén require o consello dun neurólogo, xa que o tumor adoita dar complicacións ao sistema nervioso.
Por regra xeral, o isulinoma benigno responde ben ao tratamento. A reaparición da patoloxía prodúcese en casos moi raros.
O insulinoma maligno tamén require un tratamento cualificado, pero neste caso ningún especialista pode garantir un resultado exitoso da terapia. O tratamento é realizado por un oncólogo.
Se hai sospeitas de insulina, non é preciso esperar a que o tumor pase por si só. Unha visita oportuna a un médico pode salvar a vida dun paciente.
Cando ver a un médico?

O tratamento e diagnóstico oportunos permitirán o tempo para identificar a insulina, incluído o maligno. O resultado de todo o tratamento depende da rapidez que o paciente con insulinoma maligno se dirixa a un especialista.
Cando aparecen os primeiros síntomas da hipoglucemia, debe visitarse un endocrinólogo.
A definición dun tumor nas primeiras etapas axudará a evitar o desenvolvemento de metástases e tratará oportuno o tumor cunha natureza cancerosa.
Non debes pensar que o isnullinoma benigno non é perigoso. Sen un tratamento cualificado, a frecuencia de hipoglucemia aumentará e esta está chea de complicacións graves ata un coma. Hai casos en que o paciente, caendo en coma, foi ao médico e só nesta fase se detectou insulinoma.
Prevención e prognóstico

Por regra xeral, o tratamento oportuno de insulinomas axuda a evitar unha maior recaída da enfermidade. Non obstante, despois da eliminación do isnullinoma, adoitan desenvolverse enfermidades pancreáticas como a pancreatite. Necesitan un tratamento longo e cualificado, así como axustes de estilo de vida e nutricionais.
Aínda non se identificaron as razóns para o desenvolvemento do neoplasma, polo tanto, non existen métodos de prevención. Non é posible evitar o desenvolvemento dun tumor. Non obstante, coa debida atención á túa propia saúde, podes detectar a patoloxía e realizar o tratamento oportuno.
É importante medir regularmente os niveis de glicosa no sangue e controlar a cantidade de insulina producida polo páncreas. Basta cunha persoa sa facer probas unha vez ao ano para determinar o nivel de hormona e azucre no sangue para estar tranquilo para a súa saúde.
Para descubrir o prognóstico, debes entender o insulinoma: como identificalo e cal é. Se o tumor é benigno, unha recuperación completa prodúcese nun 70% dos casos, pero o paciente está rexistrado nun endocrinólogo local toda a vida e de cando en vez debe someterse a un exame pancreático. No 30% dos casos obsérvase unha recaída da enfermidade.
Se a enfermidade é de natureza oncolóxica, o prognóstico non é tan rosado como nos gustaría. En dous casos de cada tres, o tumor non pode ser eliminado. A terapia falla a miúdo debido ao diagnóstico tardío e nun 40% dos casos a enfermidade acaba coa morte.
O insululinoma é o tumor endocrino pancreático máis común. Supón o 70-75% dos tumores hormonais activos deste órgano. O insululinoma é solitario e múltiple, no 1-5% dos casos, o tumor é un compoñente da adenomatosis endocrina múltiple. Pode ocorrer a calquera idade, pero máis a miúdo - en persoas de 40 a 60 anos e coa mesma frecuencia en homes e mulleres. Predominan os tumores benignos (aproximadamente no 90% dos casos). O insululinoma pódese localizar en calquera parte do páncreas. En aproximadamente o 1% dos pacientes, atópase extrapancreaticamente no omentum, na parede do estómago, no duodeno, na porta do bazo e noutras áreas. O tamaño do tumor varía duns poucos milímetros a 15 cm de diámetro, normalmente de 1-2 cm.
A maior parte das células do tumor son células B, pero tamén hai células A, células sen gránulos secretores, similares ás células dos conductos excretores. O insulinoma maligno pode dar metástases a varios órganos, pero a maioría das veces ao fígado.
Os principais factores patóxenos no insulinoma son a produción e secreción de insulina descontroladas, independentemente da glicosa no sangue (con maior produción de insulina por células tumorales, a súa capacidade para depositar un péptido e un péptido redúcese). A partir do hiperinsulinismo provoca a maioría dos síntomas clínicos.
Xunto ás células de insulina, os insulinomas poden producirse en cantidades aumentadas e outros péptidos - glucagón, PP.
Causas do insulinoma:
Pouco despois do descubrimento de insulina por Bunting e West en 1921, os síntomas da súa sobredosis coñecéronse no uso clínico de fármacos comerciais en pacientes con diabetes mellitus. Isto permitiu a Harris formular o concepto de hipoglucemia espontánea causada polo aumento da secreción desta hormona. Numerosos intentos de detectar e tratar con insulina fixéronse en 1929, cando Graham foi o primeiro en eliminar con éxito un tumor secretador de insulina.Dende entón, na literatura mundial hai relatos sobre 2.000 pacientes con neoplasias de células beta en funcionamento.
Non hai dúbida de que os síntomas do insulinoma están asociados á súa actividade hormonal. O hiperinsulinismo é o principal mecanismo patoxenético do que depende todo o complexo de síntomas da enfermidade. A secreción constante de insulina, ao non obedecer os mecanismos fisiolóxicos que regulan a homeostase da glicosa, leva ao desenvolvemento de hipoglucemia, a glicosa no sangue é necesaria para o funcionamento normal de todos os órganos e tecidos, especialmente o cerebro, cuxa córtex a usa con máis intensidade que todos os outros órganos. Ao redor do 20% de toda a glicosa que ingresa no corpo destínase á función cerebral. A especial sensibilidade do cerebro á hipoglucemia débese a que, en contraste con case todos os tecidos do corpo, o cerebro non ten reservas de carbohidratos e non é capaz de usar ácidos graxos libres circulando como fonte de enerxía. Cando a glicosa deixa de entrar na córtex cerebral durante 5-7 minutos, prodúcense cambios irreversibles nas súas células e os elementos máis diferenciados do córtex morren.
Cunha diminución dos niveis de glicosa ata a hipoglucemia, os mecanismos están dirixidos á glicoxenólise, á gliconeoxénese, á mobilización de ácidos graxos libres e á cetoxénese. Nestes mecanismos están implicados principalmente 4 hormonas: norepinefrina, glucagón, cortisol e hormona de crecemento. Ao parecer, só o primeiro deles provoca manifestacións clínicas. Se a reacción á hipoglucemia pola liberación de norepinefrina se produce rapidamente, entón o paciente desenvolve debilidade, sudoración, ansiedade e fame, os síntomas do sistema nervioso central inclúen dor de cabeza, visión dobre, comportamento alterado, perda de consciencia. Cando a hipoglucemia se desenvolve gradualmente, prevalecen os cambios asociados ao sistema nervioso central e a fase reactiva (na norepinefrina) pode estar ausente.
Tratamento do insululinoma:
Para o tratamento, nomee:
Se a hipoglucemia persiste, pódese usar diazoxido cunha dose inicial de 1,5 mg / kg por vía oral dúas veces ao día xunto con natriuréticos. A dose pode aumentar ata 4 mg / kg. Un análogo de somatostatina octreotida (100-500 μg subcutaneamente 2-3 veces ao día) non sempre é eficaz e debe considerarse o seu uso en pacientes con hipoglicemia en inmunidade a diazoxido. Os pacientes nos que o tratamento con octreotido foi efectivo poden receitarse intramuscularmente 20-30 mg unha vez ao día. Cando se usa octreotido, os pacientes necesitan ademais prescribir enzimas pancreáticas, xa que inhibe a secreción de enzimas pancreáticas. Outros medicamentos que teñen un efecto pequeno e variable na secreción de insulina inclúen verapamil, diltiazem e fenitoína.
Se os síntomas dos insulinomas persisten, pódese usar quimioterapia, pero a súa efectividade é limitada. A estreptozotocina é efectiva nun 30% dos casos, e en combinación con 5-fluorouracil, a efectividade alcanza o 60% cunha duración de ata 2 anos. Outras drogas inclúen doxorubicina, clorozotocina e interferón.
O insululinoma é un tumor hormonal activo causado por células b, illotes de Langerhans, o páncreas, secretando insulina excesiva, o que inevitablemente leva ao desenvolvemento de hipoglucemia.
Hai insulinoma benigno (no 85-90% dos casos) ou maligno (no 10-15% dos casos). A enfermidade é máis común en persoas de entre 25 e 55 anos. Para os máis novos, a enfermidade non é perigosa.
As mulleres teñen máis probabilidades de obter insulinoma que os homes.
Os insululinomas poden aparecer en calquera parte do páncreas, nalgúns casos aparece na parede do estómago. As súas dimensións son 1,5 - 2 cm.
Características da enfermidade
O insululinoma ten as seguintes características:
- un aumento do insulinoma leva a un aumento aínda maior da insulina e unha diminución do azucre no sangue. O insululinoma síntese constantemente, incluso cando o corpo non o precisa,
- As células do cerebro considéranse máis susceptibles á hipoglucemia, para eles a glicosa é a principal sustancia enerxética,
- con insulinoma prodúcese neuroglicopenia e con hipoglucemia a longo prazo maniféstanse configuracións do SNC, con grandes violacións.
- A glicosa no sangue diminúe normalmente, pero tamén diminúe a síntese de insulina. Isto é consecuencia da regulación normal do metabolismo. Nun tumor, con diminución do azucre, a síntese de insulina non diminúe,
- con hipoglucemia, as hormonas noradrenalinas entran no torrente sanguíneo, aparecen signos adrenérxicos,
- o insulinoma sintetiza, protexe e separa a insulina de diferentes xeitos. Alimenta o resto de células da glándula,
- a forma do tumor é semellante á da célula afectada,
- O insulinoma é un tipo de insuloma pancreático e figura no ICD,
- Unha persoa de cada 1,25 millóns de persoas está infectada con este tumor.
A patoxénese da hipoglucemia con insulinoma
O insululinoma é un tumor que produce unha hormona. Debido a que as células cancerosas con insulinoma teñen unha estrutura irregular, funcionan de xeito non estándar, debido ao cal o nivel de glicosa no sangue non está regulado. O tumor produce moita insulina, que á súa vez reduce a concentración de glicosa no sangue. A hipoglicemia e a hiperinsulinismo son os principais vínculos patóxenos da enfermidade.
A patoxénese do insulinoma en diferentes pacientes pode ser similar, pero os síntomas do desenvolvemento da enfermidade son bastante diversos. Tales indicadores débense a que cada persoa ten unha sensibilidade diferente á insulina e á hipoglucemia. Sobre todo, a falta de glicosa no sangue é sentido polo tecido cerebral. Isto débese a que o cerebro non ten un subministro de glicosa e tampouco pode usar os ácidos graxos como substituto dunha fonte de enerxía.
Prognóstico por insulinoma
Se o tumor é benigno, despois do traslado do método radical de tratamento (cirurxía para eliminar o tumor), o paciente recupérase. Cando o tumor teña unha localización paraendocrina, o tratamento farmacológico do insulinoma tamén terá éxito.
Cando o tumor sexa maligno, o pronóstico do tratamento será máis grave. Depende da localización do tumor e do número de lesións. O éxito dos medicamentos quimioterapéuticos é moi importante: depende de cada caso específico da enfermidade e da sensibilidade do tumor ás drogas. Moitas veces o 60% dos pacientes son sensibles ao estreptozocitos, se o tumor non é sensible a este medicamento, úsase adriamicina. Como mostra a práctica, o éxito do tratamento cirúrxico dos insulinomas conséguese no 90% dos casos, mentres que a morte durante a cirurxía prodúcese no 5-10%.
Tratamento radical
O tratamento radical refírese á cirurxía para extirpar o tumor. O paciente pode rexeitar voluntariamente a cirurxía para extirpar o tumor. Así mesmo, o tratamento cirúrxico non se usa en presenza de manifestacións somáticas concomitantes de carácter severo.
Cando o tumor está situado na cola do páncreas, a operación realízase cortando parte dos tecidos do órgano e eliminando o tumor. Nos casos en que o insulinoma é benigno e está situado no corpo ou na cabeza da glándula tiroides, realízase a enucleación (descenso do tumor). Cando un tumor é maligno con múltiples lesións e cando é imposible eliminalo completamente, úsase un método de tratamento con drogas. Un tratamento con medicamentos consiste en tomar fármacos como o diazoxido (proglicema, hiperstato) ou o octreatida (sandostatina). Tomar estes fármacos ten como consecuencia unha diminución da produción de insulina, así como inhibición de ataques de hipoglucemia.
Tratamento conservador
Con tratamento conservador dos insulinomas, seguen os seguintes resultados: alivio e prevención da hipoglucemia, así como efectos sobre o proceso do tumor.
Nos casos en que non é posible un tratamento radical, por exemplo, un tumor maligno con múltiples lesións, prescríbese unha terapia sintomática. Tal terapia inclúe a inxestión frecuente de hidratos de carbono. Se non é posible normalizar o nivel de produción de insulina por fármacos, o paciente está determinado para a quimioterapia e logo para a poliquimioterapia.
Podes descubrir facilmente as clínicas que tratan os insulinomas en Moscova na nosa páxina web.
Insira os seus datos e os nosos especialistas contactarán contigo e daranche consellos gratuítos sobre as cuestións que te preocupan.
- Este é un tipo de tumor hormonal activo que afecta aos illotes pancreáticos (illotes de Langerhans). Afecta ás células beta, como resultado da produción e entrada incontroladas de insulina no sangue. Tales neoplasias poden ser benignas (nun 70% dos casos) ou ser adenocarcinomas. Estes últimos teñen un diámetro de 6 cm ou máis.
Hai outros tipos de tumores pancreáticos (insulomas) que se desenvolven a partir de células alfa, delta e PP. Neste caso, prodúcense outros tipos: polipéptido pancreático, gastrina, serotonina, somatostatina ou hormona adrenocorticotrópica. O insululinoma ocorre normalmente en pacientes de 35 a 60 anos, moi raramente. Os homes están enfermos dúas veces menos que as mulleres.
O insululinoma non é unha enfermidade hereditaria, é bastante raro. A súa etioloxía segue sen estar clara. Está demostrado que a miúdo os tumores do páncreas son provocados por baixa glicosa no sangue, o que é causado por unha violación da produción de insulina. A hipoglicemia pode ocorrer nas seguintes condicións:
- a falta de hormona do crecemento, causada pola diminución do funcionamento da fronte da glándula pituitaria (isto leva a unha actividade de insulina reducida),
- insuficiencia da cortiza suprarrenal (aguda ou crónica), o que leva a unha diminución dos glucocorticoides e unha diminución da cantidade de azucre no sangue,
- esgotamento causado por enfermidade prolongada ou fame
- myxedema, debido ao baixo contido en substancias tiroideas que elevan o nivel de glicosa,
- se o corpo ten carbohidratos mal absorbidos,
- enfermidades hepáticas causadas por danos tóxicos,
- esgotamento nervioso (por perda de apetito),
- tumores na cavidade abdominal,
- enterocolite.
O insuloma pancreático afecta a maioría das veces á cola ou corpo dun órgano. Moi raramente localizado fóra da glándula, baseado no tecido ectópico (adicional) de órgano. En aparencia, é unha formación densa, o seu diámetro varía de 0,5 a 8 cm. A cor do tumor é branca, gris ou marrón.
Máis frecuentemente, diagnostícanse insulinomas simples, só en poucas ocasións hai múltiples formacións. O tumor caracterízase por un desenvolvemento lento, as metástases son raras e só en formas malignas.
Desenvolvemento e signos da enfermidade
Con insulinoma pancreático, os síntomas débense a ataques de hipoglucemia. Isto débese ao aumento da produción de insulina por parte do tumor, independentemente do nivel de glicosa no sangue. En persoas saudables, cunha caída dos niveis de glicosa (por exemplo, con), obsérvase unha diminución significativa da cantidade de insulina. Con insulinoma, este mecanismo non funciona, xa que é perturbado pola insulina tumoral. Isto crea as condicións para que se produza un ataque hipoglucémico.
A hipoglicemia é un complexo de síntomas que se produce debido a un desequilibrio na estrutura de regulación da glicosa no sangue. Desenvólvese cando o nivel de azucre baixa a 2,5 mmol / L.
Clínicamente, a hipoglucemia maniféstase polo desenvolvemento de trastornos neuropsiquiátricos e un aumento do número de hormonas: norepinefrina, cortisol, glucagón. A aumento da norepinefrina causa ataques de sudoración, extremidades que tremen e angina pectorais. Os ataques son de natureza espontánea e co paso do tempo adoptan formas máis severas.
En todos os pacientes con insulinoma, a tríade Whipple está presente, que presenta os seguintes síntomas:
- manifestación de trastornos neuropsiquiátricos durante o xaxún,
- unha caída de glicosa no sangue por baixo de 2,7 mmol / l,
- a capacidade de eliminar un ataque hipoglucémico por administración intravenosa ou oral de glicosa.
O cerebro está máis afectado por este síndrome, xa que a glicosa é a súa principal fonte de nutrición. Na hipoglucemia crónica prodúcense cambios distróficos no sistema nervioso central.
Signos de insulinoma en fase latente
En períodos entre ataques de insulina, tamén se manifesta en forma de varios síntomas e trastornos. É importante coñecelos para que o médico poida prescribir a terapia óptima. Na fase latente, en pacientes poden aparecer os seguintes síntomas:
- debilidade muscular ou outros trastornos do movemento muscular (ataxia),
- dor de cabeza
- discapacidade da memoria e declive mental,
- discapacidade visual
- cambios de humor
- perturbacións dos reflexos de flexión-extensión das extremidades,
- nistagmo
- aumento do apetito e aparición de exceso de peso,
- trastornos sexuais.
O insululinoma é un tumor illote hormonal activo do páncreas que produce unha cantidade maior de insulina. A enfermidade diagnostícase con máis frecuencia en mulleres de idade media e anciás. No 70% dos casos, os insululinomas son tumores benignos de tamaño pequeno (inferior a 6 cm). O 30% restante das neoplasias pertencen a estruturas malignas.
O neoplasma é un tumor activo que produce hormonas do órgano secreto-dixestivo, que produce cantidades excesivas de insulina. Este proceso considérase moi perigoso para os humanos, xa que un aumento dos niveis de insulina no sangue provoca un aumento do consumo de glicosa e a súa deficiencia leva ao desenvolvemento de hipoglucemia, acompañado de graves problemas de saúde. Ademais disto, o insulinoma pancreático en ausencia dunha terapia adecuada é capaz de malignidade activa.
Neste tipo de tumor, os expertos observan varias características morfolóxicas que axudan na súa identificación:
- o neoplasma ten a forma dun nodo denso situado na cápsula, o que dificulta a súa identificación ou malignidade,
- a cor do tumor varía de rosa claro a marrón,
- o tamaño da estrutura do tumor non supera os 5 cm.
Unha neoplasia que produce unha maior cantidade de insulina pode aparecer en calquera parte da glándula, pero a maioría das veces atópase no corpo do páncreas.O feito de que se produciu e comezase a desenvolverse malignidade das células pancreáticas, aparecerá metástase hormonalmente activa nos ganglios linfáticos, pulmóns, ganglios e fígado.
Clasificación da insulina
Para seleccionar as tácticas terapéuticas, é necesaria unha determinación precisa da natureza do neoplasia.
Para este propósito, na práctica clínica, aplícase a clasificación da enfermidade:
- En primeiro lugar, un tumor de insulinoma divídese segundo o grao de malignidade. No 90% dos casos, os pacientes son diagnosticados de neoplasia benigna, e o 10% restante contabilizado.
- Segundo o grao de distribución no parénquima de órgano, as estruturas anormais poden ser solitarias (soas) e múltiples. As primeiras son sempre grandes e non propensas a malignidades, e as segundas son pequenos nódulos densos recollidos en racimos que comezan a malignarse precozmente.
- Dependendo de que parte do páncreas estea danada, segríase insulinoma da cabeza, cola e corpo. Para cada tipo de neoplasia, é adecuado un certo tipo de táctica médica que pode deter ou eliminar completamente o proceso patolóxico.
Hipoglucemia con insulinoma
Esta condición patolóxica, que sempre acompaña a secretar insulina, prodúcese no fondo dunha forte diminución dos niveis de glicosa no sangue. No corpo dunha persoa sa, cunha diminución dos niveis de glicosa no sangue, tamén diminúe a produción de insulina, necesaria para o seu procesamento. Se as células secretoras de insulina son danadas por un tumor, o proceso natural é interrompido e cunha diminución do azucre no sangue, a secreción de insulina non se detén.
O desenvolvemento da hipoglucemia con insulinoma está directamente relacionado con este fenómeno patolóxico, é dicir, a produción excesiva e incontrolada de insulina por estruturas tumorais danadas cando está ausente leva a unha condición perigosa. Un ataque de hipoglucemia prodúcese no momento en que un tumor secreto de hormonas libera unha nova porción de insulina no sangue.
Podes determinar a aparición dunha condición perigosa mediante a aparición dos seguintes signos:
- fame,
- taquicardia e tremor de todo o corpo,
- confusión e medo inexplicables,
- trastornos da fala, visuais e de conduta,
- a liberación dunha gran cantidade de suor frío e pegajoso (transpiración na testa).
En casos graves, o insulinoma pancreático, acompañado de hipoglucemia, pode provocar que unha persoa desenvolva convulsións e coma.
Causas do insululinoma
Os expertos non poden nomear unha razón fiable que provoce a aparición dun tumor secreto de hormonas. Non obstante, segundo a maioría dos oncólogos, a dependencia hormonal é o principal factor predisposto ao seu desenvolvemento. O insululinoma conduce á destrución de células beta no órgano dixestivo, como resultado dunha deficiencia de certas substancias. A aparición de tal deficiencia e inicia o proceso de mutación celular.
Entre un gran número de factores de risco, os expertos sinalan as seguintes causas do insulinoma, que son as principais:
- perturbacións no funcionamento do sistema endocrino asociadas a mal funcionamento das glándulas suprarrenais e da glándula hipofisaria,
- forma aguda dunha úlcera do estómago ou úlcera duodenal,
- danos mecánicos ou químicos na glándula,
- enfermidades crónicas do tracto dixestivo,
- exposición a substancias tóxicas,
- cachexia (esgotamento grave),
- trastornos alimentarios.
Síntomas e manifestación de insulinomas

Síntomas e manifestación da enfermidade
A manifestación de signos dunha condición patolóxica desagradable depende directamente do nivel de actividade hormonal do tumor. A enfermidade pode proceder en segredo, sen revelar síntomas negativos ou ter manifestacións pronunciadas. Os pacientes con insulinoma experimentan unha constante sensación de fame, o que provoca que consomen grandes cantidades de hidratos de carbono (doces, chocolate). Recoméndaselles levar estes doces con eles constantemente co fin de parar a oportuna aparición dun ataque.
Considéranse específicos os seguintes signos de insulinoma:
- sentirse enfermo, expresado en debilidade e fatiga constante,
- aumento da secreción de frío e suor pegajosa,
- tremor (levadura) das extremidades,
- palidez da pel,
- taquicardia.
Estes síntomas de insulinoma compleméntanse con signos de dano no hemisferio esquerdo do cerebro: os procesos mentais diminúen, a atención redúcese, a miúdo prodúcense lapsus de memoria. En casos graves, obsérvase a aparición de amnesia e trastorno mental.
Vídeo informativo
O insulinoma pancreático é un tumor capaz de segregar grandes cantidades de insulina. Isto pode levar a ataques de hipoglucemia en pacientes. Este último significa glicosa baixa no sangue.
Na maioría das veces, este tipo de tumor desenvólvese en persoas de 25 a 55 anos. É dicir, esta enfermidade ocorre en persoas con máis idade de traballo. Na infancia e na adolescencia case non se atopa insulinoma.
Na maioría dos casos, o insulinoma é un tumor benigno. En casos moi raros, o insulinoma é un dos síntomas da adenomatosis endocrina múltiple.
En tamaño, o insulinoma xeralmente chega a 1,5-2cm e pode desenvolverse en calquera parte do páncreas:
Desafortunadamente, non se coñecen as causas exactas do desenvolvemento de insulinomas. Moitos cren que o desenvolvemento da patoloxía provoca unha predisposición xenética, malos hábitos, factores negativos externos e unha falla de mecanismos adaptativos. Non obstante, todas as razóns anteriores son só hipóteses.
Síntomas e signos da enfermidade
O insulinoma pancreático segue cos seguintes síntomas característicos:
- ataques de hipoglucemia provocados por un aumento da insulina no sangue do paciente,
- a aparición de fortes ataques razoables de debilidade e fatiga xeral,
- palpitacións cardíacas (taquicardia),
- aumento da suor
- ansiedade e medo
- sensación de fame severa.
Todos os síntomas anteriores desaparecen despois de comer aos pacientes. O curso máis perigoso da enfermidade considérase en pacientes que non senten o estado de hipoglucemia. Por este motivo, tales pacientes non poden comer a tempo para normalizar o seu estado.
Cando o nivel de glicosa no sangue diminúe, o comportamento do paciente pode chegar a ser inadecuado. Están atormentados por alucinacións, que van acompañadas de imaxes moi imaxinativas e vivas. Hai sudoración profusa, salivación, dobre visión. O paciente pode tomar forzosamente alimentos dos demais. Con outra diminución da glicosa no sangue, prodúcese un aumento do ton muscular, pode producirse unha convulsión epiléptica.
A presión arterial aumenta, as pupilas dilátanse e aumenta a taquicardia. Se ao paciente non se lle presta atención médica oportuna, pode producirse un coma hipoglucémico. Pérdese a conciencia, dilátanse as pupilas, diminúe o ton muscular, a transpiración detense, a perturbación do ritmo cardíaco e respiratorio, cae a presión arterial.
Se ocorre un coma hipoglucémico, o paciente pode desenvolver edema cerebral.
Ademais dos ataques de hipoglucemia, considérase outro importante signo de insulinoma como un aumento do peso corporal (o desenvolvemento da obesidade).
Un punto importante é o diagnóstico oportuno da enfermidade para previr ataques de hipoglucemia e evitar o desenvolvemento de coma ou psicose. A falta de glicosa afecta negativamente ás neuronas cerebrais. Por este motivo, o coma frecuente cunha enfermidade pode provocar o desenvolvemento dun síntoma convulsivo, parkinsonismo e encefalopatía disculculatoria. Cun ataque hipoglucémico, pode producirse un infarto de miocardio.
Despois da operación para extirpar o tumor, poden persistir signos de encefalopatía e unha diminución da intelixencia. Isto pode levar a perda de habilidades profesionais e status social.
A miúdo os ataques repetidos de hipoglucemia nos homes poden levar á impotencia.
Tratamento da enfermidade
O principal tratamento para os insulinomas é a cirurxía. Durante a cirurxía, elimínanse insulinomas. O volume de cirurxía depende do tamaño e localización do tumor.
Para eliminar insulinomas úsanse os seguintes tipos de operacións:
- insulinomectomía (enucleación tumoral),
- resección páncreas,
A eficacia da operación avalíase determinando o nivel de glicosa no sangue durante a operación.
Entre as complicacións postoperatorias pódense destacar:
Se a operación por algún motivo non se pode realizar, prescríbese tratamento conservador.
A esencia do tratamento conservador baséase no seguinte:
- unha nutrición racional adecuada do paciente,
- eliminación puntual de ataques hipoglucémicos,
- medicamentos para mellorar os procesos metabólicos no cerebro.
Normalmente, aliviar os ataques de hipoglucemia realízase usando un doce ou un vaso de té doce quente. Se hai unha violación da conciencia do paciente, o médico prescribe solución de glicosa intravenosa.

Se o paciente é atormentado por ataques de psicosis, é urxente chamar a un coche de emerxencia.
Prognóstico da enfermidade
Na maioría dos casos, despois da operación para extirpar o tumor, o prognóstico é favorable e o paciente recupérase.
A mortalidade postoperatoria non é alta. A recaída desenvólvese moi raramente. Con insulinomas malignos, o prognóstico é pobre.
As persoas con enfermidade deben rexistrarse cun endocrinólogo e un neurólogo, comer unha dieta equilibrada e esquecer os malos hábitos. Ademais, cada ano deben someterse a un exame físico e vixiar o nivel de glicosa no sangue.
Moitos de nós, aínda que non están relacionados coa medicina, sabemos que os termos médicos que teñen o termo "ohm" están asociados ao cancro. O insululinoma non é unha excepción. Na maioría dos casos, é un tumor do páncreas, é dicir, células que segregan hormonas (células beta dos illotes de Langerhans), e está máis a miúdo na cola do órgano. Moitas veces, as neoplasias produtoras de insulina desenvólvense a partir doutras células e poden localizarse nas portas do bazo, fígado, intestinos e outros órganos. Na gran maioría dos casos, este tumor é benigno, aínda que, por desgraza, tamén se produce a variante maligna do desenvolvemento da enfermidade.
Este tumor chámase insulinoma porque as súas células secretan de xeito incontrolado a hormona insulina no torrente sanguíneo, que regula principalmente o metabolismo dos carbohidratos. Esta liberación constante desta hormona está asociada aos principais síntomas da enfermidade.
A enfermidade é a máis frecuentemente diagnosticada en persoas de 30 a 50 anos. Non obstante, o insulinoma pode ocorrer a calquera idade e descríbense casos da súa detección, incluso en bebés. Esta enfermidade non é unha das máis comúns, polo tanto, moitos médicos atopanna extremadamente raramente ou non teñen experiencia no diagnóstico e tratamento dos insulinomas. Por este motivo, hai unha alta probabilidade dun diagnóstico erróneo e o nomeamento dun tratamento ineficaz.
Topografía e anatomía do páncreas

O páncreas é o órgano interno máis importante nos humanos. É unha glándula exo- e endocrina. Produce encimas dixestivas (tripsina, quimotripsina, amilase, lipase) e hormonas (glucagón e insulina) para o metabolismo dos carbohidratos. A insulina reduce a glicosa e o glucagón, pola contra, aumenta. As súas patoloxías non son raras, polo tanto, ter unha idea da súa situación e os síntomas paga a pena máis.
Onde está o páncreas e como tratalo? Desplócase na cavidade abdominal detrás do estómago, únese a el e ao duodeno de preto, ao nivel de 2 vértebras lumbares superiores.
O KDP dobra a glándula en forma de ferradura. O tamaño da glándula adulta é de ata 20-25 cm, peso - 70-80 g. Ten cabeza, corpo e cola.
A cabeza chega ao conducto biliar, a cola próxima ao bazo vai baixo o hipocondrio esquerdo. Se se ve desde a parte frontal, a proxección estará entre 10 e 12 cm por encima do embigo. Por que sabes isto? Porque as dores durante a súa inflamación recaerán precisamente nestas zonas.
Enfermidade pancreática

Hai moitas enfermidades no páncreas e o tratamento normalmente é conservador. Pero isto non se aplica aos tumores. Aquí só medidas radicais. Como doe o páncreas (síntomas)? Nos procesos inflamatorios, os máis comúns son dor e trastornos dixestivos. Non hai diferenzas de xénero. A dor caracterízase polo seu carácter de cinto e localízase no hipocondrio esquerdo. Pode que non estea asociado á inxestión de alimentos, a miúdo acompañado de náuseas, ás veces vómitos de contido ácido.
O apetito é sempre moi reducido ou ausente, os rumores, os inchazos no abdome e as feces son inestables. Nas feces, moitas veces pode haber mesturas de graxa ou comida non digerida.
Ademais, na inflamación aguda, os signos de embriaguez son característicos en forma de cefaléia, taquicardia, debilidade e sudoración e a temperatura pode aumentar. O fígado amplíase.
Como afecta o páncreas (síntomas) na pancreatite crónica? Aquí a dor é menos intensa, pero frecuente e asociada a erros na nutrición. O perigo de pancreatite crónica é que pode levar ao desenvolvemento de tumores na glándula.
Etioloxía da insulina
As causas do insulinoma pancreático hoxe non se coñecen exactamente. Algúns investigadores tenden a suxerir a influencia dunha predisposición xenética.
Pero os factores de risco son coñecidos:
- mal funcionamento da glándula suprarrenal e da glándula pituitaria.
- úlcera de estómago ou duodeno
- danos no páncreas, químicos ou mecánicos,
- patoloxía gastrointestinal crónica,
- esgotamento do corpo,
- trastornos alimentarios.
Características do tumor
A morfoloxía do tumor necesaria para identificala: a formación parece un denso nodo encapsulado, isto non determina inmediatamente o grao da súa benignidade. A súa cor é de rosa a marrón, coa malignidade é máis frecuentemente vermello de ladrillo. As dimensións non superan os 5 cm. Durante a dexeneración, detectaranse metástases nos ganglios linfáticos, pulmóns, ganglios e fígado, que tamén son hormonais.
Complicacións dos insululinomas
As consecuencias do insulinoma pancreático poden afectar tanto o seu tumor benigno como a súa malignidade. O renacemento é xa unha complicación, e sucede nun 10% dos casos. Pero aínda que isto non suceda, nótase:
- síntomas neurolóxicos con deterioro funcionamento do nervio facial e glofaringe,
- memoria deteriorada, visión, habilidades mentais,
- a impotencia é posible nos homes,
- obesidade.
As condicións de hipoglucemia poden levar ao desenvolvemento de coma, infarto de miocardio.
Medidas radicais

É preferible o tratamento cirúrxico, os seus tipos: enucleación (escorchación do tumor), resección pancreática, resección pancreatoduodenal ou pancreatectomía total, i.e. eliminación completa En xeral, as operacións no páncreas clasifícanse sempre como complexas.
Pero se unha persoa pode vivir sen páncreas despois da cirurxía para eliminar é imposible prever. Canto máis factores negativos afecten o corpo, maior será a porcentaxe de complicacións. O volume da operación depende da localización do insulinoma e do seu tamaño.
O nivel de glicosa determínase en dinámica directamente durante a operación. No 10% dos casos, as operacións dan complicacións: fístulas e abscesos da cavidade abdominal, peritonitis, pancreatite, abscesos, necrose pancreática (que leva á morte). A operación non se realiza se o propio paciente non quere isto ou hai patoloxías somáticas.
¿Pode vivir unha persoa sen páncreas? Por suposto, si! Pero só está suxeito a un estilo de vida saudable e ao cumprimento de todas as recomendacións dun médico.
Se o tumor é maligno, ten varias metástases e pasa a ser inoperable, prescríbase quimioterapia. Realízase por "Streptozotocin", "5-fluorouracil", "Doxorubicin", etc. A quimioterapia só pode axudar no 60% dos casos: esta cantidade explícase por unha boa sensibilidade á "estreptozotocina". En casos de insensibilidade tumoral á Streptozotocina, substitúese por Adriamycin.
Ademais, se a cirurxía non é posible, impídese a hipoglucemia. Para iso úsanse axentes hiperglicémicos (adrenalina, noradrenalina, glucagón, corticosteroides).
Para suprimir a produción de insulina, preséntase "Diazoxide" ("Proglikem", "Hyperstat") ou "Octreotide (sandostatina), reducen a gravidade dos ataques de hipoglucemia. Pero o grupo GCS ten efectos secundarios; para o seu efecto positivo, necesítanse doses para que os neuroendocrinos poidan desenvolverse. trastornos do tipo de síndrome de Cushing.
Dieta para a insulina
A dieta só debe aforrar. Con insulinoma, o paciente terá que abandonar o uso de alimentos salgados, afumados, picantes, graxos e fritos, así como minimizar bebidas carbonatadas e café.
Prefiren todos aqueles alimentos que conteñan fibra. Os carbohidratos sinxelos (refinados) están completamente excluídos. Trátase de azucre, bolos, pastelería, chocolate, así como produtos con alto nivel GKI: patacas, pan branco, magdalenas, leite integral.
O réxime de beber refórzase, ten que beber polo menos 2 litros de auga limpa ao día, pero en ningún caso non tomar café e refresco doce.
Con insulinomas benignos, a porcentaxe de recuperación no 80% dos casos. No 3% dos casos, é posible a recaída. A mortalidade é do 5-10%. Con insulinomas ectópicos, só se prescribe un tratamento conservador.
En caso de malignidade do páncreas con malignidade á insulina, o pronóstico depende das metástases e da localización do tumor en si. A porcentaxe de malignidade é do 10%. Índice de supervivencia a 2 anos de aproximadamente o 60%. Desde o momento do diagnóstico do insulinoma, o paciente está sometido a un exame médico ao longo da vida por un endocrinólogo e un neurólogo.