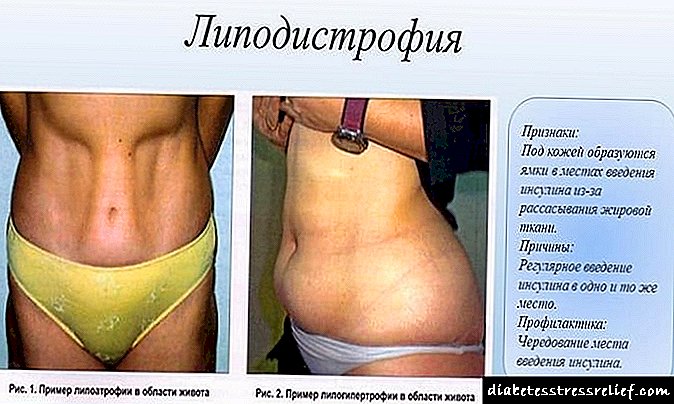
Nomes de medicamentos para un contagotas para pancreatite e revisións
Unha das enfermidades máis graves é a pancreatite, que require un tratamento instantáneo. Os goteros para a pancreatite son prescritos no estadio agudo da enfermidade e con agravamento do estadio crónico. A administración intravenosa de fármacos permite obter un resultado rápido, unha reacción instantánea permite descansar a glándula enferma. O principal obxectivo dos contagotas é eliminar rapidamente a inflamación, eliminar substancias tóxicas que o resto do tracto dixestivo non padeceron.
Para que se destinan os contagotas?
Os métodos de tratamento selecciónanse individualmente, pero a terapia en si realízase nun hospital, onde o paciente está baixo a supervisión dun médico. Un paciente que busque axuda no hospital debería estar preparado, xa que a etapa inicial do tratamento será a contagotas.
Os contagotas teñen unha gran cantidade de vantaxes diferentes. A inxección intravenosa do medicamento contribúe ao resultado, ao mesmo tempo, o efecto da droga ocorre instantaneamente. Os contagotas para pancreatite son o compoñente principal do tratamento, sen eles non será posible restaurar o estado de saúde do paciente.
A miúdo, a presenza de fortes sensacións agudas de dor refírese ao síntoma máis rechamante da enfermidade. Porque o primeiro en poñer o sistema cun efecto anestésico.
Son capaces de deter a dor e evitar a formación de golpes de dor. Que tipo de analxésicos debe tomar, o médico dirá e elixirá os fármacos individualmente, xa que cada paciente ten pancreatite de diferentes xeitos. Despois de todo, a introdución dun determinado axente ten un efecto secundario no corpo. Por iso, para minimizar esta acción, está prohibido prescribir a droga a si mesmo.
O uso de sistemas é aceptable despois do diagnóstico, polo que non se recomenda tomar medicamentos antes do exame dun médico. O uso de medicamentos prexudicará a determinación do diagnóstico correcto, o que dificultará a elección do método adecuado de terapia.
Cando se fai o diagnóstico e se selecciona o curso da terapia con analxésicos, engádense medicamentos que reducen o grao de dano nos tecidos do páncreas.
É importante nas etapas iniciais identificar síntomas da pancreatite e comezar rapidamente o tratamento. Así o paciente poderá existir plenamente e a glándula inflamada danará menos o corpo.
Debido ao desenvolvemento da inflamación na glándula, leva a trastornos no traballo do músculo cardíaco, fígado e riles. Se a vítima ten unha exacerbación do curso agudo de pancreatite, o médico prescribe un tratamento con axentes que detenden ríxidamente todos os signos de patoloxía característica do período agudo, en contraste coa situación que se produce cando se produce a fase crónica da enfermidade.
Ademais, con pancreatite, os contagotas permiten que o corpo se relaxe, eliminando as encimas producidas do corpo.
A gran vantaxe é que a concentración da administración do medicamento permanece no corpo durante moito tempo, no que respecta ao uso de drogas polo método oral.
As vantaxes dos contagotas
Na fase aguda da pancreatite, con exceso de dano ao páncreas, cando o corpo non pode realizar o seu traballo, o estado de saúde do paciente é extremadamente insatisfactorio. A vítima ocorre:
- náuseas
- vómitos
- o funcionamento do músculo cardíaco está alterado,
- a temperatura sube
- prodúcense dores insoportables.
Con tales sinais, non pode quedar na casa, o paciente necesita axuda urxente dos médicos. E o primeiro no tratamento da enfermidade será un contagotas.
Os beneficios da introdución de sistemas para a pancreatite.
- A solución entra inmediatamente no sistema circulatorio.
- O medicamento inxectado afecta case inmediatamente.
- O contagotas non afecta o sistema gastrointestinal, non altera a paz do órgano afectado.
- O medicamento goteado permanece no corpo durante moito tempo, en vez de introducilo no corpo por outro método.
Que contagotas se usan para a pancreatite? Hai 3 tipos de contagotas usadas para a pancreatite. Cada un deste procedemento ten unha finalidade e impacto específicos.
- Aliviar a dor.
- Para exercer o efecto antienzima.
- Apoia o corpo.
Pingueiros
A vítima co desenvolvemento de pancreatite sente molestias dolorosas. Na fase inicial, a dor é bastante forte e forte, dando lugar a dor. O paciente desenvolve un choque doloroso, que pode provocar un cambio na funcionalidade do corazón e dos vasos sanguíneos, unha menor presión arterial, polo que o sufrimento de dor debe eliminarse inmediatamente. Se non, o paciente pode morrer.
¿Podo beber medicamentos contra a pancreatite cun ataque? A vítima non ten dereito a consumir medicamentos arbitrariamente que poidan aliviar a dor, xa que se poden detectar probas incorrectas durante o exame.
Despois de establecer o diagnóstico, prescríbense medicamentos para a dor para a pancreatite pancreática. Grazas aos sistemas, as convulsións acumuladas diminuirán e non se producirán complicacións.
En función do estadio de molestias dolorosas, úsanse analxésicos por pancreatite con diferentes graos de exposición.
- Antiespasmódicos: Papaverine, No-Shpa.
- Analxésicos: Acetaminofeno, Pentalgin.
Tales contagotas prescríbense se a dor é leve.
Con unha exacerbación dunha enfermidade crónica, prescríbense contagotas con forte efecto.
- Como medicamento antiespasmódico, prescríbese Eufillina.
- Para aliviar o inchazo dos tecidos, as solucións diuréticas - a Furosemida axudará.
O sistema contén Novocaine, un substituto da Somatostatina. Os estupefacientes con efecto analxésico úsanse cando se rexistra un ataque grave da enfermidade.
Droppers antiinflamatorios
A enfermidade do páncreas maniféstase pola alta excreción de enzimas necesaria para a dixestión dos alimentos e a difícil excreción do corpo.
Baixo a influencia do segredo, a glándula está inflamada, os seus tecidos morren. Por iso, ademais de eliminar a síndrome da dor durante a exacerbación da pancreatite, úsanse sistemas con fármacos antiinflamatorios para inhibir o rendemento das enzimas necesarias para a dixestión. Ademais, estes sistemas contribúen a:
- na eliminación da incapacidade
- mellorar o funcionamento do músculo cardíaco,
- establecer a nutrición celular.
Recoméndase un medicamento común contra a inflamación da glándula, contagotas con paracetamol. A composición dos antiinflamatorios está formada en base a varias razóns.
- Idade.
- Factor de exacerbación.
- A presenza de dúas enfermidades.
- Características do desenvolvemento da patoloxía.
Basicamente, para o tratamento de pacientes, adminístranse Xileno, Contrical ou os seus sistemas de semellanza. Aqueles pacientes que sufriron un ataque de pancreatite por primeira vez puxeron sistemas con medicamentos agresivos que os que son levados a un hospital cunha repetición da forma crónica da enfermidade. Canto máis cedo comece a terapia, menos resultados adversos.
Puxeron estes sistemas só na clínica, na casa está prohibida a introdución de solucións antiinflamatorias. Cando o sistema está instalado, paga a pena preparar que aparezan efectos secundarios, xa que os elementos activos do medicamento pasan inmediatamente ao sistema circulatorio. Por iso, antes de prescribir un contagotas, o médico comproba co paciente a presenza de intolerancia individual a unha determinada solución.
Se non se elimina a inflamación do páncreas oportunamente, tamén se danarán órganos próximos (riles, corazón). Polo tanto, os sistemas con efectos antiinflamatorios prescríbense inmediatamente despois do diagnóstico.
Droppers de soporte
Unha das formas de tratar a enfermidade pancreática é unha folga de fame. Se o páncreas se agrava, adoita usarse unha dieta seca, o que implica o rexeitamento de alimentos e auga, é necesario que o corpo se alivia o máximo posible, o que require unha sedación completa.
O tipo seco de folga de fame dura 2-3 días, e neste momento o corpo está apoiado por contagotas. Durante un período tan longo, o corpo non se pode deixar sen beber e comer, polo que os pacientes requiren a introdución de glicosa, solución salina nas venas, o que axuda a evitar a deshidratación e o esgotamento do corpo.
Na casa podes poñer un sistema con drogas de apoio. Pero cando a pancreatite empeora e a colecistite, tamén se observa o desenvolvemento da diabetes mellitus, recoméndase que se trate un tratamento de apoio nun hospital onde hai o equipo necesario para rexistrar violacións dos indicadores e o paciente está constantemente baixo a supervisión dun médico.
A través de analxésicos, antiinflamatorios e sistemas de apoio, eliminaranse sinais e apagarase a chama.
Cando o órgano enfermo se calma e comeza o traballo natural, permítese continuar a terapia na casa, seguindo a mesa dietética e as receitas do médico.
É importante lembrar que o tratamento non autorizado pode complicar a situación e danar o corpo.
Tipos de contagotas
A enfermidade é unha inflamación da mucosa do páncreas, como resultado do cal o órgano deixa de cumprir plenamente as súas funcións. A produción de enzimas necesarias para a dixestión dos alimentos é reducida, aparecen síntomas desagradables - náuseas, vómitos, diarrea, pesadez, balonamento, flatulencia, dor. As toxinas acumúlanse gradualmente, intensificándose os síntomas de intoxicación: debilidade, dor de cabeza, mareos, etc. Para conseguir un efecto terapéutico é necesario:
- Deixar a inflamación,
- Eliminar os efectos de factores adversos,
- Crea resto temporal do páncreas temporalmente, incluíndo reducir o número de tabletas utilizadas,
- Limpar o corpo de substancias nocivas, toxinas,
- Restaurar a función pancreática.
Tratan a forma aguda de pancreatite nun hospital. O número de contagotas terán que instalarse depende das características individuais, do benestar xeral, da idade e do estado do sistema inmunitario. Use 3 tipos de contagotas cun mecanismo de acción diferente.
Duración do curso
Cantos contagotas que se coloca se determina individualmente en cada caso. Teña en conta o estado xeral, a gravidade da enfermidade, a presenza de enfermidades concomitantes, a idade, a intolerancia individual. Os pacientes con alto risco de complicacións reciben un sistema todos os días ou todos os días desde un mes ata o 6. Esta categoría inclúe persoas dependentes do alcol, persoas maiores, con maior risco de desenvolver diabete mellitus, oncoloxía e hai enfermidades concomitantes. Se unha persoa se recupera rápidamente, non hai complicacións, o tratamento con contagotas está detido despois dunha semana. Para consolidar o efecto, cómpre adherirse a unha dieta estrita durante un mes, despois cambiar gradualmente a unha nutrición adecuada.
A composición do contagotas
Determínase individualmente en cada caso. Un contagotas normalmente contén varias drogas con diferentes mecanismos de acción.
- Os analxésicos úsanse para aliviar a dor. Elimina a dor o máis rápido posible. Use Acetaminofeno, Analgin.
- En presenza de espasmo, a tensión muscular, úsanse antiespasmódicos: No-Shpa, Drotaverin, Papaverin. A afección normalízase aos 5 minutos.
- Preséntanse anestésicos ou analxésicos fortes cando o estado do paciente é extremadamente grave, hai choques de dor ou algunha afección próxima a esta. A maioría das veces usa Novocaína.
- Gordox prescríbese para antiinflamatorios. A droga detén a inflamación, alivia o inchazo, anestesia, reduce a produción de enzimas pancreáticas e normaliza a dixestión.
- Para limpar o corpo, elimine as toxinas, use Polydez, Hemodez. As drogas contribúen á eliminación da intoxicación e melloran a saúde en xeral.
- A composición do contagotas pode incluír axentes antibacterianos se a pancreatite está asociada a unha patoloxía infecciosa ou hai fortes signos de inflamación. Aplique drogas do grupo de fluoroquinolonas - Ofloxacin, Ciprofloxacin.
- Introdúcense vitaminas e minerais para apoiar o corpo. Para normalizar o nivel de monosacáridos, aumentar o potencial enerxético nos contagotas inclúe a glicosa. Para evitar a deshidratación engádese unha solución de cloruro sódico.
- Para reducir a actividade do páncreas, redúcese o número de enzimas, contrikal ou os seus análogos son prescritos.
Por suposto, podes escoller a composición do contagotas, podes mercar ti mesmo o sistema sen a presenza de médicos, pero tales procedementos deben ser controlados por especialistas, xa que poden producirse consecuencias desagradables.
Complicacións despois do sistema
O sistema debe ser instalado por persoal cualificado. Os médicos están obrigados a vixiar o progreso da introdución do medicamento no corpo.
- Quizais a aparición dunha reacción alérxica ao medicamento administrado. Neste caso, o tratamento detense inmediatamente, a composición axústase.
- Hematoma ou contusión. Isto é o máis pequeno que se pode. Case non se presta atención a este efecto secundario. Prodúcese uns minutos despois da introdución da agulla. Para reducir a lesión nos tecidos, vasofix é administrado inicialmente, deixado no brazo ata a realización do curso completo do tratamento.
- O inchazo dos tecidos prodúcese se a agulla non entra na vea, o medicamento comezou a fluír no tecido brando. Nesta situación, cómpre corrixir inmediatamente o erro.
- A embolia do aire prodúcese cando o aire entra nunha vea. Normalmente obsérvase a situación se os médicos non eliminaban a agulla ao rematar o medicamento. Obstruír un vaso sanguíneo pode levar á morte.
- A sepsis é rara se non se seguen as regras de asepsia. A infección de sangue, tecidos realízase a través dunha agulla.
- A necrosis ou necrose tisular prodúcese coa introdución dun medicamento potente ou se supera a dosificación admisible.
As complicacións non suceden se o persoal é responsable do seu traballo, o sistema está colocado nun hospital, non na casa.
Contraindicacións
O procedemento en si non ten contraindicacións. Pero as prohibicións están relacionadas coas drogas que se administran. Unha contraindicación directa é a presenza de intolerancia individual aos compoñentes, unha maior tendencia ás alerxias. Neste caso, o médico que o coñece inicialmente descobre se hai alerxia a algunha sustancia, drogas. Se a resposta é afirmativa, os medicamentos selecciónanse cunha menor probabilidade de desenvolver unha reacción alérxica. Ademais, os antihistamínicos están incluídos no contagotas, que reducen a probabilidade de que haxa unha reacción inusual. Está contraindicado instalar o sistema na casa sen a supervisión dun especialista.
Gotas eficaces para a pancreatite
É difícil dicir de forma inequívoca cal o contagotas será o máis eficaz. Ten en conta a condición xeral, a presenza de enfermidades concomitantes, a natureza, a intensidade da dor, a idade, as características individuais. Ademais, a cualificación do médico xoga un papel, que debe escoller os medicamentos máis eficaces en cada caso individual.
Droppers por exacerbación
Os síntomas desta forma son dor abdominal grave, vómitos persistentes, diarrea, náuseas, debilidade, febre. O tratamento comeza con alivio da dor. Utilízanse analxésicos, anestésicos e antiespasmodicos. A elección depende da intensidade, natureza da dor. Despois diso, comezan a aliviar a inflamación, reducen a actividade do páncreas e eliminan as toxinas. Prescribir compreses antiinflamatorios complexos, que poden incluír varios fármacos con diferentes mecanismos de acción.Despois duns días de coidados intensivos, comezan a poñer un contagot fortalecedor para mellorar o benestar, aumentar o subministro de enerxía e evitar a deshidratación. O tratamento debe realizarse nun hospital baixo a supervisión de especialistas.
Droppers para pancreatite crónica
Caracterízase por un cadro clínico débil, síntomas borrosos. Hai molestias constantes, debilidade, feces periódicas perturbadas, azia, eructos, pesadez no abdome. A dor neste caso pode ser en forma de espasmo, presionante, aburrido, prolongado ou temporal. O tratamento realízase con comprimidos, suspensións. Non obstante, para mellorar a condición xeral, eliminar as toxinas, aumentar a inmunidade, pódense prescribir os contagotas. Na maioría dos casos, sitúanse nun hospital, unha persoa está en tratamento a tempo completo. As vitaminas, a glicosa pódense administrar na casa, pero sempre baixo a supervisión de especialistas.
Nomes de drogas
A lista de medicamentos selecciona un especialista para un exame minucioso do paciente, confirmando o diagnóstico. Na maioría dos casos, prescríbense os seguintes medicamentos:
- Acetaminofeno. Analóxico de paracetamol. Na composición da mesma substancia 500 mg. Ten propiedades analxésicas, antipiréticas e antiinflamatorias. Contraindicacións - hipersensibilidade aos compoñentes, idade ata 12 anos, insuficiencia hepática e renal.
- Analgin Ten unha pronunciada propiedade analxésica, así como antipiretico, antiinflamatorio. Contraindicada en caso de problemas de sangue, intolerancia individual.
- Non-Shpa. Antiespasmódico baseado na drotaverina. Actúa sobre os músculos lisos do tracto dixestivo, sen perturbar a motilidade intestinal. Non causa efectos secundarios, é completamente excretado do corpo durante o día. Non está prescrito por intolerancia de compoñentes, fígado, insuficiencia renal, menores de 6 anos.
- Papaverina. A sustancia activa é o clorhidrato de papaverina con unha propiedade antiespasmódica pronunciada. Use con precaución en pacientes maiores de 75 anos. Os posibles efectos secundarios inclúen diminución da presión arterial, dor de cabeza, debilidade e náuseas.
- Novocaína. A sustancia activa é procaina con efecto analxésico. Asignar dor severa. Reduce a sensibilidade nerviosa, retarda a transmisión de impulsos. A principal contraindicación é a hipersensibilidade aos compoñentes.
- Gordoks. Actúa sobre a base da protinina. É un inhibidor da protease, obtido dos pulmóns do gando vacún. Remata a deficiencia de enzimas que o páncreas enfermo non é capaz de producir, afecta o sistema circulatorio. Asignar con agravamento de pancreatite, hemorraxia interna.
- Hemodesis. Solución auga-salina con efecto desintoxicante. Limpa o corpo de toxinas, substancias nocivas. É completamente excretado polos riles. Contraindicada no asma bronquial, intolerancia a compoñentes, inflamación dos riles, hemorragia cerebral.
- Ofloxacina. Antibiótico de amplo espectro. Asignar presenza de infección no tracto gastrointestinal.
- Ciprofloxacin. Un axente antimicrobiano é un antibiótico de amplo espectro.
- Contrical. A sustancia activa aprotinina reduce a actividade das enzimas pancreáticas, detendo o seu efecto destrutivo. Asignarse con pancreatite aguda, hemorraxia interna.
En presenza de intolerancia individual a un determinado medicamento, prescríbese o seu análogo.
Revisións de médicos
Todos os especialistas coinciden nunha cousa: a pancreatite aguda non se pode tratar só na casa. En caso de asistencia intempestiva, pode producirse golpes de dor, diminución da presión arterial, alta intoxicación, deshidratación e parada cardíaca. En caso de dor severa, debes chamar inmediatamente a unha ambulancia, non tomar analxésicos ata que cheguen os médicos, No-Shpa, Drotaverin están permitidos.
Comentarios dos pacientes
Queridos lectores, a túa opinión é moi importante para nós, polo tanto, estaremos encantados de revisar os contagotas por pancreatite nos comentarios, isto tamén será útil para outros usuarios do sitio.
Stas:
"En caso de exacerbación, eu introduzo o medicamento por vía intravenosa ou intramuscular. Mestura unha burbulla de cloruro sódico cunha ampola de analgin, spazialgin, papaverina. A principal tarefa é aliviar o espasmo, anestesiar. Aquí están todos estes fármacos para este propósito. Teclo nunha xeringa, resulta case 6 cubos. Apuñala na nádega, se é unha mágoa - por vía intravenosa. Lanzamentos en poucos minutos. "
Andrey:
"A miña muller é un médico, cunha exacerbación que me trata, configura o sistema. As drogas son todas as que antes se botaron no hospital. Axuda moi ben. Asegúrese de facer dieta, descansa. Periódicamente, a glicosa chóvame vitaminas. "
Que é a pancreatite?
Por pancreatite, adoita significar todo un complexo de procesos inflamatorios que se desenvolven no páncreas dun determinado paciente.
A inflamación pode ser aguda e crónica e causar danos importantes no órgano especificado.
A patoloxía leva a que as enzimas que produce o ferro non comezan a funcionar no lugar adecuado, senón no propio ferro, provocando a súa autoxestión.
Despois disto, as enzimas xunto co sangue se dispersan por todo o corpo do paciente e provocan unha intoxicación grave e perigosa do corpo.
Na maioría das veces, a pancreatite fórmase debido á presenza de pedras na vesícula biliar e un consumo excesivo.
Artigo útil? Comparte a ligazón
Ademais, o exceso de resfriado, o arrefriado, o herpes, a apendicite ou as alerxias alimentarias poden ser un factor provocador.
A enfermidade maniféstase cos seguintes síntomas: dor no abdome, feces de consistencia branca, náuseas con vómitos, sudoración aumentada, taquicardia, hipotensión, colapso e choque.
Tratan a pancreatite coa axuda de terapia farmacéutica, remedios populares e unha dieta medicinal.
O máis importante é recordar que a forma crónica da enfermidade en cuestión é bastante perigosa para o organismo, porque pode provocar un proceso oncolóxico no páncreas.
Características farmacolóxicas do medicamento
Kontrikal pertence a un grupo de medicamentos que afecta á formación de sangue e ao funcionamento das enzimas pancreáticas. É un inhibidor hemostático e proteínolise.
O medicamento pode eliminar o sangrado causado por unha sobreabundancia de medicamentos e drogas que loitan contra a trombose venosa. Ademais, elimina os procesos que danan a glándula durante a pancreatite.
Kontrikal con pancreatite controla as encimas secretadas pola glándula e necesarias para unha dixestión normal.
Durante o curso da pancreatite, o corpo produce exceso de encimas, polo que dixeren a propia glándula.
Tales fenómenos requiren un tratamento urxente con inhibidores da proteína, dos cales é esta droga.
A acción do fármaco, como hemostática, é a división de coágulos de sangue. Este proceso chámase comunmente fibrinólise.
Se se intensifica, hai unha coagulación sanguínea deficiente e varios tipos de sangrado.
Isto pode levar a condicións patolóxicas ou ao uso de medicamentos específicos que diminúen o sangue. É con estes tipos de hemorraxia que Contrical pelexa.
En que consiste a droga e como se produce
Actualmente, Contrical ten unha forma de liberación: unha sustancia usada na preparación dunha solución para a administración intravenosa. É dicir, en ampollas. En forma de comprimidos, a droga non está dispoñible.
Aprotinina considérase a substancia activa, e o manitol úsase para axudalo.
Unha ampola do medicamento en cuestión contén tanta aprotinina que a súa actividade equivale a 10.000 unidades do tipo antitripsina.
Nas farmacias, Kontrikal distribúese con solución salina fisiolóxica colocada nun recipiente estéril.
Na ampolla hai 2 mililitros de tal solución - isto é exactamente o que se necesita para preparar a botella de Contrical.
Un paquete contén 10 frascos da substancia activa e solución salina fisiolóxica.
Recoméndase gardar Contrical nun lugar ventilado, escondido á penetración da luz solar directa. A temperatura de almacenamento non debe exceder os 26 graos centígrados.
Como funciona Contrical con pancreatite?
A droga en cuestión ten unha gran cantidade de vantaxes. Son os seguintes:
- Evita que as proteínas se descompoñan.
- Ten un efecto positivo sobre a fibra de fibrina nos tecidos.
- Estabiliza o metabolismo no páncreas.
- Normaliza a hemostase.
- Reduce a actividade dos encimas do órgano en cuestión, o que pode provocar o desenvolvemento de necrose pancreática.
Cunha exacerbación da pancreatite no corpo, prodúcese intensamente trypsina, quimotripsina e calicreina.
A droga en cuestión é capaz de inhibilos, tendo efectos antienzimáticos e evitar a autoxestión dos tecidos do órgano.
Cando se prescribe Contrical
Contrical considérase un remedio universal, que normalmente se prescribe como un medicamento que trata moitas patoloxías.
Deben considerarse con máis detalle:
- Cirurxía sobre próstata ou pulmón.
- Embolia líquido amniótico.
- Lesións.
- Sangrado antes, durante e despois do parto.
- Condicións derivadas da circulación extracorpórea.
Nestes casos, Contrycal úsase para deter o sangrado. Ademais, o fármaco adóitase usar no tratamento de varias patoloxías:
- Necrose da glándula.
- Pankreatite aguda.
- Forma crónica de pancreatite, que empeora periódicamente.
- Aumento da fibrinólise provocando hemorraxias graves.
- Paperas agudas que se produciron despois da cirurxía.
- Edema de Quincke.
- Danos graves nos tecidos.
- Estados de choque de diversa natureza.
- Cunha extensa área de danos nos tecidos.
Como prevención, Contrical úsase en tales situacións:
- Autoxestión da glándula causada pola cirurxía (pancreatite postoperatoria).
- Embolismo despois da cirurxía.
- Varios tipos de sangrado.
- Embolia graxa ao ferir o corpo ou o cranio.
Ademais, prescríbese Kontrikal co fin de evitar a perda de sangue e reducir o volume de sangue para a transfusión durante aorto - o enxerto por arteria coronaria.
Efecto secundario de Contricale
O tratamento coa droga en cuestión pode provocar reaccións do corpo non desexadas.
Na maioría das veces estamos falando dun proceso alérxico e dunha reacción local. Se se administra o medicamento, os efectos secundarios ocorren con máis frecuencia nun 5%.
As consecuencias negativas máis comúns de tomar o medicamento inclúen os seguintes fenómenos:
- Baixar a presión arterial.
- Palpitacións cardíacas.
- Náuseas frecuentes, acompañadas de vómitos.
- Problemas de conciencia.
- Psicosis.
- A aparición de alucinacións.
- Un aumento da creatinina no sangue.
- Alerxia
- Tromboflebite local no lugar onde se inxectou Contrical: edema, vermelhidão da pel e dor na zona da punción da pel.
A normalización dos niveis de creatinina prodúcese por conta propia despois da retirada do medicamento e non precisa axustarse.
As náuseas e os vómitos son moitas veces provocados por unha administración demasiado rápida do medicamento, polo que o persoal médico debe facelo máis lentamente.
Unha reacción alérxica pode ser leve ou significativa. Os seguintes síntomas indican o seu desenvolvemento:
- Enrojecemento da pel.
- Coceira
- Rash.
- Calzado dos bronquios.
- Inflor da faringe.
- Aceleración ou parada do latido cardíaco.
- Hipotensión.
- Edema de Quincke.
- Choque anafiláctico.
Se se produce unha alerxia, o medicamento debe ser retirado inmediatamente e substituído por análogos.
Como tomar Contrical
Para a pancreatite aguda inicial, o medicamento debe tomarse nesta dosificación: inicialmente, adminístranse 300 unidades do medicamento ao paciente. O medicamento debe administrarse goteo ou chorro.
A dosificación de mantemento é de 20-30 mil unidades por hora, pero sen exceder a norma anterior.
Cando a condición dunha persoa está normalizada, a dosificación redúcese a 200 mil unidades e adminístranse ata que o paciente se recupere completamente.
Durante unha exacerbación da forma crónica da enfermidade, a dosificación cambia: a cantidade inicial do medicamento administrado non supera os 50 mil unidades. A mesma dosificación goteira durante uns 6 días.
Para evitar o tipo de pancreatite traumática, Contrycal adminístrase do seguinte xeito:
- Antes da cirurxía, 200 mil unidades.
- Despois da súa aplicación, o medicamento adminístrase 100 mil cada 6 horas durante dous días.
Para mesturar a solución correcta para o contagotas, hai que engadir ao recipiente coa droga a solución fisiolóxica, que se vende con ela.
Inicialmente, Contrical mestúrase con 2 mililitros de solución salina, logo con algún tipo de solución de infusión. As dosagens neste caso deberían ser prescritas só por un especialista cualificado.
Débese lembrar que inmediatamente antes de usar Contrikal, os médicos deben facer unha proba do paciente para determinar o nivel de sensibilidade.
Se a reacción non se manifestou, entón podes entrar na ferramenta dándolle á persoa calquera fármaco antihistamínico para o seu reaseguro.
Os médicos deben cumprir as instrucións para entrar en Contrikal: non máis rápido de 5 mililitros por minuto.
Non se rexistraron casos de sobredose Kontrikal. Pero se esta situación xurdise, entón unha persoa pode experimentar efectos secundarios ou reaccións alérxicas máis intensas.
É de destacar que o antídoto non existe, polo tanto, os médicos prefiren o tratamento sintomático da sobredose.
Como tratar aos nenos de Contrikal
O feito é que a droga en cuestión pode prescribirse incluso na infancia. O máis importante é observar as dosas exactas prescritas polo seu médico.
No campo da pediatría, saben que a dose máxima de contracal durante un día é de 14 mil unidades por 1 quilo de peso corporal.
Se o neno pesa máis de 5 quilogramos, o tratamento realízase en dosificación para adultos.
Como interactúa Contrical con outros medicamentos
O medicamento en cuestión adoita prescribirse en paralelo coa administración doutro medicamento.
Isto suxire que o especialista debe ter en conta varios matices da súa interacción:
- Non se debe prescribir o contrical cun antibiótico beta-lactam e solucións que conteñan lípidos, aminoácidos e dextrano.
- O axente en cuestión pode inhibir a eficacia da urokinase ou estreptokinase.
- Se se administra sangue continental e heparinizado ao mesmo tempo, pode coágase máis tempo.
Para evitar complicacións, é necesario ter en conta os puntos indicados antes de usar Contrikal.
Análogos da droga
Nas estanterías das farmacias hai unha gran selección de medicamentos - análogos e drogas - sinónimos da medicación en cuestión.
Drogas - sinónimos: trátase de medicamentos cuxas propiedades farmacolóxicas son semellantes a Contrikal, pero teñen substancias activas diferentes. Estes inclúen Gordoks, Ingiprol.
Preparativos - análogos - medicamentos que conteñen ingredientes activos idénticos a Contrycal. Son os seguintes: Aprotex, Vero - Narcap.
Se precisa substituír Contrical, a elección do medicamento debe realizarse exclusivamente por un especialista cualificado.
O custo da droga en cuestión varía segundo as farmacias que se mercarán.
A cantidade final oscila entre 600 e 900 rublos, o que fai que Kontrikal non estea dispoñible para todos os segmentos da poboación.
Vídeo útil
Dor severa no abdome superior, vómitos con bilis, náuseas poden indicar pancreatite - inflamación do páncreas.Nesta enfermidade, as encimas dixestivas producidas polo corpo, en lugar de saír do duodeno, permanecen na glándula e comezan a dixerila. Isto leva á liberación de toxinas que se liberan no torrente sanguíneo, chegan aos riles, corazón, pulmóns, cerebro e destruír os seus tecidos. Os medicamentos oportunos para a pancreatite evitarán esas consecuencias, normalizarán o páncreas.
Síntomas de pancreatite
O páncreas sintetiza encimas e hormonas dixestivas que regulan o metabolismo de proteínas, graxas e carbohidratos - insulina, glucagón, somatostatina. O órgano ten unha forma oblonga e está situado no abdome superior, detrás do estómago, está en estreito contacto co duodeno. O ferro pesa uns 70 g, a lonxitude varía de 14 a 22 cm, de ancho - de 3 a 9 cm, grosor - 2-3 cm.
A inflamación pancreática pode producirse en formas agudas e crónicas, cuxas manifestacións clínicas son diferentes. A pancreatite aguda é mortal, xa que as toxinas poden provocar a necrose dos tecidos da glándula e outros órganos, infección, procesos purulentos. tratamento, mesmo cando o tempo comezou con medios modernos de mortalidade é de 15%.
Non hai unha imaxe clínica clara na pancreatite aguda, polo tanto, son necesarios exames adicionais para un diagnóstico preciso. Na forma aguda da enfermidade, a miúdo fórmanse falsos quistes no páncreas, que causan dor noutros órganos, perturban o movemento dos alimentos polo estómago e os intestinos. Ademais, a patoloxía maniféstase polos seguintes síntomas:
- dor aguda na parte superior do estómago, que se estende cara ao lado esquerdo, de volta,
- náuseas
- vómitos con bilis, que non aporta alivio,
- inchazo
- deshidratación
- ictericia pode desenvolverse, acompañado de amarelado da pel, ouriños escuros, feces lixeiras,
- nalgúns casos, as manchas azuladas aparecen preto do ombligo ou no lado esquerdo do abdome, ás veces cun ton amarelo.
Na inflamación crónica do páncreas en cambios irreversíbeis. Redúcese, os conductos estreitan, as células son substituídas por tecido conectivo, debido ao cal o órgano deixa de cumprir as súas funcións e diminúe a síntese de enzimas e hormonas dixestivas. A pancreatite crónica caracterízase por un cadro clínico borroso, os seus síntomas poden confundirse facilmente con outras enfermidades do sistema dixestivo.
A enfermidade se desenvolve gradualmente e non dar-se sentir. A patoloxía maniféstase como dor constante ou periódica no abdome, preto do hipocondrio esquerdo, pode dar á parte inferior das costas. A enfermidade vai acompañada de náuseas, vómitos, eructos, azia, un sabor agridoce desagradable na boca. A diarrea pode alternar co estreñimiento, xunto con feces partículas de alimentos non digeridos. A posibilidade de reducir a perda de peso, a aparición de manchas vasculares. Dado que o páncreas sintetiza insulina, a pancreatite crónica adoita estar acompañada de diabetes mellitus.

Medicamento para pancreatite para adultos
Unha vez descubertos os síntomas propios da inflamación do páncreas, cómpre consultar con urxencia a un médico e investigar. A continuación, os resultados obtidos a través da análise o médico pode prescribir un réxime de tratamento. Preve a accións dirixidas a:
- alivio dos síntomas da dor,
- Eliminar a inflamación nos órganos pancreáticas e nas proximidades,
- eliminación dos síntomas asociados coa insuficiencia de encimas pancreáticas,
- prevención de complicacións.
Canto antes se inicie o tratamento, maior será a posibilidade de éxito. Todos os medicamentos para a pancreatite en adultos deben tomarse segundo o indicado polo médico na dosificación prescrita. Para o tratamento do páncreas prescríbense antiespasmódicos, antiácidos, preparados antienzimas e bloqueadores N-2. Ben que conteñen axentes que conteñen o polipéptido de aprotinina. En paralelo á toma de medicamentos, prescríbense procedementos para limpar o corpo de encimas pancreáticas, a dieta.
Antiespasmódicos para a pancreatite
Para eliminar a dor nos procesos inflamatorios, úsanse antiespasmódicos. Teñen un efecto relaxante sobre os músculos lisos, o que facilita a eliminación de enzimas ao longo dos conductos do páncreas. Os antiespasmódicos son unha medida temporal: en canto remate a súa acción, a dor volverá, polo que a terapia principal debería estar dirixida a normalizar o traballo do corpo. Durante unha exacerbación, o médico prescribe inxeccións intramusculares ou intravenosas, menos frecuentemente subcutáneas. Na inflamación crónica úsanse comprimidos.
Para eliminar a dor, a miúdo prescríbese No-Shpa (Hungría) ou o seu Drotaverin analóxico. A sustancia activa destes fármacos é o clorhidrato de drotaverina. A ferramenta alivia os espasmos musculares do tracto dixestivo, o sistema urinario, os conductos biliares, a vesícula biliar, os vasos cerebrais. O efecto da droga despois da administración oral ocorre nun cuarto de hora despois da inxección - no segundo minuto. En inflamación aguda da glándula, prescríbese:
- para inxección intramuscular: 2 ml de solución á vez,
- cunha inxección intravenosa de 2 ml, o produto dilúese con 8-10 ml de solución fisiolóxica de cloruro sódico, inxectado lentamente durante cinco minutos,
- comprimidos: a dose media diaria é de 80 mg, a dose diaria máxima de 240 mg.
Elimina efectivamente a dor Papaverina, cuxa substancia activa é semellante ao nome da droga. O medicamento relaxa os músculos lisos dos órganos dos sistemas digestivo urogenital e respiratorio, elimina o espasmo das válvulas, que é o responsable da saída de zume do páncreas. Varios fabricantes liberan a droga en forma de comprimidos, supositorios, inxeccións. Medicamentos para a dosificación para adultos:
- comprimidos: 40-60 mg 3-4 veces ao día, a dose máxima diaria é de 0,6 g,
- inxeccións subcutáneas e intramusculares para pancreatite: 0,5-2 ml dunha solución do dous por cento, a dose única máxima de 5 ml, a dose diaria é de 15 ml.
A platifilina reduce os espasmos dos músculos abdominais, reduce o ton dos músculos lisos dos conductos biliares e da vesícula biliar. Varios fabricantes producen un antiespasmódico en forma de tabletas ou inxeccións. Para o alivio da dor aguda, prescríbense inxeccións: a solución adminístrase de forma subcutánea 1-2 ml dúas ou tres veces ao día, a dose máxima diaria é de 15 ml, unha única dose non supera os 5 ml.
A atropina relaxa os músculos lisos do sistema dixestivo, bloquea a sensibilidade á acetilcolina, un neurotransmisor que realiza a sinalización neuromuscular. Varios fabricantes producen tabletas e inxeccións. Para aliviar a dor aguda, inxectase 1 ml dunha solución do 0,1% de sulfato de atropina subcutaneamente de dúas a tres veces ao día. O medicamento ten un efecto emocionante sobre o sistema nervioso, o corazón, polo tanto, debe usarse con coidado baixo supervisión médica.

Enzimas e preparados anti-enzimáticos para a pancreatite
Para normalizar a acidez do zume gástrico, o médico prescribe medicamentos que conteñen substancias que substitúen ás enzimas dixestivas producidas polo páncreas. Trátase da amilase, o que contribúe ao procesado de amidón en azucres, así como protease e lipase (o primeiro descompón os compostos entre aminoácidos en proteínas, o segundo - graxas). As preparacións enzimáticas para a pancreatite apoian o traballo do páncreas, axudan a evitar o seu esgotamento, a dixerir adecuadamente os alimentos, a desfacerse da diarrea, náuseas, inchazo e flatulencias.
Para o tratamento do páncreas, prescríbense medicamentos encimáticos que conteñen pancreatina. Desglosa graxas, proteínas e hidratos de carbono, substituíndo a amilase, lipase, protease:
- Festal. Ademais da pancreatina na composición - hemicelulosa, extracto de bile bovina. O medicamento promove non só a dixestión e a absorción dos alimentos, senón tamén a descomposición da fibra, a mellora da secreción biliar e activa a lipase. Dose: 1 comprimido ao día ou durante unha comida.
- Creón. Forma de liberación - cápsulas 150, 300, 400 mg de pancreatina. A dosificación depende do cadro clínico da enfermidade, tomada durante ou despois dunha comida.
- Panzinorm 10000 e 20000. Producido en cápsulas, bebe 1 comprimido con comidas tres veces ao día.
- Dixestal. Formulario de liberación: dragees. Tome despois ou durante unha comida 1-2 unidades. tres veces ao día.
- Mezim 10000 e 20000. Producido en comprimidos, cápsulas, draguesías. Tome 1-2 unidades antes ou despois dunha comida. unha a tres veces ao día.
Con edema pancreático, a súa actividade debe suprimirse. Para iso, o médico prescribe a administración intravenosa de preparados antienzimáticos. Entre eles, debería distinguirse Contrical ou a súa Aprotinina analóxica. Inactivan a proteína, inhiben o sistema de calicreina-quinina - un grupo de proteínas que participan activamente nos procesos inflamatorios, a coagulación do sangue e o inicio da dor.
Un páncreas inflamado fai que o estómago segregue grandes cantidades de ácido clorhídrico. O aumento da acidez corroe os tecidos, causa dor severa e neutraliza as encimas dixestivas. Para mellorar o efecto dos preparados enzimáticos e evitar danos nas paredes do estómago, os médicos prescriben antiácidos, cuxa tarefa é neutralizar o ácido clorhídrico. Os medicamentos deste grupo caracterízanse por un efecto envolvente, protexen contra os efectos nocivos, melloran a síntese de bicarbonatos e evitan a flatulencia.
Os principais ingredientes activos dos antiácidos que se utilizan no tratamento do páncreas inflamado son os compostos de magnesio e aluminio. Tales fármacos reducen o nivel de ácido clorhídrico, teñen un efecto anestésico local colerético, teñen un efecto laxante, melloran a secreción biliar e eliminan a formación de gas. O medicamento en forma de comprimidos antes do uso debe ser triturado ou mastigado con coidado. Para estabilizar o equilibrio ácido-base, prescríbense os seguintes axentes:
- Xel Almagel. Os adultos son prescritos para tomar 1-2 culleres de sopa. ao día media hora antes das comidas e á hora de durmir. A dose máxima diaria é de 16 tsp. O curso do tratamento é de 2-3 semanas.
- Suspensións e comprimidos Maalox. Ten un efecto analxésico, detendo a dor no tracto gastrointestinal superior. Dose: 2-3 comprimidos ou 15 ml de suspensión unha hora despois de comer e antes de durmir. O curso do tratamento é de 2-3 meses.
- Comprimidos gastrácidos. Dose: 1-2 comprimidos 4 veces ao día despois da comida e antes de durmir. O curso da terapia non supera as tres semanas.
- Tabletas Alumag. Beba 1,5 horas despois de comer. O curso do tratamento é dun mes.
- Xel e comprimidos Palmagel. Dose: 2-3 comprimidos ou 5-10 ml de suspensión unha hora e media despois da comida. O curso da terapia é de 2-3 meses.
Bloqueantes H2
No tratamento da pancreatite simultaneamente con antiácidos, deben prescribirse inhibidores da secreción, bloqueadores dos receptores de histamina H2. Estes fármacos fan que os receptores de células gástricas insensibles á histamina produzan ácido clorhídrico. Isto reduce a súa síntese e entrada no lumen do estómago, o que contribúe ao tratamento da pancreatite. Este efecto dos bloqueantes no corpo non se limita a: os inhibidores da secreción fan que a mucosa gástrica sexa máis resistente aos factores agresivos, contribúen á súa curación.
Os bloqueantes H2 deben tomarse con coidado, nunha dosificación prescrita estrictamente polo médico, xa que poden causar moitos efectos secundarios. A maioría das complicacións son medicamentos de 1 xeración. Para o tratamento do páncreas inflamado, prescríbense os seguintes medicamentos:
- Cimetidina. A droga tómase antes ou durante as comidas. A concentración máxima no sangue obsérvase despois de 2 horas. Este é un medicamento de primeira xeración, polo tanto, pode provocar moitos efectos secundarios de distintos órganos. Entre eles - diarrea, flatulencias, dores de cabeza, lesións do sistema nervioso central, cambios na composición do sangue, diminución da inmunidade. Despois dun día, o 48% da substancia activa sae do corpo.
- Ranitidina. A droga pertence á segunda xeración. A súa actividade é 60 veces a da cimetidina. O medicamento tómase independentemente do alimento. A ferramenta dá menos complicacións, caracterizadas por unha duración de acción máis longa. Rapidamente absorbido no torrente sanguíneo, a concentración máxima obsérvase despois de 2 horas. O corenta por cento da sustancia activa abandona o corpo ao cabo dun día.
- Comprimidos de Famotidina. O fármaco de terceira xeración, polo tanto moito máis efectivo que a Ranitidina, ten menos efectos secundarios e está ben tolerado. A ferramenta pódese tomar independentemente da comida. O nivel máximo obsérvase despois dunha hora, a vida media é de 3,5 horas, a efectividade dura 12 horas.
Estudos recentes demostraron que os bloqueadores dos receptores de histamina H2 teñen moitas desvantaxes. Non son capaces de manter o nivel de acidez desexado durante máis de 18 horas, despois do tratamento hai moitas recaídas, o corpo acostúrase rápidamente á droga e é capaz de soportalo e acostuma ás drogas. O maior inconveniente dos bloqueantes é que o seu uso pode desencadear o desenvolvemento da pancreatite ou a súa exacerbación.

Inhibidores da bomba de protóns
Recentemente, os bloqueadores de receptores de histamina H2 comezaron a desprazar fármacos máis eficaces e máis seguros: inhibidores da bomba de protóns (IPP). A súa acción está dirixida a bloquear o traballo de encimas, coñecidas como "bomba de protóns", que están directamente implicadas na síntese de ácido clorhídrico. A vantaxe do IPP é que non son adictivas despois da cancelación, non son capaces de provocar o desenvolvemento de pancreatite, causan un pequeno número de reaccións adversas.
Todos os inhibidores da bomba de protóns son derivados do benzimidazol, polo tanto, caracterízanse polo mesmo mecanismo de acción. A substancia activa dos fármacos acumúlase selectivamente nos túbulos secretores, onde baixo a influencia da alta acidez, convértese e actívase, bloqueando o traballo do encima. Os IPP son capaces de controlar a síntese de ácido clorhídrico durante todo o día, independentemente do que estimule a súa liberación.
O axente máis estudado deste grupo é Omeprozol, cuxa única dose proporciona unha rápida inhibición da síntese de ácido clorhídrico. Na inflamación aguda do páncreas, o medicamento é prescrito nunha dosificación de 20 mg unha vez ao día, con recidiva - 40 mg / día, crónica - 60 mg / día. Despois de usar Omeprozol, a produción de ácido clorhídrico redúcese nun 50%. A diminución da acidez comeza despois de 2 horas, o efecto máximo obsérvase no cuarto día.
Un medicamento eficaz para a pancreatite é Pantoprazol, que se vende baixo os nomes Nolpaza, Sanpraz, Ulsepan. Pantap. A droga é eficaz independentemente da comida, pero é mellor tomar 10 minutos antes da comida. A concentración máxima do medicamento no sangue obsérvase despois de 2, 5 horas, o efecto dura un día. A duración do tratamento está determinada polo médico.
Para o tratamento da pancreatite, utilízase o Rabeprazol (análogos - Pariet, Razo, Khairabesol) como terapia complexa. IPP comeza a inhibir a produción de ácido clorhídrico dentro dunha hora despois de tomar o medicamento. A diminución máxima da acidez no estómago rexístrase despois de dúas a catro horas despois da primeira dose, un efecto estable despois de 3 días de tratamento. O primeiro día, o índice de acidez diminúe un 61%, no oitavo día de tratamento - un 88% dos números iniciais.
Outros medicamentos para a pancreatite
Nalgúns casos, con inflamación crónica do páncreas, os médicos prescriben sedantes, que teñen un efecto calmante sobre o sistema nervioso e reducen o estrés emocional. Estas drogas non só reducen a depresión, senón que aumentan o efecto da medicación para a dor pola pancreatite. Entre estes fármacos pódense identificar:
Con inflamación do páncreas, o médico pode prescribir terapia hormonal.Para suprimir a produción de zume pancreático e gástrico, úsase Octreotide - un análogo da hormona somatostatina, que se usa para tratar os tumores. Os corticosteroides (por exemplo, prednisona) son prescritos se unha inflamación crónica foi desencadeada por unha enfermidade autoinmune. A terapia hormonal durante certo período, xa que o tratamento prolongado pode provocar moitos efectos secundarios.
Na pancreatite crónica, a miúdo obsérvase unha indixestión acompañada de diarrea. A deficiencia de enzima diminúe a dixestión dos alimentos, debido a que o alimento se retrasa no tracto dixestivo e as bacterias que causan procesos de descomposición instálanse nel, provocando diarrea e flatulencias. Os absorbentes poden facer fronte a este problema. Smecta con pancreatite neutraliza estes procesos, eliminando molestias e estabilizando as feces. O medicamento crea unha membrana protectora na mucosa, envolve toxinas e bacterias e expóralas xunto cos feces.
Os antibióticos úsanse para destruír as bacterias patóxenas que provocaron complicacións infecciosas: rotura do conducto pancreático, estancamento da bile, inflamación dos conductos biliares, aparición de quistes e infeccións bacterianas. As drogas para pancreatite aguda son prescritas por inxección, xa que as exacerbacións deben actuar rapidamente. Os antibióticos deben tomarse só segundo o indicado por un médico, xa que por si só poden danar as células pancreáticas e provocar inflamacións. Entre estes fármacos hai que destacar:
- Ceftriaxona, cefotaxima do grupo de cefalosporinas,
- Amoxiclav do grupo penicilina,
- Thienam do grupo tienaminicina,
- Ampioks: un medicamento combinado dos antibióticos Ampicilina e Oxacilina,
- Vancomicina do grupo dos glicopéptidos tricíclicos.
Para previr o edema pancreático, eliminar o exceso de enzimas e velenos do corpo, os médicos prescriben diuréticos - diuréticos. Con pancreatite, Furosemida e Diacarb son prescritos en combinación con preparados de potasio. O consumo de diuréticos debe ser estrictamente tal e como indica un médico, xa que un uso inadecuado pode destruír as células do páncreas, provocar un aumento da creatinina e da urea no sangue, unha forte diminución da presión arterial e outras reaccións.

Características de tomar medicamentos para a pancreatite
O médico debe prescribir o réxime de tratamento e explicar que medicamentos para o páncreas deben beber despois, cales durante a comida. Por exemplo, os fármacos enzimáticos para a pancreatite están bebidos ao mesmo tempo que comer, mentres que os antibióticos se toman despois dos inhibidores da bomba de protóns unha vez ao día. Os analgésicos pódense tomar se é necesario en calquera momento, observando estrictamente a dosificación indicada nas instrucións.
Todos os comprimidos con pancreatite deben lavarse con moita auga potable. Durante a enfermidade, o alcohol está estrictamente prohibido, cuxas toxinas son destrutivas para todas as células do corpo, incluído o páncreas. A combinación de fármacos con etanol aumentará a carga sobre o fígado, os riles e outros órganos do tracto dixestivo, provocando complicacións graves.
Calquera fármaco pode causar efectos secundarios e ten contra-indicacións, polo que antes do uso, debes ler as instrucións e informar ao médico sobre calquera enfermidade crónica. Se o medicamento para a pancreatite provocou complicacións e efectos secundarios graves, debería ser inmediatamente cancelado, substituíndo o medicamento por outra sustancia activa.
O médico prescribe a duración do curso do tratamento para cada fármaco específico. Por exemplo, os antibióticos non se poden beber máis de dúas semanas, xa que as bacterias vólvense adictivas e as drogas quedan sen efecto. É imposible interromper a terapia prescrita, xa que isto non só pode reducir a eficacia do tratamento, senón que tamén pode provocar unha recaída da enfermidade.
Para que o tratamento sexa eficaz, definitivamente debes seguir unha dieta. Na forma aguda da enfermidade, os dous primeiros días indícase unha folga de fame, despois dos cales pode comezar a comer pratos baixos en calor. Está prohibida a graxa, picante, salgado, pemento, afumados, outros pratos que estimulen a secreción de zume gástrico, a formación de gases nos intestinos. Na forma crónica da enfermidade, o seu uso tamén é limitado. Os pratos deben cociñarse ao vapor, podes cocer, cociñar, cocer. Coma pequenas comidas 5-6 veces ao día.
Periódicamente despois de comer, o malestar é notado no abdome. Hai a sensación de que a dor penetra en todo o corpo. Se ten tales síntomas, non debe soportar, asegúrese de consultar a un especialista. Moitas enfermidades do tracto gastrointestinal poden ter tales síntomas, unha delas é a pancreatite.

Que é o que desencadea a enfermidade?
Causas da enfermidade:
- mala alimentación
- estres frecuentes
- fumar
- abuso de alcol
- cepa nerviosa
- o uso de drogas hormonais,
- enfermidade hepática
- unha úlcera
- envelenamento con toxinas.
Todo o anterior ten un efecto negativo sobre o páncreas, aumentan drasticamente a secreción de zume do páncreas.
O mecanismo para o desenvolvemento da pancreatite é a auto-dixestión. Activanse encimas propias, desenvólvese edema, morre o tecido pancreático e é substituído.
Síntomas da enfermidade
Antes de comezar o tratamento da pancreatite con medicamentos ou coa axuda da medicina tradicional, debes consultar a un especialista. El diagnostica con precisión a enfermidade e prescribe tratamento. Se se producen os seguintes síntomas, non debes aprazar a visita ao médico:
- dor severa na cavidade abdominal,
- dor no hipocondrio do lado dereito,
- dor na fosa do estómago
- dores afiadas que rodean todo o corpo,
- dor no peito e baixo o ombreiro esquerdo,
- vómitos
- diarrea
- estreñimiento
- inchazo
- estómago duro
- falta de respiración
- hipertensión arterial
- aumento da frecuencia cardíaca
- Pode aparecer manchas azuladas no ombligo.
O paciente empeora cada minuto, só un médico pode determinar o diagnóstico de pancreatite. As pílulas que prescribe axudarán a aliviar o ataque. Se non é posible enviar o paciente a un centro médico, asegúrese de chamar a unha ambulancia.

Diagnóstico da enfermidade
Non entenderá inmediatamente o que causa dor, que pode durar horas. Despois de todo, cóntache "de cabeza a pés". Aquí, non podes prescindir de "primeiros auxilios". Pero para diagnosticar completamente, terás que consultar a un especialista. Os signos de pancreatite son tales que poden confundirse facilmente con cólicas renais, ataque cardíaco e angina pectora. Paga a pena comezar o tratamento da pancreatite con drogas ou outros métodos só despois dun exame completo.
Inclúe non só a entrega de probas, definitivamente terá que someterse a unha ecografía. Un aumento do páncreas e un cambio na súa estrutura son claramente visibles no aparello.
É moi difícil identificar a enfermidade e só un especialista pode facer fronte á tarefa.
Nutrición adecuada
O primeiro que o médico o aconsellará despois de diagnosticar a pancreatite é unha dieta. Haberá que abandonar moitos produtos que conteñan substancias extractivas e fibra. Contribúen ao aumento da secreción de zume dixestivo e levan a inchazo. O alimento para a inflamación do páncreas debe ser baixo en calorías, na dieta debe ser o cincuenta por cento das proteínas animais. Entón, que comer con pancreatite?
- Puré de trigo sarraceno,
- tortilla ao ovo ao vapor
- soufflé de peixe ao vapor
- puré de carne ao vapor,
- produtos lácteos
- galletas brancas
- cariño
Do menú deben excluírse completamente: adobos, caldos fortes. Como podes ver, se estás preocupado pola pancreatite, as pílulas non son o único xeito de saír. É necesario cambiar a dieta, ademais dunha dieta baixa en calorías, debe ser fraccionada e escasa.

Cando necesites contagotas
O páncreas é susceptible a varias patoloxías, a máis famosa das cales é a pancreatite. O chamado proceso de inflamación do páncreas. Por regra xeral, a inflamación ocorre por obstrución do conduto da glándula debido a un tumor, pedras ou quistes. As enzimas de zume pancreático, sen saída, comezan a activarse xa no páncreas. As enzimas destruen o tecido do órgano, inflamárono.
Exacerbación da pancreatite
A exacerbación da pancreatite caracterízase por un aumento dos síntomas da enfermidade. O paciente sente dor severa na rexión epigástrica e na rexión abdominal superior esquerda. A dor non desaparece por moito tempo. Na casa, o alivio da dor é facilitado polo uso de non-shpas e a adopción dunha posición sentada co corpo inclinado cara adiante e os xeonllos elevados ao peito.
O paciente comeza náuseas e vómitos graves con residuos e bile alimentaria, o que non produce alivio despois de baleirar o estómago. O proceso vai acompañado de flatulencias, azia e feces alteradas. Hai un aumento da temperatura corporal, da presión arterial. Nun ataque grave, o paciente desmaia e experimenta choque.
Vexa a un médico
Se se producen síntomas de exacerbación, busque inmediatamente atención médica. Os síntomas descritos anteriormente son característicos en boa parte doutras enfermidades do sistema dixestivo. O médico é capaz de diagnosticar e determinar correctamente a causa da enfermidade. Se se confirma o diagnóstico, o gastroenterólogo aliviará un ataque de pancreatite, prescribindo un tratamento eficaz ao paciente.
A cita dun contagotas para pancreatite acompaña case todos os métodos de tratamento. Un gotero entrega o medicamento directamente ao sangue, evitando o sistema dixestivo, sen sobrecargalo. No momento dun ataque agudo, o suceso convértese nun factor importante, xa que parte das drogas, que actúan ben nunha dirección, agravan o ataque.
Recomendacións xerais
Na forma crónica da enfermidade durante os períodos de remisión, é necesaria unha visita regular ao gastroenterólogo para examinar e controlar o curso da enfermidade e seguir unha dieta. No caso dunha forma exacerbada, recoméndase a hospitalización, proporcionando un seguimento constante da saúde do paciente. Nalgúns casos, cando non é posible a hospitalización por determinados motivos, o médico prescribe tratamento na casa. A metodoloxía xeral do tratamento inclúe as regras:
- Exclusión de alimentos
- Paz completa
- Refrixeración da zona inflamada.
O xaxún prescríbese durante os tres primeiros días de exacerbación. Estes días está permitido tomar auga mineral sen gas, té débil e unha decocción de rosa silvestre. Os nutrientes seleccionados introdúcense no corpo do paciente a través dunha sonda, a glicosa vén baixo a forma de contagotas. Entón gradualmente comezan a introducir alimentos na dieta.
O paciente debe asegurar descanso completo e descanso na cama. Isto reduce a intensidade do fluxo sanguíneo no páncreas, reduce a irritación dos tecidos do órgano. A inflamación axuda a eliminar unha compresa fría, a miúdo usa unha almofada de calefacción con auga fría, aplicada na zona inflamada.
Uso de contagotas
Un contagotas como método de administración de drogas e nutrientes revela indubidables vantaxes en comparación con outros métodos. Un contagotas refírese ao método de inxección intravascular, entrega o medicamento directamente ao sangue, de xeito que o medicamento comeza a actuar ao instante. Por suposto, este método de administración ten desvantaxes:
- Posibilidade de infección,
- A probabilidade de que o aire entre na vea,
- A probabilidade de que a droga se meta nos tecidos brandos.
Ás veces o procedemento leva moito tempo e faise desagradable para o paciente. Pero as vantaxes dos contagotas para a pancreatite son palpables e superan as probables desvantaxes.
O papel dos contagotas no tratamento
Os goteros para a pancreatite xogan un papel importante no tratamento da enfermidade. Proporcionan medicamentos máis rápido e eficientemente ao corpo do paciente. O método non agrava o proceso inflamatorio no páncreas. É preciso comprender con detalle qué contagotas se dan para a pancreatite. Por regra xeral, os contagotas usan tres tipos:
- Analgésicos. Eles axudan a aliviar o choque da dor, acompañando a miúdo un ataque de pancreatite. É necesario aliviar o choque da dor canto antes, polo tanto prescríbase un contagotas con anestésico inmediatamente despois do diagnóstico.
- Os medicamentos antiinflamatorios prescríbense a pacientes que están en tratamento hospitalario, necesítase un seguimento constante de especialistas aquí. A liña de fondo é aliviar a inflamación e reducir o inchazo do tecido pancreático.
- Necesítanse goteros de apoio para evitar a fame. Durante unha exacerbación do proceso inflamatorio, o paciente está prohibido comer alimentos.
Drogas usadas
Dependendo do grao de dor dos contagotas, úsanse medicamentos de diferentes puntos fortes. Os antiespasmódicos (papaverina, sen spa e outros), os analxésicos (acetamifeno, pentalxina e outros) úsanse para a dor leve. Normalmente, úsanse para tratar unha forma crónica da enfermidade. Durante unha exacerbación, prescríbense contagotas con medicamentos potentes. Como antiespasmódico: aminofilina, os diuréticos (furosemida) úsanse para aliviar a hinchazón dos tecidos. Os contagotas inclúen novocaína e substitutos da somatostatina. Os estupefacientes para o alivio da dor úsanse para un ataque grave.
Un axente antiinflamación común é o paracetamol. É importante entender que o médico prescribe medicamentos antiinflamatorios. A composición do contagot antiinflamatorio está formada sobre a base de moitos factores:
- Idade do paciente
- Causa da exacerbación,
- A presenza doutras enfermidades
- Características do curso da enfermidade.
A composición do contagotas de mantemento da pancreatite inclúe a glicosa con solución salina. O médico prescribe a dosificación e o número de contagotas. Dependen do grao e da natureza da inflamación, das características individuais do corpo do paciente. Non se pode obter un tratamento adecuado e eficaz sen a axuda dun especialista cualificado. O autotratamento da pancreatite agravará a enfermidade e causará danos irreparables ao corpo.
Garda o artigo para ler máis tarde ou comparte cos amigos:
O valor dun contagotas é un proceso inflamatorio na glándula

Infusión intravenosa de drogas ten moitas vantaxes. Entre eles está a rápida penetración de drogas no sangue. Isto dá unha garantía de que a medicación comezará inmediatamente a eliminar a inflamación do páncreas do paciente. Dado que coa pancreatite é preciso actuar con rapidez, se non pode sufrir outros órganos, desenvolverá unha terrible enfermidade - diabetes mellitus.
Estes procedementos no tratamento do paciente tamén proporcionan:
- efecto instantáneo das drogas inxectadas
- a eficacia do tratamento con drogas,
- resto do tracto dixestivo, incluído un órgano enfermo,
- a retención de medicamentos no corpo, a diferenza doutros métodos de tratamento,
- apoio corporal
- eliminación de embriaguez.
Que contagotas precisa dun paciente para a pancreatite?

Hai varios tipos de contagotas que se administran para a pancreatite. Cada un destes procedementos ten unha finalidade e función específicas (alivio da dor, efecto antienzima, mantemento do corpo).
Hai tres tipos principais de infusións intravenosas.
Para o alivio dunha síndrome de dor
O paciente con pancreatite experimenta dor. Na etapa inicial, é moi forte e aguda, pode causar dor. O choque da dor pode perturbar o sistema cardiovascular. Polo tanto, o sufrimento doloroso debe ser apagado inmediatamente.
O paciente non debe tomar analxésicos antes de que chegue o médico, porque as probas de exame poden ser distorsionadas. Cando o médico establece o diagnóstico, o paciente prescríbelle procedementos analxésicos para aliviar a dor, previr a dor. Reducirán instantaneamente espasmos excruentes e evitarán posibles complicacións.
Eliminar o desenvolvemento do proceso inflamatorio

Para a asimilación dos alimentos con esta enfermidade, secretan encimas pancreáticas. Ademais, son difíciles de eliminar do corpo e á glándula do paciente hai que dispor da máxima descarga.
Polo tanto, o médico prescríbelle contagotas antiinflamatorias ao paciente. Fan posible diminuír o páncreas, aliviar a inflamación aguda, reducir o inchazo dos tecidos, mellorar a función dos órganos, normalizar a nutrición celular e inhibir a produción de enzimas.
A un paciente que se diagnostica por primeira vez con pancreatite recíbense medicamentos máis agresivos, a diferenza dos que teñen recaídas. Estes procedementos fanse inmediatamente despois da determinación do diagnóstico. Canto antes se inicie o tratamento, menos consecuencias negativas haberá. Realízanse exclusivamente nun hospital. Non se admite un contagot antiinflamatorio para pancreatite na casa.
Nos dous primeiros días, pódese administrar a dosificación ao máximo, logo redúcese á normalidade. Ao configurar o sistema, hai que estar preparado para a manifestación de reaccións adversas, porque as substancias activas do medicamento entran ao sangue do paciente.
Para manter o corpo

O principal tratamento para a pancreatite é unha folga de fame, que pode levar varios días. Sen comida, auga, non podes deixar o corpo por moito tempo. Neste sentido, ao paciente prescríbense contagotas de mantemento.
Para restaurar a vitalidade do corpo, repón o equilibrio hídrico, os monosacáridos, introdúcese a glicosa. Para evitar a deshidratación, normalice o fluído, use solución salina. Os procedementos de apoio fornecen a medicación adecuada moi rapidamente, sen perturbar o sistema dixestivo do paciente.
As vitaminas e medicamentos para o fortalecemento do corpo tamén se inxectan por vía intravenosa para apoiar o corpo. O paciente pode poñelos na casa. Pero un contagotas de mantemento para a exacerbación da pancreatite só se fai nun hospital. Non podes facelo en casa. O paciente debe estar baixo a supervisión dos médicos. Ademais, o hospital dispón de equipos que permiten ver incluso os máis pequenos cambios nos indicadores.
Despois de 4 a 5 días, permítese ao paciente tomar alimentos quentes e baixos en graxa (caldos, galletas, leite azedo).
Medicamentos para un contagotas para inflamación do páncreas

O nome do contagot para a pancreatite, a súa dose só o determina o médico. Os pacientes non poden ser atendidos por si mesmos, porque a auto-medicación pode agravar a enfermidade e levar complicacións graves.
A composición do contagotas depende da gravidade da pancreatite e selecciónase individualmente.
Na composición do contagotas para o páncreas con pancreatite, pode haber axentes antibacterianos para evitar as consecuencias negativas asociadas a outros órganos. Non obstante, normalmente no tratamento de suficientes medicamentos antiinflamatorios e analxésicos.
Para previr infeccións e complicacións purulentas da inflamación do páncreas, o médico prescribe antibióticos fluoroquinolonas (Ciprofloxacin, Ofloxacin).
Para reducir a secreción de encimas de órganos, úsase a droga Sandostatina. Grazas a este compoñente suspéndese a liberación de enzimas e zumes. Na fase aguda de inflamación da glándula, esta droga permítelle aliviar a dor instantaneamente, reduce a aparición de posibles complicacións. Esta ferramenta dilúese en solución salina e a dose é calculada polo médico.
Un medicamento indispensable para inhibir a actividade das enzimas é Contrical. Un contagotas de pancreatite cos compoñentes deste medicamento suprime a actividade da tripsina e da quimotripsina.
Drogas Omeprazol ou Pantoprazol para un contagotas para pancreatite prescríbense para reducir a acidez do estómago. A composición destes fármacos é diferente, pero o principio de acción é similar. A dosificación destes medicamentos é elixida polo médico. Normalmente, estas drogas úsanse en doses de 40 mg por día.
Os anticuerpos para a pancreatite inclúen: No-shpu, Papaverin, Drotaverin e outros análogos. Poden incluír medicamentos para a eliminación de embriaguez - Hemodez, Polydez.