Sitios de inxección de insulina

Moitos diabéticos que acaban de enfermar pregúntanse: "Onde inxectar insulina?" Imos tentar descubrir isto. A insulina só se pode inxectar en determinadas zonas:
"Zona do ventre": a zona do cinto á dereita e esquerda do ombligo cunha transición cara á parte traseira
"Zona de brazo": a parte exterior do brazo desde o ombreiro ata o cóbado,
"Área das pernas": a parte dianteira da coxa desde a ingle ata o xeonllo,
A área escapular é un sitio tradicional de inxección (base escapular, á dereita e esquerda da columna vertebral).
Cinética da absorción de insulina
Todos os diabéticos deben ser conscientes de que a eficacia da insulina depende do lugar da inxección.
- Desde o "abdome" a insulina actúa máis rápido, absorbe aproximadamente o 90% da dose administrada de insulina.
- Ao redor do 70% da dose administrada é absorbida das "pernas" ou das "mans", a insulina desenvólvese máis lentamente.
- Só o 30% da dose administrada pode absorberse da "escápula", e é imposible inxectala no propio escápula.
Segundo a cinética, suponse que a insulina se move no sangue. Xa descubrimos que este proceso depende do sitio de inxección, pero este non é o único factor que afecta a velocidade de acción da insulina. A eficacia e o tempo de despregamento da insulina dependen dos seguintes factores:
- sitio de inxección
- de onde chegou a insulina (sexo na pel, nun vaso sanguíneo ou músculo),
- a partir da temperatura do ambiente (a calor aumenta a acción da insulina e o frío diminúe),
- da masaxe (a insulina absorbe máis rápido ao acariciar levemente a pel),
- a partir da acumulación de reservas de insulina (se a inxección se fai de xeito continuado nun lugar, a insulina pode acumularse e baixar de súpeto o nivel de glicosa despois dun par de días),
- desde a reacción individual do corpo a unha determinada marca de insulina.
Onde podo inxectar insulina?
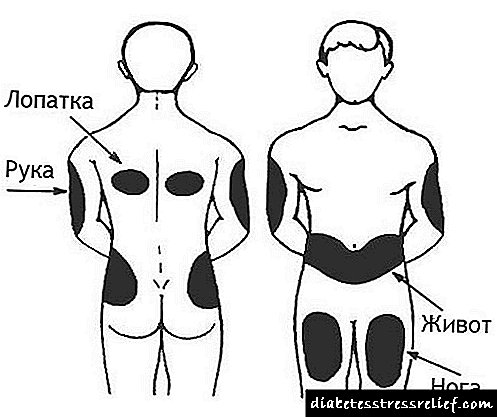
Recomendacións para diabéticos tipo 1
- Os mellores puntos para as inxeccións están á dereita e á esquerda do ombligo a unha distancia de dous dedos.
- É imposible colocar todo o tempo nos mesmos puntos, entre os puntos das inxeccións anteriores e posteriores é necesario observar unha distancia de polo menos 3 cm. Podes repetir a inxección preto do punto anterior só despois de tres días.
- Non inxecte insulina baixo a escápula. Alternar inxeccións no estómago, brazo e perna.
- A insulina curta é inxectada mellor no estómago e prolongada no brazo ou na perna.
- Podes inxectar insulina cunha pluma de xeringa en calquera zona, pero é inconveniente inxectar unha xeringa común na túa man, así que ensina a alguén da túa familia a administrar insulina. Por experiencia persoal podo dicir que é posible unha inxección independente no brazo, só tes que acostumarse a ela e así é.
Video tutorial:
As sensacións nas inxeccións poden ser diferentes. Ás veces non sente dor e se entra nun nervio ou nun vaso sanguíneo sentirás unha leve dor. Se fai unha inxección cunha agulla contundente, entón a dor aparecerá e pode producirse unha pequena contusión no lugar da inxección.
A eficacia da absorción e da acción da insulina dependendo do lugar da inxección
| Sitio de inxección | Eficiencia de succión en (%) | Eficiencia da acción |
|---|---|---|
| Barriga | 90 | Comeza a actuar máis rápido |
| Brazos, pernas | 70 | A acción ten lugar máis amodo |
| Omoplatos | 30 | A acción da insulina é a máis lenta |
Dado que as inxeccións baixo o ombreiro son as máis ineficaces, normalmente non se usan.
O mellor e máis eficaz lugar para unha inxección son as áreas situadas á esquerda e dereita do ombligo, a unha distancia de dous dedos. Non obstante, debes lembrar: non podes apuñar todo o tempo nos mesmos lugares. As inxeccións de estómago son as máis sensibles. É máis fácil coitela nos pregamentos do abdome, máis preto dos lados. A punción no brazo é indolora. As inxeccións na perna son as máis notables.
O sitio de inxección non se pode fregar con alcol, senón lavado con auga morna e xabón. Para a inxección cos dedos da man esquerda, debes tirar a pel no lugar adecuado e introducir a agulla na base do dobre da pel nun ángulo de corenta e cinco graos ou verticalmente na parte superior do dobre da pel. A barra de xeringa é presionada suavemente. Despois agarde outros cinco a sete segundos (contar con dez). Saque a agulla e bombee o pistón varias veces para eliminar os residuos de insulina na agulla e secala dende dentro cun fluxo de aire. Poña a tapa e coloque a xeringa no lugar.
Non é necesario eliminar o tapón de goma, que está pechado na parte superior da botella. Perforan cunha xeringa e recollen insulina. Con cada punción, a xeringa está escura. Polo tanto, tome unha agulla grosa para unha xeringa médica e perfora o cortiza no centro varias veces. Inserir unha agulla de xiringa de insulina neste burato.
Antes da inxección, a botella de insulina debe rodarse entre as palmas durante uns segundos. Esta operación é necesaria para insulinas de acción intermedia e longa, xa que o prolongador debe mesturarse con insulina (resólvese). Ademais, a insulina quentarase, e é mellor entrar en calor.
As inxeccións fanse cunha xeringa de insulina ou unha pluma de xiringa. Usar unha xeringa, é inconveniente inxectarse no brazo. Teña que recorrer á axuda exterior. Podes pincharte cunha xeringa en todas estas áreas sen axuda externa.
É necesario observar a distancia (polo menos dous centímetros) entre a anterior e posterior inxección. A repetición da inxección no mesmo lugar só é posible despois de polo menos dous a tres días.
A eficacia da insulina non depende só do lugar da inxección. Tamén depende da temperatura ambiente: o frío diminúe a acción da insulina, a calor acelera. Se realizou varias inxeccións seguidas nun só lugar, pode "acumularse" nos tecidos e o efecto aparecerá máis tarde, o que pode provocar unha diminución da glicosa no sangue.
Para unha absorción máis rápida de insulina, pode facer unha lixeira masaxe no lugar da inxección.
As xeringas de inxección son fabricadas en moitos países por moitas empresas. Unha xeringa de insulina é un produto feito de plástico transparente, que consta de catro partes: un corpo cilíndrico con marcado, un talo móbil, unha agulla e unha tapa que se leva. Un extremo da vara do pistón discorre na carcasa e o outro ten unha especie de asa coa que se move a varilla e o pistón. Pódese extraer a agulla nalgúns modelos de xeringas, noutros está intimamente ligada ao corpo.
As xeringas de insulina son estériles e son desbotables. Deseñouse unha xeringa estándar para un mililitro de insulina a unha concentración de 40 U / ml. A marca do corpo da xeringa aplícase en unidades de insulina, cunha única etapa e os números 5,10,15, 20, 25, 30, 35, 40.
Para aqueles que necesitan ser administrados unha vez máis de corenta unidades, hai xeringas máis grandes deseñadas para dous mililitros e que conteñen 80 PIECES de insulina de concentración habitual (40 PIECES / ml).
O mellor é usar a xeringa unha vez para non sentir dor. Pero tal xeringa pódese inxectar de tres a catro veces (aínda que está aburrido dende a inxección ata a inxección). Para non ferir, pica mentres a xeringa está afiada, as dúas primeiras ou tres veces - no estómago, logo - no brazo ou na perna.
As plumas de xeringa foron desenvolvidas por Novo Nordisk. O primeiro modelo saíu á venda en 1983. Na actualidade, varias empresas producen bolígrafos de xeringa. Unha pluma de xiringa é un produto máis complexo que unha xeringa. En deseño e aparencia, aseméllase a unha pluma de pistón convencional para a tinta.
As plumas xiringas teñen as súas vantaxes e desvantaxes. A súa principal vantaxe é que a insulina pódese administrar sen desposuír en calquera lugar. A agulla da pluma da xeringa é máis fina que a agulla nunha boa xeringa. Practicamente non lesiona a pel.
Normalmente, introdúcese unha manga con insulina na súa cavidade e, por outra banda, hai un botón de obturador e un mecanismo que permite establecer a dose cunha precisión de 1 ED (o mecanismo fai clic ao establecer a dose: un clic - unha unidade).
Tal xeringa colócase normalmente nunha caixa de caixa, similar a un caso para unha pluma. Como usar unha pluma xeringa - indicada nas instrucións.
Problema a gran escala
Na maioría das veces, os mozos están en insulinoterapia, incluíndo nenos moi pequenos con diabetes tipo 1. Co tempo, aprenden a habilidade de manexar equipos de inxección e os coñecementos necesarios sobre o procedemento correcto, digno da cualificación de enfermeira.
As mulleres embarazadas con función pancreática prexudicada reciben unha preparación de insulina durante un determinado período. A hiperglicemia temporal, cuxo tratamento require unha hormona de natureza proteica, pode ocorrer en persoas con outras enfermidades endócrinas crónicas baixo a influencia dun estrés grave e unha infección aguda.
Na diabetes tipo 2, os pacientes toman a medicación por vía oral (a través da boca). Pode producirse un desequilibrio no azucre no sangue e un deterioro no benestar dun paciente adulto (despois de 45 anos) como consecuencia dunha violación da dieta estrita e ignorando as recomendacións do médico. A mala compensación da glicosa no sangue pode levar a unha enfermidade dependente da insulina.
As zonas de inxección deben cambiar porque:
- a taxa de absorción de insulina é diferente,
- o uso frecuente dun lugar no corpo pode levar a lipodistrofia local do tecido (a desaparición da capa de graxa na pel),
- pódense acumular múltiples inxeccións.
A insulina acumulada subcutaneamente "en reserva" pode aparecer de súpeto, 2-3 días despois da inxección. Baixar significativamente a glicosa no sangue, provocando un ataque de hipoglucemia. Ao mesmo tempo, unha persoa desenvolve suor fría, sensación de fame e as mans tremían. O seu comportamento pode ser suprimido ou, pola contra, excitado. Os signos de hipoglucemia poden ocorrer en diferentes persoas con valores de glicosa no sangue no intervalo de 2,0-5,5 mmol / L.
En tales situacións, é necesario aumentar rapidamente o nivel de azucre para evitar a aparición de coma hipoglucémico. Primeiro debes beber un líquido doce (té, limonada, zume) que non conteña edulcorantes (por exemplo, aspartamo, xilitol). Despois come alimentos con hidratos de carbono (bocadillo, galletas con leite).
Zonificación por inxección no corpo do paciente
A eficacia do medicamento hormonal sobre o corpo depende do lugar da súa introdución. As inxeccións dun axente hipoglucémico dun espectro diferente de acción realízanse nun mesmo lugar. Entón, onde podo inxectar preparados de insulina?
- A primeira zona é o estómago: ao longo da cintura, con transición cara ás costas, á dereita e á esquerda do ombligo. Absorbe ata o 90% da dose administrada. Característico é un rápido despregamento da acción da droga, despois de 15-30 minutos. O pico prodúcese despois de aproximadamente 1 hora. A inxección nesta área é a máis sensible. Os diabéticos inxectan insulina curta no seu estómago despois de comer. "Para reducir o síntoma da dor, picar nas faldras subcutáneas, máis preto dos lados", - estes endocrinólogos adoitan darlles consellos aos pacientes. Despois de que o paciente poida comezar a comer ou incluso facer unha inxección con comida, inmediatamente despois da comida.
- A segunda zona son as mans: a parte externa do membro superior desde o ombreiro ata o cóbado. A inxección nesta área ten vantaxes: é a máis indolora. Pero é inconveniente para o paciente facer unha inxección na man cunha xeringa de insulina. Hai dúas formas de saír desta situación: inxectar insulina cunha pluma de xiringa ou ensinar aos seres queridos a facer inxeccións a diabéticos.
- A terceira zona son as pernas: a coxa externa desde a inguinal ata a articulación do xeonllo. A partir de zonas situadas nas extremidades do corpo, a insulina absorbe ata o 75% da dose administrada e desenvólvese máis lentamente. O inicio da acción é de 1,0-1,5 horas. Úsanse para a inxección cun fármaco, de acción prolongada (prolongada, prolongada no tempo).
- A cuarta zona son as omoplatos: situadas na parte traseira, baixo o mesmo óso. A taxa de despregamento de insulina nun determinado lugar e a porcentaxe de absorción (30%) son as máis baixas. O ombreiro considérase un lugar ineficaz para inxeccións de insulina.
Os mellores puntos con máximo rendemento son a rexión umbilical (a unha distancia de dous dedos). É imposible coitela constantemente en lugares "bos". A distancia entre as últimas inxeccións e as próximas inxeccións debe ser de polo menos 3 cm. A inxección repetida ata o punto anterior no tempo é permitida despois de 2-3 días.
Se segues as recomendacións para aferrarse "curto" no estómago e "longo" na coxa ou no brazo, entón o diabético ten que facer 2 inxeccións á vez. Os pacientes conservadores prefiren usar insulinas mixtas (Novoropid mix, Humalog mix) ou combinar de forma independente dous tipos nunha xeringa e facer unha inxección en calquera lugar. Non todas as insulinas se permiten mesturarse entre si. Só poden ser espectros de acción curtos e intermedios.
Técnica de inxección
Os diabéticos aprenden técnicas de procedemento na aula en escolas especializadas, organizadas sobre a base de departamentos de endocrinoloxía. Os pacientes demasiado pequenos ou indefensos son inxectados cos seus seres queridos.
As principais accións do paciente son:
- Na preparación da zona da pel. O lugar de inxección debe estar limpo. Limpar, especialmente frotar, a pel non precisa alcol. É coñecido o alcol que destrúe a insulina. Basta con lavar unha parte do corpo con auga morna xabonosa ou tomar unha ducha (baño) unha vez ao día.
- Preparación de insulina ("pluma", xeringa, frasco). O medicamento debe ser rodado nas mans durante 30 segundos. É mellor introducilo ben mesturado e quente. Marque e verifique a exactitude da dose.
- Realización dunha inxección. Coa man esquerda, fai un dobre de pel e introduce a agulla na súa base nun ángulo de 45 graos ou cara á parte superior, sostendo a xeringa vertical. Despois de baixar o medicamento, agarde 5-7 segundos. Podes contar ata 10.
Observacións e sensacións durante a inxección
Basicamente, o que experimenta o paciente con inxeccións considéranse manifestacións subxectivas. Cada persoa ten un limiar de sensibilidade á dor.
Hai observacións e sensacións xerais:
- non hai a menor dor, o que significa que se usou unha agulla moi afiada e non chegou ao final do nervio,
- Pode producirse unha dor leve se golpea un nervio
- a aparición dunha gota de sangue indica danos no capilar (pequeno vaso sanguíneo),
- o hematoma é o resultado dunha agulla contundente.
A agulla nas xeringas é máis fina que nas xeringas de insulina, practicamente non lesiona a pel. Para algúns pacientes, o uso deste último é preferible por razóns psicolóxicas: existe unha dose independente, claramente visible. O hipoglucémico administrado pode ingresar non só no vaso sanguíneo, senón tamén baixo a pel e o músculo. Para evitar isto, é necesario recoller o dobre da pel como se mostra na foto.
A temperatura do ambiente (ducha quente), a masaxe (golpes lixeiros) do lugar da inxección poden acelerar a acción da insulina. Antes de usar o medicamento, o paciente debe verificar a vida útil adecuada, a concentración e as condicións de almacenamento do produto. Non se debe conxelar a medicina diabética. Pódese gardar na neveira a unha temperatura de +2 a +8 graos centígrados. A botella que se usa actualmente, a pluma de xiringa (desbotable ou cargada cunha funda de insulina) é suficiente para manter a temperatura ambiente.