Hipercolesterolemia (colesterol alto): aparición, manifestacións, regras de nutrición e tratamento
Expertos médicos revisan todo o contido de iLive para garantir a maior precisión e coherencia posibles cos feitos.
Temos regras estritas para escoller fontes de información e só nos referimos a sitios respectables, institutos académicos de investigación e, se é posible, investigación médica contrastada. Teña en conta que os números entre parénteses (, etc.) son enlaces interactivos a tales estudos.
Se pensas que algún dos nosos materiais é incorrecto, desactualizado ou doutro xeito, seleccionalo e prema Ctrl + Enter.
A desviación patolóxica que se considerará neste artigo non é unha enfermidade, senón unha desviación da norma, unha desviación grave. A hipercolesterolemia inicialmente non parece moi perigosa, pensemos nun colesterol plasmático alto. Pero coa observación prolongada de tales valores, a situación só empeora, dando lugar a patoloxías graves.
Código ICD-10
Como xa se dixo, o malestar en cuestión non é unha enfermidade, senón só unha desviación. Pero a gravidade dos cambios que supoñen está confirmada pola grave actitude dos médicos ante este problema. En efecto, a hipercolesterolemia na clasificación internacional das enfermidades ten un código persoal propio. Segundo ICD 10, a hipercolesterolemia pura, está cifrado como E78.0 e é un elemento da categoría de enfermidades que afectan ao metabolismo da lipoproteína (o sub-código é E78).
Causas da hipercolesterolemia
Un certo síndrome patolóxico chamado hipercolesterolemia é un prexuízo do desenvolvemento de danos nos vasos sanguíneos de todo o sistema circulatorio do corpo humano. Tales cambios afectan a nutrición do corazón e outros órganos internos, capilares do cerebro, extremidades superiores e inferiores. O mal funcionamento considerado é un prexuízo de desenvolver aterosclerose, unha complicación que pode afectar a calquera parte do corpo humano, como impulso para o desenvolvemento doutras enfermidades máis graves.
As causas da hipercolesterolemia son diversas e teñen unha natureza diversa.
- Unha persoa é capaz de recibir esta desviación por herdanza, con nacemento. A fonte do xen alterado pode ser un e ambos os pais. Os cambios defectuosos no xene están asociados a unha violación da información responsable da produción de colesterol.
- O desenvolvemento de trastornos non é prácticamente evitable se unha persoa abusa de alimentos que conteñen unha gran cantidade de graxas animais.
- As manifestacións transitorias da enfermidade en cuestión pódense observar se na véspera do paciente comía moitos alimentos graxos.
- Pódese observar unha constante manifestación cando o alto contido de graxa en produtos é a norma para a dieta do paciente.
- A fonte dun mal funcionamento do funcionamento normal do organismo, o que leva ao cadro clínico que se está a considerar, pode ser a enfermidade:
- O hipotiroidismo é unha condición que se desenvolve ante o fondo dunha falta de hormonas na glándula tiroides, obtida como resultado dunha cirurxía ou un proceso inflamatorio en curso.
- A diabetes mellitus é unha enfermidade na que diminúe a capacidade da glicosa para penetrar nas estruturas celulares. Os valores de azucre son superiores a 6 mmol / L con valores normais de 3,3-5,5 mmol / L.
- Cambios obstructivos que afectan o fígado. Esta patoloxía débese ao deterioro da saída de bilis do fígado no que se produce. Por exemplo, pode ser unha enfermidade de cálculos biliares.
- Un consumo prolongado de certos medicamentos pode causar un cambio similar no corpo. Estes inclúen inmunosupresores, fármacos diuréticos, bloqueadores de beta e algúns outros.
- As causas modificables do desenvolvemento de trastornos patolóxicos son as que se corrixen cando os pacientes revisan o seu estilo de vida.
- Manter un estilo de vida sedentario, expresado na actividade física.
- Nutrición.
- Presenza de malos hábitos: abuso de alcol, drogas, consumo de nicotina.
- A hipertensión é a presión arterial alta.
- Factores non modificables inflúen no desenvolvemento desta patoloxía:
- A predisposición predominante son homes maiores de 45 anos.
- Agudízase por unha historia familiar se na familia do paciente xa se diagnosticaron aterosclerose precoz os parentes masculinos máis próximos (antes de 55 anos).
- O paciente ten antecedentes de infarto de miocardio, cuxas consecuencias son bloquear o fluxo de sangue cara a unha zona específica do músculo cardíaco, despois da que morre.
- Un ictus de natureza isquémica, provocando procesos necróticos que afectan a unha parte do cerebro.
, , , , , , , , , ,
Cando se manifesta a hipercolesterolemia?
Na maioría dos casos, a hipercolesterolemia provoca:
- Diabetes
- Enfermidade do fígado
- Hipotiroidismo,
- Síndrome nefrótico (NS),
- O uso sistemático de certas drogas.
Os factores de risco inclúen:
- Xenético (SG),
- Hipertensión arterial,
- O exceso de peso, que adoita ser o resultado de ansias e trastornos metabólicos,
- Falta de exercicio,
- Estrés constante
- Hábitos alimentarios non saudables, consumo excesivo de alimentos que aumentan o colesterol, como ovos fritos en mantas,
- O uso constante de alcol, onde non o alcohol en si leva á deposición de placas, xa que non contén lípidos, senón un “lanche” que require.
No caso de que coincidisen varias das condicións anteriores, debes estar especialmente atento á túa saúde e, se é posible, eliminar os problemas existentes.
Signos e síntomas externos
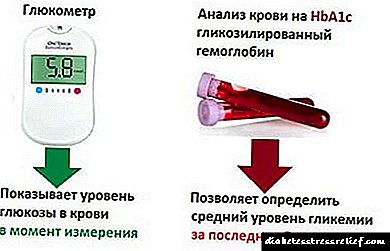
Ao ser un indicador específico que se detecta empregando métodos de diagnóstico de laboratorio (lipidograma), a hipercolesterolemia revela un elevado nivel de colesterol no sangue, o indicador xeral do cal, en xeral, non é informativo, xa que consta de lipoproteínas e triglicéridos de alta e baixa densidade. A tarefa dos diagnósticos de laboratorio é dividir o colesterol total en compoñentes e calcular o efecto das lipoproteínas de baixa e moi baixa densidade nas paredes dos vasos arteriales.
Nalgúns casos (de gran alcance), a enfermidade ten manifestacións externas, segundo as cales un especialista pode facer un diagnóstico bastante preciso. Hai signos específicos que indican hipercolesterolemia secundaria ou hereditaria:
- Un arco corneal lipoide considérase evidencia de hipertensión arterial se o paciente ten menos de 50 anos,
- O xantlasma son nódulos amarelos sucios baixo a capa superior do epitelio da pálpebra, pero poden non ser visibles para o ollo sen experiencia,
- Os xantómas son nódulos de colesterol situados por encima dos tendóns.
A maior parte do síntoma só aparece como consecuencia do progreso da enfermidade, que adquire gradualmente un carácter severo e moitas enfermidades concomitantes.

As xantomas (esquerda) e xantlasmas (no centro e á dereita) poden ter varios graos de severidade e brillo de manifestación. Dánse exemplos relativamente inofensivos.
Métodos de diagnóstico
O diagnóstico correcto e fiable pode facerse despois do estudo. espectro de lípidos, onde o colesterol total divídese en fraccións (útiles e nocivas) co cálculo do coeficiente de ateroxenicidade. E para determinar o tipo de hipercolesterolemia, pódense prescribir estudos adicionais:
- Unha análise completa da anamnesis (tendo en conta as queixas actuais sobre o benestar), é igualmente importante coñecer a opinión do paciente sobre a causa da manifestación de signos específicos (xantómas, xantlasas),
- Establecemento da presenza de hipertensión (hipercolesterolemia familiar) e outros problemas de saúde non considerados anteriormente,
- Inspección, que inclúe a auscultación e medición da presión arterial,
- Unha proba estándar de sangue e urina elimina a posibilidade de inflamación,
- Unha proba de sangue profunda (bioquímica) que determina o nivel de creatinina, azucre e ácido úrico,
- Un perfil lipídico para establecer a presenza de hiperlipidemia (lipoproteínas altas),
- Análise inmunolóxica
- Unha proba de sangue xenética adicional entre os membros da familia para identificar un defecto xenético.
Posibles consecuencias e complicacións
A consecuencia máis desagradable da hipercolesterolemia é a aterosclerose: a deposición de placas de colesterol nas paredes dos vasos sanguíneos, que, cando se acumulan, provocan cambios patolóxicos na parede, perde elasticidade, o que afecta ao traballo de todo o sistema cardiovascular. En última instancia, as placas ateroscleróticas provocan un estreitamento do vaso e a súa oclusión, o que pode provocar un ataque cardíaco ou un ictus.
A natureza crónica das complicacións con certas consecuencias da enfermidade explícase pola disfunción do sistema circulatorio, como resultado da cal se produce isquemia de órganos ou vasos sanguíneos.
A insuficiencia vascular é a complicación máis perigosa e a súa natureza aguda está determinada polo espasmo do buque. O ataque cardíaco e a rotura de pequenos ou grandes vasos son manifestacións típicas das consecuencias e hipercolesterolemia concomitante das enfermidades.

Se un exame de sangue mostra un colesterol elevado (o colesterol no sangue é inferior a 5,2 mmol / l ou 200 mg / dl) ten sentido investigar todo o espectro lipídico. E cando o colesterol total aumenta debido a fraccións "nocivas" (lipoproteínas de baixa e moi baixa densidade), entón terás que reconsiderar o teu estilo de vida, cambiando radicalmente o seu xeito habitual a un máis saudable.
Definición da enfermidade. Causas da enfermidade
Hipercolesterolemia - Trátase de violacións da composición lipídica do sangue, que van acompañadas dun aumento da concentración de colesterol nel. É un caso especial de dislipidemia e un aumento do colesterol no sangue é só un síntoma e non unha enfermidade separada. Polo tanto, o médico terá que descubrir o que está asociado á hipercolesterolemia en cada caso, aínda que isto non sempre é posible, e na maioría dos casos un aumento moderado do colesterol no sangue débese ás características do estilo de vida moderno "occidental".

Os lípidos - Trátase de substancias de orixe biolóxica que, debido ás peculiaridades da súa estrutura, son insolubles en auga e solubles en disolventes orgánicos. Os lípidos máis famosos (pero de ningún xeito o único) son as graxas. Os lípidos tamén inclúen colesterol, os seus ésteres, fosfolípidos, ceras e algunhas outras substancias.
Que é o metabolismo dos lípidos?? Estes son os procesos de inxestión de lípidos dos alimentos e a súa absorción no tracto gastrointestinal, o transporte de sangue, a súa entrada en células, todas as transformacións químicas que se acompañan destas substancias, así como a excreción deles e dos seus produtos químicos do corpo. Todos estes procesos combínanse en total polo concepto de "intercambio", e as infraccións en ningunha destas moitas etapas son, respectivamente, trastornos do metabolismo lipídicoe os trastornos do metabolismo do colesterol son unha das variantes de tales trastornos, pero quizais a máis frecuente.
Dúas causas principais da hipercolesterolemia - desnutrición e características / anormalidades xenéticas. Ademais, algunhas enfermidades (por exemplo, diabetes mellitus, hipotiroidismo, glomerulonefrite) van acompañadas dun aumento da concentración de colesterol no sangue. Tomar varios fármacos (glucocorticoides, anticonceptivos hormonais, beta-bloqueantes) tamén pode levar a hipercolesterolemia.
Estableceuse que son precisamente tales características nutricionais as que se fixeron características da maior parte das persoas no marco do chamado "estilo de vida occidental" nos últimos cen anos o que leva a trastornos do metabolismo do colesterol, especialmente en combinación con inmobilidade e tabaquismo. En particular, trátase dunha dieta en exceso de calorías, un alto contido en carnes graxas, produtos lácteos graxos, produtos semi-acabados, panadería, margarina, aceite de palma, doces, repostería e viceversa, unha diminución do consumo de verduras, froitas, legumes, grans enteiros.
Síntomas da hipercolesterolemia
A insidiosidade da hipercolesterolemia reside en que durante moitos anos non se manifesta en nada, e unha persoa pode sentirse completamente sa. As violacións só se poden detectar por cambios nos parámetros bioquímicos do sangue, a maioría das veces son determinados por indicadores como o colesterol total, o colesterol lipoproteíno de baixa densidade, o colesterol de lipoproteínas de alta densidade e os triglicéridos.
Das posibles manifestacións de hipercolesterolemia pronunciada pódese chamar:
- placas ateroscleróticas nos vasos,
- xantlasma - amarillento lixeiramente saínte sobre a pel das pálpebras,

- xantómenos: depósitos amarelos ou laranxas de lípidos / colesterol na pel ou tendóns, a maioría das veces Aquiles, o que provoca engrosamento dos tendóns,

- o arco lipoide da córnea, que só ten un valor diagnóstico en persoas menores de 45 anos e é un arco ou borde branquecino ao redor do iris do ollo.

IMPORTANTE: a ausencia de xantómas e xantaslas non significa que non haxa enfermidade ou que o nivel de colesterol sexa normal.
A patoxénese da hipercolesterolemia
Para os procesos asociados á absorción, movemento, transformacións químicas e excreción de colesterol, son responsables un gran número de xenes diferentes. No caso dunha "ruptura" (mutación) dun determinado xene, unha infracción ocorre na ligazón correspondente deste "transportador químico".
Por exemplo, as lipoproteínas de baixa densidade transfieren o colesterol no sangue e os seus compostos (ésteres) con ácidos graxos poliinsaturados (incluídos os omega-3s moi coñecidos) a esas células que precisan estas substancias. Co fin de absorber lipoproteínas de baixa densidade do sangue xunto coas substancias nel contidas, as células expoñen receptores peculiares na súa superficie. Se o receptor se une a un sitio específico na superficie da partícula de lipoproteína segundo o principio "bloqueo de chave", entón esta partícula é capturada pola célula e entra nela, e os lípidos contidos na partícula de lipoproteína son utilizados pola célula para as súas propias necesidades.

No caso de que se interrompe tal interacción pola tecla de bloqueo, a taxa e a eficiencia de absorción de partículas de lipoproteínas redúcense e aumenta o contido de colesterol no sangue. Tal violación da interacción pode producirse, por exemplo, cun defecto estrutural no receptor de lipoproteínas de baixa densidade. Este defecto ocorre na presenza dun xene mutante, que á súa vez leva o propio defecto.
O xene patolóxico pode transmitirse de pais a fillos durante moitas xeracións. Por iso, chámase tal enfermidade hipercolesterolemia familiar. Ao mesmo tempo, unha gran cantidade de partículas de lipoproteínas que conteñen colesterol circulan polo sangue e co paso do tempo acumúlanse na parede vascular das arterias, provocando o desenvolvemento de placas ateroscleróticas.
A hipercolesterolemia familiar non é a única e moi afastada da variante máis frecuente do trastorno do metabolismo do colesterol. Máis frecuentemente, os trastornos do metabolismo do colesterol xorden debido á influencia de factores de estilo de vida: desnutrición, tabaquismo e inmobilidade.Por exemplo, o consumo excesivo de alimentos que conteñen os chamados ácidos graxos saturados e graxas trans (que se atopan en carne graxa, produtos lácteos, margarina, aceite de palma e outros produtos), leva á formación de partículas de lipoproteínas que o corpo é difícil de "usar" no proceso. transformacións bioquímicas. Como resultado diso, circulan durante moito tempo no sangue e acaban na parede vascular, dando lugar ao desenvolvemento de placas ateroscleróticas (esta é unha presentación simplificada do proceso).

Fumar, glicosa alta no sangue, enfermidades inflamatorias crónicas - todo isto provoca cambios químicos nas partículas de lipoproteínas, como resultado das cales non son absorbidas con éxito polas células que as precisan e poden ser percibidas polo corpo como material estranxeiro.
Clasificación e etapas do desenvolvemento da hipercolesterolemia
É probable que as clasificacións dos trastornos do metabolismo lipídico sexan útiles para o paciente, xa que principalmente están construídas tendo en conta as peculiaridades da correlación de parámetros bioquímicos do sangue.
Nunha primeira aproximación, é conveniente dividir toda a dislipidemia en:
- hipercolesterolemia - aumento do nivel de sangue de lipoproteínas de baixa densidade e colesterol total ("colesterol malo"),
- hipertrigliceridemia - un aumento da concentración de triglicéridos (graxas) no sangue, que, con todo, non existen no sangue por si mesmos, senón principalmente na composición de lipoproteínas de moi baixa densidade.
Hipercolesterolemia aumenta o risco de desenvolver enfermidades asociadas á aterosclerose. Se a concentración de colesterol de lipoproteína de alta densidade ("colesterol bo") é reducida - menos de 1,0 mmol / l en homes e menos de 1,2 mmol / l en mulleres - isto tamén é malo, porque acelera o desenvolvemento da aterosclerose.
Hipertrigliceridemia grave cheo de desenvolvemento de pancreatitis aguda (danos inflamatorios e destrutivos do páncreas) e hipertrigliceridemia moderada acelera o desenvolvemento da aterosclerose.
Complicacións da hipercolesterolemia
Se o aumento dos niveis de colesterol no sangue persiste durante moito tempo (estamos a falar de escalas de tempo como anos), especialmente se outros factores adversos, como a presión arterial alta, fumar, diabetes mellitus, actúan en paralelo, entón ateroscleróticos placas nos vasos que estreitan o seu lumen e, ás veces, incluso obstruír completamente os vasos.

A placa pode ser pequena, pero se a súa integridade se viola, entón o contacto do contido interno da placa co sangue conduce a unha formación moi rápida dun coágulo de sangue neste lugar e o lumen do vaso pode quedar completamente bloqueado en cuestión de minutos. Neste caso, pode producirse un infarto de miocardio (se un dos vasos que fornece o corazón está bloqueado) ou un ictus (se algún dos vasos que subministra o cerebro está afectado).
Esta regularidade adoita ser certa: canto maior sexa o nivel de colesterol no sangue (especialmente se aumenta a fracción de colesterol lipoproteínas de baixa densidade), canto máis severamente a superficie interna dos vasos é afectada por placas ateroscleróticas, maior será o risco de infarto e accidente cerebrovascular, así como o maior risco de desenvolver enfermidades asociadas á limitación. fluxo de sangue nun determinado órgano, por exemplo:
- angina pectora - manifestada por dor / molestias no peito durante o exercicio físico (camiñar ou correr),
- aterosclerose obliterana das arterias das extremidades inferiores - manifestada por dor / ardor ou fatiga rápida dos músculos das pernas ao camiñar.
Diagnóstico de hipercolesterolemia
A valoración completa dos cambios nos parámetros bioquímicos do sangue que caracterizan o metabolismo lipídico é a clave para o diagnóstico do metabolismo lipídico e do metabolismo do colesterol como caso especial de dislipidemia. Na maioría das veces, avalíanse catro indicadores:
- colesterol total
- colesterol lipoproteínico de baixa densidade,
- colesterol lipoproteínico de alta densidade,
- triglicéridos.
En "colesterol total"aquí temos presente a súa concentración total, mentres que todo este colesterol contido no sangue distribúese en distintas fraccións: lipoproteínas de baixa densidade, de alta densidade e algunhas outras.
Para simplificar un pouco as cousas, os médicos cualifican de "malo" o colesterol contido en lipoproteínas de baixa densidade e o que se atopa nas lipoproteínas de alta densidade é "bo". Tal característica un tanto descritiva dos nenos débese a que unha maior concentración de lipoproteínas de baixa densidade no sangue está asociada ao desenvolvemento acelerado da aterosclerose (a aparición e o crecemento de placas ateroscleróticas nos vasos) e as lipoproteínas de alta densidade, ao contrario, impiden este proceso.
É imposible determinar directamente a concentración de certas lipoproteínas nun laboratorio bioquímico, polo que a súa concentración é xulgada indirectamente pola concentración de colesterol contida nunha fracción particular de lipoproteínas.
Como parte do exame clínico, a concentración do colesterol total no sangue determínase en toda a poboación adulta. Se resulta elevado (máis de 5 mmol / l para persoas que aínda non teñen enfermidades cardiovasculares), ten sentido medir as concentracións de colesterol "malo" e "bo", así como os triglicéridos. Unha vez obtida unha imaxe tan completa do espectro lipídico sanguíneo, normalmente é posible establecer con alta probabilidade que tipo de trastorno metabólico lipídico ten unha persoa. Isto determinará en gran medida que tipo de tratamento prescribirá o médico.
Non obstante, un bo médico non diagnostica e trata probas bioquímicas, senón a persoa no seu conxunto. Por iso, o principal que un médico necesita avaliar nun paciente con trastornos do metabolismo lipídico é o risco de eventos cardiovasculares adversos, como infarto de miocardio, vertedura, morte por causas cardiovasculares, desenvolvemento de anxina pectora e risco de desenvolver pancreatite aguda, que aumenta drasticamente con concentracións de triglicéridos superiores a 10 mmol / l. Por iso, o médico ten en conta os factores de risco máis importantes para o desenvolvemento da aterosclerose: idade, tabaquismo, hipertensión, diabetes e outros. Pódense usar escalas e calculadoras especiais para calcular o risco.
O médico examina ao paciente, prestando atención, entre outras cousas, á pel e aos tendóns (pode haber depósitos de lípidos nas súas altas concentracións no sangue), o estado da córnea do ollo (debido á deposición de lípidos, pode aparecer un arco característico ao longo da beira da córnea).
Ás veces realízase unha busca de placas ateroscleróticas nos vasos que son máis accesibles para estudos non invasivos (non asociados a unha violación da integridade da pel e das mucosas) - nas arterias carótidas, que se examinan mediante ecografía.

Se, baseándose na análise de todo o cadro clínico, hai razóns para sospeitar de lesións ateroscleróticas doutros vasos (corazón, cerebro, extremidades inferiores, riles), entón realízanse estudos apropiados para confirmar a presenza de tal lesión.
Tratamento de hipercolesterolemia
O principal reto no tratamento da hipercolesterolemia - previr complicacións graves, ou polo menos reducir o seu risco. Isto conséguese a través dun obxectivo intermedio: a corrección do colesterol no sangue, así como mediante a exposición a outros factores de risco coñecidos para aterosclerose.
Coa normalización do colesterol no sangue e cun mantemento prolongado da súa concentración no rango óptimo, prodúcese unha diminución gradual do risco de infarto de miocardio, vertedura, morte por causas cardiovasculares. Por iso, é tan importante manter unha concentración óptima de colesterol no sangue (en primeiro lugar, "mala") durante o maior tempo posible, ideal - para a vida.
Por suposto, en moitos casos, cambiar o estilo de vida por si só non é suficiente para isto, especialmente porque poucas persoas conseguen manter un estilo de vida saudable durante moito tempo - hai moitas tentacións no camiño.
Con alto risco de complicacións cardiovasculares, debe prescribirse medicamentos que baixen o nivel de colesterol "malo", independentemente do ánimo do paciente para mellorar o seu estilo de vida.
Na actualidade, en cardioloxía, o concepto de "colesterol normalEn lugar diso, use o termo "colesterol óptimo"E o que será, depende do risco cardiovascular total. A partir dos datos obtidos sobre o paciente, o médico calcula este risco:
- Se o risco é moi elevado (e isto, por exemplo, todos os pacientes que xa padecen enfermidade coronaria ou padeceron un ictus isquémico, diabetes e outras categorías), entón o nivel óptimo de colesterol "malo" sería inferior a 1,8 mmol. / l
- De alto risco (se o paciente aínda non ten enfermidade cardiovascular aterosclerótica, pero ten varios factores de risco, por exemplo, un paciente hipertensivo masculino fumador de 50 anos cun nivel de colesterol de 6 mmol / l terá un alto risco cardiovascular), o valor óptimo para " o colesterol "malo" será inferior a 2,6 mmol / l.
- Para todos os demais que non teñan un risco cardiovascular alto ou moi alto, o colesterol óptimo das lipoproteínas de baixa densidade (colesterol "malo") será inferior a 3,0 mmol / L.
Se hai unha "ruptura" xenética detrás da hipercolesterolemia, as mudanzas de estilo de vida (dieta, actividade motora, deixar de fumar) só poden mellorar en pouco tempo a composición bioquímica do sangue, polo tanto, sempre debes recorrer á prescrición adicional da terapia farmacéutica.
Que cambios de estilo de vida poden reducir o colesterol e reducir o risco de enfermidades cardíacas?
En primeiro lugar, é:
- consumo reducido de alimentos como carne graxa, produtos lácteos graxos, repostería e doces,
- deixar de fumar completa,
- perda de peso de polo menos o 10% do orixinal, se hai exceso de peso e obesidade,
- un aumento da actividade motora: unha actividade física bastante intensa polo menos 4-5 veces por semana durante 30-40 minutos, que require esforzo (por exemplo, correr, ciclismo, deportes ao aire libre, natación e moito máis) e tarefas domésticas ao respecto. non se considera actividade física adecuada.
Todas estas medidas non só melloran a composición lipídica do sangue, senón que tamén son capaces de reducir significativamente o risco de enfermidades cardiovasculares asociadas á aterosclerose (infarto de miocardio, vertedura, angina pectorais e outras).
Fisioterapia
As principais drogas para reducir o colesterol e os seus riscos cardiovasculares asociados son as estatinas. As primeiras estatinas obtivéronse, como os primeiros antibióticos, a partir dun cultivo de moldes. As seguintes xeracións de estatinas apareceron debido á síntese química.
Estatinas - Quizais as drogas máis ben estudadas na historia da medicina e ao mesmo tempo un dos máis seguros. Este grupo de drogas inhibe a síntese de colesterol no fígado (si, a maior parte do colesterol fórmase dentro de nós, pero non desde o exterior). O fígado, necesitado de colesterol, principalmente para a síntese de ácidos biliares, comeza a extraer máis activamente o colesterol do sangue como parte das lipoproteínas de baixa densidade, debido a que, gradualmente, ao longo dun mes ou dous, a concentración de colesterol no sangue diminúe e pode diminuír nun 50% do nivel anterior cunha dose suficiente de estatina. Os resultados de numerosos estudos clínicos realizados coa participación de moitos miles de pacientes demostran de forma convincente a capacidade deste grupo de fármacos non só para baixar o colesterol no sangue, senón, máis importante, para reducir seriamente o risco de infarto e infarto de miocardio e, o máis importante, para aumentar a esperanza de vida dos pacientes. con enfermidades cardiovasculares (especialmente aquelas persoas que sufriron infarto de miocardio, así como persoas con outras formas de enfermidades coronarias).
Coa ecografía intravascular, demostrouse a capacidade das estatinas con inxestión regular durante polo menos dous anos para deter o desenvolvemento da aterosclerose e incluso reducir o tamaño das placas ateroscleróticas.
É importante que, se hai indicios para a súa inxestión, o tratamento con estatinas debe realizarse en doses suficientes e durante moito tempo - durante varios anos. As doses habituais en cardioloxía moderna son 40-80 mg atorvastatina e 20-40 mg rosuvastatina. Estes son os dous fármacos modernos máis eficaces desta clase.
O patrón ouro son as drogas orixinais das empresas de desenvolvemento: Krestor (rosuvastatina de AstraZeneca) e Liprimar (atorvastatina de Pfizer). Os restantes preparados de estatinas que conteñen rosuvastatina ou atorvastatina son copias reproducidas (xenéricos) e deben demostrar a súa equivalencia aos fármacos orixinais nos ensaios clínicos. Moitos xenéricos non teñen probas da súa efectividade e seguridade e o seu uso ás veces pode resultar frustrante. A vantaxe dos xenéricos é o seu menor custo.
Outro medicamento que reduce o nivel de colesterol "malo" no sangue é o ezetimibe. Bloquea a absorción do colesterol no lumen intestinal e normalmente prescríbese ademais de estatinas se non permiten que a monoterapia alcance os niveis óptimos de colesterol. Por si só, o ezetimibe pode reducir o nivel de colesterol "malo" nun 15-20% do orixinal, é dicir. inferior ás estatinas ao respecto.
Unha nova clase de medicamentos que superou as estatinas na súa capacidade para baixar os niveis de colesterol malo é o chamado coumaba, que son anticorpos da proteína reguladora responsable de regular a taxa de absorción de colesterol do sangue. Certo, estes fármacos son moi caros (o tratamento custa 30-40 mil rublos ao mes). Pero hai situacións nas que literalmente é necesario salvar unha vida, cando o paciente pode non sobrevivir nos próximos cinco anos debido a un infarto de miocardio ou un ictus. Ademais, esta nova clase de fármacos úsase para tratar pacientes con hipercolesterolemia familiar nos casos en que, con doses máximas de estatinas en combinación con ezetimibe, o nivel de colesterol está aínda moi lonxe do nivel óptimo.
Previsión Prevención
En xeral, podemos dicir que canto máis baixo sexa o nivel de colesterol no sangue, mellor. En recentemente nados e en moitos mamíferos, o nivel de colesterol "malo" no sangue é de 0,5-1,0 mmol / L. Polo tanto, non teñas medo de "colesterol demasiado baixo".
Se non hai enfermidades cardiovasculares asociadas á aterosclerose, entón pode avaliar o prognóstico e calcular o risco empregando unha calculadora SCORE especial que teña en conta factores de risco como o colesterol no sangue, sexo, idade, tabaquismo e presión arterial, típico para o paciente. A calculadora dá a probabilidade de morte por enfermidades cardiovasculares nos próximos 10 anos.
Cómpre salientar que o risco de complicacións non mortais (o desenvolvemento de infarto ou infarto de miocardio, se non levaron á morte, así como de anxina pectorais e outras enfermidades) é aproximadamente 3-4 veces superior ao valor da probabilidade de morte mostrado pola calculadora SCORE (é fácil atopado en Internet).
Se coa axuda dunha calculadora recibiu ≥ 5%, entón o risco é elevado ou moi alto e son necesarias medidas intensivas para reducilo mellorando o seu estilo de vida e, posiblemente, tomando certos medicamentos (o máis probable, estatinas e / ou medicamentos para o tratamento da hipertensión).
Entón, a hipercolesterolemia é principalmente perigosa cun risco moi real de desenvolver enfermidades e complicacións cardiovasculares, especialmente se se combina coa presión arterial elevada, o tabaquismo, a inmobilidade e a diabetes mellitus. Polo tanto, o tratamento dun paciente implica non só a corrección do colesterol, senón tamén unha redución máxima do risco cardiovascular debido ao impacto sobre todos os outros factores do prognóstico desfavorable mencionado anteriormente.
Características da nutrición na hipercolesterolemia
A dieta para a hipercolesterolemia está deseñada para ter un efecto antiesclerótico, eliminando o exceso de colesterol do corpo cun conxunto específico de produtos.
As normas xerais de nutrición teñen como finalidade normalizar o metabolismo e desenvolver hábitos alimentarios saudables.
Principios de nutrición para a hipercolesterolemia:
- Reducir a cantidade de graxa na dieta diaria.
- Exclusión parcial ou completa de produtos con alto colesterol.
- Limitación da inxestión de todos os ácidos graxos saturados.
- Un aumento da proporción de ácidos graxos poliinsaturados na dieta diaria.
- Consumo dun gran número de carbohidratos e fibra lentos (complexos).
- Limita a cantidade de sal - non máis de 3-4 gramos por día.
- Substituír as graxas animais por graxas vexetais.
Os nutrientes, os oligoelementos e as vitaminas deben ser a base da dieta para diminuír o colesterol no sangue. Pero este proceso é bastante longo e o réxime dietético terá que adherirse a máis dun mes. Os especialistas en nutrición e os médicos insisten nunha variedade de alimentos e pratos para que o corpo funcione normalmente.
De que formar unha dieta?
Entre os produtos útiles pode subministrar por separado peixe, xa que incluso as variedades máis graxas del só terán beneficio, pero a inxestión de aceite de peixe só debe comezar despois da consulta co seu médico.
Carne para cociñar, é mellor escoller magro, se non, vale a pena cortar a capa de graxa dunha peza. O enxeto e o solom considéranse as partes máis adecuadas para a nutrición clínica. As salchichas, embutidos e produtos similares deberían excluírse completamente do menú.
Case todos Non se recomenda produtos lácteossó se admite unha pequena cantidade de leite desnatado.
Os produtos que reducen o colesterol no sangue, nalgúns casos, poden causar exceso de peso. Un exemplo típico é noces, que, aínda que se consideran útiles na loita contra as placas de colesterol, aínda son excesivamente altas en calorías. O té verde tamén axudará a limpar os vasos sanguíneos, pero non levará a un aumento do peso corporal.
Non abuses das bebidas fortes ao facer dieta, xa que incluso unha hipercolesterolemia moderada (o colesterol no sangue non supera os 6,5 mmol / l ou 300 mg / dl) require a adhesión a unha dieta terapéutica, que está impedida polo alcol. Crese que a cantidade de alcol por día non debe superar os 20 ml. En enfermidades do corazón e do sistema circulatorio, o alcohol debe excluírse como tal.
Bran e fariña grosa no réxime dietético, a fariña premium substitúese por completo, e esta regra debería guiarse pola elección dos produtos de panadaría. Os bolos de manteiga, as galletas e outros doces non son recomendables, xa que a base da maioría das receitas son os produtos con alto colesterol.
Cereais e cereais un compoñente fundamental da dieta, médicos e nutricionistas permiten a preparación de cereais con leite desnatado.

A fibra vexetal e de froita é o terceiro pilar da dieta, xa que a sustancia normaliza a actividade do tracto gastrointestinal, contén un gran número de microelementos e axuda a limpar os vasos sanguíneos eliminando o colesterol.
Todas as formas e tipos de hipercolesterolemia enumeradas anteriormente non teñen características dietéticas. A variedade de pratos e a alimentación de dietas terapéuticas tamén son idénticos, así como os métodos de procesamento culinario de produtos.
É mellor cocer ao vapor, ademais de cociñar, cocer ou cocer calquera produto. Para problemas de peso, os médicos recomendan controlar o índice glicémico dos pratos.
Métodos estándar de tratamento
Principios básicos non farmacéuticos para o tratamento da hipocolesterolemia:
- Perda de peso
- A distribución da actividade física segundo o nivel de entrada de osíxeno (selección individual do programa, tendo en conta todas as enfermidades concomitantes e a súa gravidade),
- Normalización da dieta, control estricto da cantidade de substancias entrantes de acordo co volume de cargas (rexeitamento de graxas e fritas, substituíndo as proteínas graxas por outras de menor calor, aumentando a porción diaria de froitas e verduras),
- A negativa a tomar alcol (axuda a retardar o aumento de peso, o metabolismo do ácido úrico normalízase, a probabilidade de efectos secundarios ao tomar medicamentos redúcese),
- A restricción ao tabaquismo (permite reducir o risco de desenvolver patoloxías do sistema cardiovascular, aumenta a concentración de substancias do grupo antiateróxeno),
Ezetimibe e similares
Este grupo debería evitar a absorción de colesterol no intestino, pero só ten un efecto parcial. O feito é que só o 20% do colesterol procede dos alimentos, o resto está formado nos tecidos do fígado.

Secuestrantes de ácido chólico
Este grupo de substancias axuda a eliminar o colesterol, que forma parte dos ácidos graxos. Os efectos secundarios da súa administración están relacionados principalmente coa taxa de procesos dixestivos, pero tamén se poden ver afectadas as papilas gustativas.
A acción dos fármacos está dirixida a baixar o nivel de triglicéridos aumentando a concentración de lipoproteínas de alta densidade.
Remedios populares
A medicina tradicional tamén está preparada para ofrecer a súa axuda, e o tratamento con remedios populares está dirixido a reducir o colesterol no sangue. Se este enfoque aínda pode axudar a afrontar a forma adquirida da enfermidade, entón cunha mutación xénica, todo tipo de decoccións e tinturas certamente non terán un efecto positivo. De todos os xeitos a recepción de remedios populares pódese levar a cabo só despois da coordinación do problema co médico.Exemplos de receitas axeitadas pódense atopar no material para limpar os vasos sanguíneos do colesterol.
Colesterolemia: clasificación e tratamento do colesterol alto
- Estabiliza os niveis de azucre durante moito tempo
- Restablece a produción de insulina pancreática
Os nosos lectores usaron con éxito Aterol para baixar o colesterol. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
A colesterolemia refírese ao colesterol total no sangue dunha persoa.
Ademais, o termo pode significar unha desviación da norma, moitas veces refírense á patoloxía. Ás veces o termo refírese só ao risco dunha enfermidade.
Para un fenómeno como a colesterolemia, asignaron o código E 78 segundo a clasificación internacional das enfermidades. Tal clasificación denota trastornos do metabolismo lipídico, o sistema endócrino.
O colesterol, aínda que unha substancia importante, pero o seu exceso ou deficiencia pode causar diversas enfermidades.
É capaz de influír:
- o funcionamento do sistema hormonal e a súa produción sen fallos,
- protección das membranas celulares, xa que é un potente antioxidante,
- asimilación de vitamina D,
- dixestión completa e absorción de todas as graxas importantes.
O fenómeno dos niveis de colesterol pode causar dúas patoloxías. - hipercolesterolemia e hipocolesterolemia. Son afectados principalmente por adultos debido a que se adquiren a maioría das razóns.
A hipercolesterolemia está asociada a un colesterol elevado no sangue. É a causa das enfermidades cardiovasculares. Non significa unha patoloxía separada, senón unha serie de enfermidades concomitantes asociadas a un nivel elevado da sustancia.
A hipocolesterolemia obsérvase en varias enfermidades e caracterízase por unha falta de colesterol total. É extremadamente raro, obsérvase con enfermidades do tracto xenitourinario, alteración da función hepática, colite, problemas dixestivos e trastornos alimentarios.
Para recoñecer este tipo de fenómenos, cómpre sabelo todo sobre os signos e métodos de prevención.
Causas da colesterolemia
Na maioría das veces, a colesterolemia significa a posibilidade de aumentar os niveis de lípidos.
Só porque tales violacións non se producen.
Isto require condicións favorables para a acumulación de colesterol.
Estes inclúen:
- Tendencia xenética aos trastornos lipídicos.
- Trastorno metabólico.
- O uso de produtos nocivos e un estilo de vida incorrecto.
- Aumento do peso corporal.
- Hipertensión arterial.
- Exposición prolongada ao estrés e inestabilidade emocional.
- Persoas maiores de 60 anos.
- Exceso de alimentos graxos e fritos na dieta.
- Abuso de alcol.
- Falta de actividade física, estilo de vida sedentario.
 Ademais de tales factores, pódese observar unha tendencia ao colesterol elevado en persoas con certas enfermidades.
Ademais de tales factores, pódese observar unha tendencia ao colesterol elevado en persoas con certas enfermidades.
Eles mesmos funden por un disparador que inicia o proceso de acumulación de graxa. Son estas enfermidades concomitantes as que máis veces provocan esta patoloxía. Estes inclúen diabete tipo 2, alteración da función hepática e renal, alteración da función tiroide, uso prolongado de drogas agresivas.
Estes factores teñen un efecto non só no nivel de lípidos, senón que tamén son as causas de enfermidades graves.
Pode haber varias razóns para o colesterol baixo. Dado que o colesterol afecta ao funcionamento de todo o organismo, a falta del tamén pode causar varias patoloxías. Con baixo colesterol, prodúcese un mal funcionamento de todos os sistemas do corpo.
En xeral, este fenómeno pode causar:
- Violación do fondo hormonal, o que provocará inestabilidade no plano psicoemocional.
- Debido á falta de hormonas sexuais, a infertilidade pode producirse unha diminución do desexo sexual.
- Non hai suficientes vitaminas.
- Trastorno dixestivo.
- Diabetes mellitus.
- Hemorragia cerebral con rotura de vasos sanguíneos.
En base a isto, podemos concluír que o ictus ocorre con máis frecuencia en persoas con hipocolesterolemia. O mesmo se pode dicir dos estados depresivos. Ademais, os expertos observaron que estas persoas son propensas a cancro de fígado, máis propensas ao alcoholismo e á drogadicción.
Causas do baixo colesterol:
- enfermidade hepática
- malnutrición, varios tipos de fame
- estrés psicolóxico constante,
- herdanza.
Ademais, a presenza de anemia e infeccións afecta os niveis de colesterol.
Síntomas de Trastornos da colesterolemia
Se non se diagnostica a tempo e non se inicia o tratamento, pode haber varias patoloxías graves. Tamén pode ser o motivo do seu desenvolvemento.
Para supervisar constantemente a súa saúde, cómpre someterse regularmente a un exame completo.
Para recoñecer a violación nun primeiro momento, cómpre estar atento ao seu corpo.
Para niveis elevados de colesterol malo, son os seguintes síntomas:
- Perturbación do latido cardíaco.
- Malestar ou dor no peito.
- Frecuentes mareos.
- Decoloración da pel.
- Adormecimiento das extremidades e sensación de dor durante o esforzo físico.
- Cun coágulo de sangue, podes padecer cariñas ao camiñar.
 Esta patoloxía é similar en síntomas ás enfermidades cardiovasculares. Non é casualidade, porque o colesterol é unha causa directa do seu desenvolvemento. Pódense observar signos obvios se a enfermidade afecta ao corpo durante un tempo suficientemente longo. Determinar a presenza da enfermidade por si só é problemático, non conectar a posibilidade do seu desenvolvemento con factores indirectos como a nutrición e o estilo de vida. Un especialista só pode determinar un diagnóstico despois dunha serie de técnicas de diagnóstico.
Esta patoloxía é similar en síntomas ás enfermidades cardiovasculares. Non é casualidade, porque o colesterol é unha causa directa do seu desenvolvemento. Pódense observar signos obvios se a enfermidade afecta ao corpo durante un tempo suficientemente longo. Determinar a presenza da enfermidade por si só é problemático, non conectar a posibilidade do seu desenvolvemento con factores indirectos como a nutrición e o estilo de vida. Un especialista só pode determinar un diagnóstico despois dunha serie de técnicas de diagnóstico.
Non hai tantos signos de deficiencia de colesterol. Todos eles tamén son indirectos e indican unha violación grave. Maniféstanse cando o corpo require un enfoque médico serio. Algúns signos poden aparecer en forma de:
- fatiga tras cargas lixeiras,
- un aumento do tamaño dos ganglios linfáticos,
- depresión prolongada mesturada con agresión,
- diminución da libido
- desequilibrio hormonal,
- problemas dixestivos.
Cada un dos elementos pode ter unha orixe diferente, completamente allea á hipocolesterolemia. En calquera caso, se hai varios signos, debes consultar a un médico, porque a afección require tratamento.
Trastornos bioquímicos
Para comprender as causas e consecuencias da aparición e desenvolvemento dunha determinada enfermidade, é preciso comprender mellor o mecanismo do transcurso de cambios diferentes da norma. A bioquímica da hipercolesterolemia é un trastorno que afecta ao procedemento do metabolismo lipídico.
As estruturas graxas de diversa clasificación pertencen ao corpo humano con alimentos: formacións de lípidos complexos, ésteres de glicerol, colesterol libre, triacilglicéridos e outros.
Despois de que o alimento entrase no tracto dixestivo, o corpo comeza a procesalo. O produto alimentario está "descomposto" en compoñentes, cada un dos cales é procesado por unha encima específica. A ruptura de graxas prodúcese. Ademais, cada tipo de estrutura de graxa é procesada polo seu propio encima. Por exemplo, os triacilglicéridos baixo a influencia de biocatalizadores do fígado e do páncreas (bilis e ácido páncreas) divídense en compostos máis pequenos. Un proceso similar ocorre con outros lípidos.
O colesterol libre se adsorbe sen cambios, mentres que os seus derivados, cunha estrutura máis complexa, modifícanse principalmente. Só despois disto prodúcese a súa adsorción por enterocitos, as células que compoñen a mucosa do intestino delgado.
Nestas células, as graxas sofren unha modificación adicional, transformándose en formas adecuadas para o seu transporte, que teñen o seu propio nome: chilomicronos. Están representados por unha pinga de graxa de dimensións microscópicas, tendo un revestimento en forma de fina capa de protección de fosfolípidos e proteínas activas.
Nesta forma, as graxas anteriores entran no sistema linfático a través da barreira do enterocito, e logo atravésanse aos vasos sanguíneos periféricos.
Cómpre salientar que sen o apoio doutros compoñentes, os chilomicronos non poden penetrar de forma independente nos sistemas e órganos necesarios do corpo humano. Atopan este apoio nas lipoproteínas do sangue (compostos completos de lípidos e formacións proteicas). Tales compostos permiten que os chilomicronos se "cheguen" ao órgano desexado sen disolverse no fluído sanguíneo.
Son lipoproteínas que xogan un papel dominante no desenvolvemento dunha patoloxía chamada hiperlipidemia. Este síntoma comeza a formarse despois de que se produza unha violación no funcionamento normal das lipoproteínas.
Hai unha clasificación destas formacións enzimáticas segundo a súa densidade. As lipoproteínas lixeiras e ultraligeiras son as causantes do desenvolvemento da enfermidade. Son producidos polo fígado, tras o cal son transportados a enterocitos, nos que se unen a chilomicronos. En tal feixe, este tándem entra tamén nas capas dos tecidos.
As lipoproteínas de baixa densidade (LDL) son o "órgano transportador" do colesterol, que o transmiten a órganos e sistemas.
A característica funcional das lipoproteínas de alta densidade (HDL) é eliminar as placas de colesterol en exceso das estruturas celulares, o que as eleva ao rango do gardián principal do corpo, dotado de características antiateróxenas.
É dicir, transportan lipoproteínas de baixa densidade e as lipoproteínas de alta densidade son de protección.
En base a isto, pódese entender que a hipercolesterolemia comeza a desenvolverse cando hai unha violación no funcionamento normal das lipoproteínas de baixa densidade, que, por algún motivo, deixan de transportar clilomicronos aos órganos necesarios.
, , , , , ,
Diagnóstico e tratamento da colesterolemia
 Despois de contactar coa institución médica, o médico prescribirá varias medidas de diagnóstico.
Despois de contactar coa institución médica, o médico prescribirá varias medidas de diagnóstico.
O diagnóstico depende do estudo e do maior desenvolvemento da enfermidade.
Normalmente, un estudo completo inclúe varias análises.
Se sospeitas colesterolemia, os expertos requiren do paciente:
- Doa sangue para o colesterol total.
- Análise de lipoproteínas de baixa densidade.
- Análise de lipoproteínas de alta densidade.
- Lipidograma.
- Exame de sangue xenético en familiares próximos.
- Exame de sangue bioquímico.
- Estudos inmunolóxicos.
- Exame xeral, medición da presión arterial.
- Análise xeral de orina e sangue.
Cómpre lembrar que o colesterol alto pode estar asociado ao embarazo. Calquera médico confirmará isto. Estes métodos permiten determinar o diagnóstico coa máxima precisión. Despois do diagnóstico, o médico prescribe un tratamento integral.
Se a patoloxía non se inicia, a terapia pode ser sen medicación. Inclúe:
- en presenza de exceso de peso para levar a forma a condición normal,
- recompilación dun programa único de actividade física,
- unirse a unha alimentación adecuada, a dieta médica, aumentar o colesterol pode reducir a cantidade de hidratos de carbono consumidos,
- prohibición do alcol en cantidades,
- fumar en cantidades limitadas.
Cando se descoida a patoloxía en combinación cos puntos anteriores da terapia, úsanse medicamentos especiais.
Información sobre o colesterol e colesterolemia inclúese no vídeo neste artigo.
- Estabiliza os niveis de azucre durante moito tempo
- Restablece a produción de insulina pancreática
Que é a hipercolesterolemia: causas e síntomas da enfermidade
- Trastornos bioquímicos
- Tipos de hipercolesterolemia
- Síntomas da patoloxía
- Causas da síndrome patolóxica
- Terapia de hipercolesterolemia
- Remedios populares
- Dieta para hipercolesterolemia
- Menú de mostra dun día
- Prevención de hipercolesterolemia
Hipercolesterolemia: que é? Traducido do grego - colesterol alto no sangue. Esta é unha característica da enfermidade. En rigor, a hipercolesterolemia nin sequera é unha enfermidade, unha síndrome patolóxica, un síntoma.
Pero de feito - a causa de moitos trastornos na actividade do corazón e dos vasos sanguíneos. Para avaliar a gravidade do síntoma da enfermidade, debes entender a súa orixe e características do desenvolvemento. Isto axudará a previr a aparición de hipercolesterolemia e, en caso de manifestación, a tempo para identificar e determinar os métodos de tratamento óptimos.
Tipos de hipercolesterolemia
A síndrome patolóxica clasifícase en función das razóns do seu desenvolvemento, pero a súa especie non presenta trazos específicos do curso nin manifestacións externas. Hai tres tipos de hipercolisterinemia:
- Primaria: transmítese aos fillos "por herdanza" dos pais. É causada por defectos xénicos e pode ser:
- Homozigoto (xenes danados obtidos de pai e nai),
- Heterozigoto (xene cun defecto transmitido por un dos pais).
- Secundaria: consecuencia do desenvolvemento de certas enfermidades, condicións do corpo,
- Alimentaria: ocorre cun consumo excesivo de graxas animais.
O diagnóstico de "hipercolesterolemia pura" faise a un paciente cun nivel de colesterol superior a 5,18 mmol / L. Este é un claro prexuízo da aterosclerose.
Os nosos lectores usaron con éxito Aterol para baixar o colesterol. Vendo a popularidade deste produto, decidimos ofrecelo á súa atención.
Clasificación da hipercolesterolemia
Ao ter varias fontes de manifestación, a patoloxía divídese en varios grupos. A clasificación da hipercolesterolemia é de poucos puntos:
Primaria: cambios patolóxicos de natureza conxénita.
- Atribúese unha patoloxía secundaria, cuxo factor provocador é unha das enfermidades. É dicir, unha persoa naceu saudable segundo o factor considerado, pero adquiriuna no proceso da vida.
- A forma alimentaria da enfermidade é un subnivel secundario, pero está tomada algo por separado debido ao feito de que o ímpeto para a progresión da enfermidade en cuestión non é unha enfermidade específica, senón o modo de vida que leva unha persoa - os seus hábitos. Estes inclúen:
- Fumar.
- Abuso de alcol.
- Dependencia de alimentos graxos.
- "Amor" polos produtos de comida rápida, produtos alimenticios, que inclúen todo tipo de aditivos químicos: estabilizantes, colorantes, etc.
- Lidando un estilo de vida sedentario.
- E outra.
Fredrickson foi a clasificación máis detallada e máis ampla. Esta é unha distinción xeralmente aceptada da patoloxía, segundo os motivos que provocaron a súa aparición. Aínda que a especificidade das diferenzas no mal funcionamento do metabolismo dos lípidos só a comprende un médico cualificado.
, , , , , ,
Síntomas da patoloxía
Non hai signos obvios de hipercolesterolemia, polo momento non afecta o estilo de vida e a condición dunha persoa.
Coa evolución da patoloxía, o seu desenvolvemento pode indicarse por:
- Manchas de laranxa ou amarelo nas pálpebras,
- Unha franxa gris ao longo da periferia da córnea dos ollos,
- Hinchazón e tubérculos (xanthomas) nos dedos, cóbados, nocellos, xeonllos,
- Manifestacións de angina pectorais.
Posteriormente, o colesterol depositado nas paredes das arterias forma placas. Os pasos dos vasos estreitan, pérdese a súa elasticidade, o fluxo sanguíneo está deteriorando. As placas de colesterol causan trombose.
Os signos de hipercolesterolemia "flúen" cara aos síntomas de patoloxías cardiovasculares.
Tipos de hipercolesterolemia
A clasificación da enfermidade segundo Fredrickson implica unha ruptura do problema que se considera a etioloxía, determinando o seu tipo.
Distínguense os seguintes tipos de hipercolesterolemia:
- Patoloxía de tipo I: primaria, hereditaria. Raramente atopado. Avanza coa deficiencia de lipoproteína lipase, así como no caso de violación da estrutura da proteína activante lipoproteína lipasa - apoC2. Definida sintomaticamente como unha alta concentración de chilomicrón. A frecuencia de manifestación é do 0,1%.
- Patoloxía de tipo II - polixénica ou conxénita. Accións:
- Tipo IIa - falta de lipases de lipoproteínas de baixa densidade. Pode ser o resultado da desnutrición ou funcionou un factor conxénito. A frecuencia de manifestación do 0,2%.
- Eu>
Para comprender a diferenza, é necesario familiarizarse con polo menos as fontes de cambios máis frecuentes que levan á enfermidade en cuestión. O termo hiperlipidemia primaria recibiu unha violación, cuxas principais causas son:
- A violación da estrutura estrutural da proteína lipoproteína, o que leva a un mal funcionamento na viabilidade funcional das lipoproteínas de baixa densidade, que perden a capacidade de unirse ás células do tecido e, polo tanto, os cilomicronos que transportan co colesterol non poden penetrar na célula.
- Inhibición da produción de encimas transportadoras, encargadas da captura de chilomicrones por lipoproteínas, para a súa posterior transferencia a través dos sistemas do corpo. Tal fracaso leva a que a falta de colesterol fórmase nun só lugar e se acumulan onde non é necesario o seu exceso.
- Os cambios estruturais afectan a propia célula tisular, provocando a perda do seu contacto con lipoproteínas. Aquí obtemos unha situación similar ao parágrafo 1, pero coa diferenza de que o motivo da interacción sen éxito non provén do encima ou representantes das lipoproteínas, senón por outra parte da célula "aterrizante".
Causas da síndrome patolóxica
A hipercolistinemia primaria (familiar) é unha patoloxía que aínda non foi investigada por completo. Polo tanto, non existe tal ferramenta que se garantise para evitar a súa aparición.
As principais razóns para a aparición de hipercolisterinemia primaria considéranse como:
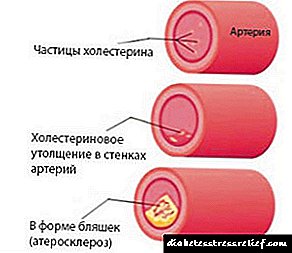
- Defectos na estrutura estrutural da proteína lipoproteína. Non son capaces de interactuar coas células dos órganos, o colesterol non pode entrar neles,
- Diminución da produción de encimas de "transporte". Formouse unha falta de colesterol nun lugar e o seu exceso noutro,
- Trastornos nas células dos tecidos. Perden a capacidade de contactar coas lipoproteínas.
As causas da hipercolesterolemia secundaria poden ser:
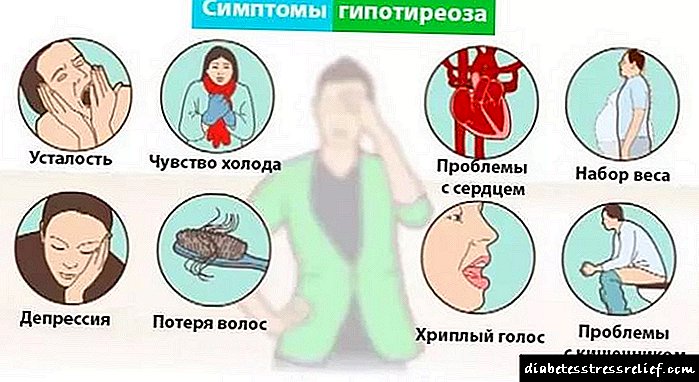
- Hipotiroidismo (trastornos na glándula tiroides),
- Diabetes mellitus (trastornos na "entrega" de glicosa ás células do corpo),
- Patoloxía hepática obstructiva (violación do conducto biliar do fígado),
- O uso de certos medicamentos (diuréticos, beta-bloqueantes).
O consumo excesivo de graxas animais é o principal motivo de aparición de hipercolesterolemia na gran maioría dos pacientes.
Hipercolesterolemia secundaria
Outra das causas que máis se diagnostican é a hipercolesterolemia secundaria, que non se herdou senón que se adquiriu ao longo da vida. A causa do cadro clínico en cuestión pode converterse en alcol se o paciente descoñece as medidas para o seu uso, un estilo de vida sedentario e moitos outros factores que dependen directamente da propia persoa.
As perturbacións que se producen no sistema endocrino, os cambios patolóxicos que afectan o traballo dos órganos internos tamén poden provocar un problema. Ao final, o corpo é un único mecanismo e o mal funcionamento dun sistema comporta invariablemente outros cambios.
A hiperlipidemia comeza a progresar se se afectan os procesos que afectan o transporte de estruturas graxas desde enterocitos ás células, ou se as perturbacións activan a síntese de lipoproteínas ou se inhibe a súa utilización.
Terapia de hipercolesterolemia
Baixar a concentración de colesterol no sangue pódese conseguir por cambios de estilo de vida e uso de drogas. A corrección do modo de vida habitual coa hipercolesterolemia é esencialmente medidas preventivas para manter os niveis de colesterol aceptables.
Se non axudaron, o médico toma medicación, prescribindo:
- Ácidos omega-3: reducen o risco de cambios patolóxicos no ritmo cardíaco, aumentan a esperanza de vida dos pacientes despois dun ataque cardíaco. Manter o colesterol normal, evitar os coágulos de sangue, facendo que os vasos sanguíneos sexan máis elásticos e máis fortes.
- Fibras: corrixe o metabolismo de lípidos no corpo, activa a enzima lipoproteidlipase, acelerando o metabolismo das graxas. Eles axudan a aumentar o nivel de colesterol "bo" e evitan o desenvolvemento de aterosclerose. Pódense usar simultaneamente con estatinas.
- Secuestrantes de ácido biliar: usa o colesterol producido polo fígado para a súa síntese. Reducen a posibilidade de desenvolver patoloxías do corazón, incluída a isquemia, e reducen o número de casos mortais por infarto de miocardio.
- Inhibidores: absorben o colesterol do intestino, reducindo o seu contido no sangue. Relativamente inofensivo, poden ser tomados por pacientes que padecen enfermidades graves (por exemplo, fígado). Pódese tomar con estatinas.
- As estatinas: inhiben a produción de colesterol polo fígado e reducen a súa concentración dentro das células. Contribuír á destrución de graxas, aumentar a vida dos pacientes, reducir o número de posibles consecuencias da aterosclerose e a intensidade dos trastornos vasculares. Poden provocar cambios negativos no tecido muscular e no fígado e, polo tanto, o seu uso require un control sistemático das probas de sangue para os signos de dano hepático. Non padecen enfermidades hepáticas.
Hipercolesterolemia hereditaria
Patoloxía dominante autosómica relacionada con enfermidades do grupo monoxénico, é dicir, determinada por un só xene. Violación que afecta o mal funcionamento de lipoides de baixa densidade. Neste caso, a violación prodúcese a nivel xénico e é herdada, sendo conxénita.
Unha persoa pode recibir un xen tan defectuoso tanto dun pai coma dos dous, se ten un historial da enfermidade en cuestión.
Os factores de risco de colesterol elevado inclúen:
- A historia familiar agravada por esta desviación.
- Diagnóstico de ataques cardíacos de inicio precoz, tanto no propio paciente como nos seus familiares.
- Un gran indicador de lipoproteínas de baixa densidade en polo menos un dos pais. A carga da anamnesis pode consistir na resistencia da situación patóxena á terapia farmacéutica.
O colesterol é un compoñente enzimático natural de moitos procesos bioquímicos e un elemento esencial da membrana celular. A deficiencia de colesterol leva a un mal funcionamento na síntese de varias hormonas. A maioría deles entran no corpo humano con graxa animal, unha cantidade determinada é producida polo fígado.
O colesterol esaxerado pódese dividir nun que contribúe ao desenvolvemento da aterosclerose - lipoproteínas de baixa densidade (LDL) e un que mantén a súa cantidade baixo control, ao contrario, protexendo do inicio e da progresión da enfermidade - lipoproteínas de alta densidade (HDL). Son lipoproteínas de alta densidade que reducen a probabilidade de anormalidades cardiovasculares.
Hipercolesterolemia familiar
O malestar de tipo familiar atribúese a enfermidades hereditarias, que é unha das súas subespecies. Hoxe é responsable do 10% de defectos que afectan as arterias coronarias, que son diagnosticados en mozos que non cumpriron os 55 anos. A fonte de tales trastornos é un xene mutado. Esta patoloxía é bastante común, especialmente en familias que viven en cidades industriais contaminadas. Para 200-300 xenes sans, un está mutado.
A hipercolesterolemia familiar segundo a clasificación de Fredrickson pertence ao tipo 2. A esencia desta enfermidade é que debido a un mal funcionamento na xenética, as lipoproteínas perden a capacidade de unirse ao colesterol e transportala ao órgano desexado. En paralelo a isto, prodúcese un aumento no número de placas de colesterol sintetizadas, o que tamén é unha violación.
E como resultado, as placas comezan a acumularse en lugares onde non deberían estar, o que leva ao desenvolvemento de enfermidades cardiovasculares, trastornos coronarios. Esta é unha das razóns para diagnosticar ataques cardíacos "precoz".
, , , ,
Hipercolesterolemia homozigota familiar
Se durante o diagnóstico se detectan dous xenes alélicos mutados de lipoproteínas de baixa densidade e esta enfermidade é hereditaria, os médicos declaran unha enfermidade hereditaria, denotada polo termo.
Esta mutación provoca unha rápida violación da descomposición lipídica, así como a ausencia completa de receptores. Non é lamentable que isto soe, pero con frecuencia se producen cambios mutacionais dun plan así, unha manifestación clínica por cada cen mil persoas.
A frecuencia da patoloxía atopada divídese tamén no tipo de "destrución":
- En pacientes cunha completa falta de receptores, esta actividade móstrase só nun 2% do traballo normal e o nivel de lipoproteínas de baixa densidade aumenta drasticamente.
- Cando os receptores son defectuosos, a súa actividade está comprendida no 2-25% da norma, a cantidade de lipoproteínas de baixa densidade está lixeiramente por baixo do normal.
,,,,,,,,, A (p. Asp492Asn) mutación: Labical Clinical> 39
Hipercolesterolemia familiar heteroxigosa
Unha das variedades máis comúns da enfermidade en cuestión, cuxa frecuencia é diagnosticada como unha imaxe clínica en cincocentos casos sans.
A esencia da patoloxía é a mutación dun xene, o que orixina a súa lesión defectuosa. Os síntomas desta manifestación da enfermidade son:
- O aumento do colesterol total.
- Aumento de LDL.
- Os triglicéridos están preto do normal.
- Diagnóstico de enfermidades cardíacas precoz.
- Unha historia familiar cargada.
- A presenza de xantómas de tendóns, aínda que a súa ausencia no corpo non é evidencia de saúde. Isto é especialmente certo para o corpo dos nenos. Estas mostras tómanse na zona dos tendóns de Aquiles. Visualmente, esta situación maniféstase en formacións hinchables e tubérculas. Outra área da aparición de engrosamentos e tubérculos é a parte traseira das palmas das extremidades superiores e os tendóns de flexión das falangas.
O diagnóstico aumenta significativamente a probabilidade de que un paciente teña enfermidades cardiovasculares (por exemplo, enfermidades coronarias) incluso a unha idade nova.
É desexable recoñecer tal cadro clínico incluso na infancia, isto permitirá controlar direccionalmente o indicador, evitando cambios patolóxicos no corpo.
Hipercolesterolemia pura
É causada por un aumento do compoñente cuantitativo do colesterol no sangue. Tal diagnóstico faise ao paciente se este criterio vén determinado por unha cifra superior a 5,18 mmol / l. Esta xa é unha patoloxía, que é o síntoma dominante do desenvolvemento da aterosclerose.
As estatísticas médicas din que preto de 120 millóns de persoas na Terra teñen niveis séricos de colesterol de aproximadamente 5,18 mmol / L ou superior, e para 60 millóns este indicador xa está determinado pola cifra de 6,22 mmol / L ou máis.
Dieta para hipercolesterolemia
As directrices xerais para a dieta para hipercolesterolemia pódense establecer nunhas regras simples:
- Reduce as calorías consumidas, especialmente cun estilo de vida sedentario,
- Non comer excesivamente pola noite, controlar o peso corporal,
- Reducir a cantidade de graxa animal consumida substituíndoa por aceites vexetais,
- Inclúe na dieta alimentos que conteñan vitaminas e minerais,
- Non renuncies a comer carnes magras,
- Limita a inxestión de sal,
- Ao elixir unha mesa dietética, lembre as adiccións aos alimentos e non eleva a prevención ao rango de castigo.
A táboa mostra unha lista aproximada de produtos recomendados e contraindicados pola dieta para a hipercolesterolemia.

Con hipercolesterolemia, todos os pratos son ao vapor, fervidos ou cocidos.
Menú de mostra dun día
A dieta para a hipercolesterolemia é diversa e sinxela. O menú non debe causar dificultades particulares. O paciente non pode prescindir de carne, déixeo comer con pracer. O principal é que non se debe graxa e fritir.
Unha comida dun día para el pode conter, por exemplo:
- Almorzo: fariña de avea con pasas, té verde,

- Xantar: pomelo,
- Xantar: sopa de verduras, arroz fervido cun anaco de tenreira cocida en graxa, zume de mazá,
- Bocado: unha decocción de cadros de rosa, froitas frescas,
- Cea: cazola de queixo cottage, té de herbas,
- Pola noite podes tomar un vaso de kefir. A cantidade total de pan ao día non debe superar os 120 g.
Prevención de hipercolesterolemia
Para manter un nivel aceptable de colesterol no sangue, hai que tomar algunhas medidas preventivas.
Segundo as regras para a prevención primaria da hipercolesterolemia (antes de que se produza), o paciente necesita:
- Trae o peso corporal á normalidade

- Siga a dieta recomendada
- Desistir de malos hábitos,
- Fai exercicio regularmente
- Limita os estímulos psicoemocionais,
- Normalizar o azucre no sangue
- Estabiliza a presión arterial,
- Tratar puntualmente enfermidades que poidan causar hipercolesterolemia.
A prevención secundaria (con hipercolesterolemia existente) está deseñada para evitar a aparición de patoloxías vasculares e o desenvolvemento de posibles complicacións. Basicamente, reside na patoloxía conservadora da hipercolesterolemia.
A exclusión de factores de risco modificables e unha terapia oportuna de alta calidade poden aumentar a vida útil do paciente e ter un efecto beneficioso na súa calidade.