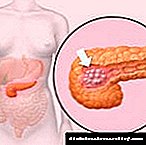
Condutos excretores do páncreas
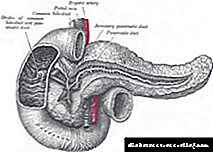
O principal conduto do páncreas (sinónimos: conduto pancreático, conduto pancreático, conducto wirsung, Conduto Wirsung, lat. ductus pancreaticus) é un conduto polo que o zume do páncreas entra no duodeno.
Na maioría das persoas, comeza na cola do páncreas, percorre toda a súa lonxitude e remata despois da fusión co conducto biliar común na papila grande do duodeno (Vater papilla).
Esfingeres
A forma do conduto pode ser arqueada, xeonllada e con forma de S, e segue basicamente a forma do páncreas. Na maioría dos casos, a curva principal do conduto principal sitúase na rexión da cabeza do páncreas e a parte do conduto situada no corpo da glándula é máis ou menos sinxela.
Ao pasar pola glándula, o conduto adopta conductos máis pequenos, aumentando gradualmente de diámetro. Todos os elementos do sistema de conductos son moi variables. Pódense distinguir dous tipos da súa estrutura: principal e solta. Co tipo de tronco, o número de conductos máis pequenos que flúen cara ao conducto principal é de 18 a 34, e a distancia entre eles varía de 0,5 a 1,5 cm. Co tipo frouxo, o número de conductos superficiales que flúen chega a 60 e as lagoas entre eles redúcense a 0. 8-2 mm.
O diámetro do conduto: na área da cola do páncreas - 1,0-1,7 mm, na área do corpo - 2,4-2,6 mm, na zona da cabeza - 2,6-3,3 mm.
Sfinidores editar |Clasificación
Os conductos excretores constan de dous grandes (principal pancreático e adicional) e moitos pequenos, orixinados nos lóbulos do páncreas. A membrana mucosa dos condutos contén células que producen a hormona colecistokinina, que está implicada na xestión da dixestión (controla a sensación de saciedade e apetito).
O seu segundo nome é o conduto de Wirsung. Comeza na cola do páncreas, atravesa todo o corpo, logo, conectándose co conducto biliar común, achégase ao gran pezón dudenal, a través do cal se fai a saída ao duodeno. O conduto principal ten unha lonxitude de ata 25 cm. O seu diámetro na parte caudal do páncreas é de ata 1,5 mm, no corpo da glándula - aproximadamente 2,5 mm, e na cabeza - ata 3,3 mm.
Estrutura e función
Ao longo de toda a súa extensión flúen pequenos condutos excretores, cuxo número varía segundo as características individuais (de 20 a 60). A estrutura anatómica do canal pancreático caracterízase por unha gran variabilidade. Aproximadamente o 60% das persoas teñen unha saída combinada da bile e do conduto pancreático principal a través do pezón duodenal grande (Vater) cara ao duodeno.
Non todos teñen un conduto pancreático adicional, e se existe, as características anatómicas individuais tamén teñen opcións. Os datos da investigación aínda non dan unha porcentaxe clara de todas as formas de estrutura, segundo estimacións aproximadas, aproximadamente un terzo da humanidade ten unha conclusión separada do conduto adicional a través do pequeno pezón predenal. A función de controlar e axustar a secreción no tracto gastrointestinal realízase na saída dos condutos.
Por onde flúen os condutos do páncreas
O conduto principal fúndese co conducto biliar común a través dun esfínter separado do canal pancreático. Despois da fusión, forman unha ampula do pezón dun Vater, no interior do cal hai un músculo circular liso - o esfínter de Oddi. Este órgano desempeña o papel dunha válvula que controla o fluxo de secreción da bile e do páncreas no tracto dixestivo, evitando a recapitulación. Ata que comezou o proceso de dixestión, o esfínter de Oddi comprímese. Cando o alimento entra no duodeno, o esfínter ábrese, proporcionando unha saída á bilis e encimas.
Malformacións
Ademais das características individuais, anomalías e malformacións obsérvanse na estrutura do conduto. En aproximadamente cada décimo individuo, a sección final do conduto principal atrofíase e toda a secreción do páncreas entra no duodeno a través do conduto extra. Incluso con menos frecuencia (arredor dun 4%), obsérvanse saídas separadas da bile e dos conductos pancreáticos.
Unha rara anomalía é un páncreas adicional (aberrante). Esta é unha acumulación local separada de tecido pancreático, que pode ter a súa propia canle de saída.
Causas das anomalías
Algunhas anormalidades dos condutos pancreáticos teñen causas xenéticas. Outras malformacións desenvólvense baixo a influencia de malos hábitos da nai ou infeccións intrauterinas.

O uso a longo prazo de certos medicamentos pode afectar ao feto e levar ao desenvolvemento de anomalías.
Un aumento do diámetro do conduto principal pode indicar pancreatite crónica, pode sospeitarse a presenza de pedras, menos veces, un tumor na cabeza do páncreas ou ampula do pezón do Vater. Tamén a expansión do conduto Wirsung pode ser provocada por adhesións ou lesións postoperatorias.
A estrutura incorrecta dos condutos pode non ter manifestacións clínicas, ás veces os síntomas son sutís. Para recoñecer os síntomas, é importante ter unha clara comprensión da relación entre as patoloxías do conducto (páncreas e bile común) co funcionamento do páncreas e da vesícula biliar.
Un cambio no diámetro dos conductos do páncreas ou o seu espasmo maniféstase por perturbacións no sistema dixestivo: trátase de dor abdominal (cólicas), diarrea, estreñimiento.
Os síntomas son máis pronunciados en caso de pancreatite aguda. Hai intensas dores na proxección do páncreas (ou cintas), náuseas, vómitos, tras o que hai un breve alivio. A dor adoita dar as costas, unha persoa busca tomar a posición do embrión, dando unha pequena mellora.
Diagnósticos
Os métodos de diagnóstico existentes poden detectar unha patoloxía mínima dos condutos. O ultrasonido máis empregado. Neste estudo obsérvase ben o conduto principal, é posible avaliar o seu tamaño, detectar estreitamento ou expansión.
Ás veces non se visualiza unha rexión dos conductos ou o procedemento é difícil (por exemplo, con exceso de peso corporal), nestes casos úsase un exame endoscópico de ultrasonido, que é unha combinación de ecografía e endoscopia e permite levar o sensor directamente ao obxecto de estudo.
A técnica máis informativa é a pancreatocolangiografía retrógrada endoscópica (ERCP).
Durante o procedemento, o médico, baixo o control do endoscopio, enche as canles cunha substancia radiopaque, despois da que observa os condutos usando unha máquina de raios X. A desvantaxe deste método é a súa invasividade.
As probas de laboratorio tamén son importantes: unha proba de sangue bioquímica, a determinación da concentración de encimas dixestivas do páncreas (a desviación da norma no sentido de diminución indica un problema).
O obxectivo da terapia conservadora é aliviar a inflamación e a dor. O terapeuta prescribe un tratamento que coincide coa eliminación da pancreatite. Inclúe:
- negativa de alimentos durante 1-2 días,
- antiespasmódicos
- medicamentos que conteñen enzimas dixestivas.
Ás veces con estenosis do conduto Wirsung é necesaria unha intervención cirúrxica.
No complexo tratamento das enfermidades do conduto pancreático, un lugar importante está ocupado polos alimentos de saúde, aos que hai que seguir durante moito tempo.






A dieta está dirixida a reducir a secreción da glándula. Isto conséguese axustando a composición, o volume único e a programación da comida. O compoñente proteico debe prevalecer na dieta, é necesario abandonar a fibra salgada, picante, graxa, frita e vexetal. É preferible o vapor.
Están prohibidos os pratos fríos e moi quentes, pero as comidas deben tomarse ao mesmo tempo. A cantidade diaria de alimentos debe dividirse en 5-6 recepcións, está prohibido comer en exceso. É mellor usar o pan de onte. En moitos hospitais e sanatorios, a dieta necesaria chámase dieta número 5.
Como limpar os conductos pancreáticos
A limpeza de condutos é unha medida dubidosa que non conta coa aprobación da medicina oficial. En presenza de pedras, a estimulación da secreción pode levar á obstrución do conduto. Pero en caso de estancamento, os canais excretores poden obstruirse gradualmente con coágulos de zume pancreático, o que conduce á formación de pedras.
Algunhas receitas populares destinadas a evitar o estancamento do segredo teñen razóns fisiolóxicas razoables, pero o seu uso require a exclusión fiable das pedras nos conductos pancreáticos e biliares. Antes de comezar o procedemento, debes limitar a nutrición durante unha semana: excluír o alcol, o frito, o salgado, o gordo, o picante, beber tanta auga como sexa posible. Exemplos de receitas:
- 6-8 follas de loureiro verter 1 cunca de auga fervendo, deixar nun termo durante a noite. Consuma 50 g de infusión antes de cada comida durante unha semana,
- á noite, verter 1 cunca de chourizos en 0,5 litros de kefir con pouca graxa, comer a metade da masa resultante para o almorzo, a segunda metade antes de durmir.

Entre outros remedios a base de plantas que axudan a limpar os canais do páncreas están as raíces de perejil e xicoria, a folla de espinheiro.
Complicacións
As enfermidades dos condutos pancreáticos prodúcense en forma de pancreatite crónica con períodos de exacerbación e remisión. En ausencia de tratamento ou en formas graves, son posibles complicacións:
- quiste
- fístula
- cambios cicatriciais
- formación de pedra
- aumento da presión nos condutos
- penetración da infección
- tumor (carcinoma pancreático).
No caso da cirurxía, hai risco de complicacións postoperatorias.
Prevención de enfermidades do canal
A prevención primaria está dirixida a eliminar os efectos negativos dos malos hábitos, o exceso de traballo psicoemocional, a falta de sono e as lesións no estómago. Manter un estilo de vida activo, crear un ambiente psicolóxico favorable, unha alimentación saudable: estas recomendacións axudan a evitar enfermidades do páncreas e condutos.
É necesaria a prevención secundaria se a enfermidade xa está diagnosticada. Para evitar as exacerbacións, é importante que o páncreas funcione sen sobrecarga, os conductos eliminan regularmente o segredo a través dos esfínters, que se abren e pechan a tempo. O cumprimento das receitas e da dieta do médico axudará a normalizar todos os procesos e evitar recaídas.
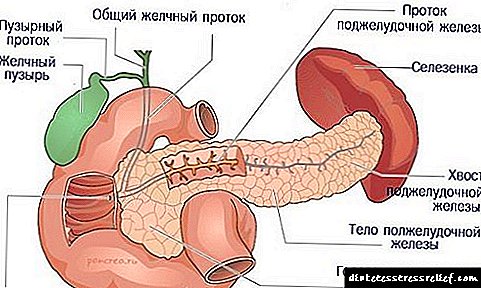
Información xeral sobre o sistema de conductos
O concepto das canles excretorias do páncreas comeza no acini. As canles de tamaño pequeno combínanse con canles grandes que saen dos lóbulos e inclúense na canle principal de saída. O secuestro principal percorre todo o páncreas, toma o resultado na zona da cola e remata na cabeza. Así, realízase a adhesión da canle adicional - Santorini. A continuación, a canle de saída principal combínase co conducto biliar.
O conduto principal do páncreas e santorinia combínanse xunto con anastomoses. No sistema de drenaxe da canle principal, a estrutura é solta ou principal.
- A estrutura principal da glándula do páncreas - está equipada con 30-34 canles menores, que flúen cara aos wirsungs, situadas no intervalo de 5 mm.
- Estrutura solta: ten 55-60 canles, o intervalo entre os que é de 1-2 mm.
Os condutos do páncreas e da vexiga eliminan as encimas do zume ao paso do duodeno.
Hai 4 tipos de localización anatómica dos últimos departamentos da vía biliar e dixestiva.
- Unha especie nótase nun 55%: a gadilula biliar principal e común combínase, formando unha única ampola, que sae a través das veseras cocleas debido ao esfínter de Oddi.
- O 33% é do segundo tipo: obsérvase unha combinación de 2 canles preto de Oddi, pero a ampolla non está formada.
- 3 especies leva un 4% - o conduto biliar e o conduto pancreático penetran no paso intestinal polas papillas Vater.
- En 4 especies, 8% - obsérvase unha conexión de 2 canles cun intervalo significativo desde o pezón.
Que é un conduto de Wirsung?
Moitos pacientes están interesados en onde flúe o conduto pancreático. Trátase do principal conduto do órgano que desemboca no sistema intestinal.
O conduto Wirsung, chamado conduto principal, proporciona un segredo ao duodeno e considérase o principal do páncreas. O conduto, no que flúen moitas pequenas canles, forma a estrutura das ramas. Na fase final sitúase o esfínter, que regula a chegada de fluído biolóxico. A magnitude das dobras para todas as persoas é diferente.
O conduto principal do páncreas está representado polos seguintes tamaños:
- unha póla longa é de 20 a 22 cm,
- na rexión da cola, a canle é de 1 mm de diámetro,
- preto do intestino, xa na zona da cabeza, o valor varía de 3-3,5 mm.
Moitas veces a estrutura do conducto dixestivo está representada pola forma do arco, un caso raro é o xeonllo e o tipo en forma de S.
A canle principal remata cun músculo liso que se abre ao intestino. O traballo do esfínter de Oddi é controlar e regular a secreción dixestiva que flúe nos intestinos.
Existen estas opcións para a estrutura dos órganos internos, cando baixo a influencia de certas razóns, o conduto principal divídese en 2 ramas, que funcionan separadamente unhas das outras, debido ás cales se forman 2 ramas. Tal estrutura é conxénita, extremadamente rara, leva a estreitar severas ou obstruír absolutamente as dobras.
O diagnóstico da enfermidade realízase mediante TC ou un exame pancreatocolangiográfico retrógrado endoscópico.
Patoloxía do conduto
O desenvolvemento dun fenómeno inflamatorio no páncreas, a apertura de ramas auxiliares, o estiramento e a constricción do tracto dixestivo principal e outras anomalías das canles excretorias provocan unha distorsión do páncreas e a dixestión.
Como vostede sabe, os canais do páncreas son tubos poderosos. A retirada, na que o zume desemboca no duodeno, considérase a principal. Moitas ramas pequenas que flúen na canle forman todo o sistema. Pódense producir cambios nos condutos por varias razóns (estreitamento, expansión, obstrución), polo que se desenvolven patoloxías graves dos condutos do páncreas.
Entón, o desenvolvemento da fibrose quística no parénquima do páncreas fórmase debido ao estancamento e ao cambio de fluídos. Cando os condutos se estreitan, as áreas que preceden a esteanosis fanse máis amplas, o que leva a un estancamento neles.
O bloqueo da canle principal do páncreas é o principal factor na formación de pancreatite. Se se observa obstrución de pequenas ramas, expándense máis aló do sitio da esteanosis, aumenta a presión.
Tamén un representante perigoso e un prexudicial é o microbi do helicobacter, en caso de infección con el. A aparición dunha úlcera péptica prodúcese cando o efecto destrutivo sobre a mucosa gástrica de causas perigosas comeza a prevalecer sobre a influencia da inmunidade. Un factor no desenvolvemento dunha úlcera estomacal é:
- Infección por Helicobacter pylori,
- o uso de fármacos non esteroides
- sarcoma
- tumores
- diabete
- sífilis e outros.
Cando as úlceras se forman no estómago, a dor ocorre despois de comer, no duodeno os síntomas da dor chámanse fame cando se desenvolven nun estómago baleiro e despois de comer non pasan. Con inflamación da vesícula biliar, azia, colite, flatulencia, eructos.
Se aparecen signos que indican un mal funcionamento na función do páncreas, debes consultar inmediatamente a un médico.
Información xeral do conduto
As enzimas e o zume do páncreas proceden do páncreas ao duodeno a través dos conductos do páncreas. Hai dous tipos de condutos: o principal e o secundario.
O principal conduto excretor tamén se chama Wirsung. Naturalmente, no transcurso deste conduto, moitos tubulos diminúen nel, cada un dos cales ten un certo segredo.
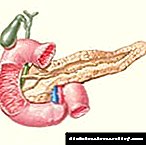 A súa situación e número poden variar significativamente de persoa a persoa. O conduto Wirsung pode ter unha forma diferente: arqueada, en forma de xeonllo, na forma da letra inglesa S, pero a maioría das veces repite a forma da propia glándula. A medida que se achega ao duodeno, o diámetro do conduto diminúe gradualmente.
A súa situación e número poden variar significativamente de persoa a persoa. O conduto Wirsung pode ter unha forma diferente: arqueada, en forma de xeonllo, na forma da letra inglesa S, pero a maioría das veces repite a forma da propia glándula. A medida que se achega ao duodeno, o diámetro do conduto diminúe gradualmente.
Hai dous tipos de estrutura do sistema ductal do páncreas: o tronco e a solta. O tipo principal caracterízase por non un gran número de pequenos conductos que flúen cara á rede principal. A cantidade aproximada é de 18-34, mentres que a distancia entre os lugares da súa confluencia non supera o centímetro e medio. Cunha estrutura solta, flúen ata 60 pequenos conductos, cuxas lagoas non superan os dous milímetros.
Os conductos excretores do páncreas poden abrirse de forma diferente no duodeno. Ao redor do 60% das persoas teñen unha fusión dos condutos principais e adicionais uns tres milímetros antes de entrar nos intestinos. Ás veces ocorre atrofia da rama terminal do conducto Wirsung e todo o zume pancreático entra no lugar designado a través do conduto adicional.
Esta disposición só se atopa nun 10% dos casos. Nun 20%, o conduto principal non conecta coa bile común e ábrese no duodeno 2-4 cm por encima do lugar previsto.
E noutros casos, é posible fusionar os condutos principais e adicionais a moita distancia da confluencia. Normalmente, o diámetro do conduto non supera os 2 mm.
Todos os condutos ábrense, como se mencionou anteriormente, ao duodeno. A este lugar chámaselle a gran papilla do páncreas, ou papilla Vater. A regulación do zume do páncreas e da inxestión de enzimas está regulada polo músculo circular da papila. O seu outro nome é o esfínter de Oddi. A súa redución impide o paso do contido do túbulo ao lumen intestinal.
Tamén pode estar presente unha pequena papilla do duodeno, na boca da que, nalgúns casos, se abre un conduto adicional, ou Santorinius. Está rodeado do esfínter Helly.
Anormalidades ductais
Existen varias opcións para a localización e conexión dos condutos, pero tamén hai violacións na estrutura e localización de condutos pancreáticos.
Tales violacións denomínanse anomalías. As anomalías son conxénitas e son adquiridas. As principais razóns para o seu desenvolvemento considéranse unha predisposición xenética, os efectos de infeccións bacterianas e virais, así como danos traumáticos no páncreas.
 As malformacións conxénitas inclúen a estenosis dos condutos excretores. Desenvólvese como resultado da ramificación do conduto Wirsung en dúas saídas principais.
As malformacións conxénitas inclúen a estenosis dos condutos excretores. Desenvólvese como resultado da ramificación do conduto Wirsung en dúas saídas principais.
Debido á estenosis, a deposición de secreción pancreática no duodeno pode prexudicarse, e isto pode provocar unha dixestión e absorción de alimentos deteriorados, deficiencia de certos nutrientes no corpo e dor.
Ademais da estenosis conxénita, a fibrose quística está illada. Con esta anomalía, prodúcense cambios cuantitativos e cualitativos no zume do páncreas. Isto pode levar a unha violación da estrutura interna do páncreas e varias enfermidades.
As malformacións adquiridas inclúen a expansión e a obstrución dos condutos. Normalmente, o diámetro do túbulo non supera os 2 mm. A expansión leva varios motivos que inclúen:
- Neoplasias benignas e malignas na cabeza do páncreas,
- a presenza de cálculos (pedras) nos conductos,
- solapamento do lumen,
- proceso inflamatorio crónico na glándula (ou pancreatite),
- complicacións derivadas da operación de Whipple,
- eliminación parcial do páncreas.
Ademais, no 5% dos casos, detéctase unha canle aberrante adicional, que comeza na cabeza da glándula e ábrese na rexión do esfínter Helly.
Co seu bloqueo prodúcese unha recaída de pancreatite aguda.
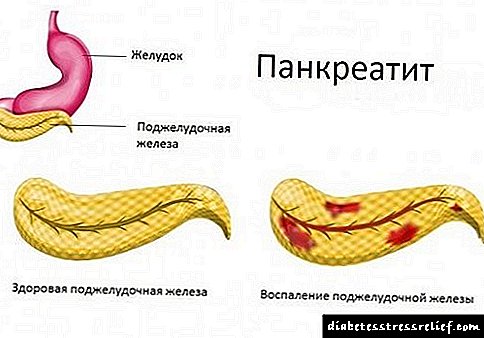
Pankreatite: causas e síntomas
Dado que a pancreatite é unha das causas, ademais dunha consecuencia frecuente de anomalías do conduto, debes falar sobre ela con máis detalle.
A pancreatite é unha enfermidade inflamatoria que afecta ao páncreas.
A enfermidade divídese en aguda e crónica. A pancreatite aguda ocorre de súpeto, é moi difícil e moitas veces necesita tratamento cirúrxico. Avanza crónica máis borrada clínicamente, manifestada por trastornos dixestivos constantes.
As causas da pancreatite inclúen as seguintes:
- Bebida frecuente e pesada.
- Danos traumáticos no páncreas.
- Fumar durante moito tempo.
- O uso a longo prazo de medicamentos que afectan negativamente o corpo.
- A presenza na dieta de alimentos graxos, fritos e afumados.
- Predisposición hereditaria.
- Enfermidade do cálculo biliar.
- Trastornos hormonais graves.
- Morre de fame.
- Cirrosis do fígado.
- Infeccións virales e bacterianas intestinais.
- Fibrosis quística.
- Paperas (inflamación das glándulas salivares)
- Reaccións alérxicas aos alimentos.
O curso crónico da pancreatite é máis favorable e presenta síntomas menos pronunciados que o agudo. Nalgúns casos, pode ser asintomático, pero a maioría das veces hai síntomas característicos na cara. Para un proceso crónico, as manifestacións típicas son:
- unha persoa caracterízase por sentirse noxo á vista da graxa,
- durante o esforzo físico, unha dor desagradable ocorre baixo a costela esquerda,
- hai trastornos dixestivos frecuentes en forma de diarrea e estetorrea por falta de enzimas,
- os pacientes perden o apetito,
- os pacientes perden peso rapidamente e non poden aumentar de peso,
- excesiva flatulencia
- burping
- queimaduras sen causa aparente.
Na fase de agravamento do proceso inflamatorio, debe prestarse atención inmediatamente á aparición dos seguintes síntomas:
- Dor de natureza aguda e cosida, que ocorre máis frecuentemente no epigastrio, pero que asume un carácter de cinguido. A dor pode irradiar á man esquerda. A dor pode ser paroxística. Son especialmente pronunciados tras unha violación dunha dieta previamente prescrita.
- Náuseas graves. Ás veces o vómito ocorre na pancreatite aguda.
- Vómitos en forma de fonte, case non aportan alivio.
- O abdome tórnase "plancha" debido á tensión muscular na parede abdominal,
- Aumento da suor.
- Pallor, debilidade severa.
- Elevar a temperatura a números febrís (38-39 graos).
- Durante os intestinos, o paciente observará feces líquidas non formadas con presenza de inclusións de graxa, o que indicará a falta de lipase.
- O latido do corazón será frecuente e forte.
A pancreatite pode empeorar, principalmente debido a unha violación da dieta.
Condutos no páncreas
Os conductos biliares son un sistema enteiro de canais que elimina toda a bile no duodeno da vesícula biliar e do fígado. Así, desde o fígado, os conductos ábrense ao duodeno.
Comezan os condutos dixestivos no esófago. A inervación dos conductos biliares prodúcese coa axuda das ramas do plexo nervioso, que se localizan directamente no fígado.
O movemento da bile máis ao longo do tracto biliar realízase mediante a presión que exerce o fígado. O ton das paredes da vesícula e os esfínteres tamén están implicados na promoción da bilis. Os condutos que deixan o fígado son así un dos elementos auxiliares do sistema dixestivo.
O páncreas é un órgano relacionado co sistema dixestivo humano. Os condutos do páncreas na maioría das persoas teñen a mesma estrutura. Pero moita xente non sabe de onde parten e de onde van máis alá. Todo o sistema ten dous condutos excretores que, á súa vez, desembocan no duodeno.
Ademais dos dous principais conductos, tamén hai pequenos sistemas de saída.
A canle principal ábrese na cola mesma do páncreas e vai máis ao duodeno. Ao longo de toda a lonxitude desta canle ábrense outras correntes de saída de diámetro menor e de lonxitude.
O número de fluxos excretores en cada persoa será individual. Na cabeza do páncreas, o incremento tamén flúe no conduto principal.
Na área da cabeceira de Wirsung, a canle fúndese co Santorinio e o conduto biliar común. Entón, a través do lumen, ábrense ao intestino cun pezón grande (duodenal) de Vater.
A fusión das canles excretorias do fígado e do páncreas pasa polo conducto biliar común. Fórmase despois da fusión da canle da vesícula biliar co conducto hepático común no fígado.
No 40% das persoas, o conduto extra ábrese ao intestino por separado cun pequeno pezón duodenal.
Na anatomía da conexión dos conductos excretores do páncreas e do fígado distínguense 4 estruturas. O primeiro caso é típico para o 55%, cando se forma unha ampula común no lugar da confluencia dos condutos.
Con esta estrutura, o esfínter controla as dúas saídas. No segundo caso, as canles excretorias únense sen formar ampollas e logo ábrense ao intestino.
Este arranxo atópase nun 34% das persoas. O 3º tipo de arranxo de saídas (4%) considérase raro, cando os principais condutos do fígado e do páncreas flúen por separado.
O cuarto caso é característico do 8,4%, no que os dous condutos excretores están conectados a unha gran distancia do pezón duodenal.
A estrutura das canles de saída do corpo
O sistema de saída de secreción consta de dous grandes condutos. O principal é o Canal de Virsunga, o adicional é o Canal de Santorini.
O conduto principal ten a súa orixe na cola da glándula e esténdese por todo o órgano. A canle ten a forma dun arco ou a letra S, a maioría das veces repite a forma dunha glándula.
Desde a cabeza ata a cola, o estreitamento do conduto pancreático é claramente visible. Ao longo da súa lonxitude, fusiona con condutos máis pequenos.
A súa estrutura e cantidade son individuais para cada persoa. Algúns teñen unha estrutura principal, entón o número de túbulos chega aos 30, outros - soltos, nos que se poden contar ata 60 conductos pequenos.
No primeiro caso, a distancia entre os conductos pouco profundos varía de 0,6 a 1,6 cm, e no segundo é moito menor - de 0,08 a 0,2 cm.
A principal canle excretora do páncreas pasa por todo o órgano ata a cabeza, onde desemboca no duodeno a través do lumen. Fórmase unha válvula na área de confluencia, que se denomina esfínter de Oddi.
Controla a eliminación de encimas da glándula. 0,3 cm antes do esfínter, a canle de Santorini desemboca no conduto excretor principal.
En casos illados, ten unha saída independente da glándula, o que non se considera patoloxía. Tal estrutura non afecta negativamente o estado xeral da saúde humana.
Anatomía do conduto
Os condutos páncreas e a vesícula biliar eliminan encimas na secreción do páncreas no lumen do duodeno. Hai 4 tipos de localización anatómica das seccións finais dos conductos pancreáticos e biliares:
Tipo 1: marcado no 55% dos casos: o Wirsungs e o conduto biliar común (conduto biliar común) combínanse nunha ampola que sae polo pezón do Vater grazas ao esfínter de Oddi.
Tipo 2 - (33%): ambas as canles excretorias están conectadas en proximidade co esfínter Oddi sen a formación dunha ampula común.
Tipo 3 - (4%): cada conduto entra no lumen intestinal por separado, independentemente do outro, a través dos pezones grandes e pequenos de Vater.
Tipo 4 - (8%): ambas canles combínanse a unha distancia considerable do pezón grande Vater.
Causas e síntomas
A norma do conduto establécese: debería ter paredes lisas e o lumen debería estar limpo, sen pedras. Coa patoloxía do conduto, a superficie das paredes internas faise desigual; no futuro, isto empeorará o seu estado. Para identificar tales cambios no ultrasonido, non só necesitas visualizar a cabeza do páncreas, senón todo o tracto biliar.
As razóns para a expansión dos conductos inclúen:
- formación maligna da cabeza ou ampulla do páncreas do Vater papilla do duodeno; isto vén acompañado de ictericia obstructiva,
- pedras que bloquean a patencia do conduto pancreático común, que a miúdo se combinan con cálculos biliares e dilatación (expansión) do conduto biliar común,
- proceso inflamatorio crónico no páncreas,
- estriccións desenvolvidas despois das operacións (pancreatectomía parcial, resección de Whipple).
Co desenvolvemento dun tumor ou a formación de cálculos, os síntomas están ausentes ata que a formación aumente ata 4 cm. Isto aumenta o risco de enfermidade e a dificultade de diagnóstico: só cando se alcanzan volumes impresionantes, o tumor ou a pedra comeza a perturbar o funcionamento do órgano. Por regra xeral, o cancro de páncreas detéctase nas etapas 3 ou 4, cando a neoplasma xa está crecendo activamente en órganos e vasos vitais, o que fai imposible eliminarlo. As posibilidades de supervivencia en tales casos son extremadamente baixas.
Dado que o conducto biliar común está implicado no proceso, conectándose na maioría dos casos na área da cabeza do páncreas co conducto Wingsung, a ictericia é un dos primeiros signos. Segundo o mecanismo de desenvolvemento, é obstructivo e mecánico. A colecistite desenvólvese. No futuro fórmanse pedras que poden obstruír a vesícula biliar e os seus condutos. O proceso patolóxico intensifícase, unha burbulla obstruída con pedras se inflama e transfórmase en enfermidade de cálculos biliares (colelitiasis).
Ademais da ictericia, aparecen outros síntomas:
- dor de diversa intensidade no hipocondrio esquerdo con irradiación na parte inferior das costas,
- perda de apetito e perda de peso rápida,
- náuseas, vómitos, molestias no estómago ao comer - porque o estómago, o fígado, o intestino delgado e o gran (colon) e outros órganos dixestivos bordean o páncreas e están implicados no proceso patolóxico,
- sede, debilidade xeral, un forte descenso da discapacidade.
Segundo as estatísticas médicas, as pedras dos condutos raramente se desenvolven, pero están incluídas na lista de patoloxía pancreática. Poden producirse por conta propia ou ser o resultado da pancreatite. Se a pedra se formou na canle de Wirsung, a obstrución ocorre no lugar da súa localización e a presión intraductal aumenta. As enzimas non se desvían ao duodeno, baixo presión entran retrogradamente no tecido da glándula e comeza o proceso de autólise: a autoxestión comeza. O parénquima da glándula destrúese - desenvólvese necrose pancreática, prodúcese a morte en masa das células do páncreas. Isto corresponde a unha pancreatite grave con alta mortalidade. A terapia conservadora é ineficaz. O tratamento realízase cirurxicamente.
Causas das anomalías
Non se coñecen as causas do desenvolvemento anormal dos condutos na maioría dos casos. Na maioría das veces chámanse:
- cambios xenéticos
- factores adversos aos que está exposta unha muller embarazada: fumar, alcohol, drogas, así como o efecto da radiación, a alta temperatura,
- infeccións nunha muller durante o embarazo: rubéola, herpes, listeriose (afecta a tecidos inmunes e fígado) e outras,
- situacións estresantes constantes
- uso de drogas prohibidas para mulleres embarazadas.
Debido ao diagnóstico intempestivo e a falta dun tratamento adecuado, os cambios nos conductos pancreáticos poden levar gradualmente a interrupción dos procesos dixestivos e consecuencias irreversibles nos tecidos do órgano. Para evitalo, debes ter coidado coa túa saúde, renunciar a malos hábitos, comer ben, evitar o estrés e, se non te sentes, acuda a especialistas sen auto-medicamentos.