Os anticorpos de insulina
Anticorpos á insulina (AT á insulina) - Son autoanticorpos que o corpo produce contra a súa propia insulina. Representan o marcador máis específico que indica con precisión a diabetes tipo 1. Estes anticorpos están determinados para a detección de diabetes mellitus tipo 1 e para o seu diagnóstico diferencial con diabetes mellitus tipo 2.
A diabetes mellitus tipo 1 (dependente da insulina) desenvólvese con danos autoinmunes ás células beta pancreáticas. Ten lugar a destrución destas células polos seus propios anticorpos. A deficiencia absoluta de insulina desenvólvese no corpo, xa que non é producida por células beta destruídas. O diagnóstico diferencial da diabetes tipo 1 e tipo 2 é importante para escoller as tácticas de tratamento e determinar o prognóstico para un determinado paciente. A diabetes tipo 2 non se caracteriza pola presenza de anticorpos contra a insulina, aínda que se describiron na literatura varios casos de diabetes mellitus tipo 2, nos que se detectaron anticorpos contra a insulina en pacientes.
A AT á insulina atópase con máis frecuencia en nenos con diabetes tipo 1, pero en adultos con este tipo de diabetes pódense detectar con pouca frecuencia. Os niveis máis altos de anticorpos contra a insulina determínanse en nenos menores de 3 anos. Polo tanto, a análise do AT para a insulina confirma mellor o diagnóstico de diabetes tipo 1 en nenos con azucre elevado no sangue (hiperglicemia). Non obstante, a falta de hiperglicemia e en presenza de anticorpos contra a insulina, o diagnóstico de diabetes tipo 1 non está confirmado. Durante o transcurso da enfermidade, o nivel de anticorpos contra a insulina diminúe gradualmente, ata a súa completa desaparición en adultos. Isto distingue estes anticorpos doutro tipo de anticorpos detectados na diabetes, cuxo nivel permanece constante ou incluso aumenta co paso do tempo.
A herdanza é de importancia primordial para o desenvolvemento da diabetes tipo 1. Na maioría dos pacientes, detéctanse xenes de certos alelos, HLA-DR3 e HLA-DR4. A presenza de diabetes tipo 1 en parentes próximos aumenta o risco de enfermidade nun neno en 15 veces. A formación de autoanticorpos á insulina comeza moito antes de que aparezan os primeiros signos clínicos da diabetes. Xa que, para que os seus síntomas se manifesten, hai que destruír preto do 90% das células beta pancreáticas. Así, unha análise de anticorpos antiinsulina avalía o risco de desenvolver unha futura diabetes en persoas con predisposición hereditaria.
Se un neno con predisposición hereditaria mostra anticorpos contra a insulina, o risco de desenvolver diabete tipo 1 nos próximos 10 anos aumenta un 20%. Se se detectan 2 ou máis anticorpos específicos para a diabetes tipo 1, o risco de enfermidade aumenta ata o 90%.
Se o paciente recibe preparados de insulina (insulina recombinante, exóxena) como tratamento da diabetes, co paso do tempo o corpo comeza a producir anticorpos contra ela. A análise de anticorpos contra a insulina neste caso será positiva, con todo, a análise non permite distinguir se estes anticorpos se producen sobre insulina pancreática (endóxena) ou se introducen como un medicamento (exóxeno). Polo tanto, se o paciente foi diagnosticado erróneamente con diabetes tipo 2 e recibiu insulina, é imposible confirmar a súa diabetes tipo 1 coa axuda dunha proba de AT para a insulina.
Preparación do estudo
O sangue é dado para a investigación sobre un estómago baleiro pola mañá, incluso té ou café están excluídos. É aceptable beber auga simple.
O intervalo de tempo desde a última comida ata a proba é de polo menos oito horas.
Un día antes do estudo, non tome bebidas alcohólicas, alimentos graxos, limite a actividade física.
Interpretación de resultados
Norma: 0 - 10 unidades / ml.
Aumentar:
1. Diabetes tipo 1.
2. Persoas con predisposición hereditaria a desenvolver diabete tipo 1.
3. A formación de anticorpos propios no tratamento de preparados de insulina.
4. Síndrome de insulina autoinmune - enfermidade de Hirat.
Elixe os síntomas que che molestan, responde ás preguntas. Descubra o grave que é o teu problema e se ve un médico.
Antes de usar a información proporcionada polo sitio medportal.org, lea as condicións do contrato de usuario.
Acordo de usuario
Medportal.org proporciona os servizos nos termos descritos neste documento. Comezando a usar o sitio web, confirma que leu os termos deste Contrato de usuario antes de usar o sitio web e acepta todos os termos deste Contrato na súa totalidade. Non use o sitio web se non está de acordo con estes termos.
Descrición do servizo
Toda a información publicada no sitio é só de referencia, a información tomada de fontes abertas é de referencia e non é unha publicidade. O sitio web medportal.org ofrece servizos que permiten ao usuario buscar medicamentos nos datos recibidos das farmacias como parte dun acordo entre as farmacias e o sitio web medportal.org. Para a comodidade de usar o sitio, os datos sobre medicamentos e suplementos dietéticos son sistematizados e reducidos a unha única ortografía.
O sitio web medportal.org ofrece servizos que permiten ao usuario buscar clínicas e outra información médica.
Limitación de responsabilidade
A información publicada nos resultados da busca non é unha oferta pública. A administración do sitio medportal.org non garante a exactitude, exhaustividade e / ou relevancia dos datos mostrados. A administración do sitio medportal.org non se fai responsable dos danos ou danos que poida sufrir por acceso ou incapacidade de acceder ao sitio ou polo uso ou incapacidade de usar este sitio.
Ao aceptar os termos deste acordo, comprende e acepta que:
A información do sitio é de referencia só.
A administración do sitio medportal.org non garante a ausencia de erros e discrepancias respecto ao declarado no sitio e a dispoñibilidade real de bens e prezos para os produtos na farmacia.
O usuario comprométese a aclarar a información que lle interese por chamada telefónica á farmacia ou a utilizar a información facilitada a criterio.
A administración do sitio medportal.org non garante a ausencia de erros e discrepancias sobre o horario das clínicas, os seus datos de contacto - números de teléfono e enderezos.
Nin a Administración do sitio medportal.org, nin ningunha outra parte implicada no proceso de subministración de información son responsables dos danos ou danos que poida sufrir polo feito de confiar completamente na información contida neste sitio web.
A administración do sitio medportal.org comprométese e comprométese a esforzar no futuro para minimizar as discrepancias e os erros na información subministrada.
A administración do sitio medportal.org non garante a ausencia de fallos técnicos, incluso no que respecta ao funcionamento do software. A administración do sitio medportal.org comprométese a facer o posible canto antes para eliminar calquera erro e erro no seu caso.
O usuario advírtese de que a administración do sitio medportal.org non se fai responsable de visitar e usar recursos externos, as ligazóns ás que pode estar contido no sitio, non proporciona a aprobación dos seus contidos e non se fai responsable da súa dispoñibilidade.
A administración do sitio medportal.org resérvase o dereito de suspender o funcionamento do sitio, cambiar parcial ou completamente o seu contido, facer cambios no Acordo de usuario. Ditos cambios realízanse só a criterio da Administración sen previo aviso ao usuario.
Vostede recoñece que leu os termos deste Contrato de usuario e acepta todos os termos deste acordo.
A información publicitaria para a colocación da que no sitio web hai un acordo correspondente co anunciante está marcada como "anuncio".
Preparación da análise
O biomaterial para o estudo é sangue venoso. O procedemento de mostraxe realízase pola mañá. Non hai requisitos estritos para a preparación, pero recoméndase cumprir algunhas regras:
- Doa sangue cun estómago baleiro, non antes de 4 horas despois de comer.
- O día antes do estudo, limitar o estrés físico e psicoemocional, absterse de beber alcohol.
- 30 minutos antes de deixar de fumar biomaterial.
O sangue é tomado por venipuntura, colocado nun tubo baleiro ou nun tubo de ensaio cun xel de separación. No laboratorio, o biomaterial está centrado, o soro está illado. O estudo da mostra realízase mediante inmunoensayo enzimático. Os resultados prepáranse dentro de 11-16 días hábiles.
Valores normais
Concentración normal de anticorpos contra a insulina non exceda de 10 unidades / ml. O corredor dos valores de referencia non depende da idade, sexo, factores fisiolóxicos, como o modo de actividade, as características nutricionais, o físico. Ao interpretar o resultado, é importante ter en conta que:
- no 50-63% dos pacientes con diabetes mellitus tipo 1, IAA non se produce, polo tanto, un indicador dentro da norma non exclúe a presenza dunha enfermidade
- nos primeiros seis meses despois do inicio da enfermidade, o nivel de anticorpos antiinsulina diminúe ata cero valores, mentres que outros anticorpos específicos seguen crecendo progresivamente, polo tanto, é imposible interpretar os resultados da análise de xeito illado.
- aumentarase a concentración de anticorpos independentemente da presenza de diabetes se o paciente xa utilizou anteriormente insulinoterapia.
Aumentar o valor
Os anticorpos no sangue aparecen cando cambia a produción e a estrutura da insulina. Entre os motivos para aumentar a taxa de análise están:
- Diabetes dependentes da insulina. Os anticorpos antiinsulina son específicos para esta enfermidade. Atópanse no 37-50% dos pacientes adultos, nos nenos este indicador é maior.
- Síndrome de insulina autoinmune. Suponse que este complexo de síntomas está determinado xeneticamente e a produción de IAA está asociada á síntese de insulina alterada.
- Síndrome poliendocrino autoinmune. Varias glándulas endócrinas están implicadas ao mesmo tempo no proceso patolóxico. O proceso autoinmune no páncreas, manifestado pola diabetes mellitus e a produción de anticorpos específicos, combínase con danos na glándula tiroides e glándulas suprarenais.
- O uso de insulina actualmente ou anterior. Os AT prodúcense en resposta á administración dunha hormona recombinante.
Tratamento anormal
Unha proba de sangue de anticorpos contra a insulina ten un valor diagnóstico na diabetes tipo 1. O estudo está considerado como o máis informativo para confirmar o diagnóstico en nenos menores de 3 anos con hiperglucemia. Cos resultados da análise, é necesario contactar co endocrinólogo. A partir dos datos dun exame completo, o médico decide os métodos da terapia, sobre a necesidade dun exame máis amplo, que permita confirmar ou refutar o dano autoinmune a outras glándulas endocrinas (glándula tiroides, glándulas suprarenais), enfermidade celíaca, anemia perniciosa.
Como determinar o tipo de diabetes
Para a determinación diferencial do tipo de diabetes mellitus, examínanse autoanticorpos dirixidos contra as células beta de illote.
O corpo da maioría dos diabéticos tipo 1 produce anticorpos contra os elementos do seu propio páncreas. Para persoas con diabetes tipo 2, autoanticorpos similares son pouco característicos.
 Na diabetes tipo 1, a hormona insulina actúa como autoantíxeno. A insulina é un autoantíxeno pancreático estrictamente específico.
Na diabetes tipo 1, a hormona insulina actúa como autoantíxeno. A insulina é un autoantíxeno pancreático estrictamente específico.
Esta hormona difire doutros autoantíxenos que se atopan nesta enfermidade (todo tipo de proteínas dos illotes de Langerhans e glutamato decarboxilase).
Polo tanto, o marcador máis específico da patoloxía autoinmune do páncreas na diabetes tipo 1 considérase unha proba positiva para anticorpos contra a hormona insulina.
Os autoanticorpos á insulina atópanse no sangue da metade dos diabéticos.
Coa diabetes tipo 1, outros anticorpos tamén se atopan no torrente sanguíneo que se refiren ás células beta do páncreas, por exemplo, anticorpos para a glutamato descarboxilase e outros.
No momento no que se fai o diagnóstico:
- O 70% dos pacientes ten tres ou máis tipos de anticorpos.
- Unha especie é observada en menos do 10%.
- Non hai autoanticorpos específicos no 2-4% dos pacientes.
Non obstante, os anticorpos á hormona na diabetes non son a causa do desenvolvemento da enfermidade. Só reflicten a destrución da estrutura das células do páncreas. Os anticorpos contra a hormona insulina en nenos con diabetes tipo 1 pódense observar con máis frecuencia que nos adultos.
 Preste atención! Normalmente, en nenos con diabetes tipo 1, os anticorpos contra a insulina aparecen primeiro e a unha concentración moi alta. Unha tendencia similar maniféstase en menores de 3 anos.
Preste atención! Normalmente, en nenos con diabetes tipo 1, os anticorpos contra a insulina aparecen primeiro e a unha concentración moi alta. Unha tendencia similar maniféstase en menores de 3 anos.
Tendo en conta estas características, hoxe considérase a proba de AT como a mellor análise de laboratorio para establecer un diagnóstico de diabetes tipo 1 en nenos.
Para obter a información máis completa no diagnóstico da diabetes, non só se prescribe unha proba de anticorpos, senón tamén a presenza doutros autoanticorpos característicos da diabetes.
Se un neno sen hiperglucemia ten un marcador de lesión autoinmune das células dos illotes de Langerhans, isto non significa que a diabetes mellitus estea presente en nenos de tipo 1. A medida que a diabetes avanza, o nivel de autoanticorpos diminúe e pode chegar a ser completamente indetectable.
O risco de transmisión de diabetes tipo 1 por herdanza
A pesar de que os anticorpos contra a hormona son recoñecidos como o marcador máis característico da diabetes tipo 1, hai casos en que se detectaron estes anticorpos na diabetes tipo 2.
Importante! A diabetes tipo 1 é herdada principalmente. A maioría das persoas con diabetes son portadoras de certas formas do mesmo xen HLA-DR4 e HLA-DR3. Se unha persoa ten parentes con diabetes tipo 1, o risco de que se enferme aumente 15 veces. A relación de risco é de 1:20.
Normalmente, detéctanse patoloxías inmunolóxicas en forma de marcador de danos autoinmunes ás células dos illotes de Langerhans moito antes de que se produza a diabetes tipo 1. Isto débese a que para os síntomas detallados da diabetes é necesaria a destrución da estrutura do 80-90% das células beta.
Por iso, pódese usar un test de autoanticorpos para identificar o risco de desenvolvemento futuro da diabetes tipo 1 en persoas que teñen un historial hereditario pesado da enfermidade. A presenza dun marcador de lesión autoinmune de células illotísticas de Largenhans nestes pacientes indica un aumento do 20% do risco de desenvolver diabete nos próximos 10 anos da súa vida.
Se se atopan no sangue 2 ou máis anticorpos de insulina característicos da diabetes tipo 1, a probabilidade de que se produza a enfermidade nos próximos 10 anos nestes pacientes aumente un 90%.
A pesar de que non se recomenda un estudo sobre autoanticorpos como cribado da diabetes tipo 1 (isto tamén se aplica a outros parámetros de laboratorio), esta análise pode ser útil para examinar a nenos con unha herdanza cargada en termos de diabetes tipo 1.
 En combinación co test de tolerancia á glicosa, permitirache diagnosticar a diabetes tipo 1 antes de que aparezan signos clínicos pronunciados, incluída a cetoacidosis diabética. Tamén se viola a norma de péptido C no momento do diagnóstico. Este feito reflicte boas taxas de función das células beta residuais.
En combinación co test de tolerancia á glicosa, permitirache diagnosticar a diabetes tipo 1 antes de que aparezan signos clínicos pronunciados, incluída a cetoacidosis diabética. Tamén se viola a norma de péptido C no momento do diagnóstico. Este feito reflicte boas taxas de función das células beta residuais.
É de destacar que o risco de desenvolver unha enfermidade nunha persoa cun exame positivo de anticorpos contra a insulina e a ausencia de mal historial hereditario sobre a diabetes tipo 1 non é diferente do risco de padecer esta enfermidade na poboación.
O corpo da maioría dos pacientes que reciben inxeccións de insulina (insulina recombinante, exóxena), ao cabo dun tempo comeza a producir anticorpos para a hormona.
Os resultados dos estudos realizados nestes pacientes serán positivos. Ademais, non dependen de se a produción de anticorpos contra a insulina é endóxena ou non.
Por este motivo, a análise non é adecuada para o diagnóstico diferencial de diabetes tipo 1 en aquelas persoas que xa usaron preparados de insulina. Unha situación similar ocorre cando se sospeita de diabetes nunha persoa que foi diagnosticada con diabetes tipo 2 por erro, e foi tratada con insulina exóxena para corrixir a hiperglicemia.
Enfermidades asociadas
A maioría dos pacientes con diabetes tipo 1 teñen unha ou varias enfermidades autoinmunes. Na maioría das veces é posible identificar:
- trastornos da tiroide autoinmune (enfermidade de Graves, tiroidite de Hashimoto),
- A enfermidade de Addison (insuficiencia suprarrenal primaria),
- enfermidade celíaca (enteropatía celíaca) e anemia perniciosa.
Polo tanto, cando se detecta un marcador dunha patoloxía autoinmune de células beta e se confirma a diabetes tipo 1, deberán prescribirse probas adicionais. Necesítanse para excluír estas enfermidades.
Por que se precisa investigación
- Excluír a diabetes tipo 1 e tipo 2 nun paciente.
- Prever o desenvolvemento da enfermidade naqueles pacientes que teñen unha historia hereditaria gravosa, especialmente nos nenos.
Cando asignar a análise
A análise prescríbese cando o paciente revela os síntomas clínicos da hiperglicemia:
- Un aumento do volume de orina.
- Sede.
- Perda de peso non explicada.
- Aumento do apetito
- Diminución da sensibilidade das extremidades inferiores.
- Discapacidade visual.
- Úlceras tróficas nas pernas.
- Longas feridas de curación.
Como demostran os resultados
Norma: 0-10 Unidades / ml.
- diabetes tipo 1
- Enfermidade de Hirat (síndrome de insulina AT),
- síndrome autoinmune poliendocrino,
- a presenza de anticorpos para preparados de insulina exóxenos e recombinantes.
- norma
- a presenza de síntomas de hiperglicemia indica unha alta probabilidade de diabetes tipo 2.
Concepto de anticorpo da insulina
Moitos están interesados en: anticorpos contra a insulina - que é? Este é un tipo de molécula producida polas glándulas humanas. Está dirixido contra a produción da súa propia insulina. Tales células son un dos indicadores diagnósticos máis específicos para a diabetes tipo 1. O seu estudo é necesario para identificar o tipo de diabetes dependente da insulina.
A absorción de glicosa deteriorada ocorre como resultado de danos autoinmunes ás células especiais da maior glándula do corpo humano. Leva á desaparición case completa da hormona do corpo.
Os anticorpos contra a insulina denomínanse IAA. Detéctanse en soro incluso antes da introdución dunha hormona de orixe proteica. Ás veces comezan a producirse 8 anos antes do inicio dos síntomas da diabetes.
A manifestación dunha certa cantidade de anticorpos depende directamente da idade do paciente. No 100% dos casos, atópanse compostos proteicos se aparecen signos de diabetes antes dos 3-5 anos de vida do bebé. No 20% dos casos, estas células atópanse en adultos que padecen diabetes tipo 1.
Investigacións de varios científicos demostraron que a enfermidade se desenvolve dentro dun ano e medio e dous anos no 40% das persoas con sangue anticelular. Polo tanto, é un método temperán para identificar a deficiencia de insulina, trastornos metabólicos dos carbohidratos.
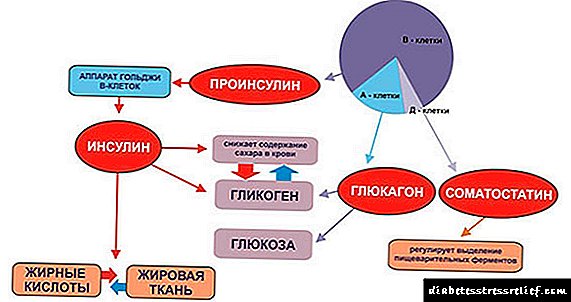
Como se producen os anticorpos?
A insulina é unha hormona especial que produce o páncreas. É o responsable de reducir a glicosa no medio biolóxico. A hormona produce células endocrinas especiais chamadas illotes de Langerhans. Coa aparición de diabetes mellitus do primeiro tipo, a insulina transfórmase nun antíxeno.
Baixo a influencia de varios factores, pódense producir anticorpos tanto na súa propia insulina coma nun inxectado. Os compostos especiais proteicos no primeiro caso conducen á aparición de reaccións alérxicas. Cando se fan inxeccións, desenvólvese resistencia á hormona.
Ademais dos anticorpos contra a insulina, fórmanse outros anticorpos en pacientes con diabetes mellitus. Normalmente no momento do diagnóstico pode que:
- O 70% dos suxeitos ten tres tipos de anticorpos diferentes,
- O 10% dos pacientes son propietarios dun só tipo,
- Un 2-4% dos pacientes non ten células específicas no soro sanguíneo.
A pesar de que os anticorpos se manifestan máis a miúdo na diabetes tipo 1, houbo casos en que se atoparon con diabetes tipo 2. A primeira enfermidade adoita ser herdada. A maioría dos pacientes son portadores do mesmo tipo de HLA-DR4 e HLA-DR3. Se o paciente ten parentes inmediatos con diabetes tipo 1, o risco de enfermar aumenta 15 veces.
Indicacións para o estudo sobre anticorpos
O sangue venoso tómase para a súa análise. A súa investigación permite o diagnóstico precoz da diabetes. A análise é relevante:
- Para facer un diagnóstico diferencial,
- Detectando signos de prediabetes,
- Definicións de predisposición e avaliación de riscos,
- Supostos da necesidade de insulina terapia.

O estudo realízase para nenos e adultos que teñen parentes próximos con estas patoloxías. Tamén é relevante cando se examinan suxeitos que padecen hipoglucemia ou alteran a tolerancia á glicosa.
Características da análise
O sangue venoso recóllese nun tubo de ensaio baleiro cun xel de separación. O sitio de inxección está espremido cunha bola de algodón para deixar de sangrar. Non se precisa unha preparación complicada para tal estudo, pero, como a maioría das outras probas, é mellor doar sangue pola mañá.
Hai varias recomendacións:
- Desde a última comida ata a entrega do biomaterial deberían pasar polo menos 8 horas,
- As bebidas con alcohol, os picantes e os fritos deben excluírse da dieta en aproximadamente un día,
- O médico pode recomendarlle rexeitar a actividade física,
- Non podes fumar unha hora antes de tomar o biomaterial,
- Non é desexable tomar biomaterial ao tomar medicamentos e someterse a procedementos fisioterapéuticos.
Se a análise é necesaria para controlar os indicadores en dinámica, cada vez debe realizarse nas mesmas condicións.
Para a maioría dos pacientes, é importante: se hai anticorpos de insulina en todo. O normal é o nivel cando a súa cantidade é de 0 a 10 unidades / ml. Se hai máis células, podemos supor non só a formación de diabetes mellitus tipo 1, senón tamén:
- Enfermidades caracterizadas por danos autoinmunes primarios nas glándulas endócrinas,
- Síndrome de insulina autoinmune,
- Alerxia á insulina inxectada.
Un resultado negativo é a miúdo unha evidencia dunha norma. Se hai manifestacións clínicas de diabetes, o paciente é enviado a diagnosticar para detectar unha enfermidade metabólica, que se caracteriza por hiperglicemia crónica.
Características dos resultados dunha proba de sangue de anticorpos
Cun número maior de anticorpos contra a insulina, podemos supor a presenza doutras enfermidades autoinmunes: lupus eritematoso, enfermidades do sistema endocrino. Por iso, antes de facer un diagnóstico e prescribir un diagnóstico, o médico recolle toda a información sobre as enfermidades e a herdanza e leva a cabo outras medidas diagnósticas.
Entre os síntomas que poden causar a sospeita de diabetes tipo 1 inclúense:
- Intensa sede
- Aumento da orina
- Perda de peso
- Aumento do apetito
- Diminución da agudeza visual e outros.



Os médicos din que o 8% dunha poboación sa ten anticorpos. Un resultado negativo non é un sinal da ausencia da enfermidade.
Non se recomenda unha proba de anticorpos contra a insulina como cribado para a diabetes tipo 1. Pero o exame é útil para nenos con herdanza cargada. En pacientes cun resultado de proba positivo e en ausencia de enfermidade, os familiares inmediatos teñen o mesmo risco que outros suxeitos da mesma poboación.
Factores que afectan ao resultado
 A norma dos anticorpos contra a insulina atópase máis frecuentemente nos adultos.
A norma dos anticorpos contra a insulina atópase máis frecuentemente nos adultos.
Durante os primeiros 6 meses despois do inicio da enfermidade, a concentración de anticorpos pode diminuír ata tales niveis que é imposible determinar o seu número.
A análise non permite distinguir, os compostos proteicos prodúcense á súa propia hormona ou exóxenos (administrados por inxección). Debido á alta especificidade da proba, o médico prescribe métodos diagnósticos adicionais para confirmar o diagnóstico.
Para facer un diagnóstico, hai que ter en conta os seguintes:
- A enfermidade endocrina é causada por unha reacción autoinmune contra as células do seu páncreas.
- A actividade do proceso en marcha depende directamente da concentración de anticorpos producidos.
- Debido a que as últimas proteínas comezan a producirse moito antes da aparición do cadro clínico, hai todos os requisitos previos para o diagnóstico precoz da diabetes tipo 1.
- Tense en conta que en adultos e nenos fórmanse diferentes células fronte aos antecedentes da enfermidade.
- Os anticorpos á hormona son máis un valor diagnóstico cando se traballa con pacientes de idade menor e media.
Tratamento de pacientes con diabetes mellitus tipo 1 con anticorpos contra a insulina
O nivel de anticorpos contra a insulina no sangue é un importante criterio de diagnóstico. Permite ao médico corrixir a terapia, deter o desenvolvemento da resistencia a unha sustancia que axuda a regular os niveis de glicosa no sangue a niveis normais. A resistencia aparece coa introdución de preparados mal purificados, nos que hai ademais proinsulina, glucagón e outros compoñentes.
Se é necesario, prescríbense formulacións ben purificadas (normalmente carne de porco). Non conducen á formación de anticorpos.
Ás veces son detectados anticorpos no sangue de pacientes que están sendo tratados con medicamentos hipoglucémicos.