Tratamento cirúrxico de diabetes tipo 2
O obxectivo inicial da cirurxía bariátrica foi reducir o exceso de peso. Co tempo, coñeceuse sobre unha cura efectiva para diabete mellitus tipo II despois da cirurxía bariátrica, que se observou na maioría dos pacientes ante os antecedentes de perda de peso despois da cirurxía. En presenza de obesidade e enfermidades concomitantes severas (principalmente diabetes mellitus tipo II), as operacións bariatricas máis sinxelas (venda do estómago, resección de manga do estómago) son menos eficaces e as operacións máis complexas, como o bypass gástrico ou o bypass biliopancreático, poden indicarse aos pacientes. Agora está quedando máis claro que as causas da diabetes e outras enfermidades non só dependen da perda de peso, senón tamén doutros cambios que se producen en relación coa operación.
O mecanismo exacto para curar a diabetes tipo II aínda non foi completamente determinado. Suponse que xoga un papel tanto na restrición da inxestión e na absorción de hidratos de carbono e graxas nos intestinos como no cambio da regulación de certas hormonas intestinais (o intestino), o que leva a un aumento da acción da insulina propia e un aumento da sensibilidade dos tecidos a ela.
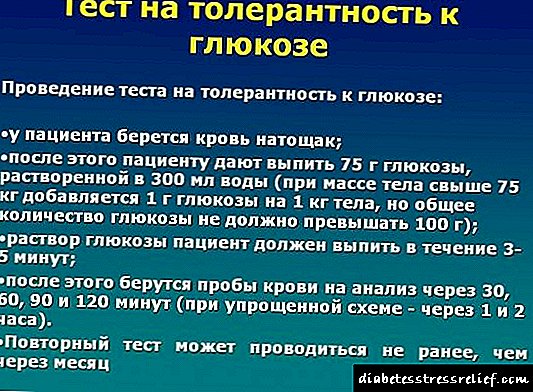
Hoxe xa hai probas científicas serias de que a cirurxía bariátrica pode indicarse para pacientes con diabetes tipo 2 aínda sen ter un sobrepeso. Na actualidade, a 2ª etapa dos ensaios clínicos para o tratamento da diabetes mellitus tipo II en pacientes sen obesidade realizando un certo tipo de cirurxía bariátrica (transposición ileal) está en marcha no mundo. Os datos preliminares informan dunha cura para a diabetes no 87% dos pacientes. Non obstante, os estudos clínicos seguen en curso e aínda non se sabe con certeza os resultados a longo prazo deste método.
A alta eficiencia da cirurxía bariátrica para obesidade, diabetes, hipertensión e outras enfermidades relacionadas nos últimos anos permítenos falar de cirurxía metabólica – tratamento cirúrxico da síndrome metabólica.
Síndrome metabólica caracterizado por un aumento da masa de graxa visceral, unha diminución da sensibilidade dos tecidos á insulina e a hiperinsulinemia, que interrompen o metabolismo de carbohidratos, lípidos, purina, así como a hipertensión arterial. Segundo algúns informes, a prevalencia da síndrome metabólica alcanza o 25% nalgunhas poboacións. Segundo conceptos modernos, todas as manifestacións da síndrome metabólica baséanse na resistencia á insulina primaria (resistencia dos seus propios tecidos á insulina) e á hiperinsulinemia concomitante. O uso de operacións bariátricas, influenciando na patoxénese da enfermidade, no futuro pode converterse nun método altamente eficaz para tratar non só a obesidade, senón tamén todas as outras manifestacións da síndrome metabólica.
Ademais da diabetes, a cirurxía bariátrica ten un efecto positivo prediabetes - Unha condición que precede ao desenvolvemento da diabetes e é unha das manifestacións iniciais da síndrome metabólica.
Algunhas formas de síndrome metabólica, en desenvolvemento con obesidade grave, e acompañadas de ataques constantes apnea do sono (respiración), chámaselle ronco e hipoxia Síndrome de Pickwick. Esta enfermidade reduce significativamente a calidade de vida dos pacientes e ameaza o desenvolvemento dunha morte súbita.
O diagnóstico da síndrome metabólica na clasificación internacional das enfermidades (ICD-X) está ausente. Só se distinguen os seus compoñentes individuais: obesidade, diabetes mellitus tipo II, hipertensión arterial e outros trastornos.
Tratamento conservador
As persoas con diabetes poden utilizar actualmente unha variedade de alimentos dietéticos. Tamén poden realizar un curso de formación especial. A eficacia deste método é bastante alta. Non obstante, os resultados só se poden conseguir con rigorosa adhesión a todas as receitas do endocrinólogo. A diabetes tipo 2 só pode ser parado coa axuda dun cambio radical no estilo de vida, incluíndo características de comportamento e nutrición. O endocrinólogo debe indicarlle ao paciente que produtos pode usar e que se deben evitar. Entre as principais recomendacións, normalmente prescríbese perda de peso. Non obstante, é extremadamente difícil que os pacientes abandonen o seu estilo de vida habitual durante o resto dos días. Mentres tanto, calquera violación da dieta conduce inevitablemente a varias complicacións debido ao aumento do azucre no sangue. Ademais, paga a pena considerar que os pacientes teñen a necesidade de comezar a facer deporte e cambiar completamente o seu estilo de vida aos 40-60 anos. Por iso, é natural que a maioría das persoas modernas non sexan capaces de cumprir as prescricións dos endocrinólogos.
A presenza de diabetes tipo 2 adoita estar obrigada a tomar medicamentos especiais con regularidade que baixan os niveis de azucre no sangue. Non obstante, en moitos casos, este tratamento é ineficaz. Realizar unha análise da cantidade de glicosa facilita establecer se a súa concentración no sangue é normal. Se se superou a norma, o tratamento non trae resultados. Por iso, se se detecta un nivel alto de glicosa, recoméndase contactar canto antes cun endocrinólogo, que programará novas medidas terapéuticas.
Cirurxía
O obxectivo principal das operacións cirúrxicas é reducir o peso corporal. O efecto destes procedementos é claramente visible, xa que o desenvolvemento da diabetes ocorre a miúdo baixo a influencia do aumento de peso. Na maioría dos casos, a diabetes tipo 2 afecta a persoas con varios tipos de obesidade.
Existen varias situacións nas que se recomenda solicitar a axuda dos cirurxiáns. Por exemplo, se lle diagnosticaron diabetes mellitus tipo 2 e o seu peso corporal supera a norma en aproximadamente 40-50 kg. A operación reducirá o peso e tamén permitirá evitar a necesidade de drogas para reducir o azucre e dietas complexas. Ademais, a medida que o peso diminúe, resolveranse moitos outros problemas asociados á diabetes e á obesidade. Entre eles, pódese mencionar a insuficiencia respiratoria, enfermidades da columna vertebral, hipertensión arterial. Ademais, recoméndase a visita a un cirurxián nos casos en que fallou o uso de métodos médicos ou conservadores. Isto significa que o propio paciente non é capaz de abandonar o seu estilo de vida anterior, seguir unha dieta e realizar exercicios físicos. Será necesaria axuda para o cirurxián para aquelas persoas que, ademais da diabetes, tamén teñen niveis elevados de colesterol. Tal combinación pode causar facilmente diversas enfermidades cardiovasculares. As operacións cirúrxicas optimizarán o metabolismo dos carbohidratos, reducirán a concentración de colesterol no sangue.

Os primeiros resultados da operación serán visibles ao cabo dunha semana. O motivo desta é unha dieta baixa en calorías, á que o paciente terá que ir ao final da operación. Ademais, o consumo de graxa neste período redúcese significativamente, polo que se reducen os niveis de glicosa. As operacións da cirurxía de bypass gástrico (1), a mini-cirurxía de bypass gástrico (2) e a cirurxía de bypass biliopancreática (3) non permiten que os sinais entren no páncreas. Así, o ferro deixará de funcionar en modo de sobrecarga. No futuro, o peso diminúe, obtendo unha diminución da resistencia á insulina. Esta condición é a principal causa de diabetes. Como resultado da implementación de operacións cirúrxicas, afecta inmediatamente a varios mecanismos que contribúen ao desenvolvemento da diabetes tipo 2.
Científicos estadounidenses realizaron un estudo que demostrou que a cirurxía de bypass contribúe á remisión na maioría dos pacientes con diabetes. É de destacar que con remisión estable non é necesario un tratamento adicional asociado a unha diminución dos niveis de glicosa. Os pacientes simplemente non precisan tomar varios fármacos hipoglucémicos. Ao mesmo tempo, non teñen prohibicións especiais sobre o uso de diversos produtos alimentarios. No período de recuperación posterior á cirurxía, para obter o suficiente, unha cantidade pequena de alimento é suficiente para o paciente. Isto débese a unha diminución do volume do estómago, así como ao feito de que a comida entra rapidamente no íleo. Así, a saturación ocorre anteriormente. Ademais, a absorción de alimentos no intestino delgado prodúcese nunha zona máis curta.
Actualmente, as operacións realízanse por acceso laparoscópico. É dicir, realízanse varios pequenos pinchazos. Como non hai grandes incisións, as feridas dos pacientes curan moito máis rápido. O seu exame realízase de forma ambulatoria e chegan ao hospital só antes da operación. Durante o procedemento, os pacientes están anestesia xeral. Unha hora despois dela, os pacientes son libres para camiñar. Nun hospital basta con permanecer non máis de sete días. Aínda que a cirurxía pode ser arriscada, as consecuencias das complicacións da diabetes poden ser moito máis graves. Estas operacións son moi complexas, pero se non se realizan, o resultado pode ser cegueira, vertedura, así como ataque cardíaco e outras complicacións. A intervención cirúrxica está contraindicada se os pacientes presentan cambios irreversibles nun ou máis órganos importantes, como o corazón ou os riles. Os pacientes con inflamación do estómago ou intestinos deben someterse a unha preparación obrigatoria a curto prazo para a cirurxía.
Un procedemento moi eficaz no tratamento da obesidade é o gastroshunting. Tamén será útil na diabetes mellitus de segundo grao. Por iso, moitos cirurxiáns plantexaron repetidamente o problema de tal operación para pacientes con diabetes que non son obesos. Non obstante, en Rusia case non se practica a cirurxía de derivación para o tratamento da diabetes. Polo tanto, este procedemento non está dentro do programa de garantías estatais. Os pacientes están obrigados a pagar de xeito independente o custo das operacións. Mentres tanto, no futuro, os métodos cirúrxicos poden converterse nunha nova rolda no desenvolvemento de métodos para combater a diabetes tipo 2.
En 2011, a Federación Internacional de Diabetes fixo unha declaración informando do seu apoio á cirurxía como tratamento para a diabetes. Varias decenas de expertos asinaron esta declaración. Indicaron que tales operacións deberían realizarse con moita máis frecuencia do que se está facendo actualmente. Isto eliminará a probabilidade de desenvolver varias complicacións de diabetes. A organización tamén presentou unha lista de recomendacións prácticas para o tratamento da diabetes a través da cirurxía:
- 1.1. A diabetes tipo 2 e a obesidade son enfermidades crónicas asociadas a trastornos metabólicos que levan un maior risco de morte.
- 1.2. Enfermidades como a diabetes e a obesidade están moi estendidas en moitos países do mundo e polo tanto poden considerarse un problema global. Polo tanto, deben prestar especial atención aos sistemas de saúde e gobernos nacionais.
- 1.3. A prevención da propagación de tales enfermidades só é posible cando se traballa sobre estes problemas a nivel de poboación. Ademais, todos os pacientes que padecen diabetes tipo 2 deben recibir un tratamento de calidade.
- 1.4. Aumentar o número de persoas con diabetes debería familiarizarse cos provedores de asistencia sanitaria. Os pacientes deben recibir os medios máis eficaces para combater a enfermidade existente neste día.
- 1.5. O tratamento debe realizarse empregando non só enfoques médicos e de comportamento. A cirurxía gastrointestinal tamén é unha opción eficaz de tratamento para persoas con diabetes e obesidade. O uso da cirurxía pode optimizar os niveis de glicosa. Ademais, a necesidade de medicación diminúe ou desaparece por completo. Polo tanto, o potencial das operacións como método eficaz para tratar a diabetes é moi alto.
- 1.6. Coa axuda da cirurxía bariátrica é posible tratar persoas que non se puideron curar despois do uso de drogas. Moitas veces tamén teñen diversas enfermidades concomitantes.
- 1.7. Para os pacientes con diabetes tipo 2 e IMC superior a 35, a cirurxía sería unha opción aceptable.
- 1.8. Se o IMC nos pacientes é de 30-35 e a terapia seleccionada non permite controlar o desenvolvemento da diabetes, entón o tratamento cirúrxico pode considerarse para eles como unha alternativa conveniente.
- 1.9. En relación aos asiáticos nativos e representantes doutras etnias con alto risco, o punto de decisión pódese cambiar en 2,5 kg / m2.
- 1.10. A obesidade grave é unha enfermidade crónica de alta complexidade. Ademais das advertencias públicas que describen as características da obesidade grave, os pacientes deben recibir tratamentos eficaces e asequibles.
- 1.11. É posible desenvolver estratexias segundo as que máis o precisen recibirán o tratamento cirúrxico.
- 1.12. Os datos recollidos indican que a cirurxía para pacientes con obesidade é rendible.
- 1.13. A cirurxía para pacientes con diabetes tipo 2 debe realizarse de acordo coas normas aceptadas, tanto nacionais como internacionais. Polo tanto, antes da intervención, deberase realizar unha avaliación profesional do estado do paciente e da súa formación. Tamén é necesario desenvolver normas nacionais específicas para cirurxía bariátrica cando se trata de pacientes con diabetes tipo 2 e un IMC superior a 35.
- 1.14. A cirurxía bariátrica ten unha baixa taxa de mortalidade. Estas estatísticas son similares aos resultados das operacións na vesícula biliar.
- 1,15. Os beneficios da cirurxía bariátrica para persoas con diabetes tipo 2 inclúen tamén reducir a probabilidade de morte por varias causas.
- 1.16. É necesario crear un rexistro de persoas ás que ingresarán os pacientes despois da intervención bariátrica. Isto é necesario para a organización dun coidado efectivo para eles e un control de alta calidade das consecuencias das operacións.
Estudos clínicos.
Actualmente non hai tratamentos conservadores que se poidan usar para curar a diabetes tipo 2. Non obstante, as probabilidades moi altas dunha cura completa son dadas pola cirurxía metabólica en forma de cirurxía de bypass gástrico e biliopancreático. Actualmente estas operacións son moi utilizadas para o tratamento radical do exceso de peso. Como vostede sabe, en pacientes con sobrepeso, a diabetes tipo 2 é moi común como patoloxía comórbida.Resultou que a realización de tales operacións non só leva á normalización do peso, senón que tamén o 80-98% dos casos cura completamente a diabetes. Este feito serviu como punto de partida para estudos sobre a posibilidade de utilizar tal cirurxía metabólica para o tratamento radical da diabetes tipo 2 en pacientes non só con obesidade, senón tamén con peso normal ou en presenza de exceso de peso moderado (cun IMC de 25-30).
Estanse a realizar estudos intensivos sobre o mecanismo de acción da cirurxía metabólica. Inicialmente, supoñíase que a perda de peso é o mecanismo líder na normalización da glicemia. Non obstante, resultou que a normalización da glicemia e da hemoglobina glicada prodúcese case inmediatamente despois de que se realice a cirurxía de bypass gástrico ou biliopancreático, incluso antes de que o peso corporal comece a diminuír. Este feito fíxonos buscar outras explicacións sobre o efecto positivo da operación no metabolismo. Actualmente, crese que o principal mecanismo de acción da operación é apagar o duodeno do paso dos alimentos. Durante a cirurxía de bypass gástrico, os alimentos envíanse directamente ao íleo. O efecto directo dos alimentos sobre a mucosa ileal leva á secreción de péptido-1 (GLP-1) similar ao glucagón, que se refire ás incretinas. Este péptido ten varias propiedades. Estimula a produción de insulina en presenza de niveis elevados de glicosa. Estimula o crecemento de células beta no páncreas (sábese que coa diabetes tipo 2 hai un aumento da apoptose das células beta). A recuperación do grupo de células beta é un factor extremadamente positivo. O GLP-1 bloquea a produción de glicosa estimulada polo glucagón no fígado. O GLP-1 promove unha sensación de plenitude estimulando o núcleo arqueado do hipotálamo.
Estudos clínicos.
A cirurxía de bypass gástrico ten unha historia de máis de 50 anos. O efecto positivo deste tipo de cirurxía metabólica no diabete foi confirmado repetidamente por numerosos estudos clínicos que estudaron os resultados a longo prazo das operacións dirixidas a reducir o exceso de peso corporal. Comprobouse que se observou unha cura completa para a diabetes no 85% dos pacientes despois da cirurxía de bypass gástrico e no 98% despois da cirurxía de bypass biliopancreática. Estes pacientes foron capaces de abandonar completamente calquera fármacos. O restante 2-15% mostrou unha dinámica positiva significativa en forma de redución da dosificación de medicamentos antidiabéticos. Un estudo de resultados a longo prazo demostrou que a mortalidade por complicacións da diabetes mellitus no grupo onde se realizou a cirurxía de bypass gástrico foi un 92% menor que no grupo onde se realizou o tratamento conservador.
Realizáronse estudos clínicos nos que se estudou o efecto da cirurxía metabólica sobre a diabetes tipo 2 en pacientes con peso corporal normal e con presenza de exceso de peso moderado (cun IMC de ata 30). Estes estudos duplicaron plenamente os resultados positivos dunha cura do 90% para a diabetes tipo 2 nesta categoría de pacientes e a dinámica positiva no 10% restante.
Obtivéronse resultados similares no tratamento da diabetes tipo 2 despois da cirurxía de bypass gástrico en pacientes adolescentes.
Se o índice de masa corporal dun paciente con diabetes é 35 ou superior, considérase que a operación está indicada de xeito incondicional.
Ao mesmo tempo, cando a situación se refire a pacientes cun aumento corporal normal ou moderado, é necesario avaliar os riscos da cirurxía e os posibles efectos positivos que se poden conseguir curando a diabetes. Considerando que incluso realizar unha terapia conservadora competente non é unha prevención fiable das complicacións da diabetes (retinopatía diabética, nefropatía, neuropatía e angiopatía con todo o espectro das súas graves consecuencias), o uso de cirurxía metabólica pode resultar ser un método de tratamento prometedor incluso neste grupo de pacientes con diabetes tipo 2. .
Na actualidade crese que a cirurxía está indicada para un paciente con diabetes tipo 2 cun IMC inferior a 35 anos, se non pode obter compensación polo curso da enfermidade con medicamentos orais e ten que recorrer á insulina. Dado que o mecanismo principal da enfermidade nun paciente con diabetes mellitus tipo 2 é a resistencia á insulina e non a deficiencia de insulina, este nomeamento de insulina exóxena adicional parece ser unha medida estrictamente obrigatoria, non dirixida á causa da enfermidade. Por outra banda, realizar unha operación de shunt leva á eliminación da resistencia á insulina simultaneamente coa normalización do nivel de glicemia. Por exemplo, en Ballanthyne GH et al, o nivel de resistencia á insulina en pacientes antes e despois da cirurxía de bypass gástrico foi estudado polo método clásico HOMA-IR. Demostrouse que o nivel de HOMA antes da cirurxía medía 4,4 e despois da cirurxía de bypass gástrico diminuíu en media a 1,4, que se atopa dentro do rango normal.
O terceiro grupo de indicacións é a cirurxía de derivación en pacientes con diabetes mellitus cun IMC de 23-35 que non reciben insulina. Este grupo de pacientes é actualmente un grupo de investigación. Hai pacientes de peso normal ou lixeiramente elevados que queren resolver radicalmente o problema da súa diabetes. Inclúense en tales estudos. Os resultados son moi alentadores: en todos os pacientes conséguese unha remisión clínica e de laboratorio estable de diabetes.
A importancia da cirurxía metabólica para o tratamento de pacientes con diabetes mellitus tipo 2
En primeiro lugar, a cirurxía metabólica xoga un papel importante no tratamento de pacientes con diabetes tipo 2. Esta enfermidade é un problema médico, social e económico para a humanidade. Está estendido por todo o mundo, dá complicacións graves, leva a unha profunda discapacidade e mortalidade.
Actualmente non se coñecen métodos conservadores para tratar pacientes con diabetes tipo 2. Non obstante, as técnicas de cirurxía metabólica como a cirurxía de bypass gástrico e biliopancreático ofrecen unha boa oportunidade de cura para as persoas que padecen esta enfermidade. Estes métodos úsanse actualmente para o tratamento de pacientes con sobrepeso. Nestas persoas, a diabetes tipo II é bastante común.
Descubriuse que despois de tales operacións non só o peso normalízase, senón que no 90% dos casos cura a diabetes mellitus. Este foi o principal punto de lanzamento para estudos que aclaran se a cirurxía metabólica pode usarse para tratar de forma irreversible a diabetes tipo 2 non só en pacientes obesos, senón tamén en individuos normais ou moderados no peso corporal (índice o peso corporal non excede de 25).
Como funciona a cirurxía metabólica
Existen varias opinións sobre os mecanismos de acción da cirurxía metabólica. Inicialmente, os expertos crían que o mecanismo líder no 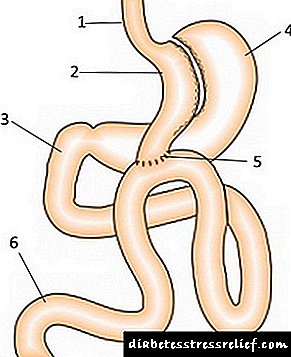 a normalización da glicosa no sangue é unha diminución do peso corporal. Despois dalgún tempo, resultou que a concentración de glicosa e hemoglobina asociada a ela normalízase despois do mesmo período de tempo despois da aplicación de shunts.
a normalización da glicosa no sangue é unha diminución do peso corporal. Despois dalgún tempo, resultou que a concentración de glicosa e hemoglobina asociada a ela normalízase despois do mesmo período de tempo despois da aplicación de shunts.
Fig. Mini bypass do estómago
1 - esófago, 2 - estómago pequeno,
4 - un gran estómago apagado da dixestión,
5 - lazo do intestino delgado cosido ao estómago delgado,
6 - o último bucle do intestino delgado
Na actualidade, o principal mecanismo de acción da operación é a parada do duodeno do proceso de movemento do termo de comida. Despois da cirurxía de bypass gástrico, o contido do estómago envíase directamente ao íleo. O alimento afecta directamente á membrana mucosa deste intestino, o que leva ao desenvolvemento dunha substancia especial que estimule a síntese de insulina en presenza dun aumento da glicosa. Tamén estimula o crecemento daquelas células pancreáticas que producen insulina. Restaurar o seu número ten un efecto positivo no estado do metabolismo dos carbohidratos.
Esta sustancia estimula a produción de glicosa polas células do fígado, activa os núcleos do hipotálamo, responsables da saturación. Grazas a isto, a sensación de plenitude chega moito máis rápido despois de consumir menos alimentos.