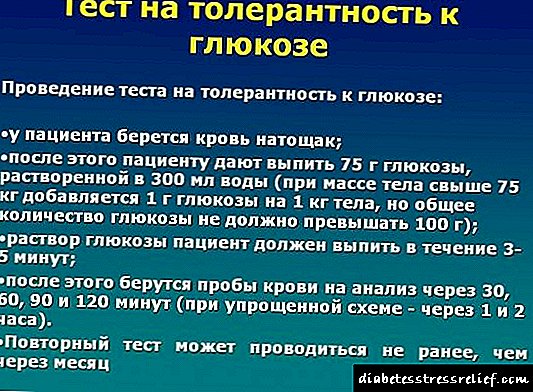
Coma hiperosmolar en diabetes mellitus - primeiros auxilios e tratamento adicional
Coma Diabética Hiperosmolar (GDK) - unha complicación da diabetes, desenvolvida por deficiencia de insulina, caracterizada por deshidratación, hiperglicemia, hiperosmolaridade, que ocasiona un deterioro grave da función dos órganos e sistemas e perda de consciencia, caracterizada pola ausencia de cetoacidosis.
É máis común en persoas maiores que padecen diabetes non dependente da insulina, que reciben só terapia dietética ou medicamentos hipoglicémicos orais, no contexto da acción factores etiolóxicos (inxestión excesiva de hidratos de carbono dentro ou dentro e na introdución de grandes cantidades de glicosa, todos os motivos que conducen á deshidratación: diarrea, vómitos, sobredose de diuréticos, permanecer en clima quente, queimaduras extensivas, hemorraxia masiva, hemodiálise ou diálise peritoneal)
Patoxénese de GDK: hiperglicemia -> glucosuria -> diurese osmótica con poliuria -> deshidratación intracelular e extracelular, diminución do fluxo sanguíneo nos órganos internos, incluídos os riles -> hipovolemia de deshidratación -> activación de RAAS, liberación de aldosterona -> retención de sodio no sangue cun forte aumento da osmolaridade sanguínea -> trastornos de perfusión de órganos vitais, hemorragias focais, etc., a cetoacidosis está ausente, porque hai unha certa cantidade de insulina endóxena suficiente para inhibir a lipólise e a cetoxénese.
Clínica e diagnóstico de GDK:
Desenvólvese gradualmente, dentro de 10-14 días, ten longo período precomarcado con queixas de pacientes con gran sede, boca seca, aumento da debilidade xeral, micción frecuente e profusa, somnolencia, pel seca con turgor reducida e elasticidade
En estado de coma:
- a conciencia está completamente perdida, pode haber convulsións epilépticas periódicas e outras manifestacións neurolóxicas (nistagmo, parálise, reflexos patolóxicos)
- a pel, os beizos e a lingua están moi secos, a pel turgor é bastante reducida, as características faciais afiadas, os ollos afundidos, os ollos suaves
- sempre hai respiración, pero non hai respiración por Kussmaul e non hai cheiro de acetona no aire exhalado
- o pulso é frecuente, o recheo débil, a miúdo arítmico, os sons do corazón son xordos, ás veces arítmicos, a presión arterial redúcese bastante
- o estómago é suave, indolor
- oliguria e hiperazotemia (como manifestacións de insuficiencia renal aguda progresiva)
Datos de laboratorio: LHC: hiperglicemia (50-80 mmol / l ou máis), hiperosmolaridade (400-500 mosm / l, osmolaridade do sangue normal non> 320 mosm / l), hipernatremia (> 150 mmol / l), aumento dos niveis de urea e creatinina , Carballo: aumento da hemoglobina, hematocrito (debido ao engrosamento do sangue), leucocitosis, OAM: glucosuria, ás veces albuminuria, falta de acetona, composto ácido-base: pH normal do sangue e nivel de bicarbonato.
1. A rehidratación do corpo: nas primeiras horas é posible empregar unha solución de NaCl ao 0,9% e, a continuación, a solución de NaCl do 0,45% ou 0,6%, a cantidade total de líquido introducido dentro / dentro é maior que coa cetoacidosis, xa que a deshidratación do corpo é moito maior: no primeiro día é necesario introducir uns 8 litros de fluído, e 3 litros nas 3 primeiras horas
2. En presenza de vómitos e signos de obstrución intestinal paralítica - intubación nasogástrica
3. Insuloterapia con pequenas doses de insulina: no fondo da infusión de 0,45% de solución de NaCl intravenosa ao mesmo tempo 10-
15 PECES de insulina seguida da súa administración de 6-10 PECES / h, despois de baixar o nivel de glicosa no sangue a 13,9 mmol / L, a taxa de infusión de insulina diminúe ata 1-3 PECES / h.
4. O modo de administración de glicosa e potasio é o mesmo que cun coma cetoacidótico, tamén se introducen fosfatos (80-120 mmol / día) e magnesio (6-12 mmol), especialmente en presenza de convulsións e arritmias.
Coma Diabética Lactacidémica (LDC) - unha complicación da diabetes, que se produce debido á deficiencia de insulina e a acumulación de gran cantidade de ácido láctico no sangue, o que leva á acidosis grave e á perda de coñecemento.
Etioloxía de LDK: enfermidades infecciosas e inflamatorias, hipoxemia por insuficiencia respiratoria e cardíaca de diversas orixes, enfermidade hepática crónica con insuficiencia hepática, enfermidade renal crónica con insuficiencia renal crónica, hemorraxia masiva, etc.)
Patoxénese do LDK: hipoxia e hipoxemia -> activación de glicólise anaeróbica -> acumulación de exceso de ácido láctico + deficiencia de insulina -> diminución da actividade de piruvato deshidroxenase, que favorece a conversión de PVA en acetil-CoA -> PVA pasa a lactato, o lactato non se sintetiza en glicóxeno (debido a para hipoxia) -> acidosis
Clínica e diagnóstico de LDK:
- a conciencia está completamente perdida, pode haber ansiedade motora
- a pel é pálida, ás veces cunha tonalidade cianótica (especialmente en presenza de patoloxía cardiopulmonar, acompañada de hipoxia)
- A acetona inodora de Kussmaul sen alento en aire exhalado
- o pulso é frecuente, o recheo débil, ás veces arítmico, a presión sanguínea redúcese ata o colapso (con acidosis grave debido a unha contractilidade miocárdica deteriorada e unha paresis vascular periférica)
- o abdome é inicialmente suave, non tenso, a medida que aumenta a acidosis, intensifícanse os trastornos dispepticos (ata vómitos graves), aparecen dores abdominais
Coma hiperosmolar en diabetes mellitus (patoxénese, tratamento)
Unha das condicións terribles e ao mesmo tempo insuficientemente estudadas da diabetes é a coma hiperosmolar. Aínda hai debate sobre o mecanismo da súa orixe e desenvolvemento.

A enfermidade non é aguda, o estado do diabético pode empeorar durante dúas semanas antes do primeiro deterioro da conciencia. Na maioría das veces, o coma ocorre en persoas maiores de 50 anos. Os médicos non sempre son capaces de facer un diagnóstico correcto a falta de información de que o paciente ten diabetes.
Debido ao ingreso tardío no hospital, ás dificultades de diagnóstico, ao grave deterioro do corpo, o coma hiperosmolar ten unha alta taxa de mortalidade de ata o 50%.
Que é coma hiperosmolar
Un coma hiperosmolar é unha condición con perda de consciencia e deterioro en todos os sistemas: os reflexos, a actividade cardíaca e a termoregulación se desvanecen, a orina deixa de excretarse. Unha persoa neste momento literalmente equilibra na fronteira da vida e a morte. A causa de todos estes trastornos é a hiperosmolaridade do sangue, é dicir, un forte aumento da súa densidade (máis de 330 mosmol / l cunha norma de 275-295).
Este tipo de coma caracterízase por unha glicosa alta no sangue, por encima dos 33,3 mmol / L, e unha deshidratación grave. Neste caso, a cetoacidosis está ausente - non se detectan corpos de cetonas na urina por probas, o alento dun paciente diabético non cheira a acetona.
Segundo a clasificación internacional, o coma hiperosmolar está clasificado como unha violación do metabolismo da sal da auga, o código segundo ICD-10 é o E87.0.
Un estado hiperosmolar leva a coma bastante raramente; na práctica médica, un caso ocorre en 3.300 pacientes ao ano. Segundo as estatísticas, a idade media do paciente é de 54 anos, está enfermo de diabetes tipo non dependente da insulina, pero non controla a súa enfermidade, polo tanto, ten unha serie de complicacións, incluída a nefropatía diabética con insuficiencia renal. Nun terzo dos pacientes en coma, a diabetes é longa, pero non foi diagnosticada e, polo tanto, non foi tratada todo este tempo.
En comparación co coma cetoacidótico, o coma hiperosmolar ocorre 10 veces menos veces. Na maioría das veces, as súas manifestacións incluso nun momento doado son detidas polos propios diabéticos, sen sequera notalo: normalizan a glicosa no sangue, comezan a beber máis e recorren a un nefrólogo por problemas de ril.
Razóns para o desenvolvemento
A coma hiperosmolar desenvólvese na diabetes mellitus baixo a influencia dos seguintes factores:
- Deshidratación grave debido a queimaduras extensas, sobredosis ou uso prolongado de diuréticos, envelenamento e infeccións intestinais, que se acompañan de vómitos e diarrea.
- Deficiencia de insulina por incumprimento da dieta, omisións frecuentes de medicamentos para reducir o azucre, infeccións graves ou esforzo físico, tratamento con medicamentos hormonais que inhiben a produción de insulina propia.
- Diabetes non diagnosticados.
- Infección renal prolongada sen tratamento adecuado.
- Hemodiálise ou glicosa intravenosa cando os médicos non teñen coñecemento de diabetes nun paciente.
A aparición de coma hiperosmolar vai sempre acompañada de hiperglicemia grave. A glicosa entra no torrente sanguíneo dos alimentos e é producida ao mesmo tempo polo fígado, a súa entrada nos tecidos é complicada debido á resistencia á insulina. Neste caso, a cetoacidosis non se produce e aínda non se determinou con precisión o motivo desta ausencia. Algúns investigadores cren que a forma hiperosmolar do coma desenvólvese cando a insulina é suficiente para evitar a ruptura de graxas e a formación de corpos cetonas, pero demasiado pouco para suprimir a descomposición do glicóxeno no fígado coa formación de glicosa. Segundo outra versión, a liberación de ácidos graxos do tecido adiposo suprímese debido á falta de hormonas ao comezo de trastornos hiperosmolares - somatropina, cortisol e glucagón.
Son coñecidos outros cambios patolóxicos que orixinan coma hiperosmolar. Coa progresión da hiperglicemia aumenta o volume de orina. Se os riles funcionan normalmente, entón cando se supera o límite de 10 mmol / L, a glicosa comeza a excretarse nos ouriños. Con función renal deteriorada, este proceso non sempre se produce, entón o azucre acumúlase no sangue e a cantidade de ouriños aumenta debido á deterioración da absorción inversa nos riles, comeza a deshidratación. O líquido sae das células e o espazo entre elas, o volume de sangue que circula diminúe.
Debido á deshidratación das células do cerebro, prodúcense síntomas neurolóxicos, o aumento da coagulación do sangue provoca trombose e leva a un insuficiente subministro de sangue aos órganos. En resposta á deshidratación, aumenta a formación da hormona aldosterona, o que impide que o sodio entre na urina do sangue e se desenvolva hipernatremia. Á súa vez, provoca hemorragias e inchazo no cerebro - prodúcese unha coma.
A falta de medidas de reanimación para eliminar o estado hiperosmolar, é inevitable un desenlace fatal.
Signos e Síntomas
O desenvolvemento de coma hiperosmolar leva unha ou dúas semanas. O inicio do cambio débese a un deterioro na compensación da diabetes, entón únense signos de deshidratación. Por último, danse síntomas neurolóxicos e consecuencias dunha alta osmolaridade no sangue.
| Causas dos síntomas | Manifestacións externas precedentes ao coma hiperosmolar |
| Descompensación de diabetes | Sede, micción frecuente, pel seca e coceira, molestias nas mucosas, debilidade, fatiga constante. |
| Deshidratación | Caída de peso e presión, as extremidades se conxelan, a boca seca constante, a pel pálida e fría, a súa elasticidade pérdese; despois de espremer nun dobre con dous dedos, a pel suavízase máis lentamente do habitual. |
| Deterioro cerebral | Debilidade en grupos musculares, ata parálise, opresión de reflexos ou hiperreflexia, calambres, alucinacións, convulsións similares ás epilépticas. O paciente deixa de responder ao ambiente e despois perde a consciencia. |
| Fallos noutros órganos | Indixestión, arritmia, pulso rápido, respiración superficial. A produción de urina diminúe e logo detense por completo. A temperatura pode aumentar debido a violación da termorregulación, ataques cardíacos, golpes, tromboses son posibles. |
Debido a que a función de todos os órganos se viola con coma hiperosmolar, esta condición pode estar enmascarada por un ataque cardíaco ou signos similares ao desenvolvemento dunha infección grave. Debido ao edema cerebral, pode sospeitarse encefalopatía complexa. Para facer un diagnóstico correcto, o médico debe saber sobre a diabetes no historial do paciente ou a tempo para identificala segundo a análise.
Diagnósticos necesarios
O diagnóstico baséase en síntomas, diagnóstico de laboratorio e diabetes. A pesar de que esta condición é máis común en persoas maiores con enfermidade tipo 2, o coma hiperosmolar pode desenvolverse no tipo 1, independentemente da idade.
Normalmente, un exame completo de sangue e urina é necesario para facer un diagnóstico:
| Análise | Trastornos hiperosmolares | |
| Glicosa no sangue | Aumentou significativamente - de 30 mmol / l a números desorbitantes, ás veces ata 110. | |
| Osmolaridade plasmática | Supera con forza a norma debido a hiperglicemia, hipernatremia, un aumento do nitróxeno en urea de 25 a 90 mg%. | |
| Glicosa urinaria | Detéctase se falta insuficiencia renal grave. | |
| Corpos cetónicos | Non se detecta nin en soro nin en orina. | |
| Electrolitos plasmáticos | sodio | A cantidade aumenta se xa se desenvolveu unha deshidratación grave, é normal ou lixeiramente inferior na fase media da deshidratación, cando o fluído deixa os tecidos no sangue. |
| potasio | A situación é inversa: cando a auga sae das células, é suficiente, entón unha deficiencia desenvólvese: hipocalemia. | |
| Reconto completo de sangue | A hemoglobina (Hb) e o hematocrito (Ht) adoitan ser elevadas, os glóbulos brancos (WBC) son máis que o normal a falta de signos evidentes de infección. | |
Para saber como está o dano do corazón e se pode soportar a reanimación, faise un ECG.
Algoritmo de emerxencia
Se un paciente diabético se desmaia ou está nun estado inadecuado, o primeiro que hai que facer é chamar a unha ambulancia. Pode que se preste atención de urxencia ao coma hiperosmolar só na unidade de coidados intensivos. Canto máis rápido se lle entregue o paciente alí, maior será a súa posibilidade de supervivencia, menos órganos serán danados e poderá recuperarse máis rápido.
Mentres espera unha ambulancia que precisa:
- Deixa o paciente ao seu lado.
- Se é posible, envolva para reducir a perda de calor.
- Supervise a respiración e as palpitacións, se é necesario, comece a respiración artificial e a masaxe cardíaca indirecta.
- Mide o azucre no sangue. En caso de exceso forte, inxección de insulina curta. Non se pode ingresar insulina se non hai glucómetro e non se dispón de datos de glicosa, esta acción pode provocar a morte do paciente se ten hipoglucemia.
- Se hai unha oportunidade e habilidades, poña un contagotas con solución salina. A taxa de administración é unha caída por segundo.
Cando un diabético chega a coidados intensivos, sométese a probas rápidas para establecer un diagnóstico, se é necesario, conectarse a un ventilador, restaurar o fluxo de orina, instalar un catéter nunha vea para a administración de medicamentos a longo prazo.

A condición do paciente está constantemente controlada:
- A glicosa mídese cada hora
- cada 6 horas - niveis de potasio e sodio,
- para previr a cetoacidosis, controlan os corpos cetonas e a acidez do sangue,
- a cantidade de ouriña liberada calcúlase durante todo o tempo cando se instalan os contagotas,
- O pulso, a presión ea temperatura son frecuentemente comprobados.
As principais direccións de tratamento son a restauración do equilibrio auga-sal, eliminación da hiperglicemia, terapia de enfermidades e trastornos concomitantes.
Corrección de deshidratación e reposición de electrólitos
Para restaurar o fluído no corpo, realízanse infusións volumétricas por vía intravenosa - ata 10 litros ao día, a primeira hora - ata 1,5 litros, entón o volume da solución administrada por hora redúcese gradualmente a 0,3-0,5 litros.
O fármaco está seleccionado segundo os indicadores de sodio obtidos durante as probas de laboratorio:
 Doutora en Ciencias Médicas, xefa do Instituto de Diabetoloxía - Tatyana Yakovleva
Doutora en Ciencias Médicas, xefa do Instituto de Diabetoloxía - Tatyana Yakovleva
Levo moitos anos estudando diabetes. Ten medo cando morren tantas persoas, e aínda máis quedan discapacitadas debido á diabetes.
Apresúrome a contar as boas novas: o Centro de Investigación en Endocrinoloxía da Academia Rusa de Ciencias Médicas conseguiu desenvolver un medicamento que cura completamente a diabetes. Polo momento, a eficacia deste medicamento achégase ao 98%.
Outra boa nova: o Ministerio de Sanidade asegurou a adopción dun programa especial que compense o elevado custo da droga. En Rusia, diabéticos ata o 18 de maio (inclusive) pode conseguilo - Por só 147 rublos!
| Sodio, meq / L | Solución de rehidratación | Concentración,% |
| Menos de 145 | Cloruro de sodio | 0,9 |
| 145 a 165 | 0,45 | |
| Máis de 165 | Solución de glucosa | 5 |
Coa corrección da deshidratación, ademais de restaurar as reservas de auga nas células, o volume de sangue tamén aumenta, mentres que o estado hiperosmolar elimínase e o nivel de azucre no sangue diminúe. A rehidratación realízase co control obrigatorio da glicosa, xa que a súa forte diminución pode levar a unha rápida caída da presión ou edema cerebral.
Cando apareceu a orina, comeza a reposición de reservas de potasio no corpo. Normalmente é cloruro de potasio, en ausencia de insuficiencia renal: o fosfato. A concentración e o volume de administración selecciónanse en función dos resultados de probas de sangue frecuentes para o potasio.
Control de hiperglicemia
A glicosa é corrixida por insulinoterapia. A insulina é administrada de acción curta, en doses mínimas, idealmente por infusión continua. Con hiperglucemia moi alta, faise previamente unha inxección intravenosa da hormona nunha cantidade de ata 20 unidades.
Con deshidratación grave, a insulina non se pode usar ata que se restableza o equilibrio hídrico, a glicosa nese momento diminúe tan rápido. Se as enfermidades concomitantes complican a diabetes e o coma hiperosmolar, pode ser necesaria insulina máis do habitual.

A introdución de insulina nesta fase do tratamento non significa que o paciente teña que pasar á súa inxestión durante toda a vida. Na maioría das veces, despois da estabilización da afección, pódese compensar a diabetes tipo 2 facendo dieta (dieta para diabetes tipo 2) e tomando medicamentos para reducir o azucre.
Terapia para trastornos concomitantes
Xunto coa restauración da osmolaridade, realízase a corrección de violacións xa ocorridas ou sospeitosas:
- Elimínase a hipercoagulación e impídese a trombose administrando heparina.
- Se a insuficiencia renal se agrava, realízase hemodiálise.
- Se un coma hiperosmolar é provocado por infeccións dos riles ou outros órganos, prescríbense antibióticos.
- Os glucocorticoides úsanse como terapia antixoc.
- Ao finalizar o tratamento, prescríbense vitaminas e minerais para compensar as súas perdas.
Que esperar - previsión
O pronóstico do coma hiperosmolar depende en gran medida do momento do inicio da atención médica. Con un tratamento oportuno, pódese evitar ou restaurar o tempo a conciencia prexudicada. Debido á terapia retardada, o 10% dos pacientes con este tipo de coma morren. A razón dos casos mortais restantes considérase a vellez, a diabetes sen compensación a longo prazo, un "ramo" de enfermidades acumuladas durante este tempo: insuficiencia cardíaca e renal, angiopatía.
A morte con coma hiperosmolar prodúcese con maior frecuencia debido á hipovolemia, unha diminución do volume sanguíneo. No corpo, causa insuficiencia dos órganos internos, principalmente dos órganos con cambios patolóxicos xa existentes. Tamén, o edema cerebral e as tromboses masivas mortais poden acabar fatalmente.
Se a terapia foi oportuna e eficaz, o paciente diabético recupera a conciencia, desaparecen os síntomas do coma, a glicosa e a osmolalidade do sangue normalízanse. As patoloxías neurolóxicas ao saír de coma poden durar entre un par de días e varios meses. Ás veces non se produce unha restauración completa das funcións, pode persistir a parálise, problemas de fala, trastornos mentais.
Asegúrese de aprender! Cres que a administración ao longo de pílulas e insulina é o único xeito de manter o azucre baixo control? Non é certo! Podes comprobalo ti mesmo comezando a utilizalo. ler máis >>
Etioloxía e patoxénese
A etioloxía do coma hiperosmolar está asociada ao estilo de vida dunha persoa. Obsérvase principalmente en persoas con segundo tipo de diabetes mellitus e máis a miúdo en anciáns, en nenos - a falta de control por parte dos pais. O principal factor que o causa é un forte aumento do azucre no sangue en presenza de hiperosmolaridade e ausencia de acetona no sangue.
As razóns desta condición poden ser:
- gran perda de fluído polo corpo como consecuencia dun uso prolongado de diuréticos, diarrea ou vómitos, con queimaduras,
- cantidade insuficiente de insulina como consecuencia dunha violación da insulinoterapia ou cando non se realiza,
- alta demanda de insulina, pode desencadearse por desnutrición, enfermidades infecciosas, feridas, o uso de certas drogas ou a introdución de concentrados de glicosa.
A patoxénese do proceso non está completamente clara. Sábese que o nivel de glicosa no sangue aumenta significativamente e a produción de insulina, pola contra, diminúe. Ao mesmo tempo, a utilización de glicosa bloquease nos tecidos e os riles deixan de procesala e excrétana na urina.
Se hai unha gran perda de fluído polo corpo, entón o volume de sangue circulante diminúe, faise máis denso e osmolar debido a un aumento da concentración de glicosa, así como de ións de sodio e potasio.

Síntomas dun coma hiperosmolar
O coma hiperosmolar é un proceso gradual que se desenvolve ao longo de varias semanas.
Os signos dela aumentan gradualmente e aparecen na forma:
- aumento da formación de ouriños,
- aumento da sede
- forte perda de peso en pouco tempo,
- debilidade constante
- alta sequedad da pel e das mucosas,
- deterioración xeral da saúde.
O deterioro xeral exprésase na falta de ganas de moverse, unha caída da presión arterial e da temperatura e unha diminución do ton da pel.
Ao mesmo tempo, hai signos neurolóxicos manifestados en:
- debilitamento ou amplificación excesiva de reflexos,
- alucinacións
- discapacidade da fala
- convulsións
- conciencia prexudicada
- violación de aleatoriedade de movementos.
A falta de medidas adecuadas, pode producirse estupor e coma, que nun 30 por cento dos casos provocan a morte.
Ademais, a medida que se observan complicacións:
- convulsións epilépticas
- inflamación do páncreas,
- trombose de veas profundas,
- insuficiencia renal.

Medidas de diagnóstico
Para o correcto diagnóstico e tratamento da coma hiperosmolar en diabetes mellitus, é necesario o diagnóstico. Inclúe dous grupos principais de métodos: un historial médico cun exame do paciente e probas de laboratorio.
O exame do paciente inclúe unha avaliación do seu estado segundo os síntomas anteriores. Un dos puntos importantes é o cheiro a acetona no aire exhalado polo paciente. Ademais, os síntomas neurolóxicos son claramente visibles.
Tamén se avalían outros indicadores que poden provocar unha condición similar do paciente:
- niveis de hemoglobina e hematocrito,
- reconto de glóbulos brancos
- concentración de nitróxeno en urea no sangue.
Se hai dúbida ou é necesario detectar complicacións, pódense prescribir outros métodos de exame:
- Ultrasonido e radiografía do páncreas,
- electrocardiograma e outros.
Vídeo sobre o diagnóstico do coma por diabetes:
Atención de emerxencia
Con coma hiperosmolar, a posición dunha persoa é difícil e empeora cada minuto, polo que é importante darlle os primeiros auxilios correctamente e sacalo desta condición. Só un especialista en reanimación pode prestar tal asistencia, onde o paciente debe ser tomado o antes posible.
Mentres a ambulancia viaxa, ten que poñer a persoa dun lado e cubrir con algo para reducir a perda de calor. Neste caso, é necesario controlar a súa respiración e, se é necesario, facer respiración artificial ou masaxes indirectas do corazón.
Despois de ingresar ao hospital, o paciente realízase probas rápidas para facer un diagnóstico preciso, e entón prescríbense medicamentos para eliminar o paciente dunha enfermidade grave. Recibíndolle administración de líquidos por vía intravenosa, normalmente unha solución hipotónica, que logo se substitúe por isotónica. Neste caso, engádense electrólitos para corrixir o metabolismo da auga dos electrólitos e unha solución de glicosa para manter o seu nivel normal.
Ao mesmo tempo, establécese un seguimento constante dos indicadores: o nivel de glicosa, potasio e sodio no sangue, a temperatura, a presión e o pulso, o nivel de corpos cetónicos e a acidez do sangue.
Asegúrese de controlar a saída de urina para evitar edemas, o que pode levar a graves consecuencias, a miúdo ponse un catéter ao paciente.
Outras accións
En paralelo á restauración do equilibrio hídrico, prescríbese insulina para o paciente, que implica administración intravenosa ou intramuscular da hormona.
Inicialmente introdúcense 50 unidades, que se dividen na metade, introducindo unha parte por vía intravenosa, e a segunda a través dos músculos. Se o paciente ten hipotensión, a insulina só se administra a través do sangue. A continuación, o goteo da hormona continúa ata que a glicemia alcanza os 14 mmol / L.
Neste caso, o nivel de azucre no sangue controla constantemente e, se baixa ata os 13,88 mmol / l, engádese glicosa á solución.
Unha gran cantidade de líquido que entra no corpo pode provocar edema cerebral no paciente; para evitalo, dáselle ao paciente unha solución intravenosa de ácido glutámico nun volume de 50 mililitros. Para previr a trombose, prescríbese heparina e control da coagulación sanguínea.
Previsións e prevención
O prognóstico da enfermidade depende en gran medida da puntualidade da asistencia. Canto antes se facilitou, menos perturbacións e complicacións se produciron noutros órganos. O resultado do coma é unha violación dos órganos, que antes diso tiña certas patoloxías. En primeiro lugar, o fígado, o páncreas, os riles e os vasos sanguíneos están afectados.
Cun tratamento oportuno, as perturbacións son mínimas, o paciente recupera a conciencia nuns poucos días, os niveis de azucre normalízanse e os síntomas de coma desaparecen. Continúa a súa vida normal sen sentir os efectos dun coma.
Os síntomas neurolóxicos poden durar varias semanas e incluso meses. Con unha derrota grave, pode que non desapareza e o paciente permanece paralizado ou prexudicado. Os coidados tardíos están cheos de complicacións graves ata a morte do paciente, especialmente nos que teñen outras patoloxías.
A prevención da afección é sinxela, pero require un seguimento constante. Consiste en controlar as patoloxías dos órganos internos, especialmente o sistema cardiovascular, os riles e o fígado, xa que participan máis activamente no desenvolvemento desta condición.
Ás veces o coma hiperosmolar ocorre en persoas que non teñen coñecemento da súa diabetes. Neste caso, é importante prestar atención aos síntomas, especialmente a sede constante, especialmente se hai familiares que padecen diabetes.
Tamén é importante seguir as recomendacións do médico para pacientes con diabetes:
- monitor constantemente o nivel de glicosa no sangue,
- adherirse á dieta prescrita
- non vulneres a dieta,
- non cambies a dosificación de insulina ou outros medicamentos por conta propia,
- Non tome medicamentos descontrolados
- observar actividade física dosificada,
- supervisar os indicadores do estado do corpo.
Todos estes son procesos bastante accesibles que só precisa recordar. Despois, a diabetes ocorre debido a un estilo de vida inadecuado e debido a iso leva consigo graves consecuencias.