Analxésicos pancreáticos
O proceso inflamatorio no páncreas ocorre por varias razóns. Na maioría das veces, o abuso de bebidas con alcohol, intoxicación alimentaria, tomar comidas pesadas, estrés e a presenza doutras enfermidades do sistema dixestivo leva a patoloxía. Non importa o factor que trouxo a este estado. Neste caso, sempre é necesario saber anestesiar o páncreas.
Lista de drogas pancreáticas
Antes de entender como anestesiar o páncreas, debes determinar o tipo de proceso patolóxico.
Se os fenómenos obstructivos nos condutos biliares se converten na causa da dor no órgano, entón desfacerse das molestias axudarán:
- stenting
- extracción de litoeiros,
- antiespasmódicos
- analxésicos
- litotripsia intraductal.
Con pancreatite de natureza autoinmune, é máis eficaz o uso de drogas:
- a base de ácido ursodeoxicolóxico,
- do grupo de corticoides.
Nalgúns casos realízase un stenting do conducto.
Se a síndrome da dor xurdiu como consecuencia da pancreatite biliar, entón é mellor usar:
- medicamentos baseados no ácido ursodeoxicólico,
- altas doses de enzimas pancreáticas,
- antiespasmódicos.
Os síntomas desagradables na pancreatite crónica pancreática sen presenza de tumores, obstrución e outros procesos patolóxicos poden eliminarse con:
- antiespasmódicos,
- preparados enzimáticos
- neurólise.
Que metodoloxía de tratamento debe decidir só o médico en función do cadro clínico, o curso da enfermidade e a idade do paciente.
Drogas analxésicas
Pódese frear a dor de calquera natureza coa axuda de analxésicos. Se o curso da enfermidade é agudo, o médico escollerá outro remedio. Dado que este grupo de medicamentos ten moitas contraindicacións, hai que ter en conta o procedemento da pancreatite pancreática crónica e se existen outros procesos patolóxicos. Por exemplo, non se recomenda antiinflamatorios non esteroides cando hai problemas co tracto dixestivo.
Para desfacerse das sensacións desagradables, os médicos aconsellan combinar medicamentos que inclúen inhibidores para normalizar a separación do zume gástrico con grandes doses de polienimas.
O papel principal xoga a disfunción do esfínter e a interrupción do tracto intestinal de carácter diskinético. Nestes casos, é mellor usar analxésicos.
Ao elixir analxésicos para a dor no páncreas, é necesario prestar atención a varios requisitos en forma de:
- alto rendemento
- exposición prolongada
- falta de efectos secundarios.
O grupo de analxésicos inclúe:
Diclofenac xestiona os problemas mellor. A droga está dispoñible en varias formas.
Antiespasmódicos

A principal causa da dor é o espasmo nas estruturas musculares lisas. Polo tanto, a acción dos analxésicos para o páncreas debería estar dirixida a eliminar calambres e parar o maior desenvolvemento do proceso inflamatorio.
Estes medicamentos divídense xeralmente en 2 grupos principais:
A primeira categoría debería incluír Duspatalin ou Mebeverin. O seu efecto está dirixido a eliminar espasmos, reducir a permeabilidade das estruturas celulares, deter o calcio e reducir o fluxo de potasio das estruturas musculares lisas.
O efecto terapéutico prodúcese despois de 30-40 minutos. O efecto analxésico dura ata 12 horas.
Buscopan pertence ao mesmo grupo. Despois de usar o medicamento, obsérvase unha diminución da secreción das glándulas alimentarias. Non afecta o funcionamento do sistema nervioso central.
Os seguintes medicamentos pertencen á segunda categoría de medicamentos.
- Non-shpa. Este tipo de antiespasmódico considérase o máis popular, pero pouco razoable. Anestesia rapidamente, pero está prohibido levar máis de 3 días.
- Drotaverinum. Un análogo de No-shpa, pero moito máis barato. Non menos efectivo.
- Papaverina. Dispoñible en forma de solución para inxección, supositorios e tabletas.
Non alivian a causa da dor, senón que só actúan como adyuvantes. Non se pode usar durante moito tempo.
Preparados enzimáticos

Os analgésicos para a pancreatite pancreática non sempre fan fronte á dor. A cousa é que os analxésicos e antiespasmódicos só eliminan temporalmente un síntoma desagradable, pero non combaten a causa da inflamación.
Para evitar a exacerbación da pancreatite pancreática crónica e unha complicación en forma de estenosis ou necrose, os médicos prescriben preparados enzimáticos.
A mellor droga deste grupo é Creon. Pero non se pode usar en todos os casos. O medicamento é prescrito só despois de que se coñezan os resultados das probas e diagnósticos.
Ademais de Creon, pódense prescribir ao paciente os seguintes medicamentos.
- Panzinorm. Emprégase en caso de insuficiencia de funcionalidade exocrina. Dispoñible en forma de cápsula.
- Pancreatina Analogo ruso de Creon. É barato. Pero non é efectivo en todos os casos. Pode afectar negativamente ás paredes do estómago.
- Festal. Preparación de herbas multi-compoñentes. A súa composición inclúe non só encimas, senón tamén compoñentes de bile e hemicelulosa. Está prescrito para adultos e nenos maiores de 3 anos.
O tratamento con encimas dura de 2 semanas a 1,5 meses, dependendo da gravidade da enfermidade, da natureza da síndrome da dor e da idade do paciente.
Terapia asistencial
Con inflamación do páncreas, é importante non só eliminar correctamente a síndrome da dor, senón tamén eliminar a causa da patoloxía. Tomar medicamentos non ofrecerá un tratamento completo e de alta calidade. Se unha persoa non cumpre as recomendacións dun médico, faltará un resultado positivo.
A terapia conservadora implica o uso non só de métodos de alivio da dor, senón tamén doutros tipos de drogas:
- sedantes. Eficaz con estrés constante. Mellora a calidade do sono e protexe o sistema nervioso das influencias ambientais agresivas,
- antihistamínicos. Elimina picazón, enrojecimiento e erupcións cutáneas na pel, causadas por reaccións alérxicas ao tomar certos alimentos,
- preparados a base de calcio Con pancreatite, o calcio é absorbido peor. É lavado dos ósos, o que conduce á súa fraxilidade,
- complexos vitamínicos. Deberían incluír vitaminas B, ácido ascórbico, retinol, tocoferol, ácidos graxos omega 3-6-9,
- preparacións envolventes Protexa o estómago, o páncreas e o canal intestinal dos efectos de factores adversos,
- drogas hormonais. Indícanse cando a función endocrina comeza a sufrir no páncreas,
- antiemeticos. Usado só cando vómitos e náuseas son frecuentemente perturbados,
- fármacos antidiarreicos. Normaliza o movemento das feces e do intestino,
- adsorbentes. Elimina toxinas, bacterias mortas e os seus produtos de refugallo. Normalizar as feces. Pero poden provocar estreñimiento.
O tratamento da dor dura de 10 a 20 días.
En raros casos, a pancreatite caracterízase por unha lesión infecciosa. Para desfacerse da flora patóxena, os médicos prescriben antibióticos cun amplo espectro de efectos. Os máis usados son Tobramicina, carbenicilina e ampicilina. O médico selecciona de xeito individual o grupo de medicamentos.
Para que a terapia da dor sexa máis beneficiosa, hai que seguir unhas regras importantes.
- Coma unha dieta sa. É necesario abandonar produtos pesados en forma de fritos, carnes graxas e peixes, maionesa, salsas, semi-acabados, comidas rápidas.
- Exclúe o uso de bebidas alcohólicas: cervexa, viño, champaña, cócteles.
- Non comer pola noite. A última comida non debe ser máis tarde das 19 horas.
- Cociñar só ao vapor, ferver ou cocer ao vapor.
Se a síndrome da dor non permite durmir e estraga a vida, entón paga a pena organizar un xaxún durante varios días. Calquera comida está excluída do menú. Só se pode beber auga non carbonatada nin auga filtrada. Neste momento, podes aplicar frío ao lado esquerdo. Para iso, toma un anaco de xeo e envolveo nun pano fino.
Analgésicos para a pancreatite aguda
 A pesar da abundancia de analxésicos, un dos principais métodos para aliviar a dor na pancreatite aguda é o uso de analxésicos. Os fármacos de primeira elección son os salicilatos (Aspirina) ou o Acetominofeno, tamén coñecidos como Paracetamol. Tómanse inmediatamente antes das comidas para evitar dor. Preferencia, os expertos recomendan dar paracetamol, xa que ten un efecto irritante mínimo no páncreas. Non obstante, en pacientes con graves danos no fígado, só se pode usar no campo da consulta previa co seu médico. Xa que o remedio é hepatotóxico.
A pesar da abundancia de analxésicos, un dos principais métodos para aliviar a dor na pancreatite aguda é o uso de analxésicos. Os fármacos de primeira elección son os salicilatos (Aspirina) ou o Acetominofeno, tamén coñecidos como Paracetamol. Tómanse inmediatamente antes das comidas para evitar dor. Preferencia, os expertos recomendan dar paracetamol, xa que ten un efecto irritante mínimo no páncreas. Non obstante, en pacientes con graves danos no fígado, só se pode usar no campo da consulta previa co seu médico. Xa que o remedio é hepatotóxico.
A dose de analxésicos para a pancreatite aguda está seleccionada individualmente. Pero, en todo caso, recoméndase que sexa o mínimo posible.
Varios médicos practican para aliviar a dor en pacientes con pancreatite aguda, comprimidos de pancreatina, que non teñen un revestimento protector contra o ácido. Comezan a activarse no estómago, así como nas partes superiores do duodeno. Non obstante, deben usarse con medicamentos que bloqueen a secreción gástrica.
Inxeccións e comprimidos anestesiantes para pancreatite
En concreto, a maioría das veces usa tales medicamentos en forma de comprimidos:
- Efecto antiespasmódico - Mebeverin, No-shpu. Ademais, tomar Papaverine, Meteospasmil, Buscopan, pode axudar a se librar do espasmo,
- ademais, tamén usan analxésicos para a pancreatite, como os analxésicos. Por exemplo, Baralgin, Acetamifen,
- de antiinflamatorios non esteroides son eficaces: Voltaren, Movalis, Indometacina.
 A aceptación dalgún dos fondos listados debería realizarse só previa consulta co seu médico.
A aceptación dalgún dos fondos listados debería realizarse só previa consulta co seu médico.
Na fase do tratamento hospitalario, así como na fase de exacerbación da enfermidade, recíbense inxeccións de dor que teñen un efecto máis forte e intenso. Entre os analxésicos, os máis populares son: Buprenorfina, Pentazocina.
Non poucas veces, unha variedade de bloqueos de novocaína inclúense no réxime de tratamento. Para inxeccións que teñan un efecto antiespasmódico, use Eufillina.
No caso de que todas estas drogas non detivesen a dor, nun ataque severo, ás veces os expertos prescriben analxésicos para a pancreatite, que teñen unha composición estupefaciente. Estes inclúen: Promedol, Fentanyl.
Sen dúbida, o páncreas é un dos órganos máis importantes do tracto gastrointestinal. Pero o seu traballo caeu.
A razón é o efecto no corpo de factores externos e internos da etimoloxía patolóxica.
Os analgésicos para a dor no estómago e no páncreas axudan a aliviar as molestias graves.
Unha persoa que atopou tal patoloxía debería saber anestesiar o páncreas, que medidas debe tomar para deter os síntomas da enfermidade, o que provocou unha violación do seu traballo.
Neste material contarannos que indicacións hai para tomar analxésicos, que tipo de medicamentos é recomendable tomar en caso de disfunción do páncreas e, finalmente, como consecuencia de que falla o funcionamento deste órgano.
Indicacións para tomar analxésicos
Antes de contarche como anestesiar o páncreas, debes descubrir cando é recomendable facelo.
Podes tomar calquera medida médica se sospeitas que unha disfunción deste órgano só se realizou un diagnóstico médico.
Normalmente, o páncreas moléstase co desenvolvemento de enfermidades do tracto gastrointestinal como gastrite, duodenite, pancreatite e así por diante.
Todas estas enfermidades levan á perturbación do proceso dixestivo. A superficie tisular do páncreas pode ser destruída, inflamada e afectada por bacterias patóxenas.
Todo isto leva a que a función dixestiva está afectada. De aí a necesidade da súa normalización e estabilización.
Entón, en función de que, os expertos aconsellan aos pacientes que se anestesien?
- As sensacións incómodas ocorren regularmente. O home xa experimentou esas dificultades antes.
- O desenvolvemento de úlceras de estómago, gastrite, pancreatite e outras enfermidades gastrointestinais. A dor é un compañeiro constante destas patoloxías.
- As sensacións gástricas incómodas empeoran despois da comida. Neste caso, definitivamente estamos a falar do proceso patolóxico no corpo.
- Na parte superior do estómago resúltase dor dores ou dor.
Para entender como anestesiar o páncreas, recoméndase centrarse nos seus síntomas.
Consellos! Rexeitar a autoadministración dun medicamento analxésico. Se o malestar estomacal non lle molestou antes, pode tomar un medicamento analxésico. Non obstante, se a dor se produce sistematicamente, non se pode deter con pastillas. Neste caso, busque axuda médica.
Contraindicacións á anestesia domiciliaria
Non sempre é anestésico para a dor no estómago e o páncreas, é recomendable levar na casa.
A opción ideal é rexeitar a autoasistencia a falta dun diagnóstico preciso.
É dicir, se non visitou previamente un gastroenterólogo que establecería con exactitude cal é a causa do seu malestar, entón tomar calquera analxésico é perigoso para a súa saúde.
Por iso, en primeiro lugar, as persoas que se queixan da manifestación necesitan abandonar o medicamento propio na casa:
- Náuseas acompañadas de vómitos.
- Intoxicación nutricional do corpo. A miúdo ocorre co uso de produtos fríos.
- Sinais que indican que a parede do estómago está demasiado sometida.
- Presión arterial baixa. Unha persoa cuxa presión arterial está por debaixo da normalidade pode perder a conciencia.
- Condición convulsiva.
- Vómitos A miúdo con disfunción do páncreas, pódense observar pezas da comida non digerida no vómito. Ademais, o vómito do paciente pode estar presente no sangue. Este é un síntoma moi alarmante.
- Gran sede e secado da epiderme. Tales síntomas indican deshidratación.
Estes non son todos os signos, cuxa manifestación non só é indesexable, senón que tamén é perigoso para tomar analxésicos.
Como anestesiar o páncreas
Entón estás enfermo. Houbo un fallo no seu tracto gastrointestinal, como consecuencia de que todas as comidas están acompañadas de dor severa.
É necesario tomar medidas terapéuticas. Que pode anestesiar un órgano enfermo? Afortunadamente, as farmacias modernas están literalmente "abarrotadas" de medicamentos analxésicos.
Moitos destes están dispoñibles sen recepción. Coa manifestación de síntomas indicativos da disfunción do páncreas, recoméndase tomar antiespasmódicos.
Importante! Lembre que tomar un medicamento para a dor non proporciona tratamento para a enfermidade, cuxo desenvolvemento provocou a aparición dunha síndrome da dor.O uso de analxésicos é un método para frear o malestar e non os síntomas da enfermidade subxacente.
Ás veces cun síndrome da dor pronunciado, o uso dunha tableta en forma de medicación para a dor non trae os resultados desexados.
Polo tanto, para desfacerse do grave malestar, ten que administrar o medicamento por vía intravenosa.
A moitos non lles gusta facer inxeccións, con todo, este é un xeito eficaz de tratar con dor espástica grave.
Que tipo de medicamento se debe tomar neste caso?
Cada un destes fármacos pertence ao grupo dos antiespasmódicos. A súa recepción permítelle parar sensacións de estómago desagradables en pouco tempo.
Se a dor se produce despois de comer e non é posible tolerala, é necesario tomar un medicamento analxésico máis calmante.
Neste caso, recoméndase combinar un antiespasmódico cun analxésico. Por exemplo, pode beber unha pastilla de Spazmalgon e Analgin, ou Riabal e Nurofen.
Lea atentamente as instrucións que se acompañan do medicamento. Isto é preciso para saber tomalo correctamente e en que cantidade.
Se o uso de comprimidos co fin de anestesiar o páncreas non conduce aos resultados desexados, recoméndase recorrer ao método intravenoso de administración do medicamento.
Por exemplo. Con dor severa, pode inxectar a ampolla de No-shpa e Analgin na vea dun paciente.
Se isto non axuda, os médicos aconsellan a Kitanov que se anestesie. Non abuses do uso deste medicamento con fins medicinais, xa que contén substancias estupefacientes adictivas.
Factores que afectan a disfunción das glándulas
As enfermidades do tracto gastrointestinal non son o único motivo para a aparición de sensacións gástricas dolorosas.
Poden facerse sentir e polo estilo de vida erróneo que leva ás persoas. Entón, que factores poden causar dor neste órgano?
- Tratamento antibiótico a longo prazo.
- Metabolismo deteriorado. Moitas veces a propia persoa provoca un trastorno metabólico no seu corpo, a razón para iso é unha nutrición inadecuada.
- Abuso de alimentos graxos.
- Malos hábitos. En primeiro lugar, estamos a falar de fumar e beber alcohol.
- O período de xestación. Moitas mulleres embarazadas permiten comer un produto que lles está prohibido, por exemplo, unha torta de café. Así, condenan a disfunción da glándula.
Así, a aparición de dor na parte esquerda do estómago (a localización do páncreas) pode ser desencadeada pola propia persoa.
Prevención
Para evitar a aparición de molestias gástricas, cómpre levar o estilo de vida adecuado. Primeiro de todo, é necesario limitar o consumo de alcol.
O alcohol etílico ten un efecto devastador na superficie tisular do páncreas, polo tanto, está contraindicado beber alcohol con patoloxías do tracto gastrointestinal.
Se non, a dor no estómago non diminuirá. En segundo lugar, para evitar a súa aparición, antes de cada festa, debería prestarse axuda ao estómago en forma de encimas.
Polo tanto, de visita, bebe unha tableta de Pancreatina ou Creon. Esta medida axudará a previr problemas despois dunha festa como flatulencias e sensación de pesadez no estómago.
E finalmente, en terceiro lugar, come ben. A túa saúde depende de como planifique a dieta.
Non abuses dos alimentos graxos, afumados e demasiado salados. Siga un réxime de beber para evitar a deshidratación e manter o equilibrio hídrico.
Ben, a última regra - ao primeiro sinal de malestar vai ao hospital. Canto antes previas a enfermidade, máis probabilidade é que non vaia acompañado de molestias gástricas.
Vídeo útil
No curso agudo de pancreatite ou a súa exacerbación é posible a aparición de síntomas desagradables, entre os que cabe destacar a dor.
Causan moito malestar, pero pódense deter coa axuda de medicamentos.
Os analgésicos para a pancreatite deben ser prescritos por un médico, segundo a condición da persoa e o curso da enfermidade en si.
Medidas para a dor aguda
Se aparece por primeira vez un ataque de pancreatite en forma aguda, entón a dor será brusca e súbita e a súa forza aumentará rapidamente.
Este problema pode atoparse en calquera lugar e, para evitar o síntoma, non sempre é posible atopar pílulas e outros medicamentos.
Neste estado, é mellor chamar a unha ambulancia e antes de que cheguen os médicos, pode axudar a vostede ou a unha persoa con ataque.
O principal é coñecer as regras básicas que están permitidas e prohibidas para o seu uso:
- O paciente necesita sentarse ou tomar unha posición medio sentada e poñer o corpo adiante. Non se recomenda tomar unha posición horizontal, xa que o síntoma só se fará máis forte.
- Está prohibido usar medicamentos que conteñan enzimas, que os pacientes adoitan usar para a dor durante as comidas. Para deter o ataque, é necesario non aumentar a asignación de encimas, senón reducir a súa produción.
- Non induzas vómitos, aínda que teña náuseas ou burping graves. Na casa adoitan usarse solucións coa esperanza de que despois do vómito a afección mellore, pero todo sucede ao revés.
- Non comer nin beber caldos nin marmeladas. Está permitido usar só auga sen gas alcalino para a dor, debes beber en pequenos grolos nunha cantidade mínima.
- Intente non usar analxésicos para a pancreatite antes de que o médico chegue, xa que o alivio do síntoma pode borrar o cadro clínico e o diagnóstico será complicado. A drotaverina ou a Papaverina considéranse os únicos medicamentos aprobados para a dor aguda antes dunha visita médica.
Con dor severa e grave contra a pancreatite, a xente adoita ser tomada por unha ambulancia, diagnosticada nun hospital, determínase un diagnóstico preciso e proporciónase axuda adecuada. Este procedemento evita graves complicacións, hemorraxias.
Cun síntoma forte, pode usar algúns remedios populares sinxelos. Se o ataque non é moi forte, entón axuda no frío na cavidade abdominal, que detén axiña o malestar.
Un gran número de puntos activos recóllense nos pés dunha persoa, polo que a masaxe tamén pode aliviar a dor causada pola pancreatite.
No futuro, con tratamento convencional, podes usar unha decocción a base de cadeiras de rosa ou menta, así como zume de cenoria, granada.
Estas bebidas melloran o estado do órgano inflamado, os procesos dixestivos son a prevención da dor, pero todas as receitas da medicina tradicional só se poden usar en consulta co médico.
En ataques agudos, decoccións e infusións non se poden usar, pero non axudarán.
Analxésicos
Pódense parar case todos os tipos de dor se se usan analxésicos. No proceso inflamatorio agudo no páncreas, os médicos poden recomendar fármacos doutros grupos medicamentosos. Todo está seleccionado persoalmente para cada paciente.
Todos os analxésicos teñen as súas propias características de uso, contraindicacións e efectos secundarios.
Cando se usan medicamentos non esteroides, a dor pode deterse, pero tales fármacos non deben ser usados por pacientes con enfermidades adicionais ou mal funcionamento do sistema dixestivo.
Para aliviar a dor, pode empregar preparados complexos nos que hai inhibidores de materiais biolóxicos gástricos, onde hai moitos polisimas.
O desenvolvemento da dor con pancreatite aparece a miúdo debido a violacións no traballo do esfínter de Oddi, así como con discinesia intestinal.
Neste caso, é mellor non usar analxésicos, dar preferencia aos antiespasmódicos.
Antiespasmódicos
Comparando analxésicos e antiespasmódicos para o alivio da dor, pódense distinguir varias vantaxes deste último:
- Alta eficiencia despois da administración.
- Efecto terapéutico a longo prazo.
- Efectos secundarios mínimos.
Xa que con dores de pancreatite aparecen máis a miúdo debido a espasmos musculares, entón coa inflamación do páncreas, os médicos recomendan usar sempre antiespasmódicos.
Os analxésicos miotrópicos para a pancreatite demostráronse mellor. Coa súa axuda, pode afectar con facilidade e rapidez aos espasmos, independentemente do lugar de suceso.
Todos os fármacos antiespasmódicos divídense en 2 tipos:
Un dos mellores antiespasmódicos miotrópicos é Duspatalin. Un medicamento é capaz de eliminar inmediatamente espasmos e reduce a entrada de sodio nas células. Ademais, a acción do calcio detense, o fluxo de potasio diminúe e as hipotomías non se provocan.
Aproximadamente media hora despois de tomar a pílula, a intensidade da dor comeza a diminuír e a acción das substancias activas dura ata 12 horas.
Analxésico para pancreatite crónica
Coida a túa saúde. Manteña a ligazón
No curso crónico da enfermidade por dor, os médicos prescriben analxésicos non esteroides. Seleccionanse individualmente, ademais, poden usar medicamentos que afecten e eliminan a propia causa do síntoma.
A miúdo utilízase para aliviar un ataque:
- Ibuprofeno, Nimesil ou Diclofenac.
- Antiespasmódicos e analxésicos, incluído No-shpa, Baralgin.
- Inhibidores da liberación de zume pancreático, que pode aliviar o estrés do órgano inflamado. Para tratamento use Gordoks, Krivriven.
- Medicamentos hormonais baseados na somatostatina. Esta sustancia reduce a liberación de encimas e elimina parcialmente a dor.
- Drogas enzimáticas que poden mellorar o traballo dixestivo, entre elas pode beber Creon, Mezim, Festal.
- Antihistamínicos, diuréticos. Estes medicamentos eliminan o edema da parte inflamada. Para o tratamento úsase Furosemida, Suprastina e Diphenhidramina.
A nutrición adecuada, a ximnasia, o uso dalgúns remedios populares poden desfacerse da dor de forma crónica.
Estes métodos axudarán a que a dor leve, apareza de cando en vez, sen un curso agudo de síntomas.
Baralgin por dor
O baralgin para pancreatite usa desde hai máis de 10 anos para tratar, eliminar a dor e outros síntomas da enfermidade.
A composición do medicamento ten moitos compoñentes medicinais, que en combinación dan o seguinte resultado:
- Teñen un efecto analxésico.
- Eliminar espasmos musculares.
- Eliminan o proceso inflamatorio de forma leve.
- Retire o lume.
Coa enfermidade, Baralgin afecta inmediatamente a varias causas da dor, directamente aos receptores, pero recoméndase non usar o medicamento para a dor aguda, senón un síntoma moderado ou leve que aparece máis a miúdo no estadio crónico do curso.
Baralgin non pertence a estupefacientes, forma parte do grupo de analxésicos.
O medicamento prescríbese ao paciente se os outros medicamentos descritos anteriormente de distintos grupos farmacolóxicos non axudan. Podes mercar a ferramenta en diferentes formas:
- Tabletas que conteñen 500 mg de substancias activas. Pódense usar para dor leve ou despois da inxección.
- Velas, onde haberá 300 mg de ingredientes activos. Esta forma case non se usa para a enfermidade.
- Solucións empregadas para contagotas ou inxeccións. A forma recoméndase para unha dor moderada e a solución en si pode administrarse xunto con outras drogas.
As tabletas pódense usar ata 6 pezas ao longo do día, independentemente da comida, pero se ten unha enfermidade, é mellor usalas 30 minutos antes de comer, co fin de reducir o aumento da dor despois da absorción dos produtos.
Baralgin ten moitos análogos producidos en diferentes países, por distintas empresas. A diferenza dos análogos, Baralgin só ten un compoñente activo.
Aínda que o medicamento é bastante popular, ten un efecto completo, pero non se debe tomar sen o permiso do médico.
Cada medicamento ten contraindicacións, efectos secundarios e Baralgin para a pancreatite non é unha excepción.
Incluso despois dun único uso da pílula, é posible desenvolver consecuencias negativas, entre as que destacan:
- Reacción alérxica do corpo.
- Diminúe a violación na composición do sangue, a norma de plaquetas e leucocitos.
- Violacións do corazón e do sistema vascular.
- Fallos das funcións hepáticas e renales.
Con moitas patoloxías, está prohibido o uso da medicación. As principais son enfermidades dos riles, fígado, sangue e corazón.
Por que aparece dor
As sensacións de dor son as principais manifestacións da patoloxía do páncreas agudo.
 É causado polos mesmos motivos que a exacerbación en si:
É causado polos mesmos motivos que a exacerbación en si:
- incumprimento da dieta prescrita: comer en exceso ou comer alimentos prohibidos,
- tomar bebidas alcohólicas,
- estrés nervioso
- patoloxías doutros órganos do sistema dixestivo en fase aguda - por exemplo, inflamación da vesícula ou gastrite,
- envelenamento por alimentos, drogas ou fumes químicos.
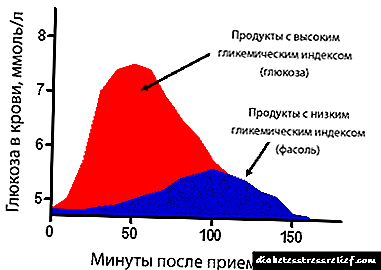
Normalmente as dores fanse sentir media hora despois de comer o produto incorrecto. É ese período de tempo que se require para que a función secretora do páncreas se active cando o alimento entra no estómago. Se a comida é pesada, indixestable, o páncreas experimenta grandes cargas, comeza a súa inflamación. Neste caso, desenvólvese edema do páncreas, o fluxo sanguíneo cara ao órgano aumenta, como resultado da presión no seu interior, prodúcese dor.
E tamén as dores son causadas por:
- estreitamento dos conductos pancreáticos,
- cambios de tecido dexenerativos,
- hipoxia - insuficiente subministración de osíxeno para o corpo,
- trastornos do subministro de sangue ao páncreas.
 As extensas lesións nos tecidos levan ao desenvolvemento de necrose pancreática. Se os lóbulos do páncreas son necróticos ao mesmo tempo (é neles o que se produce o zume do páncreas), véndese na cavidade peritoneal. Isto tamén provoca unha síndrome de dor grave, o paciente está en condicións moi graves e non pode pensar noutra cousa que como aliviar a dor con pancreatite de ningún xeito.
As extensas lesións nos tecidos levan ao desenvolvemento de necrose pancreática. Se os lóbulos do páncreas son necróticos ao mesmo tempo (é neles o que se produce o zume do páncreas), véndese na cavidade peritoneal. Isto tamén provoca unha síndrome de dor grave, o paciente está en condicións moi graves e non pode pensar noutra cousa que como aliviar a dor con pancreatite de ningún xeito.
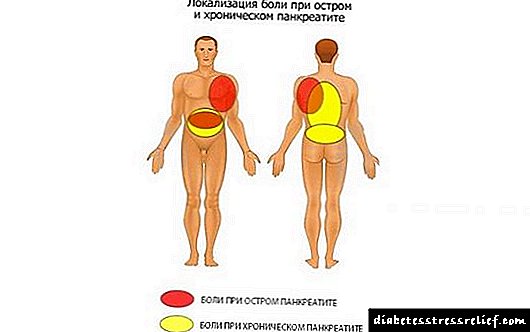
A dor na forma crónica de pancreatite ten un mecanismo de desenvolvemento lixeiramente diferente. O proceso inflamatorio non é tan agudo como durante o ataque, a irritación do páncreas é insignificante. Pero os tecidos que foron danados durante o período de exacerbación están rascados, no seu lugar están conectados tecidos densos en vez dos glandulares. Presionan sobre os vasos que os rodean, terminacións nerviosas e órganos internos. Polo tanto, o paciente pode queixarse dunha dor dolorosa constante no hipocondrio, ás veces estendéndose ao lado dereito ou esquerdo, no lombo entre as omoplatos.
Que facer coa dor aguda
Normalmente, unha situación similar atrapa a unha persoa no lugar de traballo, na casa ou nunha festa. Podes anestesiar o páncreas inflamado antes da chegada con medios improvisados.
Pero ao mesmo tempo, é importante saber que se pode e non se pode facer para non prexudicar aínda máis ao paciente:
- O paciente debe tomar unha posición sentada ou semitenta, inclinando o corpo lixeiramente cara adiante. É mellor non estar de costas: isto é fortalecer a dor.
- En ningún caso non tome preparados que conteñan encimas, como moitos fan con dor abdominal despois dunha festa e libacións. Pola contra, agora cómpre retardar a produción de enzimas.
- Non estimule o vómito se se trata de náuseas, eructos e vómitos, con permanganato de potasio e outras solucións.
- Non coma: algúns tentan beber xelea, caldo ou comer unha porción de gachas viscosas, pero agora non é o momento para facelo. Só se permite beber auga alcalina mineral sen gas en pequenos sorbos e porcións pequenas.
- Intente non tomar analxésicos e outros analxésicos, xa que isto dificultará o diagnóstico. O único xeito de aliviar a dor na pancreatite aguda pódese probar antes de que chegue a ambulancia: trátase de pílulas ou inxeccións de drotaverina e papaverina.
Medicamentos para a dor na pancreatite aguda
 Como aliviar a dor coa pancreatite en xeral e coas súas formas específicas, o médico determinará, tendo en conta o estado do paciente. Normalmente úsanse analxésicos en forma de inxeccións, xa que debido a vómitos e diarrea que acompañan a exacerbación da pancreatite en case todos os casos, os comprimidos e as cápsulas non teñen tempo para disolverse e asimilarse.
Como aliviar a dor coa pancreatite en xeral e coas súas formas específicas, o médico determinará, tendo en conta o estado do paciente. Normalmente úsanse analxésicos en forma de inxeccións, xa que debido a vómitos e diarrea que acompañan a exacerbación da pancreatite en case todos os casos, os comprimidos e as cápsulas non teñen tempo para disolverse e asimilarse.
Para a dor moderada, introdúcese unha combinación de analxésicos e antiespasmódicos: Drotaverin e Baralgin ou Papaverin e Analgin, etc.
Se estes fármacos non axudan, úsanse analxésicos narcóticos:
Ketanov non pertence a estupefacientes, pero é unha potente e eficaz medicación para a dor, polo que adoita usarse como alternativa. Ás veces a Novocaína está bloqueada. Estes dous medicamentos (a diferenza dos estupefacientes) pódense mercar nunha farmacia sen receita médica.
 Cunha exacerbación da pancreatite, o paciente necesita un descanso completo, físico, emocional. Despois de que se introduciu un analxésico para a pancreatite, colócase unha vexiga de xeo no estómago. Isto axuda a aliviar o edema do páncreas, que tamén axuda a reducir a dor. Pero isto non se recomenda na casa: a hipotermia pode causar vasospasmo e empeorar o estado do paciente.
Cunha exacerbación da pancreatite, o paciente necesita un descanso completo, físico, emocional. Despois de que se introduciu un analxésico para a pancreatite, colócase unha vexiga de xeo no estómago. Isto axuda a aliviar o edema do páncreas, que tamén axuda a reducir a dor. Pero isto non se recomenda na casa: a hipotermia pode causar vasospasmo e empeorar o estado do paciente.
Un medicamento completo dirixido a reducir a dor tamén axuda:
- restaurar o metabolismo da sal da auga,
- para suprimir a secreción de enzimas,
- para eliminar microorganismos patóxenos.
Co alivio do proceso inflamatorio e a restauración das funcións pancreáticas, a dor farase máis débil.
Como eliminar a dor na pancreatite crónica
Cando a dor é unha preocupación pola forma crónica da enfermidade, só un médico debe escoller o medio para eliminalos. Os anestésicos son prescritos do grupo de antiinflamatorios ou analxésicos non esteroides, así como dos medicamentos que eliminan a causa da dor.
 Normalmente, estes son:
Normalmente, estes son:
- AINEs - Ibuprofeno, Diclofenac, Nimesil.
- Antiespasmódicos e analxésicos - Baralgin, Analgin, No spa.
- Inhibidores da produción de zume de páncreas: permiten descargar o páncreas durante a súa inflamación. Trátase de Gordoks, Krivriven, Kontrikal.
- Medios que conteñen a hormona somatostatina: esta sustancia suprime a capacidade secreta do páncreas e alivia parcialmente a dor.
- Preparados enzimáticos: estimulan a dixestión e apoian o páncreas, entre eles Mezim, Creon, Festal, Pancreatina.
- Os antihistamínicos e os diuréticos: alivian a hinchazón dos tecidos coa inflamación do sistema dixestivo, son Furosemida, Triampur, Suprastina, Diphenhidramina, Pipolfen.
Afrontar a dor e evitar novos ataques axudará a dieta, exercicios respiratorios, remedios populares.
Pero estes métodos só axudan con dor menor durante a remisión.
Se o estado do paciente empeora, a pesar das medidas tomadas, debería chamar de inmediato unha ambulancia.
Como é a dor na pancreatite crónica
Con exacerbacións secundarias, a dor é inferior ao ataque inicial. O lugar de localización está cambiando. O malestar notase nas seguintes áreas:
- na parte traseira
- na parte superior ou unha visa de estómago,
- no peito.
En caso de pancreatite crónica, a dor non é grave, ten unha frecuencia diferente. O malestar resultante está asociado ao uso de alimentos pesados, alcohol.
Ocorre que despois dunha grave exacerbación, a dor desaparece. Non te relaxes, podemos falar de necrose dunha vasta zona do páncreas.
Como resultado de sensacións dolorosas en pacientes, obsérvase unha violación do estado psicoemocional. Con un longo curso da enfermidade, a psique está seriamente danada.
A dor durante a exacerbación da pancreatite provoca danos irreversibles para a saúde do paciente. Por iso, é importante anestesiar o páncreas a tempo, esquecendo un tempo o estrés e a dor.
Formas de eliminar a dor con pancreatite
O primeiro ataque da enfermidade, por regra xeral, ocorre inesperadamente. Por unha razón obxectiva, os primeiros auxilios a un paciente son prestados na casa ou no traballo. As regras listadas deben ser respectadas:
- A vítima ofrécelle total paz.
- Asentado cun corpo lixeiramente inclinado.
- A dor pódese aliviar un pouco coa axuda da respiración superficial.
- Non se recomenda comida.
- Con vómitos, non se recomenda beber medicamentos, solucións deseñadas para limpar o estómago e os intestinos. Só podes desfacerte dos vómitos cos dedos.
- Non se pode tomar pastillas, afectarán os resultados do diagnóstico da enfermidade.
- O paciente ten que dar un cuarto de vaso de auga quieta.
- Non se debe aplicar un paquete de xeo a un lugar problemático: o frío aumenta os vasospasmos, complicando o traballo dun órgano enfermo.
- No caso de espasmo grave, o paciente non se verá afectado por analxésicos deseñados para eliminar os síntomas da dor. Os antiespasmódicos para a pancreatite son prescritos para aliviar espasmos.
- Despois dos primeiros auxilios, o médico é chamado de casa.
Drogas que axudan a eliminar o síntoma da dor
Despois de establecer un diagnóstico, os médicos deciden que medicamento debe prescribir ao paciente. As inxeccións por pancreatite son prescritas polo médico, tendo en conta o estado do paciente, a predisposición a alerxias. Os seguintes son medicamentos que alivian o sufrimento dos pacientes con pancreatite.
Para inxeccións con pancreatite, úsanse antiespasmódicos que relaxan os músculos dos órganos internos. Os máis comúns son non-shpa, atropina.
O páncreas estará anestesiado con analxina, baralxina, paracetamol. Moitas veces, os analxésicos son prescritos xunto con antihistamínicos, por exemplo, a suprastina ou a difenhidramina.
En casos complexos, os pacientes reciben medicamentos, por exemplo, o tramadol. As inxeccións son para pacientes adultos. Os medicamentos son prescritos durante tres días segundo o número especificado de veces ao día.
Para retomar o páncreas, os pacientes reciben comprimidos que conteñen enzimas. Os medicamentos son seleccionados segundo o testemuño do médico sobre o curso da enfermidade. A composición das drogas individuais (festival, ferestal) inclúe a bilis. En presenza de enfermidades gastrointestinais concomitantes, tales drogas están contraindicadas.
Antiespasmódicos
O tratamento da enfermidade prescríbese integral. Os antiespasmódicos para a pancreatite combínanse con outras drogas deseñadas para eliminar a dor e a enfermidade no seu conxunto. A droga non-shpa está deseñada para aliviar non moita dor. No caso dun curso agudo da enfermidade, o medicamento adminístrase usando unha xeringa, comeza a actuar inmediatamente despois da inxestión.
A papaverina na pancreatite tamén elimina os espasmos. A droga elimina o espasmo da válvula, que é o responsable da saída de zume do páncreas. Como resultado, a presión dentro da glándula diminúe, a dor desaparece.
A papaverina é aceptable en paralelo con outros fármacos: diuréticos, analxésicos.
A droga platifillina úsase como último recurso, ten grandes desvantaxes en forma de efectos secundarios - convulsións, desmaio, taquicardia.
A atropina ás veces prexudica o corpo en forma de estreñimiento, desmaio, palpitacións cardíacas. Tome estrictamente baixo a supervisión dun médico.
Como eliminar a dor con pancreatite exacerbada
Coa patoloxía descrita, os analxésicos son tratados con coidado, xa que a dor tamén se produce por outras razóns. Se non hai dúbida sobre o motivo, pódese tomar tamén baralgin, diclofenac. A elección e a dosificación son prescritas polo médico, tendo en conta unha serie de factores.
Para reducir as preocupacións con menos frecuencia, úsanse medicamentos que suprimen a produción de enzimas durante a aparición de espasmos, por exemplo, contracal.
A somatostatina con análogos prescríbese para suprimir a produción de secreción producida polo páncreas.
Mezim ou pancreatina reduce a carga do órgano problema. Para reducir o inchazo, recóllense diuréticos, por exemplo, furosemida. Para un propósito similar, úsanse antihistamínicos, por exemplo, a suprastina.
Alivio da dor alternativa á pancreatite
Eliminar o malestar axudará a unha dieta especial. O réxime consiste nun xexún de tres días e permítese beber auga mineral e té con mel.
A dor de ioga debilita, métodos de tratamento populares seleccionados. Tales métodos requiren unha actitude coidada, certamente despois dunha conversa cun gastroenterólogo.
Non podes eliminar o ataque coa axuda de infusións que conteñan alcohol. Isto agravará a situación, provocando unha complicación da enfermidade.
O mecanismo da dor
Con inflamación do páncreas, prodúcese edema do estroma e do tecido. Isto leva a un aumento e inchazo do órgano. O líquido edematoso comeza a suar no espazo libre entre o páncreas e a súa cápsula.
A cápsula pancreática é unha película fina que cobre o órgano por todos os lados. Contén un gran número de receptores. Ao suar o líquido edematoso, a cápsula esténdese, o que leva a unha forte dor. Ademais, hai outros mecanismos para a aparición de dor na pancreatite:
- Estancamento da bile e do zume pancreático no sistema de conductos. A hipertensión tamén leva ao estiramento dos conductos excretores de varios departamentos, irritación dos receptores e dor.
- Isquemia pancreática. Con pancreatite, o fluxo sanguíneo na glándula diminúe, o que leva a un insuficiente subministro de sangue ás súas células. No corpo prodúcese un estado de isquemia, que se manifesta como un estado de isquemia.
- Con destrución severa (ou engadido de complicacións), prodúcese unha liberación masiva de encimas activas no sangue e na cavidade peritoneal. Isto leva a unha dor abdominal severa (debido á irritación do peritoneo e aos troncos e plexos nerviosos máis próximos).
Ao anestesiar, é importante comprender o mecanismo polo cal a dor desenvolvida para prescribir adecuadamente un analxésico.
Analxesia non farmacéutica
A anestesia con métodos non farmacéuticos úsase nas primeiras horas de dor antes de que chegue a ambulancia. En primeiro lugar, proporcionan ao paciente unha posición cómoda e aseguran unha paz completa. O alivio da dor conséguese se a vítima trae os xeonllos ao estómago (a chamada pose de embrión).
Neste momento, ao paciente non se lle debería dar comida, bebidas e decoccións, xa que isto provocará instantáneamente un ataque de vómitos. Para aliviar os síntomas, pode dar un vaso de auga mineral alcalina (Borjomi), que dende tempos antigos se usou como primeiros auxilios para sufrir unha dor.
Outro método non analóxico de drogas é frío ao páncreas. Crese que neste caso inhibe a actividade funcional do órgano, o que facilita a afección xeral. Non obstante, este método é mellor non usar ata que chegue a ambulancia. Isto débese a que non se pode confirmar o diagnóstico de pancreatite do paciente e a aplicación de frío só agravará outro proceso patolóxico que se produce na cavidade abdominal.

Anestesia de drogas
Con pancreatite, úsanse os seguintes tipos de analxésicos:
- Antiespasmódicos miotrópicos (No-shpa, Papaverin, Platifillina).
- Antiinflamatorios non esteroides (ou analxésicos non estupefacientes) - Ibuprofeno, Indometacina, Aspirina, Diclofenac. Medicamentos combinados Baralgin e Pentalgin pertencen ao mesmo grupo.
- Analxésicos de estupefacientes (Promedol, Fentanyl).
- Preparativos da serie de novocaína (Novocain, Lidocaine)
Os dous primeiros grupos de medicamentos para pacientes pódense tomar na casa para aliviar un ataque de dor. No-shpa (o análogo ruso de Drotaverin) é o máis adecuado. O último grupo de fármacos para o alivio da dor úsase exclusivamente nun hospital e baixo a supervisión dun médico (despois do uso sen éxito de antiespasmódicos e analxésicos non estupefacientes).
A anestesia nun hospital significa tomar as drogas anteriores en tabletas, pero máis a miúdo usan unha forma de administración inxectable e por goteo. Para iso, prescríbense inxeccións subcutáneas e intramusculares, infusións por goteo por vía intravenosa.
Medicamentos antiinflamatorios non esteroides
Outro compoñente obrigatorio da terapia analxésica son os antiinflamatorios non esteroides (analxésicos non estupefacientes). Actúan inmediatamente en tres direccións: aliviar a inflamación, a dor e baixar a temperatura corporal. Todos estes tres síntomas obsérvanse con pancreatite, o que significa que os AINE son os fármacos de elección para o tratamento de formas leves da enfermidade. O seu mecanismo de acción baséase na inhibición e inactivación da COX-2 (ciclooxixenase). Este composto activa procesos inflamatorios no corpo humano, o que leva a dor e un aumento da temperatura corporal.
Para o alivio da dor do grupo de analxésicos non estupefacientes úsanse:
- Diclofenac (prescrito en forma de inxeccións ou tabletas de 75 mg por día). Ten unha longa vida media. Recomendado para ingresos en casa ou hospital.
- Indometacina (administrada por vía oral en comprimidos de 25 mg, tomada 2-3 veces ao día).
- Paracetamol Prescríbese só en presenza de altas temperaturas do corpo, condicións febrís. O máis eficaz para baixar a temperatura, tamén alivia a dor e a inflamación. Recoméndase un comprimido para a administración 2-3 veces ao día.
Do mesmo grupo pode empregarse Aspirina, Ketoprofeno, Ibuprofeno e outros. A aspirina está indicada para todos os pacientes con patoloxía cardiovascular concomitante.
Importante! Os antiinflamatorios non esteroides están contraindicados en pacientes con enfermidades do tracto gastrointestinal, especialmente o estómago. Os pacientes con antecedentes de gastrite, enfermidade de úlcera péptica deben tomar este grupo de medicamentos só con medicamentos antisecretores (Omez, Omeprazol, Pariet, Nexium) ou axentes envolventes (Almagel, Fosfalugel, Maaloks).
Analxésicos estupefacientes para o alivio da dor
Os analgésicos estupefacientes para analxésia úsanse por última vez. A pesar da súa efectividade (a dor detense inmediatamente), os analxésicos estupefacientes teñen unha serie de efectos secundarios indesexables. O máis desagradable deles é a adicción ou a retirada.
Hoxe en día, úsanse varios grupos de analxésicos estupefacientes. Todos eles teñen un único mecanismo de acción. Inhiben os receptores da dor, liberando así o depósito de encefalinas e endorfinas. A dor e o malestar desaparecen despois dun par de minutos.
Para a analxésia de pancreatite, só non se utiliza Morphine deste grupo. O certo é que espasma os músculos lisos dos conductos do páncreas e da vesícula biliar, agravando aínda máis a situación.
Fármacos usados para anestesiar a pancreatite do grupo de analxésicos narcóticos:
- Promedol é un estupefaciente cun pronunciado efecto analxésico. Solución para inxección usada do 1% e do 2%, 1 ml de forma subcutánea.
- O fenanil e o tramadol, que tamén se usan para aliviar a pancreatite aguda, teñen un efecto e un mecanismo de acción similares.
Importante! Os analxésicos de estupefacientes prescríbense só no hospital co permiso do médico de cabeceira do hospital. A recepción realízase baixo a supervisión do médico asistente.Estes medicamentos son efectos secundarios perigosos, polo que só se usan en situacións extremas cando os medicamentos antiinflamatorios e antiespasmódicos non son efectivos.
O uso de novocaína para o alivio da dor
A solución de Novocaína é un bo calmante con mínimo de efectos secundarios. Úsase como auga de inxección para o cultivo de antibióticos, para o goteo de drogas. Unha solución de novocaína tamén se usa para bloquear o plexo simpático e os seus nervios, o que tamén é eficaz para a inflamación do páncreas.
Técnicas cirúrxicas de alivio da dor
Este tipo de anestesia úsase en casos extremos, cando se esgotaron todos os métodos médicos. Para iso, úsase o bloqueo de novocaína dos troncos nerviosos e plexos máis próximos.
O máis próximo ao páncreas están o plexo solar e os nervios celíacos que se estenden desde este. Como terapia patoxenética utilízase o seu bloqueo de novocaína suprapleural. Como resultado, a inflamación e o inchazo do tecido pancreático é eliminado, a dor pasa.
Conclusión
A anestesia por pancreatite pode e debe levarse a cabo non só nun hospital, senón tamén na casa. Só un paciente está permitido para o alivio da dor só polo paciente. Se ten un ataque de pancreatite aguda, non debe tomar inmediatamente un anestésico para que o médico non teña dúbidas cando diagnostique a enfermidade. Chama a unha ambulancia e agarda a súa chegada. Se o ataque de dor é grave, tome un comprimido de No-shpa ou un medicamento antiinflamatorio (Ketoprofen, Ibuprofeno, Pentalgin) e chame a unha ambulancia.
O mecanismo da dor
A intensidade, natureza e localización da dor na pancreatite está afectada por múltiples procesos que se producen nos tecidos do páncreas: obstrución e inflamación dos seus condutos, isquemia, cambios distróficos. Non obstante, como notan a maioría dos pacientes, a dor ocorre 30 minutos despois de comer.
Na pancreatite aguda, ocorre unha dor de cocción intolerante, que aumenta cada minuto. Os métodos tradicionais de alivio da dor non axudan a unha persoa, nin a "postura do embrión" nin a posición semi-sentada. Normalmente a dor localízase no abdome superior, ás veces no hipocondrio esquerdo.
O principal signo de pancreatite aguda é unha dor súbita, que está a aumentar rapidamente. Ademais, a forma aguda da enfermidade pode estar acompañada polos seguintes síntomas:
- febre
- frecuencia cardíaca
- náuseas e vómitos.
Na forma crónica da enfermidade dunha persoa, normalmente é preocupante a dor de diferentes graos de intensidade que se pode localizar no abdome superior, nas costas e incluso lumbar. Normalmente a dor é peor despois de comer ou beber alcohol.
Ás veces sucede que despois dunha dor grave chega o alivio. Non debes alegrarte con antelación, porque esta situación pode ser un signo de necrose dunha gran área do páncreas.
Tales factores poden provocar un ataque agudo de pancreatite:
- desnutrición e alimentación excesiva,
- beber alcol
- exacerbación de enfermidades do tracto gastrointestinal,
- tomando certos medicamentos
- envelenamento
- trauma abdominal
- estrés
Como aliviar un ataque de pancreatite na casa?
A dor cun ataque de pancreatite ocorre de súpeto. Isto pode suceder na casa, no traballo, no transporte ou no país. Se non dispón dos medicamentos axeitados, pode anestesiar e aliviar a condición do paciente mediante técnicas sinxelas.
No caso do desenvolvemento da forma aguda da enfermidade, o método máis adecuado e seguro de anestesia pode ser a aplicación dunha vexiga de xeo no estómago. Non obstante, nalgúns casos, unha burbulla de xeo só pode agravar os espasmos dos vasos sanguíneos e impedir o funcionamento dun órgano enfermo, provocando así un novo e máis grave ataque de dor.
Tamén nesta situación, recoméndase ao paciente:
- proporcionar paz física e emocional,
- tome unha posición sentada ou semitestada,
- négate completamente a comer
- practique a respiración superficial, o que lle permite aliviar a dor,
- toma analxésicos para tratar a dor
- chamar a unha tripulación da ambulancia.
En caso de agravación da inflamación crónica do páncreas, pode recomendar ao paciente que tome analxésicos non esteroides. En primeiro lugar, estamos a falar de drogas como Paracetamol, No-spa, Ibuprofeno, Diclofenac.
Unha posición semicumplente ou a chamada "pose de embrión" (apertar as pernas ao peito) pode aliviar o estado do paciente. Non obstante, a principal medida preventiva da dor con pancreatite é unha dieta que prevé un rexeitamento completo de alimentos fritos, graxos, picantes e salgados, fariña e produtos de panadaría, bebidas alcohólicas.
Un método eficaz para previr a pancreatite exacerbada é un xaxún de tres días, durante o cal se permite o uso de auga mineral e té con mel.
O ioga e algúns dispositivos médicos contribúen á redución da dor con pancreatite crónica agudizada, con todo, estes métodos deben usarse con moito coidado e só co permiso dun médico.
Analgésicos para a pancreatite crónica
Respondendo á pregunta de que medicamentos poden prescribirse para a pancreatite, os gastroenterólogos sinalan que a elección dos medicamentos depende directamente do grao de dano do páncreas e da intensidade da dor.
Para aliviar a dor e a terapia complexa de pancreatite crónica agudizada, é recomendable usar os seguintes grupos de medicamentos.
Enzimas pancreáticas
No contexto da inflamación crónica do páncreas, o paciente pode desenvolver enfermidades concomitantes. Por exemplo, deficiencia de enzimas pancreáticas. Se isto sucede, o médico prescribe preparados enzimáticos que poden normalizar o proceso dixestivo e acelerar significativamente a restauración das funcións pancreáticas.
As enzimas son substancias bioloxicamente activas que melloran o proceso de conversión dos alimentos.
Os preparados enzimáticos son de tres tipos:
- Single-shell (Pancreatin, Mezim) - permítelle retardar o proceso de auto-dixestión do páncreas e reducir o inchazo. Úsase para dor intensa.
- Dous cunchas (Pantsitrat, Creon) - protexidos por unha cuncha resistente aos ácidos, que lles permite mesturarse uniformemente cos alimentos e mellorar a súa dixestión.
- Os combinados (Dimeticona, Festal) - teñen un efecto combinado no páncreas, melloran a dixestión dos alimentos, eliminan a flatulencia e a inchazo.
Somatostatina e os seus análogos
A hormona somatostatina é capaz de reducir rapidamente a dor por todo o corpo, incluíndo aliviar a dor no páncreas. O análogo máis común desta hormona é Octreotide. Incluso o uso a curto prazo desta droga permítelle aliviar a dor con pancreatite de forma rápida e eficaz. Non obstante, este medicamento ten moitos efectos secundarios e está prescrito só para adultos.
Analgésicos para a pancreatite aguda
Dado que a forma aguda de pancreatite vai acompañada de dores moi graves, a principal tarefa de proporcionar atención médica é o alivio da dor.
Para este propósito, pode usar:
- analxésicos
- antiespasmódicos
- estupefacientes e psicotrópicos.
É posible aliviar a dor rapidamente na pancreatite aguda usando analxésicos non esteroides, que se administran intramuscularmente. En primeiro lugar, estamos a falar de No-shpe, Atropine, Analgin e Paracetamol. Estes medicamentos adoitan prescribirse con antihistamínicos (difenhidramina ou suprastina).
Se os fondos listados foron ineficaces e a dor segue aumentando, pode que o paciente poida receitarse medicamentos. Así, drogas como Tramadol, Promedol ou Omnopol axudarán a facer fronte a unha dor extremadamente aguda durante a exacerbación da pancreatite.
Os comprimidos para a forma aguda da enfermidade son prescritos para restaurar a función pancreática. Son seleccionados polo médico de xeito individual para cada paciente, segundo o grao de dano ao páncreas e a presenza de enfermidades concomitantes.
Normalmente, os pacientes reciben diuréticos para aliviar a intoxicación do corpo, medicamentos para reducir a actividade de enzimas, antibióticos no caso do desenvolvemento dunha infección bacteriana, hepatoprotectores para manter a función hepática, anticuerpos e medicamentos restauradores.