Psicoloxía da diabetes: dificultades psicolóxicas
Pero a forza da súa reacción ante unha situación de estrés afecta sen dúbida o seu estado de ánimo e, polo tanto, o estado da súa saúde. É importante que consigas canalizar a enerxía das emocións negativas a unha canle construtiva. Isto axudará a superar todas as dificultades e saír victorioso de calquera situación.
A Organización Mundial da Saúde define a saúde como a interconexión de tres compoñentes: o benestar físico, mental e social. Debe entenderse que a aparición de calquera enfermidade crónica causa un trauma psicosocial grave ao paciente e aos seus familiares.
En efecto, por mor da diabetes, os pacientes ou pais de nenos enfermos son moitas veces obrigados a deixar ou cambiar de traballo, o que á súa vez pode afectar o benestar financeiro da familia e o seu estado social. Os desacordos derivados ao mesmo tempo entre parentes, poden incluso destruír unha familia.
Para evitar que isto suceda, é importante atopar as formas máis correctas, fiables e maduras de protexerse de situacións estresantes que inevitablemente xorden durante a vida, unha das cales é, sen dúbida, a diabetes. Para desenvolver métodos de autodefensa é necesario comprender os motivos que afectan ás diferenzas no comportamento das persoas e na súa reacción ante determinados eventos. Cada persoa é unha persoa, pero hai certas leis polas que todas as persoas constrúen as súas relacións con outras persoas. Estudadas estas leis, podes atopar solucións construtivas para os teus problemas psicolóxicos.
As estatísticas din que entre os pacientes con diabetes, só un 10-20% son pacientes con o primeiro (dependente da insulina) e o 80-90% son persoas co segundo tipo de diabetes (non dependente da insulina).
Homes e mulleres padecen esta enfermidade por igual (50 a 50%). Pero se atendemos ás estatísticas de asistencia escolar dos pacientes con diabetes, o panorama será exactamente o contrario: as mulleres entre os visitantes da escola serán ao redor do 75%, mentres que os homes só do 25%. A maioría dos homes veñen a clase baixo a influencia das súas esposas. Entre os que decidiron someterse a formación, o 90% son pacientes e pais de nenos con primeiro tipo de diabetes e só o 10% son pacientes do segundo tipo.
Tales estatísticas son comprensibles, xa que os pacientes con primeiro tipo de diabetes mellitus e os seus familiares ao comezo da enfermidade están bastante deprimidos pola idea da necesidade de inxeccións constantes, que cambia demasiado a súa vida habitual. Polo tanto, son máis activos na súa busca de métodos de tratamento.
Nunha familia onde un neno pequeno cae enfermo, a nai adoita estar obrigada a deixar o traballo. Se este é o primeiro fillo, non dan a luz ao segundo, dándolle toda a forza ao único. Na maioría das veces, isto non axuda a compensar a diabetes nun neno, pero o clima psicolóxico da familia viola. Cando un neno crece, xorden problemas psicolóxicos tanto para el como para os seus pais. Isto non sucederá se os pais poden entender que os cambios psicolóxicos que se producen con eles relacionados coa enfermidade (culpa) do neno non son especiais, pero son similares na maioría da xente.
No segundo tipo de diabetes xorden outros problemas, pero non menos complexos.
Esta enfermidade prodúcese na idade adulta, cando xa se desenvolveron certos hábitos, que deben cambiarse coa aparición da enfermidade. Ou os pacientes non cambian nada na súa vida e ignoran a súa enfermidade (isto é máis común para os homes), ou converten a súa enfermidade nunha arma coa que controlan aos demais. Moitos pacientes con diabetes tipo 2 adoitan preferir "esquecer" a súa enfermidade, pensando que tomar pastillas resolve todos os seus problemas de diabetes. Só unha pequena proporción de pacientes con diabetes tipo 2 ven ás clases para cambiar de xeito activo. a vida
O paciente, e todos os que o rodean, deben comprender os procesos psicolóxicos que inevitablemente lles suceden en relación coa aparición da diabetes mellitus, e tratar de cambiar o seu comportamento e reconstruír a vida para que a diabetes non interfira na aplicación dos seus plans.
Sorprenderás, pero a pesar de toda a variedade de condutas, todos os enfermos recentes (e os seus familiares) experimentan os mesmos sentimentos en relación coa súa enfermidade. Falemos das etapas psicolóxicas polas que atravesan.
Primeira etapa. Etapa de choque
No período inmediatamente posterior ao inicio da enfermidade, o paciente e os seus familiares semellan unha persoa que espertou á primeira hora da mañá nun lugar descoñecido. El dixo: "Non son eu. Non podía enfermar, os médicos equivocábanse. Estarei san. "Un paciente adulto pode negar a presenza da enfermidade ocultándoa con coidado a outras persoas. Moitas veces estes pacientes están pechados no inodoro para inxectarse con insulina.
Tal comportamento causa sospeita entre outros e as relacións cos seres queridos poden arruinarse. Nesta fase, comeza a busca de formas para curar a diabetes, dirixíndose a varios "curandeiros" (durante a "lúa de mel" tamén pode parecer que a enfermidade rematou). O contacto do paciente co médico é difícil, quizais incluso o estado de ánimo agresivo do paciente cara aos médicos. Ignóranse as recomendacións de tratamento, o que pode provocar un forte deterioro da saúde.
Se o paciente "queda atascado" na primeira etapa, pode producirse unha situación que descoida por completo a súa enfermidade, ao mesmo tempo que non se seguen as recomendacións médicas, o que conduce a unha discapacidade rápida do paciente (cegueira, amputación de extremidades), e iso só se pode evitar se as clases comezan na escola a tempo para pacientes con diabetes.
Nesta fase, os pais do neno enfermo tamén poden quedar atascados. En lugar de establecer autocontrol, comezan a cambiar de médico, buscan cartos para o tratamento no estranxeiro, etc. O neno pode desenvolver complicacións importantes antes de que estes pais entendan exactamente necesario para o neno en primeiro lugar.
2ª etapa Responder e atopar a causa
O paciente e a súa familia fanse a pregunta: "Por que nos pasou isto?" É importante entender que co primeiro tipo de diabetes mellitus non hai que facer nin que non fose necesario facer. O que fixeches na túa vida anterior, a diabetes do primeiro tipo aínda se desenvolvería.
Canto máis pequena é a idade do paciente, máis fácil será esta etapa e máis difícil para os seus pais. Os parentes teñen un sentimento de culpa ou comezan a procura do neno responsable da enfermidade: "Os meus parentes están sans: é culpa túa!". Un paciente adulto tamén pode atopar a culpa: "Fuches ti quen me acabou!" Unha enfermidade nun membro da familia agrava as relacións familiares.
Este estado de cousas non pode axudar a compensar a diabetes, xa que as forzas que deberían ter sido dirixidas ao control gastan en buscar, expoñer e castigar aos autores, a queixas inútiles.
O paciente pode estar deprimido e renunciar á súa enfermidade. Nesta fase pódese percibir a información sobre a diabetes con máis obxectividade, pero existe o perigo de que os membros da familia se atopen aínda nun primeiro momento e non crean na presenza da enfermidade ou na súa incurabilidade. Hai novos desacordos. Pode chegar ao punto que os pais converterán a enfermidade do neno nun medio para gañar a súa confianza: a nai dálle inxeccións e o pai leva ao neno a "psíquico" e aliméntase con doces.
Todos os membros da familia deben comprender que os desacordos nas opinións sobre a enfermidade e as súas causas non deben afectar negativamente ao paciente. Ninguén ten a culpa. Pero coa aparición da enfermidade, toda a familia debe desenvolver unha táctica unificada de comportamento para axudar a un paciente con diabetes a atopar o seu lugar na sociedade. Os pais poden permanecer neste estadio toda a vida e seguir buscando o tratamento, incluso cando o neno se converte nun adulto.
Os pais dos pacientes que se enfermaron na idade adulta tamén poden buscar formas de curar, aínda que o "neno" teña autocontrol. As nais destes "nenos" ás veces veñen á escola para pacientes con diabetes. "O meu fillo non pode ir a vostede", dinlle ao médico, "vou ir a el." Un tal "neno" pode ter xa 30 anos, pode ter a súa propia familia e incluso fillos. Pero a nai aínda cre que el mesmo non é capaz de velarse e coidar de si mesmo.
Por iso, é moi importante que o adestramento na Escola para Pacientes con Diabetes non só se realice para o paciente, senón que tamén os seus familiares e achegados.Xunto co adolescente e os seus pais, os seus amigos e os seus pais tamén deben ser formados, o que o axudará a adaptarse máis doadamente no seu entorno. Ademais, un amigo que sabe comportarse en situacións difíciles asociadas á diabetes pode proporcionarlle ao seu fillo un servizo inestimable.
Tres Etapa Fase de consciencia da súa enfermidade
Nesta fase, o paciente entende que a diabetes é parte integrante da súa vida. Comeza a buscar o seu estilo de vida coa diabetes. Se a formación non se iniciou ata este momento, é posible que este estilo de vida non se forme correctamente. Recuperar sempre é máis difícil que ensinar. Por iso, a formación aínda debe iniciarse o máis pronto posible.
A pesar de que todas as persoas pasan polas mesmas etapas de concienciación da súa enfermidade, cada paciente ten unha actitude diferente cara a ela. En caso de calquera enfermidade crónica, incluída a diabetes, o paciente forma a chamada imaxe interna da enfermidade, que ten un enorme efecto sobre o estado somático dunha persoa.
O cadro interno da enfermidade defínese como todo o complexo de cambios nas relacións sociais dunha persoa asociada ao inicio e desenvolvemento dunha enfermidade crónica. Despois de ser diagnosticado con diabetes, xorden moitas experiencias que dependen de varias causas.
Por suposto, é máis difícil adaptarse á idade de 25-40 anos, cando unha persoa fai moitos plans que hai que revisar en relación coa enfermidade. É difícil que os pais crean isto, pero este proceso é moito máis doado para un neno, xa que entra na idade adulta xa adaptándose á hora de escoller unha profesión, un determinado ambiente social e crear unha familia.
Existen varias profesións contraindicadas en pacientes con diabetes
Se un paciente leva moito tempo traballando nunha destas especialidades (piloto, por exemplo), entón será moi difícil para el atopar un novo lugar na súa vida. Un adolescente que soña con tal profesión pode ser moi difícil experimentar a incapacidade de facelo.
O froito prohibido e inalcanzable, como vostede sabe, é doce. Nesta situación, tanto un adulto como un neno necesitan a axuda dun bo psicoterapeuta que lles axude a atopar novos valores da vida. Para calquera persoa durante este período, o apoio da familia e amigos é moi importante.
Psicoloxía da diabetes
Un dos sentimentos que experimentan as persoas con diabetes é a incredulidade "Non pode ser que me pase isto!" É típico para unha persoa que evite sensacións aterradoras en xeral, en relación coa diabetes - en particular. Ao principio resulta útil: dá tempo para acostumarse á irreversible situación e cambios.
Pouco a pouco, a realidade da situación vólvese máis clara, e o medo pode converterse no sentimento predominante, que durante moito tempo pode levar a sentimentos de desesperanza. Por suposto, o paciente aínda está enfadado cando se producen cambios que non se poden tomar nas súas propias mans. A rabia pode axudar a acumular forza para a diabetes. Polo tanto, dirixe este sentimento no bo camiño.
Pode sentirse culpable se cre que é responsable de unha prole sa. Cando diagnosticaron a diabetes mellitus, unha persoa sente un estado deprimido, porque entende que a diabetes é incurable. A depresión é unha reacción natural ante a incapacidade de cambiar unha situación desagradable. Só recoñecendo e aceptando as limitacións podes seguir e decidir como vivir coa diabetes.
Como tratar sentimentos e emocións?
Negación, medo, ira, culpa ou depresión son só algúns dos sentimentos que experimentan os diabéticos. O primeiro paso positivo é tomar conciencia do problema. Nalgún momento, vostede "recoñece" a súa diabetes. Recoñecelo como un feito, pode concentrarse non nas restricións seguintes, senón nos puntos fortes do seu personaxe. Só cando sente que estás a manter a túa vida e a túa diabetes nas mans, podes levar un estilo de vida completo.
Un pouco de historia
Todos os médicos coñecidos describiron os síntomas da diabetes desde a prehistoria. No século II a.C, Demetrios, que sanou aos gregos antigos, deulle á enfermidade o nome de "diabetes", que se traduce como "cruzo". Con esta palabra, o médico describiu unha manifestación característica: os pacientes beben continuamente auga e pérdena, é dicir, o líquido non se conserva, flúe polo corpo.
Durante séculos, os médicos intentaron desvelar o misterio da diabetes, identificar as causas e atopar unha cura, pero a enfermidade permaneceu fatal. Os pacientes de tipo I morreron novos, as persoas que enfermaron cunha forma independente da insulina foron tratadas con dieta e exercicio, pero a súa existencia foi dolorosa.
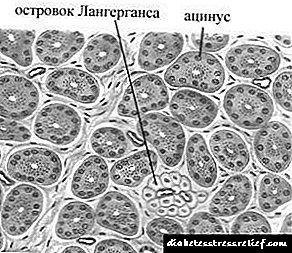 O mecanismo da enfermidade quedou algo máis claro só despois da súa aparición no século XIX. ciencias sobre o funcionamento e a estrutura das glándulas endocrinas - endocrinoloxía.
O mecanismo da enfermidade quedou algo máis claro só despois da súa aparición no século XIX. ciencias sobre o funcionamento e a estrutura das glándulas endocrinas - endocrinoloxía.
O fisiólogo Paul Langerhans descubriu células pancreáticas que sintetizan a hormona insulina. As células chamábanse illotes de Langerhans, pero outros científicos máis tarde estableceron unha conexión entre eles e a diabetes.
Ata 1921, cando os canadenses Frederick Bunting e Charles Best illaron a insulina do páncreas do can, non houbo unha cura efectiva para a diabetes. Para este descubrimento, os científicos recibiron merecidamente o Premio Nobel e os pacientes con diabetes - as posibilidades dunha longa vida. A primeira insulina obtívose das glándulas de vaca e porco, a síntese completa da hormona humana só foi posible só en 1976.
Os descubrimentos científicos facilitaron a vida aos diabéticos, fixérono máis cómodo, pero non se puido derrotar a enfermidade. O número de pacientes vai aumentando cada ano, nos países desenvolvidos a diabetes está a converterse en epidemia.
 O tratamento da enfermidade só con insulina e medicamentos para reducir o azucre non é o suficientemente eficaz. Unha persoa con diabetes debe cambiar radicalmente o seu estilo de vida, revisar a súa dieta e controlar o seu comportamento. Os médicos están cada vez máis pendentes de pensar que a psicosomática da diabetes xoga un papel importante na dinámica da enfermidade, especialmente do tipo II.
O tratamento da enfermidade só con insulina e medicamentos para reducir o azucre non é o suficientemente eficaz. Unha persoa con diabetes debe cambiar radicalmente o seu estilo de vida, revisar a súa dieta e controlar o seu comportamento. Os médicos están cada vez máis pendentes de pensar que a psicosomática da diabetes xoga un papel importante na dinámica da enfermidade, especialmente do tipo II.
Causas psicolóxicas da diabetes
Como resultado de estudos, atopouse unha relación entre a sobrecarga mental e a glicosa en sangue. O sistema nervioso autónomo compensa a necesidade de enerxía aumentando a concentración de azucre no sangue.
Tradicionalmente distínguense a diabetes tipo I (insulina-dependente) e a de tipo II (non dependente da insulina). Pero tamén hai diabetes lábil, a forma máis grave da enfermidade.
Diabete lábil
 Con esta forma prodúcense cambios bruscos nos niveis de glicosa durante o día. Non hai razóns visibles para os saltos e a incapacidade de axustar a dose de insulina leva a hipoglucemia, coma, danos no sistema nervioso e vasos sanguíneos. Tal curso da enfermidade obsérvase nun 10% dos pacientes, principalmente mozos.
Con esta forma prodúcense cambios bruscos nos niveis de glicosa durante o día. Non hai razóns visibles para os saltos e a incapacidade de axustar a dose de insulina leva a hipoglucemia, coma, danos no sistema nervioso e vasos sanguíneos. Tal curso da enfermidade obsérvase nun 10% dos pacientes, principalmente mozos.
Os médicos din que a diabetes lábil é un problema máis psicolóxico que fisiolóxico. A primeira forma lábil de diabetes foi descrita por Michael Somogy en 1939, comparando a liberación de glucosa desmotivada con unha serie de fallos do avión debido ao uso inepto de control de voo automático. Os pilotos reaccionaron incorrectamente ante os sinais de automatización e o organismo diabético comete erros ao interpretar os niveis de azucre.
 Unha gran dose de insulina entra no corpo, o nivel de azucre descende, o fígado "axuda" co glicóxeno e todo volve á normalidade. Por regra xeral, a hipoglucemia prodúcese pola noite cando o paciente está durmindo. Pola mañá séntese mal, o seu nivel de azucre é alto. En resposta ás queixas, o médico aumenta a dose de insulina, que non se corresponde coa situación real. Entón fórmase un círculo vicioso, que é problemático para saír.
Unha gran dose de insulina entra no corpo, o nivel de azucre descende, o fígado "axuda" co glicóxeno e todo volve á normalidade. Por regra xeral, a hipoglucemia prodúcese pola noite cando o paciente está durmindo. Pola mañá séntese mal, o seu nivel de azucre é alto. En resposta ás queixas, o médico aumenta a dose de insulina, que non se corresponde coa situación real. Entón fórmase un círculo vicioso, que é problemático para saír.
Para verificar a causa da labilidade será preciso medir día e noite a hemoglobina durante 7-10 días cada 4 horas. A partir destas notas, o médico seleccionará a dose óptima de insulina.
Retrato psicolóxico dun paciente diabético
A psicosomática da diabetes de calquera tipo forma os trazos de carácter inherentes á maioría das persoas con diabetes:
- Inseguridade, sentimentos de abandono, ansiedade,
- Percepción dolorosa de fracasos
- O desexo de estabilidade e paz, dependencia dos seres queridos,
- O costume de encher o déficit de amor e emocións positivas con comida,
- As limitacións causadas pola enfermidade adoitan causar desesperación,
- Algúns pacientes mostran indiferencia pola súa saúde e rexeitan todo o que recorda á enfermidade. Ás veces exprésase unha protesta por tomar alcol.




A influencia dos factores psicolóxicos na diabetes
O estado psicolóxico dunha persoa está directamente relacionado co seu benestar. Non todos conseguen manter o equilibrio mental despois de diagnosticar unha enfermidade crónica. A diabetes non permite esquecer a si mesmo, os pacientes vense obrigados a reconstruír a vida, cambiar hábitos, renunciar aos seus alimentos favoritos e isto afecta á súa esfera emocional.
As manifestacións da enfermidade dos tipos I e II son moi similares, os métodos de tratamento son diferentes, pero a psicosomática da diabetes mellitus segue sen cambios. Os procesos que se producen no corpo con diabetes provocan o desenvolvemento de enfermidades concomitantes, perturban o funcionamento de órganos, sistema linfático, vasos sanguíneos e cerebro. Polo tanto, non se pode descartar o efecto da diabetes na psique.
O vínculo entre a diabetes e a saúde mental
A diabetes adoita vir acompañada de neurosis e depresión. Os endocrinólogos non teñen unha única opinión sobre as relacións causais: algúns están seguros de que os problemas psicolóxicos provocan a enfermidade, outros adhírense a unha posición fundamentalmente oposta.
É difícil afirmar categoricamente que as causas psicolóxicas causan un fracaso no metabolismo da glicosa. Ao mesmo tempo, é imposible negar que o comportamento humano en estado de enfermidade cambia cualitativamente. Dado que existe tal conexión, formouse unha teoría de que, ao actuar sobre a psique, calquera enfermidade pode ser curada.
 Segundo as observacións dos psiquiatras, en persoas con diabetes, obsérvanse con bastante frecuencia anormalidades mentais. Menores tensións, estrés, eventos que provocan cambios de estado de ánimo poden provocar unha avaría. A reacción pode ser causada por unha forte liberación de azucre no sangue, que o corpo non pode compensar coa diabetes.
Segundo as observacións dos psiquiatras, en persoas con diabetes, obsérvanse con bastante frecuencia anormalidades mentais. Menores tensións, estrés, eventos que provocan cambios de estado de ánimo poden provocar unha avaría. A reacción pode ser causada por unha forte liberación de azucre no sangue, que o corpo non pode compensar coa diabetes.
Os endocrinólogos experimentados notaron desde hai tempo que a diabetes adoita afectar a persoas necesitadas de coidados, nenos sen afecto materno, dependentes, falta de iniciativa, que non poden tomar decisións de xeito independente. Estes factores pódense atribuír ás causas psicolóxicas da diabetes.
Como cambia a psique na diabetes
Unha persoa que se decata do seu diagnóstico está en shock. A diabetes mellitus cambia fundamentalmente a vida habitual e as súas consecuencias afectan non só a aparencia, senón tamén a condición dos órganos internos. As complicacións poden afectar o cerebro e isto provoca trastornos mentais.
O efecto da diabetes na psique:
- Alimentación regular. O home está conmocionado coa noticia da enfermidade e está intentando "aproveitar o problema". Ao absorber alimentos en grandes cantidades, o paciente causa graves danos ao corpo, especialmente coa diabetes tipo II.
- Se os cambios afectan o cerebro, pode producirse ansiedade e medo persistentes. Unha condición prolongada adoita acabar nunha depresión incurable.


Os pacientes con diabetes con discapacidade mental precisan da axuda dun médico que convencerá a unha persoa da necesidade de accións conxuntas para superar o problema. Podemos falar do progreso na curación se a afección se estabiliza.
Síndrome asteno-depresivo
Para a diabetes, é característico un estado asteno-depresivo ou unha síndrome de fatiga crónica, na que os pacientes presentan:
- Fatiga constante
- Fatiga: emocional, intelectual e física,
- Diminución do rendemento
- Irritabilidade e nerviosismo. O home está insatisfeito con todo, todos e el mesmo,
- Perturbación do sono, a miúdo sonoridade durante o día.
En estado estable, os síntomas son leves e tratables co consentimento e asistencia do paciente.
A síndrome asteno-depresiva inestable maniféstase por cambios mentais máis profundos. A condición está desequilibrada, polo tanto, é desexable un seguimento constante do paciente.
Dependendo da gravidade da condición, prescríbese medicación e a dieta axústase, o que é moi importante para a diabetes tipo II.
 A psicosomática da diabetes tipo 2 pódese regular coa axuda dun psicoterapeuta ou dun psicólogo cualificado. Durante conversas e adestramento especial, pódese neutralizar a influencia de factores que complican o curso da enfermidade.
A psicosomática da diabetes tipo 2 pódese regular coa axuda dun psicoterapeuta ou dun psicólogo cualificado. Durante conversas e adestramento especial, pódese neutralizar a influencia de factores que complican o curso da enfermidade.
Síndrome de hipocondría
Esta condición en diabéticos obsérvase con bastante frecuencia. Unha persoa, en moitos aspectos, razoablemente, preocúpase pola súa propia saúde, pero a ansiedade adquire unha natureza obsesiva. Normalmente, un hipocondríaco escoita o seu corpo, convence a si mesmo que o seu corazón late mal, os vasos débiles, etc. Como resultado, a súa saúde empeora, o apetito desaparece, a cabeza doe e os ollos escurecen.
 Os pacientes con diabetes teñen motivos reais de malestar, a súa síndrome chámase hipocondríaco depresivo. Nunca distraer os pensamentos tristes sobre a saúde fráxil, o paciente desespera, escribe queixas sobre médicos e vontades, conflitos no traballo, reprocha aos membros da familia por descoido.
Os pacientes con diabetes teñen motivos reais de malestar, a súa síndrome chámase hipocondríaco depresivo. Nunca distraer os pensamentos tristes sobre a saúde fráxil, o paciente desespera, escribe queixas sobre médicos e vontades, conflitos no traballo, reprocha aos membros da familia por descoido.
Ao flertar, unha persoa provoca problemas reais, como un ataque cardíaco ou un ictus.
O hipocondríaco-diabético debe tratarse de forma comprensiva - cun endocrinólogo e psicólogo (psiquiatra). Se é necesario, o médico prescribirá antipsicóticos e tranquilizantes, aínda que isto non sexa desexable.